-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Echokardiografické vyšetření při onemocnění mitrální chlopně
Echocardiographic examination in mitral valve disease
Mitral valve disease plays an important role in the aetiology of cardiac failure. It may present as a serious, life-threatening condition necessitating intensive care. Echocardiography is one of the most important diagnostic tools, nowadays widely used not only by cardiologists but also by anaesthetists and intensivists. The authors present basic echocardiographic methods used in patients with mitral valve disease.
Keywords:
echocardiography – mitral valve
Autoři: J. Kunstýř 1; H. Línková 2
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, VFN a 1. LF UK v Praze 1; III. interní – kardiologická klinika FNKV a 3. LF UK v Praze 2
Vyšlo v časopise: Anest. intenziv. Med., 27, 2016, č. 3, s. 181-186
Kategorie: Echodidaktika - postgraduální vzdělávání
Souhrn
Nemoci mitrální chlopně hrají důležitou roli v etiologii kardiálního selhání a mohou se projevit jako závažné, život ohrožující stavy vyžadující intenzivní péči. Echokardiografie je jedním z nejdůležitějších diagnostických nástrojů, který v posledních letech stále častěji používají, kromě kardiologů, i anesteziologové a intenzivisté. Autoři seznamují čtenáře se základními metodami echokardiografického vyšetření u pacientů s onemocněním mitrální chlopně.
Klíčová slova:
echokardiografie – mitrální chlopeňÚVOD
Nemoci mitrální chlopně, především její nedostatečnost, zaujímají přední příčky ve výskytu získaných srdečních vad dospělých a v Evropě je například mitrální regurgitace druhou nejčastější vadou vyžadující kardiochirurgické řešení [1–3]. Jak chronické, tak především akutní formy nemocí dvoucípé chlopně se mohou projevit jako závažné, život ohrožující stavy vyžadující intenzivní péči. Transtorakální (TTE) a transezofageální (TEE) echokardiografie stojí ve spektru diagnostických postupů v popředí, a to pro jejich vysokou senzitivitu i specificitu [4]. Jde o vyšetření neinvazivní či semiinvazivní, relativně snadno proveditelná a reprodukovatelná, která však vyžadují nemalé investice do přístrojové techniky a především do edukace personálu, protože pouze zkušení a vzdělaní lékaři s každodenní praxí mohou využít přednosti ultrazvukových metod a stanovit správnou diagnózu často již při prvním orientačním vyšetření během příjmu pacienta. Efektivita echokardiografie je také v posledních letech důvodem jejího rozšíření i dále mimo kardiologická pracoviště, především na urgentní příjmy, k lůžkům intenzivní péče a na kardiochirurgické operační sály [5]. Následující text přináší anesteziologům a intenzivistům přehled základních echokardiografických modalit používaných k vyšetření mitrální chlopně.
MITRÁLNÍ REGURGITACE (MR)
V případě primární etiologie MR (revmatické onemocnění, myxomatózní nebo stařecká degenerace, bakteriální endokarditida) je postižena jedna či více struktur chlopně (anulus, cípy, šlašinky, papilární svaly) a důsledkem je zpětný tok krve do levé síně (LS). Včasná korekce vady zabrání rozvoji dysfunkce levé komory (LK). U sekundární MR je samotná chlopeň obvykle normální, ale dilatace LK, poškozené ischémií nebo remodelované při dilatační kardiomyopatii, vede k dislokaci papilárních svalů a dilataci anulárního prstence. Postupně dochází k poruše koaptace cípů a k regurgitaci. Protože jde prvotně o problém LK, je zřejmé, že samotná korekce vady nebude mít v léčbě takový přínos jako u primární MR. Na symptomatologii a hemodynamický dopad má samozřejmě výrazný vliv akutnost či chronicita onemocnění.
Základním echokardiografickým vyšetřením je TTE 2D zobrazení. Zprostředkuje pohled na funkční anatomii cípů, anulu, šlašinek, papilárních svalů i přilehlých stěn LK a poskytuje informace o etiologii a mechanismu vzniku vady. U primární MR identifikuje přítomnost zřejmého poškození některé ze součástí dvoucípé chlopně (obr. 1). U sekundární MR zobrazí významnou dilataci LK s globální dysfunkcí a velkou poruchou koaptace u dilatační kardiomyopatie, případně regionální poruchy kinetiky u ischemické příčiny (obr. 2). Není-li při diagnostice dostačující TTE, může použití TEE zlepšit vizualizaci struktur mitrální chlopně a i do větších detailů ozřejmit mechanismus MR. Další informace, především u pacientů s komplexními vadami, může přinést 3D echo [6] (obr. 3). Již z prostého 2D zobrazení lze v některých případech téměř jednoznačně usoudit na přítomnost závažné MR (vlající cíp s utrženou šlašinkou, ruptura papilárního svalu atd.).
Obr. 1. TTE apikální projekce 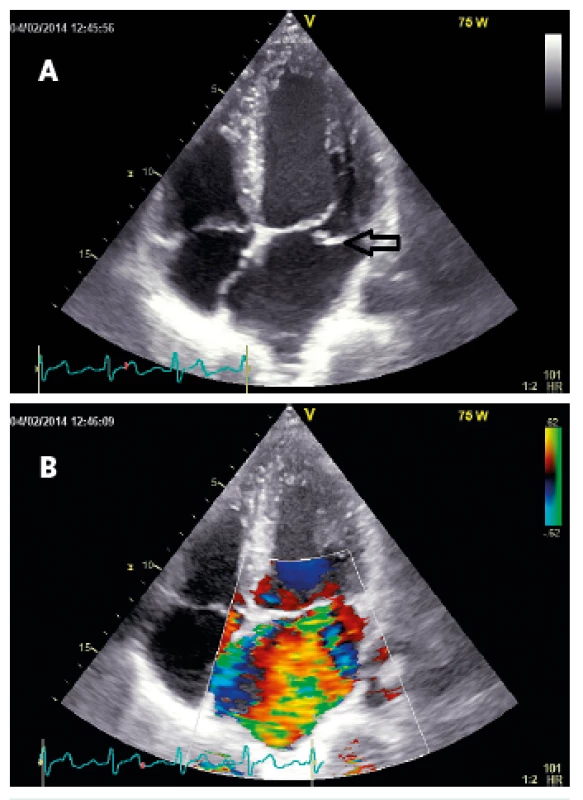
Primární mitrální regurgitace – prolaps zadního cípu mitrální chlopně A – 2D zobrazení B – barevné dopplerovské vyšetření u stejného pacienta Obr. 2. TEE projekce na dlouhou osu 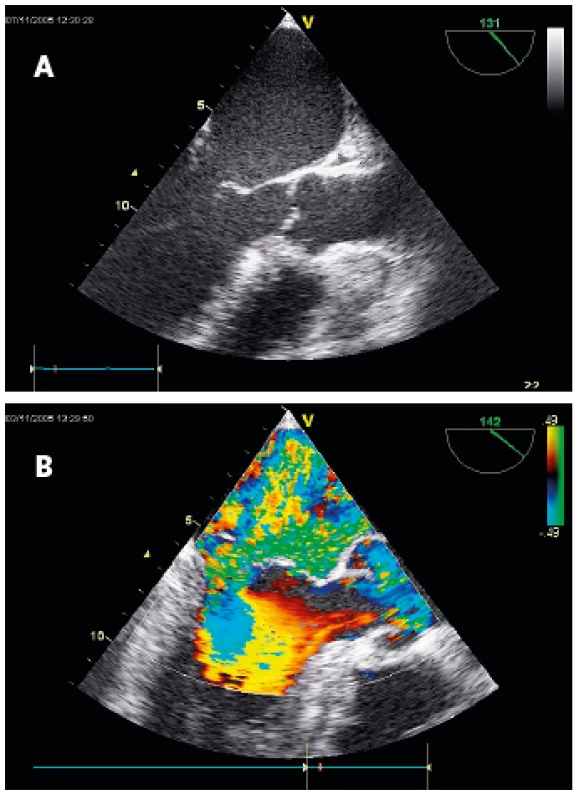
Sekundární mitrální regurgitace – dilatace mitrálního anulu A – 2D zobrazení B – barevné dopplerovské vyšetření u stejného pacienta Obr. 3. 3D echokardiografie 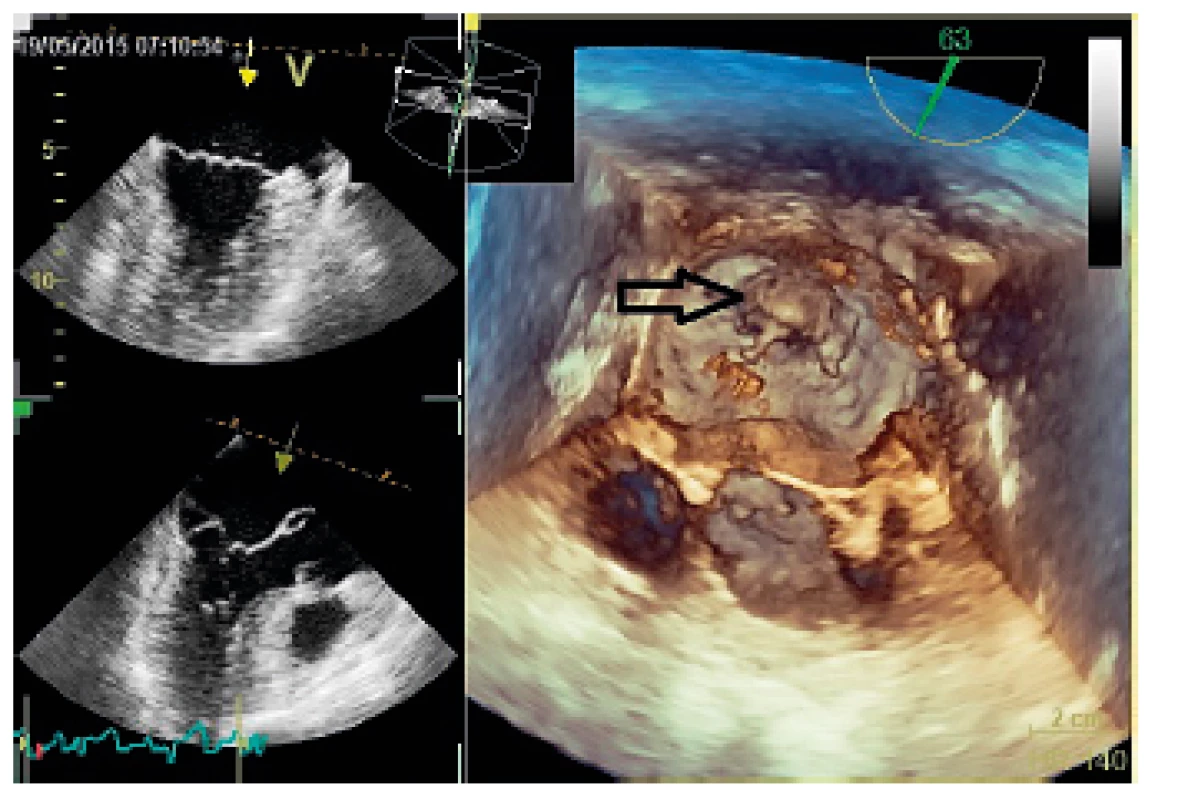
Prolaps zadního cípu s rupturou šlašinky k zadnímu cípu (označeno šipkou) Ke stanovení závažnosti MR slouží barevné dopplerovské mapování (CFM). Jím provedeme především rychlý screening samotné přítomnosti regurgitující krve i směru jejího proudění. Přibližně platí, že větší plocha jetu zobrazená CFM odpovídá většímu objemu krve, vracejícímu se do LS. Semikvantitativně lze stanovit tíži MR změřením poměru plochy jetu k ploše LS (tab. 1, obr. 4), ideálně z apikální čtyřdutinové projekce (A4CHV) se zobrazením maximální plochy LS a nastavením rychlosti na 50–60 cm · s-1. CFM podhodnocuje tíži MR u excentrických jetů, zvýšeném enddiastolickém tlaku a naopak ji nadhodnocuje při proudění centrálním. Tato metoda je doporučena pouze k určení přítomnosti MR nikoliv k její kvantifikaci [7]
Tab. 1. Semikvantitativní stanovení závažnosti MR měřením plochy regurgitačního jetu a šířky vena contracta 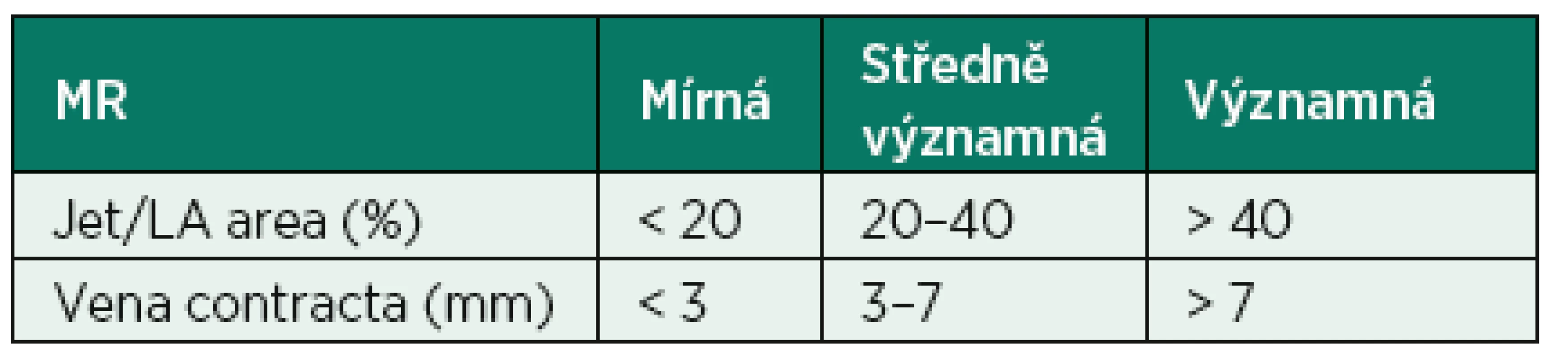
Jet/LA area – poměr plochy jetu a levé síně, MR: mitrální regurgitace Obr. 4. Stanovení plochy levé síně (A) a plochy jetu mitrální regurgitace (B) 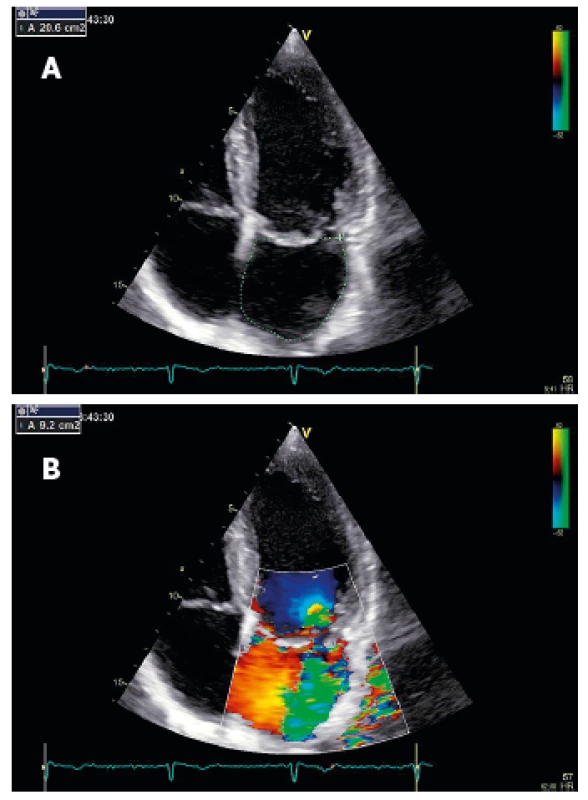
Nejužším místem jetu, které se nachází v úrovni cípů mitrální chlopně a odpovídá anatomickému orificiu insuficientní chlopně s nejvyšší rychlostí proudění, je takzvaná vena contracta (VC), nejlépe zobrazená při přiblížení v parasternální dlouhé ose (PLAX) a při vymezení co nejužšího CFM sektoru ke zvýšení rozlišení. Měření šířky VC je postupem doporučeným k hodnocení závažnosti MR (viz tab. 1, obr. 5) [7].
Obr. 5. Měření vena contracta (označeno šipkou) 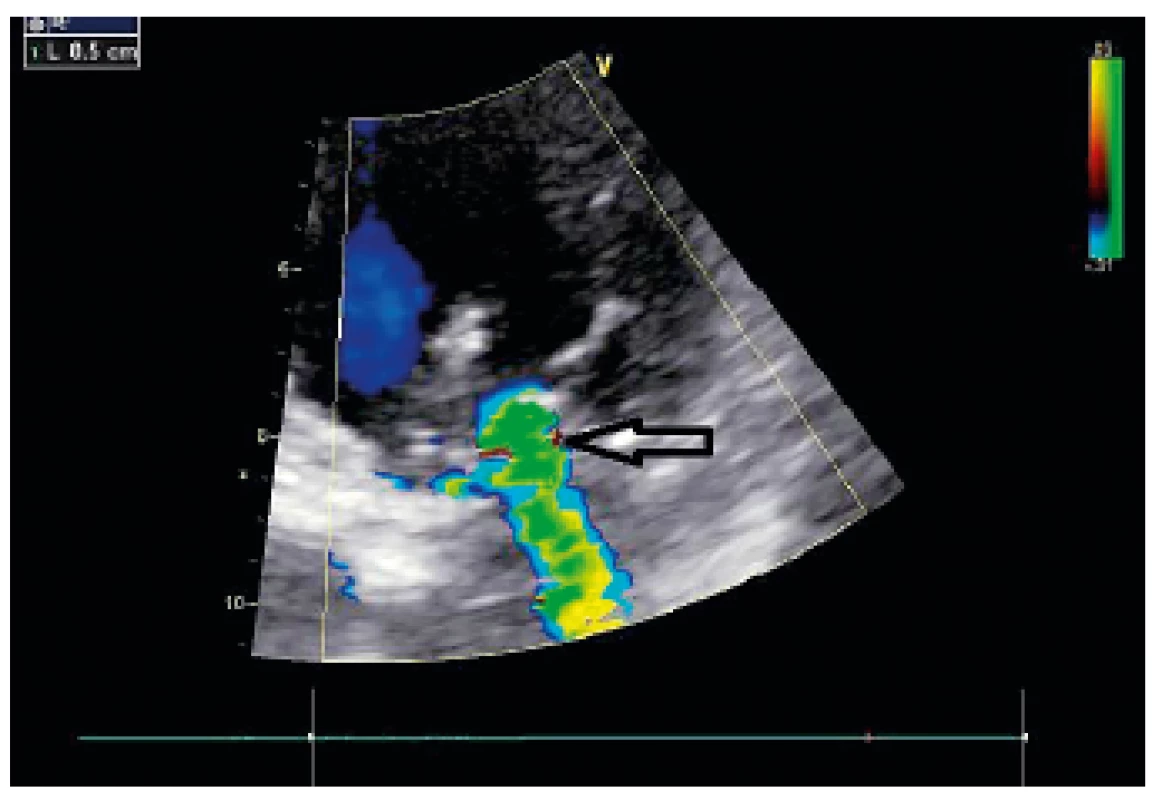
Další v praxi používané možnosti posouzení MR patří k metodám kvantitativním. Jejich pomocí lze stanovit efektivní plochu regurgitačního ústí (EROA), regurgitační objem (RVol), tj. absolutní množství regurgitující krve, a frakci (RF), tj. poměr tohoto objemu k celkovému množství krve vypuzené při systole (SV) z LK (tab. 2). Nejrozšířenější echokardiografickou metodou k určení těchto parametrů je PISA (proximal isovelocity surface area), která je založena na fyzikálním efektu, vznikajícím při zrychlujícím se proudění krve směrem k úzkému ústí. V jeho blízkosti vznikají hemisféricky uspořádané, soustředné, centrálně se pohybující oblasti se stejnou rychlostí toku. Místo, respektive polokouli, kde rychlost proudění krve překročí rychlost nastavenou na přístroji, můžeme detekovat díky vzniku barevného fenoménu nejednoznačnosti (aliasing), ideálně při přiblížení v A4CHV (obr. 6). Plochu dané hemisféry lze vypočítat podle vzorce PISAarea = 2·π·r2, kde r je její poloměr, měřený od ústí a π je Ludolfovo číslo. Z nastavení přístroje známe aliasing rychlost (V1). Pro zjištění všech dat, potřebných z výpočtu EROA, zbývá už jen změřit vrcholovou rychlost proudění krve v orificiu (V2), a to jednoduše pomocí kontinuální dopplerovské techniky (CWD). Protože PISAarea·V1 = EROA·V2, potom:
EROA=2·π·r2·. V1/V2.
Tab. 2. Kvantitativní stanovení závažnosti MR 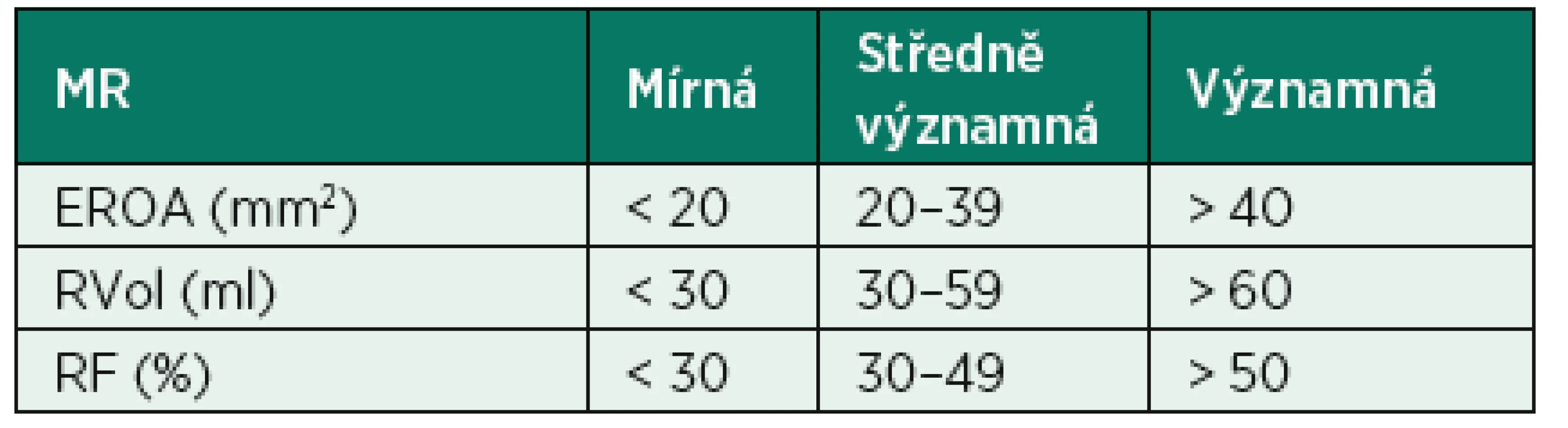
MR – mitrální regurgitace, EROA – efektivní plocha regurgitačního ústí, RVol – regurgitační objem, RF – regurgitační frakce Obr. 6. PISA metoda stanovení efektivní plochy regurgitačního ústí a regurgitačního objemu 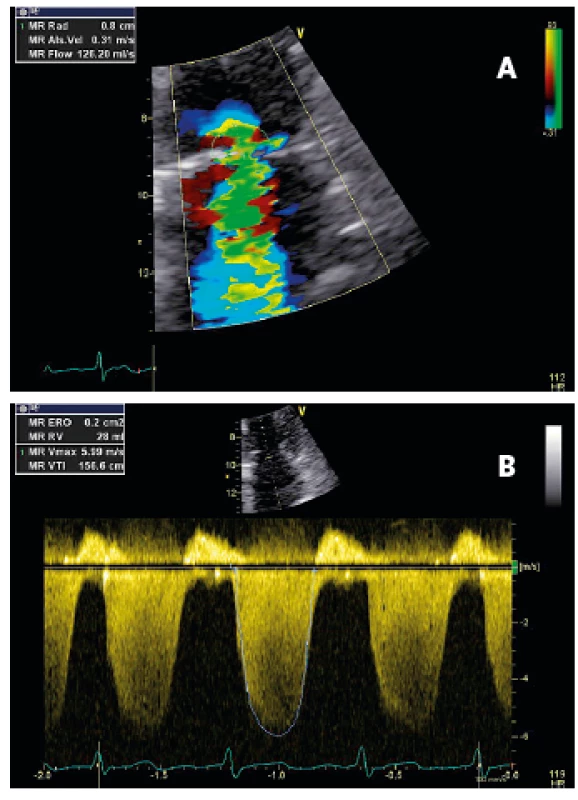
Hodnotu RVol získáme vynásobením EROA časovým integrálem rychlosti regurgitující krve (VTIMV), zjištěným pulzní dopplerovskou technikou (PWD) v mitrálním ústí. A konečně, RF vypočítáme ze vzorce:
RF = RVol/SV,
kde SV = π·r2∙. VTILVOT (r je v tomto vzorci poloměr výtokového traktu LK z PLAX a VTILVOT je časový integrál rychlosti proudění změřený tamtéž PWD nejlépe v apikální pětidutinové projekci).
PISA metoda je pracná, časově náročná, a proto spolehlivá jen v rukách zkušeného echokardiografisty-kardiologa. Limituje ji určitá nepřesnost v případě přítomnosti asymetrických jetů. Obtížně aplikovatelná je u vícečetných jetů.
Nejdůležitějším doplňujícím ukazatelem významnosti MR je průkaz systolického reverzního toku v plicních žilách [7]. Fyziologicky, u zdravých jedinců nebo u hypovolémie, detekujeme PWD 2 pozitivní vlny – dominantní systolickou S a nižší diastolickou D. Při významné MR se vlna S oplošťuje a při velmi těžké MR je negativní (obr. 7).
Obr. 7. Záznam PW vyšetření průtoku pravou horní plicní žilou u pacienta se středně významnou MR – oploštělá vlna S (označena šipkou – odpovídá T vlně na záznamu EKG) 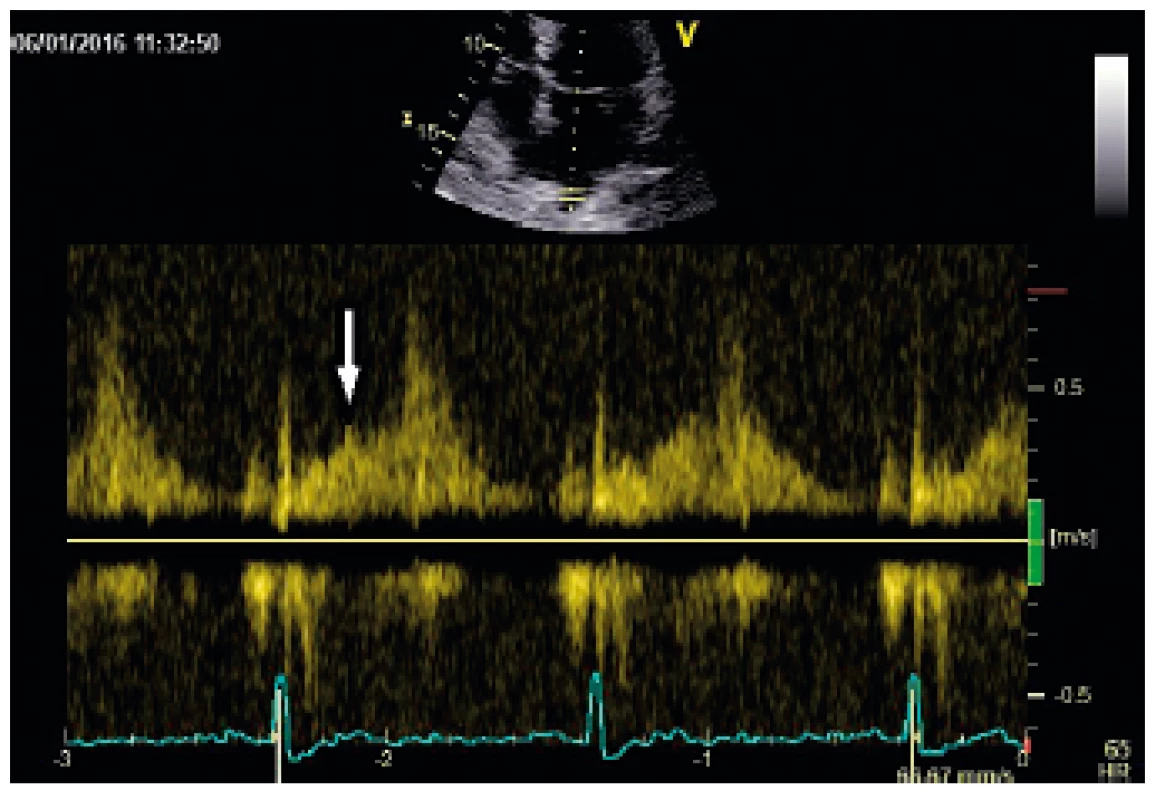
MITRÁLNÍ STENÓZA (MS)
Revmatická horečka je závažnou příčinou MS, a i když v průmyslově vyspělých zemích její prevalence neustále klesá, v rozvojových regionech zůstává jedním z nejčastějších srdečních onemocnění u dospělých [8]. Fúze komisur a ztluštění okrajů cípů vedou u srdečního revmatismu k zúžení mitrálního ústí a nejčastější intervencí v těchto případech bývá perkutánní mitrální balonková valvuloplastika (PMBV). Degenerativní změny charakteru kalcifikace prstence nebo zesílení cípů a restrikce jejich pohybu, vídané převážně u našich pacientů, a to ať již z důvodu pokročilého věku či jako doprovodné projevy jiných onemocnění (renální dysfunkce, sekundární hyperparatyreoidismus, karcinoid, infiltrující nemoci aj.), vesměs nejsou řešitelné pomocí PMBV a nutná bývá náhrada chlopně. Normální plocha ústí mitrální chlopně je 4–5 cm2, ale klinicky zůstává MS v klidu asymptomatická při velikosti plochy nad 1,5 cm2
U MS jako u MR je TEE doporučováno ve chvíli, kdy k úplnému zhodnocení stavu mitrální chlopně TTE nestačí, a stejně tak se stává rutinním použití 3D echokardiografie [9]. V klinické praxi je pro stanovení závažnosti MS doporučené zvolit kombinaci jak 2D, tak dopplerovských metod. Takový integrální diagnostický přístup snižuje stupeň ovlivnění závěrů hemodynamickými podmínkami, intravazální náplní, častými poruchami rytmu atd. [10].
Standardní 2D, ale i M mode zobrazení umožní vizualizovat jednotlivé části MV a podle charakteru jejich postižení usoudit na etiologii MR (revmatická vs. degenerativní). Především se hodnotí morfologie cípů, jejich mobilita, flexibilita, tloušťka a přítomnost kalcifikací. Dále je nutné obdobně zhodnotit také stav komisur cípů a šlašinek. Navíc, 2D planimetrie je považována za referenční metodu měření plochy mitrálního ústí (MVA). Vyžaduje při zpracování zaznamenané smyčky pečlivé ruční obkreslení mitrálního ústí v úrovni okrajů cípů, ideálně během mid-systoly v parasternální krátké ose (PSAX) (obr. 8).
Obr. 8. Kalcifikovaná mitrální stenóza, parasternální krátká osa – optimální projekce ke stanovení plochy mitrálního ústí 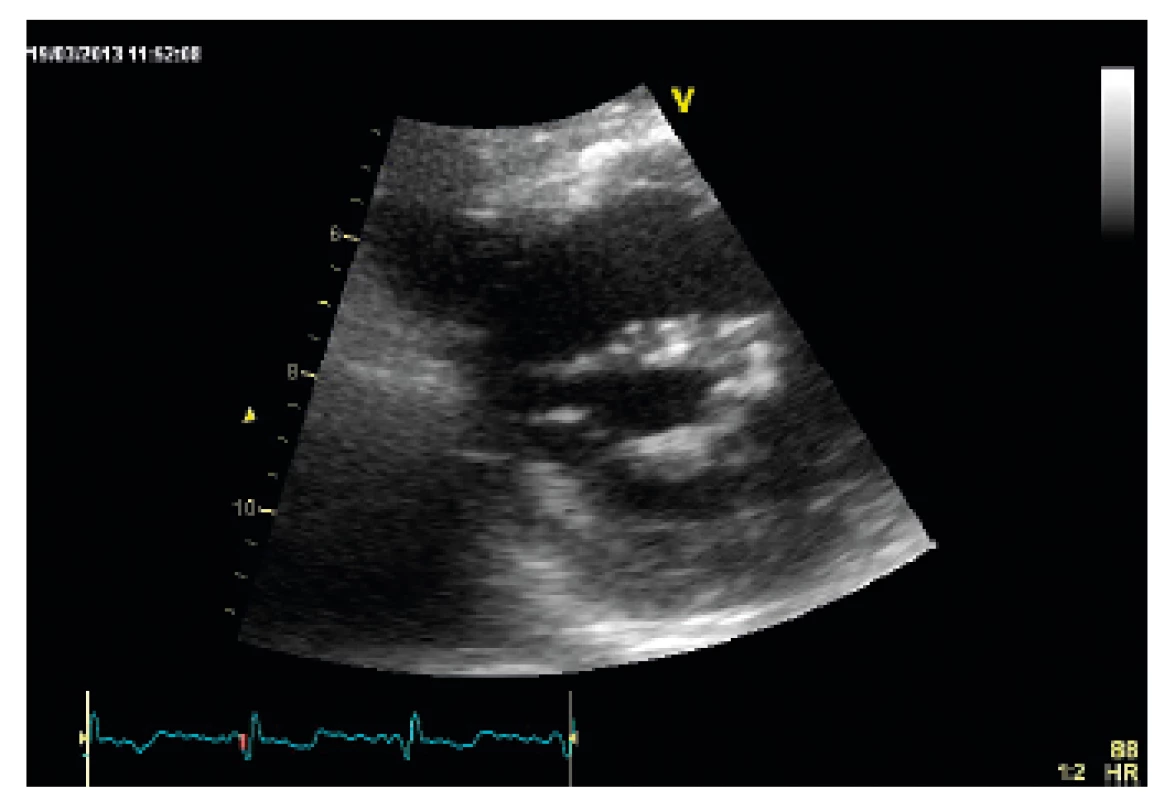
Střední tlakový gradient proudění přes mitrální ústí (ΔP) měřený CWD je rovněž metodou doporučenou k hodnocení závažnosti MS (viz tab. 3). Jeho hodnota se vypočítá zjednodušenou Bernoulliho rovnicí:
ΔP = 4·V2,
kde V je rychlost. Tento výpočet velmi dobře koreluje s výsledky získanými na základě katetrizace. Echokardiografické přístroje mají integrovaný software, který gradient vypočítá po obkreslení stopy zaznamenané CWD. U pacientů s fibrilací síní, která je v těchto případech běžná, je třeba počítat s průměrnou hodnotou získanou měřením alespoň v 5 srdečních cyklech. Optimální projekce s nejmenším možným zkreslením, kdy roviny ultrazvukového paprsku a proudu krve běží paralelně, jsou apikální (A4CHV a dvoudutinová – A2CHV).
Tab. 3. Klasifikace závažnosti MS 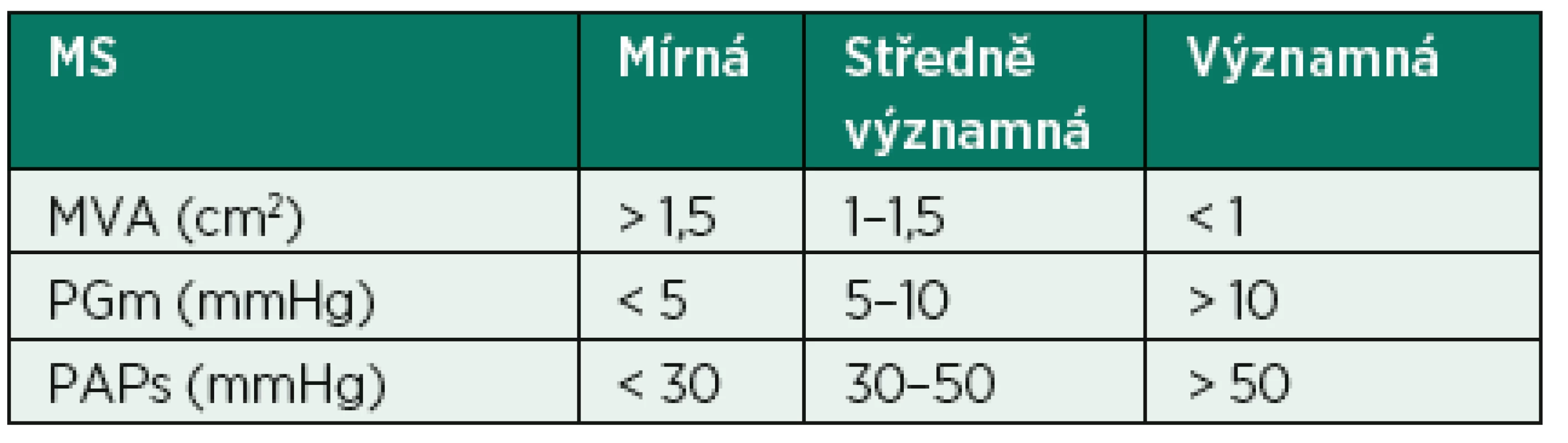
MS – mitrální stenóza, MVA – plocha mitrálního ústí, PGm – střední gradient proudění přes mitrální ústí, PAPs – systolický tlak v plicní tepně Další doporučenou dopplerovskou metodou ke stanovení tíže MS je měření poločasu tlaku (Pressure half-time – PHT), definovaného jako čas v milisekundách, za který poklesne vrcholový gradient na chlopni v průběhu diastoly na poloviční hodnotu (obr. 9). Tento pokles rychlosti transmitrálního toku je nepřímo úměrný ploše ústí (MVA) a vypočítá se na základě empirické rovnice:
MVA = 220/PHT [11]
Obr. 9. Zhodnocení významnosti mitrální stenózy pomocí CW dopplerovského vyšetření a stanovení plochy mitrálního ústí pomocí PHT 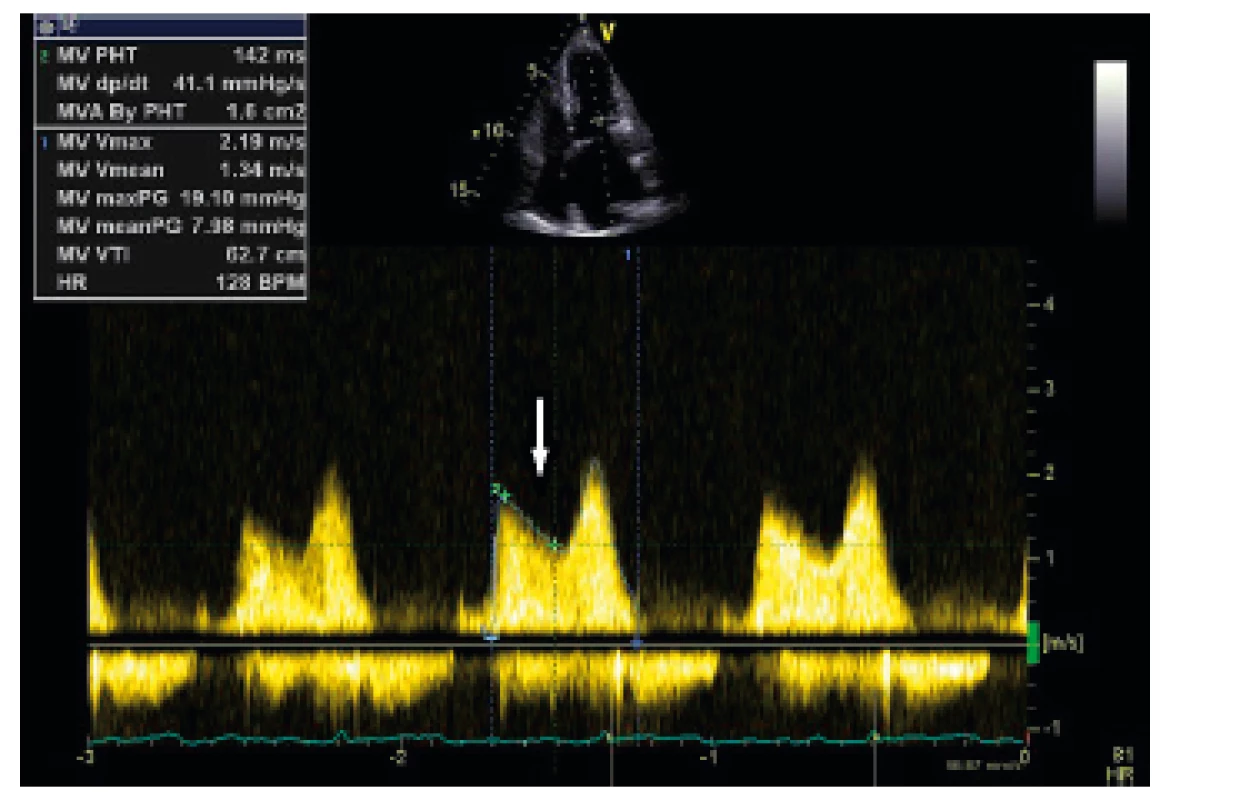
PHT se měří opět CWD a pro svou jednoduchost je v praxi velmi používaný. Již méně doporučované dopplerovské metody jsou:
- a) výpočet rovnice kontinuity založený na rovnosti mitrálního průtoku a SV LK,
- b) hodnocení PISA obdobné jako u MR, ale na atriální straně MV.
Obě jsou časově náročné a vyžadují opakovaná měření.
Spíše jako doplňující měření, které ukazuje více na hemodynamické důsledky MS, než aby sloužilo k hodnocení její závažnosti, se používá stanovení tlaků v plicnici s pomocí CWD v trikuspidální regurgitaci, přičemž těžká plicní hypertenze je indikátorem krátkého přežívání nemocných s MS [12].
Adresa pro korespondenci:
doc. MUDr. Jan Kunstýř, Ph.D.
Milešovská 7
130 00 Praha 3
e-mail: kunstyr.jan@vfn.cz
Zdroje
1. Nkomo, V. T., Gardin, J. M., Skelton, T. N. et al. Burden of valvular heart diseases: a population-based study. Lancet, 2006, 368, p. 1005–1011.
2. Iung, B., Baron, G., Butchart, E. G. et al. A prospective survey of patients with valvular heart disease in Europe: The Euro Heart Survey on Valvular Heart Disease. Eur. Heart. J., 2003, 24, p. 1231–1243.
3. Enriquez-Sarano, M., Akins, C. W., Vahanian, A. Mitral regurgitation. Lancet, 2009, 373, p. 1382–1394.
4. Vahanian, A., Alfieri, O., Andreotti, F., Antunes, M. et al. Guidelines on the management of valvular heart disease (version 2012): the Joint Task Force on the Management of Valvular Heart Disease of the European Society of Cardiology (ESC) and the European Association for Cardio-Thoracic Surgery (EACTS). Eur. Heart. J., 2012, 33, p. 2451–2496.
5. Klein, A. A., Snell, A., Nashef, S. A., Hall, R. M., Kneeshaw, J. D., Arrowsmith, J. E. The impact of intra-operative transoesophageal echocardiography on cardiac surgical practice. Anaesthesia, 2009, 64, 9, p. 947–952.
6. Lancellotti, P., Tribouilloy, C., Hagendorff, A. et al. Recommendations for the echocardiographic assessment of native valvular regurgitation: an executive summary from the European Association of Cardiovascular Imaging. Eur. Heart J. Cardiovasc. Imaging, 2013, 14, p. 611–644.
7. Lancelloti, P., Moura, L., Pierard, L. A. et al. European Association of Echocardiography recommendations for the assessment of valvular regurgitation. Part 2: mitral and tricuspid regurgitation (native valve disease). Eur. J. Echocardio., 2010, 11, p. 307–332.
8. Marijon, E., Ou, P., Celermajer, D. S. et al. Prevalence of rheumatic heart disease detected by echocardiographic screening. N. Engl. J. Med., 2007, 357, p. 470–476.
9. Lang, R. M., Badano, L. P., Tsang, W. et al. EAE/ASE recommendations for image acquisition and display using three-dimensional echocardiography. J. Am. Soc. Echocardiogr., 2012, 25, p. 3–46.
10. Baumgartner, H., Hung, J., Barmejo, J. et al. Echocardiographic assessment of valve stenosis: EAE/ASE recommendations for clinical practice. Eur. J. Echocardio., 2009, 10, p. 1–25.
11.Thomas, J. D., Weyman, A. E. Doppler mitral pressure half-time: a clinical tool in search of theoretical justification. J. Am. Coll. Cardiol., 1987, 10, p. 923–929.
12. Ward, C., Hancock, B. W. Extreme pulmonary hypertension caused by mitral valve disease: natural history and results of surgery. Br. Heart. J., 1975, 37, p. 74–78.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2016 Číslo 3- Jak souvisí postcovidový syndrom s poškozením mozku?
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse je bezpečný přípravek v krátkodobé léčbě bolesti
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
- Léčba akutní pooperační bolesti z pohledu ortopeda
-
Všechny články tohoto čísla
- Editorial
- Antimykotická terapie na odděleních typu ARO/JIP v České republice: prospektivní observační studie
- Pleurální výpotek v intenzivní péči
- Poškodenie priedušnice ako následok punkčnej dilatačnej tracheostómie – kazuistiky a prehľad literatúry
- Pětapadesátiletý muž s trombocytopenií a život ohrožujícím difuzním alveolárním krvácením: kazuistika
- Lékař a trestní právo I – proces
- Echokardiografické vyšetření při onemocnění mitrální chlopně
- Úloha simulační medicíny v rozvoji anestezie a intenzivní medicíny
- Když srdce tančí paso doble
- Perioperační péče o pacienty s diabetes mellitus
-
Arytmie s vysokým rizikem tromboembolismu.
Fibrilace síní a flutter síní – častý mezioborový problém - Národní implementace konceptu „Enhanced Recovery after Surgery“ (ERAS) v České republice
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Pleurální výpotek v intenzivní péči
- Poškodenie priedušnice ako následok punkčnej dilatačnej tracheostómie – kazuistiky a prehľad literatúry
- Perioperační péče o pacienty s diabetes mellitus
- Echokardiografické vyšetření při onemocnění mitrální chlopně
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



