-
Medical journals
- Career
Karcinom penisu: terapeutická výzva
Authors: T. S. Hakky; T. Kim; P. E. Spiess
Authors‘ workplace: Department of Genitourinary Oncology ; Tampa, FL 33612
Published in: Urol List 2010; 8(4): 28-31
Overview
Karcinom penisu je velmi vzácně se vyskytující onemocnění. Právě ona výjimečnost znesnadňuje zdokonalování terapeutického přístupu, a tedy i výsledků léčby. Autoři v tomto článku hodnotí epidemiologii karcinomu penisu, rizikové faktory, možnosti pro stanovení klinického stadia a zavedené i moderní chirurgické přístupy k léčbě tohoto onemocnění.
KLÍČOVÁ SLOVA:
karcinom penisu - penektomie - lidský papiloma virus - karcinom ze skvamózních buněkÚVOD
Karcinom penisu je vzácně se vyskytující onemocnění. Ve Spojených státech se uvádí incidence přibližně jeden případ na 100 000 mužů, ačkoli ve státech, jako je Brazílie, Uganda, Kuba, Kolumbie a Indie, byla zaznamenána incidence mnohem vyšší [1]. Karcinom penisu i jeho léčba mají obrovský dopad na pacientův fyzický, ale i duševní stav. Vzhledem k výjimeč-nosti onemocnění nebylo při léčbě tohoto agresivního tumoru zaznamenáno významné zlepšení výsledků (specifických pro karcinom). Ve většině případů je onemocnění diagnostikováno pozdě. Naryana et al uvádí, že přibližně polovina pacientů vyhledá lékařskou pomoc až zhruba rok poté, co poprvé na svém penisu objeví lézi [1]. V posledních letech se lékaři při volbě terapeutického přístupu snaží klást důraz i na estetickou stránku. V tomto článku uvádíme přehled současných chirurgických technik pro léčbu karcinomu penisu.
HISTOLOGIE A RIZIKOVÉ FAKTORY
Z histologického hlediska se v 95 % případů karcinomu penisu jedná o tumor ze skvamózních buněk [2,3]. Zbývajících 5 % tvoří sarkomy, melanomy a lymfomy [3]. Z epidemiologického hlediska se 55 % případů vyskytuje u mužů mladších 60 let [4]. Přesná patofyziologie, která stojí za vznikem karcinomu penisu, nebyla doposud odhalena, bylo však definováno několik etiologických rizikových skupin – např. neobřezaní chlapci před pubertou (potenciální smegma a/nebo fimóza) [4]. Rizikové faktory pro vznik karcinomu po pubertě zahrnují: užívání tabákových výrobků, infekce HPV (lidský papiloma virus) a chronický zánět jako např. exantém, trauma nebo balanitis xerotica obliterans [4]. Steiner et al prokázali v brazilské studii u 75 % mužů s karcinomem penisu přítomnost HPV (serotyp 16). Souvislost s tímto maligním onemocněním byla rovněž prokázána u HPV serotyp 18 a 31 [5].
DIAGNOSTIKA A STANOVENÍ STADIA
Prvotní vyšetření by mělo zahrnovat důkladné odebrání anamnézy a fyzikální vyšetření (včetně vyšetření bilaterálních inguinálních lymfatických uzlin). Při vyšetřování pacientů s karcinomem penisu je vhodné provedení ultrazvukového vyšetření břicha/pánve, MRI a/nebo CT. Tyto zobrazovací modality mohou usnadnit klinické hodnocení metastazujícího onemocnění a inguinálních oblastí (zejména u pacientů s větší tělesnou hmotností). V nedávné době bylo prokázáno, že vyvolání umělé erekce pomocí intrakorporální injekce prostaglandinu E1 v kombinaci s MRI penisu je užitečné při diagnostice a stagingu intraglandulárního karcinomu penisu [6].
Mezi diferenciální diagnózy je třeba zahrnout celou řadu dalších možných příčin: psoriázu, lichen planus, balanitis xerotica obliterans, Zoonova balanitidu, syfilis, chankroid (měkký vřed), lymfagranuloma venereum, alergickou reakci nebo reakci na užívání medikamentů [7]. Standardním přístupem pro stanovení diagnózy je excizní, incizní nebo „punch“ biopsie [5]. Histopatologické vyšetření má při hodnocení povahy léze nesmírný význam, neboť pomůže při stanovení diagnózy, přesného grade onemocnění a případně rovněž patologického stadia. Tato informace je nezbytná pro volbu terapeutického přístupu.
Stadium je obvykle stanoveno na základě TNM klasifikace, která byla aktualizována v roce 2010 (tab. 1).
Table 1. AJCC TNM klasifikační systém z roku 2010 (sedmá verze). 
LÉČBA
Léčba karcinomu penisu může být poněkud kontroverzní. Tradiční chirurgická léčba maligní léze penisu spočívá v kompletní, nebo parciální amputaci, která však může mít zničující dopad na psychiku pacienta. Tato forma léčby je rovněž spojena se sexuální dysfunkcí [7,8]. V poslední době jsou však stále častěji doporučovány minimálně invazivní techniky (obvykle pro léčbu onemocnění s nižším klinickým stadiem/grade). V tomto ohledu závisí volba chirurgické léčby karcinomu penisu na TNM stadiu a patologickém grade onemocnění [8]. Minimálně invazivní techniky jsou vhodné pro léčbu těchto tumorů:
- carcinoma in situ (CIS)
- neinvazivní verukózní karcinom (Ta) a (T1)
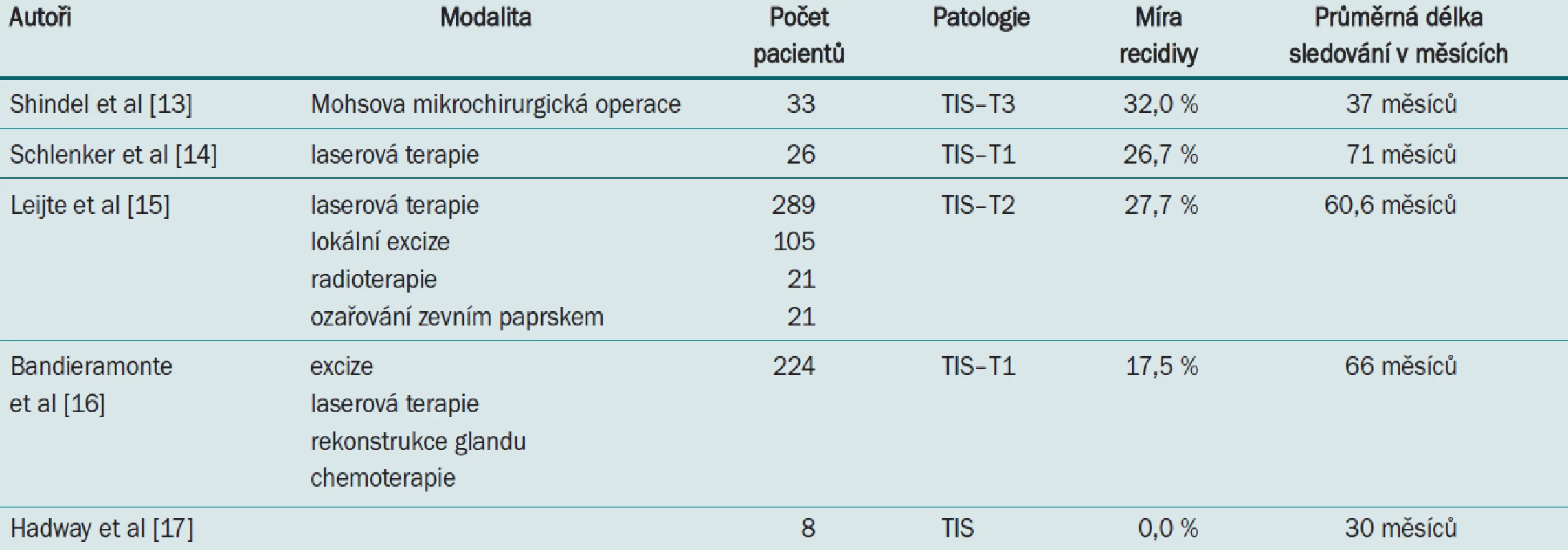
Pacienti s CIS a verukózním karcinomem (T1) jsou díky méně agresivnímu charakteru těchto tumorů vhodnými kandidáty pro kurativní a minimálně invazivní terapie umožňující zachování orgánu (tab. 2) [8]. Z histologického hlediska souvisí CIS u přibližně 90 % pacientů s infekcí virem HPV [9]. CIS je možné účinně léčit pomocí topické chemoterapie nebo fototerapie. U pacientů s CIS a T1a zahrnuje léčba první volby šestitýdenní aplikaci 5% 5-fluorouracilu (užívá se rovněž tekutý dusík) [7]. U pacientů, u nichž není léčba účinná, je po dobu dalších 6–7 týdnů indikována aplikace 5% imiquimodu [7,8]. Mezi další užívané techniky patří terapie s užitím CO2 nebo Nd-YAG laseru (neodymium:yttrium-aluminium-garnet), Mohsova mikrochirurgická operace nebo fotodynamická terapie [10]. Hadway et al rovněž popsali rekonstrukci glandu s vynikajícím funkčním výsledkem, bez výskytu lokální recidivy [4]. Mohsova operace, která se běžně užívá při léčbě dermatologických maligních onemocnění, byla v nedávné době rovněž apliko-vána na léčbu CIS a karcinomu penisu T1. Výsledky uvádějí 68% míru lokální kontroly [4,12].
Léze v klinickém stadiu T1b a T2
Léze na penisu ve stadiu T1b jsou obvykle odstraněny (pokud nezasahují do uretrálního meatu) pomocí lokální excize s primární suturou. Chirurgické okraje o velikosti 5–10 mm lze považovat za bezpečné [12]. Tato technika je však spojena až s 50% mírou recidivy [8]. Bylo prokázáno, že 12týdení cyklus neadjuvantní chemoterapie (vinkristin, neomycin, methotrexát) s následnou excizí léze pomocí CO2 laseru dosahuje dobrých výsledků: 85% míra vyléčení po 34měsíčním sledování. Někteří autoři se však obávají rizika toxicity tohoto přístupu v kontextu lokalizovaného onemocnění [4].
Další alternativou pro léčbu primárního tumoru glandu ve stadiu T1 a T2 umožňující zachování orgánu je radioterapie. Zde máme k dispozici dva rozdílné přístupy – ozařování zevním paprskem a intersticiální brachyterapii [14]. Obě modality jsou však spojeny s 30–50% mírou recidivy [4,11].
Tradičně se při léčbě tumoru glandu v klinickém stadiu T2 užívala parciální penektomie. Anatomické studie však prokázaly, že corpora cavernosa a corpus spongiosum představují dvě samostatné anatomické struktury, díky čemuž se další vhodnou terapeutickou alternativou pro léčbu tohoto onemocnění stala glansektomie [8]. Od roku 1996 se při léčbě T2 glandulárních lézí užívá glansektomie s následnou rekonstrukcí, která dosahuje vynikajících výsledků [8,11]. Glansektomie spočívá v excizi glans penisu a rekonstrukci nového meatu na špičce těla penisu [8]. Při dlouhodobém sledování byla zaznamenána až 96% míra vyléčení bez recidivy [9]. Další variantou, ačkoli spojenou s vyšší mírou recidivy, jsou radioterapie a laserová terapie s užitím CO2 laseru [4,11].
Parciální penektomie s negativními chirurgickými okraji je standardní metodou léčby lézí v klinickém stadiu T2, které invadují corpora cavernosa. Dobrého výsledku lze dosáhnout při zabezpečení okrajů 5–10 mm. Korets et al z institutu Memorial Sloan-Kettering zaznamenali při průměrné době sledování 34 měsíců u populace 32 pacientů, kteří podstoupili parciální penektomii, 3% míru recidivy [14]. Bylo prokázáno, že délka pahýlu alespoň 2,5–3 cm je dostatečná pro zabezpečení sexuální aktivity [4,8,11]. Několik skupin autorů uvádí, že ligací l. suspensorium pod obloukem kosti stydké lze penis prodloužit o přibližně 2 cm [4,12].
Léze v klinickém stadiu T3 a T4
Léze ve stadiu T3 a T4 se vyskytují ojediněle – představují pouze 5–13 % všech tumorů penisu [11]. Standardní léčba onemocnění ve stadiu T3 spočívá v parciální penektomii nebo úplné amputaci s perineální uretrostomií [4,12]. Zlatý standard v léčbě karcinomu ve stadiu cT3/T4 představovala úplná amputace penisu. Další variantou v tomto případě (pakliže je tumor kompletně resekován se zachováním negativních okrajů a funkčním pahýlem penisu) je totální penektomie. Tradiční onkologické dogma, že negativní chirurgické okraje by měly být minimálně 2 cm, je v poslední době zpochybňováno [10]. Pacienti podstupující celkovou penektomii mohou po operaci dosáhnout orgazmu. V tomto případě lze zvážit provedení dvou rekonstrukčních operací penisu (faloplastika) – pubické faloplastiky a faloplastiky s použitím radiální tepny [4].
V případě, že je karcinom asymptomatický, jsou pacienti s onemocněním v klinickém stadiu T4 vhodnými kandidáty pro neadjuvantní chemoterapii. Pakliže je neodajuvantní terapie neúčinná, doporučuje se další cyklus chemoterapie s užitím jiného protokolu a paliativní ozařování zevním paprskem nebo parciální/celková penektomie [12]. Evropská urologická asociace v tomto případě doporučuje tři až čtyři cykly chemoterapie na bázi cisplatiny a aplikaci 5-fluorouracilu nebo dvanáctitýdenní cyklus chemoterapie na bázi vinkris-tinu, methotrexátu a neomycinu [12]. U pacientů s mnohočetnými metastázami do lymfatických uzlin (obvykle v inguinální oblasti) a pacientů s onemocněním v pokročilém stadiu je vzhledem ke špatné prognóze vhodná rychlá indikace chemoterapie [11,12].
SLEDOVÁNÍ A MONITOROVACÍ STRATEGIE
Protože se pacienti často nedostaví ke kontrolnímu vyšetření, může být sledování obtížné. Ideální strategie pro monitorování oblasti primární léze je doposud předmětem debaty. Někteří autoři doporučují během prvních dvou let pečlivé sledování ve 2–4měsíčních intervalech, protože většina případů recidivy je obvykle odhalena během prvních dvou let [3,11]. Každé vyšetření by mělo zahrnovat odebrání anamnézy, fyzikální vyšetření, RTG vyšetření hrudníku a zobrazovací vyšetření břicha/pánve (CT nebo MRI) zahrnující celou inguinální oblast (oboustranně). Ve třetím roce se doporučuje sledování provádět v 3–6měsíčním intervalu a během čtvrtého a pátého roku v 6–12měsíčním intervalu [8,11].
ZÁVĚR
Karcinom penisu je velmi vzácné maligní onemocnění, s nímž se urolog setkává pouze ojediněle. Onemocnění má obvykle agresivní charakter progrese a zničující dopad na psychiku pacienta i jeho partnerky. Odborníci na léčbu tohoto onemocnění doporučují terapeutický přístup zvolit na základě klinického stadia a grade primárního tumoru. Lékaři v centrech, která mají dostatek zkušeností s léčbou tohoto onemocnění, preferují v současné době moderní terapeutické techniky. Z chirurgicko-onkologického hlediska však stále platí pravidlo úplného odstranění tumoru s minimálním odstraněním zdravé tkáně s přihlédnutím k zachování sexuální funkce. Při léčbě tohoto onemocnění je nutný individuální přístup, který zohlední rizika tohoto vysoce agresivního typu tumoru a potenciální morbiditu spojenou s léčbou a její dopad na kvalitu života pacienta.
Philippe E. Spiess, MD, MS, FACS
Assistant Professor of Urologic Oncology
Department of Genitourinary Oncology
12902 Magnolia Drive Office 12538
Tampa, FL 33612
philippe.spiess@moffitt.org
Sources
1. Narayana AS, Olney LE, Loening SA. Carcinoma of the penis: analysis of 219 cases. Cancer 1982; 49(10): 2185–2191.
2. Stanick I, Holtl W. Penile cancer: review of the recent literature. Opthalmology 2003; 13(6): 467–472.
3. Rossari JR, Vora T, Gil T et al. Advances in penile cancer management. Curr Opin Oncol 2010; 22(3): 226–235.
4. Pizzocaro G, Algaba F, Horenblas S et al. EAU Penile Cancer Guidelines 2009. Eur Urol 2010; 57(6): 1002–1012.
5. Scardino E, Villa G, Bonomo G et al. Magnetic resonance imaging combined with artificial erection for local staging of penile cancer. Urology 2004; 63(6): 1158–1162.
6. Scheiner MA, Campos MM, Ornellas AA et al. Human papillomavirus and penile cancers in Rio de Janeiro, Brazil: HPV typing and clinical features. Int Braz J Urol 2008; 34(4): 467–474.
7. Hegarty PK, Majid S, Hughes B et al. Penile preserving surgery and surgical strategies to maximize penile form and function in penile cancer: recommendations from the United Kingdom experience. World J Urol 2009; 27(2): 179–187.
8. Hegarty PK, Rees RW, Borley NC et al. Contemporary management of penile cancer. BJU Int 2008; 102(8): 928–932.
9. Caso JR, Rodruguez A, Correa J. et al. Update in the management of penile cancer. Int Braz J Urol 2009; 35(5): 406–415.
10. Hadway P, Corbishley CM, Watkin NA. Total glans resurfacing for premalignant lesions of the penis: initial outcome data. BJU Int 2006; 98(3): 352–356.
11. Salvioni R, Necchi A, Piva L et al. Penile cancer. Urol Oncol 2009; 27(6): 677–685.
12. Korets R, Koppie TM, Snyder ME et al. Partial Penectomy for Patients With Squamous Cell Carcinoma of the Penis: The Memorial Sloan-Kettering Experience. Ann Surg Oncol 2007; 14(12): 3614–3619.
13. Shindel AW, Mann MW, Levy RY et al. Mohs micrographic surgery for penile cancer: management and long-term follow up. J Urol 2007; 178(5): 1980–1985.
14. Schlenker B, Gratzke C, Seitz M et al. Fluorescence-guided laser therapy for penile carcinoma and precancerous lesions: Long-term follow-up. Urol Oncol 2009 [Epub ahead of print].
15. Leikte JA, Kirrander P, Antonini N et al. Recurrence patterns of squamous cell carcinoma of the penis: recommendations for follow-up based on a two-centre analysis of 700 patients. Eur Urol 2008; 54(1): 161–168.
16. Bandieramonte G, Colecchia M, Mariani L et al. Peniscopically controlled CO2 laser excision for conservative treatment of in situ and T1 penile carcinoma: report on 224 patients. Eur Urol 2008; 54(4): 875–882.
17. Hadway P, Corbishley CM, Watkin NA. Total glans resurfacing for premalignant lesions of the penis: initial outcome data. BJU Int 2006; 98(3): 532–536.
18. Edge SB, Byrd DR, Compton CC et al. AJCC Cancer Staging Manual, 7th Edition: 2010 Springer, New York, NY.
Labels
Paediatric urologist Urology
Article was published inUrological Journal

2010 Issue 4-
All articles in this issue
- Léčba lokoregionálního onemocnění karcinomu penisu
- Léčba tumoru varlete v časném stadiu
- Karcinom penisu v populaci nigerijských mužů
- Současné přístupy k inguinální lymfadenektomii při léčbě karcinomu penisu
- Karcinom penisu: terapeutická výzva
- Substituční terapie testosteronem po léčbě karcinomu prostaty: nové koncepty v současné urologické praxi
- Moderní endokrinologické vyšetření infertilního muže
- Co je považováno za erotické v neverbální komunikaci
- Vyšetřování a medikamentózní léčba benigní hyperplazie prostaty: přehledový článek
- Význam inhibice RANK ligandu v léčbě kostních komplikací u pacientů s metastazujícím karcinomem prostaty
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Co je považováno za erotické v neverbální komunikaci
- Léčba lokoregionálního onemocnění karcinomu penisu
- Substituční terapie testosteronem po léčbě karcinomu prostaty: nové koncepty v současné urologické praxi
- Moderní endokrinologické vyšetření infertilního muže
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career