-
Medical journals
- Career
Akcelerovaná terapie po operaci předního zkříženého vazu technikou press-fit femorální fixace
Authors: K. Honová 1; F. Hudeček 2
Authors‘ workplace: Soukromá ambulance fyzioterapie, Brmo 1; I. ortopedická klinikaFN u sv. AnnyBrno a IC klinika Brno 2
Published in: Rehabil. fyz. Lék., 27, 2020, No. 3, pp. 142-148.
Category: Original Papers
Overview
Poranění předního zkříženého vazu je závažný úraz, který mění biomechanické a propriocepční nastavení kolenního kloubu. Operační postupy i rehabilitační léčba jsou neustále zdokonalovány a vedou k rychlejší rekonvalescenci a návratu k plnému zatížení, včetně sportovní zátěže. Spolupráce operatéra, fyzioterapeuta a motivovaného pacienta vede k nejlepšímu možnému výsledku v progresivní léčbě.
Klíčová slova:
kolenní kloub – léze LCA – plastika LCA – press-fit femorální fixace – coper – noncoper – fyzioterapie
ÚVOD
Incidence poranění předního zkříženého vazu (dále jen LCA) je odhadována na 60 případů na 100 000 obyvatel ročně. Úraz vzniká nejčastěji při sportu nebo při dopravní nehodě. Poškozující pohyb je pootočení kolena mediálním směrem v jeho plném zatížení, přisednutí, nebo naopak dynamické zvednutí z plného pokrčení, kdy hamstringy nejsou schopné silově zastabilizovat plný tah kvadricepsu (typicky např. zvedání po pádu na lyžích).
Operační techniky, stejně jako navazující fyzioterapeutická léčba, se díky četnosti výskytu tohoto typu poranění neustále zdokonalují a posouvají směrem k rychlejší rekonvalescenci. Prioritní je třeba určit, jaký je stav tkání v kolenu (zejména ve smyslu přidružených poranění) a dle toho nastavit odpovídající terapii. Akcelerovaná léčba tak začíná již prvním poúrazovým vyšetřením lékařem.
Poranění LCA
Typicky se úraz projeví bezprostřední ztrátou stability kolena, bolestí a až externě slyšitelným zvukovým fenoménem („pop“ fenomén). Klinicky nacházíme časný otok, ztuhlost kloubu, zpočátku negativní přední zásuvku (koleno je zpevněno ochranným spasmem svalů), změněný stereotyp chůze až kineziofobii. Při punkci pak v 75 % hemartros. Je třeba rozlišit, zda se jedná o izolované poškození vazu, nebo přidružená poškození měkkých tkání, jakými je např. nešťastná triáda, neboť tomu je nutné přizpůsobit léčbu. Výpotek v kolenu po ruptuře LCA se typicky objevuje 6-24 hodin po úrazu. Okamžitý výpotek naproti tomu svědčí spíše pro osteochondrální frakturu v oblasti kolena (3,14).
Specifika LCA
LCA funguje jako mechanický regulátor hybnosti kolenního kloubu, zároveň má významnou propriocepční funkci.
Mechanickou regulací je omezení přední translace tibie, limitace hyperextenzního postavení, stabilizace valgus stresu a omezení vnitřní rotace během extenze v rozsahu 0 – 30°. Porucha integrity vazu vede na této úrovni ke dvěma jevům. Prvním je změna rozsahu pohybu, která vede ke zvýšenému napětí v ostatních měkkých strukturách kolena. Druhá se týká diskrétní změny v mechanice posuvného a valivého pohybu, která společně s neoptimálně nastaveným akrem a kyčelním kloubem vede k dlouhodobému nadlimitnímu mechanickému tlaku na vnitřní meniskus.
Propriocepčním projevem je kontrola nastavení kloubu, neboť 1 – 2 % hmotnosti LCA tvoří dle neuroanatomických studií proprioceptory (18). Při lézi pak dochází ke ztrátě aferentní signalizace vazu, která se klinicky projevuje směsicí poruch od opožděné reakce svalů na zátěž, snížení koordinační schopnosti dynamických stabilizátorů kolena, až po komplexně rozvinutý obraz těžké kineziofobie.
Kolenní kloub má velice malé kortikální zpracování, proto může dojít v důsledku výpadku propriocepčních informací z poškozeného vazu až ke stavu popisovanému jako tzv. „kloubní slepota“. Proto je nesmírně důležité zahájit stimulaci akra co nejdříve po úrazu a ještě před vlastní operací.
Léčba
Léčba poranění může být konzervativní a operační. O indikaci k operaci rozhoduje lékař, a to po zvážení všech náležitostí, které stav ovlivňují. Indikační kritéria jsou v poslední době rozšířena o diagnostiku, zda se u daného pacienta po odeznění akutní fáze daří vytvořit neuroregulaci ve smyslu coper – kdy precizní neuromotorická kontrola dynamické kloubní stabilizace cestou preaktivace hamstringů umožňuje plně dostatečnou stabilizaci kloubu v zátěži (18). V tom případě – nejedná-li se o výkonnostního a vrcholového sportovce – není operační rekonstrukce vazu nezbytně nutná. U typu noncoper je naopak operační rekonstrukce nezbytná a není důvod ji zbytečně odkládat, neboť mechanicky dochází na terénu nestability při zátěži kolena k opakovanému poškozování měkkých tkání.
Pozn. V tuzemské literatuře se termín coper označuje jako PVZ-independentní a noncoper jako PVZ-dependentní typ (6) (tab. 1).
Table 1. Rozdíly v neuromotorické kontrole coper/noncoper. 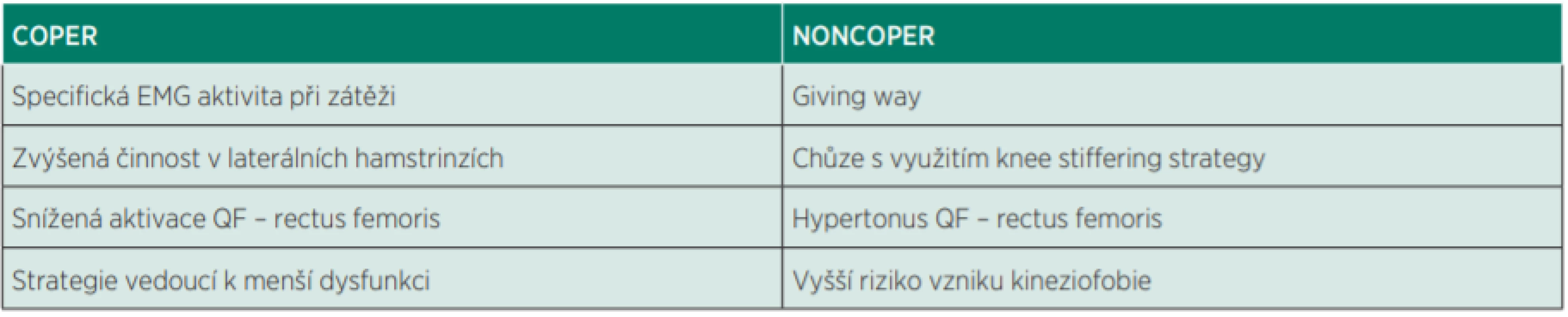
Diagnostika, zda je stabilizace kolena cestou preaktivace hamstringů přítomna, se cestou EMG diagnostiky při anticipaci pohybu v tuzemsku zatím nevyšetřuje. Používáme dynamické testy, které zobrazují stabilizaci kolena v zátěži. Na tomto místě je nutné zdůraznit, že standardní ortopedická testovací baterie pasivního rozsahu pohybu ve smyslu anteromediální nebo anterolaterální rotační nestability (přední zásuvkový test, Lachmanův test, pivot shift test aj.) zobrazuje pouze pasivní rozsah pohybu, který však při kompletní lézi vazu po odeznění akutní fáze je vždy zvětšený a má prakticky nulovou korelaci k úrovni funkční dynamické stabilizace daného jedince.
Operační léčba
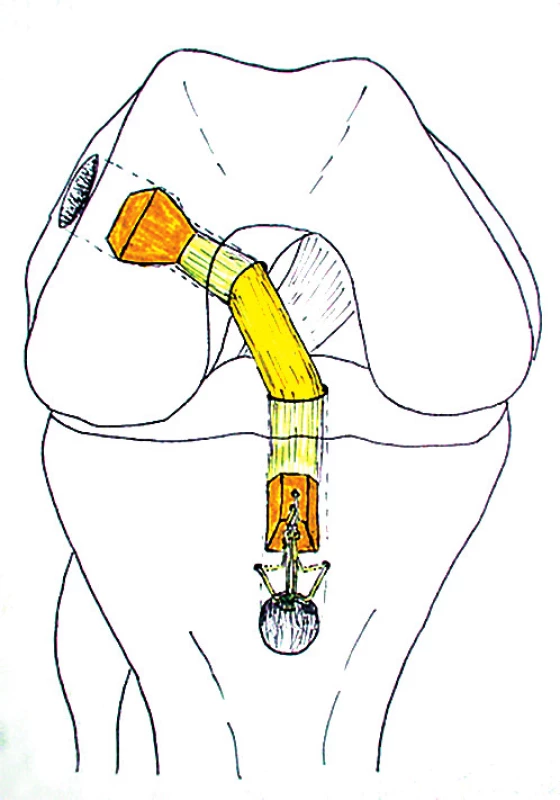
Rekonstrukce ACL BTB štěpem s press-fit fixací femorálního bločku je klasická metoda s výbornými výsledky, která se používala při otevřených operacích kolena již dávno před érou artroskopií. Její artroskopická modifikace je metoda, která se v současnosti již příliš nepoužívá, protože má delší učební křivku a je hůře reprodukovatelná. Standardně se nyní na většině pracovišť používají k fixaci BTB štěpu interferenční šrouby nebo různé piny. Použití cizorodých fixačních prvků v kolenu má ovšem i své nevýhody, kterými jsou různé komplikace při jejich zavádění, možnost časného nebo pozdního uvolnění, nebo zhoršení terénu pro případné reoperace. Tyto nevýhody eliminuje právě press-fit způsob fixace. Press-fit technika je tedy technicky o něco náročnější, ale jejím výsledkem je biologická “no-hardware” rekonstrukce. Následné vhojování kostních bločků v kanálech není na rozhraní kost-kost narušováno žádným cizorodým materiálem, takže se dá přirovnat k hojení zlomeniny ve spongiózní kosti. Je to metoda s mnoha nespornými výhodami nejen pro pooperační období, ale i z hlediska dlouhodobých výsledků a řešení případných komplikací (1,2,4,7,8,10,11,13,15,16).
Press-fit fixaci štepu provádíme ve 4 následujících krocích:
- cílení kanálů provádíme nezávisle dvěma specifickými cíliči, což nám umožňuje perfektní intraartikulární lokalizaci kanálů - intraartikulární průběh štěpu je pak anatomický a izometrický,
- proximálně je femorální bloček lichoběžníkového tvaru pevně zaklesnut a dotlučen v konickém femorální kanálu, takže operatér má dokonalou zpětnou vazbu ohledně pevnosti celé konstrukce ve femuru,
- štěp je následně natonizován a poté je tibiální bloček kostními stehy pevně zafixován distálně v žádoucí poloze v tibiálním kanálu,
- na závěr provádíme kontrolu pohybu kolena do plné flexe i extenze, přičemž je nutné artroskopicky ověřit, že se štěp v extenzi ani ve flexi nepřepíná a že nedochází nikde v interkondylické oblasti k nežádoucímu kontaktu s okolní kostí (tzv. impingementu) (obr. 1).
Pokud pomineme otázku způsobu fixace štěpu, pak pro perfektní výsledek jakékoliv rekonstrukce ACL je stěžejní anatomická poloha štěpu a dostatečná iniciální pevnost, která umožní akcelerovanou rehabilitaci. Akcelerovaná rehabilitace hraje zásadní roli při naší snaze o perfektní výsledek operace, kterými jsou dosažení subjektivní spokojenosti pacienta, obnova plné funkce kolena a návrat do předúrazového stupně aktivity (5). Výchozí parametry pro bezpečnou indikaci akcelerované rehabilitace u press-fit fixace jsou tedy následující:
- kloub můžeme plně flektovat i extendovat bez obav o nežádoucí vliv na napětí štěpu,
- v celém rozsahu pohybu nedochází k impingementu a nehrozí riziko iritace intraartikulárních měkkých tkání (cyclops léze, iritace Hoffova tělesa, synovitida),
- plná extenze umožňuje (po aktivaci svalů DK, při absenci psychického bloku a samozřejmě po nácviku) bezpečný plný došlap na extendovanou končetinu a postupně i chůzi se správným stereotypem,
- limitujícími faktory jsou otok a prosak měkkých tkání, velikost a trvání pooperačních intraartikulárních výpotků, práh bolesti, motivace a compliance pacienta a v neposlední řadě i proškolenost a kvalita fyzioterapeutů.
Naše doporučení pro standardní rekonstrukci ACL BTB s press-fit fixací jsou následující:
- ortézu dáváme na sále na S 0-90, po propuštění z nemocnice (většinou 2. pooperační den) ji pacient používá již jen při chůzi - z důvodu prevence nechtěné flexe přes 90 st., např. při uklouznutí,
- v klidu (na lůžku) jsou pacienti bez ortézy; důvodem je prevence spontánního polohování do semiflexe a rozvoje flekční kontraktury (končetina s bandáží je i v ortéze nastavené na 0 st. ve skutečnosti v určitém stupni flexe!!) - pacienty instruujeme, aby aktivně preferovali klidovou polohu v plné extenzi,
- rozsah flexe vůbec nelimitujeme - pacienti cvičí takovou flexi, kam je pustí otok a bolest,
- od druhého dne se nacvičuje stoj na operované DK a postupně i chůze se správným stereotypem bez opory (toto je velmi individuální).
Rehabilitační protokol se modifikuje, pokud během operace suturujeme meniskus nebo provádíme nějaký výkon na chrupavce. Tyto výkony většinou přinášejí dodatečné limitace a jsou určující pro korekce v našem doporučení pooperačního režimu.
Progresivní rehabilitace po plastice press-fit femorální fixace
Doporučovaná rehabilitační léčba byla ještě několik let zpět limitována na omezení hybnosti po operaci na rozsah 10 – 90° po dobu 6 týdnů po operaci (9). Tento postup je v dnešní době již překonán a při kvalitně provedené operaci není důvodu, proč se jej držet.
V rámci pochopení indikace zátěže je třeba vědět, jak probíhá remodelace rekonstruovaného vazu. Jedná se o tři návazné fáze, z nichž každá má svá specifika. První fáze je tzv. časné hojení, která trvá přibližně do čtvrtého pooperačního týdne. Druhá fáze je proliferace trvající přibližně do 12. týdne a třetí fází je fáze ligamentizace, která trvá řádově roky. Press-fit fixace je výhodná pro vhojení šlachy do kosti, protože vede k rozvoji přímého typu inzerce ligamenta. Již po 12. týdnu od operace se začíná tento typ kotvení vyvíjet, plně dotvořen je po 24. týdnu od operace (17).
FÁZE 0 (úraz – den operace)
V předoperační fázi máme jedinečnou možnost vytvořit kvalitní funkční rezervu, která výrazně usnadní pooperační rekonvalescenci. Protože pouze minimum rekonstrukčních operací se provádí akutně (akutní sutura přetrženého vazu technikou InternalBrace), je zde časový prostor pro vstřebání hemartrosu, stimulaci svalů a následně k možnosti testování, zda je operace pro daného jednice nezbytně nutná. Popis testování není náplní tohoto sdělení, používány jsou dynamické funkční testy (poskoky na jedné noze, seskoky z lavičky, Y-balance test aj.). Jak již bylo zmíněno, klasické ortopedické testy nemohou dynamickou stabilitu kolena zachytit.
V časné terapii využíváme opatření snižující otok, cvičení obnovující rozsah kloubního rozsahu, stimulaci zejména hamstringové svalové skupiny a nácvik koordinace a propriocepce. Při získání flexe nad 110° doporučujeme jízdu na rotopedu pro zvýšení kardiovaskulární kondice (12). Je třeba si uvědomit, že ztráta kondice neoptimální léčbou může být sportovcem vnímána jako subjektivně poškozující.
Předoperační léčba je stále podceňována, přestože je vstupním nastavením pro akcelerovanou pooperační rehabilitaci. Pokud není absolvována, dochází pacient ve většině případů na operaci ve stavu výrazného svalového a propriocepčního oslabení, často navíc se zafixovaným chybným stereotypem chůze.
Pamatujme: Při kulhání důsledně vyžadujeme chůzi s berlemi. Fixace nocicepčního ochranného vzoru chůze je velkou komplikací pro návrat k plnohodnotné chůzi po operaci. Dobu před operací je třeba vnímat jako dobu aktivního cvičení a přípravy na operaci, nikoliv pouze jako pasivní čekání.
FÁZE I (od operace do konce druhého pooperačního týdne)
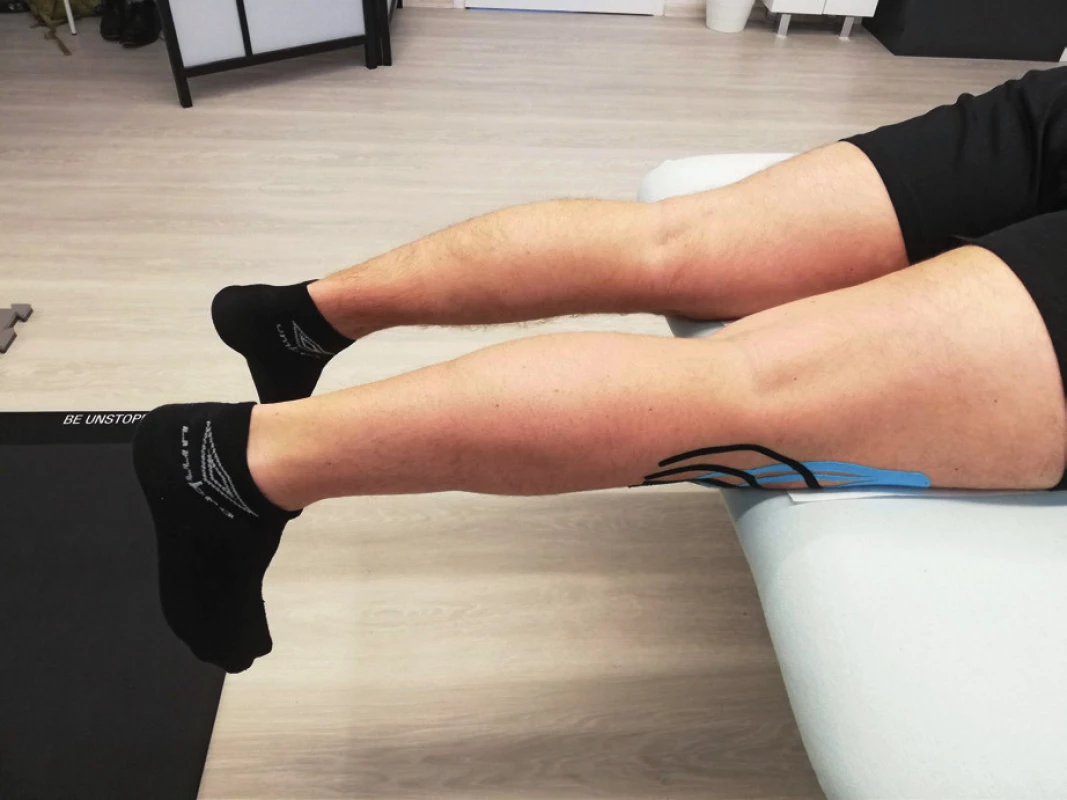
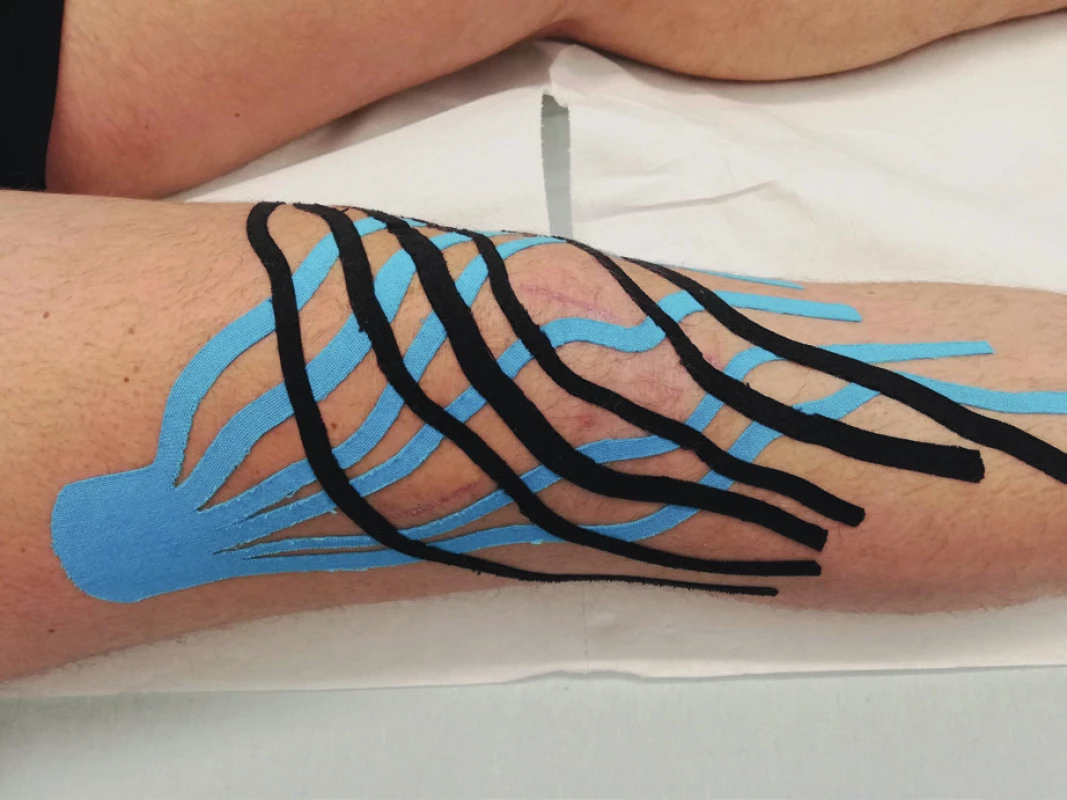
Časná pooperační fáze znamená zaměření se na redukci otoku, stimulaci svalové pumpy, ošetřování jizvy a precizní nácvik chůze s berlemi bez kulhání. Prioritním cílem této fáze je dosažení plné extenze, která je nutným předpokladem pro chůzi bez berlí. Cvikem této fáze je prone hangs (obr. 2). K redukci pooperačního a pozátěžového otoku lze použít tejp v lymfatické aplikaci (obr. 3).
Při vstupní konzultaci vyšetříme kolenní kloub goniometricky, změříme obvody v predisponovaných segmentech, nabereme podrobnou anamnézu. Nutné je provést minimálně částečný kineziologický rozbor. Zkontrolujeme jizvu, naučíme techniky měkkých tkání k jejímu ošetření. Je nutné mít na paměti, že neošetřená tuhá jizva může být po operaci příčinou rozvoje tzv. femoropatelárního bolestivého syndromu či jiných bolestí předního kolenního kompartmentu.
Pamatujme: Bez plné extenze není možná nepřetěžující chůze bez berlí. Při bolesti v podkolenní jamce je nutné ošetřit připadnou reflexní změnu v m. popliteus (trigger point).
FÁZE II (3. – 6. týden)
Oproti dřívějším doporučením nejsme omezeni ve zvětšování extenze i flexe, rychlost terapie se řídí subjektivním vjemem pacienta a objektivními parametry případného přetížení (bolest, otok, lokální zvýšení teploty, zčervenání, omezení hybnosti). Doporučení omezování hybnosti v operovaném koleni v rozmezí 0 - 10° a nad 90°po dobu 6 týdnů je tedy při adekvátně provedené operaci již zastaralé.
Cvikem této fáze je silová zátěž hamstringů a trénink propriocepce. U sportovců se nebojme zařadit již v této fázi silový trénink, který však vaz „netahá“. Základním cvikem je pánevní lift, který velmi rychle převádíme na zvedání na jedné končetině (obr. 4). U sportovců volíme náročnější cviky, jakým je např. rumunský mrtvý tah s lehkou flexí v kolenou (obr. 5). Cviky vždy přizpůsobujeme stavu cvičícího, jeho kondici a aktuálním potřebám. Propriocepční cvičení zahajujeme cvičením na zemi (zvýšené stimulace dosáhneme použitím propriocepční podložky, jako je např. NABOSO), vždy kontrolujeme nastavení prstců. Poté přecházíme na stimulační podložky nebalanční – např. AIREX a jiné typy (obr. 6) a až nakonec zařazujeme balanční stimulaci na čočce, BOSU a podobně. Při nerespektování tohoto doporučení se může stát, že cvičící si zafixuje chybnou stabilizaci chodidla s flexí prstců. Tato změna není pouze lokální a „kosmetická“, neboť funkčním řetězením dochází k nežádoucímu ovlivnění nejen operovaného kolena, ale i vzdálených segmentů (obr. 4 – obr. 6).
Pamatujme: Správná aktivizace vnitřního čtyřhlavého svalu stehenního vyžaduje dobře připravenou mediální porci hamstringové svalové skupiny. Bez silného hamstringu je stabilizační efekt vnitřního vastu velice nízký. Cvičení propriocepčního charakteru vždy začínáme na nebalanční podložce. Při použití rotopedu důsledně hlídáme pozici chodidel – při sešlápnutí pedálu musí být chodidlo v rovině, nebo špička níž, než je pata. Pokud je pata níž než špička, dochází k výrazně většímu zatížení předního kompartmentu kolena, což generuje větší tlak na patelu a také dráždí hojící se jizvu.
FÁZE III (7. – 12. týden)¨
V této době by již extenze kolena měla být plná a flexe vyšší než 120°. Pokud tomu tak není, je dominantní pracovat na rozsahu pohybu – bez odpovídajícího kvantitativního charakteru se totiž nelze posunout k dalším kondičním postupům, jakým je např. běh, který je během této fáze plně indikován. Opatrně navyšujeme zátěž v době 6. – 8. pooperačního týdne, kdy dochází k revaskularizaci vazu.
Pozn.: Definitivní revaskularizace vazu trvá přibližně 2 roky (17).
V tréninku zařazujeme výpady, nejprve vzad, poté do boku a jako poslední vpřed. V různých modifikacích zařazujeme cviky na posílení vnitřního vastu. Vnitřní vastus oslovujeme raději v uzavřeném řetězci, kdy dochází k lepšímu zapojení do celkového stabilizačního vzoru – příkladem vhodného cviku je např. TRX cross lunge (obr. 7). Efekt můžeme ještě zesílit použitím therabandu nad kolenem s laterálním tahem. Pokud nemáme TRX, lze cvičit i např. ve dveřním rámu. Cvik je pak však méně stabilizační.
Pamatujme: Při pohybech dolních končetin nezapomínat na souhyb horních končetin, který byl chůzí o berlích tlumen. Je nutné propojovat koleno do celkového motorického vzoru! Důslednou pozornost je také nutné věnovat izolovanému pohybu a segmentální stabilizaci v uzavřeném vzoru (např. při překroku – obr. 8). Dle tolerance zařazujeme běh a plavání („rovné nohy – kraul a znak).
FÁZE IV (4. – 6. měsíc)
Po ukončeném třetím měsíci a nejpozději v průběhu měsíce čtvrtého by mělo být koleno již plně rozhýbáno (s výjimkou plné – tzv. zátěžové – flexe, např. v hlubokém dřepu) a propriocepčně stabilní přes chodidlo. Tato fáze je vlastně již fází kondiční a měla by být vedena erudovaným trenérem.
Pokud byl v předchozí fázi dobře tolerován běh, je nyní vhodná doba k zařazení plyometrického tréninku. Výbušnou sílu trénujeme různými formami výskoků, které postupně zvyšujeme – z výskoků na zemi na výskoky na stupínek a postupně bednu (ev. terapeutický stůl). Dalším prvkem jsou tzv. „rychlé nohy“ – cvičení na stepu, půlmíči nebo kondičním žebříku. Cílem je plná a rychlá koordinace dolních končetin. Další trénink je již specificky zaměřen dle preferenčních dovedností sportu, ke kterému se operovaný bude vracet.
Hlavním cílem této fáze je zvětšení síly obou končetin a návrat ke sportovním aktivitám. Používání ortézy při kontaktním sportu je doporučeno po dobu jednoho roku od operace. Klinické studie a zkušenosti ukazují, že se pacient může vrátit k původní pohybové aktivitě s vysokou zátěží štěpu zhruba po šesti měsících (17). Tato doba je přísně individuální a záleží na toleranci celé pooperační rehabilitační a kondiční léčby.
Pamatujme: Při plyometrickém tréninku je důležité dbát na bezpečnost – cvičení v obuvi a za vhodných podmínek. S navyšující rychlostí je třeba dokonalé provedení pohybu, stejně tak jako s přidruženou korovou aktivitou – např. zpracování míče, kop aj.
DISKUSE
Indikace zátěže pacienta po plastice předního zkříženého vazu je zatížena poměrně velkou názorovou nejednoznačností. Dalo by se říci, že každé pracoviště má svůj vlastní pooperační zátěžový protokol s pouze pár styčnými souhlasnými body. Vždy je nepřekročitelným pravidlem, že fyzioterapeut respektuje doporučení operatéra, neboť ten ví, co a jak v kolenu rekonstruoval, jak vypadal terén a co si „lze dovolit“. Je-li naším cílem akcelerovaná rehabilitace, pak se vždy jedná o úzké propojení práce čtyř lidí: pacienta, který je informován a motivován, operatéra, který na základě provedeného zákroku nastaví mantinely, fyzioterapeuta, který se na hraně těchto mantinelů pohybuje, a trenéra, který završí celou fázi uzdravování kondiční připraveností pro sport. Tlak na rychlost návratu k plné zátěži je zejména ze strany sportovců velký, prioritou vždy zůstává funkční stav a dokonalá příprava na zátěž.
V ideálním případě by měl být postup léčby pacienta s poškozením předního zkříženého vazu následující:
- Vyšetření lékařem, stanovení, zda je operace neodkladná (sutura vazu – InternalBrace), nebo bude odložena po dobu bazální rekonvalescence kolena (vstřebání hemartrosu, redukce otoku a poúrazové fixační svalové ztuhlosti). V tom případě by mělo být indikováno vyšetření a terapie fyzioterapeutem, který po dobu tohoto časového okna má příležitost zjistit, zda zraněný není tzv. coper, a rekonstrukci vazu (není-li to výkonnostní a vrcholový sportovec) nutně nepotřebuje. S touto informací a dokonale funkčně připraven by měl pacient absolvovat vyšetření ošetřujícím lékařem, který vyhodnotí, zda operovat, či nikoliv.
- Operace – lékař vyhodnotí, kdy operovat a jakou techniku použít. Dle zvoleného typu rekonstrukce a dle nálezu v kolenu se zvolí odpovídající návazný rehabilitační postup.
- Pooperační rehabilitace – intenzivní, s proaktivním přístupem, se správným časováním. Při skutečně akcelerované terapii se neobejdeme bez přesně vedeného tréninkového deníku.
- Kondiční příprava – ideálně v součinnosti fyzioterapeuta a kondičního trenéra, v postupném dávkování a respektování fází hojení a stavu sportovce.
ZÁVĚR
Operační postupy a metody pooperační rehabilitace se neustále vyvíjejí a přizpůsobují novým znalostem a technickým dovednostem. Postupy, které platily ještě nedávno, jsou nyní překonané a je třeba sledovat nové informace, aby výsledek pro pacienta byl ten nejlepší možný. Při zbytečně opatrném přístupu a absenci přiměřené zátěže štěpu nedochází totiž k jeho optimální ligamentizaci a celková doba rekonvalescence se zbytečně prodlužuje, což zejména u sportovců působí nemalé potíže. Tak jako si dnes pouze těžko dokážeme představit pooperační imobilizaci kolenního kloubu v sádře, která se v pooperační léčbě lézí předního zkříženého vazu také standardně používala, je třeba si uvědomit, že doba 8-12 měsíců léčby, se kterou se v literatuře (a v praxi) často setkáváme, je v dnešní době také již překonaná.
Vždy je třeba respektovat doporučení operatéra, sledovat funkční stav a postupně přidávat zátěž. S tím, jak je operační technika čím dál dokonalejší, není třeba hledět na pacienta s operovaným křížovým vazem jako na křehkou bytost, na druhou stranu je třeba respektovat fáze hojení a zátěž navyšovat uvážlivě s plnou vědomou korekcí pacienta.
Adresa ke korespondenci:
Mgr. Kateřina Honová
Teyschlova 1119/3
635 00 Brno
e-mail: fyzioterapie.honova@gmail.com
Sources
1. AL-HUSSEINY, M., BATTERJEE, K.: Press-fit fixation in reconstruction of anterior cruciate ligament, using bone-patellar tendon-bone graft. Knee Surg Sports Traumatol Arthrosc, 12, 2004, s. 104-109.
2. BOSZOTTA, H.: Arthroscopic anterior cruciate ligament reconstruction using a patellar tendon graft in press-fit technique: surgical technique and follow-up. Arthroscopy, 13, 1997, s. 332-339.
3. DUNGL, P. a kol.: Ortopedie. Praha, Galén, 2014. s. 818.
4. GOBBI, A., DIARA, A., MAHAJEN, S., ZANZZO, M., TUY, B.: Patellar tendon anterior cruciate ligament reconstruction with conical press-fit femoral fixation: 5-year results in athletes population. Knee Surg Sports Traumatol Arthrosc, 10, 2002, s. 73-79.
5. GRINSVEN, S., VAN CINGEL, R. E. H., HOLLA C. J., VAN LOON, C. J. M.: Evidence-based rehabilitation following anterior cruciate ligament reconstruction. Knee Surgery, Sports Traumatology, Arthroscopy, 15, 2010, s. 1128-1144.
6. HART, R., ŠTIPČÁK, V.: Přední zkřížený vaz kolenního kloubu. Praha, Maxdorf, 2010. s. 13.
7. HERTEL, P., BEHREND, H., CIERPINSKI, T., MUSAHL, V., WIDJAJA, G.: ACL reconstruction using bone-patellar tendon-bone press-fit fixation: 10-year clinical results. Knee Surg Sports Traumatol Arthrosc, 13, 2005, s. 248-255.
8. HERTEL, P.: Technik der offenen Ersatzplastik des vorderen Kreuzbandes mit autologer Patellarsehne. Anatomische Rekonstruktion in schraubenfreier Press-fit-Technik. Arthroskopie, 10, 1997, s. 240-245.
9. HONOVÁ, K., PROCHÁZKA, P.: Plastika předního zkříženého vazu metodou press-fit femorální fixace: Specifika v rehabilitační léčbě. Rehabil. fyz. Lék., 22, 2015, 4, s. 190-196.
9. HUDEČEK, F., KŮRA, V.: Reconstruction du ligament croisé antérieur par “os-tendon-os” (OTO) press-fit technique : 15 ans d’expérience. Revue de Chirurgie Orthopédique et Traumatologique, 8, 2006, s. 66.
10. HUDEČEK, F., KŮRA, V.: Artroskopicky asistovaná plastika LCA B-T-B autoštěpem s femorální press-fit fixací. Medicina sportiva Bohemica & Slovaca. 2002, 3, s. 204.
11. KOLÁŘ, P. et al: Rehabilitace v klinické praxi. Praha, Galén, 2009, s. 507-510.
12. MUSAHL, V., ABRAMOWITHC, S. D., GABRIEL M. T., DEBSKI, R. E., HERTEL, P., FU, F. H., WOO, S. L.Y: Tensile properties of an anterior cruciate ligament graft after bone-patellar tendon-bone press-fit fixation. Knee Surg Sports Traumatol Arthrosc, 11, 2003, 68-74.
13. PAUČEK, B., SMÉKAL, D., HOLIBKA, R.: Poranění předního zkříženého vazu – diagnostika magnetickou rezonancí, operační, klinické a rehabilitační souvislosti. Rehabil. fyz. Lék., 21, 2014, 3, s. 103-112.
14. PAVLIK, A., HIDAS, P., CZIGÁNY, T., BERKES, I.: Biomechanical evaluation of press-fit femoral fixation technique in ACL reconstruction. Knee Surg Sports Traumatol Arthrosc, 12, 2004, s. 528-533.
15. RUPP, S., KRAUSS, P. W., FRITSCH, E. W.: Fixation strength of a biodegradable interference screw and a press-fit technique in anterior cruciate ligament reconstruction with a BPTB-graft. Arthroscopy, 13, 1997, s. 61-65.
16. SMÉKAL, D., HANZLÍKOVÁ, I., ŽIAK, D., OPAVSKÝ, J.: Remodelace štěpu a vhojení štěpu do kostěného tunelu po artroskopické náhradě předního zkříženého vazu. Rehabil. fyz. Lék., 21. 2014, 3, s. 114-123.
17. ŠINGLIAROVÁ, H.: Lézia predného skrízeného väzu kolena jako model de-aferentačnej traumy. Rehabilitačná medicína & fyzioterapia, 2012, 2, s. 63-67. Dostupné na: https://docplayer.net/43073570-Lezia-predneho-skrizeneho-vazu-kolena-ako-model-de-aferentacnej-traumy.html.
Labels
Physiotherapist, university degree Rehabilitation Sports medicine
Article was published inRehabilitation & Physical Medicine

2020 Issue 3-
All articles in this issue
- Kvantifikace přínosu časné léčebné rehabilitace po implantaci totální endoprotézy kyčelního kloubu
- Hodnocení efektu 5týdenní intervence s využitím vizuálního biofeedbacku u pacienta s unilaterální transfemorální amputací dolní končetiny – případová studie
- Akcelerovaná terapie po operaci předního zkříženého vazu technikou press-fit femorální fixace
- Ultrazvuková elastografie a její využití v myofasciálním systému
- Evaluácia syndrómu frailty v rámci fyzickej schopnosti u seniorov
- Využitie jogy v onkológii
- Antidepresívny účinok cvičenia
- Poranění LCA – příklady cvičení, vhodné k prevenci poranění LCA
- Reakce na článek Kostka P., Žiaková E.: Impendančná terapia v rehabilitácii degeneratívnej choroby chrbtice
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Poranění LCA – příklady cvičení, vhodné k prevenci poranění LCA
- Akcelerovaná terapie po operaci předního zkříženého vazu technikou press-fit femorální fixace
- Ultrazvuková elastografie a její využití v myofasciálním systému
- Kvantifikace přínosu časné léčebné rehabilitace po implantaci totální endoprotézy kyčelního kloubu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career