-
Medical journals
- Career
Hyperaktivní měchýř: diagnostika, sociální aspekty a kvalita života
Authors: prim. MUDr. Jan Zmrhal; Csc 1; MUDr. Lukáš Horčička 2
Authors‘ workplace: Gynekologicko-porodnické oddělení NsP Mělník Gynekologicko-porodnická klinika 3. LF UK, Praha 1; urogynekologická ambulance GONA, Praha 2
Published in: Prakt Gyn 2006; 10(5): 174-179
Overview
V práci je zhodnocen hyperaktivní měchýř jako nejčastější příčina chronických obtíží a poruch kvality života ve vyspělých zemích, včetně ekonomické zátěže zdravotnických systémů. Je předložen přehled diagnostiky počáteční, základní a specializované. V diferenciální diagnostice upozorňujeme na závažná onkologická, neurologická i metabolická onemocnění vykazující symptomatiku hyperaktivního měchýře. Zvláštní pozornost je věnována diagnostice u pacientek seniorek. V tomto případě zdůrazňujeme nutnost pomoci a individuální diagnostický přístup. Posuzujeme sociální aspekty symptomů hyperaktivního močového měchýře a přístup společnosti k ženám postiženým příznaky dysfunkce dolních močových cest.
Klíčová slova:
hyperaktivní měchýř – urgentní inkontinence – diferenciální diagnostika - hyperaktivní měchýř v seniu – sociální aspekty - kvalita životaÚvod
Hyperaktivní měchýř (overactive bladder - OAB) je symptomový syndrom budící podezření na přítomnost dysfunkce dolních močových cest. Podle Standardisation Subcomittee International Continence Society je definován jako „urgence, s nebo bez urgentní inkontinence, doprovázená obvykle polakisurií a nykturií“ [1]. Podle řady evropských i světových studií [2] jde o problém s vysokou prevalencí, zejména u osob ve věku nad 40 let. U osob ve věku nad 60 let je to pak skutečný problém postihujícím mužskou i ženskou část populace.
Ve srovnání s jinými chronickými chorobami, jako diabetes, srdeční onemocnění, astma a jiné, je epidemiologie hyperaktivního měchýře zhruba dvojnásobná a postihuje dle různých studií např. 15 % evropské populace. Syndrom hyperaktivního detruzoru je častý stav, který postihuje stovky milionů lidí na celém světě. Přesto pouze jedna čtvrtina postižených žen vyhledá pomoc lékaře, a ačkoliv naprostá většina (73 %) pacientek má pocit, že se vyrovnává se syndromem hyperaktivního močového měchýře špatně, v mnoha případech to ani neoznámí svému lékaři [3,20]. Hyperaktivní měchýř tak negativně ovlivňuje kvalitu života a je spojen se značnou stigmatizací pacientek. Ve společnosti obecně panuje značná nevědomost týkající se diagnostiky, léčby či vyhlídek na zlepšení inkontinence nebo dosažení „sociální kontinence“. I pouhé zmírnění potíží může vést k výraznému zlepšení kvality života a současně ke snížení stále stoupajících zdravotních nákladů na léčbu inkontinence. A to i ve vyspělých zemích, například v USA byly náklady vyčísleny na 12 miliard USD, a to včetně asistenčních služeb, ústavní léčby a nákladů nepřímých, přičemž náklady na lékařskou péči a léky činí poměrně malé procento této sumy [19].
Typy hyperaktivního měchýře
Podle definice jde v každém případě o symptomy frekvence a urgence s nykturií, tedy zkrácení doby od varovného signálu k nutnosti vyprázdnit měchýř, zpravidla v důsledku sníženého objemu močového měchýře. Tento stav může být doprovázen inkontinencí, pak jde o tzv. vlhký hyperaktivní měchýř, v případech, kdy pacientka inkontinentní není, hovoříme o tzv. hyperaktivním měchýři suchém Instruktivní je schéma dle Ch. Chappela (schéma 1).
Schéma 1. Hyperaktivní měchýř a jeho typy (volně dle Ch. Chappela [21]). ![Schéma 1. Hyperaktivní měchýř a jeho typy (volně dle Ch. Chappela [21]).](https://pl-master.mdcdn.cz/media/image/512d997a3ead9f2e014ff1e9945a6c72.jpg?version=1537793960)
Přehled diagnostiky hyperaktivního měchýře
Vyšetření hyperaktivního měchýře se převážně kryje s vyšetřením urgentní inkontinence. Vzhledem k tomu, že do syndromu hyperaktivní měchýř se řadí také tzv. smíšené formy inkontinence, u nichž převažuje urgentní složka, jsou i základní rozlišení a diagnostika mezi stresovou a urgentní inkontinencí nutné. Vztah mezi symptomy hyperaktivního měchýře a klasickým dělením na urgentní a stresovou inkontinenci dobře vyjadřuje schéma navržené Milsomem (schéma 2).
Schéma 2. Vztah inkontinence a hyperaktivního měchýře OAB (volně dle I Milsoma [2], a WF Stewarta [22]). ![Schéma 2. Vztah inkontinence a hyperaktivního měchýře OAB (volně dle I Milsoma [2], a WF Stewarta [22]).](https://pl-master.mdcdn.cz/media/image/31bc174b0cae018ee51779f84b7d2451.jpg?version=1537793365)
Z praktického hlediska je v diagnostice nutno vždy a především nejprve vyloučit poruchu evakuace ze zřetelem na ochranu horních cest močových a ledvin. Dále je vhodné zhodnotit funkci detruzoru, a je-li normální, lze pak hledat a upřesňovat poruchy uzávěrového mechanizmu, ať již z pohledu urodynamiky, nebo morfologických metod. Tuto základní myšlenku jsme navrhli gynekologické odborné veřejnosti [4] s tím, že jakkoliv propracované jsou algoritmy různých pracovišť, měly by být tyto zásady respektovány. Koneckonců i závazné a platné guidelines EAU (European Association of Urology, vypracované pracovní skupinou pro problematiku inkontinence) z nich nepřímo vycházejí [5].
Z diagnostických metod se obecně uplatňují zejména:
- anamnéza a klinické vyšetření
- mikční deníky, dotazníky, hodnocení kvality života
- laboratorní diagnostika
- zobrazovací metody, ultrazvuk
- endoskopie
- urodynamika, videourodynamika a další metody
Popis, význam a validita těchto metod pro urogynekologickou diagnostiku byly publikovány jinde [6,7,8]. V tab. 1 jsou postupy rozděleny na základní (evropské guidelines je označují jako) a specializované s ohledem na to, kdo daná vyšetření provádí. Toto schéma vyvolává otázku, na které úrovni diagnostiky lze léčbu. V tomto směru se nastavení systému péče a odborná doporučení u nás a v západní Evropě poněkud liší.
Table 1. Přehled diagnostiky OAB. 
Základní („počáteční“) postupy
Anamnéza by měla poskytnout odpověď na otázku, zda v daném případě symptomatologie hyperaktivního měchýře zhoršuje kvalitu života, jak jsou symptomy závažné, jaký je příjem tekutin, jakého druhu jsou přijímané tekutiny(káva, čaj, alkohol ap), zda nejde o vliv medikamentů a zda jsou obtíže idiopatické, nebo jsou vyvolávány konkrétní příčinou. Jde především o vyloučení infekce močových cest, diabetes (zvyšuje riziko infekcí a v pozdějších stadiích vede k neuropatii), předchozí abdominální operace a jiných onemocnění. Velmi důležitá je porodnická anamnéza (vedení porodu, poranění, hmotnost plodů, délka 2. doby porodní), neurologická onemocnění (cévní příhody, parkinsonizmus, ateroskleróza atd) a duševní stav pacientky (demence, deprese, jiná duševní onemocnění). Je třeba posoudit také věk, poruchy hybnosti a domácí prostředí, které situaci výrazně ovlivňují.
Mikční karty a mikční deníky jsou užitečnou pomůckou, jejichž vyplňování se musí řídit mimo jiné také mentálními schopnostmi pacientky. Mikční deníky mohou obsahovat řadu cenných údajů, od jednoduchého zaznamenávání doby močení až po měření objemu mikce, záznam epizod inkontinence a dalších faktů nutných pro hodnocení kontinence, včetně objemu přijímaných tekutin.
Gaudenzův dotazník, tak často citovaný, zřejmě již splnil svou historickou úlohu a v postupech vyšetření inkontinence není, vyjma německy mluvících zemí, doporučován. Významnou roli hrají různé dotazníky týkající se kvality života, jako kupř. Bristol Female Lower Urinary Tract Symptom Questionnaire a jiné [9,10]. U nás byl kdysi používán dotazník Robertsonův, modifikovaný Kepákem.
Další základní kroky jsou analýza moči, pátrání po uroinfekci a klinické vyšetření. Klinické vyšetření zahrnuje palpaci měchýře, v ordinaci gynekologa pak základní vyšetření k vyloučení gravidity, pánevních tumorů, při vyšetření v zrcadlech posouzení přítomnosti zánětu pochvy, typu prolapsu a přítomnosti cysto - a rektokély. To jsou zcela známé zásady, zapomíná se však na orientační vyšetření tzv. dolního reflexního oblouku, k němuž patří vyšetření perineálního čití nebo bulbokavernózního reflexu [8].
Specializovaná diagnostika
Tato diagnostika patří do rukou erudovaného odborníka a její rozsah je do jisté míry určen nastavením možností zdravotního systému a doporučením odborných společností. V každém případě je nutná v těch případech, v nichž počáteční kroky nevedly k cíli, anebo v případech podezření na obstrukci. I komentář k evropským guidelines uvádí, že speciální diagnostické kroky se s ohledem na ohrožení pacientky a včasnou léčbu poruchy nemají příliš odkládat. Speciální diagnostické postupy zmíněné výše uvádějí urologická a gynekologická bibliografie doslova v tisících titulů posledních 10 až 20 let a jejich popis a význam byl již publikován jinde. Uvádíme proto jen několik stručných poznámek k jejich využití u hyperaktivního měchýře.
Jedná se především o ultrazvuk, jehož možnosti jsou ilustrovány v tab. 2 a jemuž dáváme ze známých důvodů přednost [6]. Vylučovací urografie s následnou mikční cystografií tak postupně ztrácí na významu a řetízková cystografie je již záležitostí muzeální. Zobrazení magnetickou rezonancí se neprovádí rutinně, ale přinesla řadu poznatků v základním výzkumu [11] a zřejmě ještě přinese další výsledky.
Table 2. Možnosti ultrazvukové diagnostiky z pohledu gynekologa. 
Cystoskopie a uretroskopie neřeknou zhola nic o typu inkontinence. Zvláště u symptomů urgence jsou však nezbytné k vyloučení závažných uroteliálních patologií včetně karcinomu měchýře, což můžeme z vlastní zkušenosti potvrdit [12]. Cílená biopsie, nejlépe s použitím flexibilních endoskopů, nepochybně vyžaduje erudici a značnou zkušenost. Screeningovou metodou v tomto ohledu je urocytologie. Kalibrace uretry, často opomíjená, jednoznačně vyloučí či potvrdí infravezikální obstrukci.
Urodynamická diagnostika základní zahrnuje uroflowmetrii a cystometrii. Uroflowmetrie je neinvazivní metodou vyšetření evakuace měchýře, je velmi vhodné ji kombinovat s elektromyografií k vyloučení funkčních obstrukčních uropatií. K uroflowmetrii patří stanovení postmikčního rezidua. Za nejpřínosnější považujeme hodnocení parametru maximálního uroflow (Qmax): hodnoty pod 12 ml/s jsme nalézali pouze u žen se závažnou stenózou[7]. Z hlediska stanovení inkontinence však uroflowmetrie význam nemá, u hyperaktivního měchýře lze pouze předpokládat snížený mikční volum.
Cystometrie je funkčním vyšetřením měchýře a má pro vyšetření hyperaktivního měchýře význam dosti zásadní. Hyperaktivní měchýř je charakterizován nízkou hodnotou prvního nucení na mikci (FDV), sníženým maximálním objemem měchýře (Vmax), sníženou hodnotou kompliance u hypertonického či svraštělého měchýře (C), u motorických forem urgentní inkontinence zachytíme spontánní či provokované kontrakce detruzoru [7].
Cystometrie a uroflowmetrie v kombinaci s elektromyografií mohou být doplněny o zobrazení ultrazvukové či kontrastní rentgenové metodou videourodynamiky, která nepochybně dokonale spojí poznatky funkční a morfologické (obr.).
Image 1. Videourodynamika. Kombinace urodynamických měření a zobrazení. 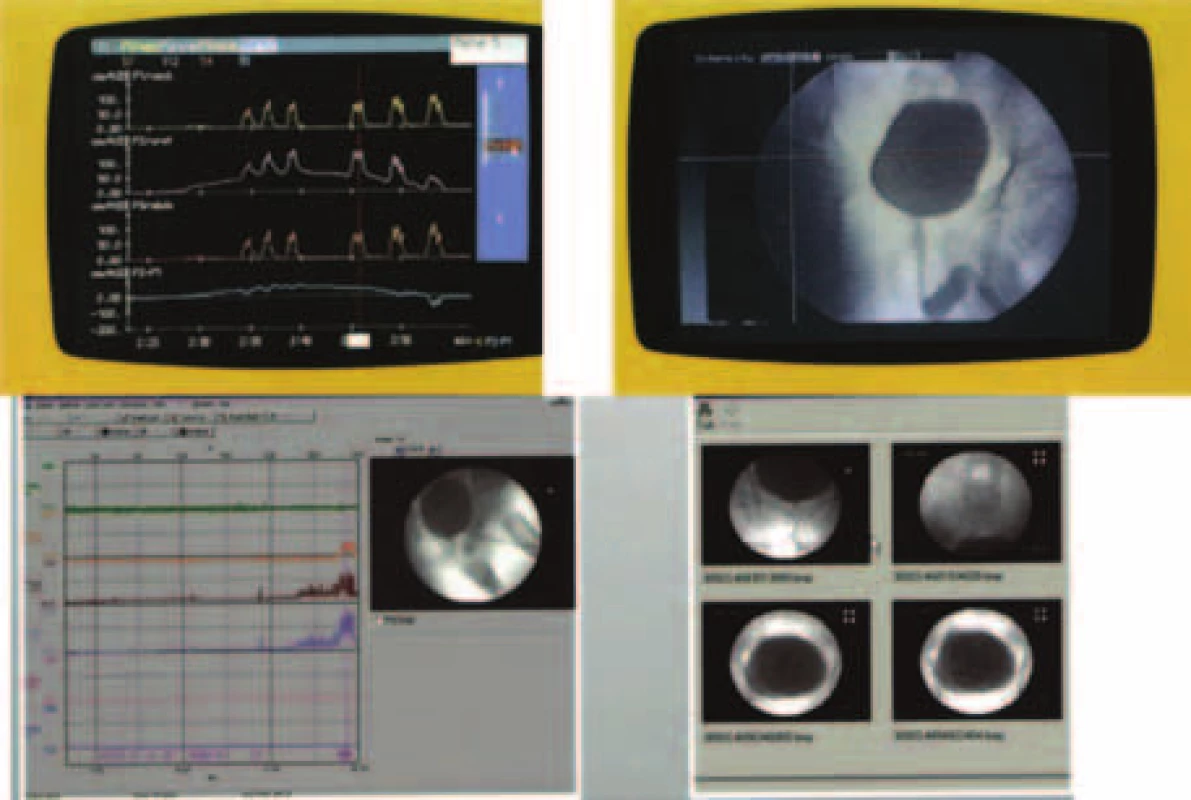
Metody vyšetření uzávěrového mechanizmu uretry, jako profilometrie, dynamické testování profilu, leak-point pressure měření [13-15] patří k diagnostice hyperaktivního měchýře pouze okrajově. Budou asi využívány pouze v těch případech, v nichž se výrazně liší klinický stav a urodynamické nálezy a v nichž musíme objektivně zhodnotit, zda přece jen nejsou porušený uzávěrový mechanizmus a stresová inkontinence mylně interpretovány jako symptomy urgence, k čemuž nejčastěji dochází, když není pacientka schopna popsat přesně své obtíže
Poznámky k diferenciální diagnostice
Hyperaktivní měchýř je symptomový syndrom a zahrnuje řadu poruch se shodnými příznaky frekvence, urgence, nykturie, popřípadě inkontinence. Je otázkou přístupu, ale také nastavení systému, zda se spokojíme se základní diagnostikou, anebo budeme dále pátrat po příčině poruchy, a to zejména a bezpodmínečně v těch případech, v nichž selhává symptomatická léčba, anebo v nichž je podezření na obstrukci. V dalších odstavcích uvádíme některá onemocnění projevující se symptomy hyperaktivního měchýře.
Nejzávažnější jsou tumory měchýře, zejména lokalizované v blízkosti trigona. Ve skupině 600 žen vyšetřených pro hyperaktivní měchýř a inkontinenci jsme prokázali takřka ve 2 % uroteliální karcinom a ve stejném procentu uroteliální dysplazie [12].
Kromě biopsie patří k diagnostice zobrazovací techniky především ultrazvuk a vylučovací urografie.
Litiáza postihuje především horní cesty močové, ale menší konkrementy mohou sestoupit do měchýře a zde narůstat. Litiáza má symptomatologii obstrukce a bolestí podle toho, kde je kámen uložen. Uretrolitiáza nemusí vyvolávat bolest, ale může působit mikční obtíže. Cystolitiáza irituje stěnu měchýře a vede k symptomům frekvence, urgence a hematurie.
Otázku močových infekcí není třeba zvláště rozvádět. Klinické příznaky jsou v praxi většinou jasné.
Diabetes je zpravidla doprovázen močovými symptomy. Glykosurie predisponuje k uroinfekcím, zejména v kombinaci s postmikčním residuem v měchýři. Pokročilejší stadia diabetu jsou komplikována neuropatií periferních nervů i se ztrátou pocitu nucení, což může vést k retenci a paradoxní inkontinenci z přetékání (overflow incontinence).
Závažná jsou také některá neurologická onemocnění. Cévní mozkové příhody poškozují centra pro měchýř, pokud je zachována sensibilita měchýře, projeví se příznaky hyperaktivního měchýře. Často je také postižena celková hybnost pacientky, což stav komplikuje. Roztroušená skleróza mozkomíšní se může projevit buď měchýřovými symptomy, v pozdějším stadiu pak ztrátou kontroly sfinkterů. Urologické symptomy má také Parkinsonova choroba či různá poranění míšní.
V diferenciální diagnostice se doporučuje zvažovat i některé zdánlivě banální příčiny, jako například nadměrný přívod tekutin. Demence, deprese a jiné poruchy duševního stavu pacientky mohou rovněž symptomy hyperaktivního měchýře potencovat . Musíme brát také v úvahu poruchy hybnosti, obrny nebo sníženou hybnost v důsledku traumat či kloubních onemocnění.
Hyperaktivní měchýř a senium
Dle řady studií (obr. 4) narůstá prevalence hyperaktivního měchýře po 60. - 70. roce věku, a to až na 50 %. V pokročilejším věku může být dokonce ještě vyšší. Podle vlastních pozorování [16] jsme v některých zařízeních mezi pacientkami staršími 80 let konstatovali měchýřové symptomy a urgentní inkontinenci až u 80 % dotazovaných. V tab. 3 uvádíme potencující faktory hyperaktivního měchýře v seniu, k nimž přistupují hlavně nervová onemocnění, četné pády, vliv farmak a lékové interakce, ale také duševní poruchy a sociální izolace. Zdá se, že hyperaktivní měchýř ve své „mokré“ podobě je jedním z hlavních problémů seniorů.
Table 3. Prevalence OAB v různých věkových skupinách (volně dle I. Milsoma [?]). ![Prevalence OAB v různých věkových skupinách (volně dle I. Milsoma [?]).](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/a91d0224fb8b02bd7077e1311682cc00.png)
V otázkách diagnostiky této skupiny pacientek jsme limitováni jejich hybností a spoluprací, určitý stupeň validní diagnostiky však lze poskytnout vždy. Anamnéza může být nespolehlivá, v mnohém jsme odkázáni na spolupráci s geriatrem, neurologem či internistou. Laboratorní a ultrazvuková diagnostika omezení nemá, některá urodynamická vyšetření, například cystometrie, jsou proveditelná vždy. Ani endoskopická vyšetření nečiní u žen v indikovaných případech problémy žen u. V každém případě však diagnostika v seniu vyžaduje individuální přístup s řadou omezení.
Sociální aspekty
Pro pochopení sociální problematiky inkontinence velmi pomáhá pomyslné rozdělení faktu úniku moči na objektivní údaje, tedy údaje dokazatelné pomocí různých měření, a na subjektivního údaje o pomočování se - tedy údaje pacientky, které do jisté míry odrážejí nepříjemnou sociální situaci. Je totiž jasné, že subjektivní pocit pomočování bude jinak vnímat žena mladá, zdravá a jinak žena paraplegická a jinak žena stará, ale ještě společensky aktivní (navštěvující divadlo, koncerty, sportující) a jinak žena umístěná v LDN či ústavu sociální péče.
I když má syndrom hyperaktivního detruzoru nepochybně výrazný vliv na každodenní život, je zvláštní, že interval od objevení se prvních problémů do doby, kdy pacientka navštíví ordinaci lékaře, je mnohdy dlouhý - řádově i roky.
Počet postižených lidí může být až 2krát vyšší než odhadují některé studie, neboť někteří lidé o svých potížích nikdy nepromluví. Z tak vysoké prevalence je zřejmé, že zde existuje významná zátěž pro jednotlivce, instituce a společnost, a to nejenom pro strádání pacientek samotných, ale i jejich rodin a pečovatelů. Ani s ekonomickými důsledky se pacienti nepotýkají sami; dopadají na celou společnost, která péči o inkontinentní pacienty platí
Příčina syndromu hyperaktivního močového měchýře (overactive bladder - OAB) u žen zůstává nejasná a je jistě multifaktoriální. Neurotizmus a psychogenní faktory jej sice provázejí, ale rozhodně s ním nejsou v příčinné souvislosti. Všichni však pozorujeme, že zmírnění inkontinence vede k redukci psychogenních symptomů, a tak se ženám zlepšuje kvalita života, zejména opětovnou možností znovu se účastnit společenského života.
Specifika sociálního dopadu OAB podle věku
Pro definování vlivu OAB na sociální podmínky lze rozdělit život ženy na 3 po sobě jdoucí období a přiblížit problematické situace, specifické pro jednotlivá věková období
- dětství a dospívání – Je to období, kdy se může dostavit enuresis nocturna. Tento problém se řeší v mnoha rodinách, diskutují o něm pediatři, kteří ho také léčí. Zabývají se jím ovšem i další specialisté, a to urologové, psychologové, neurologové. V dětství můžeme mnohdy objevit prapůvod potíží spousty žen. Rodinný život, kolektivní zařízení, společné toalety, škola, nevhodné časové rozvržení – to všechno ovlivňuje utváření hygienických návyků. Důležitou roli hrají vrstevníci, kamarádi, jejichž posměch může vést až k vyloučení z kolektivu. Návyky, které zde začínají, ať už řízený režim pití či řízený režim vyprazdňování, vedou k prohlubování některých problémů.
- produktivní věk - V tomto období jsou již zaběhnuté zvyklosti dále posilovány charakterem zaměstnání, péčí o děti; OAB však ovlivňuje i např. výběr zaměstnání (průvan v pracovním prostoru,nemožnost přestávky atd), výběr zábavy, časový denní režim a možnosti pohybových aktivit. Dochází tak k postupnému vyčlenění ze společenského života.
- období stáří - Je velmi podobné předchozímu období a dále dochází k prohlubování všech potíží, zejména však projevů OAB - jeho projevy jsou teď také horší z hlediska sociálního sociální začlenění do společnosti, hlavně pro nemožnost volního ovlivnění. Snížení pohybových aktivit má vliv i na ostatní onemocnění, omezuje cestování, sport, nakupování apod apod. Dochází k omezení kontaktů s příbuznými a přáteli. Také podmínky následné péče jsou omezené - viz podmínka k přijetí do lázní či LDN
Psychosociální následky
Psychosociální následky lze rozdělit do 3 sfér –individuální ()rodinná ( (postižené ženy)entuálně pečovatelskápeostiženou ženu).
Individuální sféra
V individuální sféře jde zprvu o rozpaky, poté hněv , ke kterým se dále přidávají frustrace, strach a deprese, sociální omezení ve smyslu zaměstnání a dalších společenských aktivit a e. O ztrátě sebeúcty a sebereflexe by mohli referovat psychiatři, od kterých některé naše acientky přicházejí. Dochází i k postižení sexuálních funkcí, což je problém, o kterém ženy téměř nehovoří, ale cílenmi velmi často informace např. o snížení sexuální apetence v důsledku nechtěného úniku moči při sexuálním vzrušení [18]. Dochází také k omezení produktivity práce, se zpětným působením na psychické poruchy [16]. Hovoří se o snížené kvalitě života a v posledních letech se ukazuje, že komplexní posouzení kvality života (např. dotazníkovou formou) může být nakonec nejlepším a nejjednodušším testem jak posoudit míru onemocnění, kterým je žena sužována. Tyto metody je možné využít k hodnocení pooperačního stavu. Známé jsou dotazníky Kings College, Ditrovie (odpovědi v dotaznících se mnohdy liší od anamnézy, snad z důvodů, které již byly probrány).
Graph 1. Prevalence OAB v různých věkových skupinách (volně dle I. Milsoma [?]). ![Prevalence OAB v různých věkových skupinách (volně dle I. Milsoma [?]).](https://pl-master.mdcdn.cz/media/image/abdee017f9198129f9bc93f41ecb0176.jpg?version=1537795870)
Rodinná sféra
Pokud se žena potýká se zmíněnými problémy, bude se to odrážet na vztazích v rodině a na jejím fungování. Na věku zde nezáleží. Žena se bude cítit dobře, pokud bude schopná se o rodinu postarat a pokud si bude moci dopřát kvalitní odpočinek.
Pečovatelská sféra
Pečovatel může nevhodným přístupem přispět ke zhoršení zdravotního stavu postižené. Proto je důležité, aby byl v ústavech sociální péče dostatek kvalitního personálu.
Společnost a OAB
Reakce společnosti na ženy postižené syndromem OAB jsou velice rozmanité. Uvádíme faktory, které souvisejí se společenskými konvencemi, požadavky a tlaky, případně zevními vlivy na jednotlivé věkové skupiny inkontinentních žen:
- Starší ženy čekají 2krát tak dlouho, než se rozhodnou pro vyšetření: jední z důvodů je například obava z operace, která je případě OAB nemístná.
- Pro mnohé z nich hrají svoji roli i ekonomické aspekty - je třeba si uvědomit, že ne všechny jsou v důchodovém věku, spíše jsou v klimakteriu a nemožnost změny povolání nebo dlouhodobá pracovní neschopnost je pro ně nepřekonatelnou sociální překážkou možné léčby.
Ženy při léčbě spolupracují nejlépe, pokud jim nekoliduje se sociálními aktivitami či soukromou sférou.
- 40 % inkontinentních žen se domnívá, že důvodem inkontinence je stárnutí. Snad proto je mezi pacientkami urogynekologických poraden nejvýš 20 % žen léčených na inkontinenci -
- Některé ženy nedokáží říci, přijaké příležitosti k inkontinenci dochází, a proto o potížích nehovoří ani v poradnách.
- 50 % žen tvrdí, že pro nedostatek času se jim lékař či sestra nevěnovali dostatečně.
- 25 % žen také připomíná, že lékař byl znechucen.
Dále bychom mohli diskutovat o rizikových faktorech a zvažovat, zda k nim patří pití kávy, konzumace alkoholu, kouření či malá fyzická aktivita, které se uvádějí v souvislosti s jakoukoli civilizační chorobou. Bude však na místě zmínit hygienické návyky. Nedostatečná hygiena s největší pravděpodobností rizikový faktor představuje.
Závěr
Předložili jsme různé pohledy a názory na tolik diskutovaný a vysoce frekventovaný problém – hyperaktivní měchýř. Již základní vyšetření při prvním kontaktu přináší cenné údaje a může být návodem k započetí léčby. Specializovaná diagnostika umožňuje především odlišit závažná onemocnění nádorová, metabolická neurologická postižení. Zvláštní a individuální přístup vyžadují diagnostické procedury u seniorů nižšího i vyššího věku, u nichž jsou obtíže nejčastější. I při řešení hyperaktivního měchýře sedje vyloučit nejprve poruchy evakuační a v dalších postupech vycházet z guidelines pro léčbu inkontinence moči EAU.
Rozhodnutí vyhledat pomoc a podstoupit léčbu závisí na míře nespokojenosti, která koresponduje s úrovní zátěže. Vzdělání, typ zaměstnání, počet dětí či psychologické faktory jsou při rozhodování spíše podružné. Zdá se, že kvalita života se liší podle typu inkontinence, neboť ženy s urgentní inkontinencí, tedy i symptomy hyperaktivního močového měchýře, udávají větší vliv poruchy na svůj život než ženy s inkontinencí stresovou.
Prevalence hyperaktivního měchýře ve vyspělých zemích činí z tohoto onemocnění jeden z velkých problémů diagnostických i léčebných, zejména eproblém, který představuje výraznou ekonomickou zátěž zdravotnických systémů těchto zemí.
prim. MUDr. Jan Zmrhal, Sc1
MUDr. Lukáš Horčička2
1Gynekologicko-porodnické oddělení NsP Mělník
Gynekologicko-porodnická klinika 3. LF UK, Praha
2urogynekologická ambulance GONA, Praha
Sources
1. Abrams P, Cardozo L, Fall M et al. The standardisation of terminology of lower urinary tract function: report from the Standardisation Sub-committee of the International Continence Society. Neurol Urodyn 2002; 21(2): 167-178.
2. Milsom I, Abrams P, Cardozo L et al. How widespread are the symptoms of an overactive bladder and how are they manager? A population-based prevalence study. Urol Int 2001; 87 : 760-766.
3. Chapple CR et al. Solifenacin – a new therapeutic option of OAB ? Kongres České urologické společnosti, Praha, říjen 2005.
4. Zmrhal J. Diagnostika v urogynekologii. Celostátní konference České gynekologicko-porodnické společnosti, Hradec Králové, květen 2005.
5. Thűroff JW, Abrams P, Artibani W et al. Clinical guidelines for the management of incontinence. In: Abrams P, Khoury S, Wein A (eds). Incontinence. Plymouth: Health Publications 1999 : 933-943.
6. Martan A et al. Inkontinence moči a ultrazvukové vyšetření dolního močového ústrojí u žen. Praha: PanMed 2001.
7. Zmrhal J et al. Místo a význam urodynamických metod v současnosti. Moderní gynekologie a porodnictví 2003; 12(1): 56-70.
8. Zmrhal J. Základy diagnostiky v urogynekologii. Urol L 204; 2(1): 5-13.
9. Jackson S, Donova J, Brookes S et al. The Bristol Female Košer Urinary Tract Symptoms Questionnaire: development and psychometric trstiny. Br J Urol 1996; 77 : 805-812.
10. Huvar I. Kvalita života při močové inkontinenci. Prakt G 203; 7(1): 18-22.
11. Otčenášek M. Současné možnosti využití magnetické rezonance v urogynekologii. Postgraduální medicina 2003, 5(8): 878-880.
12. Tomolová Z, Zmrhal J, Voženílek J. Nálezy závažných patologií urotelu u pacientek s OAB ve vlastním materiálu. Praktická urogynekologie, XIV. celostátní konference Urogynekologické společnosti ČR, Mělník, prosinec 2005.
13. Zmrhal J, Horčička L, Lochman P. Dynamische Tests des urethralen Verschluβ-mechanismus und Beckenbodens. Zentrabl Gynäkol 2001; 123 : 158-161.
14. Nitti VW, Combs AJ. Correlation of Valsalva leak – point pressure with subjective degrese of stress urinary incontinence. J Urol l996; 155 : 281-283.
15. Sultana CJ. Urethral closure pressure and leak-point pressure in incontinent women. Obstet Gynecol 1995; 85 : 704-706.
16. Zmrhal J, Topinková E. Inkontinence moči u žen vyššího věku, diagnostika a léčebné možnosti. Postgraduální medicína, příloha Geriatrie pro praktické lékaře 2004; 6(3): 47-56.
17. Pastor Z, Horčička L. Sexuální dysfunkce inkontinentních žen. Gynekolog 1998; 7(2): 52-55.
18. Horčička L. Kvalita života žen s močovou inkontinencí. Lékařské listy, příloha ZdN, 2002 : 22-24.
19. Chmel R. Epidemiologické aspekty ženské močové inkontinence. Čas Lék Čes 2005; (2): 95-97.
20. Horčička L. Soudobá léčba hyperaktivního detrusoru. Gynekolog 2005; 14(3): 124-126.
21. Chapple CR, Artibani W, Cardozo LD et al. The role of urinary urgency and its measurement in the overactive bladder symptom syndrome: current concepts and future prospects. Brit J Urol Int 2005; 95(3): 335–340.
22. Stewart WF, Van Rooyen JB, Cundiff GW et al. Prevalence and burden of overactive bladder in the United States. World J Urol 2003; 20(6): 327–336.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inPractical Gynecology

2006 Issue 5-
All articles in this issue
- Nové možnosti stabilizace porušeného poševního prostředí
- Hyperaktivní měchýř: diagnostika, sociální aspekty a kvalita života
- Abdominální gravidita po IVF/TESE: kazuistika
- Analýza neonatálních výsledků v Jihomoravském kraji v roce 2005
- Výsledky pokusů o snížení incidence rakoviny cervixu
- Rodinná anamnéza ako rizikový faktor karcinómu prsníka
- Nové aspekty v diagnostike a patofyziológii syndrómu polycystických ovárií
- Practical Gynecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Nové možnosti stabilizace porušeného poševního prostředí
- Abdominální gravidita po IVF/TESE: kazuistika
- Nové aspekty v diagnostike a patofyziológii syndrómu polycystických ovárií
- Rodinná anamnéza ako rizikový faktor karcinómu prsníka
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

