-
Medical journals
- Career
Abdominální gravidita po IVF/TESE: kazuistika
: MUDr. Vít Weinberger; doc. MUDr. Igor Crha, CSc.
: LF MU a FN Brno ; Gynekologicko-porodnická klinika
: Prakt Gyn 2006; 10(5): 180-181
Mimoděložní těhotenství je závažnou komplikací jak spontánně vzniklého těhotenství, tak těhotenství dosaženého metodami asistované reprodukce. Celková frekvence výskytu ektopické gravidity se odhaduje na 1 : 80 až 1 : 200 těhotenství [1]. Od 70. let 20. století se díky zavedení moderních diagnostických metod snížila mortalita ze 4 ‰ na 0,5 ‰ [2]. Velké riziko vzniku extrauterinní gravidity představují předchozí operace vejcovodů, tubární patologie a pánevní zánět. K nejzávažnějším rizikovým faktorům patří saktosalpinx [3]. Hypotéz, které vysvětlují vznik mimoděložního těhotenství po transferu embryí, je několik: zavedení katétru do tuby, vliv gravitace, spontánní migrace embrya, množství kultivačního média, vysoká koncentrace estradiolu, která alteruje ciliární transport.
Klíčová slova:
abdominální gravidita – asistovaná reprodukce – saktosalpinx – pánevní zánětÚvod
V případě spontánní koncepce je abdominální gravidita extrémně vzácným jevem, který se vyskytuje v 1,4 % všech mimoděložních těhotenství. V rámci asistované reprodukce stoupá riziko vzniku abdominální gravidity na 4,6 % všech ektopických gravidit 4. Uvádíme zde případ pacientky léčené pro sekundární sterilitu, kdy po výkonu MESA (microepididymal sperm aspiration), TESE (testicular sperm extraction), ICSI (intracytoplasmic sperm injection) a ET (embrotransfer) došlo ke vzniku abdominální gravidity.
Kazuistika
Vdaná 22letá pacientka snažící se o koncepci 2 roky byla léčena od října roku 2004 v Centru asistované reprodukce Gynekologicko - porodnické kliniky FN Brno pro sekundární sterilitu. V roce 2002 byla zjištěna endometritida a spontánní potrat v incipientní graviditě v roce 2003. U manžela byla diagnostikována opakovaně azoospermie (po orchidektomii vpravo a orchidopexi pro kryptorchismus vlevo). Genetické vyšetření páru bylo v normě. Na doporučení urologa byl indikován odběr spermií z varlete i nadvarlete chirurgickou metodou MESA/ TESE. Poté byl zahájen 1. cyklus stimulace rekombinantními FSH (folitropin beta, celkem 2 400 IU) a antagonisty gonadoliberinů (ganirelix). Odběr oocytů se uskutečnil 15. den stimulace při hodnotě estradiolu 8,2 μmol/l, 36 hod po předchozí aplikaci hCG 10 000 IU. Pod USG-kontrolou bylo získáno celkem 8 oocytů. Ve stejný den byl proveden odběr tkáně z varlete, nadvarle bylo makroskopicky atrofické a spermie se nepodařilo získat. Z odebrané tkáně byly v laboratoři vypreparovány pouze ojedinělé spermie. Embryologickými mikromanipulačními technikami se podařilo fertilizovat celkem 5 z 8 získaných oocytů a 5. den prodloužené kultivace se uskutečnil embryotransfer 3 embryí ve stadiu „B/1“ (blastocysta), „9/1“, „8/2“. Pacientce byl 12. den po embryotransferu proveden těhotenský test z krve – výsledek: hCG 74 IU, estradiol 0,4 μmol/l, progesteron 89 μmol/l. Následně byla sledována dynamika vzestupu uvedených hormonů, hCG 74 IU…119 IU…100 IU…256 IU. Ve 24. dnu po embryotransferu byly zjištěny tyto hodnoty: hCG 369 IU, estradiol 0,8 μmol/l progesteron 106,5 μmol/l.
Vaginální vyšetření: děloha v AVFL, prosáklá, adnexální krajiny bolestivé více vlevo, bez hmatné rezistence, pohyby čípkem nebolestivé, Douglasův prostor nebolestivý, neklene se. USG vaginálně: děloha bez známek intrauterinní gravidity, endometrium 6 mm, ovarium i tuba vpravo bez patologického nálezu, ovarium i tuba vlevo rovněž bez patologického nálezu, vlevo pod ovariem detekována struktura hypoechogenního vzhledu průměru cca 15 mm.
Pro podezření na mimoděložní těhotenství byla indikována diagnostická laparoskopie. V průběhu operace byla nalezena ektopická gravidita v levé „fossa ovarica“ na pánevní stěně, velikosti cca 16 mm, prokrvácená, se zřejmými choriovými klky (obr.), v Douglasově prostoru bylo pouze malé množství tmavé krve, jinak fyziologický nález v malé pánvi. Laparoskopicky byla provedena exstirpace moly, koagulace okrajů a důkladná toaleta malé pánve. Materiál byl standardně zaslán na histologické vyšetření, které následně potvrdilo abdominální graviditu – nalezeny choriové klky. Pooperačně byla pacientka dále sledována ještě 3 týdny až do hodnot hCG < 2 IU.
1. Ložisko abdominální gravidity ve fossa ovarica vlevo. 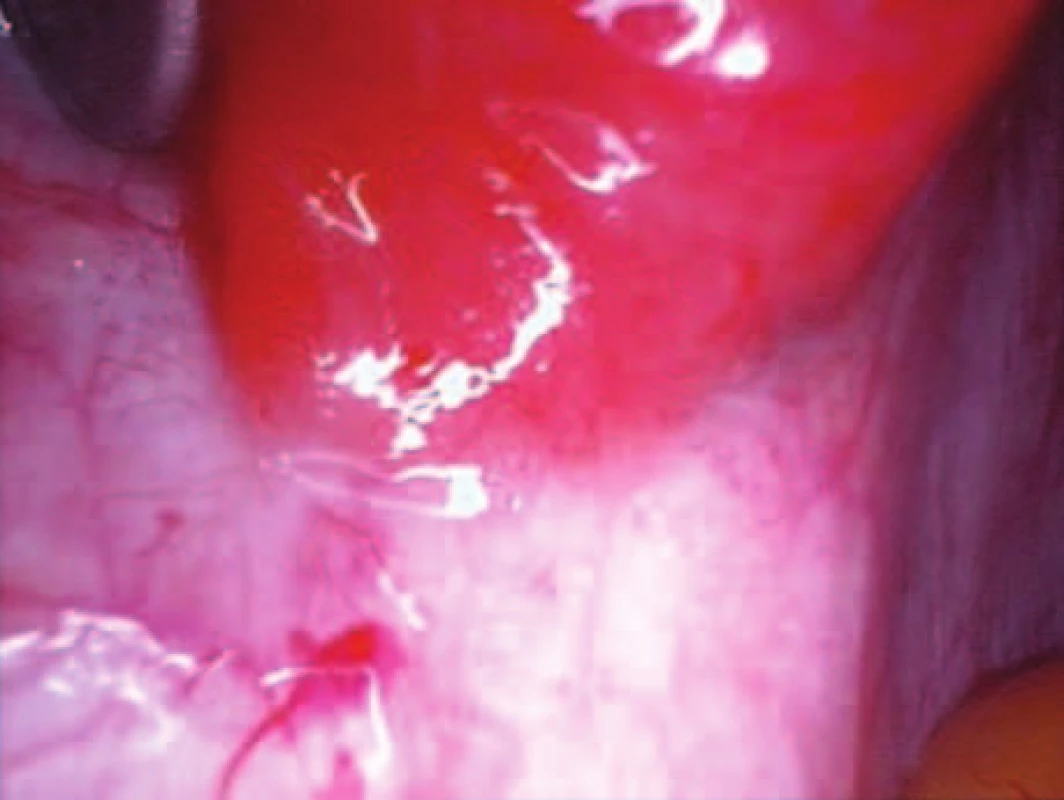
Diskuse
Mimoděložní těhotenství je stále závažným gynekologickým problémem. Klasickými klinickými příznaky je opožděná menstruace, pobolívání až křečovité bolesti v podbřišku, nepravidelné špinění, frenikový příznak (typické příznaky je možno očekávat u 30–70 % žen). Při bimanuálním vyšetření je možno detegovat jednostrannou palpačně citlivou rezistenci. Zrádné jsou případy, při nichž nedojde ke klinické manifestaci žádného z výše uvedených varovných příznaků extrauterinní gravidity. Při podezření na mimoděložní těhotenství je proto nutné vycházet z pečlivě odebrané anamnézy, z celkového vyšetření, ze zhodnocení lokálního nálezu, z vyšetření per vaginam a per rectum, z ultrazvukového vyšetření a z laboratorních vyšetření. Při laboratorní diagnostice stanovujeme rutinně hladiny hormonů hCG, estradiolu, progesteronu a sledujeme jejich dynamiku v čase. Normální intrauterinní gravidita zdvojnásobuje hodnoty hCG od 5. týdne každé 2 dny až do 7. týdne gravidity. Od hodnoty HCG 6500 IU/l je možno prokázat intrauterinní graviditu abdominální sondou, od 1 500 IU/l vaginální sondou [5]. Pouze za zcela výjimečných okolností dochází k přežití embrya nidovaného mimo dutinu děložní a k donošení těhotenství. Z literárních údajů vyplývá, že nejvyšší incidence donošeného abdominálního těhotenství je zjištěna především v rozvojových zemí (1 případ na 9 500 všech porodů), v hospodářsky rozvinutých zemích činí tento poměr 1 : 15 000, mateřská úmrtnost se udává okolo 11 %, perinatální mortalita až 90 % [6]. Rovněž perinatální morbidita dosahuje vysokého procenta [7]. Heterotopická gravidita je extrémně vzácná koincidence intrauterinní a extrauterinní gravidity (první zmínka je z roku 1708 z pitevního nálezu dr. Duverneye) [8]. Podle nejčastěji citovaných údajů se incidence heterotopické gravidity pohybuje v rozmezí 1/25 000 až 30 000 intrauterinních těhotenství po spontánní koncepci, výskyt v rámci asistované reprodukce kolísá mezi 9,2–12 % [9].
1. Frekvence a lokalizace ektopických gravidit vzniklých po spontánní koncepci a po užití metod asistované reprodukce 10. 
Závěr
Léčba neplodnosti metodami asistované reprodukce je spojena s výrazně zvýšeným rizikem méně obvyklých forem mimoděložního těhotenství. Důležitým požadavkem je pečlivé sledování počínajícího těhotenství s určením jeho uložení.
MUDr. Vít Weinberger
doc. MUDr. Igor Crha, CSc.
Gynekologicko-porodnická klinika LF MU a FN Brno
Sources
1. Dubisson J, Morice P, De Gayfier A, Mouelhi T. Salpingectomy – the laparoscopic surgical choice for ectopic pregnancy. Hum Reprod 1996; 11 : 1199–1203.
2. Fernandez H, Gervaise A. Ectopic pregnancies after infertility treatment: modern diagnosis and therapeutic strategy. Hum. Reprod Update 2004; 10 : 503–513.
3. Magdolinič M, Lukáč V, Kubalík L. Heterotopic gravidity – successful laparoscopic management with persistent intrauterine gravidity. Gynekolog 1998; 2 : 28–31.
4. Obstetricians NCO GF. Recommendations for clinical practices in ectopic pregnancy. J Gynecol Obstet Biol Reprod 2003; 32 : 109–113.
5. Peršín J, Pospíchal J, Hanousek L. Úspěšná laparoskopická léčba heterotopické gravidity po spontánním otěhotnění. Gynekologie po promoci 2004; 6 : 12–15.
6. Miklica J, Strmisková J, Pilka L. Donošené abdominální těhotenství – kasuistika. Gynekolog 1998; 6 : 57–59.
7. Goldman G, Fisch B, Ovadia J, Tadir Y. Heterotopic pregnancy after reproductive tehnologies. Obstet Gynecol Surv 1992; 47 : 217–221.
8. Maymon R, Shulman A. Controversies and problems in the current management of tubal pregnancy. Hum Reprod Update 1996; 2 : 541–551.
9. Strandell A. Surgery in contemporary infertility. Current Women’s Reports 2003; 3 : 367–374.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inPractical Gynecology

2006 Issue 5-
All articles in this issue
- New options for treatment of disturbances of balance of vaginal environment
- Hyperaktivní měchýř: diagnostika, sociální aspekty a kvalita života
- Extrauterine pregnancy after IVF/TESE: casuistic
- Analysis of neonatal results in South Moravian Region in 2005
- Results of trials to reduce incidence of cervical cancer
- The family Anamnesis as the Risk Factor of the Breast Cancer
- New aspects in diagnosis and pathophysiology of polycystic ovarian syndrome
- Practical Gynecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- New options for treatment of disturbances of balance of vaginal environment
- Extrauterine pregnancy after IVF/TESE: casuistic
- New aspects in diagnosis and pathophysiology of polycystic ovarian syndrome
- The family Anamnesis as the Risk Factor of the Breast Cancer
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

