-
Medical journals
- Career
Mediastinální cysty, chirurgické řešení
Authors: J. Šafránek; V. Špidlen; J. Vodička
Authors‘ workplace: Chirurgická klinika FN Plzeň, přednosta: prof. MUDr. V. Třeška, DrSc.
Published in: Rozhl. Chir., 2011, roč. 90, č. 5, s. 277-280.
Category: Monothematic special - Original
Overview
Úvod:
Mediastinální cysty jsou běžné léze, postihující děti i dospělé. Představují asi 20–30 % patologických útvarů mediastina. Léčba je chirurgická, exstirpace, resp. enukleace cysty.Cíl studie:
Vyhodnocení vlastního souboru a přehled současné literatury.Materiál a metodika:
Retrospektivně hodnotíme soubor 11 pacientů (9 žen a 2 muži, průměrný věk 47,6 roku) indikovaných k plánované operaci s diagnózou cysty mediastina v letech 2006–2010.Výsledky:
V histologické diagnóze převažují perikardiální cysty, 7 případů (63,6 %), dále 3 (27,3 %) cysty bronchogenní a jedna (9,1 %) cysta tymická. Podle lokalizace se cysty nejčastěji nacházely v předním mediastinu – 7 (63,6 %), dále v horním – 3 (27,3 %) a zadním mediastinu – 1 (9,1 %). Torakotomii jsme volili pro 3 nemocné, další nemocný byl indikován k plicní resekci pro karcinom z torakotomie a perikardiální cysta byla vedlejší známou diagnózou, jeden pacient byl operován ze sternotomie. K videotorakoskopickému (VTS) řešení jsme indikovali 6 pacientů, ve dvou případech jsme konvertovali na torakotomii. Po torakotomii byli pacienti propuštěni v rozmezí 4–12 dne (průměr 6,67 dne), po VTS v rozpětí 3–4 dne (průměr 3,25 dne), po sternotomii byl pacient propuštěn 8. pooperační den. Průměrná velikost cysty operované z torakotomie činila 78 x 55 mm a velikost operované/dokončené VTS činila 50 x 29 mm.Závěr:
Techniku operace při předpokládané cystě mediastina spíše než dle velikosti cysty volíme podle její lokalizace. Snahou je indikovat každou mediastinální cystu k VTS (kratší doba hospitalizace) a ev. konverze není zdržením ani komplikací. K operaci indikujeme i asymptomatické cysty.Klíčová slova:
cysty mediastina – videotorakoskopie – torakotomieÚVOD
Mediastinální cysty jsou běžné léze, postihující děti i dospělé. Cysty vznikají odchylkou vývoje lidského embrya, v období diferenciace tzv. primitivního střeva a jeho dělení na oddíl alimentární a respirační. Během vývoje jednotlivých orgánů vznikají z nejasných příčin výchlipky, či shluky buněk, které se později vlivem sekreční buněčné činnosti přetvářejí v cystické útvary [1]. Odhaduje se, že činí asi 20–30 % primárních tumorů, resp. patologických procesů mediastina. Ačkoli bývají diagnostikovány již v dětství, většinou se prokáží až v dospělosti. Klinicky je dělíme na nejčastější perikardiální a bronchogenní, vzácné jsou esofageální a jiné ostatní (tymické, dermoidní atd.) [2]. Cysty perikardiální jsou nejčastěji v kardiofrenickém úhlu. Až v 70 % jsou lokalizovány na pravé straně, naléhají intimně na perikard, dolním polem často na bránici. Dosahují největších rozměrů z cyst mediastina, často přes 10 cm, viz obrázek 1 a 2. Stěna je velmi jemná, průsvitná, chudě vaskularizovaná. Komunikace s perikardem je častěji již obliterovanou, než průchodnou stopkou. Cysty bronchogenní jsou vždy lokalizovány těsně při průdušnici v horním mediastinu, nebo při bronších. Nejčastěji dosahují velikosti 5–6 cm, větší rozměr je vzácný. Vystýlající epietel je cylindrický popř. kubický s řasinkami, někdy obsahují ve stěně chrupavku, popř. hladké svalstvo. Cysty ezofageální jsou velice vzácné, většinou bývají diagnostikovány již v dětském věku, protože se vlivem vydatné sekreční aktivity rychle zvětšují [1].
Image 1. Perikardiální cysta, žena 54 let, operace: VTS / konverze torakotomie – CT obraz Fig. 1. Pericardial cyst, 54- year old female, procedure: VTS / conversion to thoracotomy – CT view 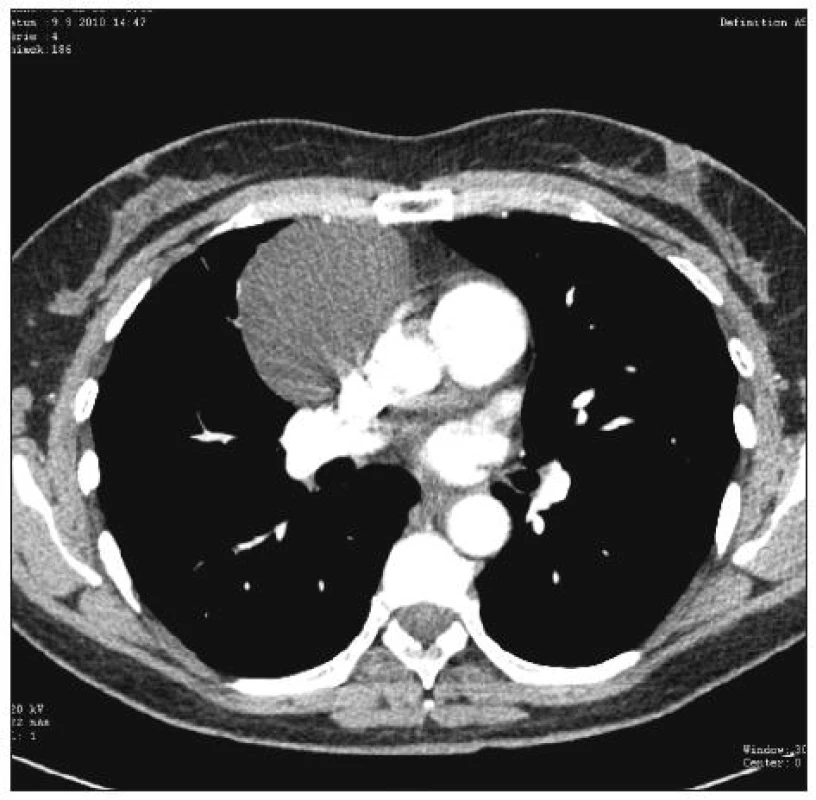
Image 2. Perikardiální cysta, žena 54 let, operace : VTS / konverze torakotomie – operační foto Fig. 2. Pericardial cyst, 54-year old female, procedure: VTS / conversion to thoracotomy – intraoperative view 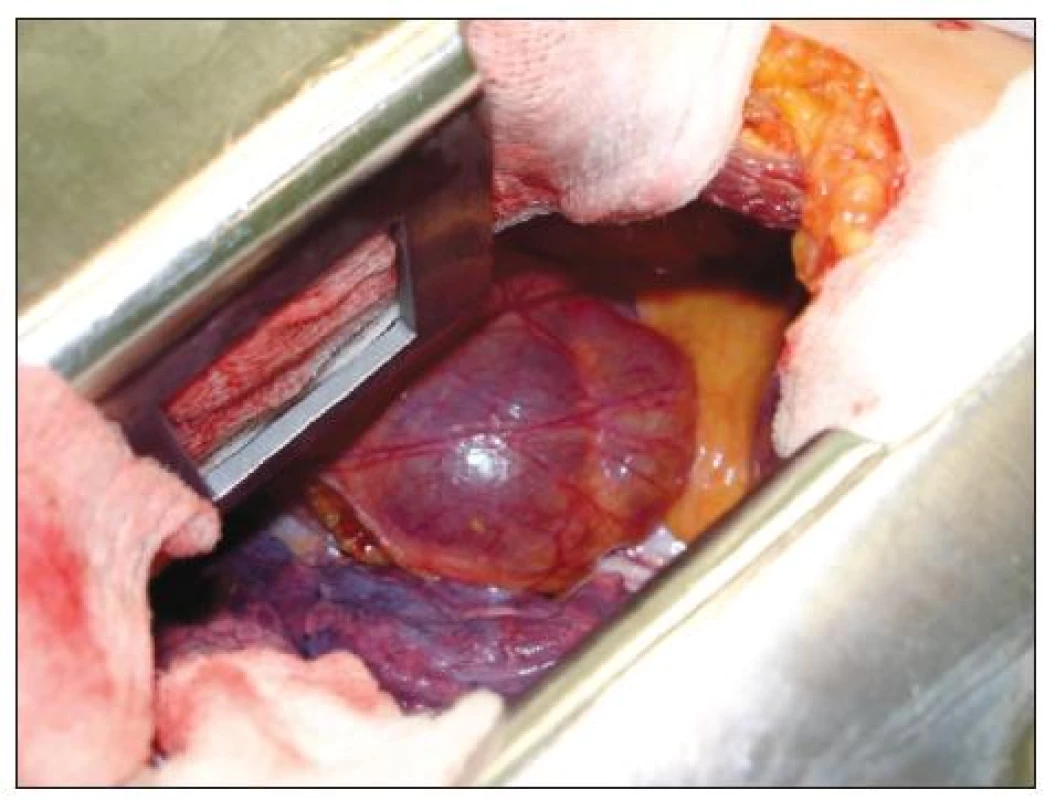
MATERIÁL A METODA
Prezentujeme soubor 11 pacientů, 9 žen a 2 muže, indikovaných k plánované operaci s diagnózou cysta mediastina v období let 2006–2010. Průměrný věk pacientů byl 47,6 roku. Škála symptomů nemocných byla široká. Od asymptomatických, náhodných RTG nálezů, až po dušnost i stridor při progresivním růstu bronchogenní cysty horního mediastina. Primárně k torakotomii jsme indikovali 3 nemocné, další byl indikován k plicní resekci pro bronchogenní karcinom z torakotomie a perikardiální cysta byla vedlejší známou diagnózou. Jeden pacient byl indikován ke krční mediastinotomii s nutnou konverzí na parciální sternotomii. K VTS řešení jsme indikovali 6 pacientů, ve dvou případech jsme konvertovali na torakotomii.
VÝSLEDKY
Histologické výsledky souboru jsou: perikardiální cysty – 7 případů (63,6 %), dále 3 (27,3 %) cysty bronchogenní a jedna (9,1 %) cysta tymická. Podle lokalizace se cysty nejčastěji nacházely v předním mediastinu – 7 (63,6 %), dále v horním – 3 (27,3 %) a zadním mediastinu – 1 (9,1 %). Všech 7 perikardiálních cyst jsme operovali pravostranným přístupem (2x VTS, 2x konvertovaná VTS a 3x rovnou torakotomie). Tři bronchogenní cysty jsme řešili jednou parciální sternotomií a 2x levostranným přístupem (1x VTS a 1x torakotomie). Jedinou tymickou cystu jsme operovali levostranným VTS přístupem. Důvodem ke konverzi VTS na torakotomii byla velikost perikardiální cysty 67–103 mm resp. 70–90 mm a široká base cysty, naléhání na horní dutou žílu. Torakotomii jsme provedli 2x anterolaterální (bez resekce žebra), v ostatních případech posterolaterální. Po torakotomii byli pacienti propuštěni v rozmezí 4–12 dne (průměr 6,67 dne), po VTS v rozpětí 3–4 dne (průměr 3,25 dne), po sternotomii byl pacient propuštěn osmý pooperační den. Průměrná velikost cysty operované z torakotomie činila 78 x 55 mm a velikost operované/dokončené VTS činila 50 x 29 mm.
Asymptomatické byly vždy cysty perikardiální a cysta tymická. Naopak cysty bronchogenní byly vždy symptomatické. Symptomy nemocných byly kašel, dušnost, ev. bolestivost. V případě 36 letého muže i zmíněný stridor. Lokalizace této cysty byla v horním mediastinu retrotracheálně (Obr. 3). Pacient byl operován z parciální sternotomie, provedená exstirpace cysty se komplikovala jednostrannou, trvalou lézí n. laryngeus recurrens.
Image 3. CT obraz – bronchiální cysta horního mediastina, muž 36 let, operace: krční mediastinotomie/parc. sternotomie Fig. 3. CT view – bronchial cyst in upper mediastinum, 36-year old male, procedure: cervical mediastinotomy/partial sternotomy 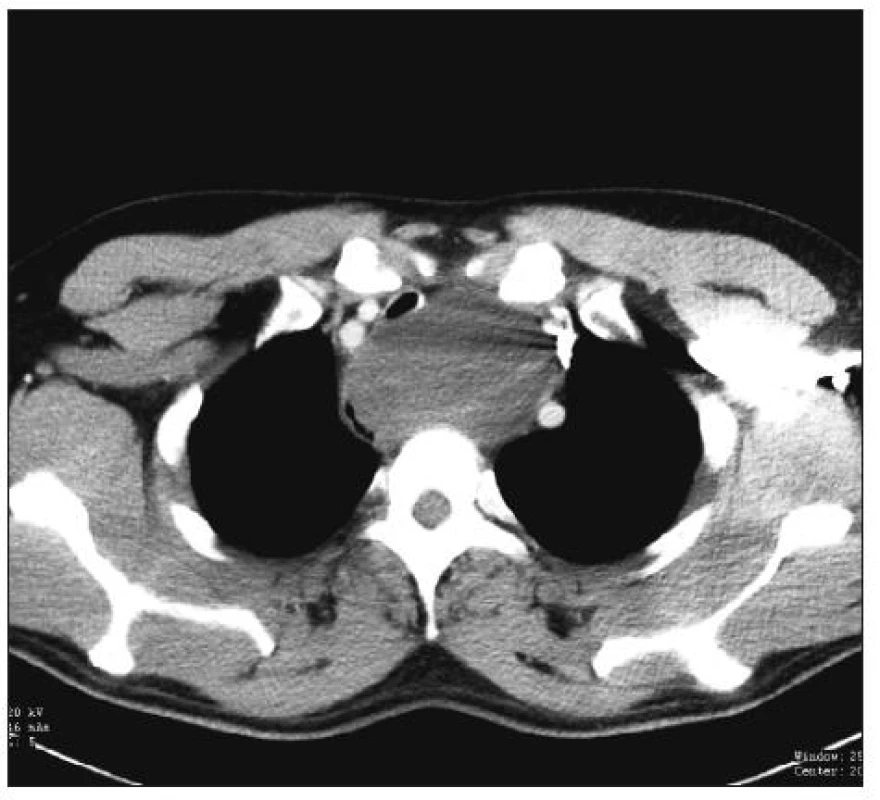
Jiné pooperační komplikace se vyskytly ještě u 2 nemocných. Jednou byla komplikací po torakotomii ranná infekce, jednou po levostranné torakotomii pro bronchogenní cystu zadního mediastina přechodná chylózní sekrece. Ta byla léčena konzervativně, eliminována parenterální nutricí. Souborně výsledky prezentuje tabulka.
Table 1. Výsledky prezentovaného souboru (ALT – anterolaterální torakotomie, PLT – posterolaterální torakotomie) Tab. 1. Results of the presented patient group (ALT – anterolateral thoracotomy, PLT – posterolateral thoracotomy) 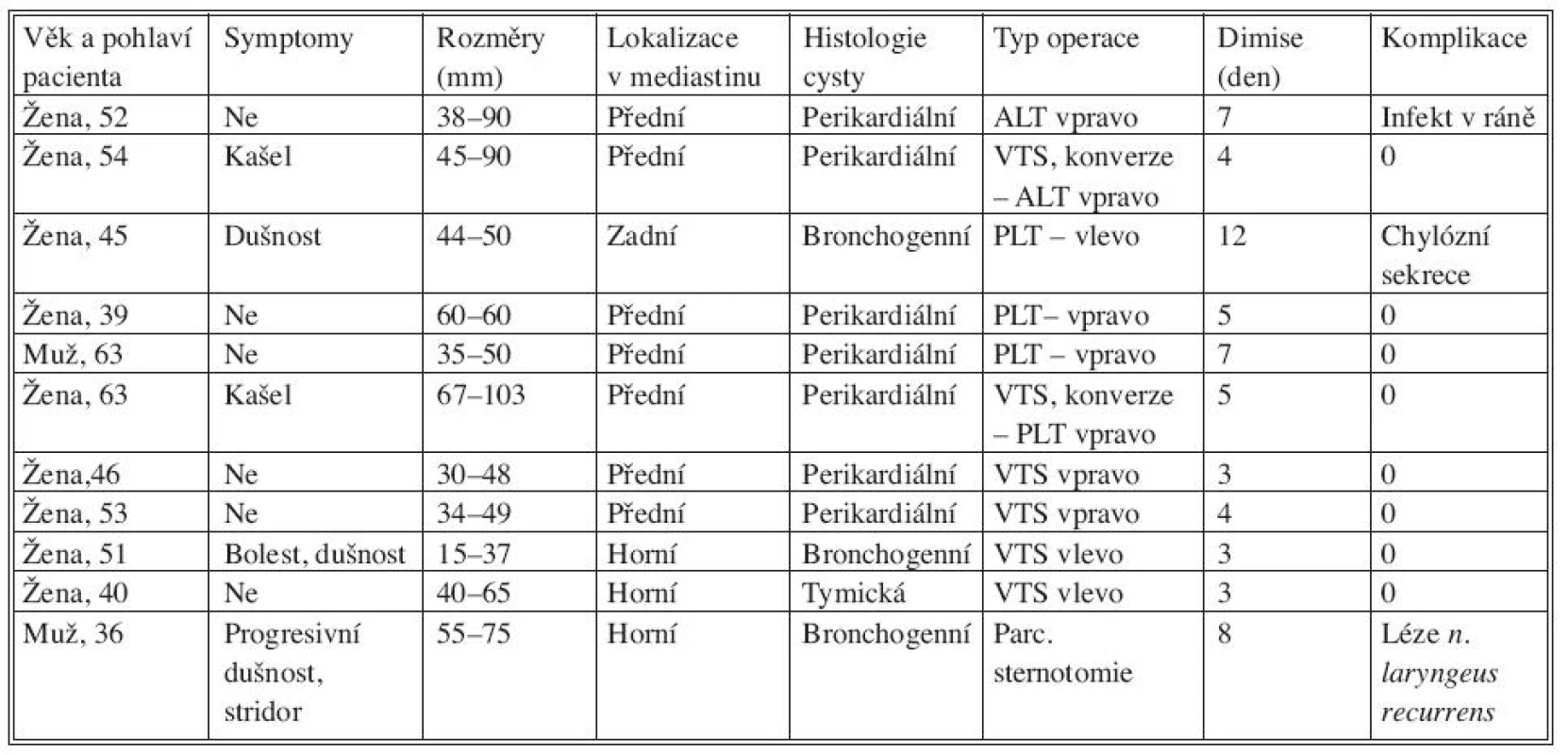
DISKUSE
V mediastinu za normálních okolností mimo anatomické struktury není volný prostor přítomen. Ten si zde začne vytvářet až patologický proces, jako je solidní nebo cystický tumor, benigní nebo maligní etiologie. Do benigní skupiny se řadí mediastinální cysty. Jsou kongenitální a formují se z primitivního střeva v období 6 týdne gestace, jen pleuroperikardiální (perikardiální) cysty mohou být získané. Představují asi 20 % mediastinálních lézí, nejčastější (50 – –60 %) jsou bronchogenní, dále pleuroperikardiální (20 – –30 %), enterické a ostatní typy cyst (7–15 %). Enterické cysty jsou zvláštní podskupinou, asi 60 % jich je diagnostikováno ve věku mladším než 1 rok, ale symptomy bývají většinou respirační. Často bývají provázeny páteřními rozštěpy (spina bifida). Enterická cysta je častěji bakteriálně kontaminována a její případná perforace je provázena infekčními komplikacemi. Vzácné tymické cysty může být obtížné odlišit od cystického tymomu, který obsahuje větší masu solidní tymické tkáně [3]. Byly popsány případy mediastinálních hydatidózních cyst, v zemích střední Evropy jsou však výjimečné i v typičtějších lokalizacích (játra, plíce). Denzní obraz takové cysty mediastina může imitovat řadu malignit, při určité poloze např. i Pancoastův tumor [4].
Cysty mediastina se mohou projevit v kterémkoli období života, ale nejčastěji ve 4. a 5. dekádě, bez rozdílu mezi pohlavím. Lokalizovány bývají různě, bronchogenní cysty nejčastěji v horním mediastinu, perikardiální v předním (spíše kardiofrenickém úhlu, častěji vpravo) a enterické cysty v zadním mediastinu [5, 6]. Asymptomatické cysty bývají incidentálním RTG nálezem [1, 5, 7]. Jinak symptomatologie cyst začíná nejčastěji kašlem, dušností, dysfagií, projevuje se komprese na okolní orgány. Vzácnou komplikací může být i ruptura cysty [8]. K diagnóze vede RTG snímek plic, suverénní metodou je CT. Případné další vyšetření (MRI aj.) bývají výjimečně potřebné. Typický je CT obraz tenkostěnné struktury, s vodnatým velmi řídkým obsahem. Vzácně se však i pod takovým obrazem mohou skrývat maligní struktury a potvrzením diagnózy je až histopatologické stanovení [9, 10].
Nespornou indikací k operaci je každá symptomatická cysta, podezření z malignity, infekce cysty, komprese dýchacích cest, rychlý růst cysty [11]. Spornou otázkou je operace cyst asymptomatických. Tradiční názor se kloní k operaci i těchto, zejména pro možnost jejich dalšího, kompresního růstu, nutnost trvalého sledování, či obav pacienta [1, 7]. Při kompletní excizi, enukleaci, je prognóza výborná a morbidita nízká. Kirmani zhodnotil 23 nejprůkaznějších (best evidence) článků z dosud 310 PubMed evidovaných publikací o asymptomatických bronchogenních cystách mediastina od roku 1950 do současnosti (r. 2010) [10]. Eviduje rozpětí 0–27 % různých typů pooperačních komplikací, v průměru 20 % morbiditu. Jen 5 pacientů (0,7 %) mělo některou maligní formu mediastinální cysty. 45 % konzervativně léčených cyst se v dalším průběhu stalo symptomatickými. I proto se většina chirurgů kloní k operaci, ačkoli konzervativní postup je přípustnou alternativou [10]. Rutinně kultivační mikrobiologické vyšetření obsahu cysty při běžném vzhledu cysty, referované na některých pracovištích, neprovádíme [8, 12].
Za hlavní indikace k operaci asymptomatických cyst mediastina považujeme:
- potvrdit diagnózu,
- prevence rozvoje symptomů či komplikací,
- vyhnout se případné maligní transformaci.
Další otázkou je způsob operace. Tradiční posterolaterální toraktomie nebývá nutná, vhodnější je anterolaterální, svaly šetřící, bez resekce žebra. Rozvoj videotorakoskopie (VTS, VATS) pochopitelně znamenal posun k operativě touto technikou [12, 13].
S příchodem videomediastinoskopie souvisí také snaha indikovat mediastinální cysty k tomuto způsobu resekce původně určeného pro lymfadenektomii, nicméně metoda má své limity a k řešení mediastinálních cyst se nerozšířila [14, 15]. Technika TEMLA (transcervical extended mediastinal lymphadenectomy) snad nabízí širší možnosti, zatím je však málo pracovišť, které tuto techniku ovládají a využívají [16]. Perkutánní či endobronchiální punkce cyst jsou zatíženy vysokým rizikem rekurence (ponechaná stopka, obal i výstelka cysty) [14]. Rovněž snaha o punkční aplikaci sklerotizující látky technikou EBUS-TBNA (endobronchial ultrasonograpy guided transbronchial needle aspiration) většinou nevede k resorbci cysty. Může sloužit k upřesnění diagnózy. Byla popsána i jako metoda vhodná k řešení bronchogenních cyst. V referovaném případě vážného stavu pacienta, na hranici únosnosti celkové anestezie a významné symptomatologie mediastinální cysty [17].
V našem souboru jsme potvrdili četnostní zastoupení jednotlivých histologických typů cyst, ale i vzhledem k benigní povaze onemocnění, vysokou morbiditu (27,3 %).
ZÁVĚR
Považujeme za správné mediastinální cysty indikovat k operačnímu řešení, hlavně jako prevenci komplikací a definitivní potvrzení diagnózy. Snahou je indikovat cysty k VTS, v případě potíží je možné včas provést konverzi na torakotomii. Nejčastější důvod konverze bývá velikosti cysty, časná perforace, riziko neúplné resekce a poranění mediastinálních struktur. V každém případě se snažíme cystu cele resekovat, resp. enukleovat a ošetřit bázi cysty, nikoli pouze fenestrovat či marsupializovat.
MUDr. Jarmil Šafránek, Ph.D.
Čechova 535
337 01 Rokycany
e-mail: safranek@fnplzen.cz
Sources
1. Martin, J., Deslauriers, J., Duranceu, A. CH. chapter 195, Foregut Cyst of the Mediastinum. In: Shields, T. W.: General Thoracic Surgery. 6th edition. Lippincott Williams&Wilkins 2005, volume 2, pp. 2830–2841.
2. Kaiser, L. R., Singhal, S. in Essential of Thoracic Surgery, Elsevier Mosby, 2004 Philadelphia, Pennsylvania, Mediastinal Masses, p. 345–348.
3. Sirivella, S., Gielchinsky, I., Parsonnet, V. Mediastinal thymic cysts: A report of three cases. Original Research Artikle. The Journal of Thoracic and Cardiovascular Surgery, Volume 110, Issue 6, December 1995, Pages 1771–1772.
4. Ozpolat, B., Ozeren, M., Soyal, T., Yucel, E. Unusually located intrathoracic extrapulmonary mediastinal hydatid cyst manifesting as Pancoast syndrome. The Journal of Thoracic and Cardiovascular Surgery, Volume 129, Issue 3, March 2005, Pages 688–689.
5. Strollo, D. C., Rosado de Christenson, M. L., Jett, J. R. Primary mediastinal tumors. Part II. Tumors of the middle and posterior mediastinum. Chest, 1997; 112 : 1344–1357.
6. Satur, C. M. R., Hsin, M. K. Y., Dussek, J. E. Giant pericardial cysts Original Research Artikle. The Annals of Thoracic Surgery, Volume 61, Issue 1, January 1996, Pages 208–210.
7. Kanemitsu, Y., Nakayama, H., Asamura, H., Kondo, H., Tsuchiya, R., Naruke, T. Clinical features and management of bronchogenic cysts: report of 17 cases. Surg. Today, 1999; 29 : 1201–1205.
8. Martinod, E., Pons, F., Azorin, J., Mouroux, J., Dahan, M., Faillon, J.-M., Dujon, A., Lajos, P. S., Riquet, M., Jancovici, R. Thoracoscopic excision of mediastinal bronchogenic cysts: results in 20 cases Original Research Article. The Annals of Thoracic Surgery, Volume 69, Issue 5, May 2000, Pages 1525–1528.
9. Merchán, R. J., Loscertales, M. C., Valera, G. G., Jarne, J. A., Loscertales, J. Resection of 8 Mediastinal Bronchogenic Cysts by Video-Assisted Thoracoscopy. Archivos de Bronconeumología (English Edition), Volume 44, Issue 4, 2008, Pages 220–223.
10. Kirmani, B., Kirmani, B., Sogliani, F. Should asymptomatic bronchogenic cysts in adults be treated conservatively or with surgery? (Best evidence topic - Thoracic oncologic). Interact CardioVasc. Thorac. Surg., 2010; 11 : 649–659.
11. Zambudio, A. R., Lanzas, J. T., Calvo, M. J. R., Fernández, P. J. G., Paricio, P. P. Non-neoplastic mediastinal cysts Original Research Article. European Journal of Cardio-Thoracic Surgery, Volume 22, Issue 5, November 2002, Pages 712–716.
12. Hazelrigg, S. R., Landreneau, R. L., Mack, M. J., Acuff, T. E. Thoracoscopic resection of mediastinal cysts Original Research Article. The Annals of Thoracic Surgery, Volume 56, Issue 3, September 1993, Pages 659–660.
13. Naunheim, K. S., Andrus, CH. Thoracoscopic drainage and resection of giant mediastinal cyst Original Research Article. The Annals of Thoracic Surgery, Volume 55, Issue 1, January 1993, Pages 156–158.
14. Urschel, J. D., Horan, T. A. Mediastinoscopic treatment of mediastinal cysts Original Research Article. The Annals of Thoracic Surgery, Volume 58, Issue 6, December 1994, Pages 1698–1700.
15. Pop, D., Venissac, N., Leo, F., Mouroux, J. Video-assisted mediastinoscopy: a useful technique for paratracheal mesothelial cysts. J. Thorac. Cardiovasc. Surg., 2005; 129 : 690–691.
16. Kuzdzal, J., Zielinski, M., Papla, B., Szlubowski, A., Hauer, L., Nabialek, T., Sosnicki, W., Pankowski, J. Transcervical extended mediastinal lymphadenectomy – the new operative technique and early results in lung cancer staging. Eur. J. Cardiothorac. Surg., 2005; 27 : 384–390.
17. Nakajima, T., Yasufuku, K., Shibuya, K., Fujisawa, T. Endobronchial ultrasound-guided transbronchial needle aspiration for the treatment of central airway stenosis caused by a mediastinal cyst. European Journal of Cardio-Thoracic Surgery, Volume 32, Issue 3, September 2007, Pages 538–540.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2011 Issue 5-
All articles in this issue
- „Low volume“ laparoskopická nefrektomie pro příbuzenskou transplantaci
- Uskřinutí akcesorního orgánu břišní dutiny jako neobvyklá peroperační diagnóza – kazuistika
- Pilonidální sinus – chirurgická léčba na našem pracovišti
- Epidemiológia defektov neurálnej rúry
- Chirurgická léčba symptomatických obratlových hemangiomů
- Mnohočetný myelom páteře a jeho chirurgická léčba
- Mediastinální cysty, chirurgické řešení
- Caroliho nemoc – dilatace intrahepatálních žlučových cest
- Mohou nádorové markery předpovídat výsledek embolizace větve portální žíly u nemocných s primárně inoperabilním nádorem jater?
- Perforace žaludku patnáctileté dívky, způsobená objemným trichobezoárem–Rapunzelin syndrom
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Pilonidální sinus – chirurgická léčba na našem pracovišti
- Caroliho nemoc – dilatace intrahepatálních žlučových cest
- Chirurgická léčba symptomatických obratlových hemangiomů
- Mediastinální cysty, chirurgické řešení
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

