-
Medical journals
- Career
Poznámky k analytice biomarkerů kardiovaskulárního rizika
Authors: Janka Franeková 1,2; Antonín Jabor 1,2
Authors‘ workplace: Pracoviště laboratorních metod IKEM, Praha 1; Ústav laboratorní diagnostiky 3. LF UK, Praha 2
Published in: Vnitř Lék 2018; 64(1): 72-76
Category: Reviews
Overview
Autoři popisují současný stav rutinní laboratorní diagnostiky kardiovaskulárního rizika se zaměřením na metrologii, návaznost měření, externí hodnocení kvality, biologickou variabilitu a kritickou diferenci po sobě jdoucích měření. Zatímco v případě cholesterolu, triacylglycerolů, glukózy a HbA1c je analytická spolehlivost vyhovující, u HDL-cholesterolu, LDL-cholesterolu, apolipoproteinu A1, apolipoproteinu B, Lp(a) a LpPLA2 je prostor pro zlepšení porovnatelnosti výsledků měření. Biologická variabilita významně ovlivňuje interpretaci výsledků lipidového profilu, protože kritická diference dvou po sobě jdoucích měření je u většiny parametrů vyšší než 20 %. Současná metodologie stanovení remnantního cholesterolu není standardizována.
Klíčová slova:
biologická variabilita – interpretace – klinická biochemie – lipidový profil – metrologie – remnantní cholesterolÚvod
Stanovení lipidových parametrů a dalších markerů kardiovaskulárního rizika je možné z hlediska analytiky považovat za dobře zvládnutou problematiku, nicméně je potřebné kontinuálně sledovat nejen kvalitu vyšetřování, ale také nové trendy v laboratorní diagnostice a správné interpretaci výsledků vyšetření. V posledním desetiletí se věnuje pozornost postprandiální lipemii, při níž se v cirkulaci vyskytují remnantní částice s vysokým aterogenním potenciálem. Důvodem je neustále se zvyšující počet pacientů s obezitou a diabetem 2. typu, u kterých se ve zvýšené míře produkují remnantní lipoproteinové částice (označované v literatuře jako lipoproteinové částice bohaté na triacylglyceroly, nalačno především IDL a VLDL, postprandiálně především chylomikronové remnanty). Někteří autoři považují postprandiální lipemii a remnantní cholesterol (cholesterol obsažený v remnantních částicích) za klíč k pochopení reziduálního rizika u pacientů s optimálními koncentracemi LDL-cholesterolu. Dosud nevyřešeným problémem ovšem zůstává nejednotná klasifikace remnantních částic a různé přístupy k jejich kvantitativnímu vyjádření. Remnantní cholesterol lze vypočítat jako cholesterol celkový – (HDL-cholesterol + LDL-cholesterol), matematickou úpravou s využitím obecně používané Friedewaldovy rovnice zjistíme, že remnantní cholesterol se rovná triacylglycerolům děleným 2,2. Možnosti přímého stanovení remnantního cholesterolu nejsou běžně k dispozici, principy stanovení jsou různé, hodnoty stanovení si vzájemně neodpovídají a výsledky studií jsou tak heterogenní. Otázkou je, zda k posouzení rizika pacienta je potřebné remnantní cholesterol stanovovat nebo počítat. Jednoduchý výpočet non-HDL-cholesterolu a stanovení parametrů lipidového profilu (cholesterol, HDL-cholesterol a triacylglycerol), doplněné o stanovení apoA1, apoB a stanovení Lp(a), případně s doplněním LpPLA2 by pro běžnou klinickou praxi mělo být plně dostačující. Předpokladem je optimální kvalita stanovení základních parametrů lipidového spektra a dalších markerů kardiovaskulárního rizika s ohledem na biologickou variabilitu a současné analytické možnosti. Cílem sdělení je přiblížit pohled na současný stav kvality rutinního a běžně dostupného vyšetřování rizikových markerů.
Stav metrologie stanovení hlavních rizikových faktorů aterosklerózy, hodnocení prostřednictvím dosažení návaznosti
Návaznost (metrologická návaznost – traceability) je základním metrologickým principem, který umožňuje porovnávání hodnot získaných měřením na různých místech. Metrologická historie v případě měření délek sahá daleko do prvních civilizací. Egyptské říše odvozovaly základní jednotku délky od faraónova lokte, který byl jako etalon vytesán do kamene a používal se po dobu faraónova života. Podobně i mayská civilizace používala přesné tyče, jejichž chyba ověřená moderním měřením byla 1,1 %. Návaznost měření ve zdravotnických laboratořích se zlepšuje až v posledních desítkách let a je stále pro řadu analytů nedostatečná. Proto byla ustanovena mezinárodní iniciativa (International Consortium for the Harmonization of Clinical Laboratory Results), která sleduje dosaženou úroveň harmonizace měření. Podrobnosti lze nalézt na webových stránkách www.harmonization.net, ale především lze pracovat s databází referenčních materiálů, které jsou dostupné na webu Joint Committee for Traceability in Laboratory Medicine (JCTLM, http://www.bipm.org/jctlm/, www.jctlm.org).
Z tab. 1 vyplývá, že skupina pro harmonizaci považuje metrologický základ měření HDL-cholesterolu a LDL-cholesterolu za nedostatečný a pro vyřešení tohoto problému má prioritu stanovení HDL (jistě i z toho důvodu, že většina studií vychází z výpočtu koncentrace LDL-cholesterolu, a proto musí být harmonizace tohoto měření přijata co nejdříve a celosvětově). V podkladech této iniciativy se vůbec nenajdou údaje pro ostatní lipidové parametry – apolipoproteiny A1 a B, Lp(a), LpPLA2 a další.
Table 1. Úroveň harmonizace měření některých rizikových faktorů aterosklerózy a obvykle hodnocených parametrů podle International Consortium for the Harmonization of Clinical Laboratory Results 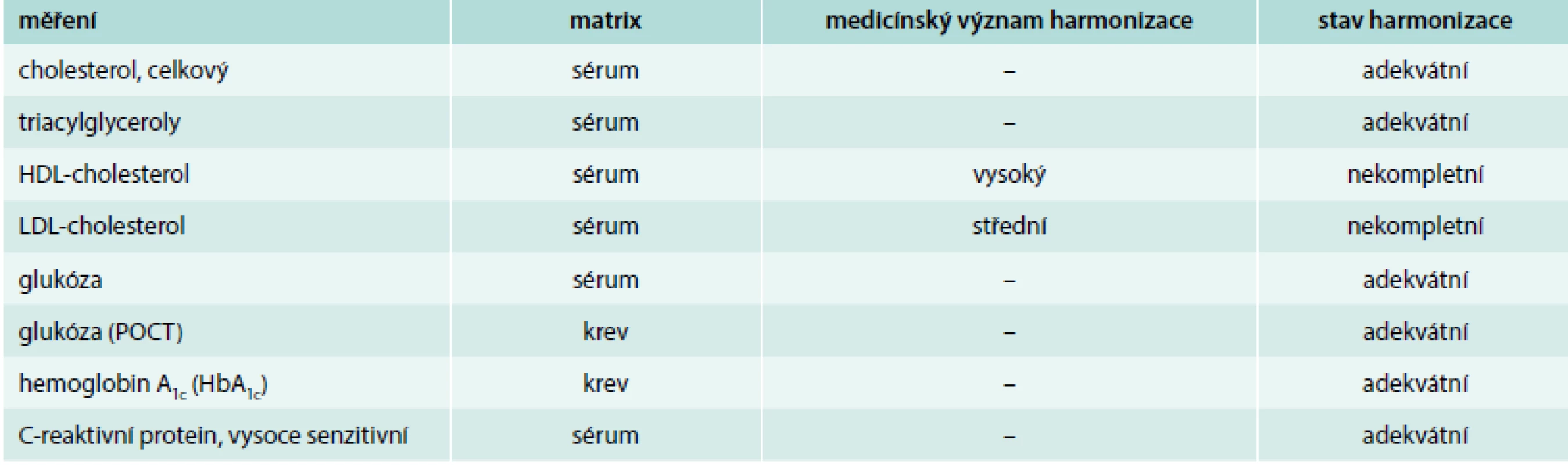
POCT – point of care testing Metrologická návaznost v systémech externího hodnocení kvality
Stav možnosti zajistit metrologickou návaznost lipidových ukazatelů dokumentují výsledky externího hodnocení kvality (EHK), které je někdy označováno jako EQA/External Quality Assessment nebo PT/Proficiency Testing. EHK je nástrojem pro sledování úrovně analytiky ve větších regionech. Princip EHK spočívá v rozeslání vzorků do klinických laboratoří (pro laboratoře jde o vzorky s neznámou koncentrací), změření koncentrace analytů v těchto vzorcích, odeslání výsledků poskytovateli EHK, který provede statistické zpracování, vyhodnocení a udělí účastníkům certifikát. V České republice je více dostupných systémů EHK včetně mezinárodních. Veřejně dostupné jsou výsledky kontrolních cyklů organizovaných firmou SEKK Pardubice (www.sekk.cz). V tab. 2 je uveden stav návaznosti pro základní rizikové parametry, kde možnost návaznosti existuje a laboratoře by ji měly respektovat. Údaje jsou z cyklu AKS4/17 (analyty krevního séra, SEKK) a z KD3/17 (kompenzace diabetu, SEKK). Údaje jsou vždy pro dva kontrolní vzorky A a B, přičemž metrologicky prověřená hodnota je označena jako CRV (ke které by se laboratoře měly co nejvíce blížit, uvedena je vztažná hodnota ± nejistota této hodnoty) a RoM představuje robustní průměr dosažený v participujících laboratořích a CV představuje „chybu“ mezi laboratořemi (ve skutečnosti jde o variační koeficient, který charakterizuje rozptyl hodnot v souboru participujících laboratoří). U hodnoty Dmax je povolené rozmezí v %, do kterého se výsledek laboratoře musí „vejít“, N je počet laboratoří participujících v příslušném kontrolním cyklu.
Table 2. Stav metrologické návaznosti pro základní rizikové parametry 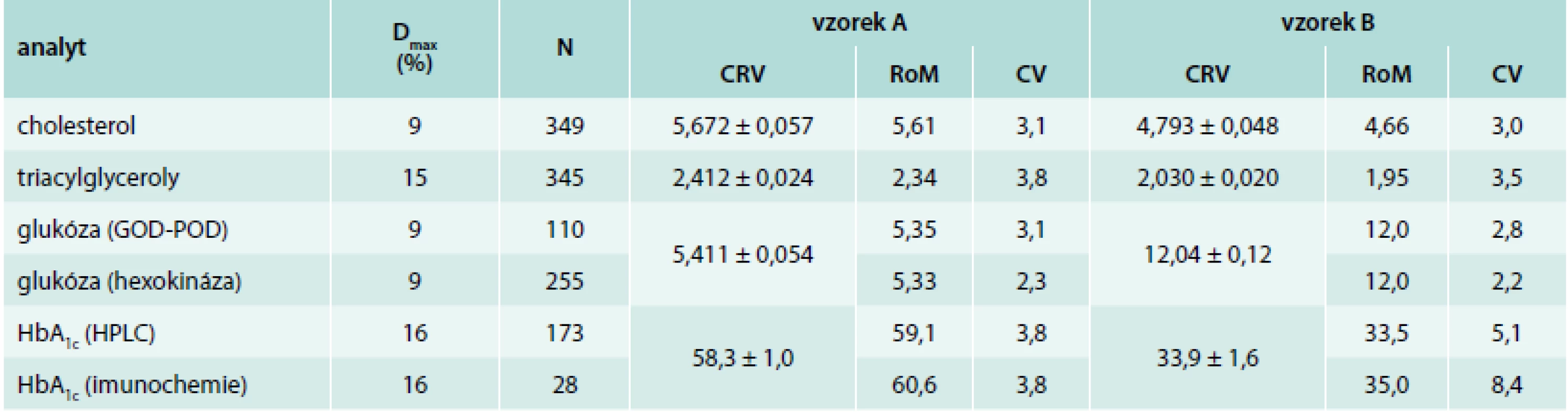
Klinický význam
Pro stanovení cholesterolu mají laboratoře k dispozici spolehlivé metody, laboratoře používají jediný princip stanovení (CHOD-PAP), porovnatelnost mezi výrobci je velmi dobrá. Stanovení triacylglycerolů jsou realizována 2 principy měření – v drtivé většině případů GPO-PAP a v malém počtu případů enzymovou UV metodou, ale bez klinicky významného rozdílu mezi oběma principy. Stanovení glukózy rovněž nepředstavuje problém, asi ve dvou třetinách laboratoří se používá velmi spolehlivá metoda s hexokinázou, metoda s glukózaoxidázou je realizována buď fotometricky nebo elektrochemicky. Rozdíly mezi hodnotami nejsou klinicky významné, metoda s hexokinázou je nejspolehlivější z hlediska vysoké homogenity mezi laboratořemi. Tři nejčastěji používaní výrobci setů pro stanovení cholesterolu, triacylglycerolů a glukózy jsou Roche, Beckman Coulter (Olympus) a Abbott. Stanovení HbA1c by mělo být prováděno především separačními metodami (HPLC – High Performance Liquid Chromatography), při použití imunochemických metod úspěšnost v systémech EHK klesá. Tři nejvíce používané systémy pro stanovení HbA1c jsou metody HPLC realizované na přístrojích TOSOH, Bio-Rad a Arkray.
Stav srovnatelnosti stanovení běžných rizikových faktorů aterosklerózy, hodnocení mezilaboratorní porovnatelnosti
Zatímco pro cholesterol a triacylglyceroly jsou k dispozici laboratorní metody s dobrou úrovní metrologické návaznosti, pro řadu dalších lipidových ukazatelů je metrologická úroveň nižší. V mezilaboratorním porovnávání rizikových faktorů aterosklerózy budeme dokumentovat výsledky kontrolního cyklu RFA2/17 (rizikové faktory aterosklerózy, SEKK). V tomto případě byly do laboratoří rozeslány vzorky nižší metrologické úrovně a laboratoře stanovovaly kromě základních parametrů (cholesterol, triacylglyceroly) také ostatní analyty. Tab. 3 uvádí výsledky, symbolika je jako v tab. 2.
Table 3. Výsledky externího hodnocení kvality v systému SEKK, kontrolní cyklus RFA2/17 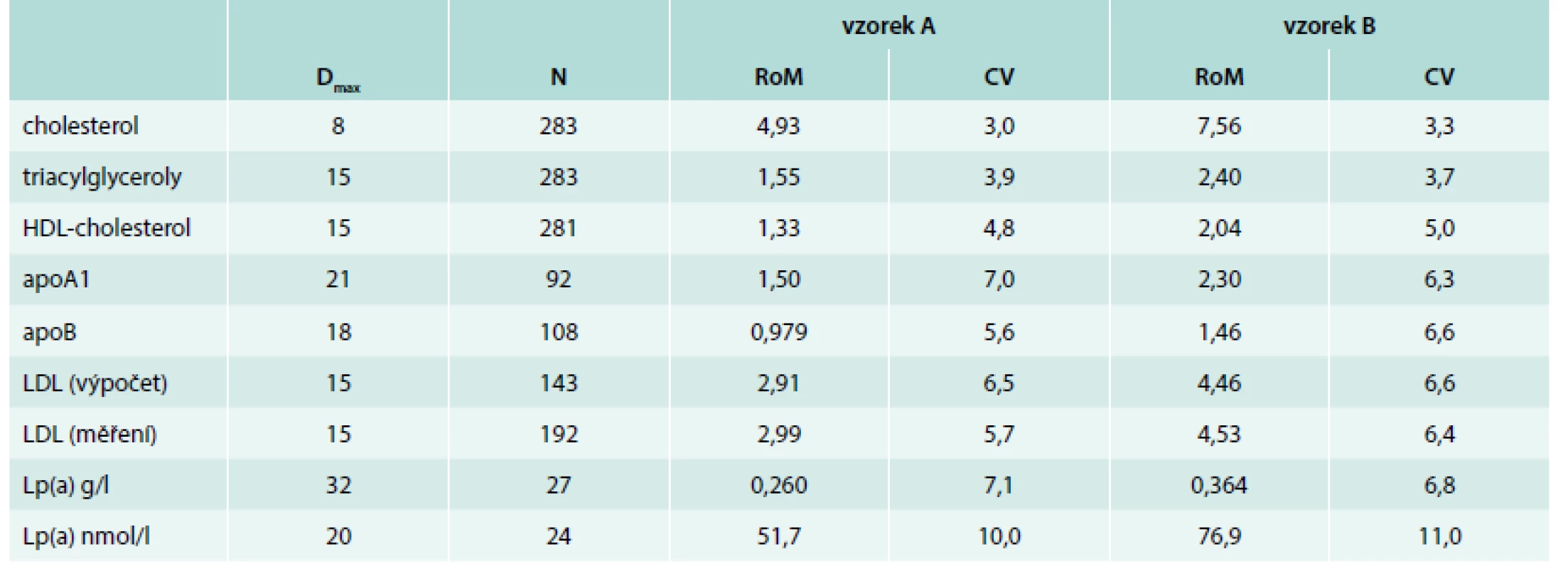
Klinický význam
Rozptyl mezi laboratořemi je nízký u cholesterolu a triacylglycerolů a postupně se zvyšuje v řadě HDL-cholesterol, apoA1, LDL měřený, apoB, LDL výpočet, Lp(a) g/l a Lp(a) nmol/l. Pokud laboratoře používají u některých parametrů různé principy stanovení, je rozdíl mezi výsledky z klinického hlediska zanedbatelný (podrobnosti v údajích cyklu na www.sekk.cz). Přestože postup stanovení Lp(a) v jednotkách g/l není v současné době doporučen, je používán zhruba v polovině laboratoří, které tento analyt stanovují. Porovnatelnost mezi laboratořemi v případě Lp(a) není dostatečná. Překvapivě vysoký počet laboratoří stanovuje LDL přímým měřením, část laboratoří používá současně výpočet i přímé měření. Je potřebné dodat, že přímé měření LDL někdy laboratoře používají selektivně pro určité skupiny pacientů nebo v situacích, v nichž není možné použít odhad koncentrace LDL-cholesterolu Friedewaldovou rovnicí.
Biologická variabilita, kritické hodnoty
Obvyklý nástroj pro interpretaci – referenční meze – jsou odrazem variability mezi jedinci; tzv. interindividuální variabilita (CVg – between-subject biological variation, v %). Interpretaci výsledků ale ovlivňuje především kolísání v čase u jednoho jedince; tzv. intraindividuální variabilita (CVw – within-subject biological variation, v %). Je-li nízká intraindividuální variabilita, je nutné monitorování pacienta. V případě, že intraindividuální variabilita je podstatně menší než interindividuální variabilita, hovoříme o nízkém indexu individuality (II – index of individuality, vypočte se jako CVw/CVg). Platí dohoda, že u indexu individuality < 0,6 je význam použití referenčních mezí sporný a je nutné znát „intraindividuální“ referenční meze příslušného jedince. Pro monitorování u jednoho jedince je ale nutné určit, zda je v čase následující hodnota již významně odlišná od předchozí. Pro toto posouzení se využívá tzv. kritická diference (CD – critical difference v %, v anglosaské literatuře se více používá pojem reference change value – RCV), která v sobě kombinuje intraindividuální a analytickou variabilitu [CD = 2,77 × (CVw2 + CVa2)0,5]. Je-li např. CD = 20 %, znamená to, že hodnota vyšší o 20 % než předchozí je s 95% jistotou vyšší. Pro lipidové parametry většinou platí, že intraindividuální variabilita je menší než interindividuální a analytická variabilita („chyba“) je menší než biologická variabilita. Tyto údaje shrnuje tab. 4.
Table 4. Parametry nutné pro interpretaci vyšetření se provádějí v séru, pro některé analyty je možné vyšetření v plazmě (vhodné pro statimové požadavky), HbA1c se vyšetřuje v krvi – údaje jsou čerpány z databáze biologických variabilit (www.westgard.com, přístupné listopad roku 2017), poslední aktualizace databáze v roce 2014, LDL-cholesterol má parametry biologické variability uvedené v databázi pro výpočet, symbolika je popsána v textu 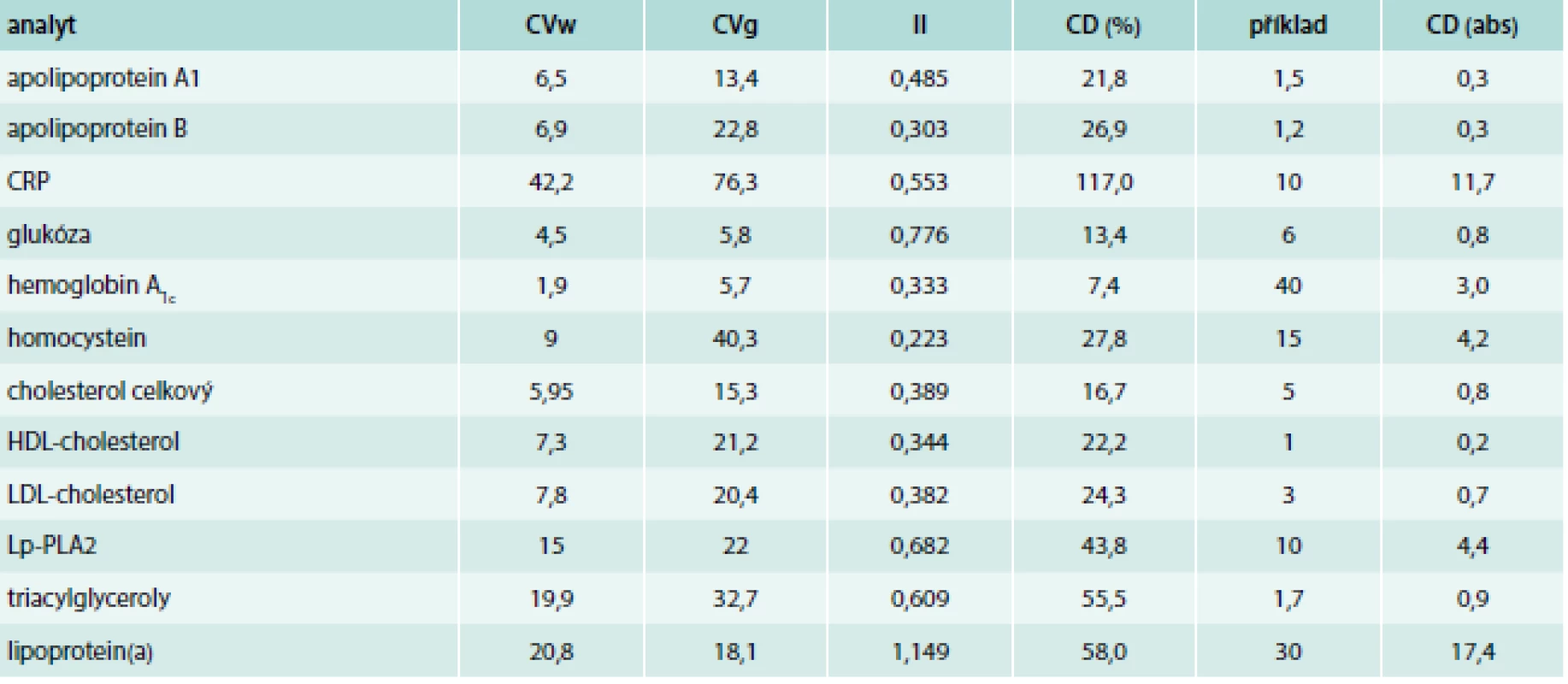
Klinická interpretace
S výjimkou Lp(a) jsou rizikové faktory aterosklerózy typické nízkou intraindividuální variabilitou s nízkým indexem individuality. Aplikace všeobecných cut-off hodnot v klinické praxi musí proto respektovat biologickou variabilitu a v případě monitorování také kritickou diferenci. Při monitorování je nutné dále vzít v úvahu, že často teprve změna o více než pětinu původní hodnoty (kritická diference nad 20 %) je statisticky (i klinicky) významná: z tab. 4 je vidět, že se to týká apolipoproteinu A1, apolipoproteinu B, CRP, homocysteinu, HDL-cholesterolu, LDL-cholesterolu, LpPLA2, triacylglycerolů a Lp(a). Analytická kvalita je v současné době u uvedených parametrů natolik spolehlivá, že do interpretace se promítají především preanalytické vlivy a faktory biologické variability.
Problematika stanovení remnantního cholesterolu
Ve společném stanovisku [1] Evropské společnosti pro aterosklerózu a Evropské federace klinické chemie a laboratorní medicíny z roku 2016 je hodnocen význam vyšetření krevních lipidů v postprandiálním stavu (Fasting is not routinely required for determination of a lipid profile: clinical and laboratory implications including flagging at desirable concentration cut-points-a joint consensus statement from the European Atherosclerosis Society and European Federation of Clinical Chemistry and Laboratory Medicine). Společné stanovisko obsahuje doporučení pro práci s výsledky vyšetření krevních lipidů v postprandiálním stavu (tab. 5).
Table 5. Cut-points pro zvýraznění na laboratorních nálezech podle společného stanoviska 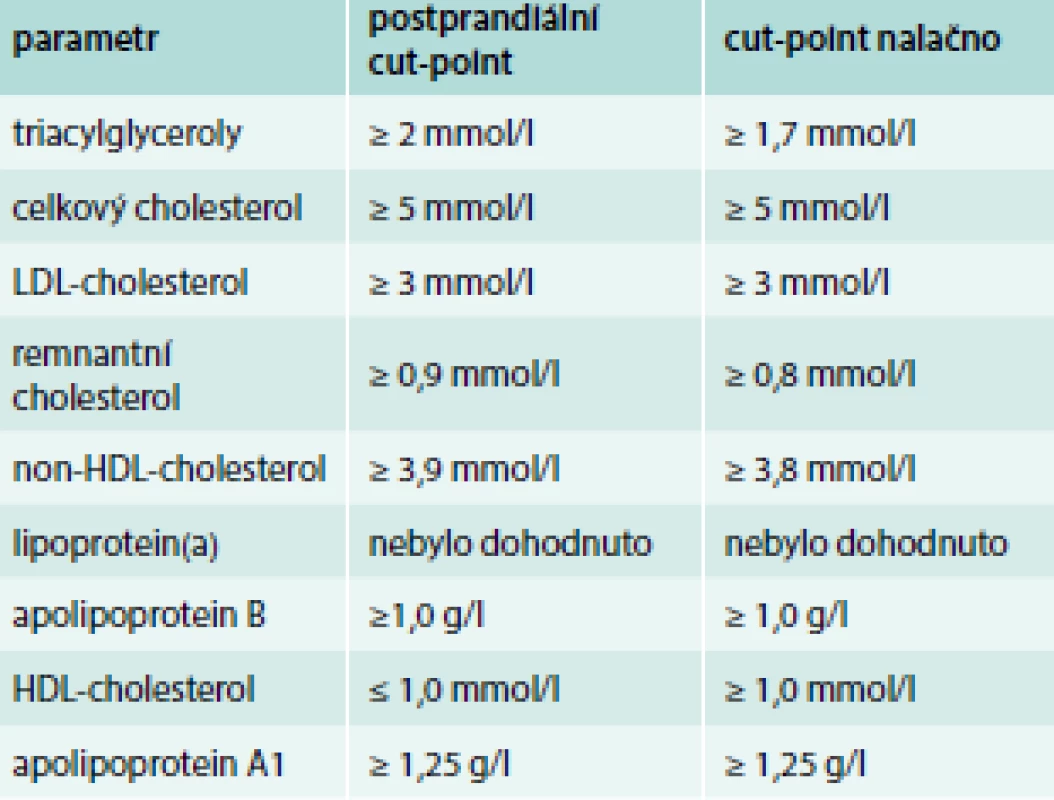
Stanovisko společně okomentovaly Česká společnost pro aterosklerózu a Česká společnost klinické biochemie [2]. Společné stanovisko je podloženo epidemiologickými pracemi, které prokazují souvislost mezi postprandiálními hodnotami lipidů a kardiovaskulárním rizikem. Stanovisko akcentuje práci Langstedové [3], ve které má přibližně polovina pacientů postprandiální vzestup triacylglycerolů > 0,2 mmol/l. Morová et al [4] uvádějí, že nejvyšší vzestup triacylglycerolů byl zaznamenán 4–5 hod po jídle, kdy mělo kolem 25 % pacientů triacylglyceroly > 2,3 mmol/l. Sami jsme v roce 2002 v lipidové ambulanci Nemocnice s poliklinikou v Žilině vyšetřili 77 pacientů zátěžovým testem se standardizovanou snídaní (35 g tuku). V souboru 77 pacientů bylo 14 (18 %) s diabetem 2. typu a 53 (69 %) pacientů s hypertenzí. Zastoupení mužů v souboru bylo 40 % [5]. U pacientů, kteří neměli terapii hypolipidemiky, došlo po zátěži tuky ke zvýšení triacylglycerolů průměrně o 2,4 mmol/l a nepatrnému poklesu HDL-cholesterolu o 0,07 mmol/l. U tří čtvrtin pacientů se po zátěži tukem zvýšily triacylglyceroly o více než 1,17 mmol/l a u jedné čtvrtiny pacientů vzestup přesáhl 3,3 mmol/l.
Metody pro stanovení remnantního cholesterolu nejsou v praxi zatím běžně dostupné a nejsou ani standardizované. Z logických důvodů se proto používá pojem RLP-C, tedy remnant-like particle cholesterol.
Firma Denka Seiken Co., Ltd., aplikovala patent č. 20130230873 pro metodu kvantifikace cholesterolu v remnantních lipoproteinech. V prvním kroku dojde k eliminaci cholesterolu v jiných než remnantních částicích a ve druhém kroku je kvantifikován cholesterol ve zbývajících remnantních částicích. První krok je realizován prostřednictvím cholesterol esterázy s molekulovou hmotností > 40 kDa (nejsou přítomny podjednotky s m. h. < 40 kDa) a druhý krok je naopak realizován cholesterol esterázou nebo jejími podjednotkami s m.h. < 40 kDa.
Další možností je použití protilátek odstraňujících lipoproteiny s apolipoproteinem A1 a některými subtypy apolipoproteinů B-100. Následuje stanovení cholesterolu ve zbývajících frakcích, kterými jsou některé subtypy chylomikronových remnantů a VLDL remnantů bohatých na apolipoprotein E. RLP-C měřený tímto postupem je nižší než vypočítaný [6].
Lze také separovat lipoproteiny pomocí ultracentrifugace a měřit cholesterol ve frakci remnantních lipoproteinů (např. IDL a VLDL3).
Všechny uvedené metody se snaží identifikovat a kvantifikovat cholesterol v remnantních částicích, ale výsledná hodnota RLP-C měřená různými metodami není porovnatelná. Standardizace vyšetření cholesterolu v remnantních částicích je zatím velmi vzdálena seriózní úrovni.
Závěry
Článek se zabývá rutinními a většinou automatizovanými metodami stanovení rizikových markerů, které jsou zahrnuty v úhradové vyhlášce. Kvalita stanovení základních lipidových ukazatelů a vybraných parametrů kardiovaskulárního rizika (cholesterol, triacylglyceroly, glukóza, HbA1c) jsou metrologicky velmi dobře definovány a metodologie je pro klinickou práci zcela vyhovující. Pro další skupinu lipidových ukazatelů (HDL-cholesterol, LDL-cholesterol, apoA1, apoB, homocystein) se stav analytiky v posledních letech zlepšil a jsou k dispozici poměrně dobře srovnatelné metody, i když metrologická úroveň vyžaduje dosud optimalizaci. V případě vyšetření Lp(a) je nutné využívat metody navázané na kalibrátor s hodnotami v látkové koncentraci (nmol/l). Počet laboratoří stanovujících tento důležitý ukazatel je bohužel stále malý a asi polovina laboratoří využívá starší metodu s jednotkou g/l. Role LpPLA2 i možnosti sledování kvality jejího stanovení i způsobu interpretace jsou zatím v počátcích. Pro stanovení remnantního cholesterolu se začínají objevovat nové laboratorní diagnostické postupy, ale cesta k metrologicky podložené analytice i k využití v klinice je teprve v počátku.
prof. MUDr. Antonín Jabor, CSc.
Pracoviště laboratorních metod IKEM, Praha
Doručeno do redakce 19. 11. 2017
Přijato po recenzi 5. 1. 2018
Sources
1. Nordestgaard BG, Langsted A, Mora S et al. Fasting is not routinely required for determination of a lipid profile: clinical and laboratory implications including flagging at desirable concentration cut-points-a joint consensus statement from the European Atherosclerosis Society and European Federation of Clinical Chemistry and Laboratory Medicine. Eur Heart J 2016; 37(25): 1944–1958. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehw152>.
2. Soška V, Franeková J, Friedecký B et al. Společné stanovisko českých odborných společností ke konsensu European Atherosclerosis Society a European Federation of Clinical Chemistry and Laboratory Medicine k vyšetřování krevních lipidů a k interpretaci jejich hodnot. Klin Biochem Metab 2017; 25(1): 36–42.
3. Langsted A, Freiberg JJ, Nordestgaard BG. Fasting and nonfasting lipid levels: influence of normal food intake on lipids, lipoproteins, apolipoproteins, and cardiovascular risk prediction. Circulation 2008; 118(20): 2047–2056. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCULATIONAHA.108.804146>.
4. Mora S, Rifai N, Buring JE et al. Fasting compared with nonfasting lipids and apolipoproteins for predicting incident cardiovascular events. Circulation 2008; 118(10): 993–1001. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCULATIONAHA.108.777334>.
5. Franeková J, Jabor A, Soška V. Vliv standardní zátěže tukem na koncentrace triacylglycerolů a HDL cholesterolu. FONS 2016; 26(3)3 : 22–24.
6. Varbo A, Nordestgaard BG. Remnant lipoproteins. Curr Opin Lipidol 2017; 28(4): 300–307. Dostupné z DOI: <http://dx.doi.org/10.1097/MOL.0000000000000429>.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2018 Issue 1-
All articles in this issue
- Familiární kombinovaná hyperlipidemie – nejčastější familiární dyslipidemie v běžné populaci i u pacientů s časným výskytem aterotrombotických kardiovaskulárních příhod
- Epidemiologie hypercholesterolemie
- MedPed – realita péče o familiární hypercholesterolemie v největším centru
- Postavení inhibitorů PCSK9 a lipoproteinové aferézy v léčbě homozygotní a závažné heterozygotní familiární hypercholesterolemie: Kdo z koho, nebo je to jinak?
- Kardiovaskulární riziko u pacientů s revmatickými chorobami a jeho management
- Regrese koronární aterosklerózy a možnosti jejího zobrazení se zaměřením na výsledky studie GLAGOV
- Vliv pulzatility na markery poškození vaskulatury u pacientů s implantovanou mechanickou srdeční podporou s kontinuálním průtokem
- Poznámky k analytice biomarkerů kardiovaskulárního rizika
- Dlouhé nekódující RNA v patofyziologii aterosklerózy
- Postavení hydrochlorothiazidu mezi thiazidovými a thiazidům podobnými diuretiky
- Diabetická dyslipidemie a mikrovaskulární komplikace diabetu
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Familiární kombinovaná hyperlipidemie – nejčastější familiární dyslipidemie v běžné populaci i u pacientů s časným výskytem aterotrombotických kardiovaskulárních příhod
- Epidemiologie hypercholesterolemie
- Diabetická dyslipidemie a mikrovaskulární komplikace diabetu
- Postavení hydrochlorothiazidu mezi thiazidovými a thiazidům podobnými diuretiky
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

