-
Medical journals
- Career
Naše zkušenosti s hormonální léčbou transsexuálních pacientů
Authors: Vladimír Weiss 1; Petr Weiss 2; Hana Fifková 3
Authors‘ workplace: Vladimír Weiss1, Petr Weiss2, Hana Fifková 3
Published in: Vnitř Lék 2015; 61(3): 197-201
Category: Original Contributions
Overview
Podstatou hormonální léčby transsexuálních pacientů (TS) je podávání sexagenů: androgenů female-to-male transsexuálním pacientům (FtM) a estrogenů a antiandrogenů male-to-female transsexuálním pacientům (MtF). Doba hormonální léčby před provedením operačního zákroku se změnou pohlaví (gender reassignment surgery) musí trvat nejméně 1 rok. Potlačuje původní pohlaví a indukuje alespoň částečně změny nového pohlaví. Hormonální léčba pokračuje i po provedení chirurgického zákroku během dalšího života. Hormonální léčba u MtF TS zahrnuje užití estrogenů a antiandrogenů. U velmi mladých jedinců obou uvedených skupin se mohou podávat blokační gonadoliberinová analoga. Při léčbě u FtM TS se podává samotný testosteron (p.o. a/nebo injekční). Autoři popisují své vlastní zkušenosti s hormonální léčbou 282 osob s TS (163 FtM a 119 MtF). Při hormonální léčbě došlo ke statisticky významnému zvýšení hmotnosti v obou skupinách. Hladina celkového cholesterolu se zvýšila u FtM. U léčené skupiny MtF došlo ke zvýšení hladiny prolaktinu z 350,1 na 570,5 mU/l bez klinického významu. Celková průměrná doba podávání hormonální terapie byla 6,73 roku u FtM a 4,64 roku u MtF, a tak hodnocení celkové bezpečnosti léčby není možné. Výskyt jakékoliv endokrinopatie byl na začátku sledování nalezen u 35 osob (12,4 %): prostá struma, autoimunitní tyreoiditida, hypotyreóza, hypertyreóza, gynekomastie, diabetes mellitus 1. typu, kongenitální adrenální hyperplazie (CAH), Klinefelterův syndrom a afunkční adenom hypofýzy. Tak jako u jiných méně obvyklých medicínských stavů je vhodné, aby diagnostika a léčba probíhala v centrech, která mají s touto problematikou zkušenosti.
Klíčová slova:
antiandrogeny – estradiol – female-to-male – hormonální léčba – male-to-female – prolaktin – testosteron – transsexualitaÚvod
V České republice se terapií transsexuálních pacientů (TS) zabývají sexuologové již několik desetiletí [4,20,25,28]. Mezi transsexuálními pacienty a ostatní populací nejsou chromozomální, gonadální, hormonální a genitální rozdíly. Změna sexuální identity je pravděpodobně vyvolána jiným vývojem centrální nervové soustavy. Dle historických pramenů existují zprávy o chování, které připomíná poruchu pohlavní identity, již z období antiky. Ve středověku měla zřejmě transsexuální poruchu identity legendární Johanka z Arku a údaje o dalších konkrétních osobách s podobnými rysy jsou z 18. a 19. století. Transsexualita je podle Mezinárodní klasifikace nemocí (ICD 10) vedena pod diagnózou F 64.0. Tato porucha je definována jako stav jedince, který si přeje žít a být akceptován jako příslušník opačného pohlaví. Obvyklý je pocit nespokojenosti s vlastním anatomickým pohlavím nebo pocit jeho nevhodnosti a přání hormonálního a chirurgického zásahu, aby jeho/její tělo odpovídalo (pokud možno) preferovanému pohlaví [3,7]. Vzhledem k zásadnímu vlivu hormonální terapie na změny a jejich udržování se celého terapeutického procesu účastní také endokrinolog. Lidé s female-to-male (FtM) a male-to-female (MtF) transsexualitou jsou od začátku vyšetřování a léčeni psychiatry – sexuology.
O výskytu transsexuality v populaci není přesná evidence. První odhad prevalence v západoevropských zemích byl proveden ve Švédsku v roce 1968: prevalence FtM 1 : 103 000 a MtF 1 : 37 000. Velká řada osob se ale k medicínskému ovlivnění nedostane. Dle jiných odhadů je počet osob s poruchou pohlavní identity v populaci rovnoměrný u obou pohlaví ve frekvenci 1 : 6 000. Podle dalšího odhadu je v České republice minimálně 1 000 osob, které aktivně procházejí procesem přeměny pohlaví. Největší počty osob jsou evidovány v ambulancích v Praze a v Brně [7].
Medikamentózní léčba „opačnými“ hormony (cross-sex hormones) je zahajována až po určení diagnózy u sexuologa a po – nebo současně s – tzv. „real life testem“ (RLT) a „real life zkušeností“ (RLE). RLT a RLE je období, kdy transsexuální člověk začíná postupně žít ve všech oblastech života v požadované roli. RLT/RLE představuje pro dotyčného pacienta výrazné zlepšení kvality života a bývá též dalším potvrzením správnosti stanovení diagnózy a vhodnosti zvoleného terapeutického postupu. FtM většinou zahajují hormonální léčbu současně s RLT/RLE. U MtF bývá zahájení hormonální terapie začátku RLT/RLE předřazeno, a to z psychologických, sociálních a estetických důvodů. Doba hormonální léčby před provedením operačního zákroku se změnou pohlaví (gender reassignment surgery) musí trvat dle zákona nejméně 1 rok [14,23]. Potlačuje původní pohlaví a indukuje alespoň částečně změny nového pohlaví. Při včasném zahájení hormonální terapie jsou celkové změny v tělesné a psychické oblasti lepší. O zahájení terapie v raném nebo dětském věku se vedou polemiky a jedná se o téma mírně kontroverzní, a to jak v laické veřejnosti, tak i v odborných kruzích. Nicméně vývoj jednotlivých pacientů, u nichž byla terapie gonadoliberiny zahájena ještě před nástupem puberty, je dle našich zkušeností příznivý a dává za pravdu zastáncům včasné terapie. V těchto případech je však nutné, aby jak přesvědčení mladého jedince a jeho rodiny, tak i souhlas širšího konzilia lékařů byly jednoznačné [5,6,9,13]. Hormonální léčba pokračuje i po provedení chirurgického zákroku během dalšího života už v nové pohlavní roli.
Léčba u MtF TS zahrnuje užití p.o. estrogenů: dříve syntetický etinyl estradiol (EE) a nyní nejlépe přirozený 17β estradiol valerát a z náplastí uvolňovaný 17β estradiolum hemihydricum – transdermální terapeutický systém (TTS). Nejčastěji používáme p.o. 17β estradiol valerát. Užití intramuskulárních nebo jiných depotních estrogenů není vhodné. Dále se podávají antiandrogeny (především cyproteron acetát). U obou skupin TS se mohou užívat i gonadoliberinová analoga při blokádě nastupujících původních hormonů ve stadiu počínající puberty. Pro tuto léčbu je nutné sledování také pediatrem endokrinologem, který má s touto problematikou zkušenosti. Pouze výjimečně lze použít málo účinný spironolakton a pro používání u TS „off label“ finasterid a flutamid. Po chirurgickém zákroku se kromě podávání estrogenů užívají i nadále antiandrogeny vzhledem k produkci androgenů v kůře nadledvin. TTS estrogeny jsou doporučovány u starších pacientů a/nebo při přítomnosti dalších komorbidit (tromboembolická nemoc apod) [12].
Našim pacientům podáváme nejčastěji dávku 4 mg p.o. 17β estradiol valerátu denně, v některých případech redukovanou na polovinu nebo až na čtvrtinu. Dle doporučení o podávání estrogenů i v jiných indikacích doporučujeme převedení na méně metabolicky aktivní TTS preparáty ve vyšším věku a/nebo při přítomnosti dalších stavů zvyšujících možné nežádoucí účinky estrogenů [21]. S ohledem na postoj pacientů provádíme někdy pouze redukci p.o. estradiolu valerátu. Cyproteron acetát je dle našich zkušeností podáván většinou v dávce 50 mg denně. Zvyšování dávky na 100 mg denně nemělo vliv na zlepšení klinického stavu (především na ovlivnění ochlupení a zvýraznění objemu prsní žlázy). Cyproteron acetát podáváme, jak již bylo uvedeno, i po orchiektomii vzhledem k přetrvávající produkci androgenů v nadledvinách. U některých osob již po provedeném operačním zákroku redukujeme cyproteron acetát na 25 mg a někdy ho úplně vysazujeme s ponecháním monoterapie estrogeny, pokud se dále nezvyšuje tvorba ochlupení nebo není jiné zhoršení stavu.
Léčba při FtM TS je zahajována postupně se zvyšujícími dávkami p.o. testesteronu a následně se léčba upravuje přidáním intramuskulárního depotního přípravku a snížením p.o. formy. Pacienti si většinou přejí pokračovat samotným depotním testosteronem. Jako tabletovou formu používáme testosteron undekanoát v počáteční dávce 80 mg denně, která je postupně navýšena až na 160 mg denně a snížena opět na 80 mg denně po přidání depotní formy. Injekční depotní testosteron si pacienti i lékaři oblíbili testesteron undekanoát 1 000 mg každých 12 týdnů, dle klinického a laboratorního stavu však interval zkracujeme nebo prodlužujeme. V dřívějším období byl oblíbený preparát 4 esterů testesteronu v celkovém množství 250 mg v jedné ampuli s podáváním většinou každé 3 týdny. Vzhledem k opakovanému výpadku tohoto preparátu na trhu a k intervalu podávání injekce podáváme nyní většinou testosteron undekanoát 1 000 mg průměrně každé 3 měsíce [14, 23–27]. Ve vyšším věku (nad 70 let), tak jako i v jiných indikacích podávání testosteronu, indikujeme tabletový testosteron undekanoát v dávce 40–80 mg denně [20].
FtM klienti většinou neprožívají žádné negativní příznaky hormonální terapie. Pokud ano, pak hovoří o přechodné vyšší podrážděnosti a nižší míře trpělivosti při zahajování hormonální terapie. Z pozitivních příznaků jde u většiny z nich dlouhodobě o celkové uklidnění, stabilizaci psychického stavu, zvýšení sebehodnocení, pocit větší síly a vyšší aktivity, reálné zvýšení fyzické výkonnosti. MtF klientky referují na počátku hormonální terapie o úbytku fyzické síly, vyšší unavitelnosti, větší potřebě spánku, zimomřivosti. Některé MtF popisují občasný smutek, určité kolísání nálad a snazší dosahování úlevy pomocí pláče. U většiny MtF pak dochází dlouhodobě ke stabilizaci duševního stavu a vymizení skutečných depresí a úzkostných stavů.
Mortalita u FtM TS je oproti ostatní populaci nezměněna, ale u MtF je zvýšena z non-hormonálních důvodů (EE zvyšuje mortalitu z kardiovaskulárních příčin) [1,2,8,11,16]. Nebyla prokázána zvýšená incidence tumorů [10,18]. Osteopenie nebo osteoporóza během hormonální léčby není přítomna [17,19,22]. Provedení denzitometrického vyšetření před hormonální léčbou a dále při hormonální léčbě resp. po operačním řešení zvažujeme dle ostatních anamnestických, fyzikálních a laboratorních nálezů (porucha příjmu potravy, fraktury, urolitiáza – hyperkalcemie, hypofosfatemie).
V předkládané práci uvádíme naše první výsledky s dlouhodobým sledováním účinnosti hormonální terapie u našeho souboru transsexuálních pacientů.
Soubor a metoda
Do hodnoceného souboru bylo postupně zařazeno celkem 282 osob s diagnózou transsexuální poruchy sexuální identity: 163 FtM a 119 MtF. Medián průměrného věku při zahájení hormonální terapie byl 27,3 ± 6,98 roku u FtM a 30,6 ± 10,6 roku u MtF (p = 0,096). Medián průměrné doby podávání hormonální terapie do operačního zákroku byl v obou skupinách celkově u 187 TS obdobný (u FtM 1,58 a u MtF 1,63 roku; p = 0,981).
Statistická analýza byla provedena užitím statistického balíčku programu Open Office. Data pacientů jsou vyjádřena jako průměry a mediány a rozdíly hodnoceny dle Kolmogorovova-Smirnowova testu. Hladiny biochemických parametrů před a při hormonální léčbě jsou testovány párovým t-testem, p při hodnotě < 0,05 ukazuje na statistickou významnost.
Výsledky
U léčené skupiny MtF došlo ke statisticky významnému zvýšení průměrné hladiny prolaktinu z 350,1 na 570,5 mU/l (graf). U léčené skupiny FtM došlo k očekávanému zvýšení průměrné hladiny testostosteronu z 3,24 na 20,55 nmol/l (p = 0,001) a dále ke zvýšení hladiny hemoglobinu z 136,1 na 149,6 g/l (p = 0,0017). Ve skupině MtF naopak došlo ke snížení průměrné hladiny hemoglobinu z 151,9 na 136,9 g/l (p = 0,0002). V obou skupinách došlo při hormonální léčbě ke zvýšení průměrné hmotnosti (u FtM ze 71,6 kg na 76,5 kg; p = 0,0213 a u MtF z 68,4 kg na 73,5; p = 0,0041). Hladina celkového cholesterolu se statisticky významně zvýšila pouze u léčené skupiny FtM (tab. 1).
Graph 1. Zvýšení průměrné hladiny prolaktinu při hormonální léčbě estrogeny a cyproteronacetátu ve skupině male-to-female transsexuálů (p = 0,0067) 
1 – prolaktin před léčbou 350,1 ± 251 mU/l (n = 79) 2 – prolaktin při léčbě 570,5 ± 557,0 mU/l (n = 96) Table 1. Hladiny celkového cholesterolu a triglyceridů před a při hormonální léčbě ve skupině female-to-male (FtM) a male-to-female (MtF) transsexuálů 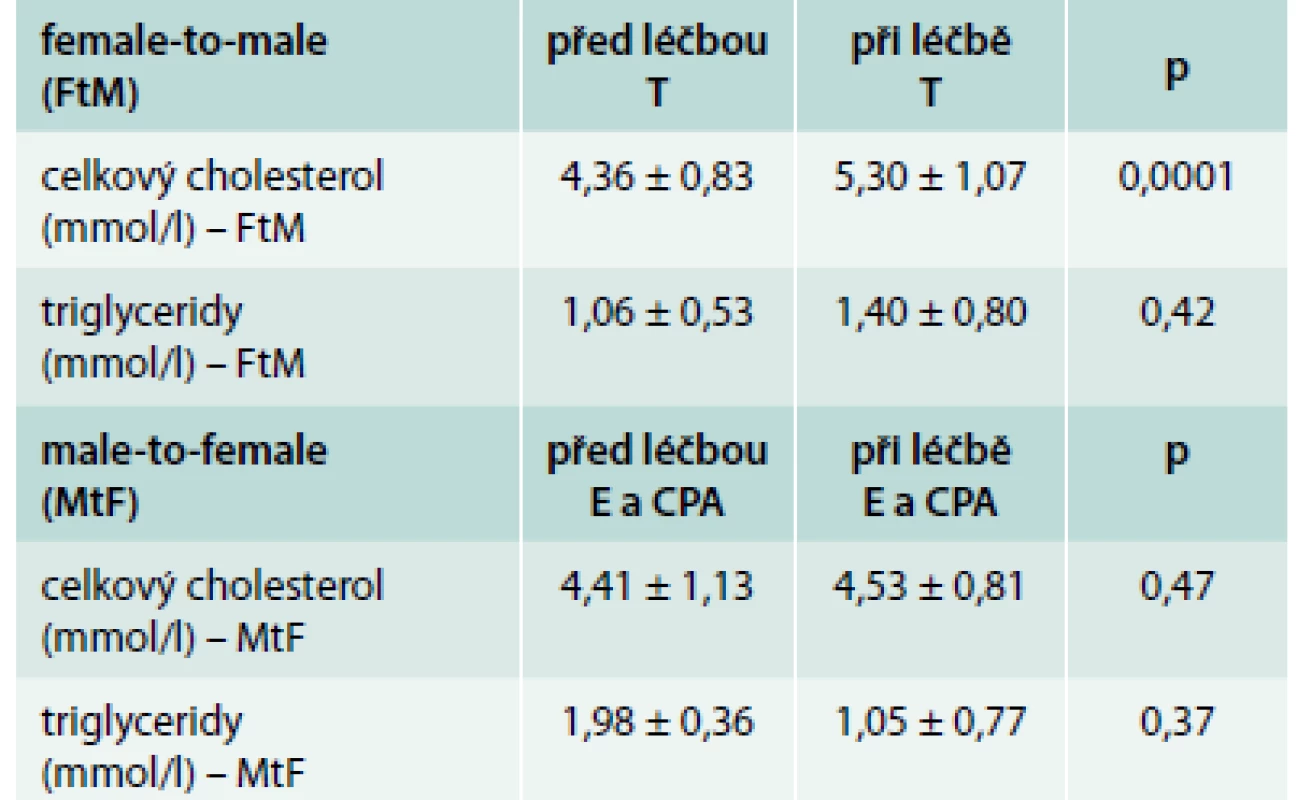
T – testosteron E – estradiol CPA – cyproteron acetát Celková průměrná doba podávání hormonální terapie byla 6,73 roku u FtM a 4,64 roku u MtF, a tak hodnocení celkové bezpečnosti léčby v našem souboru není možné. Výskyt jakékoliv endokrinopatie byl na začátku sledování nalezen u 35 osob (12,4 %): prostá struma, autoimunitní tyreoiditida, hypotyreóza, hypertyreóza, gynekomastie, diabetes mellitus 1. typu, kongenitální adrenální hyperplazie (CAH), Klinefelterův syndrom a afunkční adenom hypofýzy (tab. 2).
Table 2. Zjištěné endokrinopatie ve skupině 282 transsexuálů 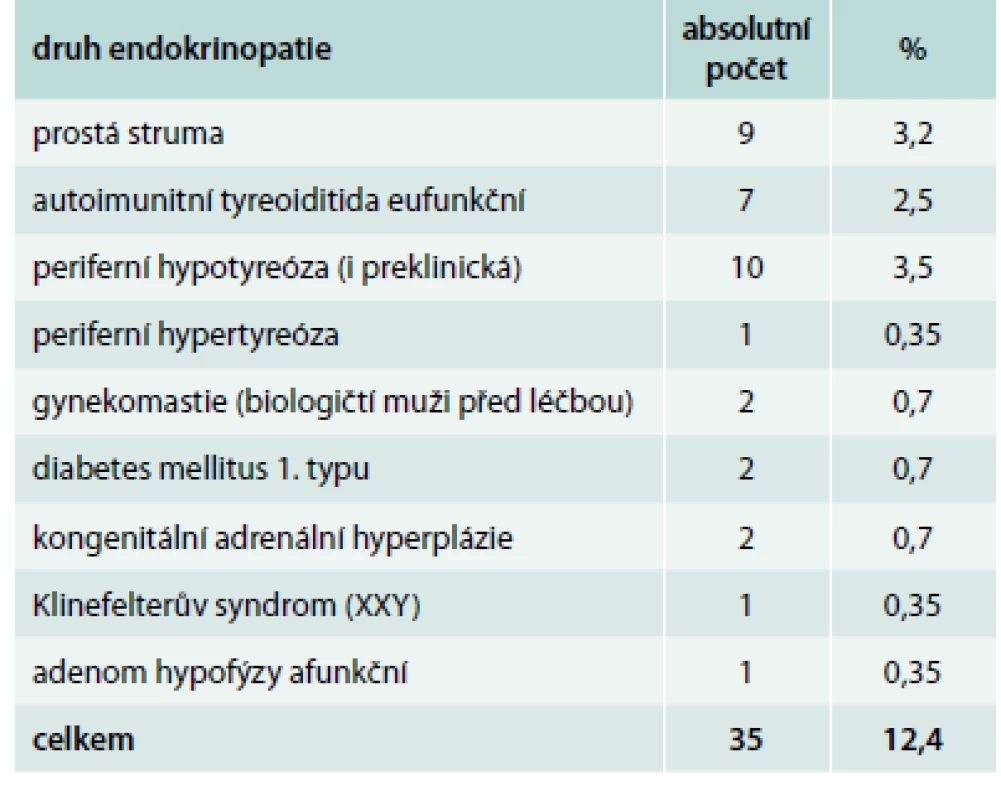
Diskuse
V našem hodnoceném souboru mírně převažovaly osoby s FtM. To odpovídá i dříve udávaným datům ze střední Evropy. Rozdíly se ale v posledních letech vyrovnávají [7]. Medián průměrné doby podávání hormonální terapie do operačního řešení byl u našeho souboru 1,58 resp. 1,63 roku. Při jasně definovaných stavech a správné spolupráci osob s TS je častá doba hormonální terapie do operace pouze 1 rok. Nejkratší doba 12 měsíců hormonální terapie je spolu s dalšími předpoklady požadována i v souladu s právními předpisy. Zvýšení hladiny prolaktinu bylo ve skupině FtM při hormonální terapii statisticky významné, nebyl ale zachycen žádný klinicky významný stav (rozvoj prolaktinomu apod). Je zajímavé zvýšení průměrné hmotnosti u obou skupin (vliv estrogenů na retenci tekutin a lipogenezi, pozitivní vliv testosteronu na svalovou hmotu). V naší skupině bylo oproti jiným studiím zachyceno zvýšení cholesterolu při léčbě testosteronem [10,15].
Transsexualizmus je stav, se kterým se setkávají běžná populace i odborníci stále častěji. Tak jako u jiných méně obvyklých medicínských stavů je vhodné, aby diagnostika a léčba probíhala v centrech se zkušenostmi s touto problematikou. V našem modelu indikuje a předepisuje hormonální terapii sexuolog, který se ale opírá o soustavné klinické a laboratorní sledování endokrinologem. Podstatou hormonální léčby je podávání sexagenů: androgenů FtM TS a estrogenů a antiandrogenů MtF TS. Tato léčba potlačuje původní pohlaví a indukuje alespoň částečně změny nového pohlaví. U velmi mladých jedinců se mohou podávat blokační gonadoliberinová analoga. Doba hormonální léčby před provedením operačního zákroku se změnou pohlaví (gender reassignment surgery) musí trvat nejméně 1 rok. Hormonální léčba pokračuje i po provedení chirurgického zákroku během dalšího života, což je nutné osobám s TS neustále zdůrazňovat, aby zůstaly ve sledování a pokračovaly v adekvátní léčbě.
Závěr
Je potřebné, aby všichni endokrinologové znali problematiku hormonální terapie u TS. Tak jako u jiných méně obvyklých medicínských stavů doporučujeme vytvoření specializovaných center, v nichž je lékař – endokrinolog dobře obeznámený s hormonálními změnami, ale i se sexuologickým a psychologickým stavem osob s TS.
MUDr. Vladimír Weiss, CSc.
vladimir.weiss@seznam.cz
Poliklinika Modřany – endokrinologie
www.poliklinikamodrany.cz
Doručeno do redakce 30. 11. 2014
Přijato po recenzi 22. 1. 2015
Sources
1. Asscheman H, Gooren LJG, Ekiund PL. Mortality and morbidity in transsexual patients with cross-gender hormone treatment. Metabolism 1989; 38(9): 869–873.
2. Asscheman H, Giltay EJ, Megens JA et al. A long-term follow-up study of mortality in transsexuals receiving treatment with cross-sex hormones. Eur J Endocrinol 2011; 164(4): 635–642.
3. Benjamin H. Transsexualism and transvestitism as psychosomatic and somatopsychic syndromes. Am J Psychother 1954; 8(2): 219–230.
4. Brzek A, Šípová I. Dnešní možnosti změny pohlaví u transsexualismu. Prakt Lék 1979; 59 : 752–756.
5. Cohen-Kettenis PT, Steensma TD, de Vries AL. Treatment of adolescents with gender dysphoria in the Netherlands. Child Adolesc Psychiatr Clin N Am 2011; 20(4): 689–700.
6. Dittrich R, Binder H, Cupisti S et al. Endocrine treatment of male-to-female transsexuals using gonadotropin-releasing hormone agonist. Exp Clin Endocrinol Diabetes 2005; 113(10): 586–592.
7. Fifková H (ed). Transsexualita. Diagnostika a léčba. Grada: Praha 2002 : 11–166. ISBN 80–247–0333–5.
8. Futterweit W. Endocrine therapy of transsexualism and potential complications of long-term treatment. Arch Sex Behav 1998; 27(2): 209–226.
9. Gooren L. Hormone treatment of the adult transsexual patient. Horm Res 2005; 64(Suppl 2): 31–36.
10. Gooren L, Giltay EJ, Bunck MC. Long-term treatment of transsexuals with cross-sex hormones: extensive personal experience. J Clin Endocrinol Metab 2008; 93(1): 19–25.
11. Gooren LJ, Giltay EJ. Review of studies of androgen treatment of female-to-male transsexuals: effects and risks of administration of androgens to females. J Sex Med 2008; 5(4): 765–776.
12. Hembree WC, Cohen-Kettenis P, Delemarre-van de Waal HA et al. Endocrine treatment of transsexual persons: an Endocrine Society clinical practice guideline. J Clin Endocrinol Metab 2009; 94(9): 3132–3154.
13. Hewitt JK, Paul C, Kasiannan P et al. Hormone treatment of gender identify disorder in a cohort of children and adolescents. Med J Aust 2012; 196(9): 578–581.
14. Jarolím L. Transsexualismus – korekční operace. Čas Lék Čes 1997; 136 : 292–293.
15. Lioudaki E, Ganotakis ES, Mikhailidis DP et al. The estrogenic burden on vascular risk in male-to-female transsexuals. Curr Pharm Des 2010; 16(34): 3815–3822.
16. Moore E, Wisniewski A, Dobs A. Endocrine treatment of transsexual people: a review of treatment regimens, outcomes, and adverse effects. J Clin Endocrinol Metab 2003; 88(8): 3467–3473.
17. Mueller A, Dittrich R, Binder H et al. High dose estrogen treatment increases bone mineral density in male-to-female transsexuals receiving gonadotropin-releasing hormone agonist in the absence of testosterone. Eur J Endocrinol 2005; 153(1): 107–113.
18. Mueller A, Gooren L. Hormone-related tumors in transsexuals receiving treatment with cross-sex hormones. Eur J Endocrinol 2008; 159(3): 197–202.
19. Mueller A, Zollver H, Kronawitter D et al. Body composition and bone mineral density in male-to-female transsexuals during cross-sex hormone therapy using gonadotrophin-releasing hormone agonist. Exp Clin Endocrinol Diabetes 2011; 119(2): 95–100.
20. Stárka L, Heresová J, Hampl R et al. Vliv podávání testesteronundekanoátu na hormonální hladiny transsexuálek. Bratisl Lek Listy 1986; 85(2): 202–208.
21. Toorians AW, Thomassen MC, Zweegman S et al. Venous thrombosis and changes of hemostatic variables during cross-sex hormone treatment in transsexual people. J Clin Endocrinol Metab 2003; 88(12): 5723–5729.
22. Turner A, Chen TC, Barber TW et al. Testosterone increases bone mineral density in female-to-male transsexuals: a case series of 15 subjects. Clin Endocrinol (Oxf) 2004; 61(5): 560–566.
23. Veselý J, Bařinka L, Santi P et al. Reconstruction of the penis in transsexual patients. Acta Chir Plast 1992; 34(1): 44–54.
24. Wassersug RJ, Gray R. The health and well-being of prostate cancer patients and male-to-female transsexuals on androgen deprivation therapy: a qualitative study with comments on expectations and estrogen. Psychol Health Med 2011; 16(1): 39–52.
25. Weiss P, Švecová B. K některým rozdílům mezi transsexuály male-to-female a female-to-male. Čes Psychiatr 2001; 97(1): 13–19.
26. Weiss V, Fifková H. Naše zkušenosti s hormonální léčbou transsexualismu. DMEV 2011; 14(Suppl 2): 31.
27. Weiss V. Hormonal Treatment in Transsexualism. Book of Abstract. 10th Pan-European Voice Conference Prague (PEVOC) 2013. 23.
28. Zvěřina J. Hormonální terapie u transsexuálních osob. Prakt Lék 1999; 79(2): 70–71.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2015 Issue 3-
All articles in this issue
- Neceliakální glutenová senzitivita – editorial
- Neceliakální glutenová senzitivita – editorial
- Naše zkušenosti s hormonální léčbou transsexuálních pacientů
- Má tělesná výška vliv na závažnost chronického žilního onemocnění na dolních končetinách?
- Zkušenosti s léčbou biosimilárními léky
- Najnovšie aspekty diagnostiky a terapie hyponatriémie
- Neceliakální glutenová senzitivita
- Chronická tromboembolická plicní hypertenze
- Nové doporučené postupy ESC pro diagnostiku a léčbu akutní plicní embolie
-
Syndróm vénovej panvovej kongescie – diagnóza a manažment
Odporúčanie Angiologickej sekcie Slovenskej lekárskej komory (2015) -
PET-CT dokumentovaná remise multicentrické formy Castlemanovy choroby po léčbě rituximabem
Popis případu a přehled literatury - Hypersenzitivní reakce po podání heparinu s aktivací heparinem indukované trombocytopenie po zahájení intermitentní hemodialýzy
- Vybrané právní aspekty povinné mlčenlivosti
-
Lehké hypoglykemie jsou v České republice u pacientů s diabetem 2. typu léčených inzulinovými analogy běžné a jejich výskyt pacienty znepokojuje
Výsledky průzkumu GAPP2TM (Global Attitudes of Patient and Physicians) - Hormonální léčba transsexuálních pacientů – editorial
- Nejnovější aspekty diagnostiky a terapie hyponatremie – editorial
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Naše zkušenosti s hormonální léčbou transsexuálních pacientů
-
Syndróm vénovej panvovej kongescie – diagnóza a manažment
Odporúčanie Angiologickej sekcie Slovenskej lekárskej komory (2015) - Neceliakální glutenová senzitivita
- Najnovšie aspekty diagnostiky a terapie hyponatriémie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

