-
Medical journals
- Career
Infikovaný myxom jako příčina akutní infekční endokarditidy
Authors: R. Surovčík; P. Jebavý; R. Feuereisl; P. Frídl; J. Pavlovič; D. Štěrba
Authors‘ workplace: Kardiologie na Bulovce s. r. o., Praha, přednosta prim. MU Dr. Pavel Jebavý, CSc.
Published in: Vnitř Lék 2010; 56(2): 154-156
Category: Case Reports
Overview
Myxom je nejčastější primární srdeční tumor. V klinickém obraze dominují příznaky intrakardiální obstrukce, embolizace a projevy celkové. Myxom může imitovat průběh akutní endokarditidy. Skutečný průkaz infekce myxomu je vzácný. Prezentujeme kazuistiku pacientky s familiární formou infikovaného myxomu, která byla úspěšně léčená antibiotickou terapií a následně kardiochirurgickou extirpací tumoru.
Klíčové slova:
infikovaný myxom – endokarditida – familiární výskytÚvod
Myxom je nejčastější primární tumor srdce a tvoří 50 % ze všech tumorů srdce u dospělých a až 90 % všech tumorů nalezených při srdečních operacích [1]. Nejčastější lokalizace nádoru je levá síň (LS). Zpravidla jde o solitární nádor vycházející z fossa ovalis a rostoucí do levé síně. Růst do pravé síně nalézáme v necelé jedné čtvrtině případů. Myxomy postihující komory jsou vzácným nálezem stejně jako výskyt duplicitních tumorů tohoto typu [2].
Klinická symptomatologie je ovlivněna obstrukcí levé síně anebo mitrálního ústí tumorem. Poměrně častá je embolizace nádorových hmot. Mezi další projevy myxomu patří celkové – konstituční příznaky (hubnutí, noční poty, zvýšená teplota). Myxom může svou klinikou imitovat průběh infekční endokarditidy. Skutečný průkaz infekce je raritní. V literatuře se jedná pouze o ojedinělá kazuistická sdělení.
Kazuistika
Jednalo se o 59letou ženu bez pozoruhodností v osobní anamnéze, bez anamnézy srdečního onemocnění v dětství a dospívaní. Nebyla sledována pro srdeční vadu, nepřekonala revmatickou horečku. Na preventivní kontroly pacientka nechodila. 3 týdny před hospitalizací byla léčena Augmentinem pro zánět Achillovy šlachy.
Na infekční kliniku byla pacientka přijata pro týden trvající febrilie s maximem 39 °C, třesavku, dušnost, zvracení, slabost a prekolapsové stavy. Pacientka neudávala abúzus nikotinu, alkoholu ani omamných látek.
Její syn měl myxom LS, úspěšně operován v 1 roce. Další rodinná anamnéza byla nevýznamná.
Fyzikální nález při příjmu byl u pacientky bez pozoruhodností, teplota 38,5 °C, tlak krve 140/ 90 mm Hg, pravidelný pulz 105/ min.
V krevním obraze byla zjištěna leukocytóza 15,7 × 109/ l, hemoglobin 109 g/ l, erytrocyty 3,75 × 109/ l. V biochemickém vyšetření nalezené hodnoty glykemie 4,48 mmol/ l, urea 2,3 mmol/ l, kreatinin 59 μmol/ l, chloridy 104 mmol/ l, natrium 135 mmol/ l, kalium 3,75 mmol/ l, AST 0,55 μkat/ l, lehce zvýšené hodnoty jaterních testů ALT 1,11 μkat/ l, ALP 3,85 μkat/ l, GMT 5,14 μkat/ l, zvýšená hodnota CRP 188 mg/ l a zvýšená hodnota prokalcitoninu 14,79 ng/ ml. Vyšetření moči bylo po analýze sedimentu a chemické analýze bez pozoruhodností. Opakované hemokultury prokázaly Staphyloccus plazmakoaguláza negativní.
Při CT mozku byla odhalena pouze mírná korová a periventrikulární atrofie. Na RTG hrudníku byly popsány drobné ploténkové atelektázy v dolních plicních polích.
CT hrudníku odhalilo útvar velikosti 28 × 14 × 18 mm v LS bez známek prorůstání do okolí. Následně bylo indikováno transtorakální echokardiografické vyšetření (TTE).
Při TTE (obr. 1) jsme nalezli v LS pod mitrální chlopní oválný útvar velikosti 45 × 20 mm (označen šipkou), částečně obturující mitrální ústí. LS je lehce dilatována, je přítomná lehká mitrální regurgitace I. stupně. Levá komora (LK) je bez dilatace s ejekční frakcí (EF LK) 65 %.
Image 1. TTE – v LS pod mitrální chlopní oválný útvar velikosti 45 × 20 mm (označen šipkou), částečně obturující mitrální ústí. LS je lehce dilatována, je přítomná lehká mitrální regurgitace I. stupně. 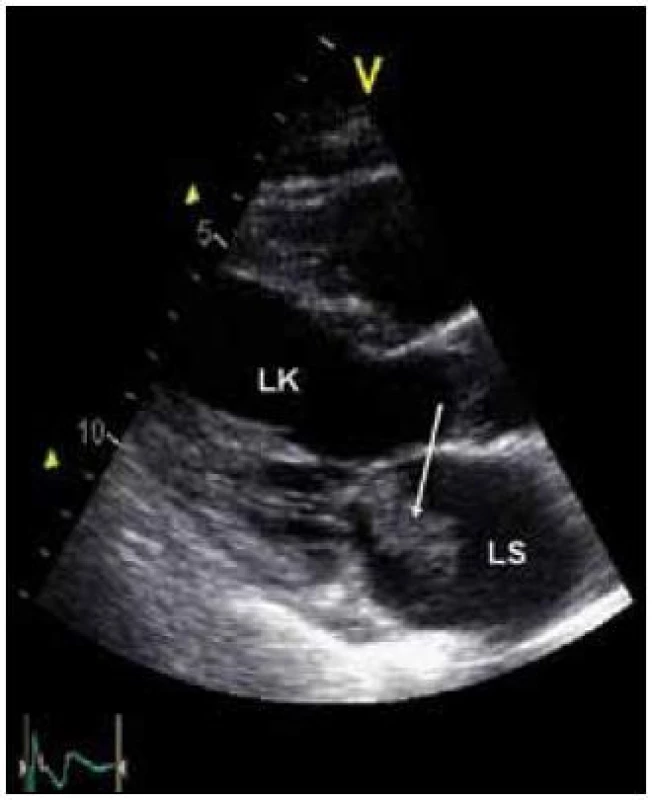
Následně byla pacientka indikována k TEE vyšetření (obr. 2 a 3).
Obr. 2 a 3. TEE – vysoce mobilní větší oválný útvar – homogenní a lehce hypoechogenní s rozměry 47 × 16 × 20 mm. Útvar byl na mobilní stopce, ukotvené v oušku LS, prolabující do mitrálního ústí, na povrchu útvaru jsou patrné drobné vegetace (označen šipkou). Dále sekundární útvar menšího rozsahu, nepravidelného tvaru v oblasti předního cípu mitrální chlopně, charakteru vegetace (označen šipkou). 
TEE vyšetření odhalilo vysoce mobilní větší oválný útvar – homogenní a lehce hypoechogenní s rozměry 47 × 16 × 20 mm. Útvar byl na mobilní stopce, ukotvené v oušku LS, prolabující do mitrálního ústí, na povrchu útvaru jsou patrné drobné vegetace (označen šipkou). Dále nacházíme sekundární útvar menšího rozsahu, nepravidelného tvaru v oblasti předního cípu mitrální chlopně, charakteru vegetace (označen šipkou). Nález jsme popsali jako infikovaný myxom, diferenciálně diagnosticky jsme zvažovali možnost infikovaného trombu.
Další průběh onemocnění
U pacientky byla zahájena ATB terapie oxacilinem a gentamicinem. Postupně v průběhu několika dnů došlo k poklesu zánětlivých parametrů. Nebyly klinické známky embolizace a ani provedená zobrazovací vyšetření (CT mozku, UZ břicha) pro embolizaci nesvědčila. Pacientka byla následně indikována ke kardiochirurgické léčbě.
Při kardiochirurgické operaci byl po incizi LS nalezen tumor levé síně gelatinózní konzistence, vyrůstající z okraje ouška LS a prolabující do LS, velikosti 6 × 1 × 3 cm, na jeho okrajích byly vlající útvary připomínající vegetace. Tumor byl následně extirpován. Další, sekundární útvar gelatinózní konzistence byl následně extripován v oblasti posteromedialní komisury v úrovni předního cípu velikosti 1 × 2 cm (obr. 4).
Image 2. Při srdeční operaci odstraněn tumor levé síně gelatinózní konzistence, velikosti 6 × 1 × 3 cm, na jeho okrajích byly vlající útvary připomínající vegetace. Další, sekundární útvar želatinózní konzistence extripován v oblasti posteromediální komisury v úrovni předního cípu velikosti 1 × 2 cm. 
Histologicky byl u obou vzorků prokázán regresivně změněný myxom endokardu s rozsáhlou endokarditickou vegetací na povrchu, ve které byl PCR metodou zjištěn Enterobacter faecium.
Další pooperační průběh byl u pacientky nekomplikovaný, žena byla bez teplot s postupným poklesem zánětlivých parametrů. Krátce byla léčena monoterapií vancomycinem. U pacientky došlo k lehké elevaci kreatininu a lehké reaktivní depresi. Kontrolní echokardiografické vyšetření za 6 měsíců vyloučilo recidivu myxomu, levá komora zůstávala bez dilatace, přetrvávala lehká dilatace levé síně a nevýznamná mitrální regurgitace. Subjektivně pacientka nadále neměla výraznější potíže, přetrvávala pouze mírná námahová dušnost.
Diskuze
Familiární výskyt se vyskytuje u méně než 10 % všech pacientů s myxomem [1]. Je spojen s častějším výskytem duplicitních nitrosrdečních tumorů, s atypickou lokalizací a častějšími recidivami. U naši pacientky šlo již o 2. výskyt v rodině (matka + syn) a myxom atypicky vyrůstal z ouška LS. Familiární forma myxomu je spojená častěji s dalšími genetickými abnormalitami (Carneyho komplex, mnohočetná neoplazie a lentiginózní syndrom) [4].
U příbuzných pacientky (2 dcery, 1 syn a 2 vnuci) jsme provedli TTE vyšetření s přiměřeným echokardiografickým nálezem, bez detekce myxomu. U všech příbuzných jsme doplnili komplexní fyzikální vyšetření, sonografii břicha a štítné žlázy bez detekce patologických změn. Všichni příbuzní jsou bez potíží, bez pigmentových névů anebo jiné kožní patologie.
Závěr
Infikovaný myxom s obrazem akutní endokarditidy je raritní. Do roku 1996 bylo publikováno pouze 17 kazuistických sdělení. Infekce myxomu je spojená s 2 – 3krát vyšším rizikem embolizací [4]. V diagnostice využijeme echokardiografické vyšetření (TTE nebo TEE) s kultivačním průkazem agens. Definitivní diagnostika je založena na histopatologickém vyšetření extirpovaného myxomu s průkazem mikroorganizmů (mikroskopicky, kultivačně nebo PCR metodou).
MUDr. Roman Surovčík
e-mail: romansurovcik@hotmail.comDoručeno do redakce: 3. 11. 2009
Přijato po recenzi: 8. 12. 2009
Sources
1. Zipes DP, Libby P, Bonow OR et al. Branunwald s Heart Disease. 7th ed. 2005 : 1745 – 1749.
2. Linhart A, Paleček T, Aschermann M. Echokardiografie pro praxi. Praha: Audioscan 2002.
3. Leone S, Dellaquila P, Giglio S et al. Infected atrial myxoma: case report and literature rewiew. Intez Med 2007; 15 : 256 – 261.
4. Vogt PR, Jenni MI. Infected left ventricular myxoma with concomitant mitral valve endokarditis. Eur J Cardio - Surg 1996; 10 : 71 – 73.
5. Mendoza C, Bernstein E, Ferreira A. Mul-tiple reccurence of nonfamilial cardiac myxomas (A report of two cases). Tex Heart Inst J 2007; 34 : 236 – 239.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2010 Issue 2-
All articles in this issue
- Výskyt revmatických manifestací a orgánově nespecifické autoimunity u nemocných s autoimunitní tyreopatií – editorial
- Několik poznámek k problematice infikovaného myxomu – editorial
- Analýza a srovnání souborů nositelů implantabilního kardioverteru- defibrilátoru v primární a sekundární prevenci
- Výskyt reumatických manifestácií a orgánovo nešpecifickej autoimunity u chorých s autoimunitnou tyreopatiou
- Probiotika u akutní pankreatitidy – randomizovaná, placebem kontrolovaná, dvojitě slepá studie
- Rizika dlouhodobé antisekreční terapie
- Přímý inhibitor reninu aliskiren v léčbě kardiovaskulárních a renálních onemocnění
- Endokanabinoidní systém a ovlivnění trombogeneze
- Antitrombotická terapie v graviditě
- Centrální diabetes insipidus u dospělých osob – první příznak histiocytózy z Langerhansových buněk a Erdheimovy‑Chesterovy choroby. Popis tří případů a přehled literatury
- Kazuistika mladého pacienta s konstriktivní perikarditidou se subakutním průběhem
- Infikovaný myxom jako příčina akutní infekční endokarditidy
- Přehodnocení doporučení pro diagnostiku a léčbu hypertenze
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Centrální diabetes insipidus u dospělých osob – první příznak histiocytózy z Langerhansových buněk a Erdheimovy‑Chesterovy choroby. Popis tří případů a přehled literatury
- Rizika dlouhodobé antisekreční terapie
- Kazuistika mladého pacienta s konstriktivní perikarditidou se subakutním průběhem
- Přímý inhibitor reninu aliskiren v léčbě kardiovaskulárních a renálních onemocnění
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

