-
Medical journals
- Career
Od adultného typu cez NIDDM a diabetes 2. typu – a čo potom?
Authors: Oliver Rácz 1,2; Eva Sedláková 1
Authors‘ workplace: Ústav patologickej fyziológie LF UPJŠ v Košiciach 1; Miskolci Egyetem – Egészségtudományi Kar, Maďarsko 2
Published in: Diab Obez 2022; 22(43): 16-19
Category: Reviews
Overview
Kritická analýza návrhu delenia diabetes mellitus na nové typy. V návrhu súčasný 1. typ (a neskorý autoimunitný typ) je premenovaný na ťažký autoimunitný diabetes (Severe AutoImmune Diabetes – SAID) a súčasný 2. typ sa delí na 4 podtypy: ťažký inzulín-deficientný diabetes, ťažký inzulín-rezistentný diabetes, mierny diabetes súvisiaci s obezitou a mierny diabetes súvisiaci s vekom (Severe Insulin-Deficient Diabetes – SIDD, Severe Insulin - Resistant Diabetes – SIRD, Moderate Obesity-related Diabetes – MOD, Mild Age-Related Diabetes – MARD). Z hľadiska patologickej fyziológie je nový návrh významným krokom ku klasifikácii rôznych foriem choroby s prihliadnutím na komplexnú a heterogénnu patogenézu diabetes mellitus. Zavedenie nových typov bude prínosom pre diabetologickú prax z hľadiska precíznej a personalizovanej medicíny.
Klíčová slova:
inzulínová rezistencia – diabetes mellitus – mendelovská randomizácia – inzulínový deficit – podtypy diabetes mellitus – zhluková analýza
Úvod
Predpokladom úspešnej liečby (a možnej prevencie) každej choroby je objasnenie jej patogenézy. Na to sa majú viazať aj ďalšie atribúty, ako je definícia danej nozologickej jednotky a adekvátne kritériá a metódy jej diagnostiky.
Ako mladý odborník v oblasti patologickej fyziológie a klinickej biochémie som bol spokojný, keď pred 25 rokmi pojmy „inzulín dependentný“ a „non-inzulín dependentný“ boli nahradené „prvým“ a „druhým“ typom diabetes mellitus (DM) a boli zavedené jednotné kritériá pre diagnostiku DM [1]. Moja spokojnosť ani vtedy nebola úplná, pretože dve čísla nehovoria nič o patogenéze choroby, ale bolo jasné, že prvý typ je vo väčšine prípadov autoimunitná choroba a druhý typ úzko súvisí s obezitou. Nie každého chorého je možné zaradiť do dvoch základných skupín a podskupina „ostatné formy DM“ tvorí heterogénnu, etiologicky veľmi rozdielnu skupinu ochorení a niektoré z nich (napr. LADA a MODY) nie sú veľmi zriedkavé. Z dnes platnej definície a klasifikácie vyplýva, že DM nie je nozologická jednotka, ale syndróm. Je to uvedené v druhej vete dnes platnej definície:
Diabetes mellitus je súbor metabolických chorôb, ktoré sú charakterizované hyperglykémiou. Diabetes mellitus je zapríčinený poruchou sekrécie inzulínu, a/alebo poruchou účinku inzulínu.
Od doby súčasne platnej klasifikácie DM uplynulo štvrť storočie a dozrel čas, aby sme sa pripravili na skutočné patogenetické delenie (predovšetkým druhého typu) diabetes mellitus (DM2T). To, že druhý typ je heterogénny, sa vedelo už dávno, a o tom, že čo je dôležitejšie z dvoch možností uvedených v definícii – porucha sekrécie inzulínu alebo inzulínová rezistencia niektorých tkanív, sa viedla dlhá diskusia [2–4].
Dozrel čas na skutočne patofyziologické delenie jednotlivých foriem diabetes mellitus
Za uplynulé obdobie došlo k významnému pokroku v objasnení detailov metabolizmu sacharidov na bunkovej a molekulovej úrovni a na úrovni genetického a epigenetického pozadia týchto pochodov. Dnes je jasné, že vyššie uvedené dva pochody vedúce k manifestácii DM2T sú len odrazom nesmierne zložitej viacúrovňovej siete interakcií [5–10]. Z hľadiska pochopenia patogenézy druhého typu je dôležitý aj opačný aspekt: to, že obézni ľudia majú vysoké riziko manifestácie diabetu, je logické, ale dôležitou otázkou je to, že diabetes u časti dlhodobo obéznych ľudí nevzniká.
Základné predpoklady neporušeného metabolizmu sacharidov sme zhrnuli v tab. 1, v ktorej sú uvedené aj niektoré činitele, ktoré narušením jednotlivých komponentov môžu viesť k manifestácii DM. Podobne pestrý obraz poskytuje aj výskyt rizikových faktorov DM2T analyzovaný mendelovskou randomizáciou. Štúdia bola urobená na základe údajov konzorcia DIAGRAM (Diabetes Genetics Replication and Meta-analysis) [11] na vzorke 824 tisíc kontrolných subjektov a 74 tisíc diabetikov 2. typu európskeho pôvodu. Výsledky poukázali na signifikantný vzťah 19 pozitívnych a 14 ochranných rizikových faktorov a DM2T. Po korekcii výpočtov na BMI z nich ostalo 8 vysoko signifikantných (tab. 2).
Table 1. Základné predpoklady fyziologického metabolizmu sacharidov a vybrané príklady ich porušenia 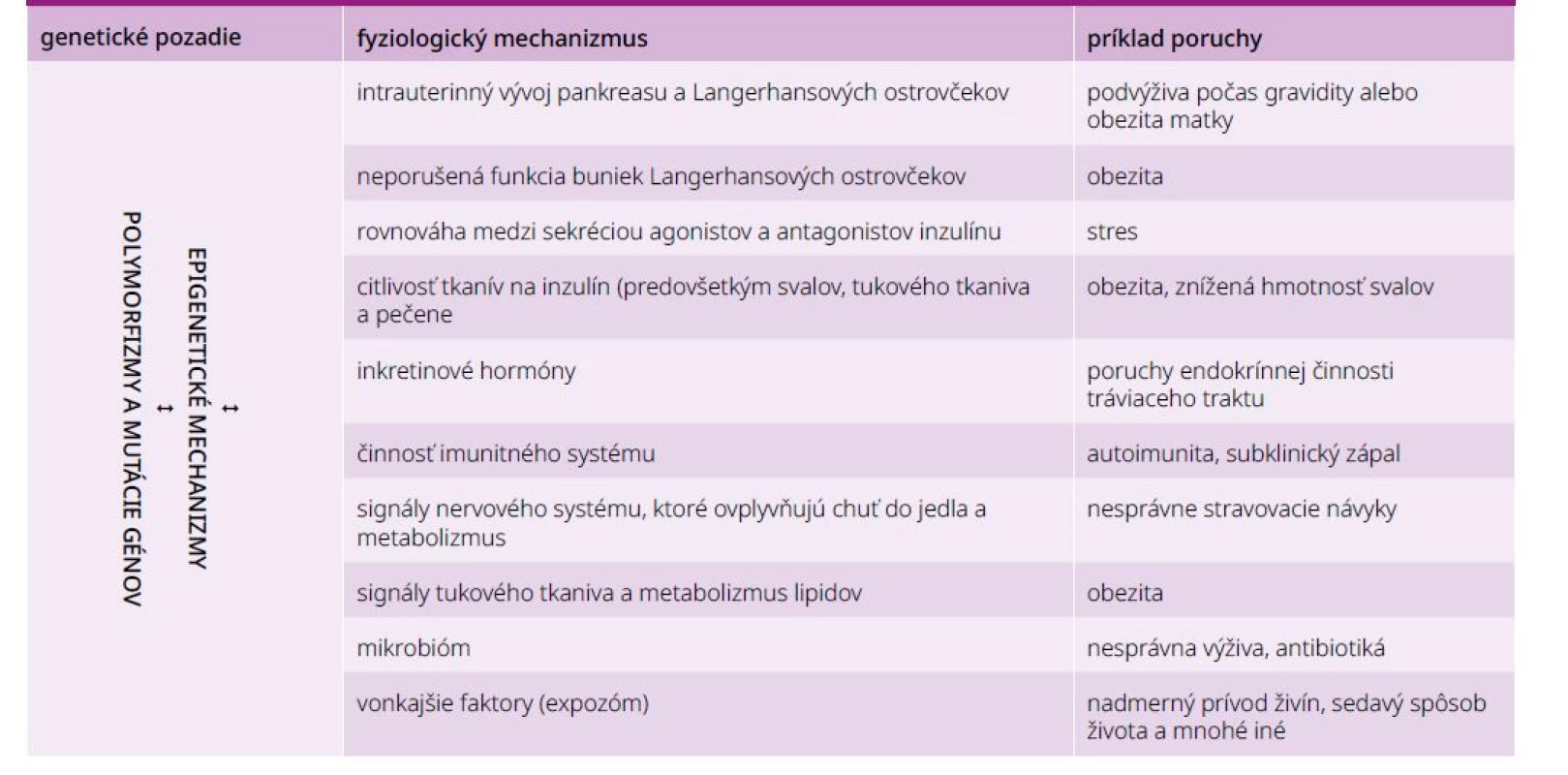
Table 2. Rizikové faktory DM2T zistené metódou mendelovskej randomizačnej analýzy.
Podľa údajov konzorcia DIAGRAM (Diabetes Genetics Replication and Meta-analysis) [11]![Rizikové faktory DM2T zistené metódou mendelovskej randomizačnej analýzy.<br>
Podľa údajov konzorcia DIAGRAM (Diabetes Genetics Replication and Meta-analysis) [11]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/030cbd26e8df7392d7b18dac9c208a25.jpg)
• Hrubým písmom sú označené rizikové faktory, ktoré ostali signifikantne asociované s DM2T po korekcii na BMI.
• Nespavosť ako rizikový faktor DM2T je prekvapivý výsledok, podobne ako konzumácia kávy.
• Vzťah biochemických ukazovateľov a hormónov (7–9, 10, 16–19) ako pozitívne rizikové faktory a (2,5,6 9–14) k DM2T ako negatívne poukazujú práve na nesmiernu zložitosť biochemických pochodov metabolizmu. Prekvapenie je údaj o možnej ochrannej úlohe cholesterolu.Nové podskupiny diabetes mellitus
Príkladom konkrétnej iniciatívy deliť DM na nové podskupiny je štúdia All new diabetics in Scandinavia (ANDIS) [12–14], v ktorom na základe zhlukovej (klasterovej) analýzy šiestich údajov (vek, BMI, HbA1c, Homa-B a Homa-IR a autoprotilátky GAD) skoro 10 000 novozistených diabetikov a viac ako 2 000 ďalších, ktorí slúžili na validáciu, sa definovalo 5 podskupín: štyri typy 2. typu a jeden 1. typu DM spojený s LADA (tab. 3). Nálezy škandinávskej štúdie boli potvrdené a validované inými autormi, z ktorých mnohé sa zaoberali aj rizikom komplikácií jednotlivých foriem [15–19]. Alternatívou rôzneho počtu podskupín je návrh McCarhthyho et al [20], podľa ktorého by sme nemali ísť „škatuľkovaním“ jednotlivých foriem DM, ale analýzou váhy jednotlivých komponentov vzniku poruchy metabolizmu sacharidov, čo autori porovnávajú s maliarskou paletou, na ktorej je zmes rôznych farieb. Tento návrh je z hľadiska patogenézy DM správny, ale je ťažko realizovateľný v každodennej praxi (nehovoriac o tom, že nie všetky komponenty patogenézy sú známe a u známych nie je vždy určená ich váha).
Table 3. Delenie DM1T a DM2T do podskupín podľa štúdie ANDIS 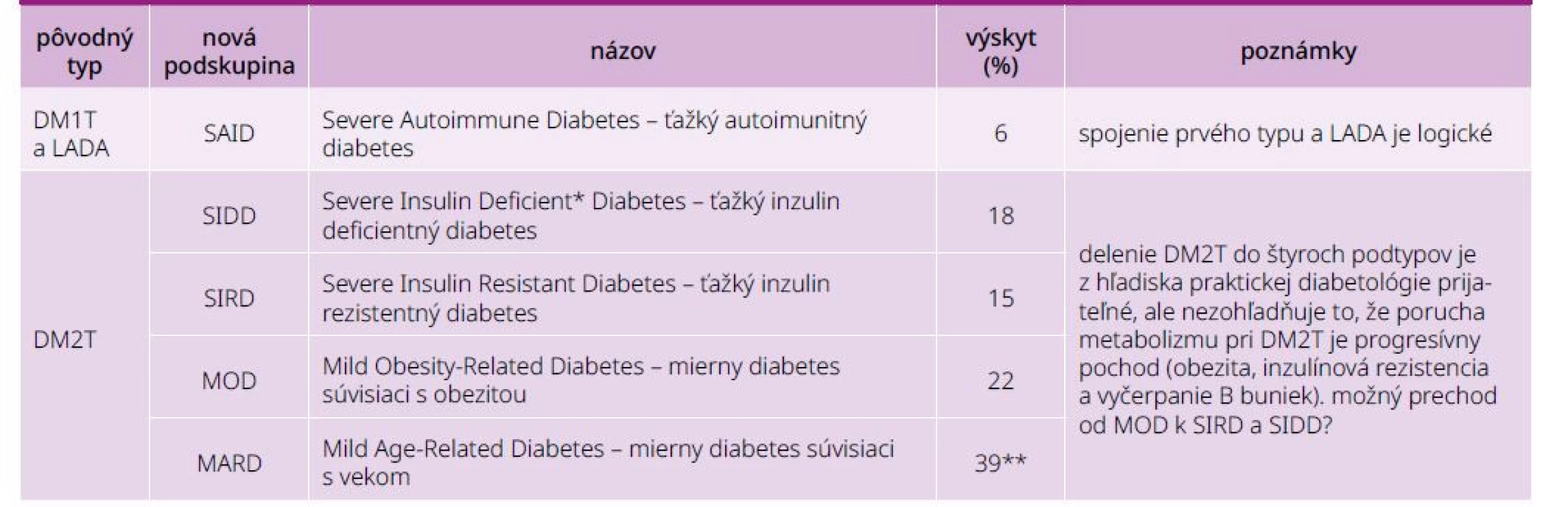
*Ak by žil pán profesor Korec, určite by protestoval proti návratu výrazu „inzulín dependentný diabetes“, pretože nie diabetes, ale chorý je inzulín dependentný.
**Prekvapivo vysoké číslo, ale starí praktickí lekári tento pojem v minulosti používali.Táto klasifikácia sa týka len prvého a druhého typu. Z hľadiska praktickej diabetológie to nie je chyba, pretože diagnóza sekundárnych a monogénových foriem diabetes mellitus by v praxi nemala byť problém.
Napriek pomerne krátkemu času od publikovania prvého návrhu novej klasifikácie už došlo k hodnoteniu vzťahu nových podskupín z genetického a epigenetického aspektu a aj k hodnoteniu ich prognózy vzhľadom k cievnym a nervovým komplikáciám DM [16,18]. Ucelený pohľad na súčasný stav novej klasifikácie DM2T vrátane rozboru možných problémov pri jej zavedení do praxe je v práci [21].
Perspektíva zavedenia nových podskupín do každodennej diabetologickej činnosti
Cesta od súčasného stavu po oficiálne nové delenie (a definíciu, diagnostické kritériá a pod) bude ešte dlhá, pretože už v tomto štádiu je možné vysloviť nedoriešené otázky, ako napríklad:
• Nie je delenie chorých do podtypov pri diagnóze DM už neskoro?
• Ideálna klasifikácia by sa mala začať hodnotením prediabetických patologických pochodov, a nie vtedy, keď sa u probanda zistí hyperglykémia. Platí to zvlášť pre druhý typ, pretože aj dnes je časová medzera medzi manifestáciou choroby a jej diagnózou často dlhá.
• Sú podskupiny od seba striktne oddelené?
• Pravdepodobne nie, a naviac nie je vylúčené, že medzi jednotlivými podtypmi sú aj prechody dané vekom, stupňom obezity a inými činiteľmi.
• Aké metódy máme k dispozícii na zaradenie jednotlivých probandov do podskupín?
• Delenie do podskupín v štúdii ANDIS bolo na základe 6 údajov, z ktorých boli dve klinické (vek a BMI) a štyri laboratórne (autoprotilátky GAD, glykémia nalačno, HbA1c, C-peptid na lačno). Z hodnoty C-peptidu a glykémie sa počítali ukazovatele inzulínovej sekrécie a inzulínovej rezistencie (HOMA-B a HOMA2-IR) a delenie probandov do podskupín sa uskutočnilo sofistikovanou metódou klasterovej analýzy.
• Aké sú rozdiely v prognóze rozvoja mikroangiopatie, neuropatie a makroangiopatie u jednotlivých podtypov?
Záver
Lekári a patofyziológovia už dávno vedeli, že medzi jednotlivými chorými s DM2T sú veľké rozdiely. Návrh delenia na podtypy pomocou aplikácie adekvátnych ukazovateľov a sofistikovanej štatistickej metódy tomu dáva vedecký podklad v zmysle „precíznej medicíny“ (precision medicine). Tento trend znamená, že každý chorý človek má dostať liečbu „ušitú na mieru“. Precízna a personalizovaná medicína by mala integrovať vedecké výsledky s racionálnými postupmi praktickej preventívnej a liečebnej činnosti pre zdravie celej populácie a pre dobro chorého človeka.
Doručené do redakcie | Received 18. 4. 2022
Prijaté po recenzii | Accepted 30. 4. 2022
doc. MUDr. Oliver Rácz, CSc.
www.patfyz.medic.upjs.sk
Sources
1. Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Diabetes Care 1997; 20(7): 1183–1197. Dostupné z DOI: <http://dx.doi.org/10.2337/diacare.20.7.1183>.
2. Del Prato S, Bianchi C, Daniele G. Abnormalities of insulin secretion and β-Cell defects in Type 2 diabetes In: Holt RIG et al (eds). Textbook of diabetes. 5th ed. Wiley Blackwell: 2015 : 161–173. ISBN 978–111–891–2027.
3. Hauner H. Obesity and diabetes. In: Holt RIG et al (eds) 5th ed. Textbook of diabetes. Wiley Blackwell: 2015 : 215–228. ISBN 978–111–891–2027.
4. De Fronzo RA. Pathogenesis of type 2 diabetes mellitus. In: De-Fronzo RA et al (eds). International textbook of diabetes. 4th ed. Wiley Blackwell: 2015 : 371–400. ISBN 978–0-470–65861–1.
5. Alonge KM, D’Alessio DA, Schwartz MW. Brain control of blood glucose levels: implications for the pathogenesis of type 2 diabetes. Diabetologia 2021; 64(1): 5–14. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–020–05293–3>.
6. Franks PW, Pomares-Millan H. Next-generation epidemiology: the role of high-resolution molecular phenotyping in diabetes research. Diabetologia 2020; 63(12): 2521–2532. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–020–05246-w>.
7. Zhang Y, Pan XF, Chen J et al. Combined lifestyle factors and risk of incident type 2 diabetes and prognosis among individuals with type 2 diabetes: a systematic review and meta-analysis of prospective cohort studies. Diabetologia 2020; 63(1): 21–23. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–019–04985–9>.
8. Barres R, Zierath JR. The role of diet and exercise in the transgenerational epigenetic landscape of T2DM. Nature Rev Endocrin 2016; 12(18): 441–451. Dostupné z DOI: <http://dx.doi.org/10.1038/nrendo.2016.87>.
9. Winkler G. Az inzulinrezisztencia valós és téves értelmezése a klinikai gyakorlatban. (Správna a nesprávna interpretácia inzulínovej rezistencie v klinickej praxi). Orv Hetil 2020; 161(26): 1088–1093. Dostupné z DOI: <http://dx.doi.org/10.1556/650.2020.31760>.
10. Sotak S. Diabetes mellitus 1. typu – „Mizerná jedenástka“. Interná Med 2020; 20(4): 171–174.
11. Yuan S, Larsson S. An atlas of risk factors for type 2 diabetes: a wide-angled Mendelian randomization study. Diabetologia 2020; 63(11): 2359–2371. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–020–05253-x>.
12. Ahlquist E, Storm P, Käräjämäki A et al. Novel subgroups of adult-onset diabetes and their association with outcomes: a data-driven cluster analysis of six variables. Lancet Diabetes Endocrinol 2018; 6(5): 361–369. Dostupné z DOI: <http://dx.doi.org/10.1016/S2213–8587(18)30051–2>.
13. Ahlqvist E, Prasad RM, Groop L. Subtypes of type 2 diabetes determined from clinical parameters. Diabetes 2020; 69(10): 2086–2093. Dostupné z DOI: <http://dx.doi.org/10.2337/dbi20–0001>.
14. Ahlqvist E, Prasad RB, Groop L. 100 YEARS OF INSULIN: Towards improved precision and a new classification of diabetes mellitus. J Endocrin 2021; 252(3): R59-R70. Dostupné z DOI: <http://dx.doi.org/10.1530/JOE-20–0596>.
15. Zhou X, Zhou X, Zhu Z et al. Novel subgroups of patient with adult-onset diabetes in Chinese and US populations. Lancet Diabetes Endocrinol 2019; 7(1): 9–11. Dostupné z DOI: <http://dx.doi.org/10.1016/S2213–8587(18)30316–4>.
16. Kahkoska AR, Geybels MS, Klein KR et al. Validation of distinct type 2 diabetes clusters and their association with diabetes complications in the DEVOTE, LEADER and SUSTAIN-6 cardiovascular outcomes trials. Diabetes Obes Metab 2020; 22(9): 1537–1547. Dostupné z DOI: <http://dx.doi.org/10.1111/dom.14063>.
17. Slieker RC, et al Replication and cross-validation of type 2 diabetes subtypes iabased on clinical study. Diabetologia 2019; 64 : 1973–1981.
18. Slieker RC, Donnelly LA, Fitipaldi H et al. Replication and cross-validation of type 2 diabetes subtypes based on clinical variables: an IMI-RHAPSODY study. Diabetologia 2021; 64(9): 1982–1989. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–021–05490–8>.
19. Pigeyre M, Hess S, Gomez MF et al. Validation of the classification for type 2 diabetes into five subgroups: a report from the ORIGIN trial. Diabetologia 2022; 65(1): 206–215.Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–021–05567–4>.
20. McCarthy MI. Painting a new picture of personalised medicine for diabetes. Diabetologia 2017; 60(5): 793–799. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–017–4210-x>.
21. Herder C, Roden M. A novel diabetes typology: towards precision diabetology from pathogenesis to treatment. Diabetologia 2022. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–021–05625-x>.
Labels
Diabetology Obesitology
Article was published inDiabetes and obesity

2022 Issue 43-
All articles in this issue
- Editoriál
- Vzťah glykemickej variability a rizikových faktorov diabetu u gravidných žien
- Od adultného typu cez NIDDM a diabetes 2. typu – a čo potom?
- Kardiovaskulárny efekt agonistov GLP1-receptorov: metaanalýzy poukazujú na skupinový efekt
- Použitie inhibítorov SGLT2 u diabetikov 2. typu v rôznych fázach kardiovaskulárneho kontinua
- Kardiorenálne benefity agonistov GLP1-receptorov v liečbe diabetes mellitus 2. typu
- Liečba biosimilárnym inzulínom v bežnej klinickej praxi na Slovensku: kazuistiky
- Koformulácia inzulínu degludek a inzulínu aspartát v reálnej klinickej praxi: štúdia ARISE
- Adipocytokíny ako možné etiopatogenetické mechanizmy vedúce k vyššiemu výskytu autoimunitnej tyroiditídy u pacientov s diabetes mellitus 2. typu – rozšírená štúdia
- Vplyv agonistov GLP1-receptorov na postprandiálnu lipémiu: komentár k prehľadovému článku
- Spomienka na MUDr. Danielu Kuzmovú
- Virtuálny 26. World Diabetes Congress 2021
- 7. slovenský deň obezity: v liečbe obezity každý zaváži!
- Zbynek Schroner, Môžem sa opýtať, pán doktor? Najčastejšie otázky v ambulancii diabetológa
- Diabetes and obesity
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Liečba biosimilárnym inzulínom v bežnej klinickej praxi na Slovensku: kazuistiky
- Vzťah glykemickej variability a rizikových faktorov diabetu u gravidných žien
- Kardiovaskulárny efekt agonistov GLP1-receptorov: metaanalýzy poukazujú na skupinový efekt
- Použitie inhibítorov SGLT2 u diabetikov 2. typu v rôznych fázach kardiovaskulárneho kontinua
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

