-
Medical journals
- Career
Postižení nervového systému z nutriční nedostatečnosti po bariatrických operacích
Authors: Z. Kadaňka
Authors‘ workplace: Neurologická klinika LF MU a FN Brno
Published in: Cesk Slov Neurol N 2014; 77/110(4): 419-422
Category: Review Article
Podpořeno MZ ČR – RVO (FNBr, 65269705).
Overview
Nutriční nedostatečnost je zřídka příčinou polyneuropatie či jiných poruch nervového systému ve vyspělých zemích. Pokud se vyskytuje, tak obvykle u alkoholiků a u špatně živených osob (psychopatie, vyšší věk, nemoci gastrointestinálního traktu, extrémní diety). Paradoxem v těchto zemích je skutečnost, že k poruchám z nedostatku z výživy dochází u lidí, kteří původně trpí nadvýživou. Tu si léčí různými postupy, které mají výživu snížit. Mezi ně patří řada bariatrických chirurgických zákroků, jejichž cílem je snížit množství kalorií přijatých do těla. S tím současně dojde někdy k nepředvídatelné nerovnováze a nedostatku příjmu živin nutných k normální funkci nervového systému. Počet bariatrických zákroků ve světě rychle vzrůstá, i když pomaleji, než narůstá obezita. Jejich častou komplikací bývají polyneuropatie, plexopatie, radikulopatie, myelopatie, encefalopatie a optická neuropatie, které vznikají jak časně, tak i několik let či desítek let po zákroku. Etiologie těchto poruch zůstává nejasná, nejvíce je obviňován nedostatek vitaminů (thiamin, E, B12), poruchy glykemie a nedostatek mědi. Řada faktorů však zůstává skrytých a suplementace předpokládaných chybějících složek průběh někdy neovlivní. Mohla by se rovněž podílet změněná imunita a zánět. Jako rizikové faktory vzniku nervových komplikací se uvádějí celková ztráta tělesné hmotnosti, gastrointestinální potíže, pokles albuminu a transferinu a rehospitalizace pro komplikace zákroku. Jako preventivní i léčebné opatření se doporučují u nemocných po bariatrickém zákroku především pravidelné návštěvy nutričního centra.
Klíčová slova:
bariatrické operace – nutriční nedostatečnost – polyneuropatieÚvod
Nutriční nedostatečnost je zřídka příčinou polyneuropatie ve vyspělých zemích. V případě, že jejich příčinou je, tak to bývá především u alkoholiků, špatně živených osob, při nemocích gastrointestinálního traktu, při nedostatku thiaminu a při anémii z nedostatku vitaminu B12.
Nicméně i ve vyspělých zemích, kde nedostatek potravin nehrozí, stává se paradoxně výživa velkým problémem a také dochází k polyneuropatiím z podvýživy. To souvisí s rozvojem bariatrické chirurgie, kdy se objevují případy polyneuropatií, ale i myelopatií a encefalopatií z nutriční nedostatečnosti. Lidstvo se nedokáže chovat rozumně. I když překoná ohromným úsilím jednu překážku ve vývoji lidské společnosti, jakým byl trvalý hlad a fyzické vyčerpání, překonaný ve vyspělých zemích v 19. a hlavně ve 20. století, hned si před sebe položí další, ještě snad horší problém, jakým je metabolický syndrom způsobený přejídáním a nedostatkem pohybu.
Řešení tohoto problému je spíše v nedohlednu, protože zatím se nějaké výsledky nedostavují, obézních lidí přibývá, různé pokusy nicméně intenzivně probíhají. Jedním z proslulých pokusů jsou všemožné preparáty na hubnutí, které kromě mimořádně velkých zisků určitých společností k žádným viditelným výsledkům nevedou. Ti největší propagátoři postupně s přibývajícími kilogramy mizí z televizních obrazovek a nahradí je jiní, původně jen mírně obézní. Dalším slibně se rozvíjejícím pokusem je bariatrická chirurgie (baros je řecky váha). Jejím cílem je snížení tělesné hmotnosti a také snížení výskytu dalších cévních rizik s obezitou spojených. U nemocných, kteří pro obezitu podstoupili bariatrickou operaci, se cévní rizikové faktory vyskytují podle velké přehledné studie vycházející z řady databází velmi často. Arteriální hypertenze ve 44 %, diabetes mellitus ve 24 % a hyperlipidemie v 54 %. Po bariatrické operaci došlo ke zlepšení ve všech těchto položkách: u hypertenze v 63 %, diabetu v 73 % a hyperlipidemie v 65 % [1]. Dle jiné studie bariatrické výkony výrazně snižují kardiovaskulární příhody a mortalitu způsobenou komorbiditami spojenými s obezitou až o 40 %, RR: 0,47 [2].
Počet operací žaludku pro obezitu rychle stoupá ve světě i u nás s tím, jak přibývá obezity. V roce 2006 bylo celosvětově provedeno asi 150 000 bariatrických operací, kdežto v roce 2008 to bylo již více než 300 000. V Evropě se počet bariatrických operací za rok 2008 odhaduje kolem 100 000. V České republice bylo v období 2011 – 2012 provedeno asi 1 600 bariatrických operací, přesné údaje však postrádáme, v ČR neexistuje národní registr těchto typů operací [3]. V USA jde o nejčastější abdominální operaci, předstihující i cholecystektomie. Tyto zákroky nejsou bez komplikací a ty, které postihují nervový systém, jsou často invalidizující a ireverzibilní. Komplikace se mohou objevit časně, ale také po desítkách let [4].
Principem bariatrických operací je zmenšení velikosti žaludku gastrickou bandáží nebo jde o žaludeční bypass Rouxův do Y (obr. 1), což je v USA vůbec nejčastější bariatrická operace (Cesar Roux / čti rú/ 1857 – 1934, švýcarský chirurg), reprezentuje více než 70 % všech těchto zákroků [5].
Image 1. Rouxův gastrický bypass. 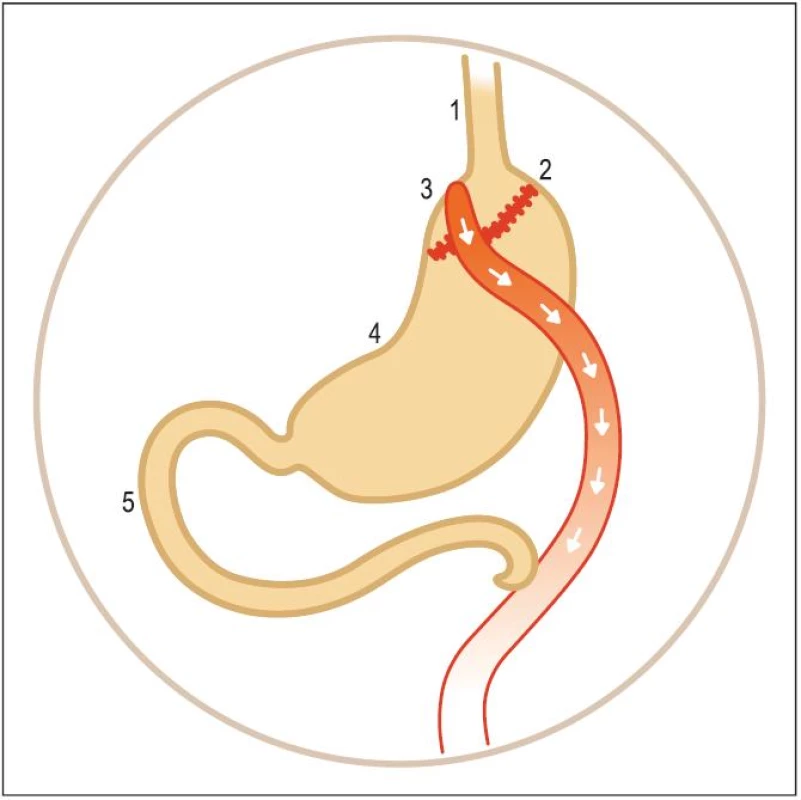
1 – ezofagus, 2 – svorky, 3 – malý žaludek, 4. – původní žaludek, 5 – duodenum. Ta spočívá v tom, že se žaludek rozdělí na dvě nestejně velké části. Z menšího horního žaludku se vytvoří nový žaludek a na něj se napojí tenké střevo, které předtím bylo přerušeno asi 45 cm pod pylorem. Ze zbytku žaludku (větší část rozděleného žaludku) a horní části tenkého střeva (které zbylo po jeho oddělení pod pylorem) se napojí asi 40 cm níže side ‑ to ‑ side na tenké střevo, jež nyní vychází ze zmenšeného horního žaludku. Vznikne tzv. Y ‑ anastomóza. Strava za těchto okolností postupuje z nového malého žaludku přímo do tenkého střeva. Výhodou této operace je odvedení toku žluči a pankreatické šťávy od pahýlu žaludku a vzhledem k tomu, že se obejde duodenum, výrazně se sníží vstřebávání tuků. Pacient má brzy pocit plnosti žaludku a netouží po dalším jídle. Rouxova Y-anastomóza je vlastně modernější verze Bilrotha II [6].
Ještě větší efekt na omezení obezity má tzv. biliopankreatická diverze (obr. 2): při této operaci se odstraní 70 % žaludku, aby se snížila produkce kyseliny solné a omezila možnost požití velkých porcí potravy najednou. Přeruší se také tenké střevo v distálních partiích a jeho proximální konec se našije na zmenšený žaludek a potrava vynechá velkou část tenkého střeva, a dostane se tak až do konečných částí tenkého střeva. Proximální zbytek tenkého střeva se zaslepí proximálně a distální konec se našije na distální část tenkého střeva (které je napojeno na malý žaludek). Tím se dostane žluč a trávicí enzymy až do distální části tenkého střeva a teprve zde (ve zbytku tenkého střeva s podstatně zmenšenou vstřebávací plochou oproti předoperačnímu stavu) dojde k plnohodnotnému trávení a vstřebávání potravy. Tento výkon je ze všech bariatrických operací nejúčinnější, co se týče váhového úbytku, ale je rovněž zatížen největším počtem komplikací z malabsorpce [6].
Image 2. Biliopankreatická diverze. 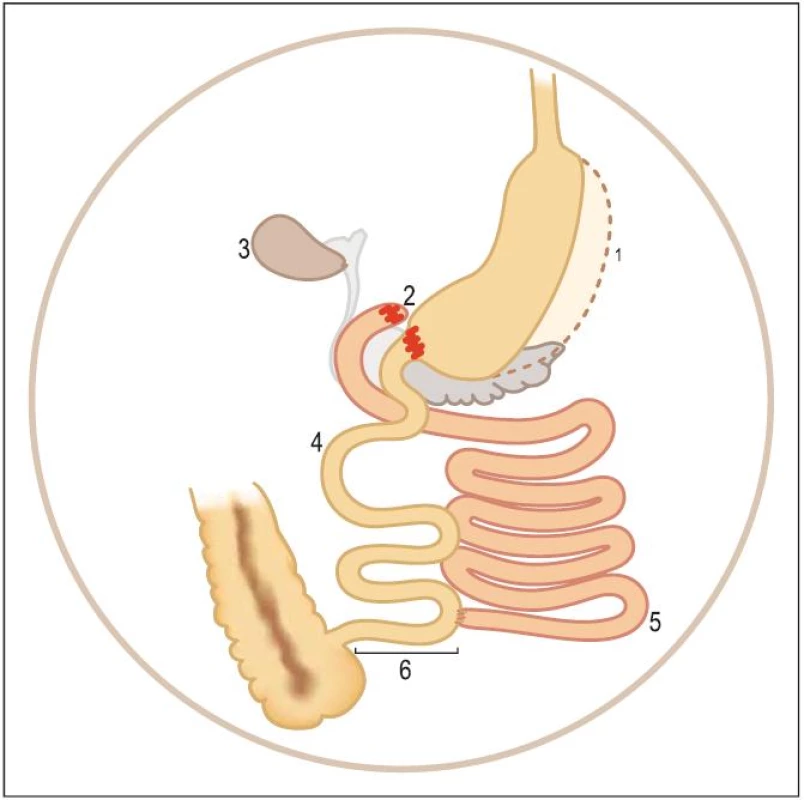
1 – částečně resekovaný žaludek, 2 – duodenální přepojení, 3 – odstraněný žlučník, 4 – trávicí smyčka, 5 – biliopankreatická smyčka, 6 – společná smyčka asi 100 cm. Zda se na vzniku polyneuropatií podílí již samotný chirurgický zákrok, testovala studie, ve které byl porovnán vznik polyneuropatií u bariatrických a jiných břišních operací. Ze 465 nemocných operovaných z bariatrických důvodů 71 (16 %) mělo neuropatii (polyneuropatii 27, mononeuropatii 39 pacientů, radikuloplexopatii pět), u nemocných s cholecystektomií ze 146/ 4 = 3 %. Rizikovými faktory byly: celková ztráta tělesné hmotnosti, protrahované GI potíže, absence konzultací na nutričním pracovišti po operaci, pokles albuminu a transferinu, pooperační komplikace vyžadující rehospitalizaci a jejunoileální bypass. Malnutrice je nejdůležitější rizikový faktor a nemocní by měli navštěvovat nutriční pracoviště. Na vzniku polyneuropatie se může podílet změněná imunita a zánět, což je nutno ještě prokazovat [7].
Vzhledem k tomu, že bariatrické operace mají zamezit normálnímu či abnormálně velkému přísunu živin do organizmu, lze očekávat, že může dojít k nedostatku některé nezbytné součásti potravy, především vitaminů, minerálů a stopových prvků. Ve velké většině případů k tomu nedochází, ale určité procento nemocných může být postiženo poruchou nervového systému.
Klinické syndromy
Nejčastější komplikace těchto operací jsou polyneuropatie, ale může dojít i k encefalopatiím, myelopatiím a polyradikulopatiím, výjimečně myopatiím [8].
Polyneuropatie po těchto operačních zákrocích se vyskytují asi u 7 – 16 %, z 80 % jsou to mononeuropatie, následují senzitivní polyneuropatie a radikuloplexopatie. Rizikovými faktory jsou zvýšená hladina glykosylovaného Hb, triglyceridů, dlouhý pobyt v nemocnici, pooperační gastrointestinální potíže, nauzea, zvracení a další – viz výše [9].
Klinické projevy mohou vznikat časně již v prvních týdnech a měsících po operaci (např. nedostatek thiaminu), ale také pozdně – po letech či desítkách let (např. nedostatek vitaminu B12, nedostatek mědi).
Z polyneuropatií se vyskytují neuropatie tenkých vláken, axonální i demyelinizační polyneuropatie či polyradikuloneuropatie. Pacienti mívají silné neuropatické bolesti, velký váhový úbytek a vícečetné nutriční defekty [10]. Neuropatii tenkých vláken lze laboratorně potvrdit vyšetřením termického prahu nebo kožní biopsií. Axonální neuropatie lze potvrdit elektromyograficky nálezem abnormní spontánní aktivity a změnou tvaru a velikosti akčních potenciálů. Demyelinizační neuropatie jsou charakterizovány zpomalením rychlosti vedení motorických i senzitivních vláken, prodloužením distální motorické latence a prodloužením latencí pozdních odpovědí.
Příčinou postižení nervového systému je zřejmě nedostatek některých živin, vitaminů, minerálů a stopových prvků. Vzhledem k tomu, že suplementace těchto substancí však nevede vždy k odeznění příznaků, předpokládá se ještě podíl jiných mechanizmů – imunitních, zánětlivých, infekčních a genetických [10].
Mohou se vyskytovat i encefalopatie, myelopatie a optická neuritida [6]. Encefalopatie mohou být různého typu a rozsahu včetně Wernickeovy encefalopatie, poruch sluchu, nystagmu, parkinsonského syndromu [11 – 13].
Nejzávažnější bývají myelopatie; příznaky se objevují asi po 10 letech po operaci. Encefalopatie a polyradikuloneuropatie bývají spíše časnými, akutními postiženími [4].
Může také dojít k demineralizaci kostí pro nedostatek vitaminu D, ztrátě vlasů pro nedostatek zinku nebo hemeralopie pro chybění vitaminu A. Pečlivé monitorování nutrice je nutné po bariatrických operacích zvláště u těhotných. Chybění určitých látek je třeba suplementovat [14].
Laboratorní testy
U nemocných po bariatrických operacích, u kterých se vyvine polyneuropatie, se doporučuje sledovat hladiny vitaminů (A, B, C, D, K a E) a stopových prvků (Fe, Zn, Cu, Se, Mg), metylmalonové kyseliny (zvýšená hladina má vysokou pozitivitu u nedostatku vitaminu B12, ale nízkou specifitu) a homocysteinu (zvýšená hladina svědčí pro nedostatek vitaminu B6, B12 a kyseliny listové) každých šest měsíců. Nicméně u některých polyneuropatií se žádný deficit nenalezne. Avšak i u těchto nemocných může vitaminová suplementace pomoci, protože ještě přesně nevíme, jak nutriční stav ovlivňuje periferní nervový systém.
Akutní stav výživy je testován stanovením hladiny tranthyretinu (TTR). Jde o transportní protein v séru a mozkomíšním moku pro retinol a thyroxin. Chová se jako protein rychlého metabolizmu (dříve označovaný jako prealbumin). V poslední době se používá jako protein k hodnocení výživy akutní fáze nutričního stavu u různých chorob, protože obsahuje čtyři tryptofany v tetrameru proteinu a jeho plazmový poločas je 1,9 dne. Je zajímavé, že divoký typ proteinu a jeho mutovaná forma se stávají prekurzorem proteinu amyloidních fibril u senilní systémové amyloidózy (SSA) a familiární amyloidní polyneuropatie (FAP) [15].
Vzhledem k tomu, že z klinických projevů převažují převážně senzorická polyneuropatie, mononeuropatie a radikuloplexová neuropatie, je indikováno EMG vyšetření. Výjimečně se provádí biopsie surálního nervu, kde se prokazuje význačná axonální degenerace a perivaskulární zánět. Může být přítomen subperineurální otok nebo zánět, který by mohl svědčit pro podíl autoimunitních dějů při rozvoji polyneuropatie. Převážná část změn však odpovídá neuropatii při čistém nedostatku thiaminu [7,16].
Terapie
Doporučuje se podávání multivitaminů, Fe, vitaminu D, acidum folicum, vitaminu E, Ca citrátu a vitaminu B12. Thiaminu se doporučuje aplikovat 100 mg alespoň po dobu jednoho roku a jinak úprava deficitu, zjištěného při laboratorních testech. Někteří autoři doporučují podávání zinku, ale exogenní Zn může narušovat vstřebávání mědi.
Suplementace nedostatečné výživy obvykle vede ke zlepšení klinických symptomů, ale občas stav vyžaduje chirurgickou revizi [10].
V léčbě nutričních postižení nervového systému se zdůrazňuje zvláště podávání vitaminu E. V jedné studii s 96 nemocnými byla zjištěna u 20 nemocných snížená hladina vitaminu E a z nich 10 mělo neurologické problémy – polyneuropatii a ataxii končetin a trupu. V průběhu doby se zvyšoval počet nemocných s nízkou hladinou, a ta se prohlubovala. Tento vztah byl výraznější po totální gastrektomii než po subtotální. U těchto 10 nemocných se podával vitamin E, jehož hladina se normalizovala u devíti a u osmi se zlepšil klinický stav. Podávání p.o. vitaminu E je třeba 300 mg a více/ den, aby se dosáhlo normálních sérových hodnot [17].
V jedné studii s 26 nemocnými s různým postižením nervového systému (encefalopatie, myelopatie, polyneuropatie, polyradikuloneuropatie) mimo hladinu vitaminu B12 a Cu2+ nebyly zjištěny jiné specifické nutriční insuficience. Všichni pacienti měli mnohočetné nutriční nedostatky, ale jejich korekce nevedla k dramatickým efektům. Nejlepšího výsledku bylo dosaženo u jednoho pacienta, u kterého se podařilo chirurgickou revizí částečně obnovit operací sníženou resorpční kapacitu jejuna [4].
Jak léčba nemocných po bariatrických operacích probíhá v praxi, ukazuje dotazníková akce – u 109 chirurgů (Roux ‑ en ‑ Y žaludeční bypass, RYGB, nebo biliopankreatických diverzích, BPD) pro patologickou obezitu. Po RYGB 96 % z nich dávají multivitaminy, 63 % železo, 49 % vitamin B12, po BPD 97 % dává kalcium, 67 % vitaminy rozpustné v tucích, 21 % proteiny. Obvykle sledují krevní obraz, hladinu železa a vitaminu B12. Z patologických nálezů po BPD: 26 % nižší Fe, 11 % vitamin B12, 21 % má anémii, 18 % hypoproteinemii, 16 % nižší kalcium a v 6 % nedostatek vitaminů rozpustných v tucích, což je méně, než se udává v literatuře. Většina chirurgů chrání své pacienty před rozvojem metabolických poruch [18].
Prevence
Doporučuje se intenzivní nutriční režim před operací i po ní. Pokud jsou nemocní vedeni v tomto režimu, komplikace (především polyneuropatie) se objevují méně často, zvláště senzitivní polyneuropatie, než u skupiny nemocných před zavedením tohoto režimu [19].
Autor deklaruje, že v souvislosti s předmětem studie nemá žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
prof. MUDr. Zdeněk Kadaňka, CSc.
Neurologická klinika
LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: zkadan@fnbrno.cz
Přijato k recenzi: 18. 7. 2013
Přijato do tisku: 21. 1. 2014
Sources
1. Vest AR, Heneghan HM, Aqarwal S, Schauer PR, Young JB. Bariatric surgery and cardiovascular outcomes: a systematic review. Heart 2012; 98(24): 1763 – 1777. doi: 10.1136/ heartjnl ‑ 2012 – 301778.
2. Sjöström L, Peltonen M, Jacobson P, Sjöström CD,Karason K, Wedel H et al. Bariatric surgery and long‑term cardiovaskular events. JAMA 2012; 307(1): 56 – 65. doi: 10.1001/ jama.2011.1914.
3. Kasalický M. Laparoskopické bariatrické operace. Endoskopie 2009; 18(1): 22.
4. Juhasz ‑ Pocsine K, Rudnicki SA, Archer RL, Harik SI.Neurologic complications of gastric bypass surgery for morbid obesity. Neurology 2007; 68(21): 1843 – 1850.
5. American Society for Bariatric Surgery. Longitudinal Assessment of Bariatric Surgery (LABS) [online] Available from URL: http:/ / www.win.niddk.nih.gov/ publications/ labs.htm.
6. Pigeyre M, Seguy D, Arnalsteen L, Pattou F, Romon M. Laparoscopic gastric bypass complicated by portal venous thrombosis and severe neurological complications. Obes Surg 2008; 18(9): 1203 – 1207. doi: 10.1007/ s11695 - 008 - 9467 - 1.
7. Thaisetthawatkul P, Collazo ‑ Clavell ML, Sarr MG, Norell JE, Dyck PJ. A controlled study of peripheral neuropathy after bariatric surgery. Neurology 2004; 63(8): 1462 – 1470.
8. Chakravartty S, Sarma DR, Patel AG. Rhabdomyolysis in bariatric surgery: a systematic review. Obes Surg 2013; 23(8): 1333 – 1340. doi: 10.1007/ s11695-013 - 0913 - 3.
9. DiNardo MM, Korytkowski MT, Siminerio LS. The importance of normoglycemia in critically ill patients. Crit Care Nurs Q 2004; 27(2): 126 – 134.
10. Philippi N, Vinzio S, Collongues N, Vix M, Boehm N,Tranchant C et al. Peripheral neuropathies after bariatric surgery. Rev Neurol (Paris) 2011; 167(8 – 9): 607 – 614. doi: 10.1016/ j.neurol.2011.01.011.
11. Carvajal T, Franco DL, Martínez A, Peña IM. Wernicke’s encephalopathy and polyneuropathy associated with vitamin B complex deficiency after a bariatric surgery. Biomedica 2012; 32(4): 474 – 484. doi: 10.1590/ S0120 - 41572012000400002.
12. Jethava A, Dasanu CA. Acute Wernicke encephalopathy and sensorineural hearing loss complicating bariatric surgery. Conn Med 2012; 76(10): 603 – 605.
13. Ba F, Siddiqi ZA. Neurologic complications of bariatric surgery. Rev Neurol Dis 2010; 7(4): 119 – 124.
14. Folope V, Coëffier M, Déchelotte P. Nutritional deficiencies associated with bariatric surgery. Gastroenterol Clin Biol 2007; 31(4): 369 – 371.
15. Ando Y. Transthyretin – its function and pathogenesis. Rinsho Byori 2006; 54(5): 497 – 502.
16. Koike H, Iijima M, Mori K, Hattori N, Ito H, Hirayama M et al. Postgastrectomy polyneuropathy with thiamine deficiency is identical to beriberi neuropathy. Nutrition 2004; 20(11 – 12): 961 – 966.
17. Ueda N, Suzuki Y, Rino Y, Takahashi T, Imada T,Takanashi Y et al. Correlation between neurological dysfunction with vitamin E deficiency and gastrectomy. J Neurol Sci 2009; 287(1 – 2): 216 – 220. doi: 10.1016/ j.jns.2009.07.020.
18. Brolin RE, Leung M. Survey of vitamin and mineral supplementation after gastric bypass and biliopancreatic diversion for morbid obesity. Obes Surg 1999; 9(2): 150 – 154.
19. Thaisetthawatkul P, Collazo ‑ Clavell ML, Sarr MG, Norell JE, Dyck PJ. Good nutritional control may prevent polyneuropathy after bariatric surgery. Muscle Nerve 2010; 42(5): 709 – 714. doi: 10.1002/ mus.21802.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2014 Issue 4-
All articles in this issue
- Vyšetření senzitivity
- Postižení nervového systému z nutriční nedostatečnosti po bariatrických operacích
- Genetická variabilita u poruchy pozornosti s hyperaktivitou (ADHD)
- Anaplastické oligodendrogliomy – nadešel čas pro personalizovanou medicínu?
- Přínos opakování nepotvrzujícího testu mnohočetné latence usnutí (MSLT) pro stanovení diagnózy narkolepsie
- Rozdíly v postižení prostorové orientace u demencí neurodegenerativní etiologie
- Hodnocení písma u pacientů s Parkinsonovou nemocí
- AMETYST – observační studie fáze 4 sledující vliv intramuskulárně podávaného interferonu beta‑1a u pacientů s klinicky izolovaným syndromem/ klinicky definitivní roztroušenou sklerózou
- Dědičné ulceromutilující senzitivní neuropatie – klinická, elektrofyziologická a molekulárně genetická studie tří rodin
- Limity zkoušky verbální fluence v diferenciální diagnostice neurologických onemocnění
- Validace dotazníkové sady pro diagnostiku syndromu neklidných nohou v populaci českých těhotných žen
- Nálezy v mozkomíšním moku u dětí s akutním paretickým postižením
- Dlouhodobé sledování kognitivních, emočních a behaviorálních změn u pacientky s roztroušenou sklerózou – kazuistika
- Spinální arteriovenózní malformace – dvě kazuistiky
- Totální avulze bulbu kombinovaná s poraněním chiazmatu – kazuistika
- Prospektivní paměť a její vyšetření – validace Testu paměti pro záměry
- Význam (CA)n repetitivní sekvence genu pro beta‑3 podjednotku GABA(A) receptoru při manifestaci tinnitu
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Vyšetření senzitivity
- Genetická variabilita u poruchy pozornosti s hyperaktivitou (ADHD)
- Spinální arteriovenózní malformace – dvě kazuistiky
- Přínos opakování nepotvrzujícího testu mnohočetné latence usnutí (MSLT) pro stanovení diagnózy narkolepsie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

