-
Medical journals
- Career
Kdo káže vodu a pije víno – Kardiovaskulární riziko v medicínské populaci v projektu
Authors: V. Musil 1; J. Špinar 1; Z. Pozdíšek 1; O. Ludka 1; P. Lokaj 1; M. Felšöci 1; M. Plachý 2; P. Balcárková 3; E. Janoušová 4; Jiří Jarkovský 4; T. Pavlík 4; D. Schwarz 4; L. Dušek 4
Authors‘ workplace: Interní kardiologická klinika, FN a LF MU Brno 1; II. interní klinika, FN u svaté Anny Brno a LF MU Brno 2; I. kardio-angiologická klinika, FN u svaté Anny Brno a LF MU Brno 3; Institut biostatistiky a analýz, LF MU Brno 4
Published in: Kardiol Rev Int Med 2009, 11(4): 204-208
Category: Notice
Overview
Cíl:
Zhodnotit výskyt kardiovaskulárního rizika a metabolického syndromu v populaci lékařů, středního zdravotnického personálu a dalších zdravotnických pracovníků.Soubor:
1 176 respondentů vyšetřených v průběhu konání sjezdů České kardiologické společnosti, Společnosti pro hypertenzi a Společnosti JEP v letech 2007 a 2008.Výsledky:
Anamnesticky byla přítomna v 11,6 % hypertenze, ve 2,3 % diabetes mellitus nebo porucha glukózové tolerance. Ideální váhu mělo 60,4 % respondentů, hypercholesterolemii 28,6 %, hypertriglyceridemii 27,7 %. Optimální či normální systolický tlak mělo necelých 40 % respondentů. Průměrná hodnota glukózy byla 5,29 ± 1,0 mmol/l, celkového cholesterolu 4,99 ± 1,27 mmol/, HDL‑cholesterolu 1,39 ± 0,45 mmol/l, LDL‑cholesterolu 3,68 ± 1,19 mmol/l, triglyceridů 1,52 ± 1,02 mmol/l. U respondentů léčených pro HPLP bylo dosaženo cílových hodnot celkového cholesterolu (dle guidelines ČKS) u 51,7 % mužů a u 35,1 % žen. Vysoké kardiovaskulární riziko bylo zjištěno u 86 osob (7,3 %). Vysoké kardiovaskulární riziko v 60 letech bylo zjištěno u 233 osob (19,8 %). Kritéria metabolického syndromu dle IDF 2005 splnilo 306 (26,0 %) respondentů.Závěr:
Vysoké kardiovaskulární riziko bylo vypočteno u 7,3 % osob, vysoké kardiovaskulární riziko v 60 letech pak u téměř 20 % osob. V souboru nebyl shledán statisticky významný rozdíl mezi lékaři a nelékaři.Klíčová slova:
heart score – metabolický syndrom – kardiovaskulární rizikoÚvod
Kardiovaskulární onemocnění (KVO) patří v Evropě k hlavním příčinám úmrtí, hospitalizace a invalidity osob středního a vyššího věku [1–2]. V roce 2006 zemřelo v České Republice na KVO 46% mužů a 52% žen a je pozorovatelný sestupný trend [3]. Tento postupný pokles standardizované úmrtnosti na KVO pozorujeme v zemích západní Evropy již od druhé poloviny 20. století a dle mnoha prací se na něm podílí nejen zlepšení zdravotní a léčebné péče, ale i zlepšení socioekonomických faktorů a rizikového profilu populace. I přes tento příznivý trend je prevalence rizikových faktorů KVO v České republice nadále vysoká a zejména u vysoce rizikových jedinců lze jejich dalším ovlivněním dosáhnout snížení morbidity i mortality [4]. Mezi základní ovlivnitelné rizikové faktory (RF) KVO patří dyslipidemie a to nejen samotné zvýšení celkového a LDL cholesterolu, ale i hypertriglyceridemie a nízký HDL cholesterol, kouření a vysoký krevní tlak (hypertenze – HT) [5–7]. Významným samostatným rizikovým faktorem KVO je také diabetes mellitus (DM). Velmi častá je pak akumulace jednotlivých RF (hyperlipoproteinemie, diabetes melitus (DM) 2. typu/inzulinová rezistence, HT a obezita) nazývaná komplexně metabolický syndrom (MS) [1,8]. Jeho výskyt v populaci se odhaduje (v závislosti na věku a použitých kritériích) mezi 20–30% [9]. Poslední z rozsáhlých studií, které mimo jiné hodnotí prevalenci rizikových faktorů v evropské populaci po infarktu myokardu, je studie EUROASPIRE III [10–11]. Studie zahrnuje celkem 13 935 probandů z 22 evropských zemí průměrného věku 61 ± 10 let a přináší nelichotivé výsledky o výskytu jednotlivých rizikových faktorů KVO v evropské populaci nemocných osob. Prevalence kouření je 17,2% (přičemž vyšší prevalence je u mladší populace < 50 let), nadváhou trpí 81,8%, obezitou pak 35,3% osob, u více než třetiny osob byly zjištěny snížená plazmatická hladina HDL cholesterolu a zvýšené hodnoty triglyceridů, zvýšená hladina celkového cholesterolu pak byla dokumentována u více než poloviny osob. V České republice výsledky odpovídají evropskému průměru nebo jsou lehce nadprůměrné. Data do této studie dodala Fakultní nemocnice v Plzni a IKEM Praha. Současná doporučení primární prevence KVO zdůrazňují potřebu včasného zásahu na podkladě individuálního rizika [6–7,12]. K jeho zhodnocení v klinické praxi je dle doporučení European Society of Cardiology (ESC) a European Society of Hypertension (ESH) vhodné užít systému odhadu rizika Heart SCORE (Systematic COronary Risk Evaluation) [6–7,13]. Jedná se o projekt založený na datech z 12 Evropských kohortových studií, zahrnující 205 178 jedinců sledovaných v letech 1970 až 1988. Tabulky rizika Heart SCORE jsou primárně určeny k usnadnění odhadu rizika u zdánlivě zdravých osob. Jedince, kteří již prodělali akutní kardiovaskulární příhodu, řadíme do skupiny s vysokým rizikem, u které je již nutno zahájit intenzivní terapii. Projekt SCORE odhaduje desetileté riziko první kardiovaskulární příhody, jako jsou akutní infarkt myokardu (AIM), cévní mozková příhoda (CMP), aneuryzma aorty a jiné. Většina ostatních projektů zahrnuje pouze odhad rizika vzniku AIM. Dle doporučení z roku 2007 patří do vysokého rizika každý s desetiletým rizikem kardiovaskulární příhody nad 5% (hodnoceno dle projektu SCORE). Většina prací studujících prevalenci rizikových faktorů a kardiovaskulární riziko se týkala běžné populace a v závislosti na použitých vstupních kritériích je vysoké kardiovaskulární riziko odhadováno v české populaci u 11% žen a 26% mužů.
Položili jsme si tedy otázku, jakého kardiovaskulárního rizika dosahuje odborná veřejnost pracující nebo mající vztah ke zdravotnictví.
Soubor a metodika
Soubor tvoří 1 176 respondentů (809 žen a 365 mužů) průměrného věku 41 let, kteří se zúčastnili výročních sjezdů České kardiologické společnosti (ČKS), České společnosti pro hypertenzi (ČSH) a České internistické společnosti (ČIS) v průběhu let 2007 a 2008. Soubor byl dále rozdělen dle vzdělání na lékaře, střední zdravotnický personál (SZP) a ostatní (farmaceuté, reprezentanti farmaceutických firem, …). U každého respondenta jsme pátrali po základních rizikových faktorech ischemické choroby srdeční. Anamnesticky jsme zjišťovali kouření cigaret, přítomnost diabetes mellitus či poruchy glukózové tolerance a hyperlipoproteinemie. Každému respondentovi byl změřen krevní tlak po 5 min sezení pomocí automatického tlakoměru OMRON M3 Intellisense, byla změřena aktuální váha, výška, obvod pasu a boků a kalkulována aktuální hodnota BMI. Dále byl proveden odběr venózní krve a stanovena plazmatická hladina glukózy, celkového cholesterolu, triglyceridů, HDL cholesterolu a kyseliny močové. Laboratorní vyšetření venózní krve bylo provedeno pomocí biochemického analyzátoru CR3000 RC firmy DOT Diagnostics. Vzhledem k uspořádání projektu nebylo možné striktně naplnit doporučení České diabetologické společnosti. Této skutečnosti jsme si plně vědomi, a proto bylo z původně plánovaného hodnocení glykemie u diabetiků upuštěno, dále jsme si vědomi i vlivu glykemie na hodnocení přítomnosti metabolického syndromu a v důsledku toho i mírného nadhodnocení jeho prevalence v našem souboru. Z provedených vyšetření jsme každému respondentovi stanovili kardiovaskulární riziko dle projektu Hearth SCORE pro vysokorizikové oblasti Evropy a zhodnotili výskyt metabolického syndromu dle doporučení International Diabetes Federation z roku 2005. U respondentů s hyperlipoproteinemií jsme hodnotili cílové hodnoty cholesterolu, HDL cholesterolu, LDL cholesterolu a triglyceridů při zavedené terapii.
Statistické zpracování
Jednotlivé výsledky byly dále zpracovány pomocí základních statistických popisů, u hodnot tlaku krve bylo provedeno srovnání pomocí t testu, ANOVA testu a Tukey post hoc testu.
Výsledky
Během roku 2007 a 2008 bylo vyšetřeno na jednotlivých sjezdech celkem 1 249 osob. Z nich bylo 1 176 statisticky hodnocených záznamů. Celkem 73 záznamů bylo vyřazeno pro duplicitu nebo pro již přítomné vysoké kardiovaskulární riziko (osoby s již prodělanou kardiovaskulární příhodou). Jeden záznam byl vyřazen pro nedostatečně vyplněná data.
Pohlaví a věk
Mezi respondenty převažují ženy – 69,0% (811) oproti mužům – 31,0% (365). Lékaři jsou zastoupeni 29,3% (345), pracovníci středního zdravotnického personálu tvoří 21,4% (252) a ostatní pracovníci pak 49,3% (579). Průměrný věk souboru je 41 ± 14 let. Skupina lékařů byla v průměru o 10 let starší než respondenti ostatních kategorií.
Kouření
Prevalence kouření v našem souboru je 17,9% (210), což odpovídá celorepublikovému průměru. Ženy však přiznávaly abúzus překvapivě více než muži (20,7%, resp. 11,5%). Mezi lékaři přiznalo abúzus nikotinu statisticky významně méně respondentů než ve skupině nelékařů (8,7%, resp. 21,9%) (p < 0,001).
BMI a obezita
Průměrná výška v souboru je 172 ± 9cm, průměrná váha 72 ± 15kg. 0bvod pasu v průměru činí 84 ± 13cm, obvod boků pak 102 ± 9cm. Průměrný BMI je v našem souboru 24,3 ± 4,1kg/m2, tedy asi o 5kg/m2 nižší, než je republikový průměr. Respondentů s ideální váhou dle BMI je v souboru 60,4%, nadváhou trpí více než čtvrtina respondentů a obezitou 8,3% (tab. 1). Tedy výrazně méně, než je prevalence obezity v ČR. Ideální váhu má téměř o 30% více žen než mužů, procento respondentů s nadváhou roste s věkem a ve věkové kategorii nad 60 let je nadváha přítomna u 41,7% respondentů. Při hodnocení dle obvodu pasu (dle IDF 2005) má obezitu 50,7% mužů a 39,3% žen.
Table 1. Rozložení souboru podle Body Mass Indexu. 
Krevní tlak a terapie hypertenze
Průměrné hodnoty krevního tlaku byly 135 ± 16 mmHg pro systolický a 81 ± 10 mmHg pro diastolický tlak krve. Zastoupení jednotlivých kategorií krevního tlaku uvádíme v obr. 1. U systolického tlaku je v kategoriích optimálního a normálního tlaku u jen asi 40% respondentů. U diastolického tlaku je to 61,1% respondentů, přičemž u lékařů je méně respondentů s optimálním a normálním tlakem než u ostatních kategorií vzdělání (< 0,001). Hodnoty systolického i diastolického tlaku se statisticky významně liší podle pohlaví (p < 0,001), přičemž ženy mají nižší hodnoty systolického i diastolického tlaku. Anamnesticky byla přiznána hypertenze 11,6% (136) respondentů. Nezjistili jsme rozdíly ve výskytu hypertenze u žen lékařek a nelékařek, muži lékaři starší 60 let měli méně často hypertenzi než stejně staří muži nelékaři.
Image 1. Rozložení souboru podle hodnot krevního tlaku. 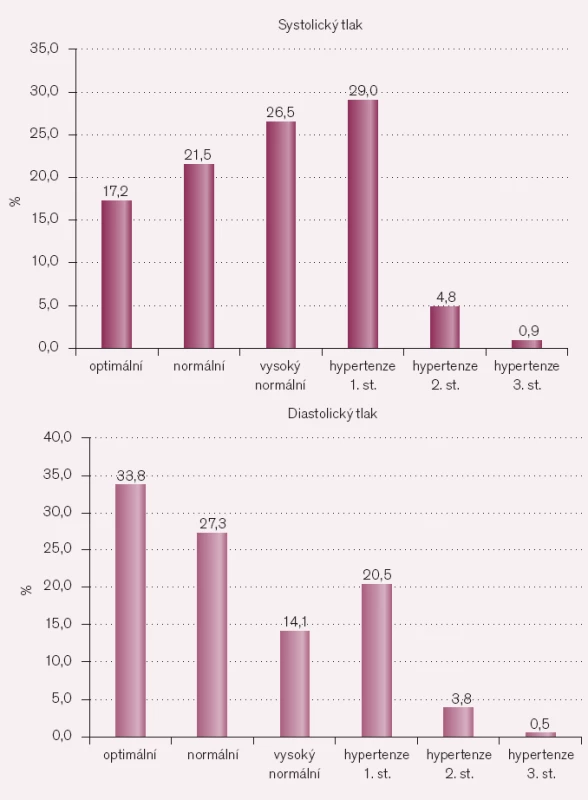
Anamnesticky získaná data o farmakoterapii hypertenze ukazují, že ve 40,4% jsou užívané ACE inhibitory, 22,8% respondentů užívá ABR, 22,1% pak CAA, BB jsou užívány u 25,7% léčených hypertoniků a diuretika pak v necelých 18%. Kombinační terapii užívá 15,7% dotázaných hypertoniků. Celých 15% hypertoniků neužívá žádnou medikaci a udali, že nedodržují žádná režimová opatření.
Biochemické parametry
Průměrná hodnota plazmatické hladiny cholesterolu byla 4,91 mmol/l u mužů a 5,03 mmol/l u žen, HDL cholesterolu 1,17 mmol/l u mužů a 1,49 mmol/l u žen, LDL cholesterolu 3,54 mmol/l u mužů, resp. 3,75 mmol/l u žen. Triglyceridy byly v průměru 1,86 mmol/l u mužů a 1,37 mmol/l u žen. Kompletní přehled biochemických parametrů uvádíme v tab. 2.
Table 2. Biochemické parametry. 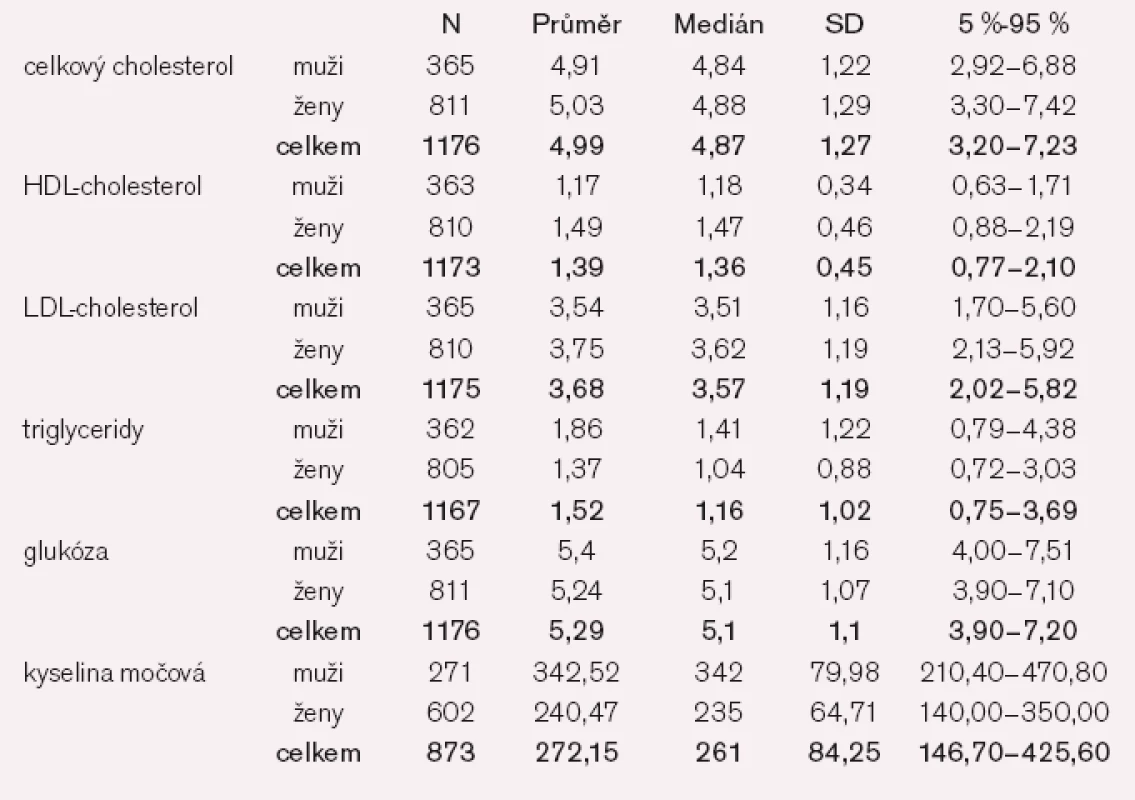
Hyperlipoproteinemie
Hypercholesterolemii jsme naměřili u více než jedné čtvrtiny respondentů a neshledali jsme rozdíl mezi procentem respondentů mimo normu v závislosti na vzdělání. V celém souboru bylo celkem 14,2% (167) respondentů s diagnostikovanou hyperlipoproteinemií (HLP). Z nich 39,5% (66) užívalo některé z hypolipidemik. V 66,6% (44) byly užívány statiny, ve 10,6% (7) fibráty. 3% (2) respondentů s HLP užívalo kombinační terapii. Pravidelné dodržování dietních opatření uvedlo 19,7% (13) respondentů s HLP.
Kardiovaskulární riziko
Vysoké současné kardiovaskulární riziko (≥ 5%) dle systému SCORE pro vysoce rizikové oblasti Evropy bylo zjištěno u 7,3% (86 osob). Vysoké kardiovaskulární riziko v 60 letech bylo odhadnuto u 19,8% respondentů (233). Vysoké kardiovaskulární riziko má 16,7% mužů a 3,1% žen, tento rozdíl byl statisticky významný. Po adjustaci na věk nebyl rozdíl mezi lékaři a nelékaři.
Metabolický syndrom
Metabolický syndrom podle definice z roku 1988 (WHO – Světová zdravotnická organizace) mělo pouze 1,5% respondentů, podle definice z roku 2001 (NCEP ATP III – panel expertů) pak 19,5% respondentů a podle definice z roku 2005 (IDF – Mezinárodní diabetologická federace) 26,0% respondentů. Změna definice tedy výrazně mění počet nemocných s metabolickým syndromem a srovnávat výsledky se staršími pracemi, kde jsou použity starší kritéria metabolického syndromu, je velmi obtížné.
Diskuze
Kardiovaskulární onemocnění patří stále na přední místa v příčinách úmrtí v ČR. V roce 2006 byla úmrtnost na kardiovaskulární onemocnění v ČR 52 560 případů na 100 000 obyvatel [3]. Jejich včasná prevence a léčba je proto nedílnou součástí lékařské péče [14]. Kromě neovlivnitelných rizikových faktorů, jako jsou věk, pohlaví, genetické predispozice, existuje řada faktorů ovlivnitelných. Vedle vynikajících výsledků výzkumu a farmakoterapie KVO, pozorovaných v posledních letech, můžeme pozorovat i výrazný trend k jednostrannému nadhodnocování účinku farmakoterapie a opomíjení dalších rizikových faktorů. Důraz na dodržování zásad zdravé výživy, nekouření a dostatečnou pohybovou aktivitu by měly být naprostou prioritou ve vztahu lékaře a pacienta [2]. Položili jsme si otázku, jak jde lékařská veřejnost příkladem nebo zda sami „kážeme vodu a pijeme víno“. V našem souboru jsme se zaměřili na posouzení ovlivnitelných rizikových faktorů. Hodnocení výsledků ztěžuje jak nízký průměrný věk a převaha žen v souboru, tak i určitá selekce rizikové populace, zapříčiněná nezájmem (zejména rizikových osob) o zhodnocení kardiovaskulárního rizika. Z celkového počtu 1 176 záznamů 17,9% respondentů kouří. Lékařů kouří statisticky významně méně než nelékařů a mezi kuřáky jsou více zastoupeny ženy než muži. Prevalence kouření odpovídá jak republikovému, tak evropskému průměru. Překvapivé větší zastoupení žen kuřaček je dáno jak věkovým průměrem (vyšší výskyt kuřáctví v mladších věkových skupinách), tak i větším počtem žen nelékařek. Příznivé výsledky jsme shledali v případě obezity. Prevalence nadváhy (hodnoceno dle BMI) je ve srovnání s daty studie EUROASPIRE III (nemocní po IM) asi poloviční, obezita je pak přítomna jen asi u 10% osob, tedy výrazně méně než je běžné v české populaci [11]. Tento fakt vysvětlujeme věkovým průměrem souboru a také výraznou převahou žen, u nichž je obecně menší prevalence obezity.
Image 2. Český internistický kongres 2008. 
Mezi respondenty bylo anamnesticky 11,6% hypertoniků. Optimální či normální systolický tlak má téměř 40% respondentů, optimální či normální diastolický tlak 61,1% respondentů. Hodnoty systolického i diastolického tlaku rostou se zvyšujícím se věkem. To je možnou příčinou, proč mají muži v souboru vyšší hodnoty systolického a diastolického tlaku – z důvodu vyššího věkového průměru než ženy. Obdobně to platí i u lékařů, kteří mají vyšší věkový průměr než ostatní kategorie vzdělání a mají i vyšší hodnoty systolického a diastolického tlaku. Ve skupině hypertoniků je v terapii nejvíce užívaná monoterapie, ACE inhibitory a také betablokátory. Kombinační terapie je zastoupena cca 4%. Alarmující je zjištění, že 15% respondentů s diagnostikovanou hypertenzí neužívá pravidelně žádnou terapii či nedodržuje režimová opatření. Na vyšším výskytu hypertoniků ve skupině nelékařů starších 60 let oproti lékařům se může podílet nepřiznání hypertenze v anamnéze u starších lékařů, spíše než neznalost svého tlaku. U nehypertoniků byl průměrný TKs 132 ± 16 mmHg, průměrný TKd pak 81 ± 10 mmHg. Vzhledem k podmínkám měření, které nemohly zcela naplnit podmínky dle doporučení, se jedná o velmi uspokojivé hodnoty [7]. Obdobně uspokojivé jsou i hodnoty naměřené glukózy v séru, i přes nedodržení lačnosti před odběrem. U pacientů s diabetes mellitus/PGT byla glykemie větší než 10 mmol/l naměřena pouze ve dvou případech (7,4%). Počet osob s DM byl však pro statistické zpracování nedostatečný. Výsledky vyšetření lipidového spektra odpovídají průměrům v české populaci a nenalezli jsme statisticky významný rozdíl v dyslipidemii u mužů či žen či mezi lékaři a nelékaři. Vysoké kardiovaskulární riziko má jen 7,3% (86) respondentů. Vyšší kardiovaskulární riziko je přítomno u mužů než u žen, je však nižší, než jsou údaje uváděné pro českou populaci. Vysoké kardiovaskulární riziko v 60 letech jsme nalezli u 19,8% (233) respondentů. Výsledky opět odpovídají průměrům udávaným v české populaci. Vysoké kardiovaskulární riziko jsme nalezli častěji u muži než u žen a u lékařů než nelékařů. Pravděpodobnou příčinou je vyšší věkový průměr mužů oproti ženám a vyšší věkový průměr lékařů oproti ostatním kategoriím vzdělání. Při adjustaci na věk jsme již neshledali statisticky významný rozdíl v zastoupení vysokého kardiovaskulárního rizika. Vysoké kardiovaskulární riziko v 60 letech je častější u mužů než u žen, což však již vyplývá z výpočtu kardiologického rizika.
Podobná šetření provedli Cífková et al u náhodného vzorku populace v šesti, resp. devíti okresech [15]. Tyto studie jsou známy pod názvem MONICA a poslední sledování proběhlo ve stejných letech jako naše práce, tedy v letech 2007–2008 a výsledky byly předneseny na kongrese České internistické společnosti v Praze v září 2009. Metabolický syndrom se vyskytoval u 32,5% mužů a 21,4% žen, tedy mnohem častěji než u našeho souboru. Průměrný krevní tlak byl o 5–10 mmHg vyšší ve studiích MONICA.
Image 3. Český kardiologický kongres 2007. 
Rosolová et al ve stejné době (2007–2008) vyšetřili 543 obyvatel vesnické populace ve čtyřech různých regionech [16]. Průměrný věk byl 55 let u mužů a 54 let u žen. V tomto souboru kouřilo 27% mužů a 9% žen, průměrný cholesterol byl 4,95 mmol/l u mužů a 5,0 mmol/l u žen, anamnézu hypertenze mělo 35% mužů a 24% žen a průměrný krevní tlak byl 148/86 mmHg. Metabolický syndrom byl nalezen u 49% mužů a 38% žen. Průměrné hodnoty lipidů se tedy mezi venkovskou populací a zdravotníky neliší, zdravotníci měli významně nižší krevní tlak a muži méně kouří cigarety. Naopak ženy – především SZP, reprezentantky firem a hostesky – kouřily mnohem více než venkovské ženy.
Data ze Spojených států Amerických z roku 2002 udávají výskyt metabolického syndromu u 21,8% mužů a u 23,7% žen, ve věku 20–29 let však pouze u 6,7%, naopak 43,5%, resp. 42,0% ve věku 60–69 [9]. Tato data opět svědčí o vyšším výskytu metabolického syndromu u obyvatel Ameriky než u českých zdravotníků.
V letech 2005–208 jsme vyšetřili 14 539 obyvatel České republiky v nákupních centrech [17]. Průměrný cholesterol byl 4,91 mmol/l u mužů a 5,0 mmol/l u žen. Musíme tedy konstatovat, že čeští zdravotníci představují v hodnotách lipidů naprostý průměr republiky a nijak z něj nevybočují ani negativně, ani pozitivně.
Závěr
Vysoké kardiovaskulární riziko bylo zjištěno u 7,3% probandů, vysoké kardiovaskulární riziko v 60 letech pak u téměř 20% osob. V souboru nebyl shledán statisticky významný rozdíl mezi lékaři a nelékaři, stejně jako v ostatních hodnocených parametrech, jejichž hodnoty jsou v průměru srovnatelné (lipidy) či nižší (krevní tlak), než jaké jsou uváděny pro běžnou populaci. Příznivé je zastoupení nadváhy a obezity dle BMI, kde jsme shledali výrazně nižší hodnoty, než je běžně udáváno. Tento rozdíl je ale částečně zapříčiněn věkovým profilem souboru a většinovým zastoupením mladých žen. I přes limitace naší práce, dané jak charakterem souboru, tak limitacemi měření, lze na závěr konstatovat, že odborná veřejnost nejen káže vodu, ale snaží se ji i pít.
Doručeno do redakce 18. 9. 2009
Přijato po recenzi 27. 11. 2009
MUDr. Viktor Musil1
prof. MUDr. Jindřich Špinar, CSc.1
MUDr. Zbyněk Pozdíšek1
MUDr. Ondřej Ludka, Ph.D.1
MUDr. Petr Lokaj1
MUDr. Marián Felšöci1
MUDr. Martin Plachý2
MUDr. Pavla Balcárková3
Bc. Eva Janoušová4
RNDr. Jiří Jarkovský, Ph.D.4
RNDr. Tomáš Pavlík4
Ing. Daniel Schwarz, Ph.D.4
doc. RNDr. Ladislav Dušek, Ph.D.4
1 Interní kardiologická klinika, FN a LF MU Brno
2 II. interní klinika, FN u svaté Anny Brno a LF MU Brno
3 I. kardio-angiologická klinika, FN u svaté Anny Brno a LF MU Brno
4 Institut biostatistiky a analýz, LF MU Brno
vmusil@fnbrno.cz
Sources
1. Alberti KG, Zimmet P, Shaw J. Metabolic syndrome – a new world‑wide definition. A Consensus Statement from the International Diabetes Federation. Diabet Med 2006; 23 : 469–480.
2. Špinar J, Vítovec J et al. Ischemická choroba srdeční. 1. vyd. Praha: Grada Publishing 2003.
3. Statistická ročenka ČR 2007. Praha: Český statistický úřad 2007.
4. Mayer O jr, Šimon J, Galovcová M et al. Úroveň sekundární prevence ischemické choroby srdeční u českách pacienců ve studii EUROASPIRE III. Cor Vasa 2008; 50 : 156–162.
5. Task Force Members 2007 Guidelines for the Management of Arterial Hypertension. J Hypertension 2007; 25 : 1105–1187.
6. Vaverková H, Soška V, Rosolová H et al. Doporučení pro diagnostiku a léčbu dyslipidemií v dospělosti, vypracované výborem České společnosti pro aterosklerózu. Vnitř Lék 2007; 53 : 181–197.
7. Widimský J jr, Cífková R, Špinar J et al. Doporučení diagnostických a léčebných postupů u arteriální hypertenze – verze 2007. Doporučení České společnosti pro hypertenzi. Vnitřní lékařství 2008; 1 : 101–118.
8. Expert Panel on Detection, Evaluation and Tratment of High Blood Cholesterol in Adults. Executive Summary of the Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, And Treatment of High Blood Cholesterol In In Adults (Adult Treatment Panel III). JAMA 2001; 285 : 2486–2497.
9. Ford ES, Giles WH, Dietz WH. Prevalence of the metabolic syndrome among US adults: finding from the third National Health and Nutrition Examination Survey. JAMA 2002; 287 : 356–359.
10. EUROASPIRE I and II Group; European Action on Secondary Prevention by Intervention to Reduce Events. Clinical reality of coronary prevention guidelines: a comparison of EUROASPIRE I and II in nine countries. EUROASPIRE I and II Group. European Action on Secondary Prevention by Intervention to Reduce Events. Lancet 2001; 357 : 995–1001.
11. EUROASPIRE II Study Group. Lifestyle and risk factor management and use of drug therapies in coronary patients from 15 countries ; principal results from EUROASPIRE II Euro Heart Survey Programme. Eur Heart J 2001; 22 : 554–572.
12. De Backer G, Ambrossioni E, Borch‑Johnsen K et al. Third Joint Task Force of European and Other Societies on Cardiovascular Disease Prevention in Clinical Practice. European guidelines on cardiovascular disease prevention on clinical practice. Third joint Task Force of European and other societies on cardiovascular disease prevention in clinical practice. Eur Heart J 2003; 24 : 1601–1610.
13. Šimon J et al. Epidemiologie a prevence ischemické choroby srdeční. 1. vyd. Praha: Grada Publishing 2001.
14. Wood DA, Kotseva K, Connolly S et al. EUROACTION Study Group. Nurse‑coordinated multidisciplinary, family‑based cardiovascular disease prevention programme (EUROACTION) for patients with coronary heart disease and asymptomatic individuals at high risk of cardiovascular disease: a paired, cluster‑randomised controlled trial. Lancet 2008; 371 : 1999–2012.
15. Cífková R. Prevalence metabolického syndromu u reprezentativního vzorku české populace. ČIS Praha 2009; ústní sdělení.
16. Rosolová H. Metabolický syndrom ve vesnické populaci. ČIS Praha 2009; ústní sdělení.
17. Špinar J, Ludka O, Šenkyříková M et al. Hladiny cholesterolu v závislosti na věku. Vnitř lék 2009; 55 (9): 724–729.
Labels
Paediatric cardiology Internal medicine Cardiac surgery Cardiology
Article was published inCardiology Review

2009 Issue 4-
All articles in this issue
- Plicní arteriální hypertenze
- Plicní embolizace
- Vrozené srdeční vady s plicní hypertenzí
- Plicní hypertenze u chronické obstrukční plicní nemoci
- Pleurální výpotky – etiologie a diagnostika
- Léčba diabetu s ohledem na kardiovaskulární riziko
- Budoucnost léčby dyslipidemií
- Kdo káže vodu a pije víno – Kardiovaskulární riziko v medicínské populaci v projektu
- Cardiology Review
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Pleurální výpotky – etiologie a diagnostika
- Plicní embolizace
- Vrozené srdeční vady s plicní hypertenzí
- Plicní hypertenze u chronické obstrukční plicní nemoci
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

