-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Necílená biopsie pleury v diagnostice maligního pleurálního výpotku – editorial
Autoři: Jana Skřičková
Působiště autorů: Klinika nemocní plicních a TBC LF MU a FN Brno, pracoviště Bohunice, přednostka prof. MUDr. Jana Skřičková, CSc.
Vyšlo v časopise: Vnitř Lék 2014; 60(5-6): 412-413
Kategorie: Editorial
Komentář k | Editorial on
Jakubec P et al. Necílená biopsie pleury v diagnostice maligního pleurálního výpotku – naše zkušenosti na posledních 15 let. Vnitř Lék 2014; 60(5–6): 423–430.
Intrakavitální výpotky, mezi něž patří výpotek pleurální, perikardiální a ascites, představují častou komplikaci maligních chorob. Více než 25 % všech výpotků je způsobeno maligní chorobou. Ve většině případů se výpotek objeví až u pokročilého nádorového onemocnění.
Výpotek vzniká nepoměrem mezi zvýšenou tvorbou tekutiny, zmenšenou resorpční funkcí serózy a nedostačující lymfatickou drenáží. Pro diferenciální diagnostiku je přínosné dělení výpotků na exsudáty a transsudáty, které je autory zmiňováno.
Diferenciální diagnostiku těchto dvou hlavních typů výpotku uvádí tab. 1.
Tab. 1. Rozlišení exsudátu od transsudátu podle laboratorních parametrů 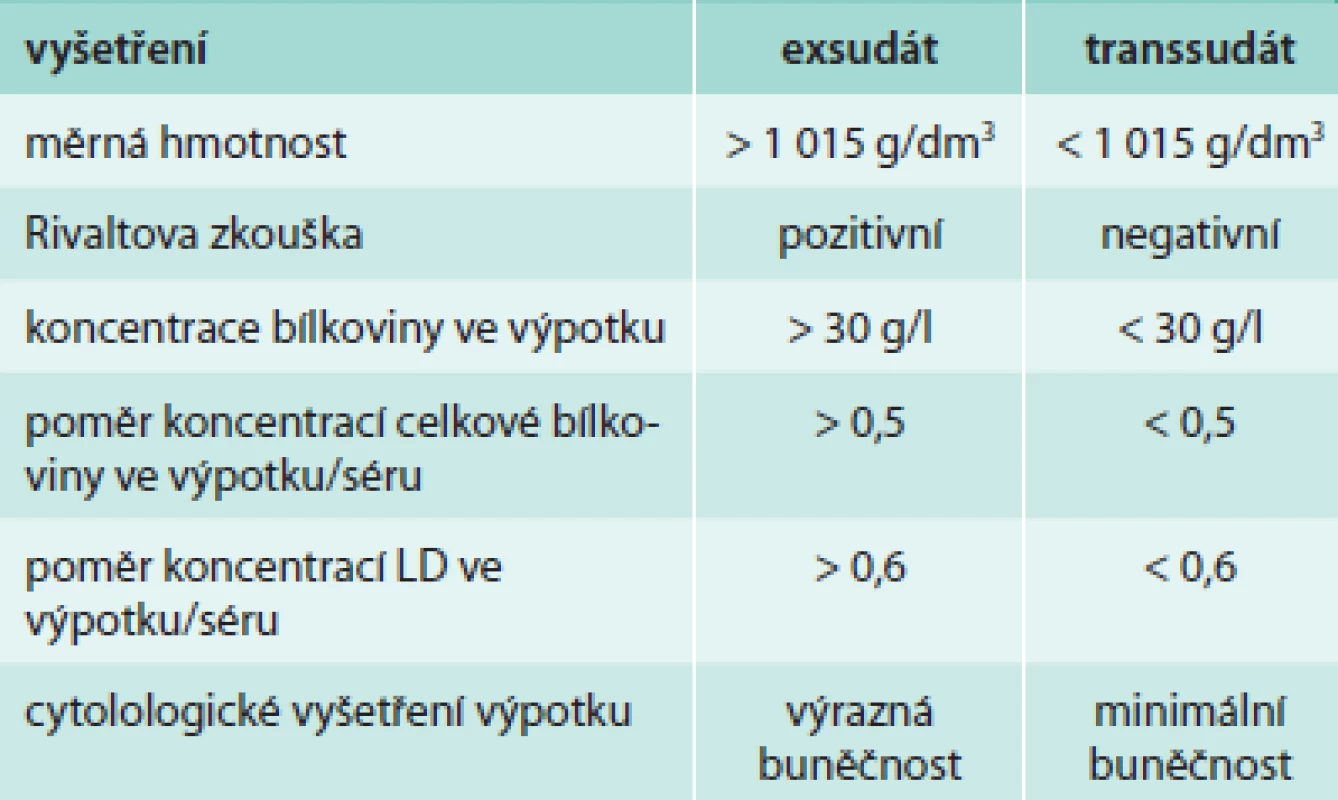
Z obecného hlediska může mít exsudát i u nemocných se zhoubnými nádory původ i infekční, autoimunitní, alergický, traumatický nebo samozřejmě maligní.
Podle přítomnosti nádoru v oblasti tělní dutiny rozlišujeme skutečný maligní výpotek od výpotku paramaligního, při němž nelze přítomnost nádoru v oblasti tělní dutiny prokázat ani opakovaným vyšetřením.
Maligní výpotek je tedy charakterizován přímým nálezem maligních buněk ve vypunktované tekutině nebo průkazem maligní tkáně v bioptickém vzorku. Primární nádor přitom může být lokalizován kdekoliv v organizmu.
Paramaligní výpotek sice má souvislost s nádorovým onemocněním, ale příslušná tělní dutina není v tomto případě nádorem postižena.
Maligní etiologii má přibližně 20 % všech pleurálních výpotků, přičemž u nadpoloviční většiny těchto pacientů patří výpotek mezi první projevy onemocnění. Plicní nádor je nejčastějším nádorem vysvětlujícím přítomnost maligního pleurálního výpotku, tvoří 1/3 všech případů (tab. 2). U některých nemocných s maligním pleurálním výpotkem se nepodaří zjistit původ primárního nádoru.
Tab. 2. Nečastější etiologie maligního pleurálního výpotku 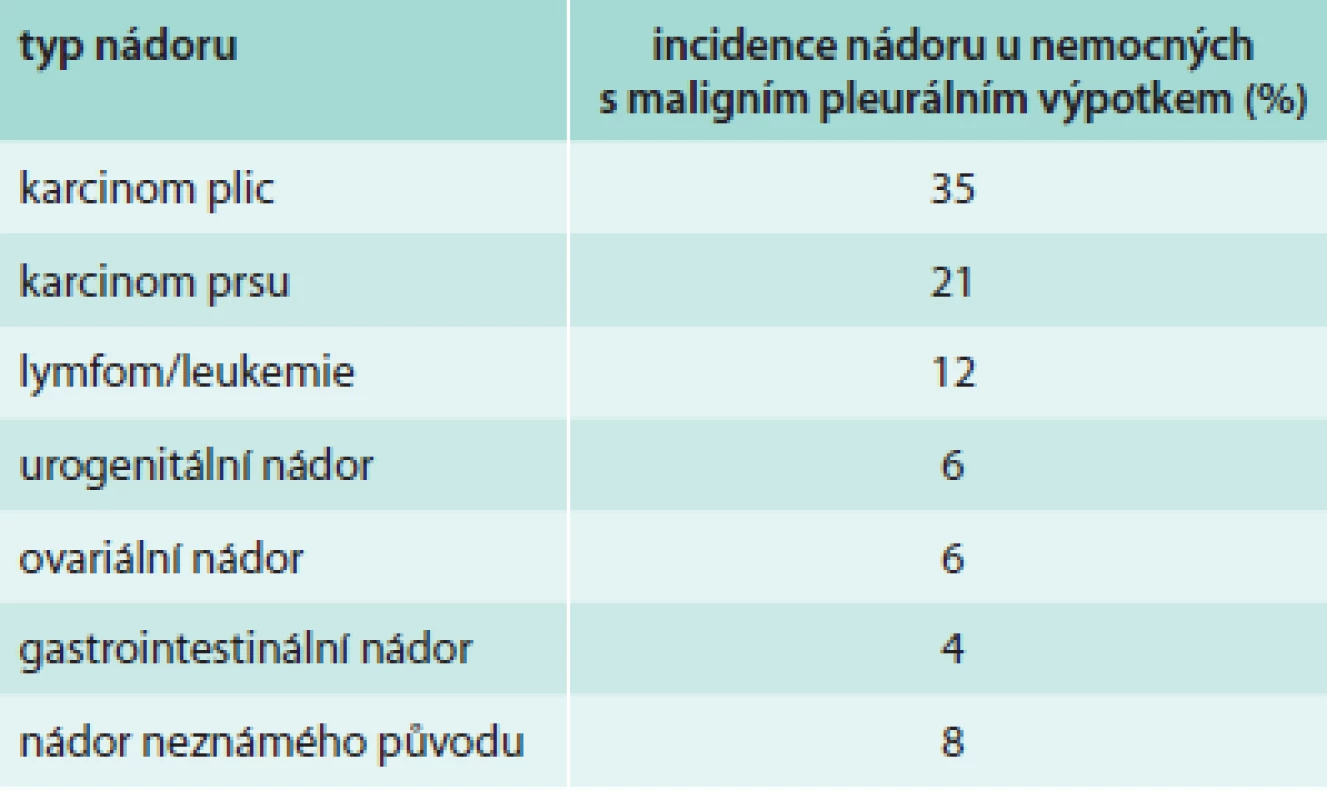
Pravděpodobnost vzniku maligního pleurálního výpotku u onkologického pacienta závisí na typu nádoru. Je vysoká u nemocného s maligním lymfomem nebo s leukemií (25 %), nižší u plicního nádoru (10–15 %) a relativně nízká u nádoru prsu (3 %) a zažívacího traktu (3 %). Mezoteliom pleury je provázen výpotkem v 60 % případů.
Maligní pleurální výpotek je charakterizován přímým nádorovým postižením pleurálního prostoru, nalézáme maligní buňky v pleurální tekutině nebo prokážeme přítomnost nádoru pomocí pleurální biopsie. Téměř vždy se jedná o exsudát s vysokou hladinou bílkoviny a LD. Transsudát prakticky vylučuje diagnózu skutečného maligního výpotku.
Většina maligních pleurálních výpotků vzniká kombinací zvýšené tvorby pleurální tekutiny na jedné straně a porušené lymfatické drenáže na straně druhé. Přítomnost maligních buněk v pleurální tekutině vyvolává zánětlivou reakci pleurálního povrchu a následně zvýšenou permeabilitu kapilár. K poruše lymfatické drenáže může docházet blokádou stomat mezi mezoteliálními buňkami pleurálního povrchu nebo blokádou mízních cest, ale může k ní dojít i při nádorovém postižení mediastinálních mízních uzlin.
Autoptické studie ukazují, že u plicního nádoru většina pleurálních metastáz postihuje nejprve viscerální pleuru a až druhotně parietální list pohrudnice. Méně častý je hematogenní rozsev nádorových buněk do parietální pleury. U nádorů metastazujících do jater se mohou nádorové buňky dostávat do pleurálního prostoru cestou dolní duté žíly a pravostranné srdeční cirkulace; tímto způsobem lze vysvětlit častý oboustranný pleurální výpotek u nemocných s karcinomem prsu. Pleurální prostor může být postižen také přímou invazí nádoru z okolí.
Asi 15 % onkologických pacientů s prokazatelným výpotkem má množství tekutiny < 500 ml a tito nemocní jsou většinou asymptomatičtí.
Většina nemocných se symptomy má na RTG snímku středně velký až velký výpotek v množství 500–2 000 ml. Minimální množství pleurální tekutiny zjistitelné na standardním snímku hrudníku je 250 ml. Menší množství tekutiny může být prokazatelné na bočném skiagramu hrudníku nebo na tzv. laterogramu vleže. Chybějící kontralaterální přetlačení mediastina svědčí pro fixaci mediastina nádorem, okluzi hlavního bronchu nebo rozsáhlé tumorózní postižení pohrudnice. Při RTG nálezu girlandovitě zesílené nástěnné pohrudnice u nemocných s profesionálním kontaktem s azbestem pomýšlíme na maligní mezoteliom.
V diagnostice etiologie maligního pleurálního výpotku se užívá celá řada metod. Sonografické vyšetření umožňuje zjistit kolekci malého množství tekutiny, již kolem 100 ml. Jeho předností je také možnost přesné lokalizace malých a opouzdřených výpotků, zejména pro potřebu cílené pleurální punkce. Počítačová tomografie odhalí i velmi malé množství pleurálního výpotku kolem 50 ml. Poloha mediastina na CT umožňuje usuzovat na lokalizaci primárního nádoru. S odtlačením mediastina na zdravou stranu se často setkáváme u karcinomu prsu nebo ovaria. Přetažení mediastina na stranu výpotku bývá přítomno u karcinomu plic. Jestliže mediastinum není posunuto, je pravděpodobně fixováno mediastinálním tumorem ve střední poloze, což odpovídá primárnímu nádoru mediastina. Nález nástěnných pleurálních ložisek podporuje diagnózu maligního mezoteliomu. Diagnostický odběr vzorku pleurální tekutiny nemá žádnou absolutní kontraindikaci. Relativní kontraindikací může být minimální množství výpotku a krvácivá diatéza. Maligní pleurální výpotek má velmi často hemoragický charakter, ale nejméně 1/2 nemocných nemá v pohrudniční tekutině makroskopickou příměs krve.
Nechirurgická (medicínská) torakoskopie je primárně diagnostickou metodou, která umožňuje cílený odběr bioptického vzorku pod přímou zrakovou kontrolou prakticky z jakéhokoliv místa pohrudniční dutiny. Diagnostická senzitivita tohoto vyšetření činí až 95 %.
Chirurgická biopsie je chirurgický zákrok v celkové anestezii s ventilací kontralaterální plíce. Výhodou otevřené hrudní biopsie je možnost odběru většího vzorku, a to zejména tam, kde není možný torakoskopický odběr.
Perkutánní biopsie parietální pleury (necílená biopsie pleury) je jednou z dalších metod, na základě které můžeme stanovit etiologii pleurálního výpotku. Proti výše uvedeným metodám je pro nemocného nejméně zatěžující a také nevyžaduje nákladné prostorové a přístrojové vybavení. Právě na vyhodnocení přínosu této metody se zaměřili autoři článku. Vyhodnotili výsledky 222 necílených biopsií pleury u 208 nemocných, u kterých cytologické vyšetření pleurálního punktátu bylo negativní. Senzitivita, specifita, přesnost, pozitivní prediktivní hodnota a negativní prediktivní hodnota byly u maligních postižení 63,1 %; 100 %; 73,9 %; 100 % a 52,8 %. Ve skupině mezoteliomů byly výsledky 59,1 %; 100 %; 79,4 %; 100 % a 70,7 %. Autoři svým sdělením dokládají, že necílená biopsie pleury má významné místo v diagnostice pleurálních výpotků nejasné etiologie. Jedná se o nenáročnou, málo invazivní a bezpečnou metodu, která snižuje nutnost provedení náročnějších metod, jako jsou torakoskopie medicínská a chirurgická.
prof. MUDr. Jana Skřičková, CSc.
jskric@fnbrno.cz
Klinika nemocí plicních a TBC LF MU a FN Brno, pracoviště Bohunice, Brno
www.fnbrno.cz
Doručeno do redakce: 20. 4. 2014
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2014 Číslo 5-6- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Erdheimova-Chesterova choroba – poddiagnostikovaná zriedkavá choroba? – editorial
- Necílená biopsie pleury v diagnostice maligního pleurálního výpotku – editorial
- Přínos natriuretických peptidů v současné klinické praxi – editorial
- Sentinelová biopsie, stručný nástin problematiky – editorial
- Časování chirurgické a endoskopické terapie akutní biliární pankreatitidy v podmínkách terciární nemocnice v České republice
- Necílená biopsie pleury v diagnostice maligního pleurálního výpotku – naše zkušenosti za posledních 15 let
- Význam EKG u pacientov s resynchronizačnou liečbou
- Srdcové zlyhávanie – dá sa liečiť ovplyvnením kardiálneho metabolizmu?
- Difuzní idiopatická skeletární hyperostóza
- Proč a jak působí inzulinové přípravky na hmotnost
- Význam chuti v udržení homeostázy organizmu a patologický dopad vyrušení orocefalických reflexů ve vazbě na sladkou chuť v následku konzumace nekalorických sladidel
- Životní styl a riziko civilizačních nemocí
- Management chronických onemocnění v mezinárodním srovnání
- Rizikové faktory a prediktory progrese Barrettova jícnu do adenokarcinomu
- Přínos natriuretických peptidů v současné klinické praxi
- Sentinelová uzlina pri malígnom melanóme
- Manažment angioedému. Odporúčania Angiologickej sekcie Slovenskej lekárskej komory (2013)
- PET-CT dokumentovaná kompletní 4letá remise Erdheimovy-Chesterovy nemoci po léčbě kladribinem
- Purple urine bag syndrome – raritní, ale nepřehlédnutelný příznak močové infekce
- Extraadrenálny paraganglióm
- Stillova nemoc dospělých – obtížná cesta k diagnóze přes horečku a výpotky nejasné etiologie
- Ruptura jater s hemoperitoneem jako vzácná komplikace kardiopulmonální resuscitace u mladé pacientky s akutním infarktem myokardu
- Near-infrared spectroscopy (NIRS), nová technika intrakoronárního zobrazení nestabilního koronárního plátu
- Význam stanovení natriuretických peptidů a prokalcitoninu u akutního srdečního selhání
- XVII International Congress on Nutrition and Metabolism in Renal Disease
- Rozlúčka s profesorom Ďurišom, nestorom Slovenskej internej medicíny
- Z odborné literatury
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Stillova nemoc dospělých – obtížná cesta k diagnóze přes horečku a výpotky nejasné etiologie
- Purple urine bag syndrome – raritní, ale nepřehlédnutelný příznak močové infekce
- Difuzní idiopatická skeletární hyperostóza
- Sentinelová uzlina pri malígnom melanóme
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



