-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Terapie implantabilními kardiovertery-defibrilátory (ICD) na prahu 3. tisíciletí
Therapy with implantable cardioverter‑defibrillators (ICD) in the early of third millenium
The patients without ventricular arrhythmias with markers of high risk of sudden cardiac death are indicated for ICD implantation today. Last generation of ICD systems are equipped with high capacity batteries, with many automatic functions, capabilities of data sending and possibilities of prediction of worsening of heart failure. Nowadays ICD systems offers not only elimination of the risk of sudden cardiac death but reduction of symptoms of chronic heart failure through the resynchronization therapy, too.
Key words:
ICD (implantable cardioverter‑defibrillator) – indication – technology
Autoři: M. Kozák
Působiště autorů: Interní kardiologická klinika Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Jindřich Špinar, CSc., FESC
Vyšlo v časopise: Vnitř Lék 2010; 56(8): 860-864
Kategorie: 50. narozeniny prof. MUDr. Jindřicha Špinara, CSc., FESC, člena redakční rady časopisu Vnitřní lékařství
Souhrn
V současnosti jsou k implantaci ICD indikováni i pacienti bez komorových arytmií, kteří se vyznačují vysokým rizikem náhlé srdeční smrti. ICD systémy posledních generací jsou vybaveny vysokokapacitními bateriemi, řadou automatických funkcí, možností dálkového odesílání dat, a dokonce i predikcí zhoršení srdečního selhání. Současné ICD systémy kromě eliminace náhlé srdeční smrti umožňují i zmírnění symptomů chronického srdečního selhání cestou srdeční resynchronizační terapie.
Klíčová slova:
ICD (implantabilní kardioverter‑defibrilátor) – indikace – technologieÚvod
Individualizace rizika náhlé srdeční smrti přináší od roku 1980 do klinické praxe novou nefarmakologickou metodu – implantaci kardioverteru‑defibrilátoru – ICD [1]. Efektivita ICD v redukci celkové mortality byla prokázána v 80. a 90. letech minulého století nejdříve na poli sekundární prevence – u pacientů po prodělané oběhové zástavě (AVID study) a posléze na poli primární prevence – u pacientů s rizikovými znaky (dysfunkce levé srdeční komory, přítomnost nesetrvalých komorových tachykardií a další), avšak bez setrvalé maligní arytmie v anamnéze (MUSTT, CIDS, MADIT I, MADIT II) [2–5].
Do 3. tisíciletí vstoupily ICD systémy, které jsou vysoce senzitivní k záchytu maligních arytmií, vysoce specifické při diskriminaci mezi supraventrikulárními a komorovými arytmiemi, užívají stupňovité terapie (antibradykardické, antitachykardické, kardioverze, defibrilace). Ročně se jich na světě implantuje více než 350 000, v ČR se jedná přibližně o 200 přístrojů na 1 milion obyvatel.
Implantabilní kardiovetery‑defibrilátory jsou vysoce efektivní v minimalizaci rizika náhlé srdeční smrti.
Nové indikace k implantaci ICD
Výsledky studie MADIT [2] publikované v roce 1996 přinesly na přelomu tisíciletí novou indikační skupinu pro primárně preventivní implantace ICD, kdy je ICD implantován u:
- pacientů s ICHS po prodělaném infarktu myokardu s EF LK ≤ 0,35 s přítomnými nesetrvalými komorovými tachykardiemi, s inducibilní udržující se komorovou tachykardií při programované stimulaci komor, kdy nebyla nalezena efektivní antiarytmická terapie, resp. nefarmakologická léčba.
Další multicentrické studie MADIT II a SCD HeFT [5,6] doplnily další indikaci pro primárně preventivní indikace ICD, která je i v současných doporučených postupech České kardiologické společnosti. K implantaci ICD jsou tak směřováni pacienti:
- s ICHS po prodělaném IM s EF LK ≤ 0,35, ve funkční skupinách dle NYHA II a výše
- s ICHS ve funkční třídě NYHA I s EF LK ≤ 0,30
- pacienti s neischemickou kardiomyopatií s EF LK ≤ 0,35 bez ohledu na funkční skupinu NYHA
Nová primárně preventivní guidelines způsobila exponenciální nárůst implantací ICD po celém světě i v ČR (tab. 1). Současná klinická praxe v ČR vykazuje prakticky 50% zastoupení primárně preventivních implantací mezi ICD pacienty. Některé země západní Evropy a USA mají zastoupení primárně preventivních implantací ještě vyšší a přesahuje 60 % ICD implantací.
V posledních 6 letech se na specializovaná kardiologická pracoviště dostaly nové řady PM (kardiostimulátorů) a ICD vybavené možností biventirkulární kardiostimulace – srdeční resynchronizační terapie (CRT – cardiac resynchronization therapy) (obr. 1), která u řady pacientů redukuje symptomy chronického srdečního selhání. Byly odstartovány studie srovnávající samotnou CRT v PM vs CRT v ICD. Je pochopitelné, že v těchto studiích dominují ICD s CRT. Např. ve studii COMPANION bylo dosaženo 43,4% snížení celkové mortality ve větvi s ICD + CRT oproti konzervativně léčeným pacientům. Tato léčba byla též superiorní samotné PM + CRT, kde byla redukována mortalita pouze o 23,9 % [7].
Obr. 1. CRT systém se síňovou elektrodou, defibrilační a stimulační elektrodou v pravé komoře a stimulační elektrodou v laterální větvi koronárního sinu pro stimulaci levé srdeční komory. 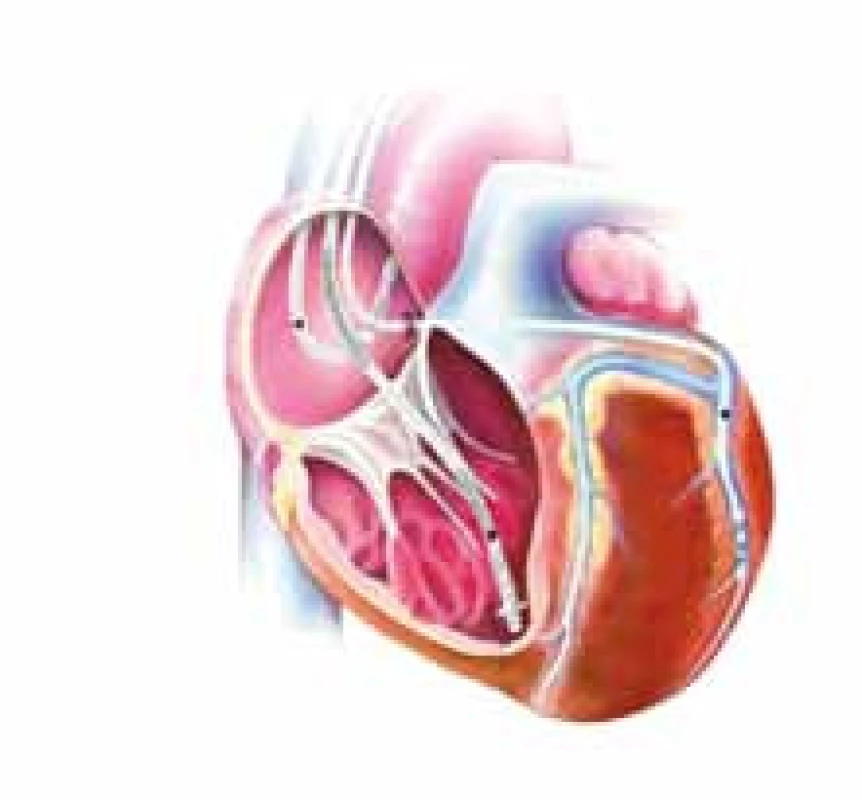
CRT léčba v rámci PM nebo ICD je v současné klinické praxi indikována především ve spojení s defibrilátorem, protože se týká zejména výše uvedených rizikových skupin pacientů s těžkou dysfunkcí levé srdeční komory. Dle guidelines jsou k CRT ICD indikováni:
- pacienti s ischemickou nebo neis-chemickou kardiomyopatií s EF LK ≤ 0,35, s QRS ≥ 120 ms ve funkční skupině NYHA III/IV a vyčerpanou farmakoterapií.
Efektivita resynchronizační terapiezpůsobila její rychlé rozšíření a v sou-časné klinické praxi jsou CRT ICD zastoupeny ve více než 40 % (graf 1 a 2).
Graf 1. Současné zastoupení ICD systémů na IKK FNB z roku 2009. primo ICD – primoimplantace ICD, VVI(R) – jednodutinové ICD, DDD(R) – dvoudutinové ICD, CRT – ICD s resynchronizační terapií (biventrikulární stimulací) 
Graf 2. Zastoupení ICD systémů na IKK FNB v roce 2005. primo ICD – primoimplantace ICD, VVI(R) – jednodutinové ICD, DDD(R) – dvoudutinové ICD, CRT – ICD s resynchronizační terapií (biventrikulární stimulací) 
Rychlý vývoj v oblasti „hardwaru“ (ICD přístroj a elektrodový systém) a „softwaru“ (programové vybavení ICD) systémů nezůstal pozadu za vznikem nových indikačních skupin.
Velikost ICD
V 90. letech minulého století jsme měli k dispozici ICD určené k implantaci do pektorální krajiny, které vážily 90–100 g, měly objem přes 100 cm3 a tloušťku 14 mm. Tyto, ze současného pohledu velké rozměry a hmotnosti byly dány především kondenzátory a bateriemi. ICD jsme tak v letech 1994–1998 implantovali subpektorálně, protože implantace do subkutánní vrstvy byla spojena s velkým rizikem tlakové nekrózy. Nové technologie svinutých kondenzátorů umožnily významné zmenšení implantátů. V současné době se ICD pohybují váhově do 75 g, objemem do 30–35 cm3 a tloušťkou do 10 mm. Menší rozměry s sebou přináší menší riziko lokálních komplikací a umožňují elegantní subkutánní implantaci u většiny pacientů. Subpektorální přístup je tak z kosmetických důvodů rezervován pro děti a mladší dospělé pacienty.
Baterie
Baterie původních ICD měly relativně krátkou životnost, která se pohybovala mezi 4 a 5 lety. Ke konci životnosti docházelo k extrémnímu prodloužení nabíjecích časů kondenzátorů pro defibrilaci, a to až přes 30 s, a bylo obtížné predikovat optimální okamžik pro reimplantaci. Na současné baterie jsou kladeny vysoké nároky. Zvláště u pacientů s biventrikulární stimulací se spotřebovává velká část bateriových zdrojů na elektroimpulzoterapii. U těchto pacientů je každý den třeba až 200 000 impulzů z ICD pro stimulaci obou srdečních komor. Nové baterie, konstrukčně založené na oxidech stříbra a vanadia, mají plošší křivku vybíjení, jsou dobře predikovatelné k výměně a během vybíjení nedochází ke skokovému prodloužení nabíjecího času kondenzátorů. Nové technologie tak prodloužily životnost baterií o asi 2 roky. U přístrojů bez nutnosti stimulace (VVIR ICD) dosahuje životnost dokonce až 8 roků. Tento stav je přínosem zvláště u mladých nositelů ICD, kdy je 8letý interval výměny přijatelnější než krátké 4leté cykly.
Elektrody
Na konci minulého století bylo nutné punktovat v. subclavia 11 F (French) instrumentáriem o průměru 3,7 mm. Současné defibrilační elektrody lze všechny zavést instrumentáriem do 7 F (2,3 mm). Často je tak možné implantovat defibrilační elektrody i cestou preparované v. cephalica. Všechny současné elektrody mají pro lepší hojení napuštěny aktivní stimulační plochy steroidy a umožňují zkusmé měření stimulačních parametrů ještě před aktivací fixačního mechanizmu (pace mapping).
V roce 2010 se do klinického použití v ČR dostává i nový konektorový systém IS‑4, který umožní transformovat dřívější „roztrojku“ defibrilační elektrody do jednoho těla vodiče. Kromě velmi jednoduchého zapojení elektrody do hlavice přístroje umožní konstrukci menší akrylátové ICD hlavy. Tato v současnosti, zvláště u biventrikulárních ICD s nutností 5 konektorů, zaujímá objem asi 5 cm3. IS‑4 dále umožní jednodušší uložení zbytků elektrod pod pouzdro ICD v subkutánní pozici.
Studie DAVID a MOST [8–10] prokázaly negativní vliv pravokomorové stimulace (ve vyšší míře než 22 % srdečních stahů) na systolickou funkci levé srdeční komory. Z tohoto důvodu mají všechny dvoudutinové DDD ICD speciální algoritmy k minimalizaci stimulace pravé srdeční komory. Taktéž je snaha, zvláště u dependentních pacientů, implantovat pravokomorovou stimulační (defibrilační) elektrodu do interventrikulárního septa. Midseptální pozice umožňuje využít distální část převodního systému při aktivaci srdečních komor a minimalizuje riziko perforace pravé srdeční komory. Nová pozice defibrilační elektrody v pravé komoře s sebou nese nutnost aktivního „kotvení“ elektrody v endokardu, a proto se v současné době používají prakticky pouze elektrody s aktivní fixací (po umístění v midseptu se na konci elektrody rotací vnitřního vodiče vyšroubuje spirála, která umožní zavrtání elektrody do endokardu).
Nové funkce ICD
Stále platí, že implantabilní defibrilátor by měl umět především pacienta defibrilovat. Nicméně rychlý rozvoj komplikovaných biventrikulárních systémů kladoucích velké nároky na bateriové zdroje s sebou přináší vznik některých úsporných funkcí ICD. Patří sem především automatické měření stimulačních prahů v jednotlivých srdečních oddílech s následným automatickým nastavením optimálního výdeje z ICD. Také poznatek ze studie Pain FREE Rx II, že antitachykardická stimulace (ATP) z ICD je vysoce efektivní i u arytmií s frekvencí v pásmu 188–250/min vede k užití této léčby během nabíjení ICD kondenzátorů (ještě před udělením výboje) (obr. 2). Umožní tak redukci ICD výbojů až o 44 %. 81 % arytmií v rychlé detekční zóně je účinně terminováno nebolestivým způsobem [11]. Dříve byly tyto arytmie prakticky vždy řešeny ICD výbojem. Nové přístroje též nabízí, po uložení základních údajů o pacientovi, pomoc při nastavení parametrů resynchronizační léčby. Dokonce jsou schopny automaticky měřit dyssynchronii mezi pravou a levou srdeční komorou a doporučit nastavení optimální předčasnosti levokomorové stimulace.
Obr. 2. Udělení ATP u rychlé komorové arytmie – funkce firmy Medtronic. 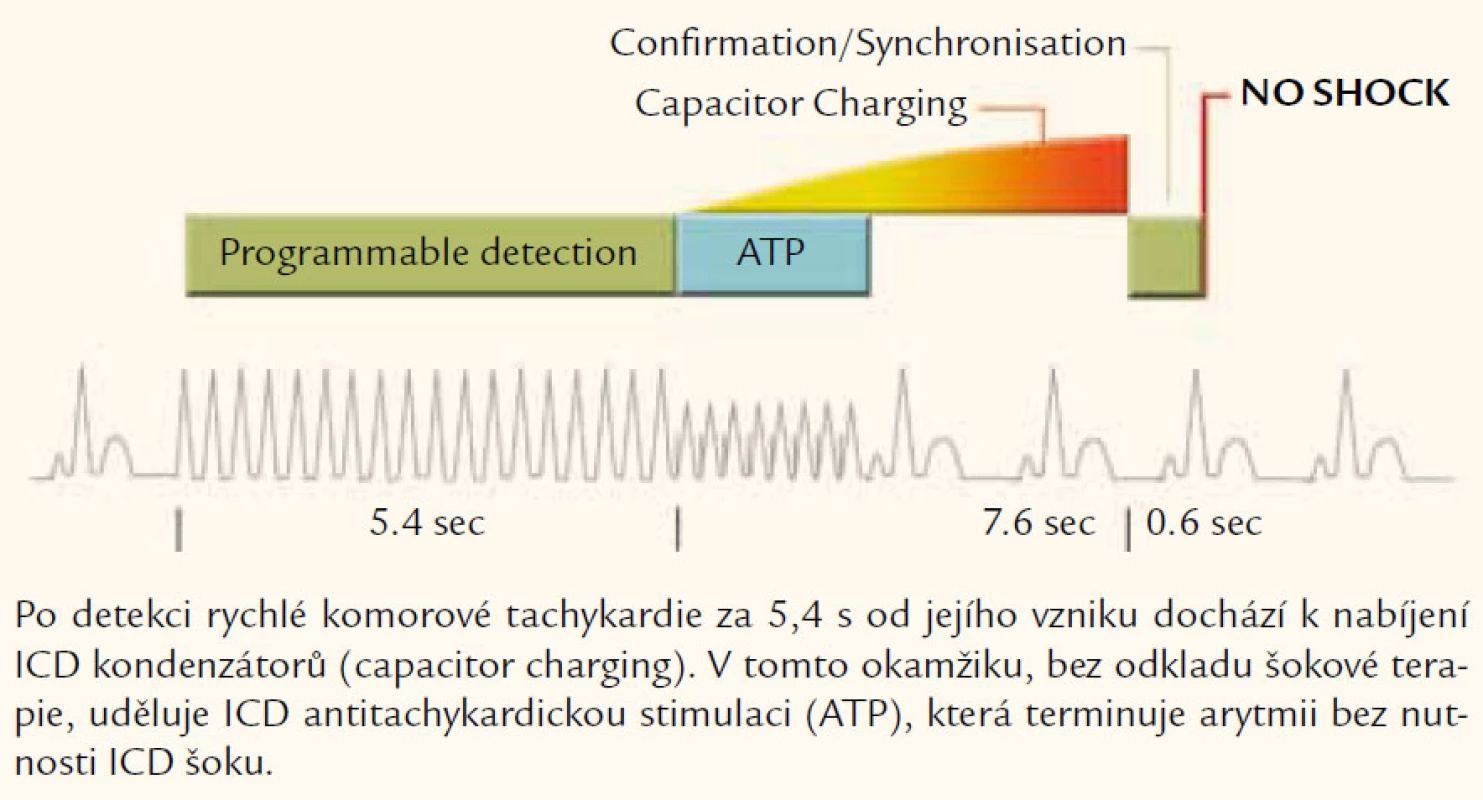
S rozšířením indikačních skupin ICD implantací o primárně preventivní jsou specializovaná pracoviště doslova zavalena ICD pacienty s dysfunkcí levé srdeční komory, u kterých je nutné kromě kontrol ICD pečlivě monitorovat oběhovou kompenzaci a reagovat případnou změnou farmakoterapie srdečního selhání. Některé moderní ICD jsou schopny monitorovat impedanci plicního parenchymu a při poklesu impedance predikovat asi 14 dní dopředu zhoršení srdečního selhání, které dříve znamenalo hospitalizaci pacienta (obr. 3 a 4).
Obr. 3. Schéma měření impedance plicní tkáně funkcí Optivol firmy Medtronic mezi vinutím defibrilační elektrody a pouzdrem ICD přístroje. 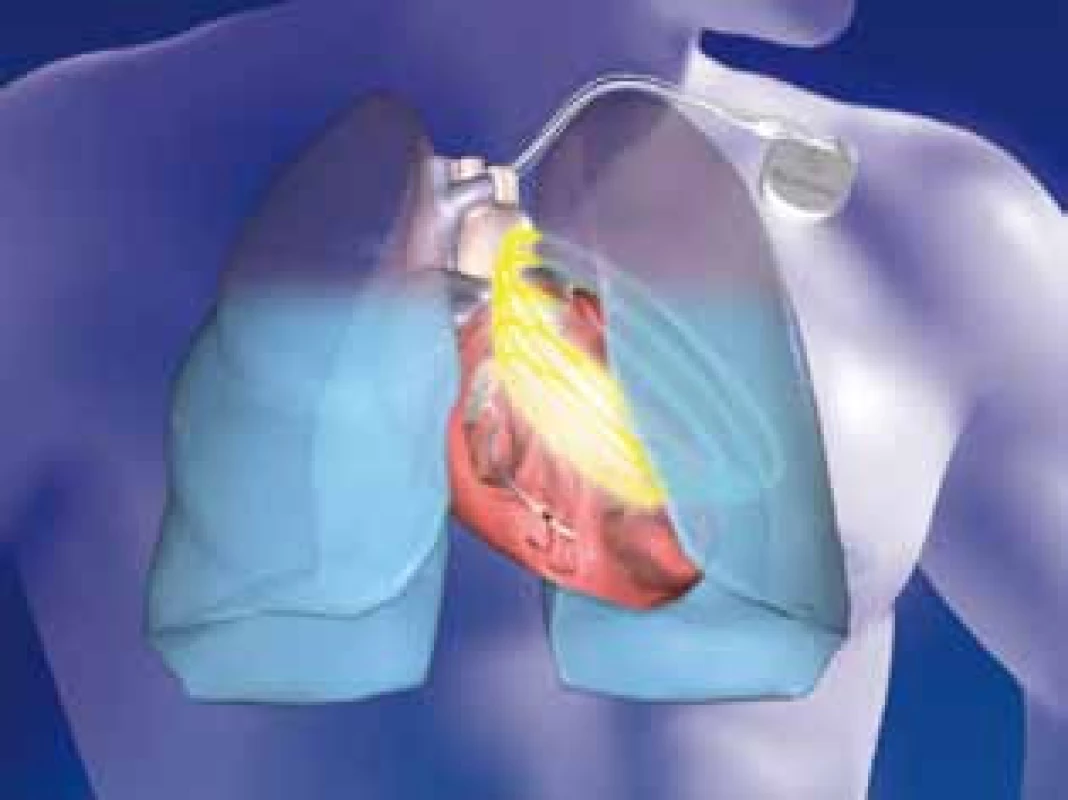
Obr. 4. Zobrazení OptiVol funkce firmy Medtronic – snížená impedance při městnání v plicním parenchymu. 
Pacient se tak s předstihem pomocí domácí centrály dovídá o zhoršení oběhového stavu a může konzultovat změnu diuretické terapie se svým kardiologem.
Moderní telemetrická komunikace mezi ICD přístrojem a programátorem je v současnosti bezdrátová a plně funkční do asi 5 m vzdálenosti. Zvláště při implantaci ICD tak odpadá prodleva způsobená zajišťováním sterilní drátové komunikace mezi implantovaným ICD a programátorem a je možné testovat jednotlivé parametry ICD systému za pokračující implantace (obr. 5).
Obr. 5. Schéma bezdrátové komunikace mezi ICD programátorem a implantovaným ICD (firma Medtronic). 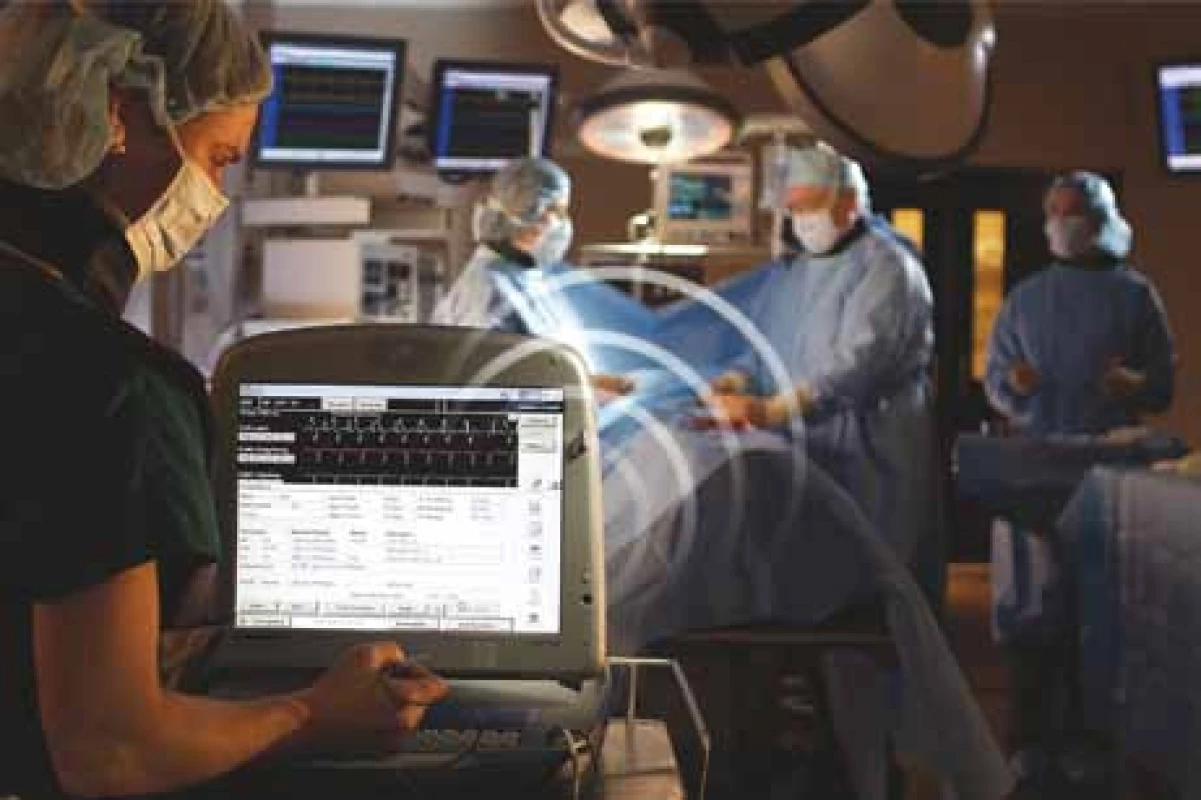
Exponenciální nárůst implantací ICD, komplikovanost nových systémů, nutnost frekventních kontrol v 3–6měsíčním intervalu vynucuje rozvoj systému dálkového přenosu údajů z ICD, tzv. „remote control“ funkcí. ICD je schopno v automatickém nebo manuálně spuštěném režimu odeslat základní údaje o integritě systému, počtu arytmií, stavu elektrody, stavu baterií, % resynchronizační léčby do centrály, kde jsou data vyhodnocena a cestou internetu přístupná ošetřujícímu lékaři. Toto umožní včasné detekce selhání elektrody nebo baterií ICD, okamžité zachycení kumulací arytmií (arytmických bouří), včasný záchyt nedostatečné resynchronizační terapie atd. Systém dálkového přenosu dat přináší větší bezpečnost pro pacienta, umožňuje včasné řešení kritických situací a přináší nevídaný komfort pro pacienty i lékaře při sledování funkčnosti ICD systémů. V ČR je v současnosti používaný především systém Home Monitoring od firmy Biotronik (obr. 6).
Obr. 6. Schéma dálkového přenosu dat z ICD firmy Biotronik. 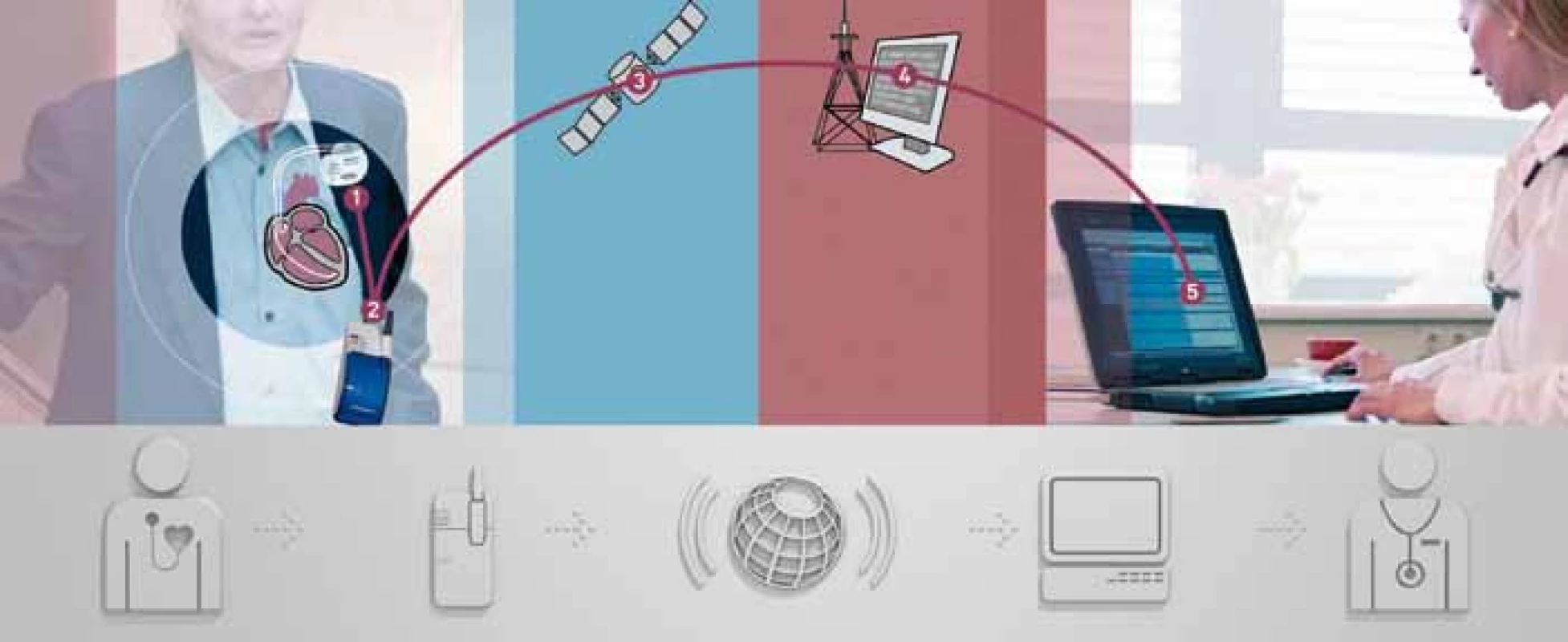
Závěr
ICD jsou vysoce sofistikovaná zařízení, která od svého vzniku v 80. letech minulého století přešla od přístroje schopného detekce a terapie fibrilace komor v zařízení, které kromě eliminace rizika náhlé srdeční smrti umožní diskriminaci supraventrikulárních arytmií, umí udělit nebolestivou elektroimpulzoterapii v pásmu komorových tachykardií a pacientům s chronickým srdečním selháním zajistí resynchronizační léčbu. Pomocí řady automatických funkcí šetří bateriové zdroje a je bezdrátově komunikabilní. Cestou dálkového přenosu dat umožní prakticky kontinuální kontrolu správné funkce. Dokonce se podílí na predikci zhoršení oběhového stavu pacientů s chronickým srdečním selháním. Z tohoto pohledu se tato nefarmakologická terapie jeví jako nepostradatelná u pacientů s vysokým rizikem maligních arytmií.
Doručeno do redakce: 25. 5. 2010
doc. MUDr. Milan Kozák, Ph.D.
www.fnbrno.cz
e‑mail: kozak.milan@post.cz
Zdroje
1. Mirowski M, Reid PR, Mower MM et al. Termination of malignant ventricular arrhythmias with an implanted automatic defibrillator in human beings. N Engl J Med 1980; 303 : 322–324.
2. Connolly SJ, Gent M, Roberts RS et al. Canadian implantable defibrillator study (CIDS): a randomized trial of the implantable cardioverter defibrillator against amiodarone. Circulation 2000; 101 : 1297–1302.
3. Buxton AE, Lee KL, Fisher JD et al. A randomized study of prevention of sudden death in patients with coronary artery disease: Multicenter Unsustained Tachycardia Trial Investigators. N Engl J Med 1999; 341 : 1882–1890.
4. Moss AJ, Zareba W, Hall WJ et al. Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduced ejection fraction. N Engl J Med 2002; 346 : 877–883.
5. Boriani G, Biffi M, Martignani C et al. Cardioverter‑defibrillators after MADIT II: the balance between weight of evidence and treatment costs. Eur J Heart Fail 2003; 5 : 419–425.
6. Bardy GH, Lee KL, Mark DB et al. Amiodarone or an implantable cardioverter‑defibrillator for congestive heart failure. N Engl J Med 2005; 352 : 225–237.
7. Bristow MR, Saxon LA, Boehmer J et al. Cardiac‑resynchronization therapy with or without an implantable defibrillator in advanced chronic heart failure. N Engl J Med 2004; 350 : 2140–2150.
8. Wilkoff BL, Cook JR, Epstein AE et al. Dual‑chamber pacing or ventricular back-up pacing in patients with an implantable defibrillator: the Dual Chamber and VVI Implantable Defibrillator (DAVID) trial. JAMA 2002; 288 : 3115–3123.
9. Sharma AD, Rizo‑Patron C, Hallstrom AP et al. DAVID Investigators. Percent right ventricular pacing predicts outcomes in the DAVID trial. Heart Rhythm 2005; 2 : 830–834.
10. Lamas GA, Lee KL, Sweeney MO et al. Mode selection trial in sinus‑node dysfunction. Ventricular pacing or dual‑chamber pacing for sinus‑node dysfunction. N Engl J Med 2002; 346 : 1854–1862.
11. Wathen MS, DeGroot PJ, Sweeney MO et al. Prospective randomized multicenter trial of empirical antitachycardia pacing versus shocks for spontaneous rapid ventricular tachycardia in patients with implantable cardioverter‑defibrillators: Pacing Fast Ventricular Tachycardia Reduces Shock Therapies (PainFREE Rx II) trial results. Circulation 2004; 110 : 2591–2596.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2010 Číslo 8- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Jak a proč změnily staré léky prognózu nemocných s primárním lymfomem CNS? – editorial
- Problematika primárních lymfomů centrálního nervového systému – editorial
- Zmeny hladín NT‑proBNP u pacientov s fibriláciou predsiení v závislosti od srdcového zlyhávania
- Primární lymfomy centrálního nervového systému
- Péče o nemocné na umělé plicní ventilaci z pohledu lékaře internisty
- Úspěšná léčba angiomatózy thalidomidem a interferonem α. Popis pěti případů a přehled léčby angiomatózy a proliferujících hemangiomů
- Imunoglobulin G4 pozitivní cholangitida
- K významnému životnímu jubileu prof. MUDr. Jindřicha Špinara, CSc., FESC,
- K životnímu jubileu prof. MUDr. Jindřicha Špinara, CSc., FESC
- Rizikový profil hypertonika
- Komplexní léčba kardiovaskulárního rizika. Zaměřeno na telmisartan
- Charakteristiky a osud pacientov s akútnym srdcovým zlyhávaním v aktuálnej klinickej praxi
- Anémie při chronickém srdečním selhání
- Terapie implantabilními kardiovertery-defibrilátory (ICD) na prahu 3. tisíciletí
- Význam fenofibrátu v liečbe aterogénnej dyslipoproteinémie
- Fibrilace síní v době katétrové ablace
- Rychlost aortální pulzové vlny u nemocných s metabolickým syndromem a hypertenzí léčených sartany
- Transplantace srdce – minulost, současnost a výhled do budoucna
- Šobrův den, XXV. konference o hyperlipoproteinemiích
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Péče o nemocné na umělé plicní ventilaci z pohledu lékaře internisty
- Terapie implantabilními kardiovertery-defibrilátory (ICD) na prahu 3. tisíciletí
- Anémie při chronickém srdečním selhání
- Zmeny hladín NT‑proBNP u pacientov s fibriláciou predsiení v závislosti od srdcového zlyhávania
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




