-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Mitrální regurgitace: umíme správně načasovat chirurgické řešení?
Mitral regurgitation: are we able to properly time the surgical procedure?
This overview study assesses the current view on mitral regurgitation from a theoretical, but more so, a clinical perspective. The aim of the study is to divide the different types of mitral regurgitation from the point of view of the causes and to shed light on the contrasting approaches to surgical procedure indications in individual types of mitral regurgitation.
Key words:
organic mitral regurgitation – ischemic mitral regurgitation – effective regurgitant orifice – regurgitant volume
Autoři: H. Línková; M. Pěnička; P. Gregor
Působiště autorů: III. interní-kardiologická klinika 3. lékařské fakulty UK a FN Královské Vinohrady, Praha, přednosta prof. MUDr. Petr Widimský, DrSc., FESC
Vyšlo v časopise: Vnitř Lék 2006; 52(11): 1058-1065
Kategorie: Přehledný referát
Souhrn
V přehledném článku je shrnut současný pohled na mitrální regurgitaci z hlediska teoretického, ale především klinického. Cílem článku je rozdělit různé typy mitrálních regurgitací z hlediska příčiny a poukázat na rozdílný přístup indikací k chirurgickému řešení u jednotlivých typů mitrální regurgitace.
Klíčová slova:
mitrální regurgitace organická/ischemická - efektivní regurgitační ústí - regurgitační objemÚvod
Mitrální regurgitace (MR) je z hlediska etiologie velmi různorodé onemocnění, které může být způsobeno řadou patologických procesů [1-3].
Správné načasování chirurgického řešení MR působí v klinické kardiologii časté problémy, protože i u hemodynamicky významné vady mohou být symptomy poměrně malé. To je způsobeno adaptací levé komory, levé síně, nebo i adaptací pacienta na toto onemocnění.
Možností chirurgického řešení MR je plastika nebo náhrada mitrální chlopně. Organické a ischemické postižení mitrální chlopně jsou dvě odlišné jednotky, které vyžadují odlišný přístup k indikaci a správnému načasování chirurgického řešení [4,5].
Etiologie
Při hodnocení etiologie je nutné si vždy uvědomit, že mitrální chlopeň je funkční jednotka, která je tvořena mitrálními cípy, mitrálním prstencem, šlašinkami, papilárními svaly a k nim přilehlými stěnami levé komory srdeční [1]. Příčiny MR jsou různé a lze je dělit na:
- primární: myxomatózní a fibroelastická degenerace, porevmatické změny mitrální chlopně, kalcifikace mitrálního anulu, ruptura šlašinky závěsného aparátu, infekční endokarditida,
- sekundární: při postižení funkce a morfologie mitrální chlopně vzniká MR současně s dysfunkcí papilárního svalu a nebo v souvislosti s remodelací levé komory, a tím i se změnou geometrie a funkce závěsného aparátu mitrální chlopně; často se tedy můžeme setkat s touto vadou v souvislosti s ischemickou chorobou srdeční (ICHS), hypertrofickou nebo dilatační kardiomyopatií či při dilataci levé komory různé etiologie.
Z hlediska chirurgického řešení MR je vhodné funkční dělení MR na typ I - III zavedené prof. Carpentierem a jeho spolupracovníky (tab. 1, obr. 1) [6].
Tab. 1. Funkční dělení mitrální regurgitace. 
Obr. 1. Funkční klasifikace mitrální regurgitace dle Carpentiera. 
Zjednodušením problému můžeme rozlišovat 2 funkční patologie, a sice poruchu uzavírání chlopně pro restrikci pohybu cípu/ů anebo poruchu zavírání chlopně při prolapsu cípu/ů.
MR je možné řešit náhradou nebo plastikou mitrální chlopně. V případě plastiky chlopně není cílem obnovení normálních anatomických poměrů, ale navození správné funkce chlopně.
Patofyziologie
Rozdílný patofyziologický obraz vzniká u akutní a chronické vady.
Akutní MR
Akutní MR zasahuje srdce, které není na stávající situaci připravené, a proto jsou hemodynamické důsledky velmi závažné. Část tepového objemu se vrací do levé síně, která má malou distenzibilitu, a v systole proto může tepový objem přecházet do plicních žil. Současně se snižuje dopředný tok a srdeční výdej (CO).
Chronická MR
U chronické MR je v počáteční fázi ejekční frakce (EF) levé komory vyšší. Chronické objemové přetěžování vede k dilataci levé síně i komory a současně i k jejich větší poddajnosti. Vzestup objemové práce působí zesílení stěn, které však není tak výrazné jako u aortální insuficience a levá komora má spíše tendenci dále dilatovat. Zvýšení napětí ve stěně levé komory má za následek postupné snižování funkce [7].
Při hodnocení významnosti vady je nutné si uvědomit, že velikost regurgitačního objemu souvisí s aktuálním stavem hemodynamiky, poměrem systolického gradientu mezi levou síní a komorou, systémovým krevním tlakem, náplní cévního řečiště, periferní rezistencí, s přidruženými chlopenními vadami a terapií ovlivňující hemodynamiku [4,5].
Při stanovení závažnosti vady jak klinickém, tak echokardiografickém či katetrizačním, by měla být uvedena hodnota systolického krevního tlaku (TK) v době vyšetření, aktuální léčba pacienta, echokardiografické a katetrizační parametry popisující aktuální hemodynamický stav.
Přirozený průběh onemocnění
Organická mitrální regurgitace
MR je progresivní onemocnění. U organické MR dochází k nárůstu regurgitačního objemu o 8 ml ročně a efektivního regurgitační ústí asi o 6 mm2 ročně. Vzhledem k rozdílné příčině onemocnění je i přirozený průběh různorodý a 5leté přežití kolísá v různých pracích od 27 - 97 % [4,8,9].
Myxomatózní degenerace
Při sledování pacientů s významnou MR, jejíž příčinou byl prolaps mitrální chlopně, pozorovali autoři v souboru 6,3% mortalitu ročně, rozvoj fibrilace síní v tomto souboru byl v průběhu 10 let pozorován ve 30 %, rozvoj srdečního selhání v 63 %. V 10letém období prodělalo 90 % pacientů operaci nebo zemřeli. Špatnou prognózu měli především ti, kteří měli, byť i přechodně, funkční klasifikaci NYHA III - IV [8,9] (34% mortalita vs 4,1% mortalita u pacientů ve funkční klasifikaci NYHA I - II).
Velký význam pro průběh onemocnění má EF levé komory srdeční a je jedním z hlavních prediktorů dlouhodobé prognózy pacientů. Nižší EF než 60 % a endsystolický rozměr větší než 45 mm je spojen s horší prognózou [4,10-12].
Vliv na dlouhodobou prognózu má i fibrilace síní a snížená funkce pravé komory [3].
Revmatická mitrální insuficience
Jedná se o plíživé onemocnění, a tak pacienti mohou být asymptomatičtí po desetiletí. Obtíže se vyskytují přibližně za 20 let po atace revmatické horečky, po jejich vzniku je však patrná rychlá progrese vady i klinických obtíží. Rozlišujeme izolované mitrální regurgitace, které lze v některých případech chirurgicky ošetřit plastikou chlopně či kombinované vady, u nichž je metodou volby náhrada mitrální chlopně.
Ischemická mitrální regurgitace
Přirozený průběh u ischemické MR závisí na mechanizmu vzniku této vady. Ta může být způsobena rupturou papilárního svalu a vede k akutní MR, u níž je mortalita vysoká - 75 % pacientů umírá během 24 hodin a 95 % v průběhu 2 týdnů [3]. U pacientů po akutním infarktu myokardu nebo s chronickou formou ICHS dochází nejčastěji k rozvoji MR v souvislosti s remodelací levé komory srdeční, při níž dochází k tzv. „displacementu“ papilárních svalů [13]. Jejich přemístění pak vede k poruše koaptace a tentingu cípu. Práce Grigioniho a Lamase popisují horší prognózu pacientů s významnou insuficiencí bez závislosti na EF [14,15].
Ischemická MR je nadto dynamická vada, která může být při klidovém vyšetření podhodnocena, a proto práce Lancellottiho et al poukazují na význam zátěžových vyšetření u pacientů se středně významnou MR nebo u pacientů s chronickou dysfunkcí levé komory srdeční a projevy levostranné insuficience bez objasněné příčiny [16-18]. Na druhou stranu byla pozorována redukce ischemické MR v souvislosti s regionálním zlepšením kinetiky v oblasti segmentů přiléhajících k zadnímu papilárnímu svalu [19].
Pro kvantifikaci ischemické MR a indikaci k operaci platí přísnější kritéria, jak bude uvedeno níže.
Klinický obraz
Symptomy
Mezi nejčastější obtíže u pacientů s významnou mitrální insuficiencí patří:
- celková nevýkonnost a únavnost a snížená tolerance námahy - tyto obtíže souvisejí se sníženým CO, který se při zátěži nezvyšuje obvyklým způsobem
- dušnost - její vznik je dán jednak rychlostí rozvoje vady a dále funkcí levé komory srdeční, přídatnými chlopenními vadami
- známky pravostranného srdečního selhání - závisí na rychlosti rozvoje vady, funkci levé komory a levé síně a přídatných chlopenních vadách
- palpitace - s rozvojem dilatace síně dochází k rozvoji fibrilace síní
Při hodnocení klinických symptomů je nutno přihlížet k hodnotám systémového TK, klinickým projevům plnění krevního řečiště a vždy bychom měli uvádět údaje o aktuální léčbě pacienta (zejména pokud jde o diuretika).
Objektivní nález
Vzhledem k dilataci levé komory se srdeční hrot nachází vně medioklavikulární čáry. Dominujícím nálezem je holosystolický šelest s maximem na hrotě a propagací do axily, intenzita šelestu nemusí být v korelaci s významností vady. U akutní MR se většinou nachází intenzivnější decrescendový systolický šelest a častý je i výskyt III. nebo IV. ozvy. Při vzniku plicní hypertenze je přítomna akcentace II. ozvy nad plicnicí, při rozvoji trikuspidální regurgitace může být přítomen systolický šelest nad dolním částí sterna, který zesiluje v maximálním inspiriu (Riverovo znamení). Náplň krčních žil poskytuje klinickou informaci o náplni systémového řečiště a současně spolu s hepatomegalií a otoky informuje o přítomnosti selhávání pravého srdce.
Vyšetřovací metody
RTG
U rozvinuté MR je na snímku patrná dilatace srdečního stínu v předozadní i boční projekci, která je dána dilatací levé komory a taktéž dilatací levé síně. Dekompenzované onemocnění je asociováno s přítomností žilního městnání až rozvojem plicního edému či pleurálních výpotků.
EKG
Nacházíme různorodý obraz od zcela normální morfologie křivky až po P mitrale či rozvoj paroxyzmální nebo chronické fibrilace síní. V pokročilých stadiích onemocnění se mohou nacházet známky hypertrofie levé a později i hypertrofie pravé komory. EKG obraz je samozřejmě ovlivněn i přidruženými onemocněními (ICHS). Stejně jako RTG vyšetření ani vyšetření EKG diagnózu srdeční vady nestanoví, ale podá další důležité informace.
Echokardiografie
Je suverénní metodou pro diagnostiku MR a výrazně napomáhá při strategii léčby.
2D - a částečně i M-mode vyšetření slouží k změření velikosti srdečních oddílů, popisu kinetiky a funkce levé komory srdeční a v neposlední řadě k důkladnému popisu morfologie mitrální chlopně. Jícnové echokardiografické vyšetření (TEE), které provádíme před plánovaným operačním řešením, podrobně rozliší a určí patologii cípu/ů mitrální chlopně a eventuálně doplní diagnózu (obr. 2 a 3). V případě předpokládaného chirurgického řešení lze na podkladě správného zhodnocení stavu mitrální chlopně a závěsného aparátu zhodnotit, je-li chlopeň vhodná k plastice či k náhradě mitrální chlopně.
Obr. 2. Ischemická mitrální regurgitace: na obrázku je patrný tenting předního mitrálního cípu a restrikce zadního cípu. 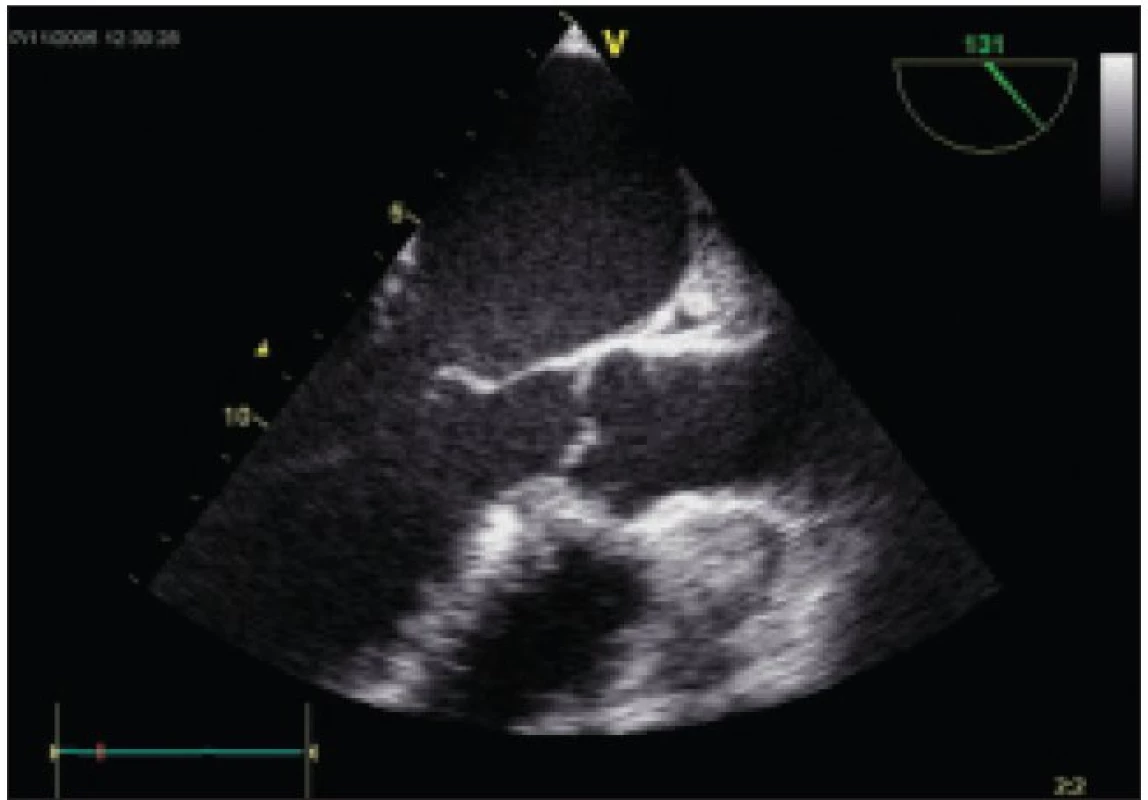
Obr. 3. Organická mitrální regurgitace: patrný hluboký prolaps zadního cípu, zvláště ve scalopu P2. 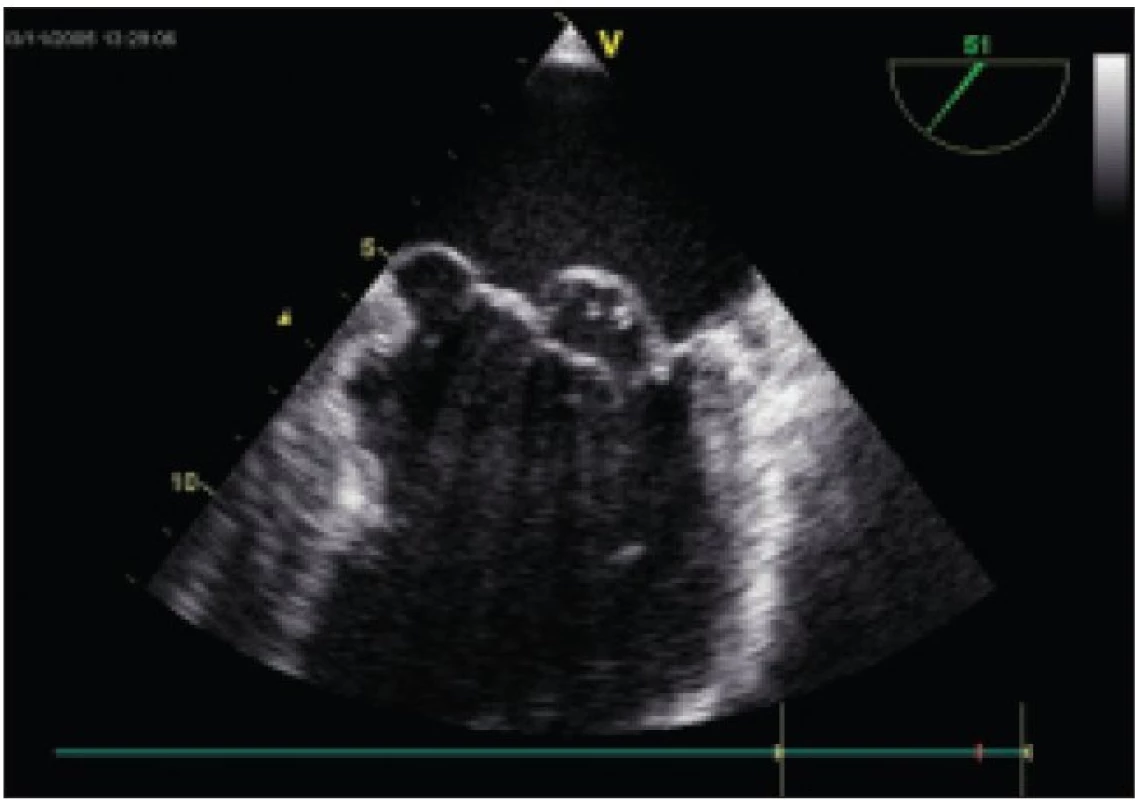
Dopplerovská echokardiografie má význam pro zhodnocení závažnosti MR, její senzitivita je velmi vysoká, ale přesná kvantifikace může být obtížná, a proto je nutné uplatňovat při kvantifikaci vady několik metod. Mezi nejčastěji používané metody patří kvantifikace významnosti vady v barevném dopplerovském vyšetření (CFM), obr. 4, kdy měříme šířku jetu (vena contracta), plochu jetu a stanovujeme její poměr k levé síní, a především určujeme pomocí PISA metody plochu efektivního regurgitačního ústí (ERO) a regurgitační objem (RV). Je-li ERO větší než 35 mm2 a RV větší než 60 ml, hovoříme o těžké MR.
Obr. 4. Významná mitrální regurgitace v barevném dopplerovském vyšetření. 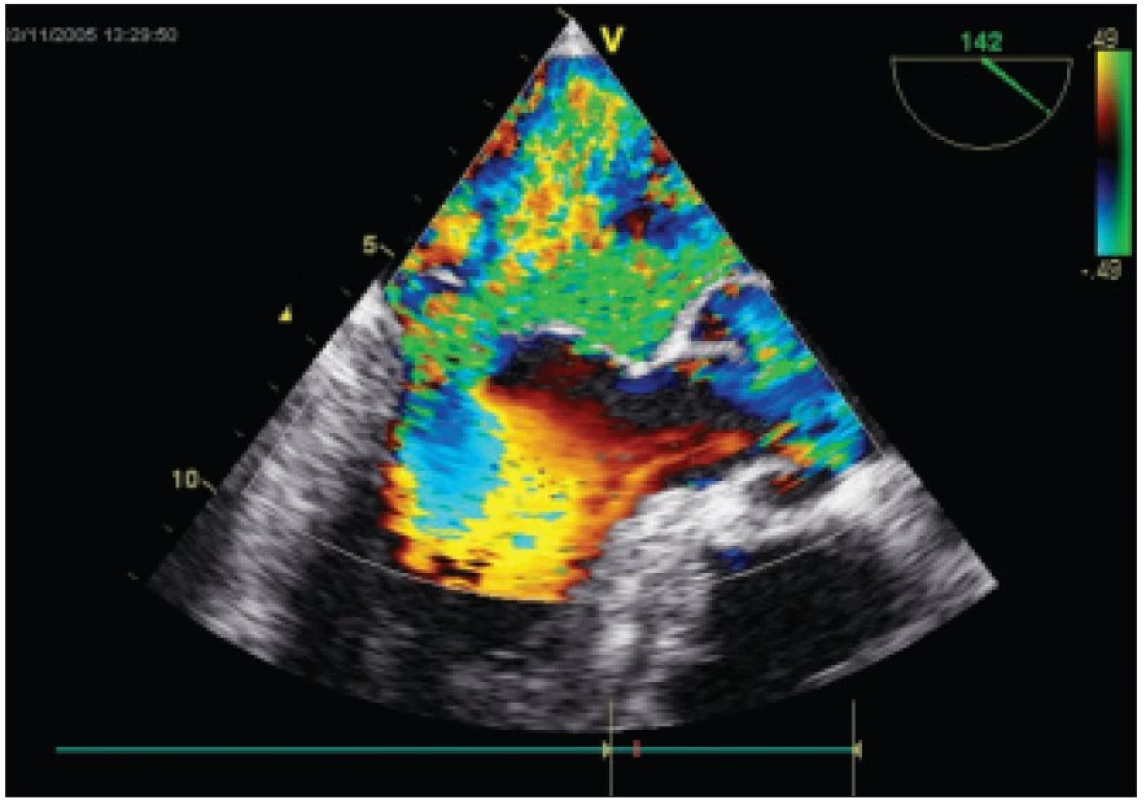
U ischemické MR jsou kritéria k stanovení významné vady podstatně přísnější a o významné MR hovoříme, je-li ERO 20 mm2 a více a RV 40 ml a více [4,5,20]. Měření může být limitováno špatnou vyšetřitelností pacienta, excentrickými jety nebo špatným nastavením přístroje [21]. Při hraničních nálezech zvláště u ischemických MR lze použít zátěžové testy, při kterých je důležitým ukazatelem vzestup či pokles MR, a především změna velikosti ERO [22]. Další metodou používanou pro určení přístupu k MR je dobutaminová echokardiografie v nízkých dávkách (do 10 µg/kg/min) a stanovení kontraktilní rezervy myokardu a redukce, či progrese MR při tomto vyšetření [19].
Schéma. Vyšetřovací schéma při záchytu mitrální regurgitace fyzikálním vyšetřením. 
Echokardiografické vyšetření by mělo současně popisovat i aktuální stav hemodynamiky: odhad enddiastolického tlaku v levé komorě (Left Ventricular End Diastolic Pressure - LVEDP) a tlaku v levé síni (pomocí dopplerovského měření rychlosti vlny E a A a deceleračního času vlny E), dopplerovské vyšetření plicních žil a vyšetření dolní duté žíly.
Samozřejmostí by měl být údaj o systémovém TK v době každého vyšetření.
Další zobrazovací metody
Izotopové vyšetření a magnetická rezonance se v současné době rutinně k diagnostice a hodnocení významnosti vady nepoužívají. Pomáhají stanovit velikost regurgitačního objemu a regurgitační frakci, velikost a funkci levé komory srdeční, nemají přínos v hodnocení anatomie a funkce chlopní.
Katetrizace srdeční
U mladších pacientů není nutné toto vyšetření provádět, pokud jsou klinická a echokardiografická vyšetření v souladu. U mladších pacientů s vysokým rizikem vzniku ICHS (při přítomnosti rizikových faktorů aterosklerózy či projevech ischemie myokardu) a u nemocných starších 40 let je nutné provést koronarografii, abychom správně indikovali pacienta pouze ke korekci vady, či kombinovanému výkonu (korekce vady a aortokoronární bypass). Levografii a/nebo pravostrannou katetrizaci indikujeme v případech, je-li zjištěna diskrepance mezi klinickým a echokardiografickým nálezem, a to jedná-li se o srdeční vadu hraniční významnosti a/nebo jsou-li nejednotné nálezy při echokardiografickém vyšetření a konečně v případě další chlopenní či jiné srdeční vady. Stanovení významnosti MR při levostranné ventrikulografii se provádí semikvantitativní metodou hodnocenou škálou I-IV/IV. Velikost regurgitace je možno změřit také dilučními metodami [23].
Pomocí pravostranné katetrizace stanovujeme tlaky v pravostranných srdečních oddílech, plicnici a zaklíněný tlak v plicnici. Kromě tlaků si všímáme i tvarů křivky. Vlna „V“ je vyjádřením regurgitace a současně informuje o poddajnosti levé síně a plicních žil. Dosahuje proto vysokých hodnot zvláště u akutní MR. Velikost vlny „V“ je jedním z parametrů, který zvažujeme při hodnocení MR hraniční významnosti. Protože ale její velikost souvisí s poddajností levé síně, nemusí její nepřítomnost především u chronické MR vyloučit významnou vadu.
V případě již diagnostikované plicní hypertenze je pro načasování operace, resp. i její kontraindikace vhodná znalost plicní arteriolární rezistence.
Stejně jako při echokardiografickém vyšetření je i při katetrizaci nezbytné uvádět systolický TK a hodnotu LVEDP.
Medikamentózní léčba
U organické chronické asymptomatické MR není účinek dlouhodobé vazodilatační léčby inhibitorem angiotenzin-konvertujícího enzymu (ACEI) jednoznačně potvrzen. U pacientů se současnou hypertenzní nemocí a nebo u pacientů s dilatací a dysfunkcí levé komory je léčba ACEI indikována.
Při vzniku fibrilace síní používáme léky ke kontrole tepové frekvence (betablokátory, verapamil nebo digoxin), a samozřejmě antikoagulační léčbu. Pokud se však pacient stává symptomatickým, je racionálním řešením především chirurgická léčba.
Nezbytná je prevence infekční endokarditidy.
O léčbě akutních stavů je pojednáno níže.
Indikace k operačnímu řešení a optimální načasování
Správné načasování chirurgického řešení je často složitým problémem a vyžaduje komplexní přístup.
Jaké jsou tedy nejdůležitější informace, které potřebujeme znát k správnému zhodnocení významnosti vady a rozhodnutí o operaci?
Údaje nutné pro zhodnocení vady
- Klinické obtíže pacienta a objektivní nález - celková únavnost, nevýkonnost či stupeň dušnosti u pacienta. Tyto potíže kvantifikujeme většinou použitím funkční NYHA klasifikace. Důležitý může být i poslechový nález na srdci (intenzita šelestu, ev. přítomnost 3. srdeční ozvy).V případě nejasnosti nálezu si můžeme pomoci doplněním zátěžových testů.
- Zhodnocení významnosti MR - Závažnost MR stanovujeme pomocí echokardiografického vyšetření a srdeční katetrizace, včetně eventuální pravostranné srdeční katetrizace.
Velikost MR hodnotíme metodou PISA, za významnou pokládáme stavy s RV větším než 60 ml a ERO více než 35 mm2 u organické vady. U významné ischemické MR je RV 40 ml a více a ERO 20 mm2 a více. Dále kvantifikujeme vadu v barevném dopplerovském vyšetření.
Katetrizačně hodnotíme významnost MR nástřikem kontrastní látky do dutiny levé komory a stanovením intenzity a rychlosti jejího pronikání do levé síně semikvantitativně stupnicí I - IV. Při pravostranné katetrizaci doplníme informace o zjištění tlaku v pravostranných srdečních oddílech, plicnici, plicním zaklínění a současně o tvaru křivky a zhodnocení vlny „V“.
Význam v rozhodovacím procesu mají samozřejmě i přidružené srdeční vady. - Funkce levé komory srdeční se většinou hodnotí echokardiograficky, EF méně než 60 % a endsystolický rozměr (endsystolic diameter - ESD) větší než 45 mm již svědčí pro pokles funkce levé komory srdeční. Lze stanovit i funkci pravé komory srdeční a při srdeční katetrizaci ověřit ventrikulograficky funkci levé komory srdeční.
- Etiologie vady a možnost záchovné operace (plastiky) mitrální chlopně.
To znamená správné zhodnocení a popis mitrální chlopně, nejlépe pomocí TEE. U chlopně s velkými kalcifikacemi v prstenci a u revmatických srdečních vad s kalcifikacemi je plastika chlopně obtížně proveditelná, kontraindikovaná je při současné stenóze mitrální chlopně. Při indikaci k plastice mitrální chlopně je nutná také dostatečná zkušenost kardiochirurga a správná „souhra“ indikujícího kardiologa - echokardiografisty a kardiochirurga. - Přidružená onemocnění zvyšující operační riziko:
- ICHS vyžadující současnou revaskularizaci [24]
- přítomnost srdečního selhání před operací [25]
- fibrilace síní (FS); v současné době však lze tuto arytmii řešit chirurgicky a obnovit sinusový rytmus, a tak v případě úspěšnosti tohoto výkonu pacienti nemusí dlouhodobě užívat chronickou antikoagulační léčbu
- z dalších především renální insuficience, diabetes mellitus a respirační insuficie
- Věk pacienta nad 75 let. U pacientů nad 75 let narůstá mortalita zejména v časném pooperačním období [25], nicméně věk nad 75 let není kontraindikací operace, u těchto pacientů je však nutno přistupovat k indikaci přísně individuálně a posuzovat operační riziko i s ohledem na přidružená onemocnění.
Významná organická mitrální regurgitace
Symptomatičtí pacienti
Symptomatičtí pacienti s funkční klasifikací NYHA III - IV (i pokud byla jen přechodná) by měli být indikováni k operaci vždy. Při optimální indikaci by EF neměla klesnout pod 60 % a endsystolický rozměr by neměl být větší než 45 mm a/nebo index endsystolického objemu levé komory přesáhnout 60 ml/m2. U pacientů s dysfunkcí levé komory srdeční lze operaci doporučit ještě u EF 30 % a více, u nižší EF je přístup vzhledem k vysoké mortalitě individuální a spíše uvažujeme o srdeční transplantaci, která však není ve všech případech možná. Pacienty ve funkční klasifikaci NYHA I - II indikujeme tehdy, je-li chlopeň vhodná k plastice [4,26-28].
Preferujeme plastiku mitrální chlopně vzhledem k menšímu poklesu EF po výkonu a možnosti vyhnout se antikoagulační léčbě při sinusovém rytmu.
Asymptomatičtí pacienti
Plastiku mitrální chlopně bychom měli u těchto pacientů indikovat v případě, je-li MR masivní (RV větší než 100 ml) nebo u pacientů s výrazně dilatovanou levou síní (nad 50 mm). Dále tehdy, je-li dokumentován paroxyzmus fibrilace síní anebo je-li dokumentována chronická FS či paroxyzmus komorové tachykardie nebo jsou-li přítomny známky plicní hypertenze (systolický tlak v AP 50 mm Hg v klidu a nebo 60 mm Hg a více při zátěži). Náhradu mitrální chlopně u asymptomatických pacientů zvažujeme při dosažení kritérií velikosti a funkce levé komory srdeční pro MR.
Akutně vzniklá MR na podkladě infekční endokarditidy
Operaci se snažíme oddálit a alespoň po dobu 1 týdne i.v. aplikovat ATB, snažíme se stabilizovat hemodynamický stav pacienta farmakologicky nebo invazivně.
Akutní ischemická MR
Takto vzniklá MR má okamžitý dopad na hemodynamický stav pacienta a chirurgický výkon je jediným možným řešením [3]. Vždy se pokoušíme o hemodynamickou stabilizaci pacienta, ať již farmakologicky či pomocí invazivních metod.
Chronická ischemická MR
Prognóza pacientů je horší něž u MR z jiných příčin a vzhledem k výraznému ovlivnění mortality (riziko operačního výkonu je větší) pro ní platí také podstatně přísnější kritéria při kvantifikaci [1-4]. Situaci komplikuje i to, že ischemická MR může být variabilní a proto při klidovém vyšetření může být podhodnocen její význam i klinický dopad vady [16]. Za významnou MR je tedy považována regurgitace s RV větším než 40 ml a ERO větším než 20 mm2.
Současná plastika či náhrada mitrální chlopně by měla být provedena u pacientů s MR 3. a nebo 4. stupně. Otázkou zůstává provedení plastiky mitrální chlopně u pacientů se středně významnou MR (2+) [24,29]. Zde se názory na léčbu (kombinovaný výkon či pouhá revaskularizace) často rozcházejí. Význam v určení léčby by měly mít i zátěžové testy, které napomáhají stanovit prognózu pacientů s MR pomocí velikosti vzestupu ERO při zátěži (v pracích Lancelottiho et al byla zjištěna vyšší mortalita, byl-li vzestup ERO při zátěži o více než 13 mm2). Zátěžové testy by měly být také provedeny u pacientů s chronickou dysfunkcí levé komory srdeční, u kterých došlo k rozvoji dušnosti či plicního edému bez jasné příčiny [18].
Při strategii léčby má samozřejmě velký význam i předchozí srdeční selhání v anamnéze (tito pacienti mají horší perioperační a časnou pooperační prognózu, ale současně z operace nejvíce profitují a ve srovnání s pouhou chirurgickou revaskularizací mají lepší dlouhodobé přežívání) [30]. Limitujícím faktorem je také EF levé komory srdeční [31,32]. Obvykle jsme konzervativní v přístupu u pacientů s EF nižší než 30 % a nebo postupujeme přísně individuálně po doplnění viability myokardu vyšetřením magnetickou rezonancí a stanovením kontraktilní rezervy LK (nízkými dávkami dobutaminu do 10 µg/kg/min).
U pacientů s dysfunkcí levé komory srdeční jednoznačně preferujeme plastiku mitrální chlopně.
Dilatační kardiomyopatie a sekundární mitrální insuficience
Chirurgický přístup je v tomto případě velmi kontroverzní. I když některé práce popisují zlepšení symptomů po mitrální valvuloplastice, není chirurgická léčba u dilatačních kardiomyopatií obecně akceptována [1].
Závěr
MR je ve velmi různorodé onemocnění, které vyžaduje diferencovaný přístup při hodnocení organické a ischemické MR, stejně tak jako u akutně vzniklé MR či chronické vady.
U akutně vzniklých regurgitací vzhledem k dramatické symptomatologii provádíme urgentní řešení.
U chronické MR je průběh často dlouhou dobu asymptomatický a první příznaky se mohou projevit až v pokročilém stadiu vady. U hemodynamicky významné MR indikujeme k operaci pacienty s byť i jen přechodnými projevy levostranné srdeční insuficience NYHA III - IV, pacienty ve funkční klasifikaci NYHA I - II tehdy, je-li chlopeň vhodná k plastice. Přísnější kritéria platí pro pacienty s ischemickou MR. Při indikaci upřednostňujeme plastiku mitrální chlopně, neboť má nižší operační mortalitu a pacienti mají lepší dlouhodobou prognózu než při náhradě mitrální chlopně.
K operaci se tedy snažíme indikovat pacienty v době, kdy mají ještě normální funkci levé komory, není přítomna její dilatace a dilatace levé síně s fibrilací síní a nejsou známky plicní hypertenze. Takový pacient má dobrou dlouhodobou prognózu bez nutnosti užívání antikoagulační léčby.
Pro správné načasování operace má nesporný význam dlouhodobé klinické a echokardiografické sledování pacientů s MR, zkušenost vyšetřujícího a zkušenost chirurgického týmu.
MUDr. Hana Línková
III. interní - kardiologická klinika 3. LF UK a FN Královské Vinohrady, Praha
www.fnkv.cz
e-mail: linkova@fnkv.cz
Doručeno do redakce: 3. 1. 2006
Přijato po recenzi: 7. 6. 2006
Zdroje
1. Otto CM. Timing of surgery in mitral regurgitation. Heart 2003; 89 : 100-105.
2. Otto CM. Evaluation and management of chronic mitral regurgitation. N Engl J Med 2001; 345 : 740-746.
3. Otto CM. Valvular heart disease. Philadelphia: WB Saunders 1999 : 296-322.
4. Enriquez-Sarano M. Timing of mitral valve surgery. Heart 2002; 87 : 79-85.
5. Bonow RO, Carabello BA, deLeon AC et al. ACC/AHA Guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee on Management of Patients with Valvular Heart Disease). J Am Coll Cardiol 1998; 32 : 1486-1488.
6. Carpentier A. Cardiac valve surgery - the “French” correction. J Thorac Cardiovasc Surg 1983; 86 : 323-337.
7. Čerbák R. Chronické regurgitační chlopenní vady levého srdce včera a dnes. Interv Akut Kardiol 2002; 2 : 85-89.
8. Ling H, Enriquez-Sarano M, Seward J et al. Clinical outcome of mitral regurgitation due to flail leaflets. N Engl J Med 1996; 335 : 1417-1423.
9. Grigioni F, Enriquez-Sarano M, Ling L et al. Sudden death in mitral regurgitation due to flail leaflet. J Am Coll Cardiol 1999; 34 : 2078-2085.
10. Tribouilloy C, Enriquez-Sarano M, Schaff H et al. Impact of preoperative symptoms on survival after surgical correction of organic mitral regurgitaion: rationale for optimizing surgical indications. Circulation 1999; 99 : 400-405.
11. Trichon BH, Felker GM, Shaw LK et al. Relation of frequency and severity of mitral regurgitation to survival among patients with left ventricular systolic dysfunction and heart failure. Am J Cardiol 2003; 91 : 538-543.
12. Wu AH, Aaronson KD, Bowling SF et al. Impact of mitral valve annuloplasty on mortality risk in patients with mitral regurgitation and left ventricular dysfunction. J Am Coll Cardiol 2005; 45 : 381-387.
13. Yiu S, Enriquez-Sarano M, Tribouilloy C et al. Determinants of the degree of functional mitral regurgitation in patients with systolic left ventricular dysfunction: a quantitative clinical study. Circulation 2000; 102 : 1400-1466.
14. Grigioni F, Enriquez-Sarano M, Zehr K et al. Ischemic mitral regurgitation: long-term outcome and prognostic implications with quantitative Doppler assessment. Circulation 2001; 103 : 1759-1764.
15. Lamas G, Mitchell G, Flaker G et al. Clinical significance of mitral regurgitation after acute myocardial infarction. Circulation 1997; 96 : 827-833.
16. Lancellotti P, Pierard LA. Chronic ischaemic mitral regurgitation: exercise testing reveals its dynamic component. Eur Heart J 2005; 26 : 1816-1817.
17. Pierard LA, Lancellotti P. The role of ischemic mitral regurgitation in the pathogenesis of acute pulmonary edema. N Engl J Med 2004; 351 : 1627-1634.
18. Giga V, Ostojic M, Vujisic-Tesic B et al. Exercise-induced changes in mitral regurgitation in patients with prior myocardioal infarction and left ventricular dysfunction: relation to mitral deformation and left ventricular function shape. Eur Heart J 2005; 26 : 1860-1865.
19. Abe Y, Ymai T, Ohue K et al. Relation between reduction in ischemic mitral regurgitation and improvement in regional left ventricular contractility during low dose dobutamine stress echocardiography. Heart 2005; 91 : 1092-1093.
20. Zoghbi WA, Enriquez-Sarano M, Foster E et al. Recommendations for Evaluation of the Severity of Native Valvular Regurgitation with Two-dimensional and Doppler Echocardiography. J Am Coll Cardiology 2003; 16 : 777-799.
21. Enriquez-Sarano M, Miller FJ, Hayes S et al. Effective mitral regurgitant orifice area: clinical use and pitfalls of the proximal isovelocity surface area method. J Am Coll Cardiol 1995; 25 : 703-709.
22. Lancellotti P, Troisfontaines P, Toussaint AC, Pierard LA. Prognostic importance of exercise-induced changes in mitral regurgitation in patients with chronic ischemic left ventricular dysfunction. Circulation 2003; 108 : 1713-1717.
23. Endrys J. Invazivní hemodynamické metody. Hradec Králové: Nucleus 2005 : 102-108.
24. Fojt R, Widimský P, Špaček R et al. Mitrální regurgitace u pacientů indikovaných k chirurgické revaskularizaci myokardu. Cor Vasa 2005; 47 : 431-436.
25. Tribouilloy C, Enriquez-Sarano M, Schaff H et al. Impact of preoperative symptoms on survival after surgical correction of organic mitral regurgitation: rationale for optimizing surgical indications. Circulation 1999; 99 : 400-405.
26. Sousa Uva M, Dreyfus G, Rescigno G et al. Surgical treatment of asymptomatic and mildly symptomatic mitral regurgitation. J Thorac Cardiovasc Surg 1996; 112 : 1240-1249.
27. Ling LH, Enriquez-Sarano M, Seward J et al. Early surgery in patients with mitral regurgitation due to flail leaflet: a long-term outcome study. Circulation 1997; 96 : 1819-1825.
28. Vambera M, Šetina M. Kdy indikovat k operaci nemocného s chronickou mitrální regurgitací? Vnitř Lék 2003; 11 : 874-879.
29. Cohn L, Couper G, Kinchla N. Decreased operative risk of surgical treatment of mitral regurgitation with or without coronary Artery disease. J Am Coll Cardiol 1990; 16 : 1575-1578.
30. Harris KM, Sundt III TM, Aeppli D et al. Can late survival of patients with moderate ischemic mitral regurgitation be impacted by intervention on the valve? Ann Thorac Surg 2002; 74 : 1468-1475.
31. Miller Craig D. Ischemic mitral regurgitation redux - to repair or tu replace. J Thorac Cardiovasc Surg 2001; 122 : 1059-1062.
32. Dahlberg PS, Orszulak TA, Mullany CJ et al. Late outcome of mitral valve surgery for patients with coronary artery disease. Ann Thorac Surg 2003; 76 : 1539-1548.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2006 Číslo 11- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- Mým kolegům!
- Pozitronová emisní tomografie v diagnostice vaskulitid velkých cév – jedné z příčin horeček neznámého původu: editorial
- C−reaktivní protein – editorial
- Mitrální regurgitace 2006
- Mužská hormonální antikoncepce – editorial
- Klinické důsledky TRIM (Transfusion related immunomodulation) - editorial
- Riziková medikace a kontrastní látkou indukovaná nefropatie u pacientů s diabetem a hypertenzí
- Pozdní komplikace chronických zánětů respiračního traktu u nemocných s běžnou variabilní imunodeficiencí
- Význam anamnézy v diferenciálnej diagnostike reflexných a kardiogénnych synkopálnych stavov
- 18F-FDG PET v diagnostice vaskulitid velkých cév
- Prevalence hladin C−reaktivního proteinu u dospělé populace dvou regionů České republiky a jejich vztah k tělesnému složení
- Dyslipidemie u nemocných léčených peritoneální dialýzou
- Mitrální regurgitace: umíme správně načasovat chirurgické řešení?
- Tako tsubo syndrom - nový přírůstek do rodiny akutních stavů v kardiologii: aktuální sdělení
- Postihnutie kardiovaskulárneho systému u diabetikov so súčasne prítomnou poruchou funkcie štítnej žľazy
- Mužská hormonální antikoncepce
- Transfúziou navodená imunomodulácia a infekčné komplikácie
- Masivní plicní embolizace – pokus o embolektomii po selhání trombolytické léčby
-
XIII. sjezd České internistické společnosti, Brno, 1.–4. listopadu 2006
Sborník abstrakt k přednáškám
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Mužská hormonální antikoncepce
- Transfúziou navodená imunomodulácia a infekčné komplikácie
- Mitrální regurgitace: umíme správně načasovat chirurgické řešení?
- Masivní plicní embolizace – pokus o embolektomii po selhání trombolytické léčby
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



