-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Opožděně diagnostikovaná ruptura bránice po tupém traumatu hrudníku – 2 kazuistiky
Delayed diagnosis of diaphragmatic rupture after blunt chest trauma – 2 case reports
Introduction: Diaphragmatic rupture is a rare but life-threatening condition that occurs in 0.85% of surgically managed thoracoabdominal injuries. In most cases, the condition is accompanied by associated traumas responsible for poor prognosis. Signs of diaphragmatic rupture are often masked by more serious manifestations of the associated trauma. The rupture is usually revealed by an X-ray of the chest or CT scan. However, a minor defect may be missed, especially if the patient is not indicated for urgent surgery.
Methods: The authors present 2 case reports of patients treated for chronic diaphragmatic rupture at the Department of Surgery of the Faculty of Medicine, Charles University and University Hospital in Pilsen between 01 January 2009 and 31 December 2021. The aim was to analyze the clinical data and to compare this data with literature.
Results: Both patients with the chronic diaphragmatic rupture were men in their productive age. The mechanism of their primary trauma was a traffic accident. In the first case, the rupture was diagnosed 6 years after the trauma. The second case was diagnosed 14 years after the primary trauma. The diaphragmatic rupture was present on the left side in the first case and on the right in the other. Both patients underwent suture of the diaphragmatic defect via thoracotomy.
Conclusion: Unrecognized diaphragmatic rupture is a severe condition that can result in a life-threatening complication, namely incarceration of abdominal organs dislocated to the chest. It is necessary to keep this diagnosis in mind in patients with gastrointestinal or respiratory problems after a previous high-energy, blunt-force abdominal and thoracic injury, even many years after the trauma.
Keywords:
diaphragmatic rupture – thoracoabdominal trauma
Autoři: M. Skála; J. Vodička; V. Špidlen; K. Procházková; J. Šebek; V. Třeška
Působiště autorů: Chirurgická klinika Lékařské fakulty Univerzity Karlovy a Fakultní nemocnice v Plzni
Vyšlo v časopise: Rozhl. Chir., 2022, roč. 101, č. 6, s. 284-288.
Kategorie: Kazuistika
doi: https://doi.org/10.33699/PIS.2022.101.6.283–287Souhrn
Úvod: Ruptura bránice je vzácný, ale život ohrožující stav doprovázející 0,8–5 % torakoabdomiálních traumat podstoupivších operaci. Většinu doprovází přidružená poranění, která jsou zodpovědná za špatnou prognózu. Projevy brániční ruptury bývají překryty vážnějšími projevy přidruženého traumatu. Ruptura bývá viditelná na RTG snímku hrudníku či na CT vyšetření. Menší defekt však může diagnostice uniknout, zvláště pokud není pacient indikován k akutní operaci.
Metody: Autoři uvádějí 2 kazuistiky pacientů, kteří byli léčeni pro chronickou brániční rupturu na Chirurgické klinice LF UK a FN Plzeň mezi 1. 1. 2009 a 31. 12. 2021. Cílem byla analýza klinických dat a jejich porovnání s literárními údaji.
Výsledky: Oba pacienti s chronickou brániční rupturou byli muži v produktivním věku, kteří primární trauma utrpěli při dopravní nehodě. V jednom případě byla ruptura diagnostikována po 6 letech, v druhém po 14 letech. V jednom případě šlo o rupturu levé poloviny bránice, v druhém případě pak její pravé poloviny. Oba pacienti podstoupili plastiku bráničního defektu cestou torakotomie.
Závěr: Nerozpoznaná ruptura bránice je závažný stav, který může vyústit v život ohrožující komplikaci inkarcerací břišních orgánů vyhřezlých do hrudníku. Na tuto diagnózu je nutné myslet u pacientů s gastrointestinálními či dechovými potížemi po vysokoenergetickém tupém traumatu břicha a hrudníku i s odstupem několika let od traumatu.
Klíčová slova:
brániční ruptura – torakoabdominální trauma
ÚVOD
Traumatická ruptura bránice je poměrně vzácný, ale život ohrožující stav, který doprovází přibližně 0,8–8 % tupých torakoabdominálních traumat, která si vyžádají operaci [1–3]. V akutní fázi je ruptura bránice až v 70 % doprovázena těžkými přidruženými poraněními, jako jsou kraniotraumata či poranění muskuloskeletální nebo trauma nitrobřišních a nitrohrudních orgánů. Tato přidružená poranění jsou pak také zodpovědná za špatnou prognózu pacientů, kdy nejhorší prognóza je u pacientů s kombinací traumatu hrudníku a kraniocerebrálního traumatu [4]. Ačkoliv je rozsáhlejší ruptura bránice často viditelná na prostém RTG snímku hrudníku nebo na CT vyšetření jako dislokace nitrobřišních orgánů do pleurální dutiny, může diagnostice uniknout, zejména pokud jde o nevelkou rupturu a stav pacienta si nevyžádá operaci, a není tak poškození bránice zjištěno peroperačně [2,5].
Brániční ruptura je v klinické medicíně popisována častěji na levé straně, předpokládané důvody budou diskutovány dále. Mechanismus poranění bránice následkem tupého traumatu spočívá v kombinaci střižných sil a náhlého nárůstu intraabdominálního tlaku s rychlou distenzí bránice, která může vyústit v její rupturu či dokonce avulzi z úponu. Avulze z úponu nastává spíše po násilí směřujícím na hrudník, kdežto ruptura centrum tendineum po násilí na abdominální oblast [6–8].
Symptomy akutní ruptury bránice bývají překryty vážnějšími projevy kraniocerebrálního, muskuloskeletálního či torakoabdominálního traumatu. Pokud budeme mluvit o opožděně diagnostikované ruptuře bránice, pak hlavní příznaky plynou z výhřezu orgánů do pleurální dutiny. Jde tedy o poruchy pasáže trávicím traktem či inkarceraci vyhřezlých orgánů. Při opožděně diagnostikované ruptuře bránice můžeme také pozorovat omezení respiračních funkcí při snížení kapacity plic [3,6,8,9].
METODY
Na Chirurgické klinice LF UK a FN Plzeň bylo mezi 1. 1. 2009 a 31. 2. 2020 hospitalizováno celkem 18 pacientů, kterým byla diagnostikována traumatická ruptura bránice následkem tupého traumatu. U 12 z nich byla diagnostikována akutní ruptura bránice vstupně v době příjmu. U dalších 4 pacientů pak v rozmezí 1 až 6 dnů. I u těchto pacientů se jedná o akutní rupturu bránice. U dvou pacientů jsme pak nalezli chronickou rupturu, která byla zjištěna 6, resp. 14 let od primárního traumatu. Tyto dva případy jsou v následujícím textu zpracovány formou kazuistik.
KAZUISTIKA I
32letý řidič automobilu havaroval čelně do svahu 27. 3. 2003. Na místě byla podle svědků přítomna porucha vědomí. Po vyproštění z automobilu byl předán Zdravotnické záchranné službě, sledován, intubován a letecky dopraven na Emergency FN Plzeň.
Provedená zobrazovací vyšetření (CT, RTG, USG) prokázala následující traumata:
• prolomení zadní stěny maxilárního sinu,
• kominutivní zlomenina vřetenní i loketní kosti.
Předloktí bylo indikováno k osteosyntéze obou kostí, která byla provedena v den přijetí. Prolomení maxilárního sinu bylo dále řešeno konzervativně.
Pacient byl přijat na lůžkové oddělení Kliniky anesteziologie, resuscitace a intenzivní medicíny (KARIM), odkud byl 31. 3. 2003 přeložen na lůžko Neurochirurgické kliniky a následující den v dobrém celkovém stavu propuštěn.
Za necelé tři měsíce, tj. 18. 6. 2003, se však pacient dostavil na ambulanci Chirurgické kliniky FN Plzeň s 12hodinovou anamnézou progredujících křečovitých bolestí břicha s opakovaným zvracením. Pacient lokalizoval bolesti do levého podžebří a epigastria a byl přijat k hospitalizaci. Na provedeném RTG snímku hrudníku a břicha bylo popsáno podezření na vyšší postavení levé brániční klenby a nevelká pneumatizace v žaludku. Známky svědčící pro ileus nebyly nalezeny. Sonografie žádnou intraabdominální patologii neprokázala. Během této hospitalizace tedy nebyla indikována chirurgická léčba. Provedli jsme endoskopii horního trávicího traktu, která prokázala pylorostenózu při exacerbaci vředové choroby. Zahájili jsme léčbu blokátory protonové pumpy a prokinetiky. Poté došlo k úplné úlevě od potíží a pacient byl 22. 6. 2003 propuštěn do domácí péče v dobrém celkovém stavu.
Dne 27. 10. 2008 bylo u pacienta pro ataku náhlých bolestí na hrudi a bolestí zad provedeno mimo naše zdravotnické zařízení CT hrudníku, které již vyslovilo důvodné podezření na rupturu levé bránice s hernií levostranných podbráničních orgánů vysoko do levého hemithoraxu s výrazným zmenšením objemu levé pleurální dutiny (Obr. 1). S obrazovou dokumentací pacient přišel do hrudní poradny naší kliniky a byl indikován k plastice chronické brániční ruptury.
Obr. 1. Herniace útrob do levé pleurální dutiny na CT topogramu
Fig. 1: Visceral herniation in the left pleural cavity based on CT topogram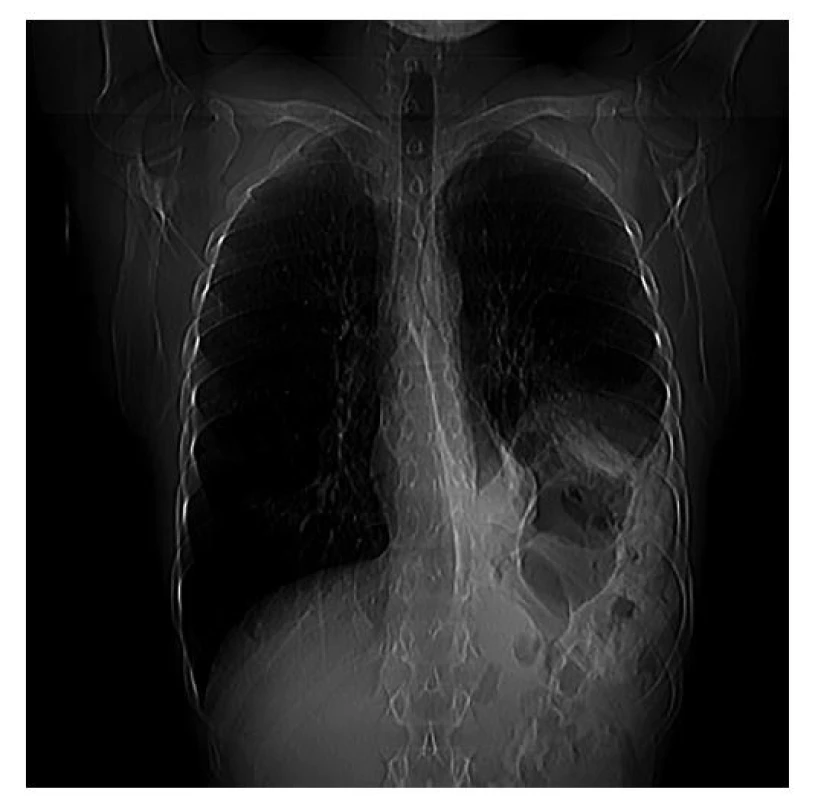
Operaci pacient podstoupil 13. 1. 2009, tedy po 6 letech. Z levostranné torakotomie byly explorovány pleurální dutina a bránice. V dolní třetině hemithoraxu byla nalezena slezina, s vytaženou částí ocasu slinivky, celý žaludek s tekutým obsahem, slezinné ohbí tračníku s větší částí příčného tračníku a omenta. Po uvolnění útrob byl ozřejmen okraj defektu v bránici. Defekt byl asi 10x4 cm velký a byl lokalizován v centrální části bránice. Další preparaci a repozici útrob znemožňovala zvětšená slezina (16x11x3 cm), proto bylo nutné provést splenektomii. Zbylé útroby byly pak reponovány volně do břišní dutiny. Defekt v bránici se dařilo uzavřít pokračujícím prolenovým stehem bez napětí. Na závěr operace byl do pleurální dutiny zaveden hrudní drén (Obr. 2).
Obr. 2. Pooperační RTG snímek
Fig. 2: Postoperative X-ray scan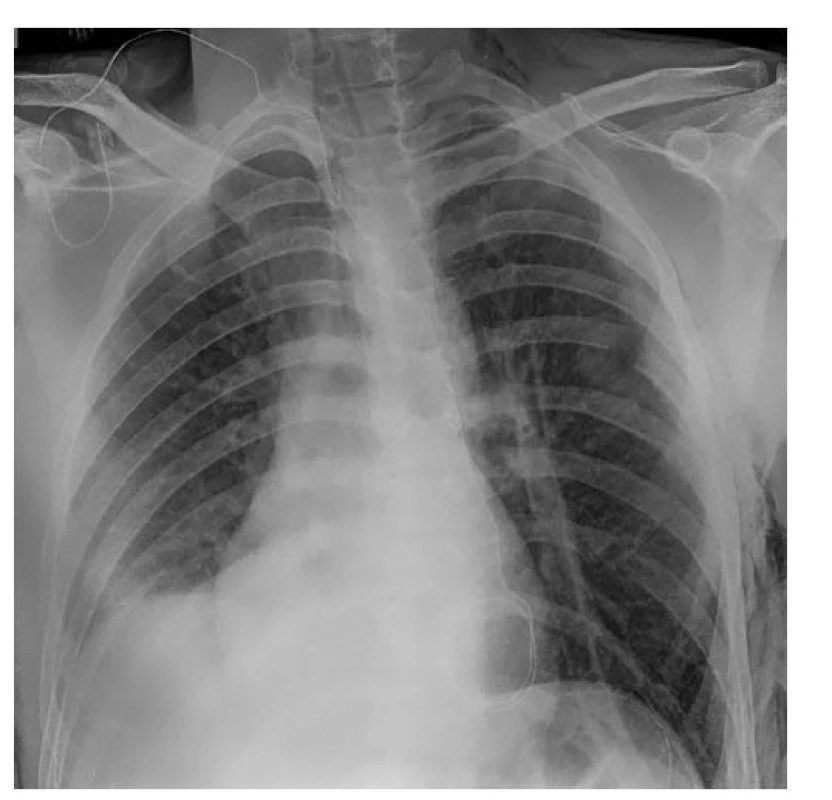
Průběh hospitalizace byl nekomplikovaný. Hrudní drén byl extrahován 6. pooperační den. Následující den byl pacient propuštěn v dobrém celkovém stavu do domácí péče s doporučením očkování proti OPSI (overwhelming postsplenectomy infection). Při kontrole na naší ambulanci po 3 měsících byl pacient zcela bez potíží, RTG snímek hrudníku ani USG břicha neprokázaly komplikaci.
KAZUISTIKA II
20letý muž byl 14. 9. 1997 přijat na KARIM po autonehodě s následujícími poraněními:
• fraktura pravé klíční kosti,
• fraktury 2. až 7. žebra vpravo a 1. žebra vlevo,
• kontuze pravé plíce,
• pneumohemothorax vpravo a pneumothorax vlevo,
• kominutivní fraktura lopaty kyčelní kosti,
• otřes mozku s brýlovým hematomem pravé orbity,
• suspekce na poranění skalní kosti s hypakusí a periferní parézou n. facialis.
Pro poranění hrudníku byla při příjmu zavedena hrudní drenáž oboustranně. Již v době příjmu bylo podle RTG snímku hrudníku vysloveno podezření na parézu pravé poloviny bránice, avšak jednoznačná ruptura bránice nebyla popsána.
Desátý den (24. 9. 1997) byl pacient překládán na JIP Chirurgické kliniky, odkud byl po několika dnech nekomplikovaného průběhu přeložen na standardní oddělení. Hrudní drény jsme postupně odstranili a pacient byl 7. 10. 1997 přeložen k osteosyntéze pravé klíční kosti a pánve na KOTPÚ (Kliniku ortopedie a traumatologie pohybového ústrojí). Do domácí péče byl propuštěn 15. 10. 1997. Podle dostupné dokumentace pacient zrehabilitoval poranění n. facialis, ale od nehody dosud trvá kompletní ztráta sluchu pravého ucha.
Pacient poté v červnu 2003 podstoupil laparoskopickou apendektomii mimo naše zařízení, kde nebyla zastižena patologie bránice. Půl roku poté byl vyšetřen na naší ambulanci pro difuzní neurčité bolesti břicha, které, jak přiznával, se objevovaly minimálně rok. Bolesti vždy spontánně odezněly.
Opět mimo naše zdravotnické zařízení byl pak 3. 6. 2011 pacient vyšetřován pro pád na pravý hemithorax s následnou zlomeninou 5. až 9. žebra. Na kontrolu byl odeslán 7. 6. 2011 na naši ambulanci, kde jsme provedli CT hrudníku, které ukázalo rupturu pravé poloviny bránice s rozsáhlou herniací podbráničních orgánů do hrudníku (Obr. 3). Intrathorakálně zasahoval pravý tračník, dorzální část pravého jaterního laloku a horní pól pravé ledviny. Pacient byl přijat a připravován k operačnímu řešení.
Obr. 3. Herniace břišních orgánů do pravého hemithoraxu na CT
Fig. 3: Herniation of abdominal organs in the right hemithorax based on CT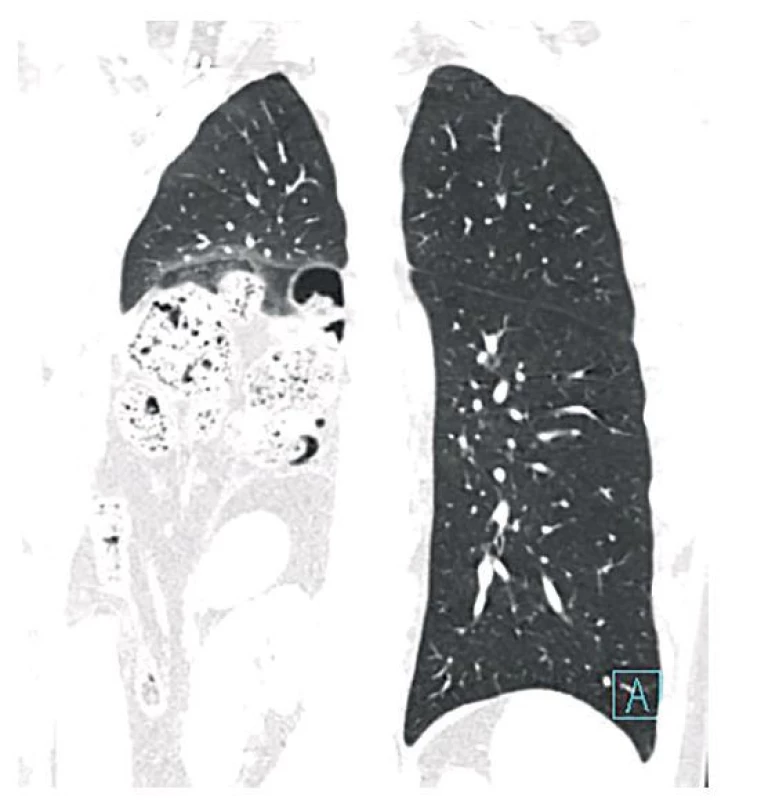
Ještě téhož dne byl pacient připraven a zařazen do programu. Pravostrannou posterolaterální torakotomií 7. mezižebřím byl zjednán přístup do pleurální dutiny. Nalezen byl v zásadě volný příčný tračník a omentum, které však bylo ve srůstech s hrudní stěnou a plící. Po uvolnění adhezí jsme objevili defekt v místě úponu bránice laterálně. Útroby se podařilo volně zreponovat do břišní dutiny a defekt byl uzavřen jednotlivými nevstřebatelnými stehy. Na závěr bylo dokončeno uvolnění celého plicního křídla z adhezí, založeny dva hrudní drény a po vrstvách uzavřena torakotomie.
Průběh hospitalizace nebyl komplikován, drény byly postupně extrahovány. Dimise pak proběhla v dobrém celkovém stavu 8. pooperační den 15. 6. 2011. Za měsíc se pacient dostavil ke kontrole do hrudní poradny. Tato kontrola neprokázala žádné pooperační komplikace. Poslední dostupný RTG snímek 24. 1. 2022 z netraumatologické indikace byl rovněž bez patologie.
DISKUZE
Předkládané dvě kazuistiky popisují chronickou brániční rupturu vzniklou následkem traumatu, které však diagnostice samotné ruptury předcházelo o 6, resp. o 14 let. Podobné časové údaje diagnózy od primárního traumatu nejsou v případě chronické brániční ruptury v literatuře výjimkou. Lu, et al. uvádějí ve své práci medián doby do diagnózy 5 let, Zhao, et al. pak rozptyl mezi 4 měsíci a dokonce 21 roky [10,11]. Oba pacienti v naší práci byli muži v produktivním věku, což zapadá do trendu uváděného v literatuře. Mladší muži jsou tedy svojí pracovní i volnočasovou aktivitou a chováním více ohroženi než ženy [7,10–12].
Jedna kazuistika popisuje rupturu levé brániční poloviny, druhá pravé. Podle publikovaných prací však vzniká levostranná ruptura bránice daleko častěji než pravostranná ruptura a tvoří od 65 % do 87 % všech bráničních ruptur [1–3,6,7]. Tento fakt je vysvětlován jednak fyziologickým oslabením v posterolaterální části levé brániční kupuly, která pochází z pleuroperitoneální membrány, a také protektivním vlivem jater, která chrání pravou brániční kupulu a jsou schopna adsorbovat část energie při traumatu [1,2,6,7]. Nicméně Puffer, et al. uvádějí ve své práci, že počet pravostranných a levostranných ruptur se v nálezech post mortem statisticky signifikantně neliší [13].
Pokud jde o diagnostiku chronické brániční ruptury, pak vycházíme z klinických příznaků, které jsou uvedeny v úvodu této práce. Ze zobrazovacích metod lze využít nativní snímek hrudníku a břicha, který vysloví podezření na brániční rupturu zobrazením herniovaných břišních orgánů do pleurální dutiny nebo její výraznější elevací. Zlatým standardem mezi zobrazovacími metodami k odhalení nejen akutní, ale i opožděně diagnostikované brániční ruptury je však spirální CT s kontrastní látkou [4, 8]. Avšak ani jasné zkvalitnění a zlepšení radiologických diagnostických metod nevedlo ke 100% úspěšnosti určení diagnózy, podle publikovaných prací unikne diagnostice v akutní fázi přibližně 12 až 66 % bráničních ruptur [6,8,14].
Opožděná diagnostika brániční ruptury pravděpodobně plyne z přehlédnutí drobného defektu v bránici, který není patrný na grafických vyšetřeních, a pokud pacient není z důvodu tíže svého stavu indikován k operaci v akutním období po traumatu, pak je tento defekt přehlédnut. V případě, že je pacient indikován k akutní operaci, může opět drobný defekt v bránici uniknout pozornosti. Gu ve své práci uvádí, že akutně diagnostikovaná brániční ruptura byla vstupně vždy větší než chronicky diagnostikovaný defekt. Podle této teorie se tedy malý nezpozorovaný a v době traumatu také asymptomatický defekt postupem času zvětší, až dojde k výhřezu břišních orgánů a rozvoji symptomatologie [2].
Operace je jedinou metodou léčby brániční ruptury, jelikož ruptura bránice se nikdy nezhojí spontánně, a je tedy nutné uzavřít defekt suturou [4,6,8]. Ošetření brániční ruptury lze provést cestou laparotomie, torakotomie nebo torakoabdominálním přístupem. Jsou popsány i operace miniinvazivními metodami, jako jsou laparoskopie či videotorakoskopie, nicméně jde o ojedinělé případy a drtivá většina výkonů je prováděna otevřeně [5,6,8]. V případě akutní ruptury bránice při polytraumatu s převažující břišní symptomatologií je doporučováno ošetření cestou laparotomie, neboť přitom jsme schopni provést jak exploraci orgánů v břišní dutině, tak i nutnou suturu bránice. Naopak v případě opožděně diagnostikované ruptury bránice je vhodnější provést torakotomii hlavně z důvodu snazšího uvolnění adhezí. V některých vhodných případech je možná prostá sutura nevstřebatelným šicím materiálem, nicméně v případě, že by sutura byla pod přílišným tahem a hrozilo by tak vytržení stehů, je nutné použít implantát, který však musí být vhodný k přímému kontaktu s břišními orgány. V praxi se používají implantáty, které jsou orientovány nesmáčivým povrchem směrem do břišní dutiny [6–8,12]. V poslední době je v literatuře diskutováno i použití vstřebatelných sítěk z důvodu lepší biologické tolerance a vyšší rezistence k infekci ve srovnání s nevstřebatelnými implantáty [15].
ZÁVĚR
Nerozpoznaná ruptura bránice je závažný stav, který může vyústit v život ohrožující komplikaci při inkarceraci břišních orgánů vyhřezlých do hrudníku. Možnost této diagnózy je nutné mít na paměti u pacientů vyšetřovaných pro gastrointestinální či dechové potíže s anamnézou tupého traumatu s vyšší energií směřující na oblast břicha nebo hrudníku, a to i s odstupem několika let od traumatu. Jedinou léčbou brániční ruptury je pak operace a vzácně prostá sutura defektu nevstřebatelným materiálem, většinou je však nutné všít do defektu záplatu. Pro ošetření opožděně diagnostikované traumatické brániční ruptury je doporučováno upřednostnit torakotomii před laparotomií.
Práce byla podpořena grantem SVV-2020-2022 No 260539.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Martin Skála, Ph.D.
Chirurgická klinika LF UK a FN v Plzni
alej Svobody 80
304 60 Plzeň
e-mail: skalama@fnplzen.cz
ORCID: 0000-0001-5493-7446
Zdroje
1. Tavakoli H, Rezaei J, Miratashi Yazdi SA, et al. Traumatic right hemi-diaphragmatic injury: delayed diagnosis. Surgical Case Reports 2019;5(1):92. ISSN 2198-7793. doi:10.1186/s40792-019-0650-5.
2. Gu P, Lu Y, Li X, et al. Acute and chronic traumatic diaphragmatic hernia: 10 years’ experience. PLOS ONE 2019;14(12), e0226364. ISSN 1932-6203. doi:10.1371/ journal.pone.0226364.
3. Vyhnánek F, Jirava P, Skála P, et al. The spectrum of diaphragmatic injuries managed in a Prague traumatology centre. [In Czech] Rozhledy v chirurgii 2011;90(7):377–381. ISSN 0035-9351.
4. Vodička J, Doležal J, Vejvodová Š, et al. Chest injury and its surgical treatment in polytrauma patients. Five-year experience. [In Czech] Acta Chirurgiae Orthopaedicae Et Traumatologiae Cechoslovaca. 2016;83(2):123–126. ISSN 0001-5415.
5. Fangbiao Z, Chunhui Z, Chun Z, et al. Thoracotomy for traumatic diaphragmatic hernia. Indian Journal of Surgery 2016;78(5):371–374. ISSN 0972-2068, 0973-9793. doi:10.1007/s12262-016 - 1484-z.
6. Vodička J, et al. Traumatologie hrudníku. Praha, Galén 2015. ISBN 978-80-7492 - 168-1.
7. Lim KH, Park J. Blunt traumatic diaphragmatic rupture: Single-center experience with 38 patients. Medicine 2018;97(41), e12849. ISSN 0025-7974, 1536-5964. doi:10.1097/MD.0000000000012849.
8. Schützner J, Šimonek J, Stolz A, et al. Ruptures of the diaphragm. [In Czech] Rozhledy v chirurgii 2017;96(12):493 – 497. ISSN 0035-9351.
9. Blitz M, Louie BE. Chronic traumatic diaphragmatic hernia. Thoracic Surgery Clinics 2009;19(4):491–500. ISSN 1547-4127. doi:10.1016/j.thorsurg.2009.08.001.
10. Zhao L, Han Z, Liu H, et al. Delayed traumatic diaphragmatic rupture: diagnosis and surgical treatment. Journal of Thoracic Disease 2019;11(7):2774–2777. ISSN 20721439, 20776624. doi:10.21037/ jtd.2019.07.14.
11. Lu J, Wang B, Che X, et al. Delayed traumatic diaphragmatic hernia: A case-series report and literature review. Medicine 2016;95(32):e4362. ISSN 0025-7974. doi:10.1097/MD.0000000000004362.
12. Corbellini C. Diaphragmatic rupture: a single-institution experience and review of the literature. Turkish Journal of Trauma and Emergency Surgery 2017;[vid. 2021-07-05]. ISSN 1306696X. doi:10.5505/tjtes.2017.78027.
13. Puffer P, Gaebler M. Traumatic diaphragmatic rupture in a forensic medicine autopsy sample. [In German] Beitrage Zur Gerichtlichen Medizin 1991;49 : 149–152. ISSN 0067-5016.
14. Hanna WC, Ferri LE, Fata P, et al. The current status of traumatic diaphragmatic injury: lessons learned from 105 patients over 13 years. The Annals of Thoracic Surgery 2008;85(3):1044–1048. ISSN 1552-6259. doi:10.1016/j.athoracsur. 2007.10.084.
15. Antoiou SA, Pointner R, Granderath FA, et al. The use of biological meshes in diaphragmatic defects – an evidence-based review of the literature. Frontiers in Surgery 2015;2 : 56. ISSN 2296-875X. doi:10.3389/fsurg.2015.00056.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2022 Číslo 6- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Hojení análních fisur urychlí čípky a gel
- Stillova choroba: vzácné a závažné systémové onemocnění
-
Všechny články tohoto čísla
- Je defenzivní medicína problémem chirurgů?
- Defenzivní medicína a vliv hrozby soudních sporů na lékaře
- Retroperitoneální fibróza – diagnostika a léčba
- Akromikoklavikulární luxace u zlomenin lopatky – pathoanatomie poranění
- Bilaterálna versus unilaterálna implantácia totálnej náhrady kolenného kĺbu – porovnanie klinických a funkčných výsledkov v dvojročnom sledovaní
- Opožděně diagnostikovaná ruptura bránice po tupém traumatu hrudníku – 2 kazuistiky
- Omentální torze jako vzácná příčina bolestí v pravém subkostálním prostoru − kazuistika
- Atraumatický akutní kompartment syndrom − kazuistika
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Retroperitoneální fibróza – diagnostika a léčba
- Atraumatický akutní kompartment syndrom − kazuistika
- Defenzivní medicína a vliv hrozby soudních sporů na lékaře
- Bilaterálna versus unilaterálna implantácia totálnej náhrady kolenného kĺbu – porovnanie klinických a funkčných výsledkov v dvojročnom sledovaní
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



