-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Sinus pilonidalis: léčba metodou Karydakis plastiky
Pilonidal sinus disease: Karydakis flap procedure in our patients
Introduction: Despite the available guidelines, opinions of many surgeons are quite ambiguous when it comes to the therapy of pilonidal sinus disease. The treatment can be a frustrating problem both for the surgeon and the patient because it is associated with wound complications and high recurrence rate. The objective of this study was to analyze the results of patients with pilonidal sinus disease undergoing the Karydakis flap procedure.
Methods: A total of 27 patients treated for primary and recurrent pilonidal disease using the Karydakis flap procedure at our department between October 23, 2018 and November 22, 2019 were analyzed prospectively. We evaluated postoperative wound healing, complications and recurrence of the disease in a short-term follow-up period. Disease recurrence was defined as prolonged healing or as a new disease requiring repeated surgery.
Results: In December 2019 all 27 patients came for a follow-up visit. The result was a fully lateralized wound without any signs of a new disease in all patients. In May 2020 a follow-up visit by phone was performed. The median follow-up was 12 months. The healing process was free of any serious complications in 25 patients. Seroma formation cases were managed by puncture in the outpatient setting.
Conclusion: According to the available evidence and guidelines, off-midline procedures – the Karydakis flap, Bascom cleft lift, and Limberg flap procedures – are associated with lower recurrence rates and better wound healing. An important goal is to achieve complete wound lateralization and to change the configuration of the gluteal cleft by reshaping it, which results in a nicely flattened gluteal crease.
Keywords:
pilonidal sinus disease – Karydakis flap procedure – Wound healing
Autoři: M. Bubenová; D. Konečná; Z. Kala
Působiště autorů: Chirurgická klinika, Masarykova univerzita, Fakultní nemocnice Brno
Vyšlo v časopise: Rozhl. Chir., 2020, roč. 99, č. 8, s. 350-355.
Kategorie: Původní práce
doi: https://doi.org/10.33699/PIS.2020.99.8.350–355Souhrn
Úvod: V terapii pilonidálního sinu se doposud potkáváme s nejednotností názorů na výběr vhodné operační metody, i když existují dostupné guideliny. Toto onemocnění je často jak pro pacienta, tak i pro chirurga frustrujícím problémem, protože bývá spojeno s komplikovaným či protrahovaným hojením a recidivami. Cílem této práce je zhodnotit výsledky pacientů s pilonidálním sinem operovaných metodou Karydakisovy lalokové plastiky.
Metody: Prospektivně byly vyhodnoceny výsledky 27 pacientů s primárním i recidivujícím pilonidálním sinem, kteří byli operováni na Chirurgické klinice Fakultní nemocnice Brno v období od 23. 10. 2018 do 22. 11. 2019 metodou Karydakisovy lalokové plastiky. Hodnotili jsme pooperační hojení rány, komplikace hojení a vznik recidivy v rámci krátkodobého sledování. Recidiva byla definována jako stav, kdy by byl v důsledku protrahovaného hojení nebo opětovného výskytu onemocnění nutný další zákrok.
Výsledky: U všech 27 pacientů byla v prosinci 2019 provedena kontrola v rámci pooperačního sledování. Výsledkem byla u každého pacienta zhojená, v celém rozsahu lateralizovaná rána bez znaků nového onemocnění. V květnu 2020 byla provedena telefonická kontrola. Medián sledování byl 12 měsíců. Hojení probíhalo u 25 pacientů bez zásadních ranných komplikací, vzniklý serom byl řešen punkcí ambulantně.
Závěr: Dle dostupné evidence a doporučení guidelines poskytují off-midline výkony, jako jsou Karydakisova laloková plastika, Cleft lift dle Bascoma, Limbergův lalok a jiné, nejmenší riziko vzniku recidivy. Při výkonu je důležité dosažení lateralizace jizvy a změna tvaru intergluteální rýhy vedoucí k jejímu oploštění.
Klíčová slova:
sinus pilonidalis – Karydakisova laloková plastika – hojení rány
Úvod
Pacienti s onemocněním sinus pilonidalis patří do spektra nemocných, s kterým se všeobecný chirurg běžně potkává v rámci své praxe. Důležitým cílem je poskytnout pacientovi operaci, která ho zbaví potíží, bude mít akceptovatelnou dobu hojení a bude mít nízké riziko recidivy. V průběhu desetiletí se pohled na etiologii i metodu volby u tohoto onemocnění dynamicky vyvíjel. Bascom v roce 1980 tvrdil, že podkladem ke vzniku rozšířených foliklů je folikulární hyperkeratóza, která nadprodukcí keratinu vede k obstrukci infundibula, ruptuře foliklu a sekundární infekci [1]. Důležitou roli intrudéra v etiopatogenezi pilonidálního sinu sehrává vlas. Dle Karydakise jsou problémem vlasy uvolněné z různých oblastí těla, takže léčba zaměřená na okolitou kůži nestačí a také tření kůže v hluboké intergluteální rýze napomáhá jejich inzerci [2]. V roce 2006 i Bascom doplnil svá tvrzení, uznává rovnocennost vlasů a porušených foliklů ve vzniku onemocnění [1]. Výzkumná skupina profesora Dolla přispěla v roce 2018 zajímavým zjištěním, kde vyšetřením morfologie vlasů z pilonidálního sinu forenzním biologem potvrdili přítomnost okcipitálních vlasů [3].
Pokud zvažujeme dostupné informace, mělo by nás to nasměrovat k výběru vhodné metody. Důležité je předejít ráně ve střední linii, protože ta vede ke komplikovanému hojení, neřeší problém hluboké intergluteální rýhy, a vede tak k recidivě onemocnění. V roce 2002 popsali John a Thomas Bascomovi podmínky pro vznik recidivy jako vlhké, hypoxické a pro bakterie optimální prostředí v hluboké intergluteální rýze [4]. Mnozí chirurgové i dnes používají metodu exstirpace a primární sutury ve střední linii nebo sekundární hojení. Tyto metody jsou spojeny s častými rannými komplikacemi a vyšším výskytem recidivy [5]. Dostupná data favorizují volbu tzv. off-midline metod, jako jsou Karydakisova laloková plastika, Cleft lift dle Bascoma, Limbergův lalok a další. My se v této práci budeme zabývat pacienty, kteří podstoupili Karydakisovu lalokovou plastiku.
Metody
Prospektivně jsme sledovali soubor 27 pacientů s primárním i recidivujícím pilonidálním sinem, kteří byli operováni na Chirurgické klinice FN Brno v období od 23. 10. 2018 do 22. 11. 2019 metodou Karydakisovy lalokové plastiky. Tato metoda byla zavedena poprvé. Incizi abscesu v anamnéze jsme nepočítali mezi operace. Recidiva byla definována jako stav, kdy by byl v důsledku protrahovaného hojení nebo opětovného výskytu onemocnění nutný další zákrok.
Použili jsme následující uniformní postup. V rámci indikace operace byli pacienti ambulantně obeznámeni s možnou terapií včetně pravděpodobnosti komplikací a recidivy. Byli instruováni zanechat kouření 4 týdny před výkonem, dbát na zvýšenou hygienu postižené oblasti a na kvalitní, na vitaminy a proteiny bohatou dietu.
Před operací a 10 dní pooperačně dostali pacienti kombinaci antibiotik Metronidazol a Cefazoline. Všech 27 výkonů proběhlo v celkové anestezii. Pro přípravu operačního pole i následnou péči o ránu byl použít Octenisept. Před sterilním zarouškováním byly hýždě oddáleny pomocí zdravotnické lepicí pásky. V úvodu operace jsme zakreslili linii eliptické incize tak, aby podélná osa ležela 2 cm od středu intergluteální rýhy (Obr. 1). Tkáň tvaru vřetene byla exstirpována in toto, tloušťka byla 1 cm (Obr. 2). Vznikl primární defekt, kterého správný tvar je předpokladem k úspěšné dostatečné lateralizaci rány (Obr. 3). Po pečlivé hemostázi a laváži jsme mobilizovali lalok v celé délce rány do rozsahu 2−3 cm laterálně, jeho tloušťka byla 8−10 mm (Obr. 4). Lalok jsme lateralizovali do defektu a fixovali k presakrální fascii jednotlivými stehy (Obr. 5). Před uzlením stehů byla uvolněna lepicí páska z hýždí. Následovala podkožní vrstva jednotlivými stehy. Drén jsme neinzerovali. Na kůži jsme použili intradermální vstřebatelný steh. Na zakrytí rány jsme iniciálně použili steri-strips. Pacienti měli po operaci zachovat den klidu na lůžku. Dimise následovala 3. pooperační den. 14 dní po operaci bylo ordinováno tělesné šetření, 4 týdny po operaci neprovozovat kontaktní sporty. Kontrola byla 10. pooperační den. Pokud byla palpací stanovena fluktuace v místě rány, proběhla ambulantně punkce seromu a další kontroly proběhly dle domluvy v intervalech 4−7 dnů. Sledovali jsme vztah charakteristik pacientů ke vzniku seromů. Kromě dodržování hygieny a šetrného přístupu k ráně nebyla nutná další péče. Výsledkem byla plně lateralizovaná rána (Obr. 6).
Obr. 1. Linie incize
Fig. 1: Incision line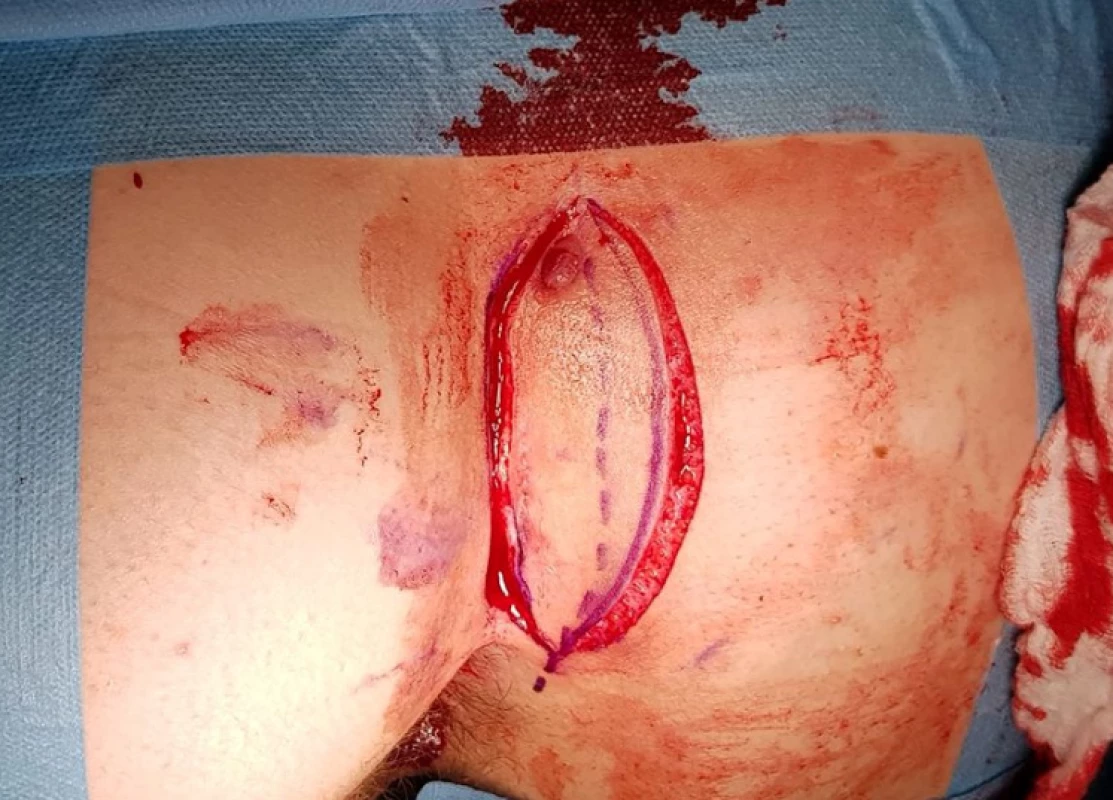
Obr. 2. Exstirpace tkáně
Fig. 2: Tissue extirpation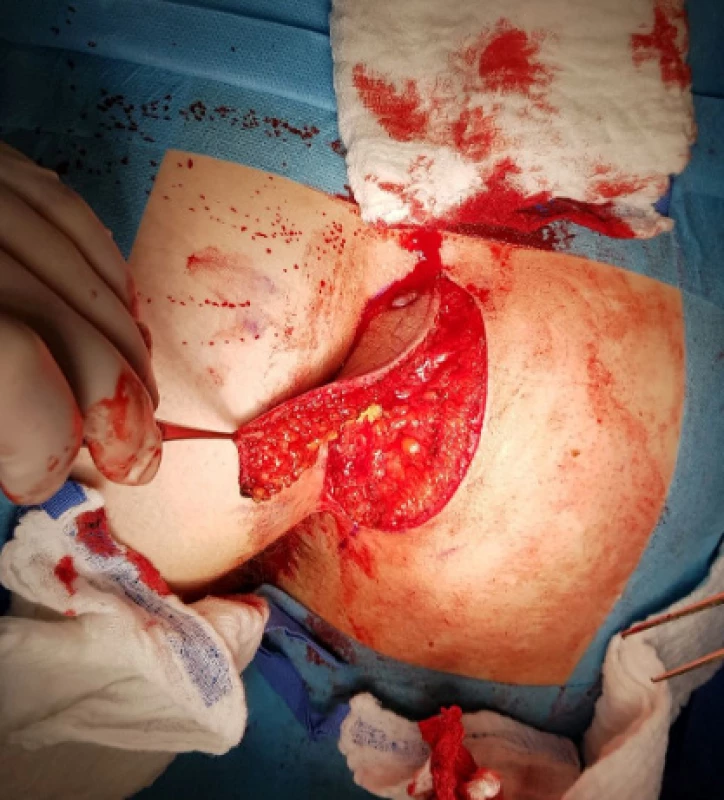
Obr. 3. Vzniklý defekt
Fig. 3: Primary defect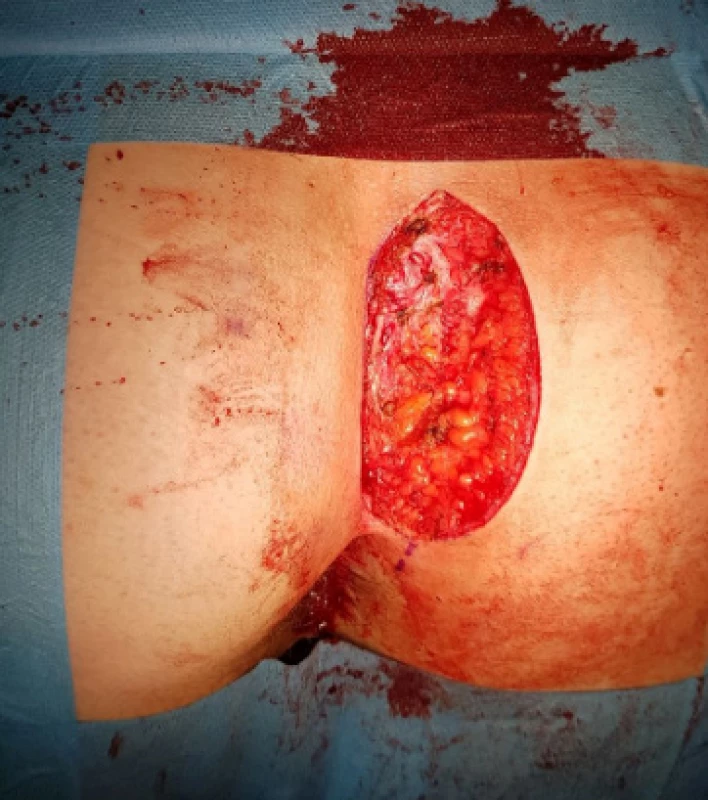
Obr. 4. Mobilizace laloku
Fig. 4: Flap mobilization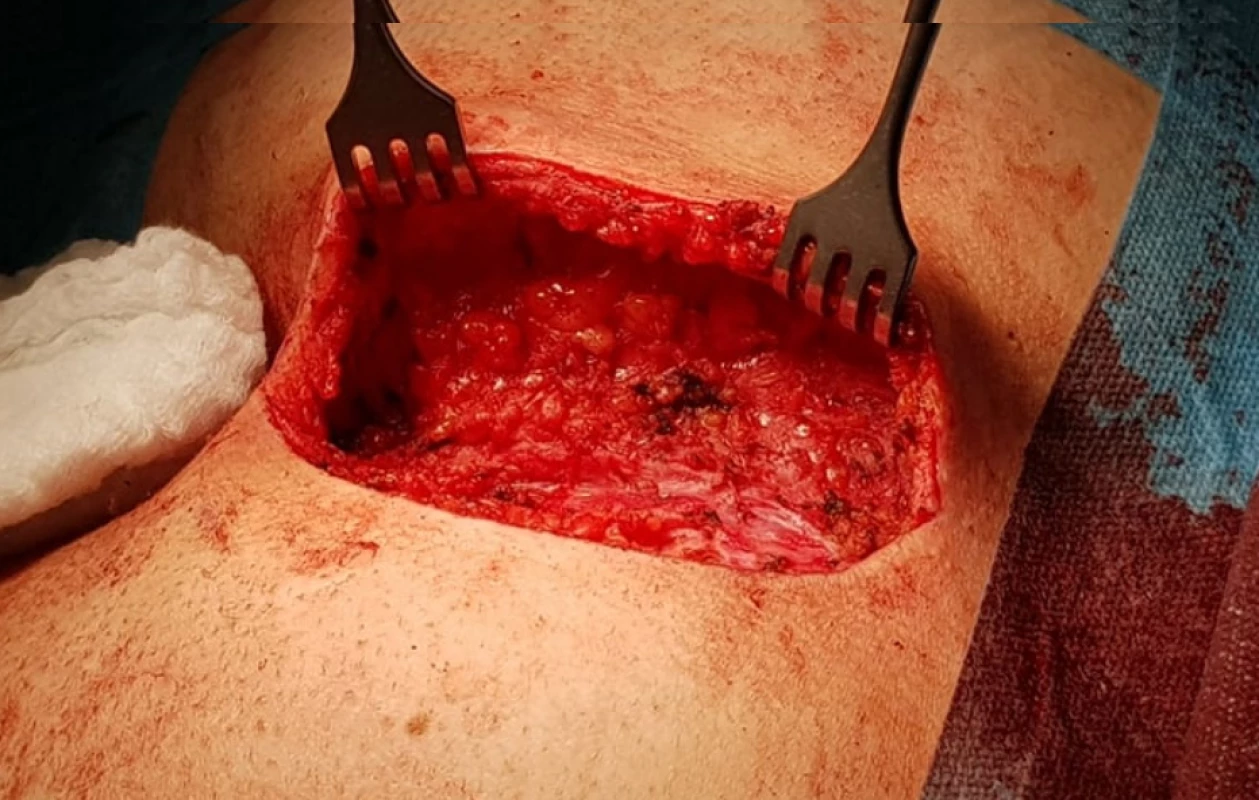
Obr. 5. První vrstva stehů
Fig. 5: First layer of the suture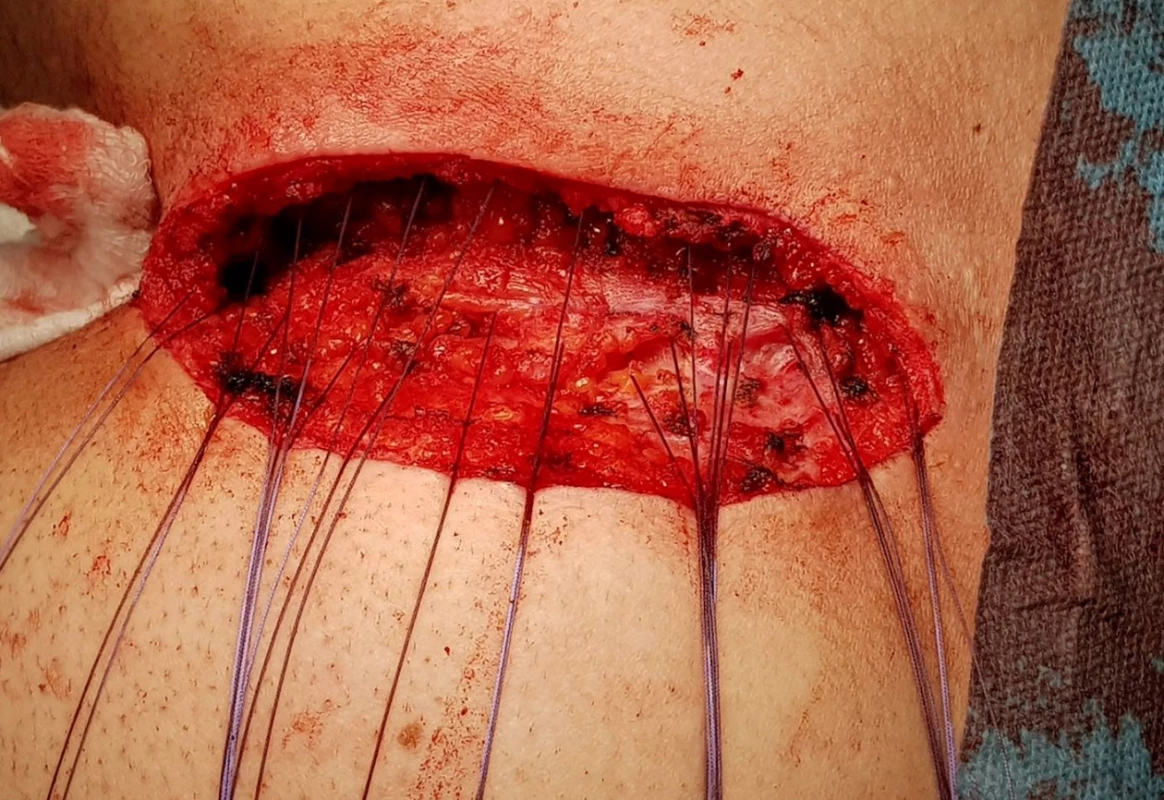
Obr. 6. Úplně lateralizovaná rána
Fig. 6: Completely lateralized wound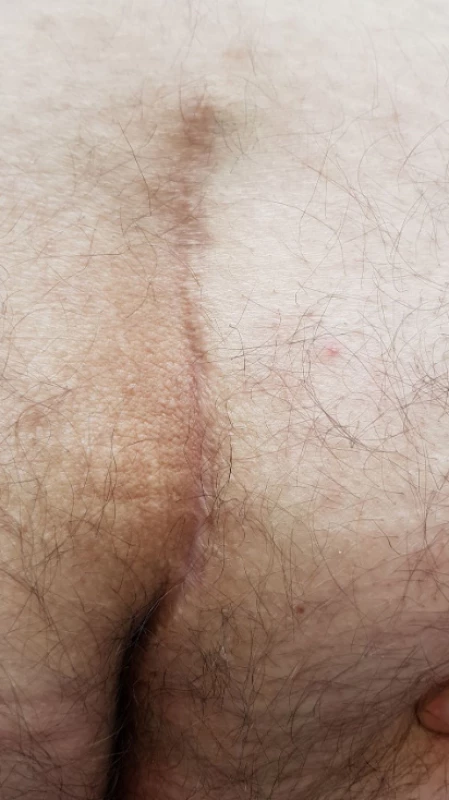
Výsledky
Statistická analýza
Pro posouzení vztahu sledovaných výstupních parametrů k spojitým charakteristikám pacientů (věk, BMI, doba trvání onemocnění a doba trvání operace) jsme použili Spearmanův korelační koeficient. K zhodnocení vztahů ke kategoriálním proměnným (kouření, absces v anamnéze před operací a operace v minulosti) jsme aplikovali Mann-Whitney test. Statistická signifikance byla definována jako p <0,05. Ke vzniku recidivy ve sledovaném období nedošlo.
V období 13 měsíců podstoupilo Karydakis lalokovou plastiku celkem 27 pacientů. Všechny operace byly provedeny 2 operatéry. Follow-up kontrola byla provedena u všech pacientů v prosinci 2019, telefonická kontrola v květnu 2020. Medián sledování byl 12 měsíců (5;18).
Demografie
Demografická data jsou uvedené v Tab. 1. V souboru 27 pacientů byla 1 žena a 26 mužů, z toho se jednalo u 8 pacientů o recidivu, 19 bylo s primárním onemocněním. Celkový počet operací v minulosti na všechny pacienty s recidivou byl 14. Absces v anamnéze mělo 11 z 27 pacientů. Medián BMI byl 28 kg/m2. Dále jsme sledovali dobu trvání onemocnění od prvních symptomů do doby operace, kouření a věk pacientů.
Tab. 1. Charakteristiky souboru (N=27)
Tab. 1: Patients characteristics (N=27)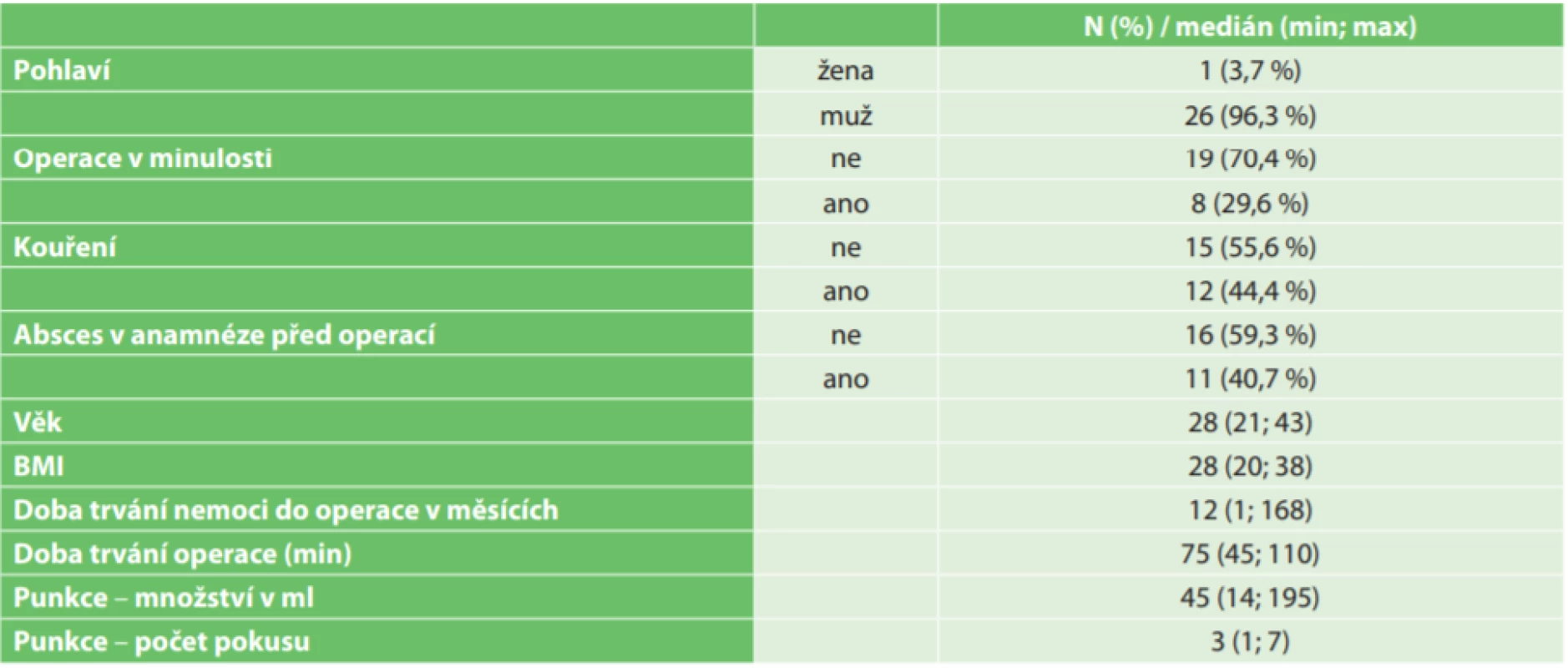
Chirurgické výstupy
Medián doby trvání operace byl 75 min. (45;110). V rámci learning curve jsme nezaznamenali klesající délku, ta variovala v závislosti na obtížnosti nálezu. Pokud jsme při kontrole 10. pooperační den palpovali fluktuaci, provedli jsme punkci. Ta prokázala přítomnost seromu u 23 (85,2 %) pacientů při jinak zcela klidném nálezu rány a bez klinických potíží. I když při vyšetření aspekcí by bylo konstatováno hojení bez komplikací a je možné, že seromy menšího rozsahu by se spontánně resorbovaly, rozhodli jsme se jejich vývoj sledovat. Při opakovaném pokusu o punkci při další kontrole jsme u každého pacienta, který měl serom, všechny jednotlivé objemy sčítali. Medián součtů odpunktovaného množství na pacienta byl 45 ml (14;195). U celkového počtu punkcí na pacienta byl medián 3 pokusy, to znamenalo 3 kontroly po operaci (Tab. 1).
Pomocí Mann-Whitney testu jsme vyhodnotili vztah mezi kategoriálními charakteristikami pacientů, punktovaným množstvím a počtem pokusů. Nezjistili jsme signifikantní vliv kouření (p=0,905; p=0,981), přítomnosti abscesu v anamnéze (p=0,394; p=0,680) nebo operace v minulosti (p=0,856; p=0,775) na punktované množství nebo na množství pokusů (Tab. 2).
Tab. 2. Vztah měřených výstupních parametrů ke kategoriálním charakteristikám pacientů
Tab. 2: Relationship between endpoints and categorical variables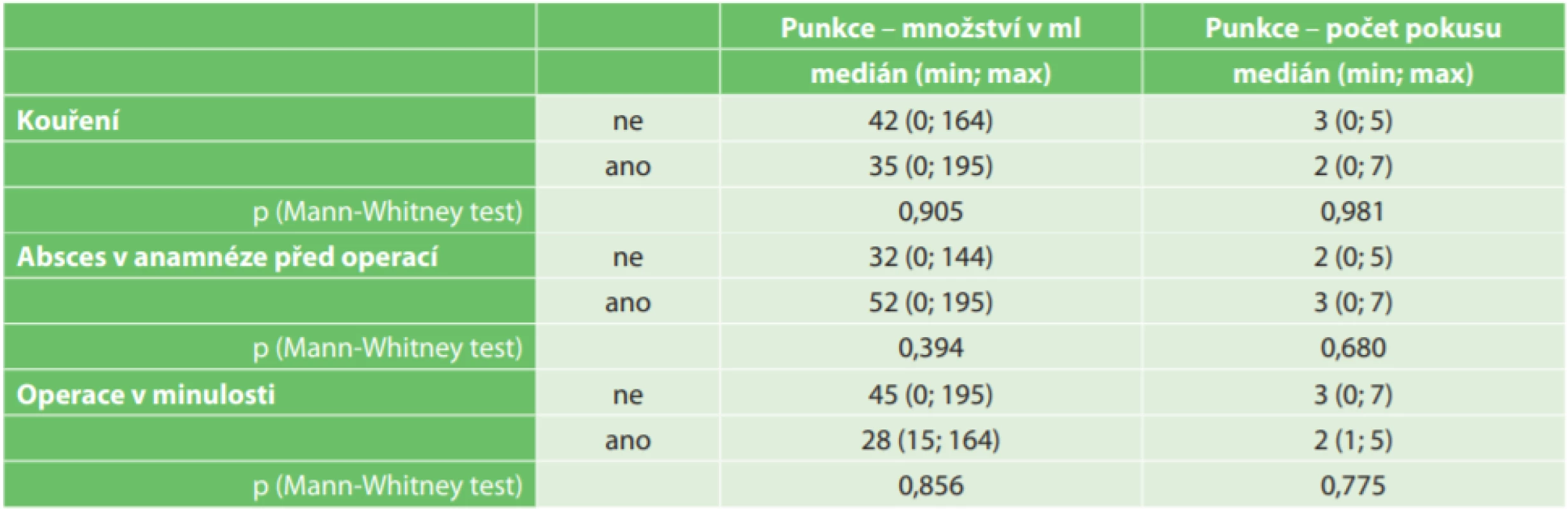
Vysvětlivky (legend): p hodnota u Mann-Whitney testu-pravděpodobnost, že mediány v obou skupinách budou shodné; p-value for Mann-Whitney test – likelihood that the medians in both groups will be identical U spojitých charakteristik jsme pro tento vztah použili Spearmanův korelační koeficient. Zjistili jsme statisticky signifikantní pozitivní korelaci mezi BMI a objemem seromů (rs=0,511; p=0,006) i počtem pokusů (rs=0,458; p=0,016) (Tab. 3).
Tab. 3. Vztah měřených výstupních parametrů k spojitým charakteristikám pacientů
Tab. 3: Relationship between endpoints and continuous variables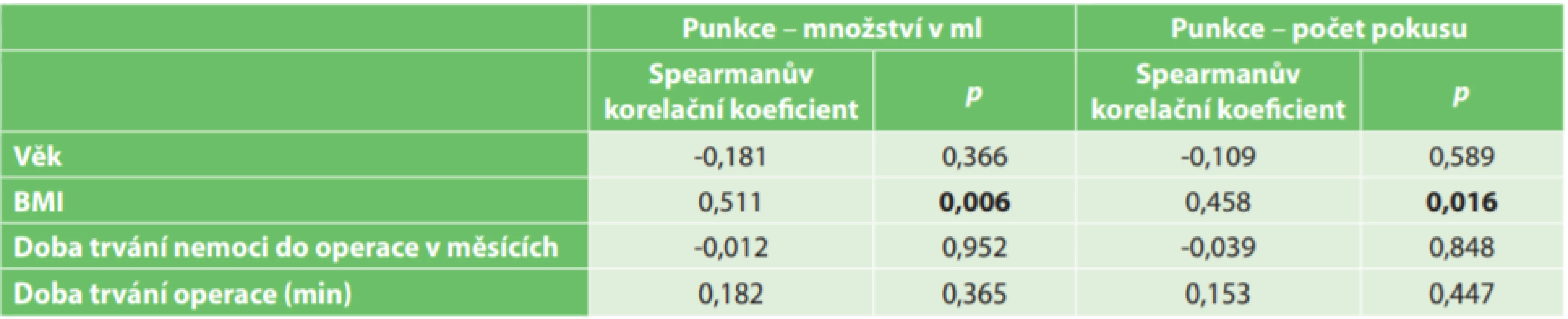
Vysvětlivky (legend): p hodnota u Spearmanova koeficientu-pravděpodobnost, že mezi 2 soubory dat není korelace (rs =0).; p-value for Spearman correlation coefficient – likelihood that there is no correlation between the two sets of data (rs=0). U 1 pacienta došlo 5. pooperační den pro zvýšenou fyzickou aktivitu doma k uvolnění intradermálního stehu v rozsahu 3 cm do hloubky 0,2 cm, provedli jsme suturu kůže 3 stehy, další průběh byl bez komplikací. U 1 pacienta došlo k povrchové maceraci kaudálních 3 cm kůže, zjištěno při plánované pooperační kontrole. Na kultivačně stanovenou infekci jsme nasadili perorální antibiotikum dle citlivosti a lokálně mast s 10% Metronidazolem. Při 4. pooperační kontrole 25. pooperační den byla rána zhojena, nebyla nutná další návštěva.
Jiné komplikace jsme nezaznamenali, recidiva nebyla při follow-up kontrole v prosinci 2019 zjištěna u žádného pacienta.
Diskuze
Naše prospektivní analýza demonstruje, že Karydakisova laloková plastika je vhodnou metodou v terapii pilonidálního sinu jak pro primární, tak i pro recidivující onemocnění. Pokud nastane recidiva po předchozí Karydakis plastice, je to buď z důvodu nekompletní lateralizace jizvy, kdy kaudální porce zůstane ve střední linii (Obr. 7), nebo není dosaženo dostatečného oploštění intergluteální rýhy a vznikne tzv. neo-rima ani (Obr. 8). V obou případech můžeme provést korekci stejnou metodou. Obdobně postupovali i někteří autoři, kteří měli soubor pacientů s recidivujícím pilonidálním sinem [6] nebo smíšený soubor primárních onemocnění a recidiv [7], kde provedli Cleft lift dle Bascoma a při opětovném výskytu recidivy metodu zopakovali. U recidiv je při nákresu linie incize důležité respektovat průběh jizev a linie vzájemně nekřížit. Stran výsledků off-midline metod dle metaanalýzy porovnávající Karydakisovu plastiku a Limbergův lalok u 1121 pacientů není signifikantní rozdíl mezi výskytem rekurence (p=0,83), ale výskyt seromů byl signifikantně nižší u Limbergova laloku (p=0,01) [8]. Dle metaanalýzy rozdílných metod u více než 80 000 pacientů měly nejnižší míru recidivy Karydakisova plastika a Cleft lift dle Bascoma, následovaly rotační laloky dle Limberga a Dufourmentela [9]. Pokud zvolíme Limbergův lalok, má lepší výsledky jeho modifikovaná verze, kde je kaudální pól posunut 1−2 cm laterálně, tak aby finálně neležel ve střední linii [10,11], a proto je tato modifikace doporučována [12]. Výběr metody by měl odpovídat doporučením guidelinů [12] a přání pacienta. V poslední době je zájem i o minimálně invazivní metody, jako jsou Pit Picking a SiLaC. Tyto sice přinášejí kratší diskomfort spojený s operací, avšak za cenu vyššího rizika recidivy jako off-midline metody, dle literatury 20−25 % [12,13]. Měli bychom se vyhnout technikám, u kterých rána není lateralizovaná, protože tak nejen zvyšujeme riziko iatrogenních recidiv, ale komplikujeme i další terapii. Při opakovaných výkonech vznikají totiž chronické nehojící se rány ve střední linii, které se nacházejí pokaždé kaudálněji, tedy blíž k anu. K dosažení dostatečného posunu je potřeba odstranit přiměřeně širokou tkáň, a pokud zjistíme, že to nestačí, udělat během výkonu korekci [7]. U našich pacientů byl sice vyšší výskyt seromů, ale nevedl k žádným dalším ranným komplikacím a byl poměrně snadno ambulantně řešitelný. V budoucnu u minimální fluktuace nebo pouze u podezření na serom nebudeme punktovat. K použití drénu se z dostupné evidence nedá vyvodit závěr ve smyslu pro nebo proti [12]. V případě, kde nastala dehiscence kůže a infekce, měla dobrý výsledek aplikace 10% Metronidazol masti. Topická aplikace této masti umožňuje i zhojení problematických nehojících se ran po předešlém výkonu [14].
Obr. 7. Nedostatečná lateralizace u Karydakisovy plastiky
Fig. 7: Failed Karydakis flap-poor lateralization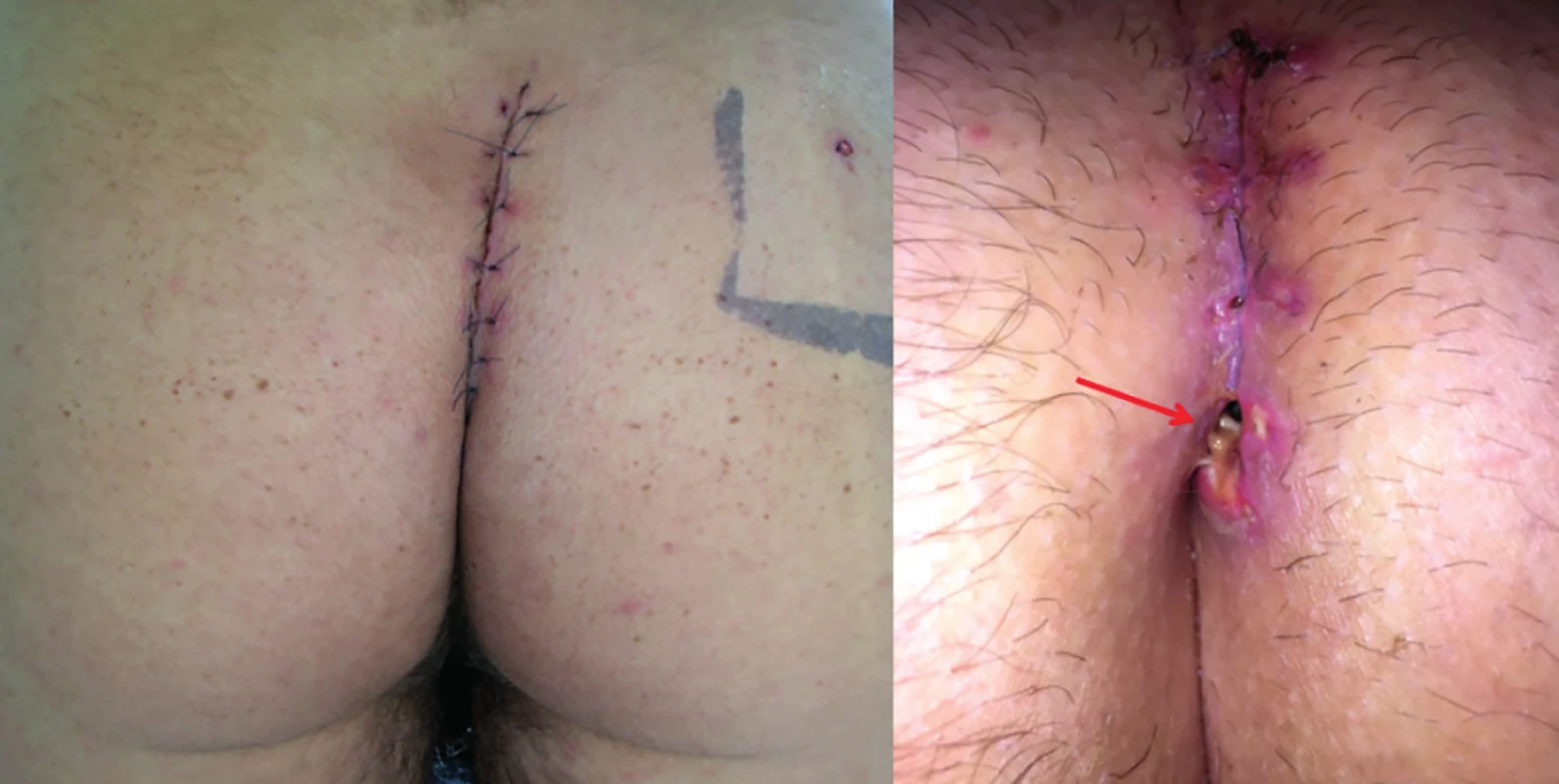
(With permission of Prof. I. Iesalnieks) Obr. 8. Neo-rima ani a nové primární zevní ústí
Fir. 8: Neo-rima ani with new pits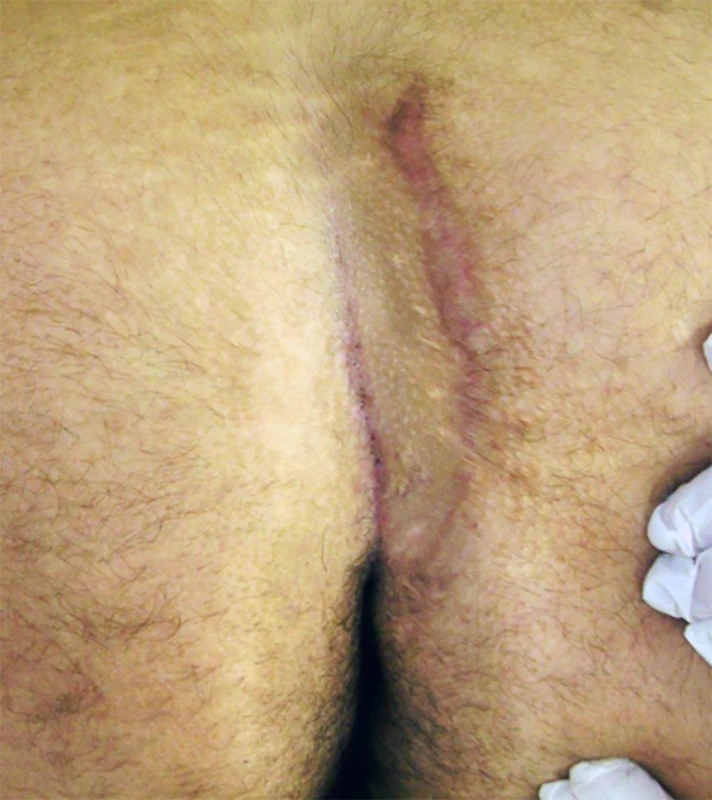
(With permission of Prof. I. Iesalnieks) Závěr
Karydakisova laloková plastika je velmi dobrým příkladem metod, které úspěšně řeší problém hluboké intergluteální rýhy u pacientů s pilonidálním sinem. Mnohé práce udávají míru recidivy v rozmezí 0−4 % [15,16,17,18]. V našem souboru máme 0 % recidiv s mediánem sledování 12 měsíců. V budoucnu je pro vyšší relevanci studie potřebný větší soubor pacientů a delší doba sledování.
Seznam zkratek:
BMI − body mass index
FN − fakultní nemocnice
SiLaC − Sinus laser-assisted closure
Děkuji prof. I. Iesalnieksovi a Dr. S. Immermanovi za dlouhodobé úsilí učit mě jejich techniky, sdílení myšlenek na cestě k progresu a za přístup s úctou, integritou a důvěrou. Děkuji prof. Z. Kalovi za podporu, důvěru a transparentní přístup při realizaci.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Mária Bubenová
Bindergasse 3
1090 Wien
e-mail: maria.bubenova@gmail.com
Zdroje
- Bascom J. Pilonidal disease: Origin from the follicles of hairs and results of follicle removal as a treatment. Surgery 1980;87 : 567−572. doi:10.1016/S0022-3468(81)80139-X.
- Karydakis GE. New approach to the problem of pilonidal sinus. Lancet 1973;(2):1414−1415. doi:10.1016/s0140-6736(73)92803-1.
- Doll D, Bosche F, Hauser A, et al. The presence of occipital hair in the pilonidal sinus cavity-a triple approach to proof. Int J Colorectal Dis. 2018;33(5):567−576. doi:10.1007/s00384-018-2988-8.
- Bascom J, Bascom T. Failed pilonidal surgery. Arch Surg. 2002;137(10):1146−1150. doi:10.1001/archsurg.137.10.1146.
- Al-Khamis A, McCallum I, King PM, at al. Healing by primary versus secondary intention after surgical treatment for pilonidal disease. Cochrane Database Syst Rev. 2010;CD006213. doi:10.1002/14651858.CD006213.pub3.
- Bascom J, Bascom T. Utility of the cleft lift procedure in refractory pilonidal disease. Am J Surg. 2007;193 : 606−609. doi: 10.1016/j.amjsurg.2007.01.008.
- Immerman CS. Treatment of pilonidal disease using Bascom Cleft Lift procedure. AM Surgeon 2014;80(2):49 : 508.
- Prassas D, Rolfs TM, Schumacher FJ, et al. Karydakis flap reconstruction versus Limberg flap transposition for pilonidal sinus disease: A meta-analysis of randomised controlled trials. Langenbecks Arch Surg. 2018;403(5):547−554. doi:10.1007/s00423-018-1697-7.
- Stauffer VK, Luedi MM, Kauf P, et al. Common surgical procedures in pilonidal sinus disease:A meta-analysis, merged data analysis, and comprehensive study on recurrence. Sci Rep. 2018;8(1):3058. doi:10.1038/s41598-018-20143-4.
- Kaplan M, Ozcan O, Bilgic E, et al. Distal scar-to-midline distance in pilonidal Limberg flap surgery is a recurrence promoting factor: A multicenter case-control study. Am J Surg. 2017;214(5):811−819. doi:10.1016/j.amjsurg.2017.02.008.
- Mentes BB, Leventoglu S, Cihan A, et al. Modified Limberg transposition flap for sacrococcygeal pilonidal sinus. Surg Today 2004;34(5):419−423. doi:10.1007/s00595-003-2725-x.
- Iesalnieks I, Ommer A, Petersen S, et al. German national guideline on management of pilonidal disease. Langenbecks Arch Surg. 2016;401 : 599−609. doi:10.1007/s00423-016-1463−1467.
- Iesalnieks I, Deimel S, Schlitt HJ. Pit-Picking-Operation bei Patienten mit Sinus pilonidalis. Chirurg 2015; 86 : 482−485.
- Ypsilantis E, Carapeti E, Chan S. The use of topical 10% Metronidazole in the treatment of non-healing pilonidal sinus wounds after surgery. Int J Colorectal Dis. 2015;31(3):765−767. doi:10.1007/s00384-015-2269-8.
- Örhalmi J, Sotona O, Dušek T, et al. Pilonidální sinus-možnosti operačního řešení. Rozhl Chir. 2014;93 : 490−494.
- Anjum MN. Karydakis flap in the management of pilonidal sinus disease: 15 years single author experience. PSD Conference Berlin 2017.
- Kitchen PRB. Pilonidal sinus: experience with the Karydakis flap. Br J Surg. 1996;83 : 1452−1455. doi:10.1002/bjs.1800831040.
- Iesalnieks I, Deimel S, Schlitt HJ. Karydakis flap for recurrent pilonidal disease. World J Surg. 2013;37 : 1115−1120. doi:10.1007/s00268-013-1950-8.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2020 Číslo 8- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Neodolpasse je bezpečný přípravek v krátkodobé léčbě bolesti
-
Všechny články tohoto čísla
- Covid-19: fakta a mýty
- Hraničně operabilní nádory štítné žlázy
- Chirurgická léčba zlomenin distálního radia – ORIF vs. zevní fixace s ligamentotaxí
- Sinus pilonidalis: léčba metodou Karydakis plastiky
- Jak postupovat u průtočné výdutě podkolenní tepny pod chronickým uzávěrem povrchní stehenní tepny?
- Sekundární apendicitida u dospělého pacienta se sekundárně retinovaným varletem
- EUS navigovaná jejunoduodenostomie: další možnost při řešení stenóz hepatikojejunoanastomóz
- Zlomeniny chirurgického krčku lopatky spojené s odlomením baze korakoideu
- K editorialu J. Párala: Technický rozvoj robotické chirurgie
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Sinus pilonidalis: léčba metodou Karydakis plastiky
- Chirurgická léčba zlomenin distálního radia – ORIF vs. zevní fixace s ligamentotaxí
- Hraničně operabilní nádory štítné žlázy
- Jak postupovat u průtočné výdutě podkolenní tepny pod chronickým uzávěrem povrchní stehenní tepny?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



