-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Spontánní pneumomediastinum (Hammanův syndrom)
Spontaneous pneumomediastinum (Hamman’s syndrome)
Spontaneous pneumomediastinum, also known as Hamman’s or Macklin’s syndrome, is a disease characterized by low incidence, which affects predominantly the male population, and whose cause is unknown. It is an acute event that shows rapid recovery of clinical symptoms and radiological findings. It should be considered in the differential diagnosis of chest pain, and also differentiated from the much more serious secondary pneumomediastinum. The authors present 2 cases of this disease seen at their department during 1 week.
Key words:
spontaneous pneumomediastinum – Macklin effect – Hamman’s sign.
Autoři: Š. Vejvodová; J. Vodička
Působiště autorů: Chirurgická klinika, Lékařská fakulta v Plzni, Univerzita Karlova v Praze, Fakultní nemocnice v Plzni přednosta: prof. MUDr. V. Třeška, DrSc.
Vyšlo v časopise: Rozhl. Chir., 2014, roč. 93, č. 8, s. 436-438.
Kategorie: Kazuistika
Souhrn
Spontánní pneumomediastinum, také označované jako Hammanův či Macklinův syndrom, je onemocněním s nízkou incidencí postihující převážně mužskou populaci, jehož příčina není známá. Jedná se o akutní příhodu s rychlým ústupem klinických obtíží i rentgenologického nálezu. Je nutné na něj pomýšlet v rámci diferenciální diagnózy bolestí na hrudi a odlišit je také od mnohem závažnějšího pneumomediastina sekundárního. Autoři prezentují 2 případy tohoto onemocnění zaznamenané na vlastním pracovišti během 1 týdne.
Klíčová slova:
spontánní pneumomediastinum – Macklinův efekt – Hammanovo znameníÚvod
Bolesti na hrudi s dušností mohou způsobovat tak rozmanité stavy, jako jsou např. úrazy hrudníku, zánětlivá onemocnění hrudní stěny a nitrohrudních orgánů, nemoci kardiovaskulárního aparátu, ale i např. různé patologické procesy v břišní dutině nebo obtíže psychosomatické. Cílem tohoto sdělení je poukázat na jednu z méně častých příčin těchto obtíží, jíž může být spontánní pneumomediastinum.
Kazuistika 1
18letý kuřák byl přivezen na ambulanci plicní kliniky pro 24 hodin trvající bolesti na hrudi, v zádech a po stranách krku zhoršující se při hlubším dýchání. Stav nebyl provázen dalšími potížemi, úraz či jiné rizikové chování (abusus alkoholu, drog) nemocný popíral, dosud se s ničím neléčil. Při klinickém vyšetření dominoval podkožní emfyzém krku a oboustranně oslabené dýchací fenomény. Krevní tlak (TK) byl 148/68 mm Hg, tepová frekvence 100/min., saturace hemoglobinu kyslíkem měřená pulzním oxymetrem (SpO2) dosáhla na vzduchu 99 %. Skiagram plic ukázal podkožní emfyzém krku, obě plíce zcela rozvinuté a mírnou deviaci trachey doprava. Standardní laboratorní testy nevykazovaly patologické odchylky. Doplněné nativní CT vyšetření hrudníku pak potvrdilo nález pneumocolla a pneumomediastina, spolu s přítomností vzduchu v plicním intersticiu charakteru Macklinova efektu (Obr. 1). Tracheobronchoskopie vyloučila lézi tracheobronchiálního stromu. Po dokončení diagnostiky byl nemocný týž den přijat k observaci na naši kliniku, kde při standardní konzervativní léčbě zahrnující klidový režim na lůžku, preventivní podání antibiotik a mukolytik, dechovou rehabilitaci aj., došlo k rychlé úpravě jak klinického, tak rentgenologického (RTG) nálezu. Pacienta jsme tak mohli 3. den od přijetí propustit zcela bez obtíží do domácí péče.
Obr. 1. CT obraz spontánního pneumomediastina a plicního intersticiálního emfyzému (Macklinův efekt – označeno žlutými šipkami.) Fig. 1: CT image of spontaneous pneumomediastinum and pulmonary interstitial emphysema (Macklin effect – indicated by yellow arrows.) 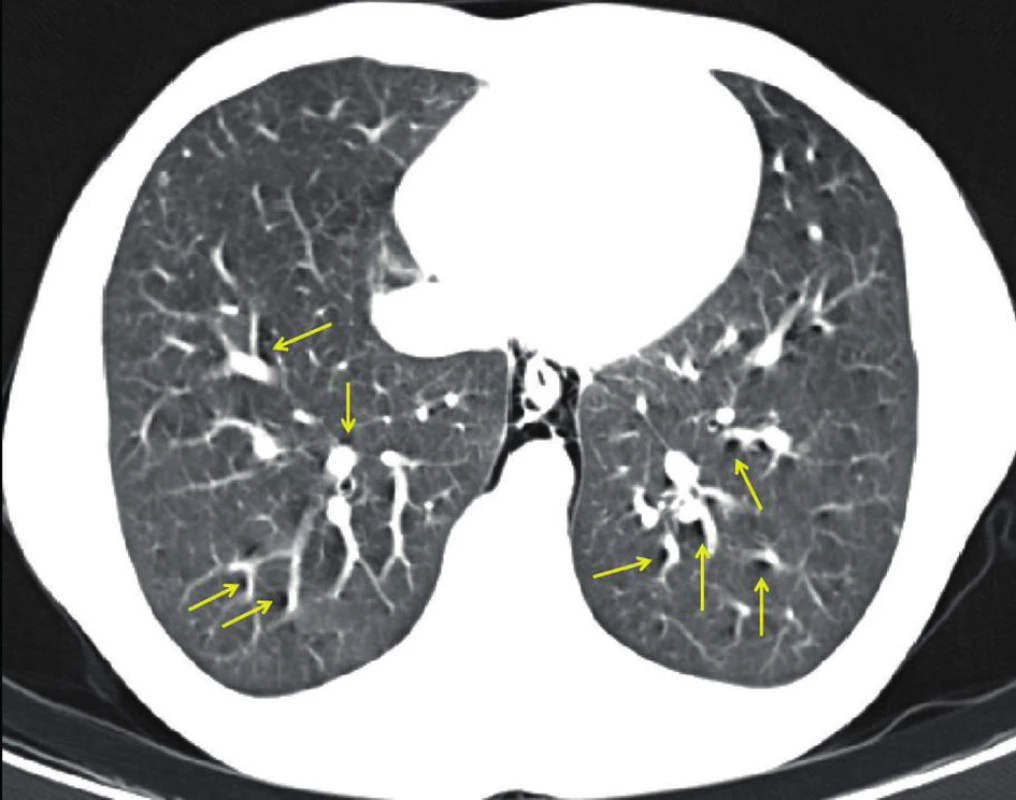
Kazuistika 2
23letý muž, nekuřák, se dostavil na interní ambulanci naší nemocnice pro několik hodin trvající tachykardii a dušnost bez bolestí na hrudi. V anamnéze nebyl žádný údaj o traumatu či závažném onemocnění v předchorobí, abusus alkoholu či drog nemocný popíral. Klinický nález na hrudníku byl zcela normální. Odchylky nevykazoval ani vyhotovený záznam elektrokardiogramu, ani běžné laboratorní testy, vyjma mírné elevace D-dimerů. Doplněná CT-angiografie neprokázala na prvém místě zvažovanou plicní embolizaci, překvapivým nálezem však bylo rozsáhlé pneumomediastinum. Při tracheobronchoskopii nebyly zjištěny známky poranění tracheobronchiálního stromu. Nemocný byl oběhově i ventilačně stabilní, TK 130/80 mm Hg, tepová frekvence 110/min., SpO2 dosáhla na vzduchu 99 %. Po následném přijetí na naše pracoviště jsme téhož dne doplnili RTG pasáž jícnu vodnou kontrastní látkou s normálním nálezem, tj. bez úniku kontrastní látky mimo lumen jícnu. Při obdobném konzervativním postupu jako v prvém případě pak došlo záhy k normalizaci klinického stavu i rentgenologického nálezu. Taktéž tohoto pacienta jsme mohli po 3 dnech observace propustit v dobrém stavu do domácí péče.
Diskuze
Pneumomediastinum lze definovat jako patologickou přítomnost vzduchu či plynu v mediastinu. Vzniká buď následkem perforace tracheobronchiálního stromu či jícnu, nebo je plyn produktem činnosti anaerobních bakterií při zánětlivých onemocněních mediastina (tzv. sekundární pneumomediastinum).
Spontánní pneumomediastinum představuje samostatnou klinickou jednotku s neznámou příčinou vzniku [1,2,3]. Poprvé bylo popsáno Louisem Virgilem Hammanem v roce 1939, pročež je tak někdy nazýváno Hammanovým syndromem (podle některých autorů Macklinovým syndromem) [4]. Nicméně o zduření krku jako projevu podkožního emfyzému na podkladě spontánního pneumomediastina jsou v literatuře záznamy již z prvé poloviny 17. století. Skutečně první zmínka je z roku 1618 od porodní asistentky francouzské královny Louise Burgeois [5].
O objasnění patofyziologie spontánního pneumomediastina se nejvíce zasloužili ve 40. letech 20. století manželé Charles a Madge Macklinovi (proto se i mechanismus vzniku pneumomediastina označuje jako tzv. Macklinův efekt). Vlivem zvýšeného intraalveolárního tlaku dochází ke vzestupu tlakového gradientu mezi alveolem a plicním intersticiem. Ten je následně příčinou ruptury alveolů s únikem vzduchu do peribronchovaskulární tkáně, kterou pak postupuje k plicnímu hilu a do mediastina [6,7,8]. Odtud se vzduch může dále šířit do perikardu (pneumoperikard), pohrudničních dutin (pneumothorax), kraniálně do submandibulárního a retrofaryngeálního prostoru (pneumocollum), kaudálně do peritonea a retroperitonea (pneumoperitoneum, resp. pneumoretroperitoneum) [8,9]. Ke zvýšení intraalveolárního tlaku může dojít např. na podkladě bronchokonstrikce při akutní exacerbaci astmatu nebo inhalaci toxických látek (inhalační drogy typu kokainu a marihuany), případně protrahovaným či intenzivním Valsalvovým manévrem (zvracení, velká námaha rodičky při porodu apod.) [3,10,11].
Incidence spontánního pneumomediastina je velice nízká, dle literatury 1 případ na 30−40 tisíc pacientů [12]. Okada a spol. uvádějí ve své pětileté studii incidenci 1 případ na 14 tisíc pacientů, což odpovídá přibližně 3 pacientům za rok, celkem popisují 20 případů [7]. Výskyt spontánního pneumomediastina vzniklého následkem exacerbace astmatu je udáván do 0,3 % [6]. Další prameny prezentují soubory o 17 až 32 případech zaznamenané v rozmezí 3–13 let [1,10,11,13]. Průměrný věk nemocných se pohybuje mezi 18 a 25 lety, častěji je postižena mužská populace [1,7,10,11,13].
Do klinického obrazu spontánního pneumomediastina patří bolest na hrudi a v zádech, dušnost, dále nauzea, odynofagie, méně často bolest břicha. Zvláštním symptomem pneumomediastina je tzv. Hammanovo znamení, což je vrzavý zvuk, který je synchronní se srdečním rytmem a lze jej zachytit při poslechu prekordia [4,12]. Kelly a spol. shledali nejčastějšími příznaky podkožní emfyzém (82 % pacientů), bolest na hrudi (77 %), dyspnoe (29 %) a bolest krku (24 %), přičemž Hammanovo znamení zjistili pouze v 18 % případů [1]. Okada a spol. zaznamenali bolest na hrudi u 75 % pacientů, dušnost u 50 %, podkožní emfyzém u 45 %, Hammanovo znamení u 10 % [7]. Většina nemocných s pneumomediastinem nemá zvýšenou teplotu, hodnoty leukocytů a D-dimerů mohou být v normě či lehce zvýšené, průměrná saturace krve kyslíkem je kolem 96 % [10,13].
Pneumomediastinum je ve 2/3 případů patrné již při skiagramu plic [13]. Zlatým standardem jeho diagnostiky je CT vyšetření hrudníku [1]. Akin popisuje na případu novorozence raritní rentgenologický projev pneumomediastina vzniklého jako komplikace umělé plicní ventilace – tzv. znamení andělských křídel. Jedná se o situaci, kdy vzduch v mediastinu odtlačuje thymus kraniálně a do stran, což se na rentgenovém snímku projeví bělavým zastřením tvarem připomínajícím andělská křídla [14].
Vzhledem k nízké incidenci nemoci nejsou k dispozici jednoznačná doporučení, kdy nemocného hospitalizovat a kdy jej léčit ambulantně. Většina autorů se kloní ke krátkodobé hospitalizaci pro možné riziko rozvoje komplikací [11]. Průměrná doba hospitalizace je uváděna v rozmezí 2−8 dní [1,7,10,11,13]. Doporučená léčba spočívá v klidovém režimu na lůžku, oxygenoterapii 100% kyslíkem, iniciálně i v dietních opatřeních, dle potřeby jsou podávána analgetika [11]. Část autorů se kloní k rutinnímu profylaktickému podání antibiotik, jiní je nepovažují za nezbytně nutné [7,11].
Prognóza spontánního pneumomediastina je dobrá, úmrtí v jeho důsledku nebylo v literatuře popsáno, případy recidiv jsou ojedinělé [2,11].
Závěr
Spontánní pneumomediastinum je benigní onemocnění neznámé příčiny s nízkou incidencí postihující převážně mužskou populaci. Diferenciálně diagnosticky je nutné je brát v úvahu při syndromu bolesti na hrudi a také je odlišit od mnohem závažnějšího stavu, kterým je sekundární pneumomediastinum. Léčba je konzervativní, spočívá v observaci během krátkodobé hospitalizace, normalizace klinického a rentgenologického nálezu je rychlá. Preventivní podání antibiotik je stále diskutováno. Prognóza onemocnění je dobrá, recidivy jsou vzácné.
MUDr. Šárka Vejvodová
Chirurgická klinika, Lékařská fakulta v Plzni, Univerzita Karlova v Praze
Fakultní nemocnice v Plzni
Alej Svobody 80
304 60 Plzeň
e-mail: vejvodovas@fnplzen.cz
Zdroje
1. Kelly S, Hughes S, Nixon S, Paterson-Brown S. Spontaneous pneumomediastinum (Hamman´s syndrome). Surgeon 2010;8 : 63−66.
2. Caceres M, Ali SZ, Braud R, Weiman D, Garrett HE Jr. Spontaneous pneumediastinum: a comparative study and review of the literature. Ann Thorac Surg 2008,86 : 962−966.
3. Banki F, Estrera AL, Harrison RG, et al. Pneumomediastinum: etiology and a guide to diagnosis and treatment. Am J Surg 2013;206 : 1001−1006.
4. Hamman LV. Spontaneous mediastinal emphysema. Bulletin of the Johns Hopkins Hospital, Baltimore 1939;64 : 1−21.
5. Balkan ME, Alver G. Spontaneous pneumomediastinum in 3rd trimester of pregnancy. Ann Thorac Cardiovasc Surg 2006;12 : 362−364.
6. Romero KJ, Trujillo MH. Spontaneous pneumomediastinum and subcutaneous emphysema in asthma exacerbation: The Macklin effect. Heart Lung 2010;39 : 444−447.
7. Okada M, Adachi H, Shibuya Y. Diagnosis and treatment of patiens with spontaneous pneumomediastinum. Respir Investig 2013;52 : 36−40.
8. Eguchi T, Takasuna K, Matsubara M, Yoshida K. Pneumomediastinum and retropneumoperitoneum due to the Macklin effect. Ann Thorac Surg. 2012;94 : 298.
9. Law ST, Wong KC, Tse CF. Cervical subcutaneous emphysema and pneumomediastinum after sneezing. Hong Kong Med J 2013;19 : 188.
10. Al-Mufarrej F, Badar J, Gharagozloo F, et al. Spontaneous pneumomediastinum: diagnostic and therapeutic interventions. J Cardiothorac Surg 2008;3 : 59.
11. Ryoo JY. Clinical analysis of spontaneous pneumomediastinum. Tuberc Respir Dis 2012;73 : 169−173.
12. Veselý M, Jedlička V, Peštál A, et al. Spontánní pneumomediastinum – kazuistika. Rozhl Chir 2011;90 : 634−636.
13. Takada K, Matsumoto S, Hiramatsu T, et al. Management of spontaneous pneumomediastinum based on clinical experience of 25 cases. Respir Med 2008;102 : 1329−1334.
14. Akin K, Cizmeci MN, Kanburoglu MK, Akelma AZ, Tatli MM. Angel wing sign in a neonate with pneumomediastinum. J Pediatr 2013;163 : 296.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek VolbyČlánek I. Podlahovy chirurgické dny
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2014 Číslo 8- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
-
Všechny články tohoto čísla
- Chirurgie potřebuje víc sebevědomí
- Bariatrická metabolická chirurgie
- Porovnanie výsledkov použitia chirurgickej a endovaskulárnej liečby u pacientov s periférnym artériovým ochorením dolných končatín vo femoropopliteálnej oblasti
- Jednodobý výkon u aneuryzmatu břišní aorty a renálního karcinomu
- Ektopická parathyreoidea, zobrazovací metody a chirurgické přístupy
- Volby
-
Sarkomy hrudníku, má operační indikace smysl?
Soubor kazuistik - Spontánní pneumomediastinum (Hammanův syndrom)
- 100 let od narození primáře MUDr. Ludovíta Szaboa
- I. Podlahovy chirurgické dny
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Spontánní pneumomediastinum (Hammanův syndrom)
- Bariatrická metabolická chirurgie
-
Sarkomy hrudníku, má operační indikace smysl?
Soubor kazuistik - Porovnanie výsledkov použitia chirurgickej a endovaskulárnej liečby u pacientov s periférnym artériovým ochorením dolných končatín vo femoropopliteálnej oblasti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



