-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Historie a současnost chirurgické léčby TBC plic
History and present status of surgical treatment of lung tuberculosis
Authors present a historical review of treatment for lung tuberculosis. They describe indications of modern surgical treatment for lung tuberculosis, and focus on single surgical procedures, surgical techniques and complications. An absence of specialized centre for treatment of tuberculosis and lung mycobacteriosis is pointed out in conclusion.
Key words:
tuberculosis, surgical treatment, complications.
Autoři: V. Hytych; A. Tašková; P. Horažďovský; Z. Konopa
Působiště autorů: Přednosta: doc. MUDr. Vladimír Visokai, PhD. ; Chirurgická klinika 1. Lékařské fakulty UK a Fakultní Thomayerovy nemocnice
Vyšlo v časopise: Prakt. Lék. 2011; 91(6): 328-331
Kategorie: Postgraduální vzdělávání
Souhrn
Autoři podávají historický přehled chirurgické léčby plicní tuberkulózy. Popisují indikace moderní chirurgické terapie plicní TBC. Zaměřují se na jednotlivé výkony, techniku provedení a komplikace. Závěrem upozorňují na absenci specializovaného centra pro léčbu tuberkulózy a plicních mykobakterióz.
Klíčová slova:
tuberkulóza plic, chirurgická léčba, komplikace.Úvod
Tuberkulóza (TBC) je celosvětově nejčastější příčinou úmrtí na infekční onemocnění. V Evropě kolísá incidence TBC mezi 4 až 300/100 000 obyvatel. Tuberkulóza byla známá již ve starověku (4, 6 ,8). Na kostře nalezené K. Pfaffem v roce 1904 u Heidelbergu byla objevena tuberkulóza páteře a u mumií nalezených v Egyptě byla prokázána TBC kostí. Hippokrates onemocnění nazývá ftizis, čili souchotě. Aristoteles a po něm Galén poznali, že se jedná o přenosnou chorobu. Pojmenování tuberkul použil poprvé Celsus u onemocnění krčních uzlin.
V roce 1830 zavedl Schönlein název tuberkulóza. Karel Rokitanský prokázal ve více jak 90 % výskyt různých forem TBC u zemřelých v druhé polovině 19. století (4, 5). Původce tuberkulózy objevil Robert Koch a dne 24. 3. 1882 svůj objev zveřejnil. V roce 1905 dostal Nobelovu cenu (4, 5, 6, 8). (obr. 1)
Historie chirurgické léčby tuberkulózy
Chirurgická léčba tuberkulózy prožívala největší rozkvět koncem 19. a v první polovině 20. století. Torakoplastiku navrhnul v roce 1879 finský chirurg Jakob Estlander. V roce 1882 zavedl Carlo Forlanini léčbu arteficiálním pneumotoraxem. Z dalších kolapsových metod pak byla užívána
- frenikotomie (prováděná cestou skalenotomie a později torakoskopickým přístupem),
- extrapleurální pneumolýza a plombáž mezi fascia endothoracica a pleura parietalis,
- pneumoperitoneum (1, 4).
O prvním pokusu o plicní resekci u nemocného s TBC referoval Block v roce 1881, ale první úspěšnou plicní operaci pro TBC a jednu z prvních resekcí plic vůbec provedl za 10 let v roce 1891 Tuffier, když odstranil plicní vrchol u 25-letého nemocného (4, 5). Nissen a Sauerbruch rozpracovali techniku torakoplastiky.
V roce 1904 vyvinul německý chirurg Ernst Ferdinand Sauerbruch (obr. 2) operační podtlakovou komoru, a tím vytvořil předpoklad pro provádění chirurgických výkonů v hrudníku. Později byla nahrazena přetlakovým dýcháním při ETI a následně selektivní ventilací (10).
V roce 1910 referoval švédský internista Hans Christian Jacobaeus (obr. 3) o nové metodě – torakoskopii, když zavedl v místním znecitlivění do hrudníku kovový cystoskop. Torakoskopie umožnila rozrušení srůstů mezi povrchem plíce a nástěnnou pleurou, a tím zdokonalení léčebného PNO (3,10).
Obr. 3. Hans Christian Jacobaeus 
První lobektomii pro tuberkulózu plic popsal v roce 1934 Friedlander a v roce 1939 provedli Churchill a Belsey první segmentektomii (1, 3).
V roce 1949 K. P. Klassen, A. J. Anlyan a G. M. Curtis provedli poprvé otevřenou plicní biopsii a v roce 1959 zavedl Carlens mediastinoskopii.
Od 80. let minulého století videomediastinoskopie nahradila klasickou mediastinoskopii a videotorakoskopie (VTS) a video-asistovaná torakoskopie (VATS) klasickou torakoskopii a otevřenou plicní biopsii.
Současnost chirurgické léčby TBC
Chirurgické výkony pro TBC plic rozdělujeme na
- diagnostické a terapeutické,
- endoskopické a klasické,
- resekční a kolapsové (1, 4, 5).
Z diagnostických chirurgických výkonů jsou upřednostňovány miniinvazivní přístupy u nemocných s
- neověřenými solitárními nebo mnohočetnými uzly v plicním parenchymu,
- pleurálními výpotky,
- difúzním postižením parenchymu, nebo
- mediastinální lymfadenopatií (1, 6, 8, 11).
Vždy odebíráme část tkáně na kultivaci a molekulárně genetické vyšetření (5, 6, 8).
Parasternální mediastinotomie
Parasternální mediastinotomie byla původně užívána jako cesta k drenáži mediastinálního abscesu v předním horním mediastinu. V kombinaci se zadní mediastinotomií je indikovaná v léčbě akutní hnisavé mediastinitidy.
Indikací k provedení parasternální přední mediastinotomie je především oboustranná mediastinální lymfadenopatie v předním horním mediastinu. Operaci provádíme v celkové intravenózní a inhalační anestézii v selektivní endotracheální intubaci. Řez vedeme nad horním okrajem chrupavky třetího žebra od hrany kosti hrudní k čáře medioklavikulární v délce přibližně 6 cm. Protneme kůži, podkoží a fascii m. pectoralis major. Svalové snopce rozhrneme a resekujeme chrupavku třetího žebra od okraje sterna k chondrokostálnímu přechodu. Podvazujeme a protínáme vasa thoracica interna a vstupujeme do předního mediastina. Odsouváme mediastinální pleuru laterálně a odebíráme uzliny z předního mediastina. Je možné vyšetřit plicní parenchym a pleuru a provést malou atypickou resekci s odběrem plicní tkáně na vyšetření.
Neotevřeme-li mediastinální pleuru, zakládáme odsavný Redonův drén, po revizi dutiny hrudní zavedeme silný drén v axilární čáře těsně nad bránicí a napojíme na Bülaovu drenáž.
Komplikacemi výkonu mohou být krvácení a pneumotorax.
Mediastinoskopie
Mediastinoskopie umožňuje vizualizaci mediastina a odběry materiálu k histologickému a mikrobiologickému vyšetření. Indikací jsou zvětšené mediastinální uzliny
- pretracheální,
- paratracheální,
- tracheobronchiální, nebo
- bifurkační.
Operaci provádíme v celkové anestézii.
Asi 5 cm dlouhý kolární řez vedeme 2 cm nad horním okrajem sterna. Protneme kůži, podkoží a m. platysma. Ve střední čáře rozhrneme krátké svaly krční, protínáme hlubokou krční fascii a prstem pronikáme po přední ploše trachey pod truncus brachiocefalicus hluboko do mediastina. Zavádíme mediastinoskop a exstirpujeme zvětšené uzliny. Po skončení výkonu drénujeme mediastinum odsavným Redonovým drénem.
Kontraindikací mediastinoskopie je syndrom horní duté žíly.
Komplikacemi jsou
- krvácení,
- poranění n. recurrens,
- ductus thoracicus,
- poškození stěny trachey nebo bronchu,
- poranění jícnu a pleury.
Torakoskopie
Torakoskopie umožňuje přímé vyšetření plic, mediastina, bránice a pleury. Indikací ke klasické torakoskopii jsou:
- pleurální výpotky,
- pneumotorax,
- neověřené povrchní periferní léze plic,
- tumory parietální a viscerální pleury, bránice a mediastina.
Výkon je prováděn v místním znecitlivění po založení pneumotoraxu. Používáme dvouvpichový torakoskop Boutinův nebo jednovpichový operační. Explorujeme celou dutinu hrudní. Patologické léze odebíráme excizními klíšťkami. Výkon končíme reexpanzí plíce bez drénu nebo, zavádíme silný hrudní drén, který napojíme na Bülaovu drenáž.
Komplikací může být krvácení a pneumotorax při poranění plíce.
Poranění velkých cév, trachey a velkých bronchů, perikardu, n. vagus, n. frenicus, d. thoracicus a bránice jsou vzácné.
Otevřená plicní biopsie
Smyslem otevřené plicní biopsie je získat dostatečně velkou část plicní tkáně, kterou je možno vyšetřit
- mikrobiologicky,
- cytologicky,
- histologicky,
- imunohistochemicky apod.
Největší výhodou je vedle vizualizace plíce možnost vyšetření plíce pohmatem. Indikacemi jsou:
- difúzní intersticiální procesy,
- granulomatózní plicní procesy,
- periferní plicní léze, a
- pleurální změny.
Výkon provádíme v celkové anestézii při selektivní plicní ventilaci. Volíme nejčastěji anterolaterální nebo posterolaterální minitorakotomii, asi 6 cm dlouhým řezem kolem distálního úhlu lopatky. Protneme kůži, podkoží a fascii m. latissimus dorsi, který zčásti přerušíme. Odklopíme m. serratus ant. a pronikneme na zevní plochu žeber. Při horním okraji pátého nebo šestého žebra, tak abychom neporanili nervově cévní svazek arterii, vénu a nervus intercostalis, otevíráme v mezižebří dutinu hrudní. Zakládáme rozvěrač a explorujeme dutinu hrudní.
V případě anterolaterálního přístupu postupujeme jako při přední parasternální mediastinotomii třetím až pátým mezižebřím. Nemusíme resekovat chrupavku žebra a pronikáme přímo do dutiny hrudní.
Dutinu hrudní vyšetříme zrakem a v dosahu také pohmatem. Plicní tkáň resekujeme klínovitě buď na svorce, nebo staplerem. Můžeme odebrat i vzorky pleury a přístupné mediastinální uzliny. Výkon končíme suturou torakotomie po anatomických vrstvách.
Zavádíme hrudní drén a napojujeme na Bülaovu drenáž.
Komplikacemi po operaci může být
- krvácení,
- pneumotorax,
- pleurální výpotek,
- pomalé rozvíjení plíce, a
- empyém.
Explorativní torakotomie
Neopominutelnou chirurgickou vyšetřovací metodou je explorativní torakotomie s peroperační biopsií. Indikací k výkonu jsou všechy periferní i centrální léze, u kterých se nepodařilo stanovit diagnózu onemocnění.
Výkon provádíme v celkové anestézii při selektivní plicní ventilaci. Nejčastěji volíme posterolaterální torakotomii. Řez vedeme pod úhlem lopatky od zadní čáry axilární k čáře paravertebrální, protínáme m. latissimus dorsi a uvolňujeme m. serratus ant. Dutinu hrudní otevíráme pátým nebo šestým mezižebřím.
Nejprve provedeme po vyšetření dutiny hrudní klínovitou neanatomickou resekci a část plicní tkáně s ložiskem odešleme k rychlému histologickému zpracování peroperačně.
Komplikacemi po torakotomii může být
- krvácení,
- pomalé rozvíjení plíce,
- fluidotorax,
- empyém, a
- pneumopleurální píštěl.
Videomediastinoskopie (VMS)
Videomediastinoskopie nahradila klasickou Carlensovu mediastinoskopii. Operatér pracuje pod kontrolou monitoru, výkon je přesnější a šetrnější.
Videotorakoskopie (VTS) a video-asistovaná torakoskopie (VATS)
Nahradily úplně klasickou torakoskopii a Klassenovu otevřenou biopsii. VTS umožňuje odebrat dostatečně velkou část plicní tkáně z několika míst, část pleury a mediastinální uzliny. VATS spojuje výhody torakoskopie s palpací plicní tkáně cestou minitorakotomie. Vždy odebíráme část tkáně na mikroskopické vyšetření, kultivaci a molekulárně genetické vyšetření.
V současné době doplňuje chirurgická léčba v indikovaných případech konzervativní terapii.
Terapeutické výkony neresekční
Hrudní drenáž
Hrudní drenáž je nejčastějším výkonem v hrudní chirurgii. Indikací je hrudní empyém tuberkulózní nebo smíšený.
V místní okrskové infiltrační anestézii v místě, které určíme na základě RTG vyšetření, CT vyšetření nebo sonografie, provedeme nejprve diagnostickou hrudní punkci. Tekutinu odebíráme na biochemické, cytologické a bakteriologické vyšetření. Potom asi 2 cm šikmou incizí pronikneme peánem do dutiny hrudní při horním okraji distálního žebra, abychom neporanili nervově cévní svazek, a zavádíme silný drén na vodiči peánem či pomocí troakáru. Drén fixujeme stehem a napojujeme pod vodní hladinu – Bülauova drenáž – nebo na aktivní sání.
Komplikacemi může být
- krvácení,
- poranění plíce, bránice a mediastina.
Dekortikace
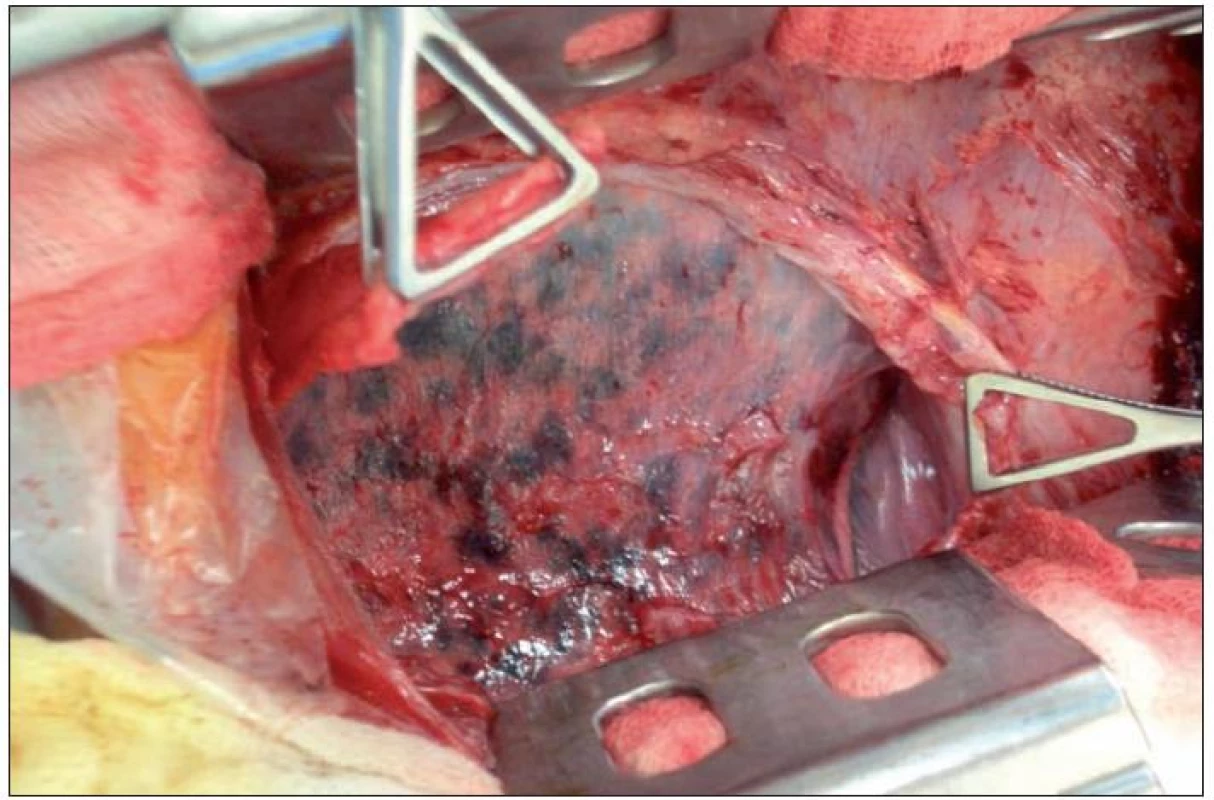
Dekortikace se provádí u TBC empyému poměrně vzácně. Indikací je chronická empyémová dutina bránící expanzi plíce. (obr. 4)
Výkon provádíme v celkové anestézii při selektivní ventilaci. Přístup volíme širokou posterolaterální torakotomií od čáry paravertebrální pod úhlem lopatky až do čáry axilární. Do dutiny hrudní pronikáme při horním okraji nebo lůžkem resekovaného 5., 6. nebo 7. žebra. Empyémovou dutinu otevíráme, bereme vzorky na bakteriologické vyšetření a vyplachujeme. Incizí vnitřní stěny pronikáme velmi opatrně až na viscerální pleuru plíce. Potom tupě tamponem nebo prstem, či ostře nůžkami nebo skalpelem odstraňujeme celou vnitřní stěnu empyému. Někdy je možné lépe preparovat na částečně rozepjaté plíci. Zevní stěnu odstraňujeme spolu s parietální pleurou preparací od fasciia endothoracica. Výkon končíme hrudní drenáží.
Nejčastější komplikací je:
- krvácení, a
- přechodná pneumopleurální píštěl.
Torakoplastika
Torakoplastika je poslední z kolapsových metod (kurativní PNO, frenikotomie a extrapleurální pneumolýza), která se ještě sporadicky používá v terapii tuberkulózy a hrudního empyému. Indikace je u těžkých jednostranných destruujících stavů po léčbě TBC.
Výkon provádíme v celkové anestézii při selektivní intubaci, aby nedošlo k zatékání hnisavého sekretu do zdravé plíce. Volíme širokou posterolaterální torakotomii vysoko z čáry paravertebrální pod úhel lopatky a ventrálně do střední čáry axilární s poněkud šikmým kožním řezem. Pronikáme kůží a podkožím, přerušujeme m. latissimus v celé šíři a uvolňujeme z lůžka m. serratus ant.
Někdy přerušujeme úpony svalu. Pronikáme na zevní plochu žeber. Nyní z podélných incizí periostu uvolňujeme pomocí raspatorií subperiostálně žebra od hlaviček až přibližně 2 cm od okraje sterna. V tomto rozsahu žebra resekujeme. Odstraňujeme 1. až 10.žebro. Někdy ponecháváme první žebro a vrchol uvolňujeme apikolýzou. Stěna hrudní kolabuje. Není-li to nutné, neotevíráme pleurální dutinu. Do stěny klademe dva silné odsavné Redonovy drény.
Výkon je rozsáhlý, mutilující s možností pooperačního krvácení.
Muskuloplastika
V případě bronchopleurální píštěle otevíráme po provedení torakoplastiky pleurální dutinu a uvolňujeme na cévní stopce mm. intercostales či m. serratus ant. a tamponujeme píštěl. Sval fixujeme stehy k okraji ústí rozpadlé průdušky. Po ukončení operace klademe do dutiny hrudní silný drén, který napojíme pod vodní zámek.
Resekční výkony
Klínovitá resekce (Gluck 1881, Tuffier 1891)
Klínovitá, neboli atypická resekce plic nerespektuje hranice plicních segmentů a je nejmenším resekčním výkonem. Indikací jsou periferní léze rozmanitého původu od zánětlivých, přes plicní abscesy a mycetomy až k podezření na plicní tumor.
Výkon provádíme v celkové anestézii při selektivní ventilaci. Přístup volíme z torakotomie nebo minitorakotomie (VATS). Plicní tkáň resekujeme klínovitě buď na svorce, nebo staplerem.
V prvním případě po resekci přešíváme okraj plíce ručně v jedné nebo dvou řadách jednotlivými stehy nebo pokračujícím stehem, ve druhém případě stapler sešije plíci svorkami a zabudovaný nůž plíci automaticky odřízne.
Komplikace jsou:
- krvácení,
- pneumotorax a,
- pomalé rozvíjení plíce. (obr. 5)
Obr. 5. RTG snímek hrudníku po torakoplastice 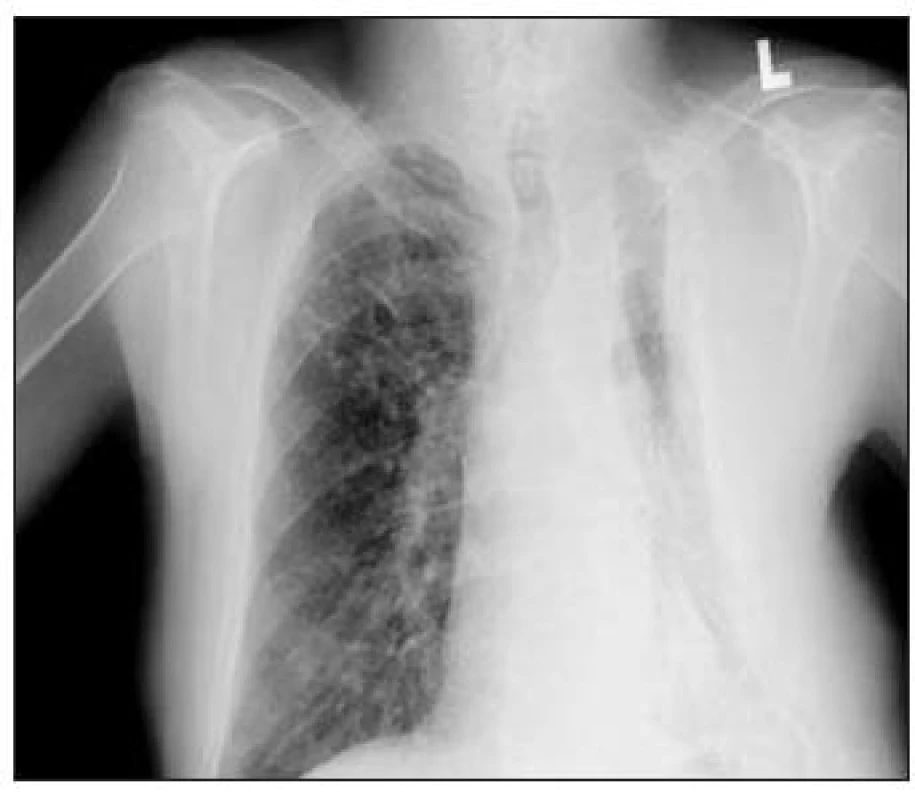
Segmentální resekce
Je nejmenší anatomickou plicní resekcí. Vyžaduje dobré anatomické znalosti, značné zkušenosti a přesnou předoperační diagnostiku. Indikacemi jsou:
- tuberkulom,
- bronchiektázie,
- zánětlivé změny.
Dutinu hrudní otevíráme posterolaterální torakotomií. Preparaci začínáme v plicním hilu a v mezilalokové štěrbině. Identifikujeme, izolujeme a přerušujeme segmentální větve arteria pulmonalis, plicní žíly a segmentální bronchus. Je třeba kalkulovat s variabilitou počtu, průběhu a lokalizace struktur. Rozepneme plíci a atelektatický segment oddělujeme v intersegmentální linii tupě digitálně.
Komplikacemi může být
- krvácení,
- parenchymová nebo bronchopleurální píštěl,
- empyém hrudní.
Lobektomie
Odstranění plicního laloku je základní anatomickou resekcí plic. Indikací je
- koincidence nemalobuněčného bronchogenního karcinomu a TBC, nebo
- hemoptýza.
Výkon provádíme v celkové anestézii se selektivní ventilací. Přístup volíme posterolaterální torakotomií. Operaci doporučujeme začít preparací a izolací kmene a. pulmonalis a kmene příslušné plicní žíly. Izolujeme v hilu a v mezilalokové štěrbině segmentální větve arterie a odstup lobárního bronchu. Variabilita struktur je velká a preparace značně obtížná. Postupně podvazujeme cévní struktury a nakonec přerušujeme bronchus, který uzavíráme jednotlivými stehy dle Sweeta. Kontrolujeme těsnost sutury bronchu pod vodní hladinou a kryjeme ji pleurálním lalokem.
Výkon doplňujeme totální mediastinální lymfadenektomií. Vždy uvolňujeme ligamentum pulmonale, aby se mohl zbytek plíce dokonale rozvinout.
Komplikacemi jsou
- krvácení,
- pomalé rozvíjení plíce,
- bronchopleurální píštěl, a
- empyém.
Bilobektomie a pneumonektomie
Odstranění dvou sousedních laloků nebo odstranění celého plicního křídla se provádí u nemocných s TBC zcela ojediněle pouze v případech bronchogenního karcinomu v terénu tuberkulózy.
Indikace k chirurgické léčbě TBC
- neztišitelné krvácení;
- koincidence TBC a plicní rakoviny;
- podezření na bronchogenní karcinom u neověřených lézí;
- rezidua po úspěšné konzervativní terapii: tuberkulómy, kaverny, fibrokaseózní ložiska, bronchiektázie, atelektáza;
- profylaxe recidivy onemocnění;
- neúspěšná konzervativní terapie, infekce atypickými mykobaktériemi a superinfekce;
- některé formy multirezistentní tuberkulózy (1, 2, 4–9, 11, 12).
U tuberkulózních nebo smíšených empyémů spojených s destrukcí plíce se dodnes provádí torakoplastika. U bronchopleurálních píštělí doplňujeme muskuloplastiku (4,5).
Závěr
Chirurgie má stále svou roli v diagnostice tuberkulózy a v indikovaných případech doplňuje základní terapii zejména u nemocných s multirezistentní tuberkulózou.
V současnosti je hrudní chirurgie s různou frekvencí pěstována na 22 chirurgických klinikách a odděleních v ČR. Z celkového počtu 3 800 hrudních operací se provádí téměř třetina všech výkonů ve FN Motol, FN Olomouc a Fakultní Thomayerově nemocnici. Přesto chybí po zrušení oddělení hrudní chirurgie VÚTRN (později Kliniky pneumologie a hrudní chirurgie 3. LF a FNB) specializované centrum hrudní chirurgie, kde by byli operováni nemocní nejen s malignitami, ale zejména se zánětlivými chorobami plic, pleury, mediastina a stěny hrudní a především nemocní s TBC plic, mimoplicní tuberkulózou a plicními mykobakteriózami.
Ve Fakultní Thomayerově nemocnici připravujeme vznik Centra komplexní terapie TBC, jehož součástí bude Pneumologická klinika 1. LF a FTN s oddělením multirezistentní TBC a nově otevřené oddělení hrudní chirurgie, které bude schopno převzít chirurgickou péči o nemocné s plicní i mimoplicní TBC (urologie, GIT, lymfatické uzliny, skelet) a plicními mykobakteriózami.
MUDr. Vladislav Hytych
Chirurgická klinika 1. LF a FTNsP
Vídeňská 800
140 59 Praha 4-Krč
E-mail: vladislav.hytych@ftn.cz
Zdroje
1. Černý, J. a kol. Špeciálna chirurgia 3. Martin: Osveta, 1993, s. 178-179.
2. Blyth, D.F. Pneumonectomy for inflamatory lung disease. Eur. J. Cardiothorac. Surg. 2000, 18, p. 429-434.
3. Duin, N., Sitcliff, J. A History of Medicine. London: Morgan Samuel Edition, 1992.
4. Hytych, V., Horažďovský, P., Vernerová, A. Mezinárodní doporučení pro operační léčbu TBC a plicních mykobakterióz. Kazuistiky v alergologii, pneumologii a ORL, 2007, 2, Suppl. 2, s. 16-17.
5. Hytych, V., Konopa, Z., Horažďovský, P., Tašková A. Diagnostika a léčba TBC plic z pohledu chirurga, Hojení ran 2010, 4, Suplementum 1, s. 18.
6. Kolek, V., Kašák, V. a kol.: Pneumologie, vybrané kapitoly pro praxi, Maxdorf, 2010, s. 155-172.
7. Loddenkemper, R., Sagebiel, D., Brendel, A. Strategies against multidrug-resistant tuberculosis. Eur. Respir. J. 2002, 20, Suppl. 36, p. 66-77.
8. Musil, J., Petřík, F., Trefný M. a kol. Pneumologie. Praha: Karolinum, 2005, s. 74-83.
9. Shiraishi, Y., Nakajima, Y., Katsuragi, N. et al. Resectional surgery combined with chemotherapy remains the treatment of choice for multidrug-resistant tuberculosis. J. Thorac. Cardiovasc. Surg. 2004, 128, p. 523-528.
10. Shott, H. Die Chronik der Medizin. Dortmund: Bertelsmann Lexikon Verlag, 1993.
11. Souilamas, R., Riquet, M., Barthes, F.P. et al. Surgical treatment of active and sequelar forms of pulmonary tuberculosis. Ann. Thorac. Surg. 2001, 71, p. 443-447.
12. Sung, S.W., Kang, C.H., Kim, Y.T. et al. Surgery increased the chance of cure in multi - drug resistant pulmonary tuberculosis. Eur. J. Cardiothorac. Surg. 1999, 16, p. 187-193.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2011 Číslo 6- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
-
Všechny články tohoto čísla
-
Základy kognitivní, afektivní a sociální neurovědy
VI. Volní rozhodování - Problematika výživy u onkologicky nemocných pacientů
- Osamělost v etiologii somatických onemocnění
- Historie a současnost chirurgické léčby TBC plic
- Energetický výdej pacientů s ischemickou chorobou srdeční měřený akcelerometrem – výsledky pilotní studie
- Proč měnit posudkově medicínská kritéria pro posuzování stupně závislosti
- Naše zkušenosti s endoskopickým odběrem žilních štěpů – první výsledky
- Porovnání fotoselektivní vaporizace a transuretrální resekce v terapii benigní hyperplazie prostaty
- Vazovagální synkopa na kardiologicky profilovaném pracovišti
- Zánětlivá bolest zad – kdy myslet na spondylartritídu?
- Ze života odborných společností ČLS JEP
- Alkohol u dětí a dospívajících – prevence a léčba
-
MUDr. Oldřich Hlaváč – Alarich
Jeho zásluhy o dětskou stomatologii a literaturu medicínského humoru -
Miniportréty slavných českých lékařů
Profesor MUDr. Jan Wolf, histolog, zakladatel české elektronové mikroskopie - Medicínské právo přehledně a srozumitelně
- Nové dětské oddělení krnovské nemocnice zahájilo provoz
- Onkologové požadují pravidla pro poskytování a úhradu léčby
- Roste počet nákaz klíšťovou encefalitidou
- Změny v seznamu zdravotních výkonů
- Světový den hemofilie
- Projekt, který umožňuje lékařům prohloubit znalosti o onkologii
- Jubilea
-
Základy kognitivní, afektivní a sociální neurovědy
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Historie a současnost chirurgické léčby TBC plic
- Zánětlivá bolest zad – kdy myslet na spondylartritídu?
- Vazovagální synkopa na kardiologicky profilovaném pracovišti
- Problematika výživy u onkologicky nemocných pacientů
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání