-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Neradikální operační řešení cervikální gravidity po IVF/ET: kazuistika
Non-radical surgical treatment of cervical pregnancy after IVF/ET: a case report
Introduction:
Cervical pregnancy is rare type of ectopic pregnacy, which is characteristed by implantation of gestational sac in cervix. Incidence move between 1 : 2500–1 : 18 000. The most severe complication of cervical pregnancy is massive even a life threatening haemorrhage from placenta accreta ending often with hysterctomy. Ultrasonographic visualization of gestational sac with fetal cardiac action or evidence of endocervical trofoblastic invasion by color Doppler visualisation of peritrofoblastic flows have absolutely priority in diagnostic of cervical pregnancy. Correlation with increasing serum levels of hCG is allways very important. We can use surgical intervence or conservative medicamentous treatment in the therapy of cervical pregnanacy. Objektive − presenting of high effective, patient unweighting nonradical surgical treatment of cervical pregnancy using casuistic and providing a self-contained overview of the above issue.Material and methods:
Reference cervical pregnancy casuistic following IVF/ET, diagnostic algorithm and surgical treatment.Conclusion:
There is not available therapeutic guideline with regard to oneness of incidence. Alternative of medicamentous or surgical therapy have to be under discussion individually in each case. Our surgical operation – revisio canalis cervicis uteri et cavi uteri separata was performed under ultrasonographic control with ligation rami cervicalis arteriae uterinae and aplication of uterotonics. The risk of hysterectomy is minimal by lege artis performing of operation. Possibility of spontal pregnancy or repetition of IVF/ET are staying well-preserved.Key words:
cervical pregancy – ectopic pregnancy – extrauterine pregnnancy – methotrexate – metrorrhage – cervical abortion
Autoři: MUDr. Renáta Krajčovičová; prim. MUDr. Robert Hudeček, Ph.D.
Působiště autorů: Gynekologicko-porodnická klinika LF MU a FN Brno
Vyšlo v časopise: Prakt Gyn 2008; 12(1): 28-32
Souhrn
Úvod:
Cervikální gravidita je raritní typ ektopické gravidity, při níž dochází k implantaci plodového vejce v děložním hrdle. Incidence se pohybuje mezi 1 : 2 500–1 : 18 000. Nejzávažnější komplikací cervikální gravidity je silné, až život ohrožující krvácení z neodlučující se placenty a nutnost hysterektomie. Zcela prioritní roli v diagnostice hraje ultrazvuková vizualizace gestačního váčku se srdeční akcí plodu v děložním hrdle nebo průkaz endocervikální trofoblastické invaze prostřednictvím peritrofoblastických toků vizualizovaných barevným dopplerovským vyšetřením, vždy v korelaci se vzestupnými sérovými hladinami hCG. V terapii cervikální gravidity je možné využít chirurgické intervence nebo konzervativní medikamentózní terapii.Cíl práce:
Na kazuistice budeme prezentovat vysoce efektivní, pro pacientku nezatěžující neradikální operační řešení cervikální gravidity a podáme ucelený pohled na tuto problematiku.Materiál a metodika:
Reference kazuistiky cervikální gravidity po IVF/ET, diagnostický algoritmus a operační řešení.Závěr:
Vzhledem k ojedinělosti výskytu cervikální gravidity nejsou zatím k dispozici terapeutická guidelines. Možnost medikamentózní nebo chirurgické terapie musí být pečlivě posouzena, individuálně u každého případu. Operační výkon, který popisujeme – revisio canalis cervicis uteri et cavi uteri separata – byl proveden pod USG-kontrolou, s ligací cervikálních větví arteriae uterinae a aplikací uterotonik. Při lege artis provedení výkonu bylo minimalizováno riziko hysterektomie. Možnost spontánního otěhotnění nebo možnost opakování IVF/ET zůstaly zachovány.Klíčová slova:
cervikální gravidita – ektopická gravidita – mimoděložní těhotenství – metotrexát – metrorrhagie – cervikální potratÚvod
Cervikální gravidita je vzácný druh extrauterinní gravidity, při níž dochází k implantaci plodového vejce v děložním hrdle, distálně od vnitřní branky. Frekvence výskytu není přesně známa. Pohybuje se v rozmezí 1 : 2500 – 1 : 18000 [1]. S rostoucí efektivitou asistované reprodukce se riziko vzniku extrauterinních gravidit ještě zvyšuje [2].
Etiologie vzniku cervikální gravidity je multifaktoriální a její určení není snadné. Nejčastěji se jedná o stavy po zákrocích v oblasti děložního hrdla [3]. V etiologii zřejmě hraje roli i zvýšená transportní pohyblivost plodového vejce, zdržení zrání vajíčka a endometriální defekty. Spoluúčast může mít také poškození endometria po zánětech a Ashermanův syndrom [4]. V práci prof. Čupra je kladen důraz na kombinaci extrémně rychlého průchodu oplozeného vejce dutinou dělohy se zavedeným IUD a simultánního výskytu endometriózy hrdla děložního [5].
Nejzávažnější komplikací cervikální gravidity je silné, až život ohrožující krvácení. V patogenezi vzniku krvácení je primární lytická a fermentativní aktivita trofoblastu, která je tak intenzivní, že si vynutí v místě své nidace, tj. v cervikálním kanále, typickou těhotenskou reakci (překrvení po dilataci cév, rozvolnění pojiva a svaloviny). V místě cervikálního kanálu však chybí rezistence vůči invazi trofoblastu, jakou má adekvátně připravené endometrium v sekreční fázi. Deciduální reakce je zde velmi malá až žádná. V hrdle rovněž chybějí svalová vlákna, která zabezpečující zástavu krvácení kontrakcí. Trofoblast postupně proniká do svaloviny a cév, čímž vzniká placenta accreta. Následně vzniklá život ohrožující metroragie si často vyžádá hysterektomii [6]. Vzhledem k vysokému riziku fatálního krvácení a s ohledem na nutnost provedení hysterektomie u cervikální gravidity je kladen důraz na její včasnou diagnostiku. Klinické známky u časné gravidity ani gynekologické vyšetření nemusí diagnózu objasnit. Zcela prioritní roli v diagnostice hraje ultrazvuk a dynamika vývoje sérových hladin hCG [7]. Díky včasné diagnostice se dnes setkáváme spíše s formami neakutními se zachovalou cervikální graviditou. Jednou z možností efektivního řešení těchto forem je neradikální operační intervence.
Materiál a metodika
Případ byl řešen na Gynekologicko-porodnické klinice LF MU a FN Brno v roce 2007.
32letá, vdaná pacientka, s negativní osobní i rodinou anamnézou, léčena pro sekundární sterilitu s prokázaným ovariálním a andrologickým faktorem. Absolvovala 1. cyklus IVF/ET, při kterém byla transferována 2 embrya. Pacientka byla odeslána z IVF centra k příjmu na GPK Brno s podezřením na cervikální graviditu.
Diagnostický postup vedoucí k potvrzení diagnózy cervikální gravidity:
- Subjektivně při přijetí: od předchozího dne pacientka slabě špinila tmavou krví, udávala bolesti v pravém podbřišku, afebrilní, močení a stolice v normě.
- Objektivní nález při přijetí: In speculis – zevně genitál bpn., pochva klidná se špiněním tmavou krví, čípek objemný soudkovitý, branka zcela uzavřena, palpačně istmické vyklenutí. Děloha prosáklá, mírně zbytnělá, napřímená, okolí nebolestivé, volné, CD nebolestivý, parametria a zadní vazy bpn.
- Laboratoř: nárůst hodnot hCG a progesteronu.
hCG: 469−10 146−19 292−20 800−31272 IU/l (graf 1)
E2 : 7,19−7,108 nmol/l
prog: 127−201,3 nmol/l - Vaginální sonografie: opakovaný průkaz vitality plodu v cervikálním kanále, děloha v AVF, endometrium hyperechogenní, výšky 12 mm, dutina děložní bez známek intrauterinní gravidity, v oblasti cervikálního kanálu, pod hranicí vnitřní branky (i ve vztahu k úponu pliky močového měchýře) 3,3 cm od zevního ústí čípku uložen GS odp. 5 + 5 týdnu gravidity s fetálním pólem dle CRL odp. 5 + 6, ASP + (akce srdeční plodu), jeví se být uložen více v přední porci, cca 6 mm tloušťka myometria před ním. Ovaria bilaterálně zvětšena po stimulaci s četnými cystami. CD bez volné tekutiny (obr. 1).
Obr. 1. Ultrazvuková verifikace cervikální gravidity. 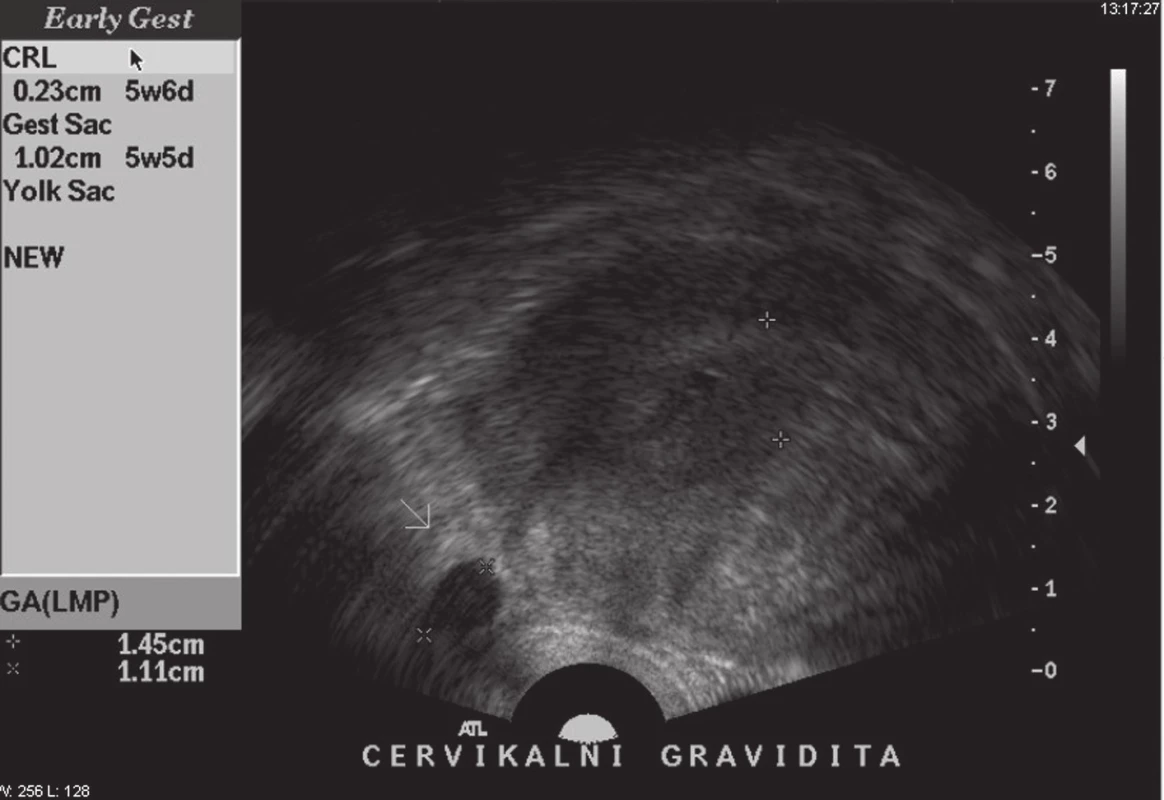
Výsledky
Neradikální operační řešení případu: Za aseptických kautel v klidné celkové anestezii v laparotomické přípravě byla provedena ligace cervikálních větví aa. uterinae. Při sondě 9, dilataci do H 9,5 byla provedena evakuace cervikálního kanálu kyretou. Mola lokalizovaná v oblasti přední porce byla vybavena ana partes a odeslána po fotodokumentaci na histologické zpracování (obr. 2). Následně jsme provedli revizi dutiny děložní kyretou. Peroperačně byl aplikován MEM 1 amp i.v. a Prosin M15 intracervikálně do zadní porce. Kontrola endocervikálního kanálu − defekt v oblasti přední porce, tato však zevně intaktní. Kontrola stavu transvaginálním USG – cervikální kanál a dutina děložní bez známek reziduí. Peroperačně ATB clona – bolus 2g Cefazolinu. Kontrola krvácení − nekrvácí. Zaveden Foley č. 20 intracervikálně ke kompresi endocervikálního kanálu a dále naložena tamponáda vaginálně na 24 hod. Výkon bez komplikací. Krevní ztráta odhadem do 100 ml.
Obr. 2. Histologie z cervikální gravidity – peroperační foto. 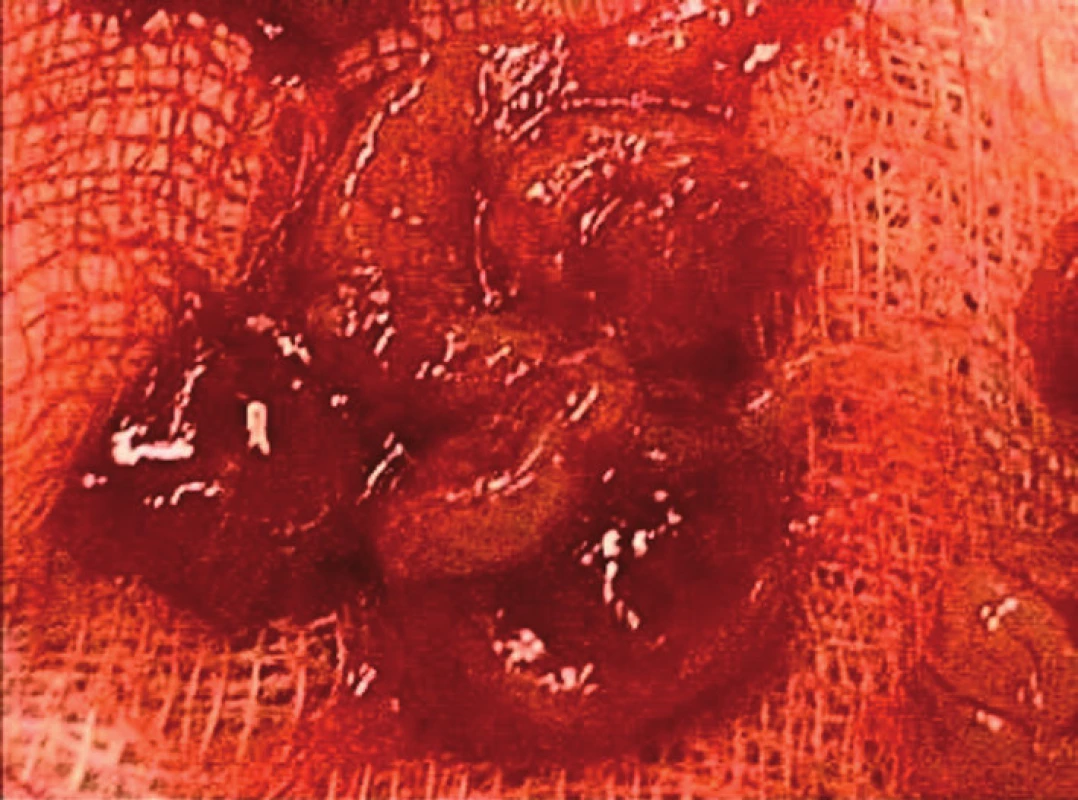
Histologický závěr: Nález odpovídal cervikální graviditě.
Po výkonu pečlivé sledovaní krvácení. Kontrolní odběry sérových hladin hCG prokázaly prudký pokles 9 198−2589−1363 (graf 1). Pacientka byla v klinicky dobrém stavu propuštěna 5. den po výkonu se zachovalou možností spontánního otěhotnění nebo s možností opakování IVF/ET.
Graf 1. Dynamika vývoje sérových hladin hCG před a po výkonu. 
Diskuze
Cervikální gravidita je raritní forma mimoděložního těhotenství. Těhotná žena je vystavena riziku silné, až život ohrožující metroragie. Cervikální gravidita představuje závažnou příčinu mateřské morbidity a mortality. V roce 1958 byla mortalita ještě 17 % [8]. Dnes mortalita sice klesá k téměř nulovým hodnotám, ale morbidita zůstává stále vysoká [1].
Pro minimalizování rizika závažného krvácení je nutná včasná diagnostika. Ve včasných stadiích může být cervikální gravidita klinicky němá. Může se později projevit pobolíváním v podbřišku a špiněním. Často je prvým klinickým projevem až náhle vzniklá, silná metroragie. Podle síly krvácení se dostavuje pocit slabosti, mdloby, eventuálně kardiopulmonální dekompenzace s poklesem krevního tlaku a zrychleným nitkovitým pulzem. Vyvíjí se obraz typického hemoragického šoku. Gynekologické vyšetření ve včasných stadiích může být zcela negativní [3], později palpačně vyhmatáme nezvětšené tělo děložní v porovnaní s čípkem, čípek je nepravidelně excentricky rozšířen, hrdlo uzavřeno, pohyby čípkem bývají nebolestivé [9]. Zcela prioritní roli v diagnostice cervikální gravidity dnes hraje ultrazvuk. Důležitým diagnostickým kritériem je vizualizace gestačního váčku se srdeční akcí nebo ektopické tkáně bez gestačního váčku pod vnitřní brankou. Ektopická trofoblastická invaze do cervikálního stromatu rezultuje do vytvoření vaskulárního řečiště v místě implantace. Vaskulární řečiště vytváří peritrofoblastické arteriální toky, které můžeme vizualizovat pomocí barevného dopplerovského vyšetření. Dopplerovské vyšetření je důležitým průkazem viability gestačního váčku a může být použito i v diferenciální diagnostice cervikálního abortu [10] (tab. 1). Vizualizace endocervikálního kanálu probíhajícího nad horní hranicí gestačního váčku může být přídatným znakem trofoblastické invaze do cervikální stěny ve včasných stadiích cervikální gravidity [10]. Pro průkaz viability cervikální gravidity je důležitá rostoucí sérová hladina hCG. Ultrazvukové podezření na cervikální graviditu a kvantitativný nárůst hCG jsou pro diagnózu cervikální gravidity v mnoha případech dostačující [11]. Při diagnostických obtížích může být zvážena biopsie nebo provedení hysteroskopie s cílem přímé vizualizace cervikální gravidity nebo průkazu nárůstu vaskularizace v endocervikálním kanále [12].
Tab. 1. Diferenciální diagnostika cervikální gravidity a cervikálního abortu. 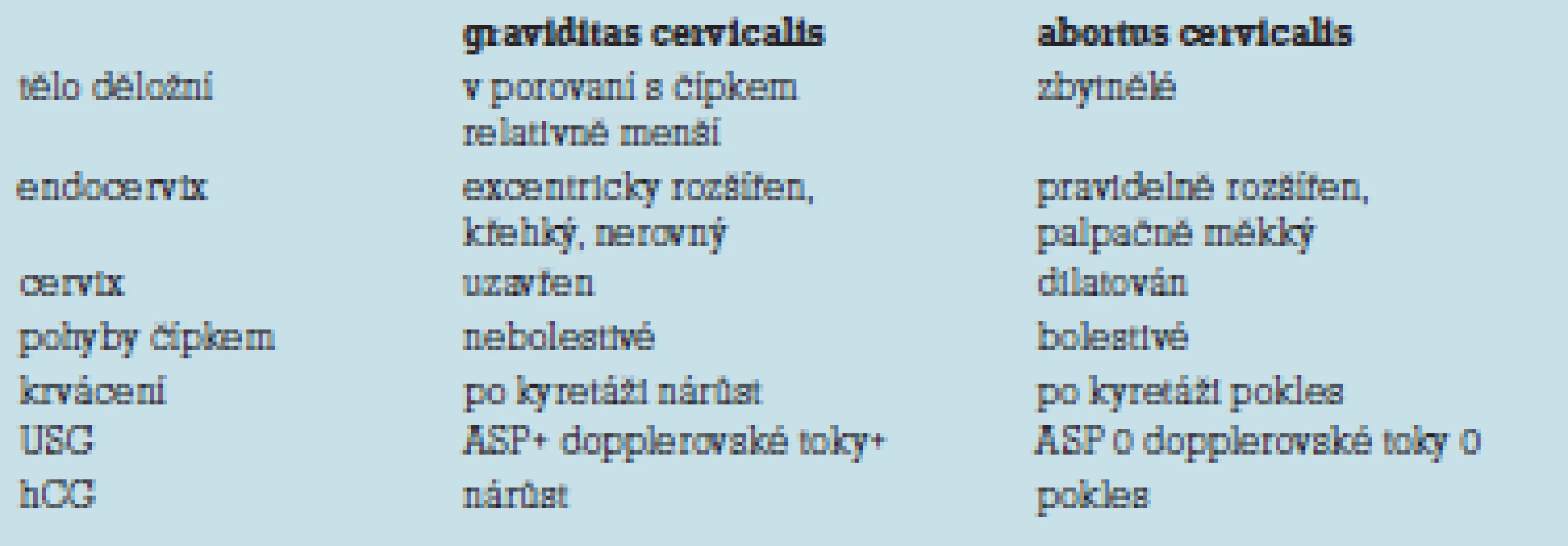
Diferenciální diagnostika cervikální gravidity není jednoduchá. Často dochází k diagnostickým omylům, jednak pro její často atypickou klinickou manifestaci a jednak pro její nízkou incidenci [9]. Diferenciálnědiagnosticky musíme vyloučit cervikální abort, myoma nascens, maligní endocervikální proces nebo jinou lokalizaci ektopické gravidity. Nejobtížnější je rozlišení cervikální gravidity a cervikálního abortu. Pro cervikální graviditu je při klinickém vyšetření typické nezvětšené tělo děložní v porovnaní s čípkem, čípek je nepravidelně excentricky rozšířen, hrdlo uzavřeno, pohyby čípkem bývají nebolestivé [9]. U cervikálního abortu vyhmatáme při gynekologickém vyšetření zbytnělé tělo děložní, čípek je měkký, pravidelně rozšířený s pootevřeným hrdlem, pohyby čípku jsou často bolestivé. Na spolehlivou diferenciaci cervikální gravidity je tedy nutné pečlivé gynekologické vyšetření [12], dále USG-průkaz srdeční akce u plodu nebo průkaz dopplerovských peritrofoblastických toků a nárůst sérových hladin hCG (tab. 1).
V terapii cervikální gravidity je možné využít chirurgické intervence nebo konzervativní medikamentózní terapii. Vzhledem k raritnímu výskytu cervikální gravidity nenalezneme v dostupné literatuře žádná terapeutická guidelines. Autoři prací většinou uvádějí jen jednotlivé kazuistiky, ve kterých jsou referovány zkušenosti s jednotlivými terapeutickými postupy.
Konzervativní medikamentózní terapie
Medikamentózní terapie spočívá v systémové nebo lokální aplikaci chemoterapeutik, instilaci hypertonických roztoků (KCl, hypertonická glukóza) nebo aplikaci prostaglandinů. Nejčastěji jsou referovány případy, kdy byla využita chemoterapie, a to systémové nebo lokální aplikace metotrexátu.
Metotrexát (MTX), antagonista kyseliny listové, inhibuje syntézu DNA v dělících se buňkách včetně trofoblastických, a to deaktivací dihydrofolát reduktázy. Po deaktivaci tohoto enzymu není možná replikace deoxyribonukleových a ribonukleových kyselin [13]. Léčba metotrexátem je vysoce efektivní u pečlivě vybrané skupiny pacientek s ektopickou tubární graviditou [14]. Cervikální gravidita se ovšem od tubární výrazně liší. Pro sporadičnost výskytu cervikální gravidity je těžké určit prognostické faktory, které by zaručily stejně vysokou efektivitu primární MTX terapie i u cervikální gravidity [15].
Protokoly pro MTX terapii cervikální gravidity obsahují jednodávkové i multidávkové režimy. Neexistuje žádná studie, která by porovnávala jednotlivé protokoly. Jednodávkový režim je ovšem méně nákladný, jednodušeji proveditelný, nevyžaduje tak intenzivní monitorování a je i častěji využíván [16]. Doporučovaná jednorázová dávka metotrexátu je 50 mg/m2 i.m. [23]. Jednodávkový režim způsobuje méně nežádoucích účinků (útlum kostní dřeně, elevace jaterních enzymů, kopřivka, alopecie, stomatitida, nauzea a průjem) ve srovnání s multidávkovým režimem v poměru 29 % ke 48 %. Jednodávkový režim je ale méně efektivní ve srovnání s multidávkovým, a to v poměru 88 % ke 93 % [17]. Po aplikaci MTX musí být pacientka pečlivě sledována, denně se sleduje pokles sérové hladiny hCG, realizované jsou USG-kontroly. Efektivní MTX terapie se projeví vymizením srdeční akce u plodu a poklesem sérové hladiny hCG o 25 % do týdne po podání terapie. V případě selhání MTX terapie je doporučeno podat 2. dávku MTX. Opakování dávky MTX je nutné ve 15−20 % [18]. Po selhání 1 dávky intramuskulární injekce MTX je v některých pracích doporučeno aplikovat MTX přímo do gestačního váčku pod USG-kontrolou [13,14,16]. Selhání primární MTX terapie můžeme očekávat, pokud je sérová hladina hCG nad 10 000 IU/ml, gestační stáří gravidity vyšší než 9 týdnů, pokud USG deteguje pozitivní srdeční akci a pokud CRL plodu přesahuje 10 mm. Podání vyšších dávek MTX v těchto případech efektivitu MTX terapie nezvyšuje [19].
Medikamentózní metotrexátová terapie snižuje riziko krvácení, ale má i své nevýhody: pomalé vymizení trofoblastu, z čehož rezultuje časově náročné sledování pacientky (min. 3−7 týdnů), riziko selhání a s tím související nutnost využití dalších metod na odstranění ektopické gravidity, kontroly krvácení, častější výskyt nežádoucích účinků, jako např. útlum kostní dřeně, elevace jaterních enzymů, kopřivka, alopecie, stomatitida, nauzea a průjem [17]. Pacientky léčené metotrexátem udávají v 1. týdnu po léčbě větší bolestivost, méně energie a mají pocit výrazněji poškozeného zdraví ve srovnaní s pacientkami léčenými chirurgicky. Po 16 týdnech je už kvalita života u obou skupin pacientek stejná [13,14]. Nedostatečně prozkoumáno je nebezpečí pozdního vlivu metotrexátu na generativní tkáně ovaria, což je pro pacientky léčené pro ovariální faktor sterility obzvlášť nepříznivé. Vzhledem k možné 8měsíční perzistenci metotrexátu ve tkáních je nezbytné poučit pacientku o nutnosti odložení další gravidity nejméně o rok [20].
Chirurgická terapie
Podobně jako při medikamentózní terapii nenajdeme v dostupné literatuře guidelines, která by přesně stanovovala, kdy je primárně indikováno operační řešení. Chirurgická intervence je nevyhnutelná při pokročilejších stadiích těhotenství a při selhání konzervativní terapie. Největší nevýhodou primární chirurgické evakuace cervikální gravidity zůstává riziko vzniku peroperační metroragie, která si vyžádá provedení hysterektomie [17]. Při lege artis provedení chirurgického výkonu je možné toto riziko výrazně minimalizovat.
V literatuře jsou popsány různé způsoby operačního řešení: vakuumexhausce následovaná dilatací děložního hrdla a kyretáží, ligace sestupných větví arteriae uterinae, intracervikální aplikace vazopresorické injekce následovaná abrazí, laparotomie s bilaterálním podvazem arteria iliaca interna nebo arteria uterina, unilaterální embolizace arteria iliaca interna [12,21]. Na minimalizování rizika hysterektomie jsou doporučovány minimálně invazivní postupy. Zajímavý je případ cervikální gravidity řešený laparoskopicky asistovanou bilaterální ligací arteria uterina a následnou endocervikální resekcí pod hysteroskopickou kontrolou [22]. U naší pacientky jsme vysoce efektivně provedli ligaci cervikálních větví arteriae uterinae s připojenou revizí cervikálního kanálu pod USG-kontrolou.
Na prevenci postevakuačního krvácení je doporučeno zavádět intracervikálně balónový katétr (Foley č. 20−26 naplněn 30 ml sterilní vody) nebo sterilní tampon. Prevenci septikemie zaručují profylaktické dávky antibiotik [17].
Po úspěšné chirurgické intervenci dochází k prudkému poklesu sérových hladin hCG (u naší pacientky pokles hCG v 1. pooperační den o 60 % − tab. 1). Potřeba hospitalizace po operaci je výrazně kratší ve srovnání s medikamentózní terapií (5 dnů ve srovnání s 3−7 týdny). Ve srovnání s konzervativní terapií metotrexátem nejsou pacientky léčené chirurgicky vystaveny riziku vzniku závažných nežádoucích účinků, zotavují se mnohem rychleji a mohou se pokusit o další graviditu již po 3 měsících [13,14].
Primární prevence cervikální gravidity je vzhledem k její nejasné etiologii obtížná. Je kladen důraz především na důslednou léčbu všech gynekologických zánětů. Na cervikální graviditu musíme pomýšlet u všech pacientek, které absolvovaly operační výkon na děložním čípku, u pacientek s Ashermanovým syndromem a u pacientek s anamnézou zavedeného IUD a endometriózou hrdla děložního [5]. V rámci sekundární prevence je nezbytné důsledné monitorování počínajícího těhotenství až do jednoznačného průkazu vitální intrauterinní gravidity. Při jakémkoliv podezření na cervikální graviditu je nutné pacientku neprodleně odeslat do specializovaného gynekologického centra. Z forenzních důvodů musí být diagnostika ukončena co nejdříve a optimální terapeutický postup má být zvolen bez prodlení.
Závěr
Cervikální gravidita je závažný stav, který může těhotnou pacientku ohrozit na životě. Základní strategií je pečlivá diagnostika topiky počínajícího těhotenství. Dominantní roli při diagnostickém algoritmu má transvaginální ultrazvukové vyšetření a sledování sérových hladin hCG. Vždy je nutné posuzovat celý komplex vyšetření a korelovat všechny dostupné výsledky s klinickým stavem pacientky. Z forenzních důvodů je nezbytné zahájit terapii neprodleně po stanovaní diagnózy. Vzhledem k ojedinělosti výskytu cervikální gravidity nejsou zatím k dispozici terapeutická guidelines. Možnost medikamentózní nebo chirurgické terapie musí být pečlivě posouzena u každého případu individuálně. Důležitými informacemi při terapeutické rozvaze jsou stáří gravidity, sérová hladina hCG, celkový zdravotní stav a věk pacientky, hematologické onemocnění v anamnéze a anamnéza primární nebo sekundární sterility. V případu, který zde referujeme, jsme po pečlivé rozvaze zvolili neradikální operační řešení, které bylo vysoce efektivní. Operační výkon – revisio canalis cervicis uteri et cavi uteri separata byl proveden pod USG-kontrolou, s ligací cervikálních větví arteriae uterinae a aplikací uterotonik. Při lege artis provedení výkonu bylo minimalizováno riziko hysterektomie, pacientka nebyla zatížena chemoterapií a 5. den po výkonu byla v klinicky dobrém stavu propuštěna z ústavní péče. Možnost spontánního otěhotnění nebo možnost opakování IVF/ET zůstaly zachovány.
Doručeno do redakce: 20. 1. 2008
Přijato po recenzi: 4. 2. 2008
MUDr. Renáta Krajčovičová
prim. MUDr. Robert Hudeček, Ph.D.
Gynekologicko-porodnická klinika LF MU a FN Brno
Zdroje
1. Parente JT et al. Cervical pregnancy analysis: A review and repor of five cases. Obstet Gynecol 1983; 62 : 79-82.
2. Ventruba P, Čupr Z, Pilka L et al. Faktory sdružené se vznikem mimoděložního těhotensví po fertilizaci in vitro a transferu embrya. Asis Reprod 1992; 2 : 10-11.
3. Uhlíř M et al. Diagnostika a léčba časné cervkální gravidity. Čes Gynek 1999; 1 : 58.
4. Dicker D, Feldberg D, Samuel N et al. Etiology of cervical pregnancy. Association with abortion, pelvic patology, IUDs and Asherman´s syndrome. J Reprod Med 1985; 30(1): 25-27.
5. Čupr Z, Pospíšil J, Miličková E. Graviditas portionis vaginalis cervicis uteri. Zentralbl Gynakol 1973; 95 : 1385-1387.
6. Zwinger A. Etiopatogeneze mimoděložního těhotenství. In: Zwinger A et al. Porodnictví. Praha: Galén 2004 : 183-184.
7. Driál D et al. Ultrazvukový průkaz vitální ektopické gravidity. Gynekolog 2003; 12 : 161.
8. Kiss J. Űber die zervikale Swargerschaft. Zentralbl Gynakol 1958; 80(33): 1267-1275.
9. Čupr Z, Rohanová M, Pospíšil J et al. Morphology, Clinics and Etiopathogenesis of Cervical Gravidity. Scr Med 1971; 44(8): 477.
10. Api O, Unal O, Api M et al. Ultrasonographic appearance of cervical pregnancy following successful treatment with methorexate. Ultrasound Obstet Gynecol 2006; 26 : 845-847.
11. Borrelli PT, Hitler SA, Docherty SM et al. Human chorionic gonadotropin isoform in the diagnosis of ectopic pregnancy. Clin Chem 2003; 49 : 2045-2049.
12. Suzumori N, Katano K, Sato T et al. Conservative treatment by angiographic Artury embolization of 11-week cervical pregnancy after period of heavy bleeding. Fertil Steril 2003; 80 : 617-619.
13. Doekhie BM, Schats R, Hompes PG. Cevical pregnancy treated with local methotrexate. Eur J Ostet Gynecol Reprod Biol 2005; 122 : 128-130.
14. Gosakan R, Arutchelvam S, Gergis HH et al. Medical managment of a cervical pregnancy. Obstet Gynaecol 2005; 25 : 82-83.
15. Tinelli A, Malvasi A, Vergara D et al. Emergency surgical procedre for failed methotrexate treatment of cervical pregnancy: A case report. EJ Contrac Reprod 2007; 12(4): 391-394.
16. Hajenius PJ, Roos D, Ankum VM et al. Are serum human chorionic gonadotropin clearance curves of use in monitoring methotrexate treatment in cervical pregnancy? Fertil Steril 1998; 70 : 362-365.
17. Bakour SH, Thompson PK, Khan KS. Successful conservative managment of cervical ectopic pregnancy with combination of methotrexate, mifepristone, surgical evacuation and tamponade using a double balloon three-way catheter. J Obstet Gynaecol 2005; 25 : 616-618.
18. Nieuwkerk PT, Hajenius PJ, Van der Veen F et al. Systemic methotrexate therapy versus laparoscopic salpingostomy in tubal pregnancy. Part II. Patients preferences for sysemic methotrexate. Fertil Steril 1998; 70 : 518-522.
19. Hung TH, Shau WY, Hsieh TT et al. Prognostic factors for an unsatisfactory primary metotrexate treatment of cervical pregnancy: A quantitative rewiev. Hum Reprod 1998; 13 : 2636-2642.
20. Karsddorp et al. Successful treatment with methotrexate of five vital interstitial pregnancies. Hum Reprod 1992; 7 : 1164-1169.
21. Yildizhan B. Diagnosis and treatment of early cervical pregnancy: a case report and literature review. Clin Exp Obstet Gynecol 2006; 32 : 254-256.
22. Fu-Tsai K, Hao L, Te-Yao H et al. Diffeerential diagnosis of suspect cervical pregnancy and conservative treatmentwith the combination of laparoscopy-assisted uterine artery ligation and hysteroscopic endocervical resection. Fertil Steril 2004; 81 : 1642-1649.
23. Stovall TG, Ling FV. Single dose of methotrexate: An expanded clinical trial. Am J Obstet Gynecol 1993; 168 : 1759.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek Edukační kazuistikaČlánek Úvodní slovo
Článek vyšel v časopisePraktická gynekologie
Nejčtenější tento týden
2008 Číslo 1- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
-
Všechny články tohoto čísla
- Ultrazvuková biometrie hlavičky při poloze plodu koncem pánevním
- Raritní případ vlasatobuněčné leukemie v graviditě − kazuistika
- Vliv programovaného a indukovaného porodu na frekvenci císařských řezů a vaginálních operačních porodů
- Nástup menarché, vývoj sekundárnych pohlavných znakov a sekulárny trend u dievčat Bratislavského kraja
- Neradikální operační řešení cervikální gravidity po IVF/ET: kazuistika
- Úvodní slovo
- Jak ženy snáší vaginální kombinovanou antikoncepci NuvaRing®?
- Retrográdní ejakulace – jedna z příčin mužské neplodnosti
- Projekt Menopace: výsledky studie
- Perspektívy prevencie karcinómu maternicového krčka
-
Praktická urogynekologie XVI.
Mělník 2007 - Program postgraduálního a celoživotního vzdělávání v gynekologii a porodnictví na rok 2007
-
Autorská soutěž praktické gynekologie
O nejlepší článek v roce 2008 - Edukační kazuistika
- Praktická gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Retrográdní ejakulace – jedna z příčin mužské neplodnosti
- Ultrazvuková biometrie hlavičky při poloze plodu koncem pánevním
- Jak ženy snáší vaginální kombinovanou antikoncepci NuvaRing®?
- Neradikální operační řešení cervikální gravidity po IVF/ET: kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



