-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaproLékaře.cz / Odborné časopisy / Česká a slovenská neurologie a neurochirurgie / 2017 - Supplementum 1Výskyt dekubitů u pacientů s lézí míšní na spinální jednotce Kliniky úrazové chirurgie LF MU a FN Brno 2013– 2016
The Pressure Ulcers Evidence in Patients with Spinal Cord Injury at Spinal Unit of Department of Traumatology at University Hospital Brno 2013 – 2016
Aim:
Aim of the study is to present an evidence of pressure ulcers (PU), its localization, category and relation to the level of spinal cord injury in patients admitted at spinal unit (SU).Material and methods:
In total 373 patients admitted at spinal unit from 2013 to 2016 was analysed. They first hospitalisation was at one of spinal centres type 1a), which are defined by guidelines published by Ministry of Health CR (2002). All were examined using an international classification ASIA. Localization of pressure ulcers, category at the moment of admission, the time from the beginning of injury to admission at SU and the way of treatment was analysed.Results:
We verify 49 (13.14%) patients with 76 pressure ulcers in a basic set of 373 patients hospitalised at SU. The time from spinal cord injury (SCI) to the admission at SU has duration from 1 to 40 weeks. The disability AIS A was found in 87 (23.32%) patients and 24 (6.43%) of them had PU. AIS B was in 50 patients (13.40%) and 10 (2.68%) with PU; AIS C was in 106 (28.42%) patients and 10 (2.68%) with PU. The less disability AIS D was in 112 patients with 2 (0.54%) PU’s. It was not possible to examine ASIA score in 18 patients (4.83%) and 3 (0.54%) had PU. The most frequent localization of PU was sacrum in 37 (48.68%) and heels in 21 (27.63%) patients. The most frequent PU was second category – all together 47 (61.84%). In total 64 (84.21%) of PU’s was cured conservatively.Conclusion:
In our set, there is the evidence that higher presence of PU was in patients with complete spinal cord injury AIS A, in tetraplegics patients and patients admitted from non-spinal departments.Key words:
spinal unit – pressure ulcer – spinal cord injury – ASIA score
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři: L. Vašíčková 1–3; M. Mašek 1; J. Siegelová 2
Působiště autorů: Spinální jednotka, Klinika úrazové chirurgie LF MU a FN Brno 1; Katedra fyzioterapie a rehabilitace LF MU, Brno 2; Ústav ochrany a podpory zdraví LF MU, Brno 3
Vyšlo v časopise: Cesk Slov Neurol N 2017; 80(Supplementum 1): 45-49
Kategorie: Původní práce
doi: https://doi.org/10.14735/amcsnn2017S45Souhrn
Cíl:
Cílem je prezentovat výskyt dekubitů, jejich lokalizaci, závažnost a souvislost s výší léze míšní u pacientů při přijetí na spinální jednotku (SJ).Soubor a metodika:
Analyzováno bylo 373 pacientů přeložených v letech 2013 – 2016 na SJ FN Brno z pracovišť typu 1a) dle vyhlášky MZ ČR (2002). Pacienti byli vyšetřeni podle mezinárodní klasifikace ASIA, evidovány byly dekubity, jejich lokalizace, stupeň, doba od vzniku léze míšní a způsob léčby.Výsledky:
V souboru 373 pacientů byl u 49 (13,14 %) zjištěn výskyt 76 dekubitů. Přijetí od vzniku léze míšní na SJ v období 1 – 40 týdnů. Závažnost postižení dle klasifikace ASIA: AIS A u 87 (23,32 %) pacientů, z nichž 24 (6,43 %) mělo dekubitus. S AIS B bylo 50 pacientů (13,40 %) a 10 (2,68 %) s dekubitem; AIS C bylo u 106 (28,42 %) pacientů a 10 (2,68 %) s dekubitem, AIS D u 112 (30,03 %), dekubitus u 2 (0,54 %). Lokalizace dekubitů u pacientů: 37 (48,68 %) v sakru, 21 (27,63 %) paty. Nejčastější byl dekubitus II. stupně u 47 (61,84 %). Většina dekubitů (64; 84,21 %) byla léčena konzervativně.Závěr:
Ověřili jsme vyšší výskyt dekubitů u pacientů s úplnou lézí míšní AIS A u tetrapostižených a přijatých z nespinálních pracovišť.Klíčová slova:
spinální jednotka – dekubitus – léze míšní – ASIA skóreÚvod
Léze míšní (LM), ať úrazové či neúrazové etiologie, s sebou vždy přináší závažné zdravotní postižení. Proces péče o pacienty s LM je v České republice legislativně nastaven metodickým opatřením Ministerstva zdravotnictví České republiky (MZ ČR) z června 2002, kterým se stanovila síť zdravotnických zařízení a jejich spádových území pro zajištění komplexní péče při závažných nových spinálních postiženích. Fáze 1a) zahrnuje akutní péči po vzniku LM na oddělení ARO nebo JIP kompetentního oddělení či kliniky v jedné z 15 definovaných nemocnic. Po stabilizaci stavu, kdy pacient spontánně ventiluje, byť s tracheostomií, a je plně kardiálně kompenzován, je překládán ve 3.–12. týdnu (uvedeno v citovaném opatření) na jednu ze čtyř spinálních jednotek – fáze 1b). Spinální jednotka (SJ) Kliniky úrazové chirurgie LF MU a FN Brno (KÚCH FN Brno) má spádovou oblast 3,2 mil. obyvatel (Jihomoravský kraj, Zlínský kraj, kraj Vysočina a Jihočeský kraj).
Spinální pacient je od úplného prvopočátku vzniku LM pacientem multioborovým s rizikem vzniku komplikací v různých medicínských oborech [1,2]. Míšní šok provázený ztrátou citlivosti a poruchou mobility spolu s inkontinencí moči a stolice a současnou redukcí hmotnosti, poruchou termoregulace u LM od Th6 kraniálně a potřebou plné asistence v období po vzniku LM přináší velmi vysokou rizikovost vzniku dekubitů [3,4].
Uvedené metodické opatření MZ ČR má zabránit „vypadnutí“ pacienta ze systému spinální péče, aby bylo minimalizováno riziko vzniku komplikací a zároveň byl maximalizován zůstatkový potenciál pacienta a umožněno jeho zařazení do běžného života, optimálně i do pracovního procesu, byť s mobilitou na vozíku. Spinální péče je rozsáhlá, personálně i vybavením velmi náročná a dlouhodobá. Je vykazována pro zdravotní pojišťovny zvláštním kódem, který nemůže být použit na jiném pracovišti mimo zavedený systém, byť by tam byl spinální pacient hospitalizován. Je-li spinální pacient přeložen na jiné než spinální pracoviště, existuje vysoké riziko, že nemá adekvátní ošetřovatelskou péči, nerehabilituje a pokud ano, tak naprosto nedostatečně, chybí zkušenost a multioborový přístup personálu a pacient je ohrožen vznikem komplikací a dekubitů. Personální zajištění běžného oddělení bývá nedostatečné zejména v oblasti ošetřovatelské (nutnost polohovacích lůžek a polohování s využitím správných postupů rehabilitačního ošetřovatelství každé dvě hodiny přes den a každé tři hodiny v noci) [5] a v oblasti rehabilitační.
Je-li na SJ přeložen pacient s floridním dekubitem, standardní postupy jsou limitovány s ohledem na péči, kterou dekubitus vyžaduje. Trvá riziko infekce, při pozitivitě stěru z dekubitu (častá přítomnost resistentních bakterií typu ESBL a MRSA), je nutné pacienta izolovat na pokoji s dočasnou limitací počtu lůžek pro ostatní pacienty. Zvyšuje se již tak vysoká finanční náročnost léčby [6], prodlužuje se doba pobytu na SJ a je posouván překlad na jednu ze tří spinálních rehabilitačních jednotek v České republice do doby, než je dekubitus zhojen.
Velmi zásadní je, že místo zhojeného dekubitu zůstává trvale místem s vyšším rizikem vzniku dekubitu dalšího až do konce života pacienta. Tato skutečnost může velmi významně ovlivnit kvalitu i délku života spinálního pacienta. Miller et al [7] uvádí náklady na léčbu dekubitů v USA v roce 1992 v částce 1,34 miliardy USD, zatímco Russo et al [8] v roce 2003 nárůst na přibližně 17,2 miliardy USD.
Soubor a metodika
Základní soubor tvoří 373 pacientů s LM úrazové i neúrazové etiologie, kteří byli přeloženi na SJ KÚCH FN Brno v letech 2013 – 2016 z jiných pracovišť. Byla provedena analýza výsledků vyšetření na základě standardní mezinárodní klasifikace neurologického spinálního míšního postižení (American Spinal Injury Association; ASIA) [9], která hodnotí závažnost a úroveň míšního postižení. AIS A (ASIA impairment scale je závažnost postižení podle škály ASIA) je úplná LM, kdy chybí volní anální kontrakce, není citlivost v segmentu S4 – S5 ani hluboký anální tlak. AIS B znamená zachování pouze senzitivní funkce v sakrálních segmentech S4 – S5, současně nejsou zachovány motorické funkce ve více než třech segmentech pod motorickou úrovní ani na jedné straně. AIS C je inkompletní LM se zachováním motorické funkce ve více než třech segmentech (alespoň čtyři) pod motorickou úrovní alespoň na jedné straně. Je-li zachování motorické funkce ve více než třech segmentech (alespoň čtyři) pod motorickou úrovní alespoň na jedné straně a nejméně polovina klíčových svalů pod neurologickou úrovní léze na stupni 3 a více, jedná se o AIS D. Neurologická úroveň LM (Neurologic Level of Impairment; NLI) představuje nejkaudálnější segment s normální motorickou a senzitivní funkcí na obou stranách. V námi prezentované studii byl identifikován soubor pacientů s LM a s dekubitem a srovnána závažnost a úroveň postižení základního souboru a souboru pacientů s dekubity. V souboru pacientů s dekubity jsme verifikovali dobu od vzniku LM do překladu na SJ, pracoviště, ze kterého byli přeloženi. Dále jsme analyzovali dekubity dle jejich lokalizace, závažnosti při přijetí na SJ KÚCH FN Brno a způsobu řešení a léčby.
Studie byla schválena lokální etickou komisí. Všichni účastníci podepsali informovaný souhlas.
Výsledky
Počet pacientů základního souboru a souboru pacientů s dekubity v jednotlivých letech jsou shrnuty v tab. 1 a 2. Z celkového počtu 373 přijatých akutních pacientů s LM bylo 299 (80,16 %) mužů a 74 žen (19,84 %). Pacientů, kteří byli na SJ FN Brno přeloženi s dekubitem, bylo celkem 49 (13,14 %), z nich bylo 38 mužů (10,19 %) a 11 žen (2,95 %). Průměrný věk ve skupině s dekubity v době vzniku LM byl 53 let v rozmezí 17 – 86 let. V této skupině 49 pacientů jsme verifikovali celkem 76 dekubitů.
Tab. 1. Akutní pacienti s lézí míšní přijati na Spinální jednotku FN Brno 2013–2016. 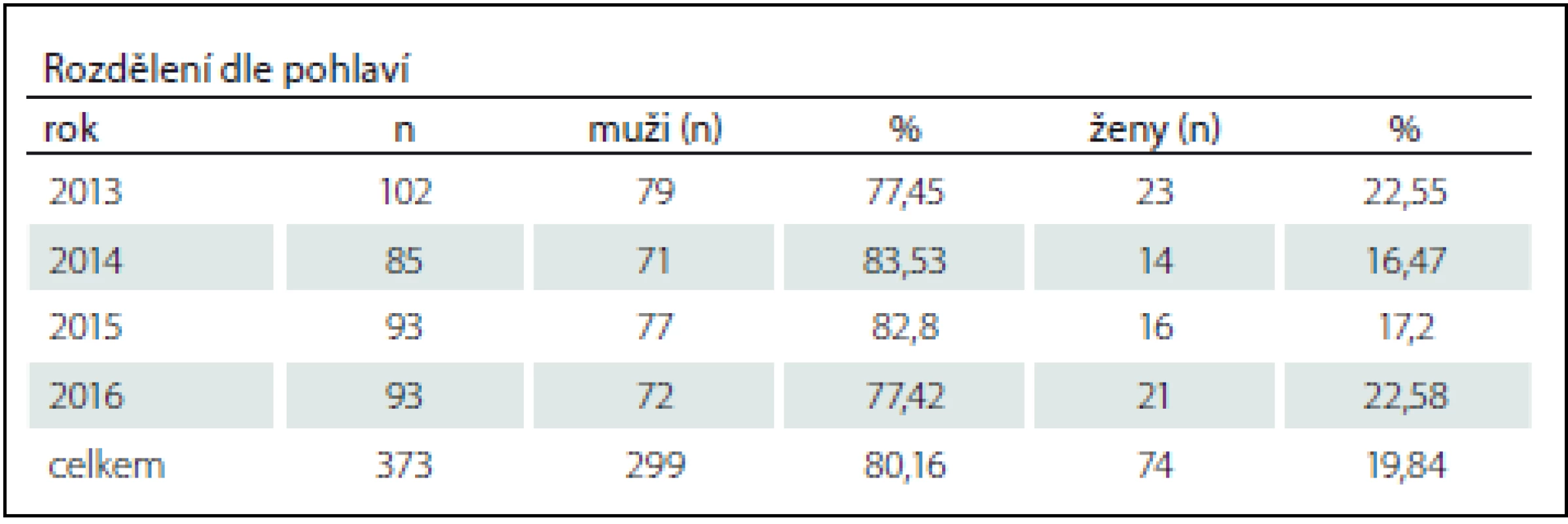
Tab. 2. Akutní pacienti s lézí míšní přijati na Spinální jednotku FN Brno 2013–2016 s dekubitem. 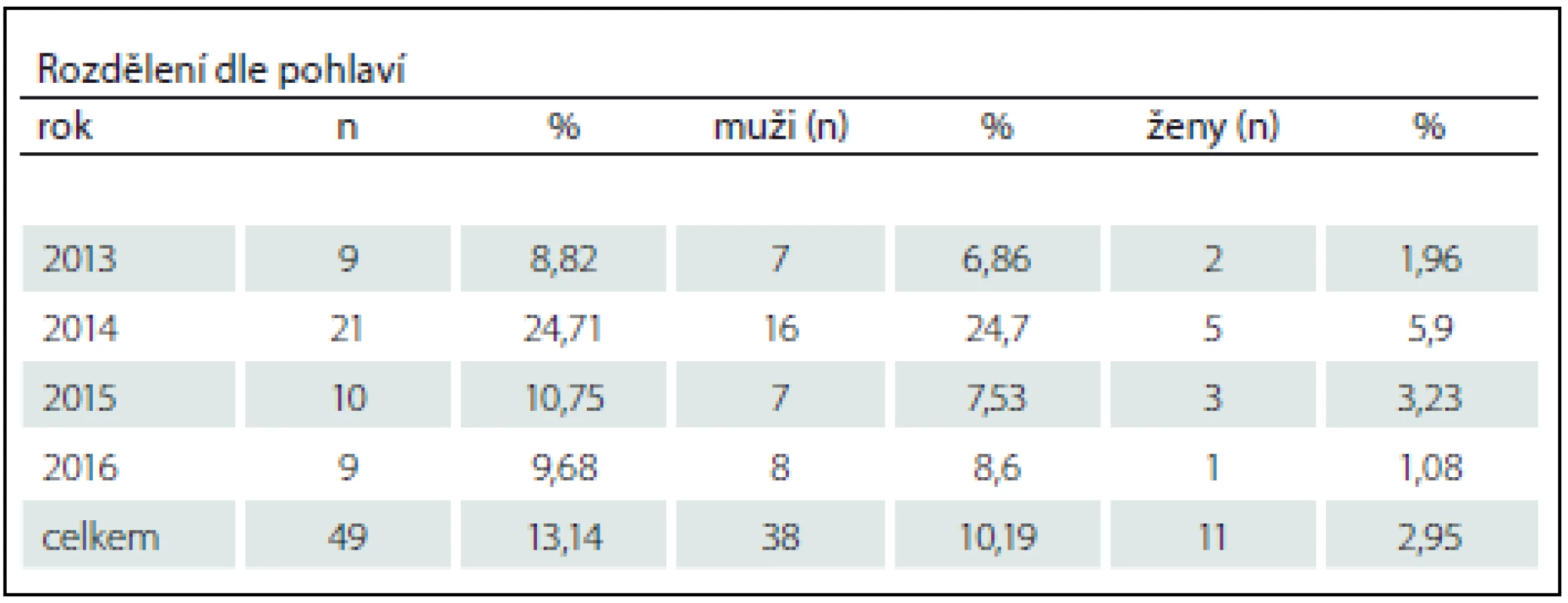
Ve skupině pacientů s dekubity bylo 23 (46,95 %) pacientů přeloženo z pracoviště kompetentního dle vyhlášky MZ ČR citované výše, 8 (16,32 %) pacientů z jiné kliniky naší fakultní nemocnice (mimo Kliniku anesteziologie a resuscitační medicíny; KARIM), 4 (8,16 %) pacienti z oddělení ARO spádové nemocnice, 10 (20,41 %) pacientů z běžného oddělení spádové nemocnice, 2 (2,04 %) pacienti ze spádové LDN a 3 (6,12 %) pacienti z ciziny.
Závažnost postižení i výše LM byly hodnoceny dle American Spinal Injury Association (ASIA) score. Závažnost postižení je shrnuta v tab. 3. Úplná LM AIS A (ASIA impairment scale) byla ověřena v základním souboru u 87 pacientů (23,32 %) a z nich s dekubity 24 pacientů (6,43 % ze základního souboru); AIS B u 50 pacientů (13,4 %) a 10 pacientů s dekubity (2,68 %); AIS C u 106 pacientů (28,42 %) a 10 pacientů s dekubity (2,68 %); AIS D u 112 pacientů (30,30 %) a 2 pacientů s dekubity (0,54 %). U celkového počtu 18 (4,83 %) pacientů základního souboru nemohlo být ASIA skóre hodnoceno pro přidružená traumata, která neumožnila objektivní zhodnocení motoriky a senzitivity; 3 (0,8 %) z nich měli dekubitus.
Tab. 3. Závažnost léze míšní dle ASIA score, hodnoceno v celém souboru a v podskupinách s dekubity. 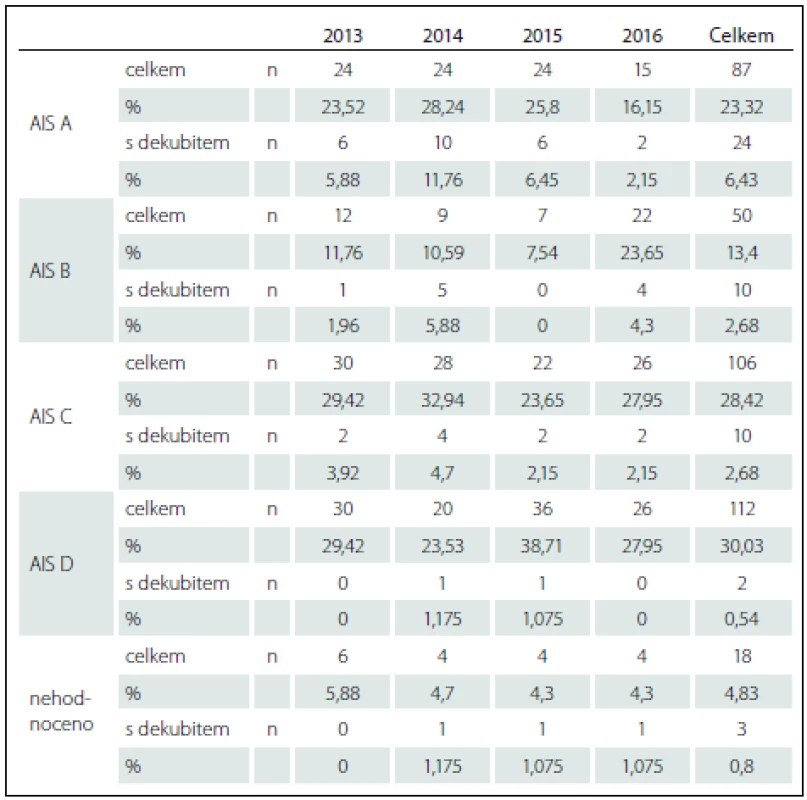
Výše LM (NLI) (tab. 4) byla u pacientů v základním souboru (n = 373) 169× (45,31 %) v oblasti krční páteře, u pacientů s dekubity 23× (6,17 % ze základního souboru). V oblasti hrudní páteře v základním souboru 120× (32,17 %), v souboru s dekubity 22× (5,9 %). NLI v oblasti bederní páteře byla verifikována 76× (20,38 %), v souboru s dekubity 4× (1,07 %). Ze základního souboru nemohlo být u 8 (2,14 %) pacientů NLI hodnoceno.
Tab. 4. Úroveň léze míšní v celém souboru a v podskupinách s dekubity. 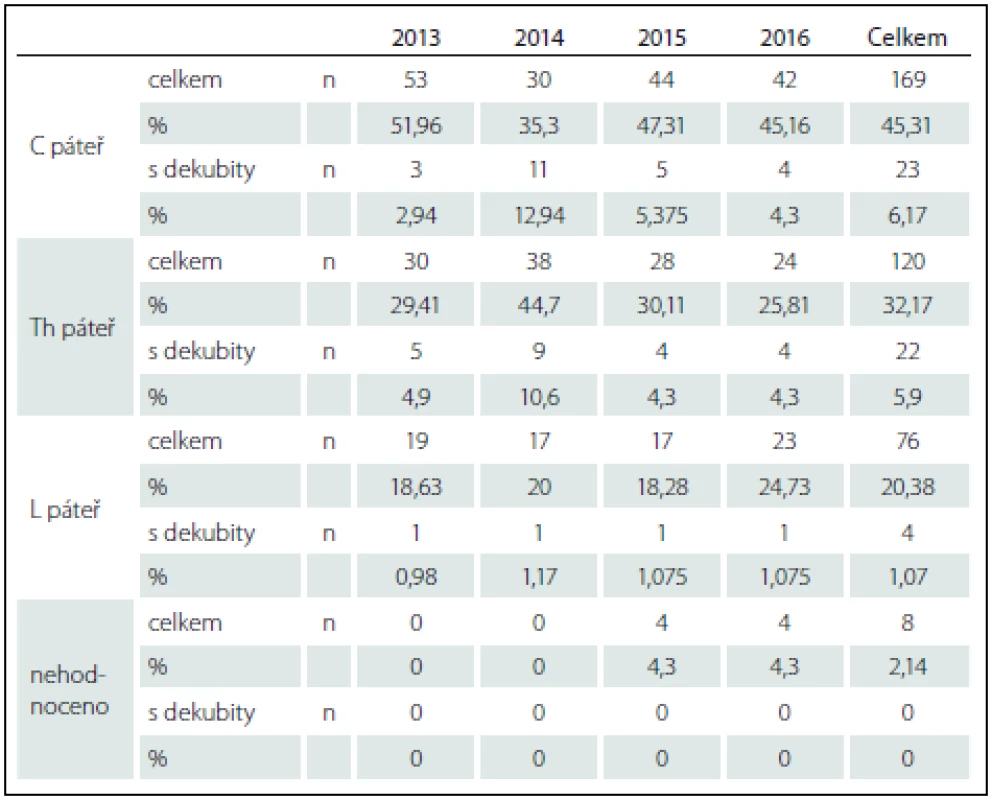
Průměrná doba od vzniku LM do přijetí pacienta na SJ byla 7 týdnů v rozmezí od 1 do 40 týdnů. Všichni tři pacienti s dekubity s nejdelší dobou mezi vznikem LM a překladem na SJ byli přeloženi z běžného oddělení spádové nemocnice a měli více než jeden dekubitus (tab. 5).
Tab. 5. Průměrná doba v týdnech od vzniku léze míšní do přijetí na Spinální jednotku FN Brno v jednotlivých letech. 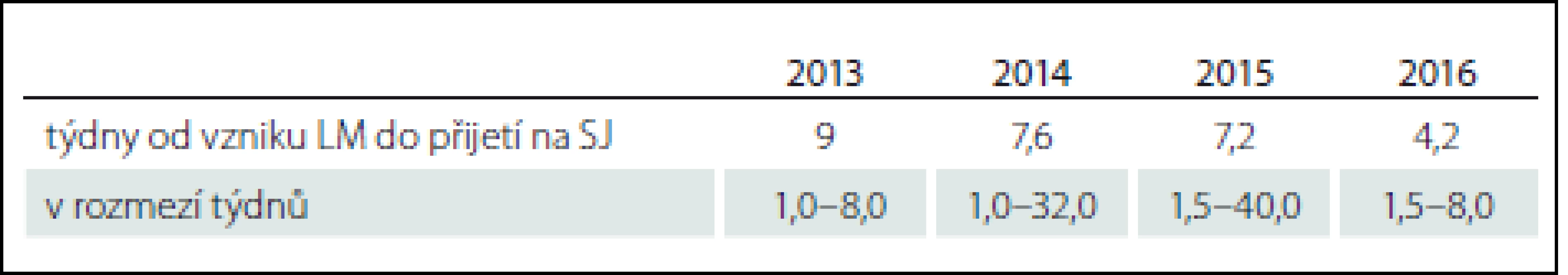
Nejčastější lokalizací dekubitů (tab. 6) bylo sakrum – celkem 37 (48,68 %), dále pak paty 27 (27,63 %). V oblasti trochanterů byly identifikovány tři dekubity (3,95 %) a stejný počet tří (3,95 %) dekubitů byl nalezen u okcipitálních dekubitů. Celkem dva dekubity (2,63 %) byly ověřeny v oblasti lopatky a stejný počet byl ischiadických dekubitů a na kolenních kloubech ventrálně. Ostatní dekubity, celkem šest (7,90 %), se vyskytly po jednom na bradě, sternu, klavikule, hrudníku, koleni, zevním hlezenním kloubu, plosce nohy.
Tab. 6. Lokalizace dekubitů na jednotlivých částech těla. 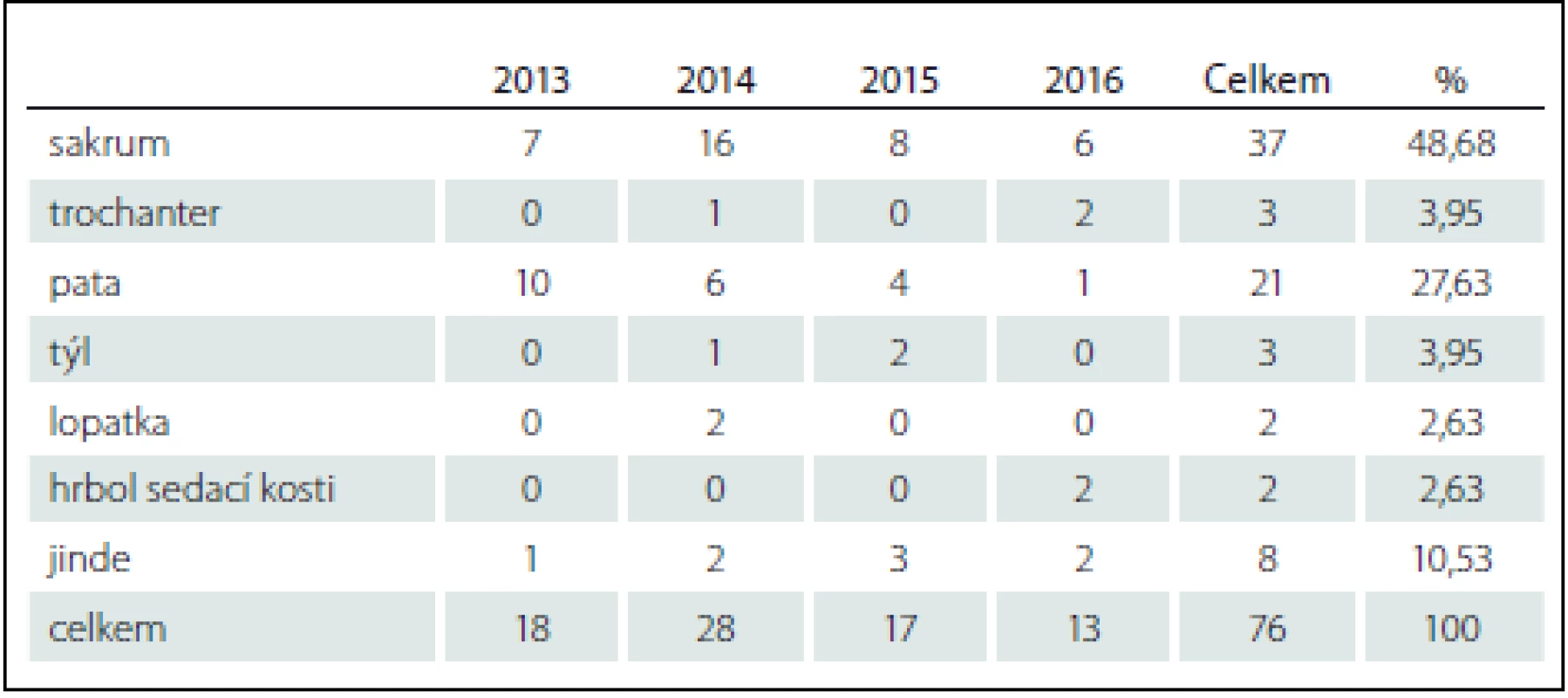
Při hodnocení závažnosti zjištěných 76 dekubitů (tab. 7) ve stupních a kategoriích I. – IV. dle MKN klasifikace (tab. 8) bylo nejvíce dekubitů II. stupně, celkem 47 (61,84 %), dále pak IV. stupně 16 dekubitů (21,06 %) a devět dekubitů (11,84 %) III. stupně. Nejméně identifikovaných dekubitů bylo I. stupně, a to čtyři (5,26 %).
Tab. 7. Počet pacientů s lézí míšní s dekubity (n) a počet dekubitů (N). 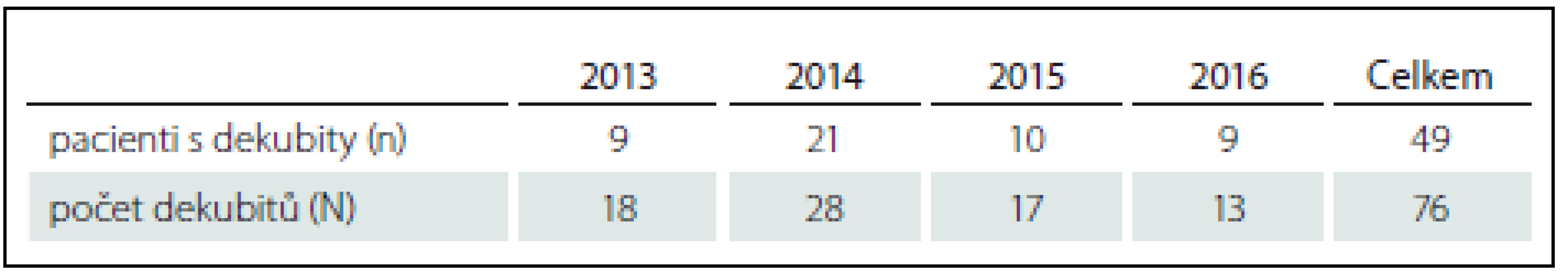
Tab. 8. Závažnost dekubitů dle rozdělení do stupňů (n1, n2, n3, n4) u pacientů s lézí míšní. 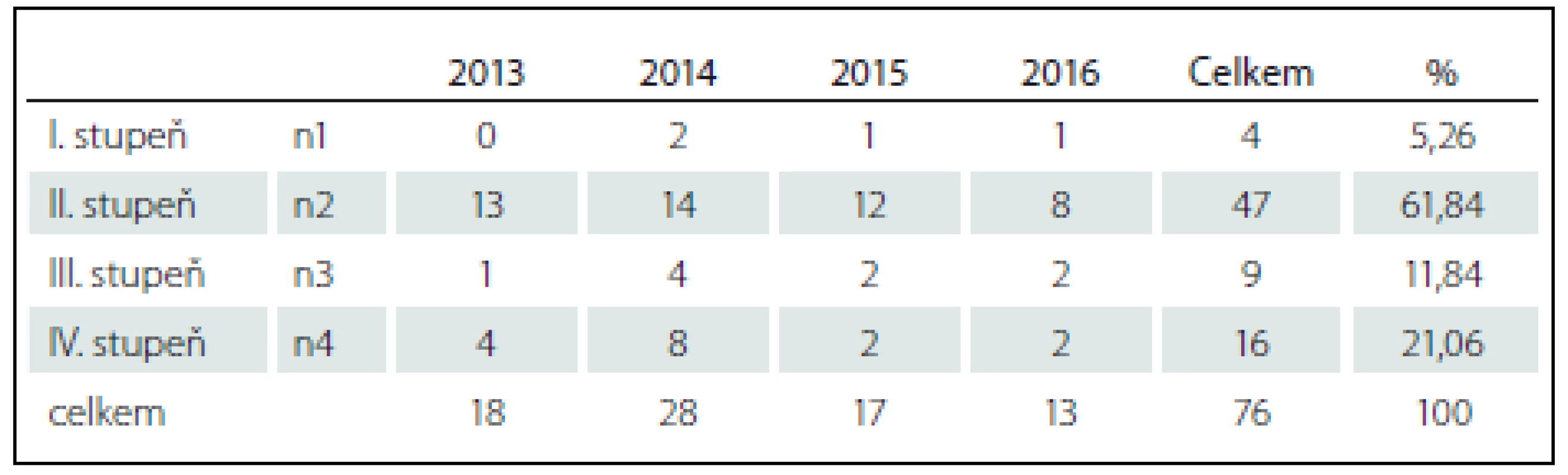
Naprostá většina dekubitů byla léčena konzervativně, celkem 64 (84,21 %). Naopak u 12 dekubitů (15,79 %) byla zvolena chirurgická léčba.
Diskuze
Obecně bývá rozložení spinálních pacientů na 75 % mužů a 25 % žen. V našem základním souboru převažují mírně muži, v souboru s dekubity se počet žen zvyšuje. Dle závěrů X. konference Setkání spinálních jednotek, která proběhla 1. a 2. 6. 2017 vyplynulo, že se zvyšuje průměrný věk pacientů s nově vzniklou LM a posunuje se do produktivního věku. Tomuto faktu odpovídá i věkový průměr našeho souboru s dekubity.
Je velmi znepokojivé, že 30,61 % pacientů ze skupiny s dekubity bylo přeloženo z pracoviště, které není definováno citovaným metodickým opatřením MZ ČR a není pro jejich komplexní léčbu vybaveno. Tímto postupem se zvyšuje riziko vzniku komplikací [10], prodlužuje se délka od vzniku LM do překladu na SJ. V případě dekubitů je vysoká pravděpodobnost vícečetných dekubitů, což jsme v naší studii potvrdili. Větší riziko vzniku dekubitů v závislosti na prodloužení doby mezi vznikem LM a překladem na spinální pracoviště potvrdili ve své práci i Eslam et al [3] a taktéž i Maharaj et al [11].
Ve srovnání s prací van der Wielena et al [12], kteří uvádějí v souboru 185 spinálních pacientů u téměř 30 % výskyt dekubitů při první hospitalizaci a 50 % z nich vznik do 30 dnů od přijetí pacienta, tedy od vzniku LM, je v našem souboru 373 pacientů výskyt dekubitů pouze u 13,14 %. V tomto případě námi posuzované pracoviště a soubor pacientů vykazuje lepší výsledky, i když tato čísla nejsou zcela srovnatelná. Naše hospitalizační fáze spinálních pacientů je rozdělena na dvě části – Ia a Ib (intenzivní a operační medicína a SJ) a II. fáze představuje hospitalizaci v rehabilitačním ústavu na jedné ze tří rehabilitačních SJ.
Prokázali jsme nejvyšší procento výskytu dekubitů u nejvýznamněji postižených pacientů s úplnou LM AIS A, a u tetrapostižených pacientů při LM v oblasti krční páteře. Tento výsledek se shoduje s prací autorů a Josepha et al [13]. Naše výsledky ale také ukázaly, že dva pacienti s postižením závažnosti AIS D, kteří na kratší úseky zvládají i chůzi, byť s pomůckou, měli dekubitus (jeden v krajině okcipitální a druhý na plosce nohy); pravděpodobně to bylo způsobeno přidruženými chorobami.
Na rozdíl od práce Scheel-Sailer et al [14], kteří uvádějí nejčastější výskyt dekubitů v oblasti dolních končetin a méně v sakru, v našem souboru tomu bylo naopak. Největší výskyt dekubitů v sakru vysvětlujeme horizontální supinační polohou na lůžku [15]. Zvláště když je zvedán podhlavní panel, elevace není sledována flexí v kyčlích a pacient není zajištěn proti kaudálnímu posunu. Působení třecích a střižných sil, které se připojují k tlaku v oblasti sakra, kde je často u spinálního pacienta anestezie, výrazně zvyšuje riziko vzniku dekubitu [15]. Stejně vysvětlujeme i výskyt dekubitů na patách, kde však je možno lépe využívat antidekubitní pomůcky určené právě pro ochranu pat. Pacienti v akutní péči mají nejčastěji dekubity v sakrální oblasti, zatímco pacienti chroničtí s delší mobilitou na vozíku mají nejčastěji dekubity ischiadické.
Z celkového počtu 16 (21,06 %) zjištěných dekubitů IV. stupně bylo 13 (17,11 %) u pacientů, kteří byli přeloženi z pracoviště mimo systém spinální péče, což jako rizikové zdůrazňují jak tuzemští, tak i zahraniční autoři [16,17]. Znovu se potvrzuje, že při nedodržení metodického pokynu vydaného národní autoritou rezortu zdravotnictví jsou horší komplikace stavu pacienta. Vysoké procento dekubitálních lézí bylo infikováno s přítomností bakterií ESBL, ve dvou byl kultivován MRSA. Pacienti pak vyžadují bariérový režim, dochází k limitaci počtu lůžek na oddělení (nejsou k dispozici jednolůžkové pokoje), léčba je dlouhodobá a finančně velmi náročná.
Dekubity byly převážně léčeny konzervativně (n = 64 dekubitů, 84,21 %). Pouze 12 (15,79 %) dekubitů bylo léčeno chirurgicky, i když dekubitů IV. stupně bylo v souboru celkem 16. Důvodem pro nevyužití chirurgické léčby je nemožnost finálního chirurgického výkonu při kolonizaci pacienta bakteriální infekcí.
Závěr
V námi prezentovaném souboru 373 pacientů jsme prokázali, že dekubity se častěji vyskytují u pacientů s úplnou LM a při tetrapostižení s lézí v oblasti krční páteře. Dále jsme potvrdili, že u pacientů nově hospitalizovaných po vzniku míšní léze je nejčastější dekubitus v oblasti sakrální. Velmi důležitá je skutečnost, že pacienti, kteří jsou překládáni mimo doporučený systém spinální péče, mají více dekubitů, které jsou závažnější (III. a IV. stupeň) a s infekcí vysoce rezistentními bakteriálními kmeny.
Poděkování patří prof. MU Dr. J. Bednaříkovi, CSc., FCMA, přednostovi Neurologické kliniky LF MU a FN Brno za neurologickou spolupráci v péči o spinální pacienty.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Přijato k recenzi: 15. 6. 2017
Přijato do tisku: 3. 7. 2017
MUDr. Lia Vašíčková
Spinální jednotka Kliniky úrazové chirurgie LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: liavasickova@tiscali.cz
Zdroje
1. Bickenbach J, ed. International Spinal Perspectives on Spinal Cord Injury. World Health Organization 2013.
2. Osterthun R, Post MW, van Asbeck FW, et al. Causes of death following spinal cord injury during inpatient rehabilitation and the first five years after discharge. Spinal Cord 2014;52(6):483 – 8. doi: 10.1038/ sc.2014.28.
3. Eslami V, Saadat S, Arejan RH, et al. Factors associated with the development of pressure ulcers after spinal cord injury. Spinal Cord 2012;50(12):899 – 903. doi: 10.1038/ sc.2012.75.
4. Pokorná A, Benešová K, Mužík J, et al. Sledování dekubitálních lézí u pacientů s neurologickým onemocněním – analýza Národního registru hospitalizovaných. Cesk Slov Neurol N 2016;79/ 111(Suppl 1):S8 – 14. doi: 10.14735/ amcsnn2016S8.
5. Källman U, Suserud BO. Knowledge, attitudes and practice among nursing staff concerning pressure ulcer prevention and treatment – a survey in a Swedish health care setting. Scand J Caring Sci 2009;23(2):334 – 41. doi: 10.1111/ j.1471-6712.2008.00627.x.
6. Agency for Health care Research and Quality. Are we ready for this change? Preventive pressure ulcers in hospitals: a toolkit for improving quality of care, 2011. [online]. Available from URL: http:/ / www.ahrq.gov/ professionals/ systems/ hospital/ pressureulcertoolkit/ index.html.
7. Miller H, DelozierJ. Cost implications of the pressure ulcer treatment guidelines. Columbia (MD): Centre for Health Policy Studies, Agency for Health Care Policy and Research 1994.
8. Russo CA, Elixhauser A. Hospitalization related to pressure sores 2003. Healthcare Cost and Utilization Project (HCUP) Statistical Brief 3. Rockville (MD): Agency Healthcare Research and Quality 2006.
9. Kirshblum SC, Biering-Sorensen F, Betz R, et al. International Standards for Neurological Classification of Spinal Cord Injury: cases with classification challenges. J Spinal Cord Med 2014;37(2):120 – 7. doi: 10.1179/ 2045772314Y.0000000196.
10. Parent S, Barchi S, LeBreton M, et al. The impact of specialized centres of care for spinal cord injury on lengthof stay, complications, and mortality: a systematic review of the literature. J Neurotrauma 2011;28(8):1363 – 70. doi: 10.1089/ neu.2009.1151.
11. Maharaj MM, Stanford RE, Lee BB, et al. The effects of early or direct admission to a specialised spinal injury unit on outcomes after acute traumatic spinal cord injury. Spinal Cord 2017;55(5):518 – 24. doi: 10.1038/ sc.2016.117.
12. Van der Wielen H, Post MW, Lay V, et al. Hospital-acquired pressure ulcres in spinal cord injury patients: time to occur, time until closure and risk factors. Spinal Cord 2016;54(9):726 – 31. doi: 10.1038/ sc.2015.239.
13. Joseph C, Nilsson Wikmar L. Prevalence of secondary medical complications and risk factors for pressure ulcers after traumatic spinal cord injury during acute care in South Africa. Spinal Cord 2016;54(7):535–9. doi: 10.1038/ sc.2015.189.
14. Scheel-Sailer A, Wyss A, Boldt C, et al. Prevalence, location, grade of pressure ulcers and association with specific patient characteristics in adult spinal cord injury patients during the hospital stay: a prospective cohort study. Spinal Cord 2013;51(11):828 – 33. doi: 10.1038/ sc.2013.91.
15. Romanelli M, Clark M, Cherry G, et al. Science and Practice of Pressure Ulcer Management. London: Springer-Verlag 2006.
16. Vašíčková L, Siegelová J, Mašek M. Význam tlakové mapy (pressure mapping system) pro pacienty s mobilitou na vozíku. Cesk Slov Neuro .N 2016;79/ 112(Suppl 1):S15 – 9. doi: 10.14735/ amcsnn2016S15.
17. Gupta N, Loong B, Leong G. Comparing and contrasting knowledge of pressure ulcer assessment, preventive and management in people with spinal cord injury among nursing staff working in two metropolitan spinal units and rehabilitation medicine training specialists in a free-way comparison. Spinal Cord 2012;50(2):159 – 64. doi: 10.1038/ sc.2011.88.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2017 Číslo Supplementum 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Léčba ran – farmakoekonomická data z pohledu poskytovatele a plátce péče
- Deformace je „zabiják“ buněk – implikace pro ochranu osob s poraněním míchy před vznikem dekubitů
- Vztah mezi rizikovými faktory, hodnocením rizika a patologií vzniku dekubitální léze
- Diferenciální diagnostika dekubitů a dekubity vznikající v souvislosti s přístrojovou technikou
- Možnosti hodnocení psychometrických vlastností škál pro hodnocení rizika vzniku tlakových lézí na vybraných pracovištích v intenzivní péči – pilotní studie
- Využití lalokových plastik v operační léčbě dekubitů
- Výskyt dekubitů u pacientů s lézí míšní na spinální jednotce Kliniky úrazové chirurgie LF MU a FN Brno 2013– 2016
- Kožní léze komplikující Parkinsonovu nemoc
- Validizace ošetřovatelské diagnózy akutní a chronická bolest dle NANDA International u pacientů s ránou
- Dekubity jsou pro mne stále noční můrou
- Editorial
- Datové zdroje pro sledování nehojících se ran v Národním zdravotnickém informačním systému – epidemiologie nehojících se ran v České republice – analýza Národního registru hospitalizovaných v letech 2007– 2015
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Validizace ošetřovatelské diagnózy akutní a chronická bolest dle NANDA International u pacientů s ránou
- Využití lalokových plastik v operační léčbě dekubitů
- Diferenciální diagnostika dekubitů a dekubity vznikající v souvislosti s přístrojovou technikou
- Dekubity jsou pro mne stále noční můrou
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



