-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Materská mortalita v Slovenskej republike v rokoch 2007–2018
Maternal mortality in the Slovak Republic in the years 2007–2018
Objective: Analysis of maternal mortality in the Slovak Republic in the years 2007–2018. Methods: The analysis of selected maternal mortality data in the years 2007–2018. Results: In the years 2007–2018, 84 women died during pregnancy or within 42 days of the end of pregnancy – maternal mortality ratio was 12.57 per 100,000 live births. Direct maternal mortality ratio in this period was 4.64 (31 maternal deaths), indirect maternal mortality 6.74 (45 maternal deaths) and direct obstetrics death ratio was 11.38 per 100,000 live births. Pregnancy-associated but unrelated maternal death ratio was 1.19 (eight maternal deaths). The Slovak Gynecological and Obstetric Society revealed a 64% underestimation of maternal mortality data in comparison with routine statistical data. Conclusion: Maternal mortality ratio in the Slovak Republic was one of the highest in the European Union and was discordant with a good level of perinatal mortality. In the Slovak Republic, it is necessary to look for ways to reduce maternal mortality and improve data collection.
Keywords:
maternal mortality – maternal mortality ratio – direct obstetrics deaths – indirect obstetrics deaths – pregnancy-related deaths
Autoři: Miroslav Korbeľ 1
; D. Kotríková 1
; A. Krištúfková 1
; P. Kaščák 2
; Z. Nižňanská 1
Působiště autorů: I. gynekologicko-pôrodnícka klinika LF UK a UN Bratislava, Slovenská republika 1; Gynekologicko-pôrodnícka klinika UAD a FN Trenčín, Slovenská republika 2
Vyšlo v časopise: Ceska Gynekol 2022; 87(2): 87-92
Kategorie: pôvodná práca
doi: https://doi.org/10.48095/cccg202287Souhrn
Cieľ štúdie: Analýza prípadov materských úmrtí v Slovenskej republike v rokoch 2007–2018. Metodika: Analýza vybraných ukazovateľov materskej mortality v období rokov 2007–2018. Výsledky: V rokoch 2007–2018 umrelo v tehotnosti a do 42 dní po jej skončení 84 žien – index materskej úmrtnosti bol 12,57 na 100 000 živonarodených novorodencov. Priama materská úmrtnosť bola 4,64 (umrelo 31 matiek), nepriama materská úmrtnosť 6,74 (umrelo 45 matiek) a očistená materská úmrtnosť 11,38. Náhodná materská úmrtnosť bola 1,19 na 100 000 živonarodených novorodencov (umrelo osem matiek). Porovnanie dát Slovenskej gynekologicko-pôrodníckej spoločnosti odhalilo 64 % podhodnotenie dát o materskej mortalite z rutinných štatistík. Záver: Materská úmrtnosť v Slovenskej republike bola naďalej jedna z najvyšších v Európskej únii a nekoreluje s dobrou úrovňou perinatálnej úmrtnosti. V Slovenskej republike treba hľadať cesty k znižovaniu materskej mortality a zlepšeniu zberu dát.
Klíčová slova:
materská mortalita – index materskej mortality – špecifické materské úmrtia – nešpecifické materské úmrtia – očistená materská úmrtnosť
Úvod
Sekcia perinatálnej medicíny (SPM) Slovenskej gynekologicko-pôrodníckej spoločnosti (SGPS) prináša pravidelne informácie o materskej mortalite v Slovenskej republike (SR) na stránkach slovenských a českých odborných časopisov [1–13]. SR patrila v roku 2010 medzi krajiny Európskej únie (EÚ) s najvyššou frekvenciou materskej mortality [14]. Vysoká materská mortalita v SR viedla SPM SGPS k vytvoreniu pracovnej skupiny The Slovak Obstetrics Survey System (SOSS). SOSS pravidelne zbiera anonymizované údaje o jednotlivých prípadoch závažnej akútnej materskej morbidity (SAMM – severe acute maternal morbidity), analyzuje ich a navrhuje opatrenia pre klinickú prax. Cieľom sledovania SAMM je odhalenie rezerv v jej manažmente, následné zlepšenie klinickej praxe a tým aj zníženie materskej mortality [9–11].
Materiál a metodika
Vybrané ukazovatele materskej mortality v SR v rokoch 2007–2018 boli analyzované SPM SGPS a SOSS. Údaje boli získané z hlásení materských úmrtí pôrodníckymi pracoviskami, z hlásení prípadov SAMM a aktívnym pátraním SPM na základe indícií z masovokomunikačných médií a osobných informácií členov SGPS. Hodnotenie materskej mortality prebiehalo v SR na troch úrovniach:
1. analýza úmrtia v pôrodníckom zariadení,
2. analýza úmrtia SGPS na úrovni kraja a
3. analýza úmrtia SGPS na celoštátnej úrovni.
Rozdiely v dosiahnutých výsledkoch boli porovnané a hodnotené podľa percentuálnych bodov (p. b.), čo je jednotka aritmetického rozdielu dvoch hodnôt udaných v percentách. Dáta SGPS boli porovnané s krajinami a regiónmi EÚ na základe údajov z EUROSTAT-u [14,15] a s dátami Štatistického úradu (ŠÚ) SR [16].
Na štatistické vyhodnotenie bol použitý software STATA 12 SE. Materská mortalita bola počítaná ako pomer úmrtnosti matiek (MMR – maternal mortality ratio) na 100 000 živonarodených. K porovnaniu MMR v jednotlivých vekových kategóriách údajov bol použitý c2-test, výsledok sa vyjadril relatívnym rizikom (RR – relative risk) s 95% intervalom spoľahlivosti (CI – confidence interval). Za štatisticky významnú sa považovala pravdepodobnosť (p-value) p < 0,05; signifikantné hodnoty sú označené *.
Výsledky
Pôvodné dáta o materskej mortalite v SR [1–3] boli s odstupom niekoľkých rokov doplnené o ďalšie retrospektívne zistené prípady a korigované [4–11]. V období rokov 2007–2009 umrelo 28 žien, v rokoch 2010–2012 sa situácia zlepšila – umrelo 18 žien a v rokoch 2013–2015 umrelo 11 žien. V rokoch 2016–2018 materská úmrtnosť stúpla na 27 žien. Očistená materská úmrtnosť v rokoch 2007–2018 bola 11,4 a celková 12,6/100 000 živonarodených detí (tab. 1).
Tab. 1. Materská mortalita na Slovensku v rokoch 2007–2018 (zdroj: SGPS)
Tab. 1. Maternal mortality in Slovakia in the years 2007–2018 (source: SGPS).
MMR – maternal mortality ratio, SGPS – Slovenská gynekologicko-pôrodnícka spoločnosť V SR v rokoch 2007–2018 (tab. 2) boli vedúcou príčinou materskej mortality trombózy a embólie (dominovala embólia plodovou vodou – 11 úmrtí). Na 2. mieste boli infekcie nepôrodníckej genézy (dominovali úmrtia na chrípku H1N1 – sedem úmrtí). Kardiovaskulárne ochorenia boli na 3. mieste (dominovalo zlyhanie srdca pri hypertenznom ochorení – tri úmrtia a ruptúra aorty pri Marfanovom syndróme – dve úmrtia). Na 4. mieste boli choroby nervového systému (dominovali cievne príhody – sedem úmrtí na intrakraniálne krvácanie). Na 5. mieste boli náhodné úmrtia (z toho šesť úmrtí na dopravné nehody, jedna vražda, jedna samovražda) [4–11].
Tab. 2. Materská mortalita podľa príčiny úmrtia v SR v rokoch 2007–2018 (zdroj: SGPS).
Tab. 2. Maternal mortality by cause of death in Slovakia in the years 2007–2018 (source: SGPS).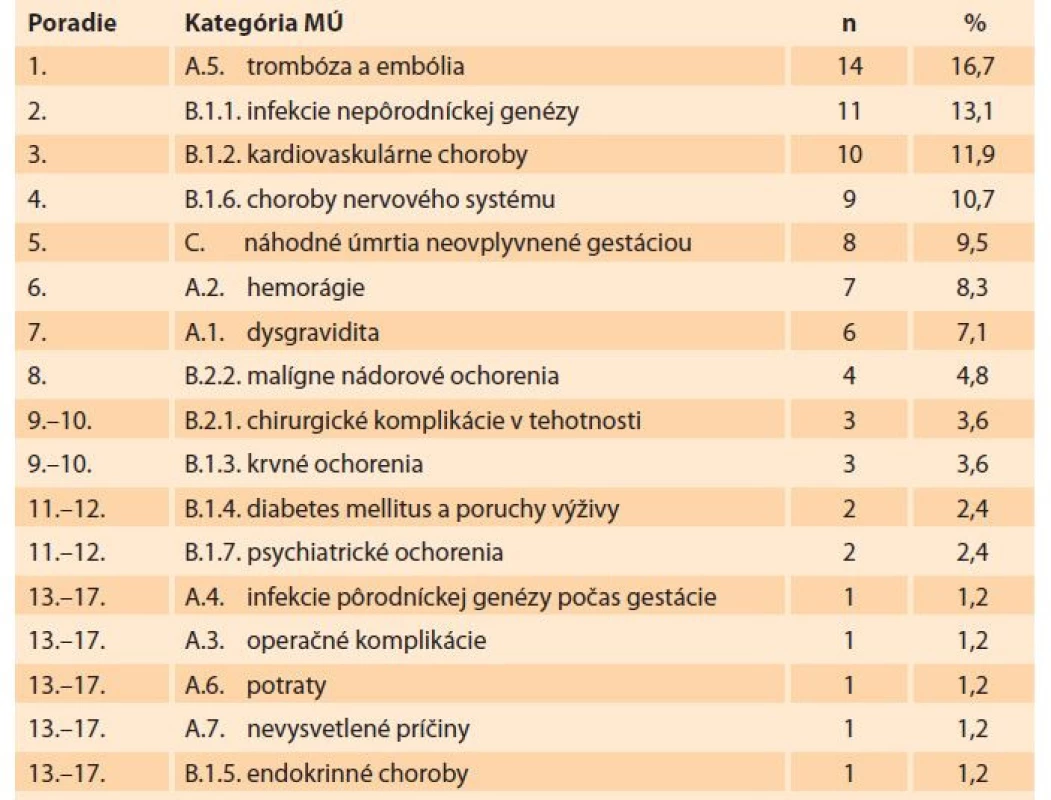
MÚ – materské úmrtia, SGPS – Slovenská gynekologicko-pôrodnícka spoločnosť Závislosť materskej mortality od veku rodičiek v SR v rokoch 2007–2018 dokumentuje tab. 3. Vek jednej matky v kategórii náhodné úmrtia neovplyvnené gestáciou nebol známy, preto je % a MMR prepočítané na 83 materských úmrtí. Rodičky vo veku do 20 rokov sa na materskej mortalite podieľali 9,6 %, ale MMR v tejto vekovej skupine bolo 18. Najnižšia materská mortalita bola vo vekovej skupine 20–24 rokov, umreli iba tri rodičky (3,6 % zo všetkých materských úmrtí) a MMR bolo iba 2,5. Rodičky vo veku 25–29 rokov sa na materskej mortalite podieľali 20,5 % a MMR bolo 7,8. V optimálnom reprodukčnom veku 20–29 rokov umrelo celkom 20 rodičiek, na materskej mortalite sa podieľali 24,1 % a MMR bolo šesť. Rodičky vo veku 30–34 rokov sa na materskej mortalite podieľali 34,9 % a MMR bolo 14. Rodičky vo veku 35–39 rokov sa na materskej mortalite podieľali 22,9 %, ale MMR bolo 22,1. Rodičky vo veku 40 a viac rokov sa na materskej mortalite podieľali iba 8,4 %, ale ich MMR bolo 46,3.
Tab. 3. Materská mortalita na Slovensku v rokoch 2007–2018 podľa veku (zdroj: SGPS).
Tab. 3. Maternal mortality by age in Slovakia in the years 2007–2018 (source: SGPS).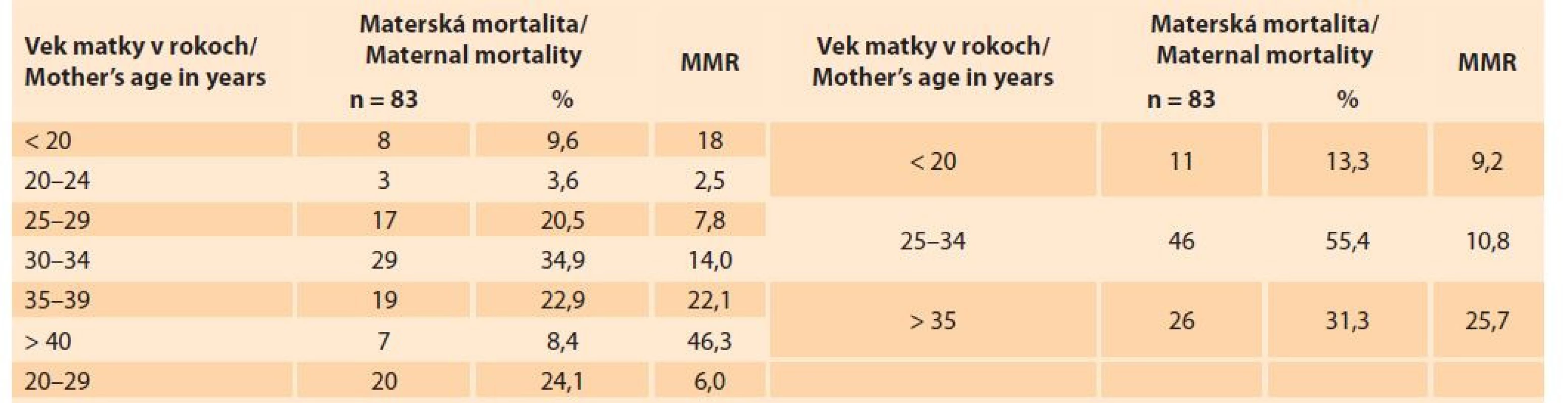
MMR – maternal mortality ratio/100 000 živonarodených novorodencov (live births), SGPS – Slovenská gynekologicko-pôrodnícka spoločnosť Diskusia
Medzi hlavné ukazovatele úrovne zdravotnej starostlivosti každej krajiny patrí materská mortalita. MMR menej ako 10/100 000 živonarodených novorodencov je ukazovateľom dobrej úrovne zdravotnej starostlivosti. Spojené národy (UN – United Nations) a Svetová zdravotnícka organizácia (WHO – World Health Organization) v programe MDG (Millenium development goals) v piatom cieli (MDG5) predpokladali zníženie materskej mortality od roku 1990 do roku 2015 celosvetovo o 75 %. Podľa správ WHO v roku 2015 vo svete umrelo 303 000 matiek, čo bol pokles materskej mortality oproti roku 1990 iba o 44 p. b. (roku 1990 – 576 000 materských úmrtí). V porovnaní s rokom 2010 (287 000 materských úmrtí) bolo v roku 2015 zhoršenie materskej mortality o 6 p. b. [17–21]. Nenaplnenie cieľov MDG5 viedlo UN a WHO k vypracovaniu programu rozvoja v rokoch 2015–2030 SDG (Sustainable development goals), ktorého tretím cieľom je zdravie pre všetkých a vo všetkých vekových kategóriách. Prioritou tohto 3. cieľa je aj redukcia materskej mortality do roku 2030 o 2/3 v porovnaní s rokom 2010 [22,23]. WHO v roku 2015 vypracovalo päť stratégií na zníženie materskej mortality z príčin, ktorým je možné predchádzať EPMM (Strategies toward Ending Preventable Maternal Mortality) [21,24]:
1. Identifikácia nerovností v prístupe a kvalite poskytovania zdravotnej starostlivosti.
2. Zabezpečenie univerzálnej zdravotnej starostlivosti.
3. Identifikácia všetkých príčin materskej mortality a morbidity a iných pridružených ochorení.
4. Posilnenie systému zdravotníctva v poskytovaní pomoci na základe potrieb žien.
5. Zaistenie zodpovedného prístupu ľudí za účelom zlepšenia kvality zdravotnej starostlivosti.
Ciele MDG (redukcia MMR o 75 %) a SDG (redukcia MMR o 2/3) možno považovať za reálne v krajinách s vysokou materskou mortalitou, kde sú rezervy v zdravotníckej starostlivosti v gravidite a pri pôrodoch. V krajinách s vysokým príjmom (dobrou prenatálnou a peripartálnou starostlivosťou a nízkym MMR) sú rezervy v dodržiavaní štandardných postupov. Domnievame sa, že v EÚ by bolo možné teoretické zlepšenie o 50 % (čo sú potenciálne odvrátiteľné materské úmrtia), ale nie viac [9,14,15].
Údaje o materskej mortalite z rutinných štatistík sú insuficientné nielen na porovnávanie, ale aj na monitorovanie trendov medzi jednotlivými krajinami v celom svete, vrátane EÚ [9]. Údaje z rutinných štatistík sú podhodnocované a preto WHO odporúčala už aj údaje z krajín s vysokým príjmom násobiť koeficientom 1,5. Pri porovnaní dát SGPS o materskej mortalite v rokoch 2011–2015 treba dáta z rutinných štatistík násobiť koeficientom 2,1. Podhodnotenie dát v rutinných štatistikách bolo 52 % oproti dátam SGPS [16]. Na základe dát SGPS o materskej mortalite v období rokoch 2007–2018 treba dáta z rutinných štatistík násobiť koeficientom 2,8 – podhodnotenie dát bolo až 64 % (tab. 4) [16].
Tab. 4. Dáta o materskej mortalite na Slovensku z rutinných a rozšírených štatistík (zdroj: SGPS, ŠÚ SR).
Tab. 4. Maternal mortality data in Slovakia from routine and enhanced statistics (source: SGPS, ŠÚ SR).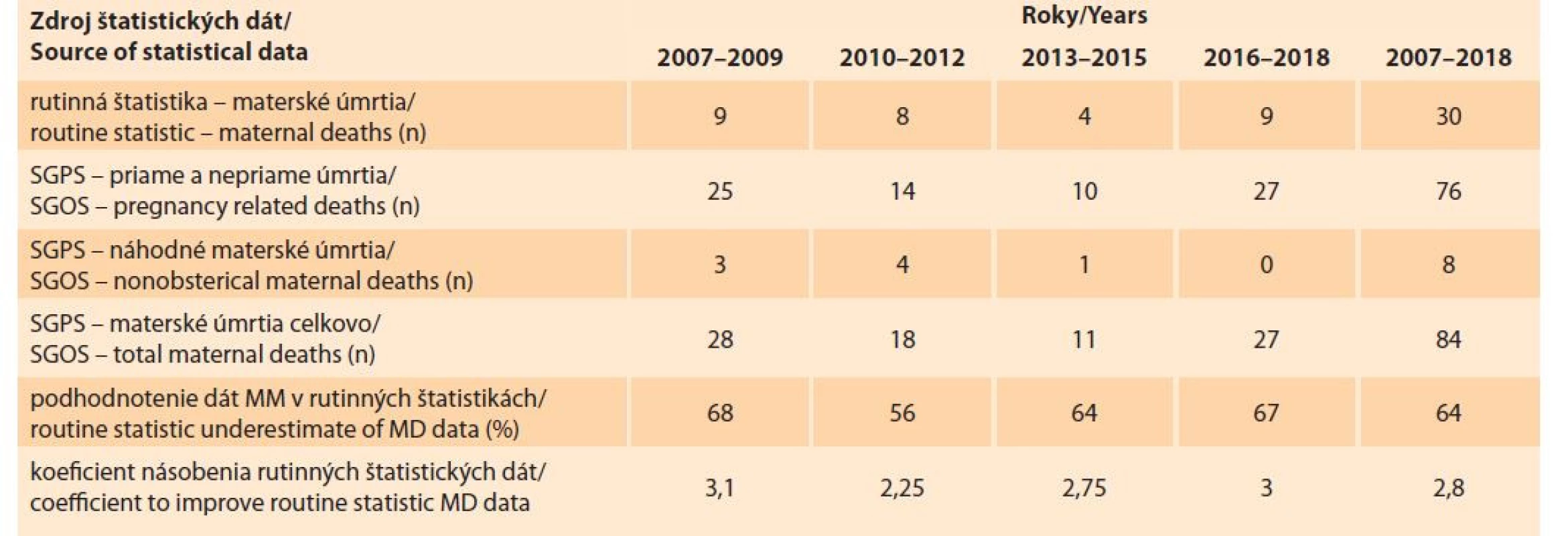
SGPS – Slovenská gynekologicko-pôrodnícka spoločnosť, SGOS – Slovak Gynaecological and Obstetric Society, MM – materská mortalita, MD – maternal death, ŠÚ – Štatistický úrad EUROSTAT v rokoch 2006–2010 konštatoval podhodnocovanie dát o materskej mortalite z rutinných štatistík oproti rozšíreným štatistikám o 30–50 % a v rokoch 2011–2015 podhodnocovanie o 25–70 % [14,15]. V tab. 5 je uvedené MMR Slovenska podľa European Perinatal Health Report (EPHR) a podľa SGPS (rozšírená štatistika). Bolo by zaujímavé vedieť, ako by vyzeralo MMR jednotlivých krajín, keby sa uviedli dáta z rutinných a rozšírených štatistík, ako sme to urobili v prípade Slovenska. Nevysvetlené sú aj rozdiely medzi MMR Rakúska, Švédska a Slovenska v EPHR z roku 2013 a 2018 (tab. 5) [14,15].
Tab. 5. Materská úmrtnosť v krajinách a regiónoch Európy v rokoch 2006–2015 a počet živonarodených novorodencov v krajine v roku 2015 [12,14,15,25].
Tab. 5. Maternal mortality in European countries and regions in the years 2006–2015 and number of live births in the country in 2015 [12,14,15,25].![Materská úmrtnosť v krajinách a regiónoch Európy v rokoch 2006–2015 a počet živonarodených novorodencov
v krajine v roku 2015 [12,14,15,25].<br>
Tab. 5. Maternal mortality in European countries and regions in the years 2006–2015 and number of live births in the country
in 2015 [12,14,15,25].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/e4c2bbe97506bdc0d4e72e558f3d60fe.jpg)
EPHR – European Perinatal Health Report, n – absolútny počet materských úmrtí, MMR – maternal mortality ratio (materská úmrtnosť na 100 000 živonarodených), BE – Belgicko, ES – Španielsko, UK – Spojené kráľovstvo, EÚ – Európska únia, a – EPHR 2013, b – EPHR 2018, SGPSc – Slovenská gynekologicko-pôrodnícka spoločnosť – rozšírená štatistika (dáta iba za roky 2007–2010), ° – vlastný výpočet z počtov živonarodených novorodencov v EÚ V tab. 5 je voľne spracovaný prehľad materskej mortality (od najnižšej po najvyššiu) v krajinách a regiónoch EÚ z dát EUROSTAT-u (rutinné štatistiky) v rokoch 2006–2010 a 2011–2015 [14,15] a uvedený počet živonarodených novorodencov v roku 2015, pre ilustráciu veľkosti pôrodnosti v jednotlivých krajinách [25]. Vzhľadom na veľmi nízke počty pôrodov v niektorých krajinách (Malta, Luxembursko, Island) sa MMR vypočítava z 5-ročných agregovaných dát. Z uvedených dát vplýva, že štatistická pravdepodobnosť jedného materského úmrtia za rok pri nízkom počte pôrodov je na Malte, Islande a v Luxembursku cca 10-násobne nižšia ako vo Fínsku, Dánsku, Slovensku, Írsku, Bulharsku či Nórsku, cca 100-násobne nižšia ako v Španielsku a Taliansku a viac ako 180-násobne nižšia ako v Nemecku, Francúzsku a v Spojenom kráľovstvu. Do budúcnosti by bolo vhodné dáta o materskej mortalite hodnotiť aj v dlhšom časovom období ako je 5 rokov, aby sa odstránili „chyby malých čísiel“.
V EÚ v rokoch 2003–2010 bolo MMR vo veku 35 rokov a viac 2-násobne vyššie ako vo veku 25–34 rokov a 3-násobne vyššie ako vo veku pod 25 rokov [14]. V SR pri rovnakom vekovom členení bolo MMR vo veku 35 rokov a viac 2,5-násobne vyššie ako vo veku 25–34 rokov a 3,5-násobne vyššie ako vo veku pod 25 rokov (tab. 3). Toto vekové členenie síce reflektuje posun maxima pôrodnosti v EÚ do vekových skupín 25–34 rokov, ale nekoreluje s biologickou zrelosťou resp. nezrelosťou, alebo starnutím ženského organizmu. Zdanlivo to totiž vyzerá, že do 34 rokov nie sú nejaké zásadné rozdiely v MMR a k zmene dochádza od 35 rokov. Takéto vekové členenie skresľuje realitu ukazovateľov, čo jasne dokumentujú údaje o materskej mortalite v SR (tab. 3). Detailnejšia veková analýza MMR v SR jasne ukázala, že rodičky v optimálnom reprodukčnom veku 20–29 rokov mali najnižšie MMR. Oproti tejto skupine rodičiek (20–29 rokov) mali však rodičky vo veku do 20 rokov MMR 3-násobne vyššiu mortalitu (RR 3,03; 95% CI 1,33–6,87; p = 0,0054*), rodičky vo veku 30–34 rokov 2,3-násobne vyššiu mortalitu (RR 2,34; 59% CI 1,32–4,14; p = 0,0026*), rodičky vo veku 35–39 rokov 3,7-násobne vyššiu mortalitu (RR 3,71; 95% CI 1,98–6,95; p < 0,0001*) a rodičky vo veku 40 a viac rokov 7,7-násobne vyššiu mortalitu (RR 7,92; 95% CI 3,35–18,34; p < 0,0001*).
Materská mortalita v SR je v protiklade s úrovňou perinatálnej mortality [9,10,14,15,23]. V posledných rokoch sa v krajinách s vysokým príjmom (kam patrí aj SR) venuje menšia pozornosť materskej morbidite a mortalite ako perinatálnej a neonatálnej morbidite a mortalite. Táto skutočnosť sa teda logicky odrazila v zhoršených ukazovateľoch materskej morbidity aj mortality. Prípady SAMM sa síce v krajinách s vysokým príjmom končia zvyčajne úspešne, ale nezriedka majú aj katastrofálny koniec [9,14,15,26].
Zásadný problém zberu dát o materskej úmrtnosti v SR je ich hlásenie (podobne ako v iných krajinách sveta). Pokiaľ dôjde k úmrtiu matky v pôrodníckom zariadení, údaje sú pomerne presné, ale aj tu sa stáva, že vedúci pracovníci „zabudnú“ včas nahlásiť úmrtie. Horšia situácia je v prípadoch, keď je matka preložená na vyššie pracovisko, alebo iné (zvyčajne jednotku intenzívnej starostlivosti či anesteziologicko-resuscitačné pracovisko) a tam, s odstupom času, umrie. V takýchto prípadoch pôvodné pôrodnícke pracoviská pomerne často „zabúdajú“ sledovať osud matiek a hlásiť úmrtie. K týmto prípadom sa (s odstupom času) dostáva SGPS prostredníctvom hlásenia SAMM a následne reviduje pôvodne prezentované dáta MM. No a pokiaľ dôjde k úmrtiu matky počas šestonedelia doma, doteraz sa nestalo, že by zmluvný gynekológ upozornil SGPS na materské úmrtie svojej klientky. Každá umretá matka by mala byť pitvaná. Patologicko-anatomické pracoviská patria pod Úrad pre dohľad nad zdravotnou starostlivosťou (ÚDZS). Dalo by sa očakávať, že ÚDZS bude mať najpresnejšie dáta o materskej úmrtnosti, ale opak je pravdou.
Záver
Dáta o materskej mortalite v SR v rokoch 2007–2018 v rutinných štatistikách (v porovnaní s dátami SGPS) boli podhodnotené o 64 %. Trojstupňová analýza materskej mortality SGPS zatiaľ nepriniesla jej výraznejšie zlepšenie. Systém monitorovania SAMM pracovnou skupinou SOSS postupne odhaľuje rezervy v manažmente jednotlivých závažných morbidít. Treba dúfať, že po implementácii týchto zistení do klinickej praxe sa zlepší manažment prípadov SAMM a to sa následne prejaví poklesom materskej mortality.
ORCID autorov
M. Korbeľ 0000-0002-5773-2371
D. Kotríková 0000-0002-3347-0151
A. Krištúfková 0000-0002-1216-0824
P. Kaščák 0000-0002-4142-5561
Z. Nižňaská 0000-0003-0755-1959
Doručené/Submitted: 11. 1. 2022
Prijaté/Accepted: 19. 1. 2022
doc. MUDr. Miroslav Korbeľ, CSc.
I. gynekologicko-pôrodnícka klinika
LF UK a UN Bratislava
Antolská 11
851 07 Bratislava
Slovenská republika
Zdroje
1. Korbeľ M, Borovský M, Danko J et al. Analýza materskej mortality v SR za rok 2007. Gynekol prax 2009; 7 (1): 26–29.
2. Korbeľ M, Borovský M, Danko J et al. Analýza materskej mortality v SR za rok 2008. Gynekol prax 2011; 9 (1): 29–34.
3. Korbeľ M, Borovský M, Danko J et al. Materská úmrtnosť v Slovenskej republike v rokoch 2007–2009. Bedeker zdravia 2011; Suppl: 30–31.
4. Korbeľ M, Borovský M, Danko J et al. Materská mortalita v Slovenskej republike v roku 2009 – I. (priama materská úmrtnosť). Gynekol prax 2014; 12 (1): 30–35.
5. Korbeľ M, Borovský M, Danko J et al. Materská mortalita v Slovenskej republike v roku 2009 – II. (nepriama a náhodná materská úmrtnosť). Gynekol prax 2014; 12 (1): 37–43.
6. Korbeľ M, Borovský M, Danko J et al. Materská mortalita v Slovenskej republike v rokoch 2007–2009. Gynekol prax 2014; 12 (1): 26–29.
7. Korbeľ M, Borovský M, Danko J et al. Materská mortalita v Slovenskej republike v rokoch 2010–2012. Gynekol prax 2015; 13 (4): 192–195.
8. Korbeľ M, Borovský M, Danko J et al. Materská mortalita v Slovenskej republike v roku 2010. Gynekol prax 2016; 14 (2): 73–78.
9. Korbeľ M, Krištúfková A, Nižňanská Z et al. Materská mortalita v Slovenskej republike v rokoch 2013–2015. Gynekol prax 2017; 15 (1): 46–49.
10. Korbeľ M, Krištúfková A, Nižňanská Z et al. Materská mortalita v Slovenskej republike v rokoch 2007–2016. Gynekol prax 2018; 16 (1): 27–31.
11. Korbeľ M, Krištúfková A, Daniš J et al. Materská morbidita a mortalita v Slovenskej republike v rokoch 2007–2015. Ceska Gynekol 2019; 84 (2): 129–139.
12. Korbeľ M, Kaščák P, Záhumenský J. Materská mortalita v krajinách Európskej únie v rokoch 2006–2015. Gynekol prax 2019; 17 (2): 100–103.
13. Kristufkova A, Borovsky M, Korbel M et al. Amniotic fluid embolism – investigation of fatal cases in Slovakia in the years 2005–2010 compared with fatal cases in the United Kingdom. Biomed Pap med Fac Univ Palacky Olomouc Czech Repub 2014; 158 (3): 397–403.
14. Euro-Peristat Project with SCPE and EUROCAT. European Perinatal Health Report. Health and care of pregnant women and babies in Europe in 2010. 2013 [online]. Available from: www.europeristat.com.
15. Euro-Peristat Project. European Perinatal Health Report. Core indicators of the health and care of pregnant women and babies in Europe in 2015. 2018 [online]. Available from: www.europeristat.com.
16. Statistical Office of the Slovak Republic. Maternal mortality. 2021 [online]. Available from: http: //datacube.statistics.sk/#!/view/sk/VBD_SK_WIN/om3405rr/v_om3405rr_03_01_01_en.
17. FIGO committee report. Safe matherhood. Int J Gynecol Obstet 2013; 120 (3): 312–313. doi: 10.1016/j.ijgo.2012.10.008.
18. Hogan CM, Foreman JK, Naghavi M et al. Maternal mortality for 181 countries, 1980–2008: a systematic analysis of progress towards Millennium Development Goal 5. Lancet 2010; 375 (9726): 1609–1623. doi: 10.1016/S0140 - 6736 (10) 60518-1.
19. World Health Organization, World Bank, United Nations Population Fund & United Nations Children’s Fund (UNICEF). Maternal mortality in 2005: estimates developed by WHO, UNICEF, UNFPA, and The World Bank. 2007 [online]. Available from: https: //apps.who.int/iris/ handle/10665/43807.
20. World Health Organization, UNICEF, UNFPA, World Bank Group and the United Nations Population Division. Trends in maternal mortality: 1990 to 2015: estimates by WHO, UNICEF, UNFPA, World Bank Group and the United Nations Population Division. Geneva. 2015 [online]. Available from: https: //apps.who.int/iris/bitstream/handle/10665/193994/WHO_RHR_15.23_eng.pdf.
21. World Health Organization. Strategies toward ending preventable maternal mortality (EPMM). 2015 [online]. Available from: https: //www.everywomaneverychild.org/images/EPMM_final_report_2015.pdf.
22. United Nations. Sustainable develpment goals. 2021 [online]. Available from: https: //sdgs.un.org/goals.
23. United Nations Development Program. Sustainable development goals fund. 2021 [online]. Available from: https: //www.sdgfund.org/mdgs-sdgs.
24. Moran AC, Jolivet RR, Chou D et al. A common monitoring framework for ending preventable maternal mortality, 2015–2030: phase I of a multi-step process. BMC Pregnancy Childbirth 2016; 16 (1): 250. doi: 10.1186/s12884-016-1035-4.
25. Eurostat. Birth and fertility. 2021 [online]. Available from: https: //ec.europa.eu/eurostat/ documents/2995521/7898237/3-08032017-AP-EN.pdf/b17c1516-faad-4e65-b291-187826 a7ac88.
26. Xie RH, Gaudet L, Krewski D et al. Higher cesarean delivery rates are associated with higher infant mortality rates in industrialized countries. Birth 2015; 42 (1): 62–69. doi: 10.1111/birt.12153.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2022 Číslo 2- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
-
Všechny články tohoto čísla
- Analýza informovanosti a akceptace těhotných SARS-CoV-2 vakcinace
- Kaskádové molekulárně genetické vyšetření u potracených plodů
- SARS-CoV-2 placentitida – popis dvou případů a přehled literatury
- Hymenální atrezie – vzácná kongenitální anomálie s rizikem pozdního stanovení diagnózy
- Aktuální data o účinnosti profylaktické HPV vakcinace v primární prevenci cervikálních lézí
- Asistovaná reprodukce u mužů s Klinefelterovým syndromem
- Motivy pacientů překračujících hranice za účelem podstoupení terapie asistované reprodukce – proč je Česká republika častou volbou pro terapii s darovanými oocyty
- Novorozenecký screening je od ledna rozšířen o další onemocnění
- Význam a současné postavení přípravků s hemovým železem u osob s deplecí železa
- Cisársky rez, vaginálny inštrumentálny pôrod a perineálna morbidita v Slovenskej republike v rokoch 2007–2018
- Materská mortalita v Slovenskej republike v rokoch 2007–2018
- Závažná materská morbidita v Slovenskej republike v rokoch 2012–2018
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Hymenální atrezie – vzácná kongenitální anomálie s rizikem pozdního stanovení diagnózy
- Aktuální data o účinnosti profylaktické HPV vakcinace v primární prevenci cervikálních lézí
- Asistovaná reprodukce u mužů s Klinefelterovým syndromem
- Materská mortalita v Slovenskej republike v rokoch 2007–2018
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



