-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Je nález hyperplazie či polypu děložní dutiny automatickou indikací k biopsii?
Is the finding of endometrial hyperplasia or corporal polyp an mandatory indication for biopsy?
Objective: The aim of our study was to analyze a group of patients referred for endometrial biopsy. To evaluate the ultrasound finding of hyperplasia/polyp, the symptomatology of patients related to the result of definitive histology, to determine the severity of individual variables in connection with the detection of precancerosis/cancer. Due to the complexity of information identify women who are suitable for conservative approach.
Design: Unicentric retrospective observational study.
Setting: Department of Obstetrics and Gynecology, Masaryk University, University Hospital Brno.
Methods: All patients over 50 years who underwent surgical endometrial biopsy at our department in the period of 2017–2018 (n = 754) were included. We were interested in reasons of indication, the age of patients at the time of the procedure and at the menopause, the presence of risk factors for development precancerosis/cancer (hypertension, diabetes mellitus, using of tamoxifen), number of deliveries and pregnancies, symptomatology, the description of ultrasound scans, the result of histology examination, peroperative and postoperative complications.
Results: Perimenopause – the median of endometrial thickness in both benign and malignant histology was 8 mm (p = 0.448), the median of the largest polyp dimension was 18 mm. All patients with precancerosis/malignancy were symptomatic with irregular/excessive bleeding, no carcinoma was found in polyp. Postmenopause – the median of endometrial thickness in benign histology was 7 mm versus 16 mm in precancerosis/malignancy (p < 0.001), the median of the largest polyp dimension was the same in both histologies (13 mm, p = 0.274). The risk of malignancy was more than threefold in bleeding versus asymptomatic patients with both hyperplasia and polyp (OR 3.39, 3.79). In asymptomatic patients the risk of cancer was similar for selected cut-offs (5, 8 and 12 mm), statistically significant only for 12 mm (OR 3.54), while in symptomatic patients the risk was high for all cut-offs, however with wide confidence intervals, statistically significant for cut-offs of 8 mm (minimum 3.58) and 12 mm (minimum 4.94).
Conclusion: We have shown that symptomatology is a strong risk factor for the presence of precancerosis/malignancy in patients with endometrial hyperplasia or polyp. The thickness of the endometrium or polyp size in asymptomatic patients does not play a major role. Ultrasound alone does not have sufficient accuracy for detection or even screening of endometrial cancer. We recommend a conservative procedure, monitoring changes in the ultrasound scan and symptomatology of the patient over time.
Keywords:
curettage – endometrial cancer – endometrial hyperplasia – hysteroscopy – polyp – postmenopausal bleeding
Autoři: Petra Bretová 1
; Michal Felsinger 1
; Sabina Frydová 2
; P. Ovesná 3; J. Hausnerová 4; Vít Weinberger 1
Působiště autorů: Gynekologicko-porodnická klinika FN a LF MU, Brno, přednosta doc. MUDr. V. Weinberger, Ph. D. 1; Lékařská fakulta Masarykovy univerzity, Brno, rektor prof. MUDr. M. Repko, Ph. D. 2; Institut biostatistiky a analýzy LF MU, Brno, vedoucí prof. RNDr. L. Dušek, Ph. D. 3; Ústav patologie FN a LF MU, Brno, přednosta doc. MUDr. L. Křen, Ph. D. 4
Vyšlo v časopise: Ceska Gynekol 2020; 85(2): 84-93
Kategorie: Retrospektivní studie
Souhrn
Cíl studie: Cílem naší práce byla analýza souboru pacientek doporučených k biopsii endometria. Vyhodnotit ultrazvukový nález hyperplazie/polypu, symptomatologii pacientek v souvislosti s výsledky definitivní histologie, určit míru závažnosti jednotlivých proměnných v souvislosti s detekcí prekancerózy/karcinomu. Díky komplexnosti dat identifikovat ženy, které jsou vhodné pro konzervativní postup.
Typ studie: Unicentrická retrospektivní observační studie.
Název a sídlo pracoviště: Gynekologicko-porodnická klinika LF MU a FN Brno.
Metodika: Zařazeny byly všechny pacientky ve věku vyšším než 50 let, které podstoupily na naší klinice v období let 2017–2018 operační biopsii endometria (n = 754). Sledovali jsme důvody indikace k biopsii, věk pacientek v době zákroku a při nástupu menopauzy,
přítomnost rizikových faktorů vzniku prekancerózy/karcinomu děložního těla (hypertenze, diabetes mellitus, užívání tamoxifenu), počet porodů a těhotenství, symptomy, ultrazvukový popis děložní dutiny, výsledek histologického vyšetření, peroperační a pooperační komplikace.
Výsledky: Perimenopauza – medián výšky endometria u benigní i maligní histologie byl 8 mm (p = 0,448), medián největšího rozměru polypu byl 18 mm. Všechny pacientky s prekancerózou/malignitou byly symptomatické nepravidelným/nadměrným krvácením, žádná malignita nebyla nalezena v polypu. Postmenopauza – medián výšky endometria u benigní histologie byl 7 mm oproti 16 mm při prekanceróze/malignitě (p < 0,001), medián největšího rozměru polypu byl u obou histologií shodný (13 mm, p = 0,274). Riziko přítomnosti malignity bylo více než trojnásobné při krvácení oproti asymptomatickým pacientkám v případě hyperplazie i polypu (OR 3,39; 3,79). U asymptomatických pacientek bylo riziko přítomnosti karcinomu obdobné pro vybrané cut-off (5, 8 a 12 mm), statisticky významné pouze pro 12 mm (OR 3,54), zatímco u symptomatických pacientek bylo riziko vysoké u všech cut-off, nicméně při širokých intervalech spolehlivosti, statisticky významné pro cut-off 8 mm (minimálně 3,58) a 12 mm (minimálně 4,94).
Závěr: Prokázali jsme, že symptomatologie je silným rizikovým faktorem přítomnosti prekancerózy/malignity u pacientek s nálezem hyperplazie či polypu endometria. Samotná výška endometria či velikost polypu u asymptomatických pacientek nehraje hlavní roli. Ultrazvuk sám o sobě nemá dostatečnou přesnost pro detekci, či dokonce screening karcinomu endometria. Doporučujeme konzervativní postup, sledování změn ultrazvukového obrazu a symptomatologie pacientky v čase.
Klíčová slova:
hyperplazie endometria – hysteroskopie – karcinom endometria – korporální polyp – postmenopauzální krvácení – separovaná abraze
ÚVOD
Hyperplazie endometria a korporální polyp jsou poměrně běžné nálezy, které můžeme pomocí ultrazvukového (UZ) vyšetření detekovat u 10–20 % pacientek po menopauze [2, 11]. Vzhledem k dostupnosti ultrazvukového vyšetření se dostáváme do situace, že jsou často objeveny náhodně u asymptomatické pacientky a pro obavy z malignity indikovány k bioptické verifikaci. Ženy tak podstupují i opakovaně zákroky (separovaná abraze a/nebo hysteroskopie), které mohou v některých případech vést k závažným peroperačním či pooperačním komplikacím (iatrogenní perforace dělohy, poranění okolních orgánů, krvácení, infekce, fluid-overload syndrom, anesteziologické komplikace atd. [6, 11]).
Při popisu endometria v UZ obraze využíváme terminologii navrženou mezinárodní skupinou pro endometriální tumory IETA (International Endometrial Tumor Analysis), která si dala za cíl sjednotit názvosloví pro lepší reprodukovatelnost nálezů především pro účely klinických studií [12]. Kromě samotné výšky endometria popisujeme echogenitu, heterogenitu, pravidelnost a neporušenost endo-myometriální junkce, vaskularizaci, přítomnost a charakter tekutiny v děložní dutině. Některé z těchto znaků nás mohou upozornit na přítomnost maligního procesu lépe než pouhá detekce fokální léze (polypu) či měření výšky endometria v UZ obraze [4].
Průměrná výška endometria u postmenopauzálních žen je 3–5 mm, o hyperplazii pak obvykle mluvíme, pokud je sliznice ≥ 5 mm [11, 15]. Při této výšce endometria u symptomatické pacientky je riziko nádoru 7 %, u pacientky asymptomatické je srovnatelné riziko až při endometriu > 11 mm [15]. Medián výšky endometria u karcinomu je 17–20 mm a v 75–90 % případů se projevuje krvácením nebo špiněním [7, 15, 17]. V České republice neexistuje jednotné doporučení zabývající se touto problematikou, a většina gynekologů se proto drží striktní hranice 5 mm nebo jedná empiricky. V doporučeném postupu pro ultrazvukový staging karcinomu endometria [7] autoři zmiňují jen nutnost bioptické verifikace pacientek s postmenopauzálním krvácením a endometriem nad 3 mm [6].
Polyp je definován jako lokalizovaná hypertrofie endometriální tkáně tvořená žlázkami, stromatem a cévami obklopená epitelem [2]. Riziko malignity v polypu se celkově udává kolem tří procent [2, 16]. Výrazně vyšší riziko je u žen postmenopauzálních (5 %) oproti premenopauzálním (1 %) a dále u pacientek s krvácením či špiněním (5 %) oproti asymptomatickým (2 %) [16]. Ani u polypu neexistuje v České republice jednotné doporučení, kdy jej biopticky ověřovat, a část gynekologů takovou pacientku bez ohledu na symptomatologii referuje k histologické verifikaci, druhá část zvolí empiricky konzervativní postup.
Cílem naší práce bylo identifikovat důvody, pro které byly pacientky referovány na naši kliniku k bioptickému ověření endometria. Vyhodnotili jsme výsledky histologie z pohledu výskytu prekancerózy a zhoubného nádoru dělohy u perimenopauzálních a postmenopauzálních pacientek ve věku vyšším než 50 let. Z pohledu ultrazvukového nálezu hyperplazie nebo polypu jsme zhodnotili senzitivitu a specificitu pro vybrané cut-off výšky endometria či velikosti polypu v detekci prekancerózy, karcinomu u asymptomatických a symptomatických pacientek. K nálezu prekancerózy a karcinomu děložní dutiny jsme vztáhli konkrétní ultrazvukový nález (hyperplazie/polyp) a zaznamenali symptomatologii dané pacientky. Díky těmto kritériím a komplexnosti klinického obrazu jsme se v závěru pokusili identifikovat ženy, které jsou vhodné pro konzervativní postup – místo biopsie pouhé sledování změny UZ obrazu v čase a/nebo vyčkávání na klinické projevy.
METODIKA A SOUBOR PACIENTEK
Jedná se o retrospektivní studii, do které byly zařazeny konsekutivně všechny pacientky starší než 50 let, které podstoupily separovanou abrazi (SA) nebo hysteroskopii (HSK) od ledna 2017 do prosince 2018 na Gynekologicko-porodnické klinice FN Brno a LF MU. Pacientky byly rozděleny do dvou skupin. V první se jednalo o perimenopauzální ženy, u kterých uplynulo méně než rok od poslední menstruace v době zákroku, a druhá skupina byly postmenopauzální ženy, u kterých uběhl více než rok od poslední menstruace v době zákroku. U obou skupin jsme sledovali důvody indikace k biopsii, věk pacientek v době zákroku a v době menopauzy (pouze u druhé skupiny), přítomnost rizikových faktorů vzniku prekancerózy a karcinomu děložního těla (hypertenze, diabetes mellitus, užívání tamoxifenu), počet porodů a těhotenství, symptomy (krvácení, špinění), UZ popis děložní dutiny (výška endometria, přítomnost polypu a jeho velikost), výsledek histologického vyšetření, peroperační a pooperační komplikace.
Metodika předoperačního UZ vyšetření
Každá pacientka podstoupila transvaginální ultrazvukové vyšetření maximálně 21 dní před přijetím na kliniku k provedení hysteroskopie a/nebo separované abraze. Ultrazvukové vyšetření prováděli lékaři s kmenem či ukončenou specializací v oboru gynekologie a porodnictví v rámci vyšetření pacientek na všeobecné příjmové ambulanci. Každé ultrazvukové vyšetření bylo popsáno v písemné zprávě, tyto záznamy byly použity pro analýzu studie. Popisy ultrazvukového obrazu a zpráva z vyšetření vycházely ze standardů užívaných na naší klinice podle IETA terminologie [12]. Během ultrazvukového vyšetření byla děloha hodnocena v sagitální rovině (hrdlo – istmus – tělo – fundus) od jednoho rohu ke druhému a v transverzálním řezu od hrdla k fundu, byla hodnocena děložní dutina, myometrium, cervix [7]. Za hyperplazii byla označena výška endometria v UZ obraze ≥ 5 mm [11, 15]. Jako polyp byla označena fokální hypertrofie endometriální tkáně rostoucí exofyticky do děložní dutiny a ohraničená od zbylého endometria [2, 7].
Sběr dat a statistické zhodnocení
Veškerá klinická data byla vyhledána pomocí nemocničního informačního systému AMIS z ambulantních záznamů a operačních protokolů, shrnuta a vyjádřena pomocí absolutních a relativních četností výskytu, v případě spojitých dat pak pomocí mediánu a rozsahu nebo průměru se směrodatnou odchylkou. Srovnání četností kategoriálních proměnných bylo provedeno Fisherovým exaktním testem, rozdíl ve spojitých parametrech mezi pacientkami s benigním a maligním nálezem byl posouzen Mannovým-Whitneyovým U testem. Riziko přítomnosti hodnocených faktorů bylo vyjádřeno pomocí poměru šancí (OR, odds ratio) včetně 95% intervalu spolehlivosti (IS) a příslušné p-hodnoty. Všechny testy byly provedeny jako oboustranné na hladině významnosti 5‰.
VÝSLEDKY
V letech 2017–2018 bylo na Gynekologicko-porodnické klinice FN Brno a LF MU provedeno celkem 1352 hysteroskopií a/nebo separovaných abrazí. Z toho 754 (56 %) pacientek bylo starších než 50 let a bylo zařazeno do studie.
Perimenopauza
Celkem 174 pacientek bylo zařazeno do skupiny perimenopauzálních žen, průměrný věk 52 let, z nich bylo 145 (83 %) symptomatických. Nejčastějšími důvody k biopsii v této skupině žen (graf 1) bylo nepravidelné (n = 88; 51 %) nebo akutní nadměrné krvácení (n = 43; 25 %), dále pak SA u asymptomatické (ve smyslu krvácení/špinění) pacientky před plánovanou hysterektomií (n = 24; 14 %), podezření na polyp (symptomatický: n = 11; 6 %; asymptomatický: n = 6; 3 %), jiná indikace (n = 2; 1 %). Histologicky se jednalo o benigní endometrium (n = 114; 65 %), polyp (n = 36; 21 %), myom (n = 4; 2 %), karcinom endometria (n = 5; 3 %), atypickou hyperplazii (n = 2; 1 %), u jedné pacientky se vyskytla kompletní mola (1 %) a u 12 (7 %) nebyl získán hodnotitelný materiál. Všechny pacientky s prekancerózou a karcinomem byly symptomatické nepravidelným nebo nadměrným krvácením. Medián výšky endometria v UZ obraze u pacientek s prekancerózou/malignitou byl shodný s mediánem u benigních nálezů (8 mm vs. 8 mm, p = 0,448). Medián největšího rozměru polypu byl 18 mm, u žádné pacientky nebyla nalezena atypická hyperplazie/karcinom v polypu. Při hodnocení známých rizikových faktorů (hypertenze, diabetes mellitus, užívání tamoxifenu) nebyl statisticky významný rozdíl mezi pacientkami s benigní histologií a prekancerózou/malignitou.
Graf 1. Perimenopauzální pacientky – důvody k provedení HSK/SA a výsledek histologie 
Postmenopauza
Do skupiny postmenopauzálních žen bylo zařazeno 580 pacientek, průměrný věk 65 let, medián nástupu menopauzy 50 let, 268 (46 %) bylo symptomatických. Podrobná charakteristika souboru je uvedena v tabulce 1. Nejčastějším důvodem k bioptické verifikaci (graf 2) byla hyperplazie v UZ obraze (n = 342; 59 %), dále polyp (n = 174; 30 %), krvácení při endometriu < 5 mm (n = 34; 6 %) nebo jiná indikace u asymptomatické pacientky (n = 30; 5 %).
Tab. 1. Postmenopauzální pacientky indikované k biopsii – charakteristika souboru 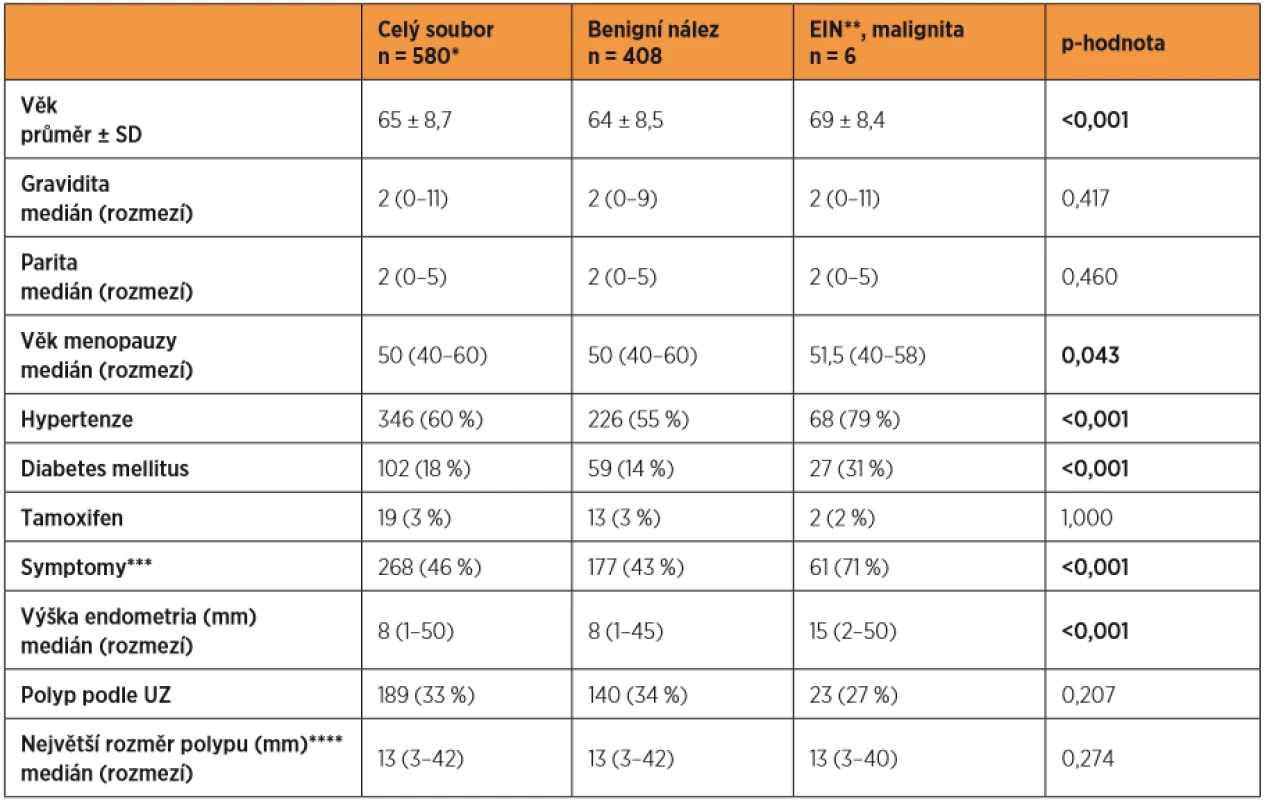
*celý soubor obsahuje i data pacientek, u kterých nebyl získán diagnostikovatelný materiál
**EIN (endometrial intraepithelial neoplasia) = atypická hyperplazie
***krvácení nebo špinění
****polyp detekovaný UZ a potvrzený histologickyGraf 2. Postmenopauzální pacientky – důvody k provedení HSK/SA a výsledek histologie 
Nález hyperplazie/polypu v UZ obraze – jejich rizikovost z pohledu výskytu prekancerózy/malignity s ohledem na klinické projevy
U pacientek s hyperplazií v UZ obraze (tab. 2) se u asymptomatických (n = 159) histologicky potvrdila prekanceróza/malignita v 15 případech (9 %),u symptomatických (n = 183) to bylo v 50 (27 %) případech. Symptomatické pacientky měly zvýšené riziko výskytu karcinomu více než třikrát (OR 3,39, 95% IS: 1,804–6.375; p < 0,001). Podle ultrazvukového obrazu nálezu hyperplazie jsme vypočítali senzitivitu a specificitu ultrazvuku v detekci karcinomu při výšce endometria 5, 8 a 12 mm (tab. 3). U asymptomatických pacientek bylo riziko statisticky významné až u cut-off 12 mm (3,54, 95% IS: 1,186–10,587; p = 0,024). U symptomatických pacientek bylo riziko vysoké u všech cut-off, ale při širokém intervalu spolehlivosti, statisticky významné u cut-off 8 mm (15,37, 95% IS: 3,584–65,949; p < 0,001) a 12 mm (11,88, 95% IS: 4,935–28,627; p < 0,001).
Tab. 2. Hyperplazie v UZ obraze – charakteristika UZ obrazu, výsledná histologie 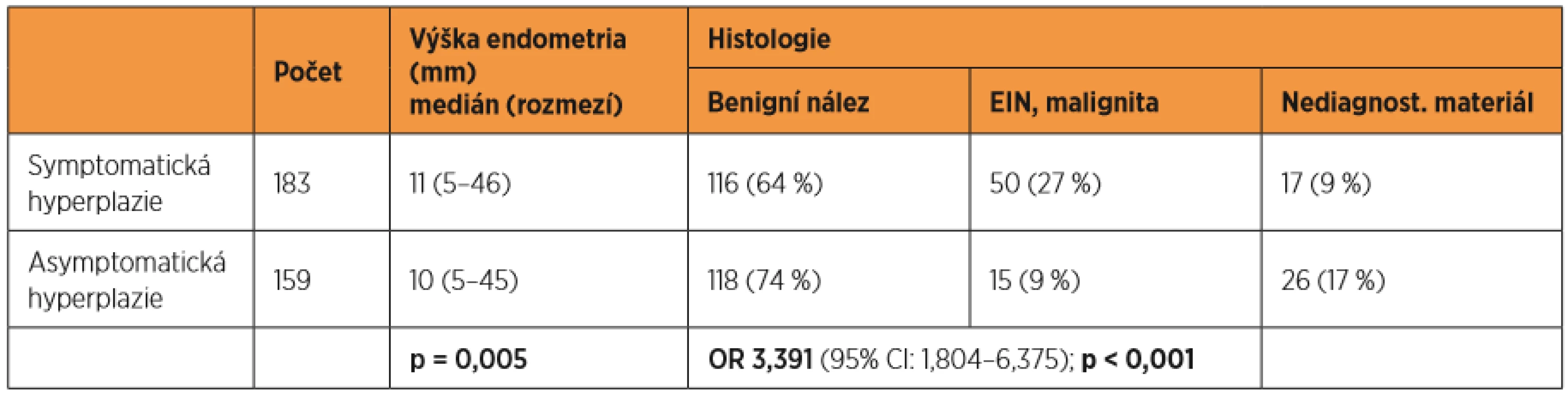
Tab. 3. Senzitivita a specificita diagnostiky karcinomu endometria podle ultrazvuku při vybraných cut-off výškách endometria u pacientky asymptomatické a symptomatické; stanovení rizika výskytu malignity u pacientky v závislosti na kombinaci ultrazvukové hyperplazie a symptomatologie (OR) 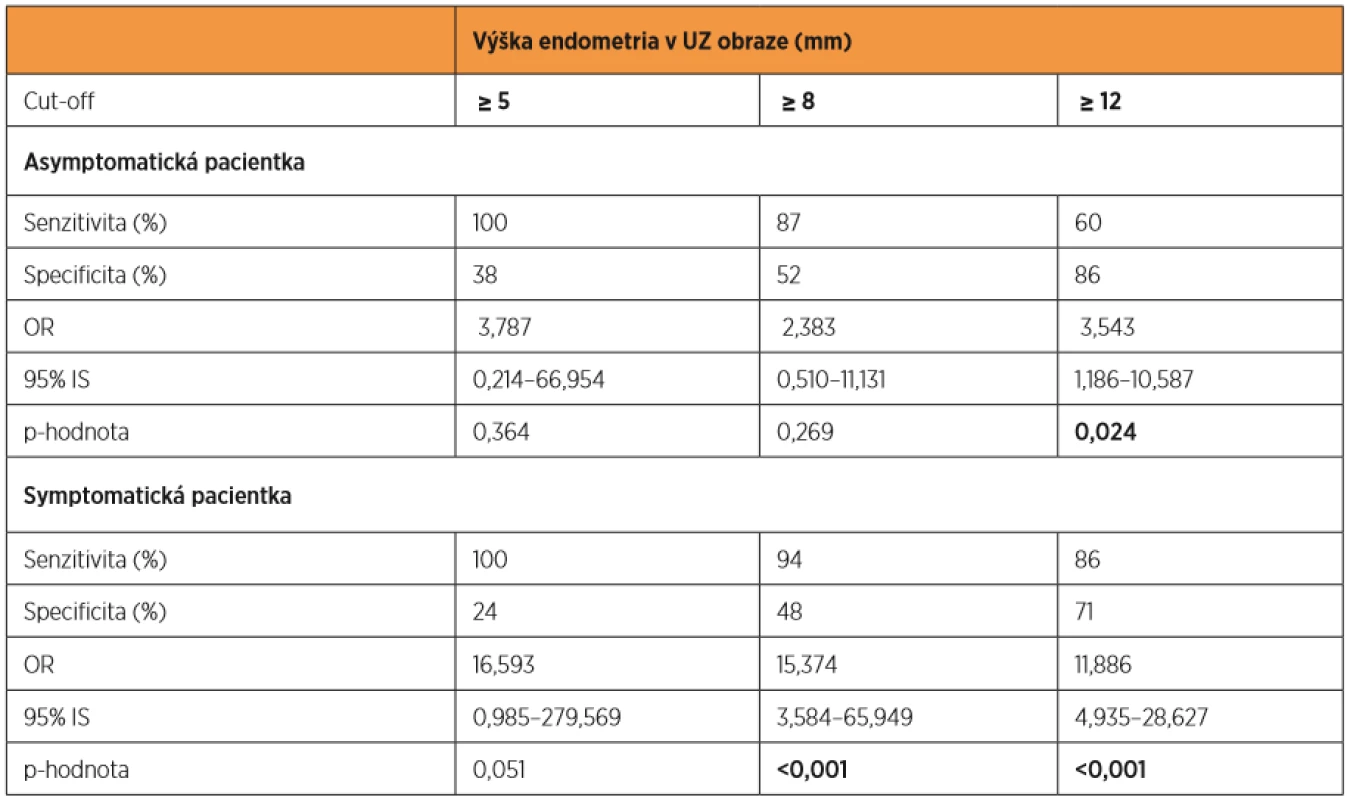
V případě polypu v UZ obraze (tab. 4) je zřejmé, že symptomatické polypy byly statisticky významně větší než asymptomatické (p = 0,017). U asymptomatických pacientek s polypem (n = 128) byla v 10 případech (8 %) potvrzena atypická hyperplazie/karcinom, u symptomatických (n = 46) to bylo ve 12 případech (26 %). Ve skupině symptomatických pacientek bylo více než trojnásobně zvýšené riziko (OR 3,79, 95% IS: 1,495–9,628; p = 0,005) nálezu karcinomu v polypu.
Tab. 4. Polyp v UZ obraze – charakteristika UZ obrazu, výsledná histologie 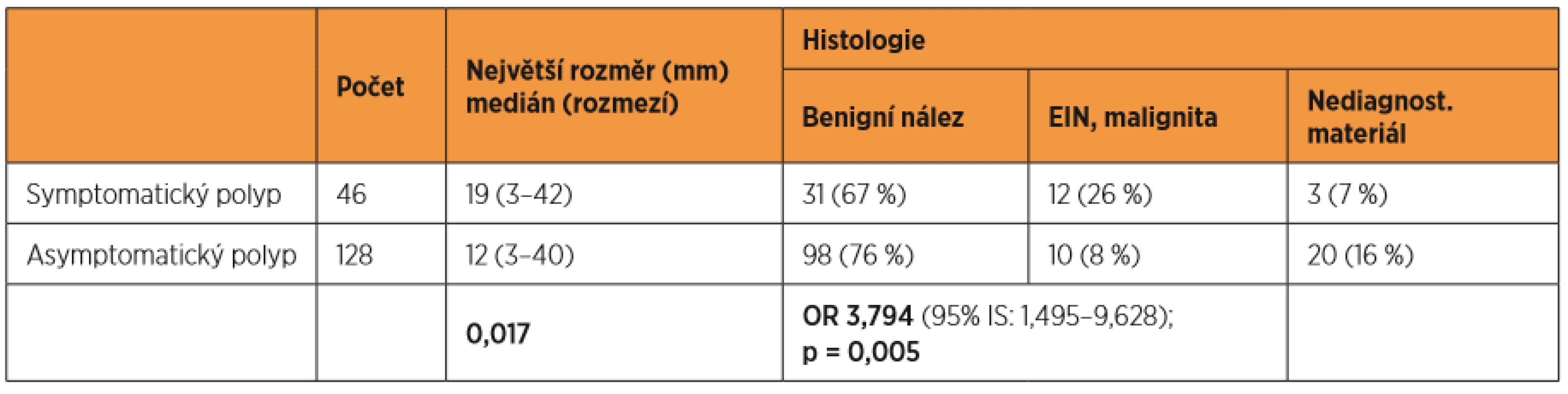
Prekanceróza/karcinom – jeho ultrazvukový obraz a klinické projevy
Histologicky benigní nálezy častěji korespondovaly s UZ nálezem nižšího endometria než případy, kdy se jednalo o prekancerózu/malignitu (medián 7 vs. 16 mm, p < 0,001), 74 % případů oproti 59 % (p = 0,058) bylo doprovázeno krvácením nebo špiněním (tab. 5). Histologicky se jednalo o atypickou hyperplazii (n = 13; 15 %), karcinom endometria (n = 70; 80 %), metastázy do dělohy (n = 2; 3 %), sarkom (n = 1; 1 %), karcinom děložního čípku (n = 1; 1 %).
Tab. 5. Výsledek histologie – charakteristika UZ obrazu, symptomatologie 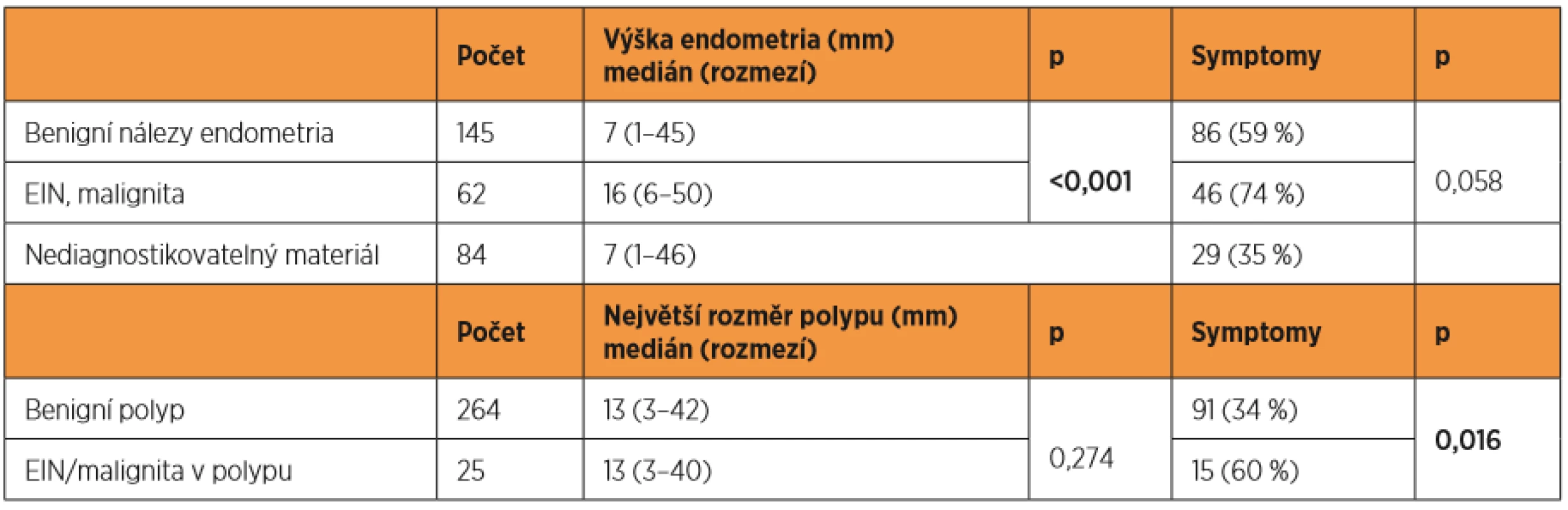
Medián největšího rozměru benigního polypu byl 13 mm, stejný rozměr byl pak i v případě atypické hyperplazie/karcinomu v polypu (p = 0,274). Karcinomy v polypu častěji krvácely (p = 0,016).
Peroperační a pooperační komplikace způsobené biopsií endometria
Peroperační komplikace se v obou skupinách vyskytla u 13 pacientek (2 %) – ve čtyřech případech byl výkon označen jako technicky náročný a byl přivolán zkušenější lékař, třikrát došlo k perforaci dělohy, třikrát byl výkon předčasně ukončen pro riziko perforace, u dvou pacientek došlo k poranění čípku a krvácení, v jednom případě došlo k anesteziologické komplikaci (neúspěšná intubace). Závažné pooperační komplikace jsme nezaznamenali. Selhání metody ve smyslu nezískání diagnostikovatelného materiálu bylo v 97 případech (13 %). U pěti z těchto pacientek (5 %) byl z definitivní histologie potvrzen karcinom, z toho čtyři pacientky byly symptomatické a všechny byly postmenopauzální.
DISKUSE
Hyperplazie a polyp endometria patří k běžným nálezům při ultrazvukovém vyšetření, které se v dnešní době stalo součástí pravidelné gynekologické prohlídky. Nejčastějším důvodem k biopsii endometria je obava z maligního procesu, ale vzhledem k četnosti výskytu těchto patologií děložní dutiny by snaha o bioptickou verifikaci všech nálezů vedla k neúměrnému množství zákroků a operační zátěži pacientek. Selekce případů vhodných ke konzervativnímu postupu je proto velmi aktuální téma.
V perimenopauze byly v našem souboru všechny nálezy prekancerózy/karcinomu symptomatické, nezaznamenali jsme jediný takový nález v polypu. To podporuje závěry metaanalýzy souboru více než 35 000 žen [16], jejíž autoři doporučují premenopauzální asymptomatické pacientky dispenzarizovat pomocí UZ a biopsii indikovat pouze v případě symptomatologie nebo infertility. U malých polypů může dojít ve 27 % případů dokonce ke spontánní regresi nálezu [9].
Postmenopauzální pacientky s nálezem karcinomu endometria v našem souboru vykazovaly známé epidemiologické vlastnosti: vyšší věk, hypertenze, cukrovka, byly většinou symptomatické a s nálezem vyššího endometria podle UZ (u všech p ≤ 0,001).
V roce 2004 byla vydána dosud největší metaanalýza na kohortě 100 000 žen ve věku vyšším než 50 let, ve které autoři stanovili riziko výskytu karcinomu endometria vztažené k jeho výšce měřené ultrazvukem jak u asymptomatických, tak symptomatických žen [15]. Jako optimální cut-off k selekci asymptomatických postmenopauzálních pacientek ve vysokém riziku výskytu malignity (a tedy indikovaných k biopsii) stanovili výšku endometria více než 11 mm (odpovídalo riziku výskytu karcinomu 6,7 %). Toto riziko je srovnatelné s pacientkami, které jsou symptomatické s endometriem nad 5 mm.
Následně vyšla celá řada studií, ve kterých se autoři snaží nalézt optimální hranici výšky endometria rozdělující pacientky na nízce a vysoce rizikové. Závěry těchto studií a z nich vyplývající doporučení se často velmi liší. Od velmi striktního čínského doporučení referovat všechny postmenopauzální pacientky s endometriem > 5 mm nebo polypem k hysteroskopii [10], přes kanadské guidelines a další studie doporučující zmíněnou hranici 11 mm [1, 18], najdeme i autory, kteří preferují konzervativní postup u všech asymptomatických pacientek [8, 11].
V našem souboru asymptomatických postmenopauzálních pacientek klesala senzitivita záchytu karcinomu podle ultrazvukové hranice hyperplazie 5 mm, 8 mm a 12 mm ze 100 % na 87 %, respektive 60 %, při nárůstu specificity z 38 % na 52 % respektive 86 %. Riziko nálezu karcinomu při asymptomatické hyperplazii se nehledě na výšku endometria v zásadě neměnilo (OR 3,79; 2,38 a 3,54). Statisticky významné riziko bylo pouze u cut-off 12 mm (p = 0,024). Oproti tomu u symptomatických pacientek bylo riziko výskytu malignity dramaticky vyšší (OR 16,59; 15,37 a 11,88), nicméně při velmi širokých intervalech spolehlivosti. Statisticky významné riziko bylo u cut-off 8 mm (minimálně 3,58) a 12 mm (minimálně 4,93). Senzitivita detekce karcinomu klesala ze 100 % přes 94 % na 86 % a specificita stoupala z 24 % na 48 % a 71 %. Senzitivita a specificita pro jednotlivé výšky endometria byla v našem souboru srovnatelná s dalšími studiemi [15], ale hodnocení rizika pro jednotlivé výšky endometria stanovením OR není v literatuře k dispozici. I přesto, že až 90 % karcinomů se projevuje krvácením a riziko se dramaticky zvyšuje až právě se symptomatologií pacientky [7, 17], stále jsou histologicky ověřovány i asymptomatické pacientky ve snaze o brzký záchyt maligního onemocnění ještě před vznikem příznaků. Tento postup sice vede k diagnostice více pacientek v počátečním stadiu onemocnění (T1a stadium v 82 % u asymptomatických vs. 66 % u symptomatických) a méně časté indikaci adjuvantní radioterapie (31 % vs. 41 %), nicméně v souboru 1607 pacientek s karcinomem endometria nebyl shledán žádný statisticky významný rozdíl u pětiletého přežití bez recidivy (79 % vs. 79 %), specifického přežití (83 % vs. 82 %) a celkového přežití (80 % vs. 77 %) [8]. Autoři studie tak doporučují indikovat bioptické vyšetření pouze u pacientek symptomatických anebo při výrazné změně UZ obrazu v čase.
V našem souboru byla statisticky významně větší výška endometria u symptomatické pacientky (p = 0,005) za současně častějšího nálezu karcinomu (p < 0,001). Symptomatický polyp byl větší než asymptomatický (p = 0,017), kdy ve skupině symptomatických byl nález karcinomu častější (p = 0,005). Z definitivní histologie ale nebyl shledán rozdíl mezi velikostí benigního a maligního polypu (p = 0,274). Karcinomy se významně častěji projevovaly krvácením (p = 0,016). To je v souladu se studií, kde se autorům také nepodařil stanovit cut-off velikosti polypu v UZ obraze pro diagnostiku karcinomu [2]. Například Cavkaytar et al. stanovili hranici velikosti polypu 11,5 mm, u které byla při specificitě 86 % senzitivita pouze 54 % [3]. Fernández-Para et al. dokonce prokázali, že největší riziko malignity v polypu je při velikosti od dvou do tří centimetrů a s dalším růstem velikosti pak riziko klesá [5]. Samotná velikost polypu velmi pravděpodobně tedy nehraje zásadní roli a je třeba prospektivně definovat relevantní UZ parametry pro karcinom v polypu (obr. 1, 2).
Obr. 1. Degenerativně změněný polyp bez patologické vaskularizace – nesuspektní 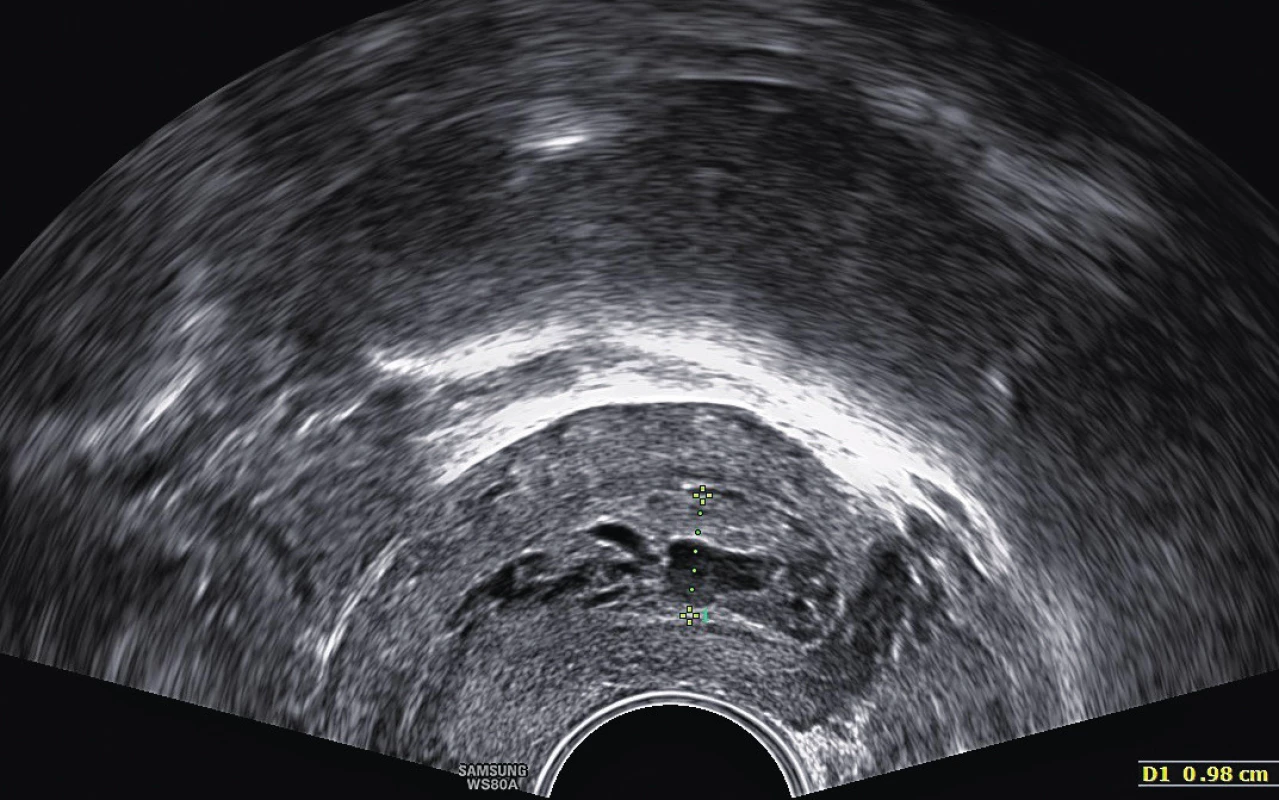
Obr. 2. Hyperechogenní nepravidelné ložisko, fluidometra a hematometra – suspektní 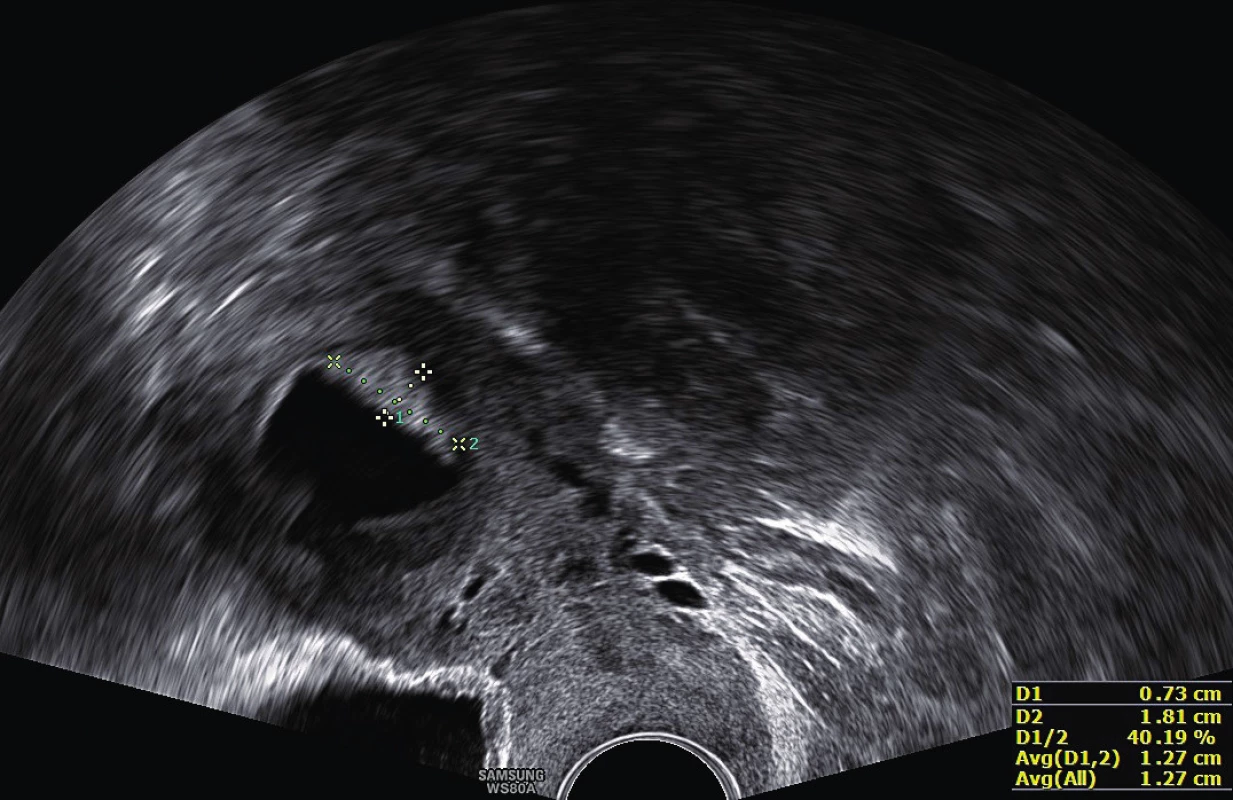
Nedoporučujeme rutinně provádět biopsii endometria u asymptomatických pacientek s nesuspektním ultrazvukovým obrazem před plánovanou hysterektomií. V našem souboru bylo u perimenopauzálních pacientek při této indikaci nejčastější selhání metody (až ve 29 % případů). U pacientek referovaných k biopsii z jiného důvodu, než byl nález polypu či hyperplazie (krvácení při endometriu < 5 mm, SA před plánovanou hysterektomií u asymptomatické pacientky, SA při extrakci nitroděložního tělíska, UZ obraz mukometry), se žádná prekanceróza či malignita neobjevila.
Výskyt peroperačních komplikací v našem souboru byl poměrně nízký a odpovídá dolní hranici rozmezí udávané v literatuře [6, 11]. Nicméně pokud bychom za komplikaci považovali i selhání metody ve smyslu nezískání diagnostikovatelného materiálu (v 79 % případů z pouhé SA bez HSK), dostali bychom se až na 15 % komplikací. V případě ložiskové léze podezřelé z malignity bychom tedy i za cenu větší zátěže pacientky měli indikovat HSK s odběrem biopsie pod vizuální kontrolou, kde je menší riziko selhání metody, a samostatnou SA rezervovat pro případy akutního krvácení [16].
Slabinou naší studie je retrospektivní sběr dat, která tímto mohou být neúplná. Jedná se o data z univerzitního pracoviště, kde se na diagnostice i operačních biopsiích podílejí mladší lékaři v přípravě na atestaci, což může mít negativní vliv na kvalitu dat. Na druhou stranu tento přístup zcela odpovídá reálné klinické praxi a situace, kdy by tyto ženy byly vyšetřeny expertním sonografistou či biopsii prováděl pouze atestovaný lékař, jsou iluzí. Výhodou studie je poměrně velký počet případů za pouhé dva roky, s kompletními klinickými, patologickými i ultrazvukovými charakteristikami, což dává možnost do budoucna soubor rozšířit a zaměřit se na onkologické výsledky časné diagnostiky karcinomu endometria pomocí ultrazvuku a symptomatologie. Díky těmto kritériím a komplexnosti klinického obrazu zpochybňujeme paušální indikaci biopsie děložní dutiny na základě rutinního UZ vyšetření bez ohledu na symptomatologii pacientky. Ultrazvuk sám o sobě nemá dostatečnou přesnost pro detekci karcinomu endometria a pro screening tohoto onemocnění není dostatečně spolehlivý. Je nutné hledat nové metody pro časnou a přesnou diagnostiku tohoto zhoubného onemocnění, které budou velmi pravděpodobně založeny na detekci specifických molekulárně biologických markerů ze stěru pochvy, hrdla dělohy či odběru periferní krve pacientky [13, 14].
ZÁVĚR
Nález polypu a hyperplazie děložní dutiny na ultrazvukovém vyšetření nejsou automatickou indikací k bioptické verifikaci. Ultrazvuk není přesnou metodou v diagnostice prekancerózy a karcinomu endometria. Je jen jedním dílem mozaiky, která je složena z výsledků zobrazovací metody, ze symptomatologie, celkového zdravotního stavu s přihlédnutím k rizikům zákroku, včetně relativně vysokého procenta rizika selhání metody z důvodů nezískání dostatečně reprezentativního materiálu k histologické verifikaci. U postmenopauzálních pacientek jsme prokázali, že krvácení nebo špinění je velmi silným rizikovým faktorem pro přítomnost prekancerózy či malignity endometria, a to v případě podezření na hyperplazii i polyp bez ohledu na jejich velikost. Ve skupině perimenopauzálních pacientek byly dokonce všechny ženy s tímto histologickým nálezem symptomatické.
U všech asymptomatických pacientek doporučujeme zvážit konzervativní postup s přihlédnutím ke zdravotnímu stavu a případným rizikovým faktorům, případně provádět biopsii až u výšky endometria 12 a více mm. U ložiskových lézí by metodou volby měla být hysteroskopie a samostatná separovaná abraze by měla být rezervována pro případy silného krvácení nebo jednoznačně patologického nálezu v děložní dutině ve smyslu přítomnosti velkoobjemového tumoru.
Práce vznikla za podpory Ministerstva zdravotnictví ČR – RVO (FNBr 65269705).
Korespondující autor
doc. MUDr. Vít Weinberger, Ph.D.
Gynekologicko-porodnická klinika
LF MU a FN
Jihlavská 20
625 00 Brno
e-mail: Weinberger.vit@fnbrno.cz
Zdroje
1. Alcázar, JL., Bonilla, L., Marucco, MD., et al. Risk of endometrial cancer and endometrial hyperplasia with atypia in asymptomatic postmenopausal women with endometrial thickness ≥ 11 mm: A systematic review and meta-analysis. J Clin Ultrasound, 2018, 46, p. 565–570.
2. Bel, S., Billard, C., Godet, J., et al. Risk of malignancy on suspicion of polyps in menopausal women. Eur J Obstet Gynecol Reprod Biol, 2017, 216, p. 138–142.
3. Cavkaytar, S., Kokanali, MK., Ceran, U., et al. Roles of sonography and hysteroscopy in the detection of premalignant and malignant polyps in women presenting with postmenopausal bleeding and thickened endometrium. Asian Pac J Cancer Prev, 2014, 15, 13, p. 5355–5358.
4. Epstein, E., Fischerova, D., Valentin, L., et al. Ultrasound characteristics of endometrial cancer as defined by International Endometrial Tumor Analysis (IETA) consensus nomenclature: prospective multicenter study. Ultrasound Obstet Gynecol, 2018, 51, 6, p. 818–828.
5. Fernández-Parra, J., Rodríguez Oliver, A., López Criado, S., et al. Hysteroscopic evalutaion of endometrial polyps. Int J Gynaecol Obstet, 2006, 95, 2, p. 144–148.
6. Ferrazzi, E., Zupi, E., Leone, FP., et al. How often are endometrial polyps malignant in asymptomatic postmenopausal women? A multicenter study. Am J Obstet Gynecol, 2009, 200, p. 235.e1–235.e6.
7. Frühauf, F., Dvořák, M., Haaková, L., et al. Ultrazvukový staging karcinomu endometria – doporučená metodika vyšetření. Čes Gynek, 2014, 79, 6, s. 466–476.
8. Gemer, O., Segev, Y., Helpman, L., et al. Is there a survival advantage in diagnosing endometrial cancer in asymptomatic postmenopausal patients? An Israeli Gynecology Oncology Group study. Am J Obstet Gynecol, 2018, 219, p. 181.e1–181e6.
9. Gynecological endokrinology collaboration of Chinese Society of Obstetrics and Gynecology. Diagnosis and treatment of abnormal uterine bleeding. Chin J Obstet Gynecol, 2014, 39, 11, p. 80–86.
10. Jiang, T., Yuan, Q., Zhou, Q., et al. Do endometrial lesions require removal? A retrospective study. BMC Womens Health, 2019, 6, 19, p. 61.
11. Jokubkiene, L., Sladkevicius, P., Valentin, L. Transvaginal ultrasound examination of the endometrium in postmenopausal women without vaginal bleeding. Ultrasound Obstet Gynecol, 2016, 48, p. 390–396.
12. Leone, FPG., Timmerman, D., Bourne, T., et al. Terms, definitions and measurements to describe the sonographic features of the endometrium and intrauterine lesions: a consensus opinion from the International Endometrial Tumor Analysis (IETA) group. Ultrasound Obstet Gynecol, 2010, 35, p. 103–112.
13. Martiqnetti, JA., Pandya, D., Naqarsheth, N., el al. Detection of endometrial precancer by a targeted gynecologic cancer liquid biopsy. Cold Spring Harb Mol Case Stud, 2018, 4(6).
14. Rižner, TL. Discovery of biomarkers for endometrial cancer: current status and prospects. Expert Rev Mol Diagn, 2016, 16(12), p. 1315–1336.
15. Smith-Bindman, R., Weiss, E., Feldstein, V. How thick is too thick? When endometrial thickness should prompt biopsy in postmenopausal women without vaginal bleeding. Ultrasound Obstet Gynecol, 2004, 24, 5, p. 558–565.
16. Uglietti, A., Buggio, L., Farella, M., et al. The risk of malignancy in uterine polyps: A systematic review and meta-analysis. Eur J Obstet Gynecol Reprod Biol, 2019, 237, p. 48–56.
17. Van den Bosch, T., Ameye, L., Van Schoubtoeck, D., et al. Intra-cavitary uterine pathology in women with abdormall uterine bleeding: a prospective study of 1220 women. Facts views Vis Obgyn, 2015, 7, 1, p. 17–24.
18. Wolfman, W. Asymptomatic endometrial Thickening. J Obstet Gynaecol Can, 2018, 40, 5, p. e367–e377.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2020 Číslo 2- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
-
Všechny články tohoto čísla
- Laparoskopická korekce istmokély v kombinaci s ventrosuspenzí dělohy
- Náhodný výskyt high grade serózneho adenokarcinómu tuby v rámci profylaktickej adnexektómie pri benígnej gynekologickej operácii
- Ruptura prsního implantátu: sportovní trauma prsu
- Enterální cystická duplikatura rekta v peripartálním období
- Diabetes typu MODY a screening gestačního diabetu
- Hypoglykémie zachycená v orálním glukózovém tolerančním testu při screeningu gestačního diabetes mellitus – má nějaký klinický význam?
- Moderní terminologie a klasifikace sestupu pánevních orgánů ženy
- INOSS – medzinárodná sieť sledovania závažnej materskej morbidity
- Idiopatické záněty střev v těhotenství
- 4. seminář reprodukční medicíny
- Výsledky voleb Výboru Sekce gynekologické endoskopie ČGPS ČLS JEP
- Je nález hyperplazie či polypu děložní dutiny automatickou indikací k biopsii?
- Možnosti objektivizácie cvičenia svalov panvového dna u pacientok s únikom moču po pôrode
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Je nález hyperplazie či polypu děložní dutiny automatickou indikací k biopsii?
- Moderní terminologie a klasifikace sestupu pánevních orgánů ženy
- Laparoskopická korekce istmokély v kombinaci s ventrosuspenzí dělohy
- Diabetes typu MODY a screening gestačního diabetu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



