-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Komplikace vyplývající z neposkytnutí relevantních klinických údajů patologovi vyšetřujícímu placenty
Complications arising out of insufficient reporting of clinical data to the pathologist investigating placentas
Objective:
To inform gynecologists-obstetricians about the problems associated with pathological examination of placentas, with special regard to the possibility of crucial role of complete and relevant clinical data in establishing the correct pathological diagnosis.Design:
Case report and overview of the problems associated with examination of placentas by pathologist.Setting:
Sikl´s Institute of Pathology, Faculty Hospital and Medical Faculty Pilzen of the Charles University in Prague; Biopticka laborator, s.r.o., Pilzen.Methods:
Own observation in the setting of routine pathological examination.Results:
Case report representing a typical complication resulting from insufficient interdisciplinary communication describes a case of unsatisfactory result of pathological investigation of placenta due to the missing clinical information about complications of the late phase of pregnancy which eventually led to intrauterine death of the fetus. Due to the absence of the clinical information of paramount importance, the initial investigation of placenta was untargeted and thus imperfect. Therefore, the primary investigation of the placenta did not reveal pathological changes responsible for the complications of pregnancy. It was only the revision of material necessitated by the information additionally conveyed by gynecologist-obstetrician leading to the final correct pathological diagnosis, which even averted the possibility of serious forensic consequences.Conclusion:
The basic prerequisite for proper pathological examination of placenta is sharing the available clinical data with the pathologist performing the morphological investigation, mainly focusing on complications of pregnancy. Lack of such information causes examination of placenta more difficult and sometimes even unable to interpret, as the interpretation of morphological changes of placenta have to interpreted in the context of clinical data on the course of pregnancy. Regarding the extreme emotional and possibly even legal consequences of lethal complications of pregnancy or delivery, the correct pathological diagnosis may be of crucial importance.Keywords:
placenta, clinical information, examination of the placenta, send placenta to pathology
Autoři: Š. Hadravská 1,2; M. Dubová 1,2; P. Mukenšnabl 1; O. Daum 1,2
Působiště autorů: Šiklův ústav patologie LF UK a FN, Plzeň, přednosta prof. MUDr. M. Michal 1; Bioptická laboratoř, s. r. o., Plzeň, vedoucí lékařka prof. MUDr. A. Skálová, CSc. 2
Vyšlo v časopise: Ceska Gynekol 2017; 82(3): 197-201
Souhrn
Cíl studie:
Informovat gynekology-porodníky o problémech provázejících patologické vyšetření placent, zejména o nezbytnosti poskytnutí veškerých relevantních klinických informací, jejichž kvalita může zásadně ovlivnit finální diagnózu.Typ studie:
Kazuistika a přehled problematiky vyšetřování placent patologem.Název a sídlo pracoviště:
Šiklův ústav patologie LF UK a FN, Plzeň; Bioptická laboratoř, s.r.o., Plzeň.Metodika:
Vlastní pozorování v rámci standardních postupů bioptického vyšetření.Výsledky:
Kazuistika reprezentující typickou komplikaci nedostatečnosti mezioborové komunikace popisuje případ, kdy na žádance k vyšetření placenty nebyly uvedeny patologické stavy vzniklé v terminální fázi gravidity, které vyústily v úmrtí plodu. Prvotně byla placenta v důsledku absence těchto informací vyšetřena necíleně, a tedy nedostatečně, proto nebyly primárně odhaleny patologické stavy placenty, které by tyto komplikace vysvětlily. Až revize materiálu na základě dodatečně sdělených informací vedla ke správné diagnóze, která odvrátila i hrozbu možných forenzních následků.Závěr:
Základním předpokladem správného zpracování placenty patologem, a tedy správné diagnózy je seznámení patologa s kompletními klinickými údaji včetně všech komplikací, které graviditu provázely. Bez těchto informací je vyšetření placenty značně ztíženo a jeho výtěžnost může být výrazně snížena, protože nálezy v placentě se vždy interpretují v kontextu klinických údajů o průběhu gravidity. Vzhledem k extrémní citlivosti společnosti na možná lékařská pochybení v souvislosti s těhotenstvím a porodem může mít správná patologická diagnóza ve forenzním ohledu i kruciální charakter.Klíčová slova:
placenta, klinické údaje, vyšetření placenty, zasílání placenty na patologiiÚVOD
Vyšetřování placenty v odděleních a ústavech patologie je běžnou činností a vyžaduje ze strany patologa zájem o tuto problematiku a dovednosti získané praxí. Vyšetření placenty a z něho vyplývající morfologické nálezy a diagnostické závěry mohou odhalit příčiny mnoha patologických stavů provázejících graviditu a jejich dopad na matku a plod včetně těch patologických stavů, které gynekolog-porodník nemůže nijak ovlivnit a které by mohly vést k podezření ze zanedbání péče z jeho strany, tedy mají i forenzní význam [2, 3, 7]. Základní podmínkou efektivního zpracování a vyšetření placenty patologem, a tedy získání co nejvíce informací o patologických stavech placenty je jeho seznámení s kompletními relevantními klinickými údaji a událostmi, které graviditu provázely [1, 2, 3, 5]. Bez těchto údajů se kvalita vyšetření placent výrazně snižuje a mnohé diagnózy mohou zůstat nerozpoznány. Zpětná revizní vyšetření placenty již většinou nejsou možná [3, 5].
VLASTNÍ POZOROVÁNÍ
K vyšetření byla dodána placenta se žádankou obsahující tyto klinické údaje: věk matky 36 let, 40. týden gravidity, SC, mrtvě rozený plod – chlapec, 3250 g, 53 cm. Placenta byla zpracována standardním způsobem, plošné rozměry placenty byly 23×20 cm, výška placenty 3 cm. Pupečník byl zaslán ve dvou oddělených částech celkové délky 48 cm s vinutím 1,5 otáčky / 10 cm, byl upnut marginálně na hraně placenty (obr. 1), obsahoval tři cévy. Maternální plocha placenty byla celistvá, neulpívala na ní žádná krevní koagula. Po prokrájení placenty v sériových řezech nebyly nalezeny žádné ložiskové změny a placenta byla následně zpracována pro histologické vyšetření běžným způsobem, tedy tři tkáňové bloky z pupečníku, dva bloky stočených obalů a sedm bloků z placenty z různých míst se zastižením fetálního i maternálního povrchu.
Obr. 1. Marginálně upnutý pupečník (šipka) 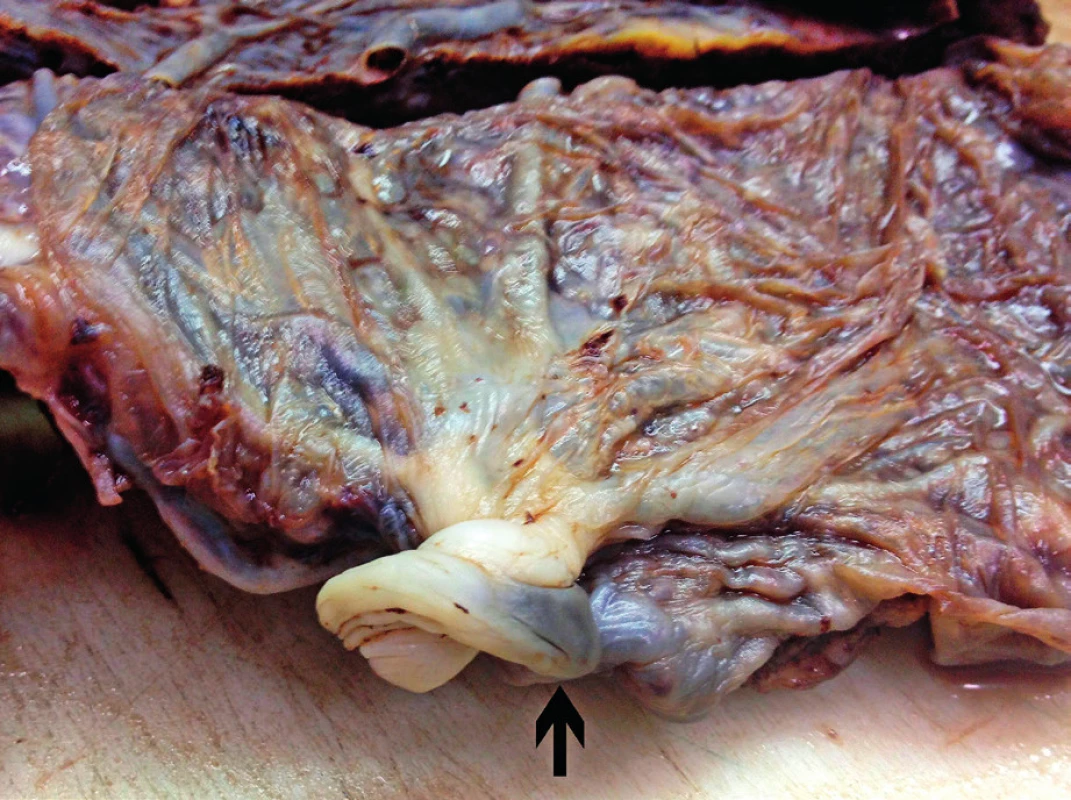
Histologické vyšetření neprokázalo žádné patologické změny v placentě, plodových obalech ani v pupečníku. Těsně před definitivním uzavřením biopsie, a tedy i následným zlikvidováním zbytkového tkáňového materiálu placenty byly gynekologem-porodníkem telefonicky doplněny další klinické údaje, a to: matka začala ve 40. týdnu doma výrazně krvácet. Z toho důvodu byla převezena rychlou záchrannou službou na gynekologicko-porodnické oddělení. Tam bylo zjištěno, že matka krvácí již slabě, ozvy plodu jsou bez alterace. Bylo rozhodnuto o ukončení gravidity císařským řezem, který byl po nezbytné přípravě proveden. Po otevření amniální dutiny byla tato vyplněna velkým množstvím krve a krevních koagul, plod po vybavení z dělohy nejevil známky života. Následovala dlouhodobá, ale neúspěšná resuscitace. Po konstatování smrti plodu byla nařízena jeho pitva v Ústavu soudního lékařství, zatímco placenta byla odeslána na naše pracoviště patologie. Dále klinik dodává, že matka je zoufalá, žádá vysvětlení této tragické události a hledá viníka.
Ve světle těchto dodatečně sdělených (a velmi podstatných) informací o průběhu gravidity a komplikacích v jejím závěru spojených s nečekaným úmrtím plodu vyvstaly pro patologa jasné a konkrétní otázky vyžadující jasné a konkrétní odpovědi:
- Co bylo příčinou masivního krvácení matky v domácím prostředí?
- Co bylo příčinou krvácení do amniální dutiny?
- Co mohlo způsobit smrt plodu v době porodu?
S dodatečnými vstupními informacemi a z nich vyplývajícími otázkami k zodpovězení bylo přistoupeno k reviznímu makroskopickému vyšetření placenty s tímto nálezem:
Choriová plotna byla v obvodu placenty v místě marginálního úponu pupečníku odtržena od vlastní placentární tkáně v délce 10 cm a do hloubky 2 cm. Ve vzniklém disekčním prostoru (mezi choriovou plotnou a chorion frondosum) byla miniaturní čerstvá krevní koagula (obr. 2). Tato patologická léze nebyla při prvním vyšetření placenty na první pohled patrná, protože choriová plotna volně naléhala přímo na placentární tkáň. Od marginálně upnutého pupečníku odstupovaly aberantní cévy, které traverzovaly plodové obaly (obr. 3). Jedna z těchto cév o průměru 5 mm byla roztržená (obr. 4).
Obr. 2. Odtržení choriové plotny (hvězdička) od placentární tkáně (šipka) 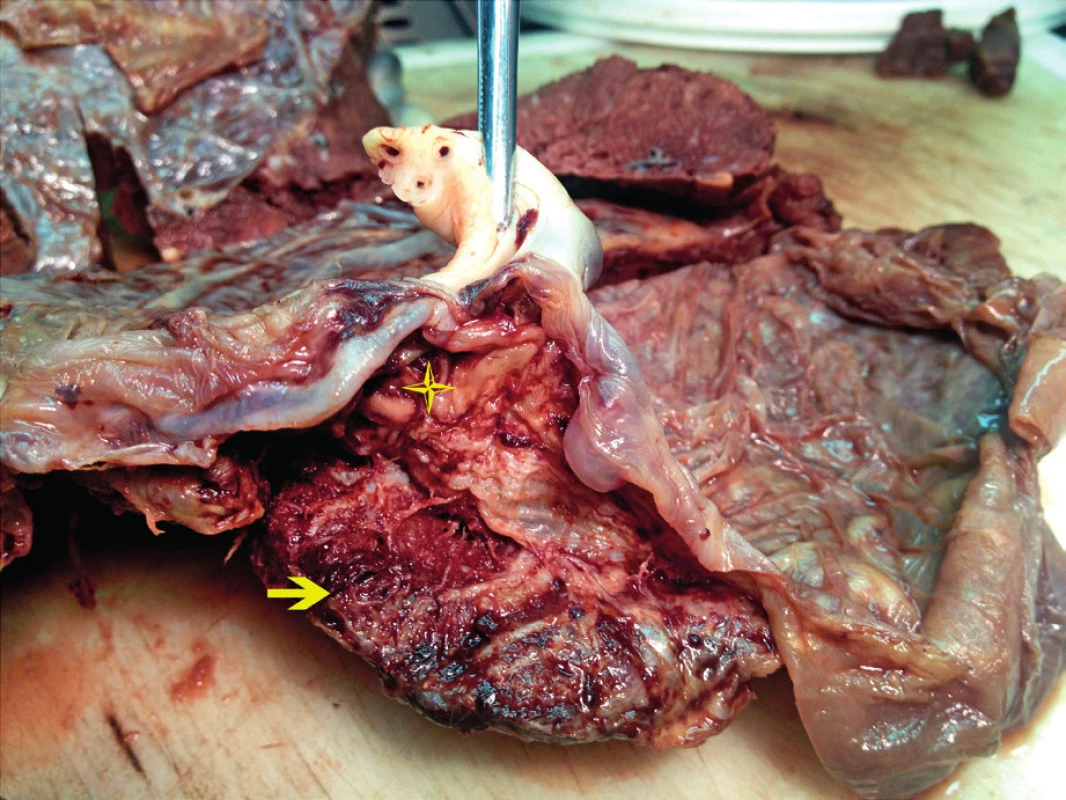
Obr. 3. Aberantní cévy traverzující plodové obaly (šipky) 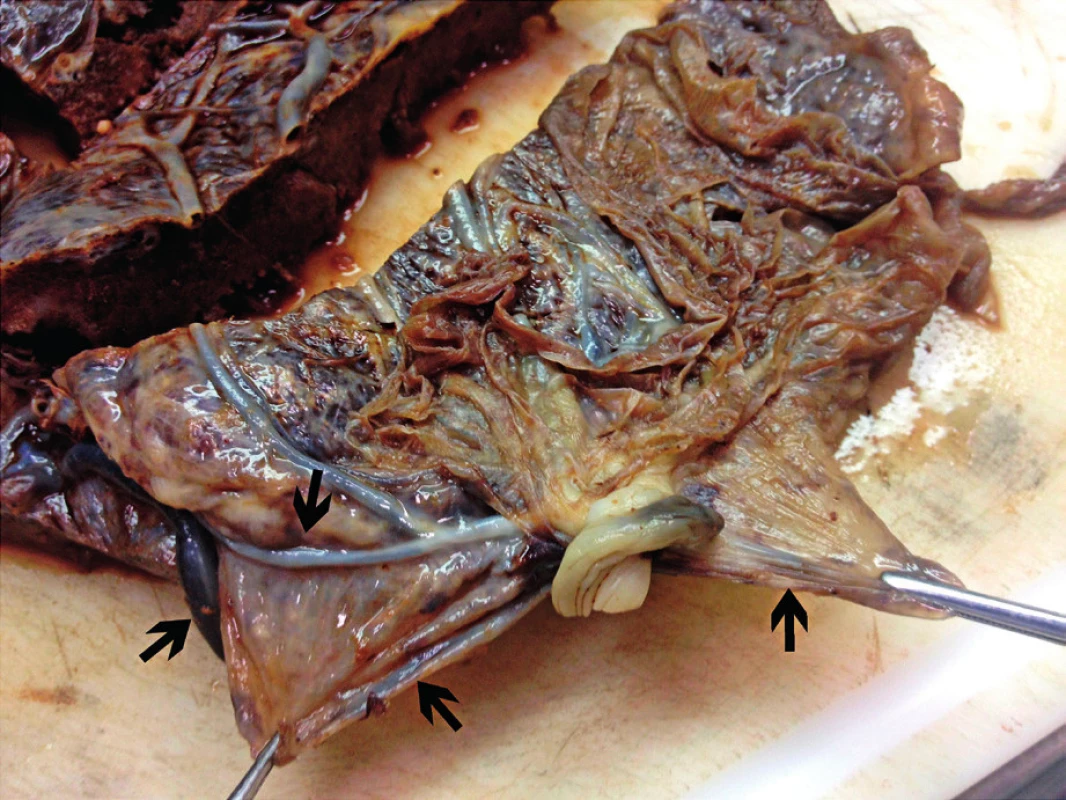
Obr. 4. Roztržená aberantní céva (černá šipka). Vpravo choriová plotna odtržená od tkáně placenty (žluté šipky). 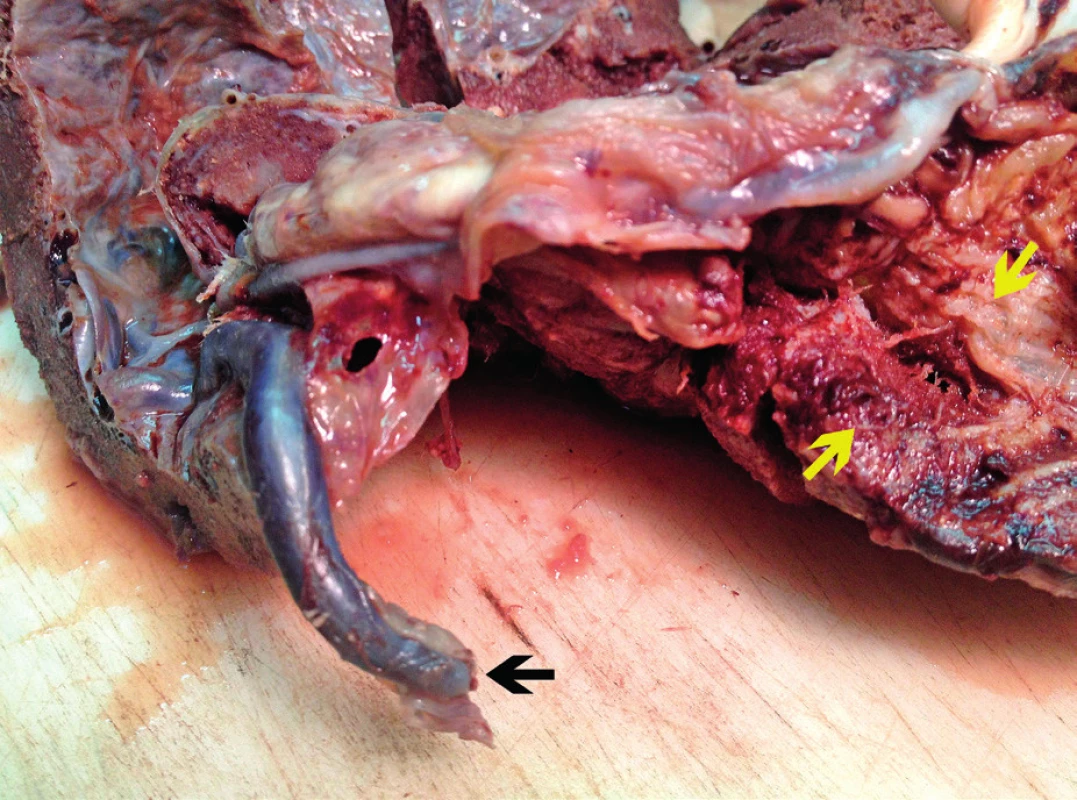
Tyto nálezy jednoznačně vysvětlily komplikace provázející tuto graviditu: Došlo k marginální abrupci placenty (neboli marginální separaci placenty), ke které dochází zejména při zvýšení žilního tlaku matky nebo při změně geometrie dělohy. Tato marginální abrupce vede ke krvácení do disekčního prostoru mezi odtrženou choriovou plotnou a vlastní tkání placenty a k následnému zevnímu krvácení matky. Důsledky marginální abrupce pro plod jsou závislé na jejím rozsahu [5], v našem případě nevedly k hypoxii plodu a alteraci ozev.
Marginální úpon pupečníku je úpon patologický a je často spojen s přítomností aberantních cév traverzujících plodové obaly. Tyto cévy nejsou kryty Whartonovým rosolem, a jsou z toho důvodu značně vulnerabilní. K jejich ruptuře může dojít i tehdy, nejsou-li vcestné. Roztržení těchto traverzujících cév může mít katastrofální důsledky pro plod včetně jeho smrti, protože při něm dochází ke krvácení plodu do amniální dutiny s vysokým rizikem vykrvácení plodu [5], což bylo s největší pravděpodobností i příčinou smrti plodu v našem případě. Zda traverzující cévy v této placentě byly, či nebyly vcestné, nám není známo.
Uvedené morfologické nálezy byly zaznamenány a uvedeny do souvislosti s dodatečně oznámenými klinickými komplikacemi v závěru bioptického vyšetření placenty. Pro případné forenzní účely byla zhotovena fotodokumentace všech popsaných nálezů. Revizí histologických preparátů z placenty nebyly nalezeny žádné další patologické změny, nález odpovídal normální termínové placentě. Výsledek pitvy plodu provedené na Ústavu soudního lékařství nám není znám.
DISKUSE
Placenta je fascinujícím multifunkčním orgánem fetálního původu, který intimně spojuje matku a plod a jejich krevní oběhy. Je zdrojem mnoha informací, které mohou vysvětlit příčiny patologických stavů provázejících graviditu a majících důsledky pro plod i matku, a tyto výsledky mohou mít i medicínsko-právní význam.
O vyšetření placenty patologem v ústavech a odděleních patologie rozhoduje pouze gynekolog-porodník. K odeslání placenty k tomuto vyšetření ho vedou patologické stavy provázející graviditu, které se mohou týkat matky, plodu a/nebo placenty, např. krvácení matky, potrat, předčasný porod, předčasný odtok plodové vody, známky infekce placenty a plodu, jiné chorobné stavy plodu včetně jeho vývojových vad a odumření, chorobné stavy matky (preexistující nebo indukované graviditou), vícečetné gravidity aj. [2, 4, 5]. Gynekolog-porodník logicky očekává, že v závěrech vyšetření budou uvedeny nálezy, které vysvětlí komplikace gravidity a případně budou uvedeny nálezy další. Ačkoli k vyšetření placenty je zároveň zasílána i žádanka (dříve označovaná „Průvodní list k bioptickému vyšetření“) s kolonkou: „Klinická diagnóza – stručný klinický průběh“, jsou klinické údaje na těchto žádankách většinou zcela insuficientní, nezřídka žádné, a to i v případech, kdy by mohla hrozit právní intervence ze strany rodičů a kdy nález v placentě může mít pro forenzní posouzení rozhodující roli [1, 2]. Placentu patolog makroskopicky vyšetřuje a následně zpracovává až po seznámení se s klinickými údaji o průběhu a komplikacích gravidity, včetně údajů o matce a plodu, ze kterých by měl vyplývat důvod odeslání placenty k vyšetření a otázky, na které je třeba vyšetřením placenty odpovědět, protože detailní posouzení morfologie placenty a interpretaci jejích změn je možno provést jen v kontextu s klinickými údaji o průběhu gravidity [1–7]. Pokud patolog tyto údaje k dispozici nemá, přirozeně se kvalita vyšetření placenty výrazně snižuje.
Při vlastním vyšetření placenty je prvním a důležitým krokem její makroskopické vyšetření, jehož součástí by mělo být změření a případně i zvážení placenty, popis zevního vzhledu vlastní placenty, maternálního a fetálního povrchu placenty, úponu a vzhledu obalů, úponu a vinutí pupečníku s počtem cév a popis nalezených patologických změn včetně jejich rozsahu. Následuje prokrájení placenty v sériových řezech, které jsou prohlédnuty, a nalezené makroskopické ložiskové nebo difuzní změny jsou detailně popsány (distribuce, tvar, rozsah, konzistence, barva). Užitečnou komponentou makroskopického vyšetření je fotodokumentace těchto nálezů [3].
Jako druhý krok následuje zpracování placenty pro histologické vyšetření, jehož účelem je výběr reprezentativních úseků placenty k zalití do parafínových bloků. Na našich pracovištích se placenta rutinně zpracovává rozsáhle: tři bloky z pupečníku, dva bloky stočených obalů a minimálně sedm bloků z vlastní placenty z různých míst se zastižením choriové plotny a bazální deciduy se spirálními arteriemi. V případě makroskopického nálezu patologických změn se v dalších blocích zpracovávají tato suspektní ložiska.
Po mikroskopickém vyšetření histologických preparátů a stanovení diagnóz, případně komplexnějšího závěru je biopsie uzavřena a zbytkový materiál je zlikvidován.
Makroskopické vyšetření je velmi důležité, protože mnoho významných patologických stavů placenty a jejich rozsah je možno stanovit pouze makroskopicky a často tyto léze nelze histologicky zpracovat, a pokud to lze, není možné histologicky zaznamenat jejich rozsah, což je údaj často podstatný. Z toho důvodu je na našich pracovištích zhotovována fotodokumentace makroskopického vzhledu placenty téměř vždy. Pokud dojde k přehlédnutí těchto makroskopických změn, a tedy patologických stavů placenty, nemusí být v histologických preparátech vůbec zastiženy (nebo není odvoditelný jejich rozsah), a v důsledku toho mohou být informace vedoucí ke správné diagnóze, velmi často zásadního charakteru pro vysvětlení závažných klinických událostí v graviditě spojených zejména se závažným poškozením plodu a jeho úmrtím, navždy ztraceny.
Vyšetření placenty nemusí patologické stavy v graviditě vysvětlit vždy, ale klíčovou a nezbytnou podmínkou maximální výtěžnosti vyšetření placenty je uvedení důležitých klinických údajů o graviditě gynekologem-porodníkem na žádance. Za základní údaje jsou považovány zejména: gestační stáří, choroby matky (preexistující nebo indukované graviditou), komplikace v graviditě (např. krvácení), jiná onemocnění matky nesouvisející s graviditou (např. užívání drog, traumata), způsob porodu a potratu (např. předčasný odtok plodové vody) a komplikace s nimi spojené, údaje o předchozích graviditách, údaje o intervencích klinika (aminocentéza apod.), případně i USG nálezy. Dále je třeba uvést údaje o plodu: jeho pohlaví a hmotnost (s určením intrauterinní růstové restrikce / konstitučně malý plod), poporodní adaptace plodu, jeho Apgar skóre, vývojové vady plodu, úmrtí plodu a okolnosti tohoto úmrtí [1, 2, 5]. Z uvedených údajů vyplynou pro patologa otázky, na které je třeba odpovědět a na jejichž základě cílevědomě modifikuje makroskopické vyšetření placenty i její histologické zpracování.
ZÁVĚR
Poskytování klinických údajů o graviditě, jejím průběhu a komplikacích je při vyšetření placenty pro patologa klíčové a nezbytné, protože z klinických údajů vyplývají otázky, na které musí patolog odpovědět. Hodnocení morfologických změn placenty musí patolog provádět v korelaci s těmito údaji, protože smysluplné závěry z něho vyplývající bez jejich znalosti nejsou možné. Kvalitní spolupráce mezi gynekologem-porodníkem a patologem při vyšetřování placenty vede ke kvalitním výsledkům, které mohou mnohé patologické stavy objasnit, což může vést i k odvrácení hrozících soudních sporů, nebo tyto výsledky mohou představovat obranu klinických lékařů při případných soudních řízeních. Kde nejsou nebo nejsou přesně formulovány otázky, tam nemůže být ani přesných a smysluplných odpovědí.
MUDr. Šárka Hadravská
Šiklův ústav patologie
FN a LF UK
E. Beneše 1128/13
305 99 Plzeň
Zdroje
1. Gordinj, SJ., Dahlstrom, JE., Khong,TY., et al. Histopathological examination of the placenta: key issues for pathologists and obstetricians. Pathology, 2008, 40, 2, p. 176–179.
2. Hargitai, B., Marton, T., Cox, PM. Examination of the human placenta. J Clin Pathol, 2004, 57, 8, p. 785–792.
3. Hornychová, H., Matějková, A., Kacerovský, M. Praktické poznámky k vyšetření placenty ve druhém a třetím trimestru gravidity. Ces Patol, 2015, 51, 2, s. 74–79.
4. Jaiman, S. Gross examination of the placenta and its importance in evaluation an unexplained intrauterine fetal demise. J Fetal Med, 2015, 2, 3, p. 113–120.
5. Kraus, FT., Redline RW., Gersell DJ., et al. Atlas of nontumor pathology. Placental pathology. 1. ed. Washington, DC: ARP and AFIP, 2004, 331 p.
6. Roberts, DJ. Placental pathology, a survival guide. Arch Pathol Lab Med, 2008, 132, 4, p. 641-651.
7. Spencer, K., Khong, TY. Conformity to guidelines for pathologic examination of the placenta. Rates of submission and listing of clinical indications. Arch Pathol Lab Med, 2003, 127, 2, p. 205–207.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2017 Číslo 3- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
-
Všechny články tohoto čísla
- Analýza případů monochoriálních dvojčat porozených v Ústavu pro péči o matku a dítě ve čtyřletém období (2012–2015)
- Vzácné formy feto-fetální transfuze v klinické praxi
- Komplikace vyplývající z neposkytnutí relevantních klinických údajů patologovi vyšetřujícímu placenty
- HELLP syndrom vyžadující plazmaferézu pro rozvoj multiorgánové dysfunkce s dominující encefalopatií, respirační a renální insuficiencí
- Dva roky metody medikamentózního ukončení gravidity ve Slezské nemocnici v Opavě, úspěšnost a poznatky
- Význam materského mikrobiómu v tehotnosti
- Ultrazvukový staging časných stadií karcinomu endometria, analýza vlastního souboru za období let 2012–2016
- Agresivní angiomyxom – kazuistika
- Novinky ve FIGO stagingu karcinomu ovaria, tuby a peritonea
- Hirsutismus
- Komplikace vaginálních tahuprostých páskových operací
-
První česko-slovenský diskusní den na téma reprodukce –zpráva ze sympozia
Bratislava 16. 2. 2017 -
Recenze knihy
The Psychological Context of Labour Pain
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Komplikace vaginálních tahuprostých páskových operací
- Novinky ve FIGO stagingu karcinomu ovaria, tuby a peritonea
- Hirsutismus
- Analýza případů monochoriálních dvojčat porozených v Ústavu pro péči o matku a dítě ve čtyřletém období (2012–2015)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



