-
Medical journals
- Career
Minimálně invazivní laparoskopická a roboticky asistovaná parciální resekce ledviny: stručná historie a přehled
Authors: E. S. Wisenbaugh; S. M. Cheney; G. L. Martin; B. Rocco; E. P. Castle
Authors‘ workplace: Mayo Clinic Arizona
Published in: Urol List 2011; 9(4): 17-21
Overview
Možnost roboticky asistované parciální resekce ledviny (RAPN) se před nedávnem objevila jako alternativa k samotné laparoskopii při minimálně invazivní nefron šetřící léčbě tumorů ledviny. Výhody této modality jsou stále hodnoceny v probíhajících studiích. Autor článku podává souhrn vývoje léčby těchto malých tumorů a hodnotí publikace, které se zabývají přímým srovnáním laparoskopického a roboticky asistovaného přístupu. Výsledky největších studií nasvědčují tomu, že robotický přístup může poskytovat benefit ve formě zkrácení doby teplé ischemie. Výhody tohoto přístupu s ohledem na ostatní měřené parametry jako např. délka operace, odhadovaná ztráta krve a pozitivní chirurgické okraje jsou hůře prokazatelné, ale pravděpodobně jsou u obou přístupů minimálně srovnatelné. Závěrem autor uvádí, že i navzdory tomu, že je nutné výhody robotického přístupu dále analyzovat, se výsledky jeví jako minimálně srovnatelné se samotnou laparoskopií. Mezi další podstatné výhody robotického přístupu patří snažší preparace složitější renální rezistence a zpřístupnění nefron šetřící operace všem urologům.
Klíčová slova:
roboticky asistovaná parciální resekce ledviny, laparoskopická parciální resekce ledviny, renální tumory T1, nefron šetřící operaceV uplynulých desetiletích došlo v souvislosti s narůstající incidencí renálních tumorů T1 k významným pokrokům v oblasti léčby malých tumorů ledviny [1]. Odhaduje se, že v roce 2009 bylo v USA diagnostikováno 57 000 nových případů karcinomu ledviny s odhadovanými náklady na léčbu 4,4 miliard dolarů [2,3]. Obrovské procento těchto tumorů je diagnostikováno náhodně v klinickém stadiu T1a a lze potenciálně léčit pomocí nefron šetřící operace.
Léčba karcinomu z renálních buněk pomocí radikální nefrektomie (RN) se masově rozšířila během 60. let minulého století, poté co tuto techniku popsal tým Robsona et al [4]. Od této doby se míra přežití neustále zvyšuje a dále se zvyšuje v polovině 80. let minulého století díky časnější detekci onemocnění pomocí CT a MRI [1].
Nakonec byla vyvinuta nefron šetřící technika, která je oproti radikální nefrektomii spojena s nižším rizikem chronického onemocnění ledviny [5,6] při zachování vynikajících onkologických výsledků (u tumorů menších než 7 cm) [7–10]. Novější studie rovněž podporují užívání nefron šetřící techniky, neboť radikální nefrektomie je spojena s vyšším rizikem kardiovaskulárních příhod a úmrtí [11,12]. Tento benefit se vztahuje rovněž na ty pacienty, u nichž nedojde k progresi onemocnění do fáze vyžadující dialýzu. V souladu s těmito výsledky doporučují současná AUA guidelines parciální resekci ledviny jako modalitu pro léčbu malých renálních tumorů [13].
Díky zavedení laparoskopie a oblibě minimálně invazivních technik v uplynulých dvou desetiletích se provádění laparoskopické parciální resekce ledviny (LPN) významně rozšířilo a v rukou zkušených operatérů dosahuje vynikajících výsledků. V rámci nefron šetřící operace může však být laparoskopická operace velmi náročná, což částečně prokazuje trend příklonu k RN místo PN zaznamenaný v současném průzkumu týkajícím se operace ledviny [14]. V rámci hodnocení výsledků kontroly karcinomu bylo prokázáno, že LPN dosahuje (ve srovnání s OPN) při léčbě tumorů T1 srovnatelné celkové doby přežití i doby přežití specifické pro karcinom po sedmi letech [15]. Ve velké multicentrické srovnávací studii (srovnávající výsledky laparoskopie s otevřeným přístupem) Gill et al [16] zjistili, že oba přístupy zabezpečují srovnatelné onkologické i funkční výsledky. LPN je spojena s menší krevní ztrátou a kratší dobou hospitalizace, zároveň však s delší dobou teplé ischemie a větším výskytem pooperačních komplikací.
Nejnovější technikou, která je urologům k dispozici, je roboticky asistovaná parciální resekce ledviny (RAPN). Některé studie ukazují, že v rámci operace karcinomu prostaty dosahuje roboticky asistovaná operace srovnatelných, nebo dokonce lepších funkčních výsledků než klasická radikální retropubická prostatektomie [17], užívání této techniky se celosvětově rozšiřuje i v rámci operace ledviny. Jako první popisují robotický přístup Gettman et al, kteří ve své studii prokazují jeho bezpečnost a účinnost [18]. Od této doby byla publikována celá řada studií zabývajících se přímým srovnáním laparoskopické a robotické parciální resekce ledviny. Na základě dosud publikované literatury se pokoušíme srovnat relativní výhody spojené s oběma technikami.
METODY
V databázi PubMed byly vyhledány studie (časově neomezené) zabývající se přímým srovnáním laparoskopické a robotické parciální resekce ledviny. V době našeho průzkumu tyto podmínky splňovalo celkem devět sudií [19–27]. Celkem 398 laparoskopických parciálních resekcí ledviny a 349 roboticky asistovaných parciálních resekcí ledviny bylo srovnáváno s ohledem na následující parametry: průměrná velikost tumoru, délka operace, odhadovaná ztráta krve (EBL), délka trvání teplé ischemie (WIT), délka hospitalizace (LOS), přechod k otevřené operaci, pozitivní chirurgické okraje a míra výskytu komplikací.
VÝSLEDKY
Přehled údajů ze všech devíti studií je uveden v tab. 1. Jedná se o vyčerpávající seznam všech publikací srovnávajících LPN a RAPN.
Table 1. Laparoskopická vs roboticky asistovaná parciální resekce ledviny. 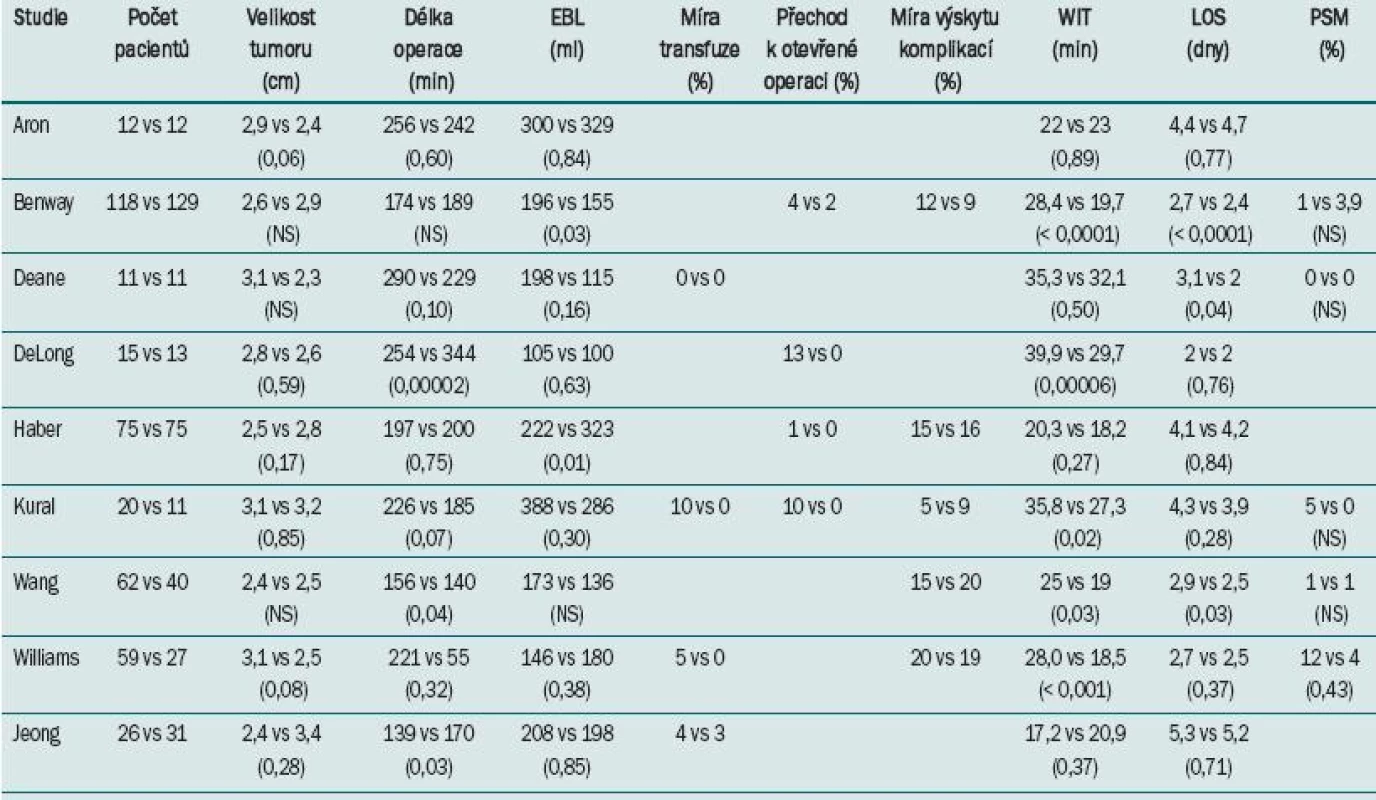
EBL = odhadovaná ztráta krve; WIT = délka trvání teplé ischemie; LOS = délka hospitalizace; PSM = pozitivní chirurgické okraje Velikost tumoru
Průměrná velikost tumoru ve všech studiích byla < 4 cm. Podle očekávání nebyl v žádné studii zaznamenán významný rozdíl ve velikosti tumorů léčených LPN vs RAPN.
Délka trvání operace
Vzhledem k tomu, že dřívější zkušenosti s robotickou a laparoskopickou operací nebyly mezi jednotlivými autory srovnávány, uvádí studie široké rozpětí délky trvání operace (139–289 min LPN vs 140–344 min RAPN). V šesti z celkem devíti studií nebyl zaznamenán žádný významný rozdíl. Dvě studie uvádí kratší délku trvání operace u LPN a jedna studie u RAPN.
Odhadovaná ztráta krve/nutnost transfuze
Statisticky významný rozdíl v EBL byl zaznamenán pouze ve dvou studiích, v jedné ve prospěch RAPN a ve druhé ve prospěch LPN (rozmezí: 146–387 ml LPN vs 115–329 ml RAPN). Mezi oběma skupinami nebyl prokázán žádný zjevný rozdíl v nutnosti transfuze 0–10 % LPN vs 0–5 % RAPN). Pouze dvě studie uvádí p-hodnotu pro míru transfuze, která ovšem neprokazuje žádný statistický rozdíl.
Míra výskytu komplikací
Pět z celkem devíti studií uvádí rozdílný výskyt komplikací. Mezi uváděné komplikace patří pooperační ileus, atriální fibrilace, DVT, urinom a nutnost arterioembolizace z důvodu krvácení. Mezi přístupy nebyl zaznamenán žádný jednoznačný rozdíl: Haber et al a Williams et al při užití Clavienova klasifikačního systému neprokázali statisticky signifikantní p-hodnoty (0,64 a 1,0 v tomto pořadí) [22,26].
Délka trvání teplé ischemie
Sedm z těchto devíti studií prokázalo kratší WIT při RAPN a v pěti z nich dosáhl tento výsledek statistické významnosti (rozmezí: 17–40 min LPN vs 18–32 min RAPN).
LOS
Tři z devíti studií prokázaly kratší dobu hospitalizace při RAPN. Tento rozdíl však nebyl klinicky signifikantní – pacienti po RAPN v největší studii byli propuštěni pouze o 0,3 dne dříve než pacienti po LPN (p-hodnota < 0,0001), což lze připisovat celé řadě faktorů.
Pozitivní okraje
Výskyt pozitivních okrajů uvádí pouze pět hodnocených studií, míra výskytu se významně nelišila (0–12 % LPN vs 0–4 % RAPN).
Řada z analyzovaných studií byla příliš malá na to, aby umožnila prokázat signifikantní rozdíl. Z tohoto důvodu jsme se více zaměřili na tři největší studie s cílem lépe objasnit rozdíly ve výsledcích mezi oběma přístupy.
V dosud největší publikované studii Benway et al srovnávají 118 po sobě jdoucích LPN a 129 po sobě jdoucích RAPN v různých institucích [20]. Demografické údaje a velikost tumoru byly v obou skupinách srovnatelné, významně se nelišily ani celková délka výkonu, narušení vývodného systému ani míra výskytu pozitivních okrajů. U pacientů podstupujících RAPN však byla zaznamenána významně menší ztráta krve (155 vs 196 ml, p = 0,03), kratší délka hospitalizace (2,4 vs 2,7 dnů; p < 0,0001) a kratší WIT (19,7 vs 28,4 min; p < 0,0001), tento rozdíl přetrval i při další analýze zohledňující komplikovanost tumoru.
Haber et al provedli druhou největší srovnávací studii zahrnující 150 pacientů, kteří byli léčeni jediným chirurgem [23]. Navzdory tomu, že tento lékař měl bohaté zkušenosti s LPN a pouze první zkušenost s RAPN, nezaznamenali autoři žádný významný rozdíl jak s ohledem na délku výkonu, WIT, délku hospitalizace, procentuální změnu v rychlosti glomerulární filtrace, výskyt nepříznivých příhod ani výskyt pozitivních chirurgických okrajů. Jediným statisticky významným rozdílem byla EBL při LPN (222 vs 323 ml; p = 0,01), což autoři připisují obtížím při koordinaci hemostázy u méně zkušených asistentů. Rozdíl přibližně 100 ml však nebyl klinicky významný. Nutnost transfuze byla srovnatelná (5,3 vs 4,0 %), ačkoli nebyla zaznamenána žádna p-hodnota.
Wang et al hodnotí 102 po sobě jdoucích výkonů jediného operatéra (62 LPN vs 40 RAPN) [26]. Míra transfuze byla příznivější v případě LPN (1,6 vs 5,0 %), další výsledky jako např. EBL a výskyt pozitivních okrajů se významně nelišily. Celková délka operace (140 vs 156 min; p = 0,04), délka trvání teplé ischemie (19 vs 25 min; p = 0,03) i délka hospitalizace (2,5 vs 2,9 dnů; p = 0,03) byly kratší v případě RAPN než LPN. Tyto výsledky mluví ve prospěch RAPN i v případě, že má operatér značné zkušenosti s laparoskopií před nácvikem RAPN.
DISKUZE
Využití robotického přístupu v rámci nefron šetřící operace je poměrně novým fenoménem, výhody této techniky jsou i nadále předmětem studia. Nejvýznamnějším benefitem robotického přístupu v našem přehledu je bezesporu kratší doba teplé ischemie. Tento benefit má ovšem nesmírný význam, neboť WIT představuje primární modifikovatelný rizikový faktor, který má vliv na funkci zbývající části ledviny [28]. Ve všech studiích (vyjma dvou) byl robotický přístup spojen s kratší WIT, tento výkon byl významně kratší v pěti z celkem devíti studií. Gill et al uvádí nejkratší WIT: 14 min při užití techniky bez použití svorek během LPN [17]. Délku trvání teplé ischemie pod 14 min je třeba teprve prokázat, délka WIT se však pravděpodobně bude zkracovat v souvislosti se zkušenostmi operatéra a novými technikami. Není zatím zřejmé, zda zkrácení WIT při robotickém přístupu ovlivňuje funkci ledviny z dlouhodobého hlediska. Je třeba provést další velké studie s hodnocením pooperační clearance kreatininu, jež umožní prokázat, jaká délka teplé ischemie vede ke změnám renální funkce.
Další z benefitů, který pravděpodobně poskytuje RAPN, je kratší délka hospitalizace: tři studie prokázaly statisticky významně kratší délku hospitalizace při RAPN výkonu. Tento malý nepoměr může být zapříčiněn rozdílným klinickým průběhem mezi oběma skupinami. Bude zajímavé sledovat, zda se rozdíl v LOS bude dále prohlubovat spolu s tím, jak si více operatérů osvojí techniku RAPN.
V pěti studiích byl zaznamenán výskyt pozitivních chirurgických okrajů, ve všech případech s nevýznamnou p-hodnotou. Při analýze tohoto materiálu jsme rovněž zaznamenali srovnatelnou míru výskytu komplikací. Bylo prokázáno, že radikální nefrektomie/parciální resekce ledviny dosahují srovnatelných onkologických výsledků, proto když uvážíme podobnou povahu obou výkonů, domníváme se, že RAPN bude dosahovat srovnatelných výsledků jako LPN. I v případě pozitivních chirurgických okrajů je však míra recidivy po LPN velmi nízká, stejný výsledek tedy opět očekáváme u RAPN [29].
Další potenciální výhodou RAPN je rychlejší učební křivka pro operatéry s menšími zkušenostmi s laparoskopickou technikou. Rogers et al zjistili, že parciální resekce ledviny není patřičně využívána, u většiny pacientů s malými tumory je nadále indikována radikální nefrektomie [28]. Tato skutečnost je pravděpodobně zapříčiněna tím, že velký objem tumorů ve stadiu T1 je léčen mimo centra se zkušenostmi s minimálně invazivními technikami.
Díky zvyšující se popularitě roboticky asistované radikální prostatektomie a krátké učební křivce RAPN [28] může robotická technologie umožnit rozšíření parciální resekce ledviny v urologické komunitě. Některé z potenciálních benefitů RAPN vs LPN byly ve zkoumaných komparativních studiích pravděpodobně potlačeny, neboť většina autorů má bohaté zkušenosti s laparoskopickým přístupem. Domníváme se, že zejména v centrech s menším objemem pacientů může robotický přístup podnítit přechod od otevřené k minimálně invazivní nefron šetřící operaci.
Robot nejenže usnadňuje minimálně invazivní preparaci méně zkušeným urologům, ale přináší potenciální výhodu i operatérům se značnými zkušenostmi s laparoskopickým přístupem. Na základě našich vlastních zkušeností umožňuje robotický přístup provedení parciální resekce ledviny i u hlouběji lokalizovaných a složitějších renálních tumorů, u nichž by byl nutný přechod k otevřené operaci, což je umožněno lepší preparací tumoru pomocí instrumentů disponujícími kloubním zahnutím a trojrozměrnou vizí a snazším uzavřením rozsáhlejších rekonstrukčních operací zasahujících do renálního hilu a vývodných cest.
Zásadní nevýhodou RAPN technologie může být její cena. V jediném dosud provedeném srovnání cenové výhodnosti technik uvádí Mir et al, že RAPN je mnohem dražší než otevřená operace i LPN, průměrné náklady jsou následující: 11 962 USD RAPN, 11 427 USD OPN a 10 311 USD LPN [30]. Většina finančních analýz je však velmi zjednodušená a zohledňuje pouze některé proměnné jako délku operace a hospitalizace. Zejména obtížné je hodnocení nepřímých nákladů. Amortizace, vyjednávání smlouvy a objem případů patří mezi celou řadu skrytých faktorů, které jsou zohledňovány jen výjimečně. Nejsme přesvědčeni o tom, že u RAPN byla prokázána vyšší finanční zátěž, touto problematikou je nutné se dále zabývat.
Smysluplnému a vyčerpávajícímu srovnání dostupných publikací a údajů brání řada překážek. Pouze jediná z analyzovaných studií měla prospektivní design, žádná ze studií nezahrnovala randomizaci. S přihlédnutím k této skutečnosti je pravděpodobné, že výběr pacientů do této studie může být zkreslený. Důkazem je studie DeLonga et al zahrnující 28 pacientů, kde ve skupině podstupující RAPN byl zaznamenán větší počet maligních tumorů (p = 0,01). Význam tohoto zjištění není dosud zcela jasný, ale poukazuje na nutnost srovnání obou technik v prospektivní, randomizované studii.
ZÁVĚR
Parciální resekce ledviny zůstává nadále nejužívanější technikou pro léčbu malých renálních tumorů. Robotický přístup si postupně získává oblibu lékařů provádějících minimálně invazivní techniky. Je třeba teprve prokázat, zda tento přístup zabezpečí srovnatelné dlouhodobé onkologické výsledky, míra výskytu pozitivních chirurgických okrajů je však srovnatelná s laparoskopickou operací. Hlavní výhoda robotického přístupu spočívá ve zkrácení doby teplé ischemie, snazší preparaci složitějších renálních tumorů a zpřístupnění nefron šetřící operace všem urologům. Dlouhodobé a funkční výsledky je třeba hodnotit v dalších studiích. Objektivní srovnání těchto dvou technik vyžaduje provedení prospektivní, randomizované studie kvalitního designu.
Eric S. Wisenbaugh, MD
Mayo Clinic Arizona
5777 East Mayo Boulevard
Phoenix, AZ 85054
United States of America
Wisenbaugh.eric@mayo.edu
Sources
1. Pantuck AJ, Amnon Z, Belldegrun AS. The Changing History of Renal Cell Carcinoma. J Urol 2001; 166(5): 1611–1623.
2. Jemal A, Siegel R, Ward E et al. Cancer Statistics, 2009. CA Cancer J Clin 2009; 59(4): 225–249.
3. Lang K, Danchenko N, Gondek K et al. The burden of illness associated with renal cell carcinoma in the United States. Urol Oncol 2007; 25(5): 368–375.
4. Robson CJ. Radical nephrectomy for renal cell carcinoma. J Urol 1963; 89 : 37–42.
5. Lau WK, Blute ML, Weaver AL et al. Matched comparison of radical nephrectomy vs. nephron-sparing surgery in patients with unilateral renal cell carcinoma and a contralateral kidney. Mayo Clin Proc 2000; 75(12): 1236–1242.
6. McKiernan J, Simmons R, Katz J et al. Natural history of chronic renal insufficiency after partial and radical nephrectomy. Urology 2002; 59(6): 816–820.
7. Herr HW. Partial nephrectomy for unilateral renal carcinoma and a normal contralateral kidney: 10-year followup. J Urol 1999; 161(1): 33–34.
8. Antonelli A, Cozzoli A, Nicolai M et al. Nephron-sparing surgery versus radical nephrectomy in the treatment of intracapsular renal cell carcinoma up to 7 cm. Eur Urol 2008; 53(4): 803–809.
9. Mitchell RE, Gilbert SM, Murphy AM et al. Partial nephrectomy and radical nephrectomy offer similar cancer outcomes in renal cortical tumors 4 cm or larger. Urology 2006; 67(2): 260–264.
10. Thompson RH, Siddiqui S, Lohse SM et al. Partial versus radical nephrectomy for 4 to 7 cm renal cortical tumors. J Urol 2009; 182(6): 2601–2606.
11. Huang WC, Elkin EB, Levey AS et al. Partial nephrectomy versus radical nephrectomy in patients with small renal tumors – is there a difference in mortality and cardiovascular outcomes? J Urol 2009; 181(1): 55–61.
12. Thompson RH, Boorjian SA, Lohse CM et al. Radical nephrectomy for pT1a renal masses may be associated with decreased overall survival compared with partial nephrectomy. J Urol 2008; 179(2): 468–471.
13. Campbell SC, Novick AC, Belldegrun A et al. Guideline for management of the clinical T1 renal mass. J Urol 2009; 182 : 1271–1279.
14. Abouassaly R, Alibhai SM, Tomlinson G et al. Unintended consequences of laparoscopic surgery on partial nephrectomy for kidney cancer. J Urol 2010; 183(2): 467–472.
15. Lane BR, Gill IS. 7-year oncological outcomes after laparoscopic and open partial nephrectomy. J Urol 2010; 183(2): 473–479.
16. Gill IS, Kavoussi LR, Lane BR et al. Comparison of 1,800 laparoscopic and open partial nephrectomies for single renal tumors. J Urol 2007; 178(1): 41–46.
17. Ficarra V, Novara G, Mottrie A et al. AUA Update series 2010.
18. Gettman MT, Blute ML, Chow GK et al. Robotic-assisted laparoscopic partial nephrectomy: technique and initial experience with DaVinci robotic system. Urology 2004; 64(5): 914–918.
19. Aron M, Koenig P, Kaouk JK et al. Robotic and laparoscopic partial nephrectomy: a matched-pair comparison from a high-volume centre. BJU Int 2008; 102(1): 86–92.
20. Benway BM, Bhayani SB, Rogers CG et al. Robot assisted partial nephrectomy versus laparoscopic partial nephrectomy for renal tumors: a multi-institutional analysis of perioperative outcomes. J Urol 2009; 182(3): 866–872.
21. Deane LA, Lee HJ, Box GN et al. Robotic versus standard laparoscopic partial/wedge nephrectomy: a comparison of intraoperative and perioperative results from a single institution. J Endourol 2008; 22(5): 947–952.
22. DeLong JM, Shapiro O, Moinzadeh A. Comparison of laparoscopic versus robotic assisted partial nephrectomy: one surgeon’s initial experience. Can J Urol 2010; 17(3): 5207–5212.
23. Haber GP, White WM, Crouzet SC et al. Robotic versus laparoscopic partial nephrectomy: single-surgeon matched cohort study of 150 patients. Urology 2010; 76(3): 754–758.
24. Kural AR, Atug F, Tufek I et al. Robot-assisted partial nephrectomy versus laparoscopic partial nephrectomy: comparison of outcomes. J Endourol 2009; 23(9): 1491–1497.
25. Jeong W, Park SY, Lorenzo EI et al. Laparoscopic partial nephrectomy versus robot-assisted laparoscopic partial nephrectomy. J Endourol 2009; 23(9): 1457–1460.
26. Wang AJ, Bhayani SB. Robotic partial nephrectomy versus laparoscopic partial nephrectomy for renal cell carcinoma: single-surgeon analysis of > 100 consecutive procedures. Urology 2009; 73(2): 306–310.
27. Williams SB, Kacker R, Alemozaffar M et al. Robotic partial nephrectomy versus laparoscopic partial nephrectomy: a single laparoscopic trained surgeon’s experience in the development of a robotic partial nephrectomy program. World J Urol 2011 [Epub ahead of print].
28. Rogers C, Sukumar S, Gill IS. Robotic partial nephrectomy: the real benefit. Curr Opin Urol 2011; 21(1): 60–64.
29. Desai PJ, Andrews PE, Ferrigni RG et al. Laparoscopic partial nephrectomy at the Mayo Clinic Arizona: follow-up surveillance of positive margin disease. Urology 2008; 71(2): 283–286.
30. Mir SA, Cadeddu JA, Sleeper JP et al. Cost comparison of robotic, laparoscopic, and open partial nephrectomy. J Endourol 2011; 25(3): 447–453.
Labels
Paediatric urologist Urology
Article was published inUrological Journal

2011 Issue 4-
All articles in this issue
- Diagnostické možnosti časného zjištění nádorů ledvin, role nádorových markerů při stanovení dalšího postupu
- Nefron šetřící operace bez zasvorkování renálního hilu
- Minimálně invazivní laparoskopická a roboticky asistovaná parciální resekce ledviny: stručná historie a přehled
- Laparoskopická a robotická heminefrektomie a ureteroureterostomie v rámci léčby zdvojeného vývodného systému horních cest močových
- Chirurgická léčba lokálně pokročilého karcinomu ledviny s nádorovým trombem v žilním řečišti T3b, T3c
- Co nabízí dnešní medicína, když selže diagnostika karcinomu ledviny ve stadiu lokalizovaném na orgán?
- Možnosti predikce karcinomu prostaty pomocí PCA3
- Možnosti klinické aplikace kombinované léčby benigní hyperplazie prostaty
- Indikace a výsledky ablace tumoru ledviny
- EAU Guidelines pro řešení močové inkontinence
-
EAU Guidelines pro diagnostiku a léčbu uroteliálního karcinomu horních cest močových
aktualizace 2011
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Možnosti predikce karcinomu prostaty pomocí PCA3
- Diagnostické možnosti časného zjištění nádorů ledvin, role nádorových markerů při stanovení dalšího postupu
- Chirurgická léčba lokálně pokročilého karcinomu ledviny s nádorovým trombem v žilním řečišti T3b, T3c
- Laparoskopická a robotická heminefrektomie a ureteroureterostomie v rámci léčby zdvojeného vývodného systému horních cest močových
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

