-
Medical journals
- Career
Hypospadie: optimální možnosti řešení
Authors: I. Novák
Authors‘ workplace: Urologická klinika LF UK a FN Hradec Králové
Published in: Urol List 2007; 5(1): 37-41
Overview
Hypospadie, rozštěp močové trubice na ventrální (spodní) straně, je nejčastější vrozenou vývojovou vadou močových cest. Prevalence je udávána od 5,2–8,2 případů na 1 000 narozených chlapců.
Podle uložení meatu se dělí na přední - 50 % (glandulární, koronární, subkoronární), střední - 20 % (penilní) a zadní - 30 % (penoskrotální, skrotální, perineální). Samostatnou kapitolu tvoří hypospadie s chordou.
Vada by měla být diagnostikována ihned po narození, do 3–6 měsíců, pak posouzena dětským urologem. Léčba je chirurgická. V poslední době je snaha operovat jednodobě od věku 6 měsíců do 2 let. Pro přední formy hypospadie se v poslední době doporučuje tubulizace uretry ve dvou vrstvách s hlubokou dorzální incizí ploténky (TIP). U střední a zadní hypospadie se k vytvoření chybějící uretry doporučuje využít živených laloků nebo volných štěpů technikou onlay. Při nekvalitní nebo chybějící ploténce lze využít techniky inlay-onlay, kterou navrhl Kočvara.
Pro dobré hodnocení výsledku plastiky jsou důležité jak výsledky funkční, tak kosmetické. Úspěšnost je možno hodnotit pouze na základě dlouhodobého sledování operovaných.Klíčová slova:
hypospadie, chorda, uretroplastika, lalok, štěpÚVOD
Hypospadie je nejčastěji se vyskytující vrozenou vývojovou vadou močových cest. Údaje o prevalenci se v různých zemích liší. Je udávána v rozmezí od 5,2–8,2 na 1 000 narozených chlapců.
Název je odvozen z řeckého hypo (pod) a spadon (rozštěp). Sám název napovídá, že jde o rozštěp močové trubice na ventrální (spodní) straně. Embryologicky není zcela přesný, nebo nejde o rozštěp, nýbrž o nevytvoření přední uretry v různé délce. U přední hypospadie se meatus nachází od různé výše na glandu až směrem proximálně pod koronárním sulkem. Předkožka obvykle není na ventrální straně vytvořena, glans je většinou plochý s různě hlubokou rýhou na ventrální straně (obr. 1).
Image 1. Obraz přední koronární hypospadie, ústí je v oblasti sulcus coronarius, předkožka ventrálně rozštěpena s nadbytkem na dorzu. 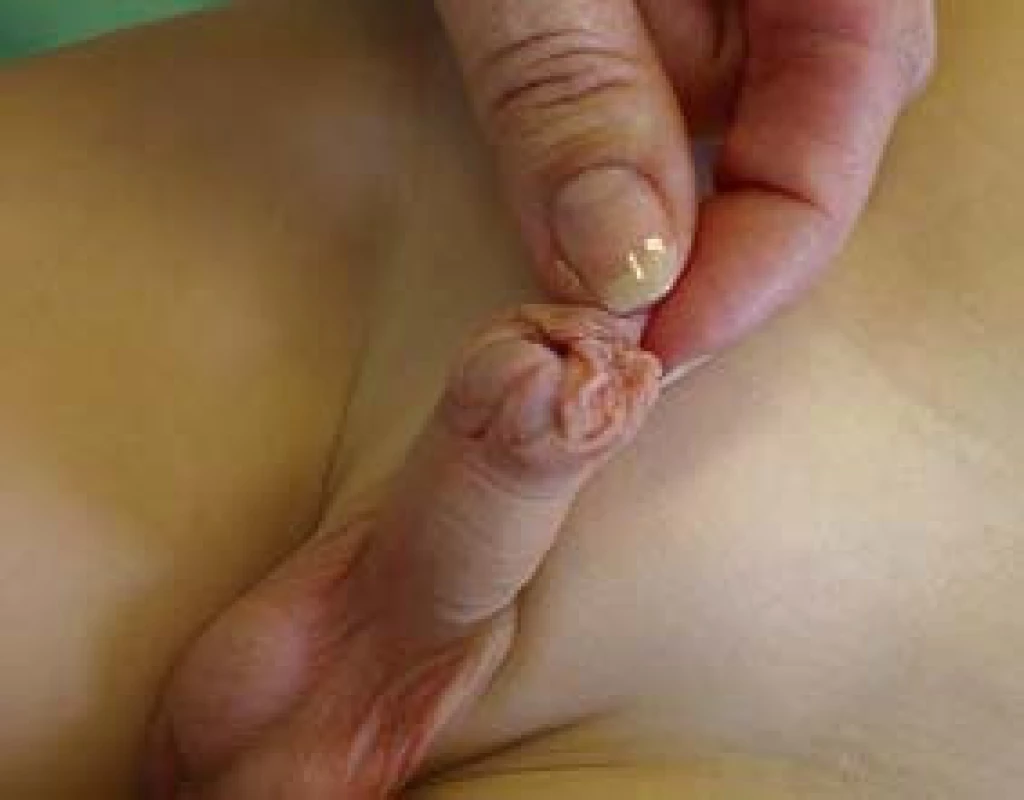
U střední hypospadie je hypospadické ústí v oblasti penilní uretry. U zadní hypospadie je meatus uložen v oblasti penoskrotální a je rozštěpený i šourek (obr. 2).
Image 2. Obraz penoskrotální hypospadie - ústí uloženo na rozštěpeném šourku. 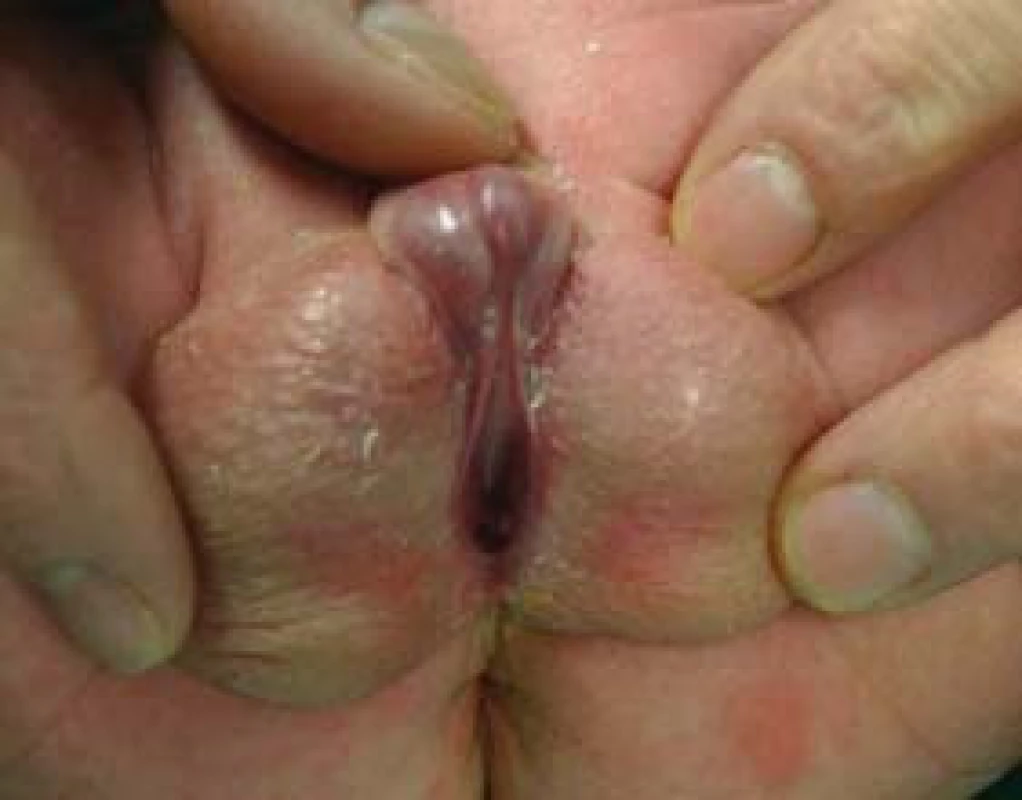
Výjimečně může být přítomna penoskrotální transpozice, kdy je penis uložen uvnitř šourku (obr. 3).
Image 3. Neúplná penoskrotální transpozice, nazývaná též šálové skrotum. Penis je uložen částečně uvnitř šourku. 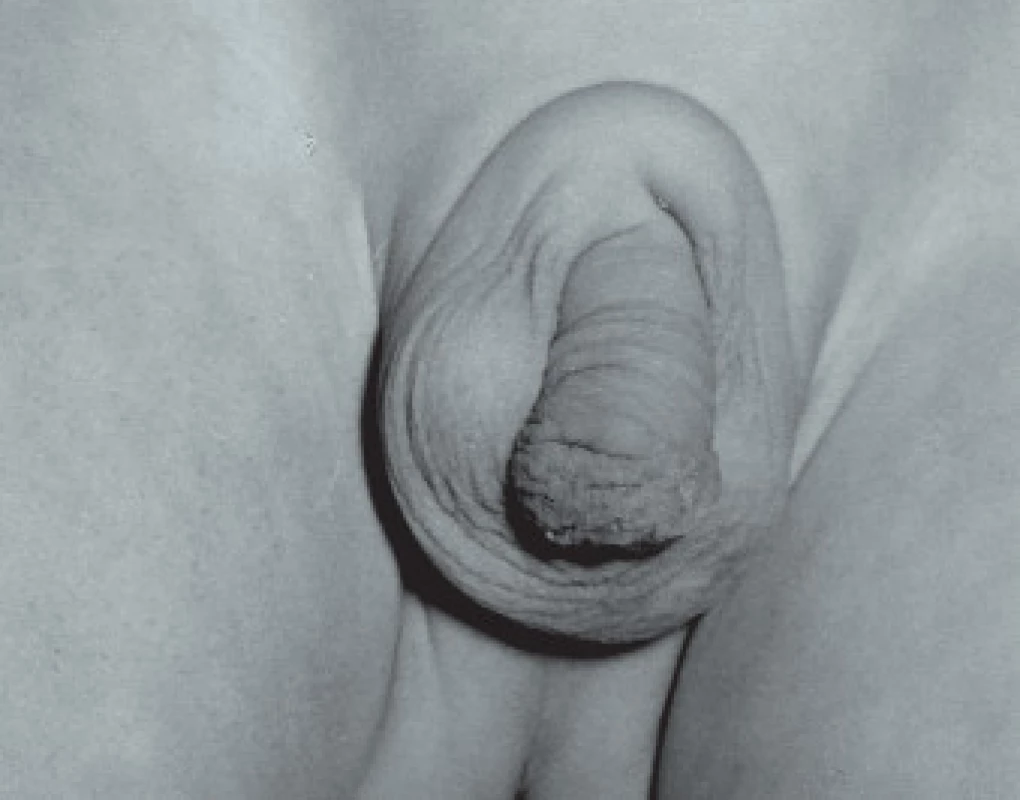
Asi v 15 % je přítomna torze penisu, častěji doleva.
Zvláštní jednotku tvoří hypospadie s chordou. V neztopořeném stavu může mít penis normální vzhled. Meatus je uložen normálně na glandu nebo je jen mírně posunut proximálně. Předkožka bývá obvykle rozštěpena, raphe penis se uchyluje od střední čáry. Může být přítomna torze penisu. Během erekce chorda nedovoluje napřímení penisu, dochází k ventrálnímu zakřivení různého stupně. Příčina chordy není dosud objasněna [20]. Fibróza tkání jako primární příčina chordy nebyla embryologickými studiemi a biopsií z uretrální ploténky, přilehlé spongiózy, Buckovy fascie a tuniky dartos potvrzena [20]. Rovněž není jasný podíl deficitu kožního a nepoměr kavernózních těles. U nejtěžšího stupně je penilní uretra nahrazena vazivově hypoplastickými zbytky spongiózního tělesa. Glans je přitažen směrem k rozštěpenému šourku, kde je umístěn meatus. Není možná ani částečná erekce. Mluvíme o hypospadii bez hypospadie nebo též o krátké uretře (obr. 4 A,B).
Image 4. Obraz hypospadia sine hypospadia, nebo též short uretra. A - klidová fáze, B - ztopoření s angulací penisu. 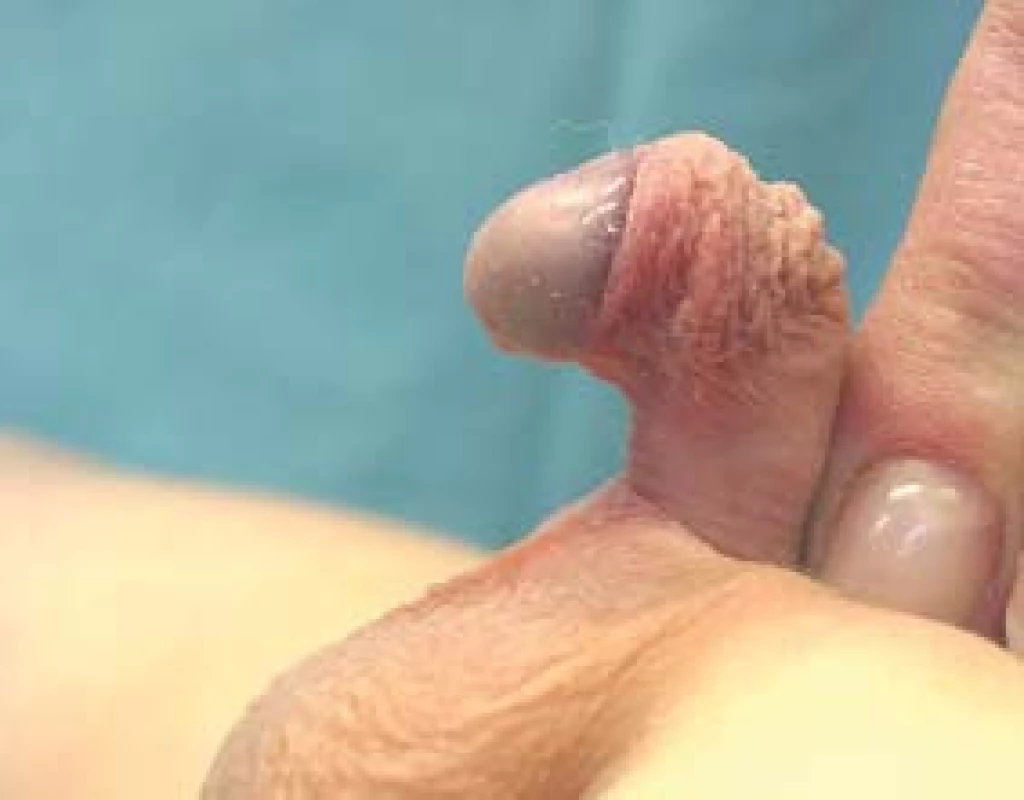
Zatímco nízké stupně hypospadie způsobují postiženému psychickou traumatizaci, u vyšších stupňů bývají poruchy mikce, ejakulace a u nejtěžší formy spojené s chordou je znemožněna imise zakřiveného penisu do pochvy během sexuálního styku. Pokud není chorda zavčas odstraněna, může být příčinou poruch vývoje a růstu penisu.
DIAGNOSTIKA
Diagnózu by měl hned po narození stanovit neonatolog. Do 3–6 měsíců by dítě mělo být vyšetřeno dětským urologem, který by měl rozhodnout, zda vada vyžaduje operační úpravu. U dětí bez rozštěpu předkožky nemusí být anomálie rozpoznána ihned po narození a diagnóza se většinou stanoví až po uvolnění předkožky. U vysokých stupňů spojených s nehmatným varletem je nutno vždy vyloučit intersex. Vždy před chirurgickou korekcí vady je u těchto závažných stavů nutné provést genetické, hormonální, endoskopické vyšetření a určit histopatologicky stav gonád. Na základě těchto vyšetření je určeno pohlaví dítěte, eventuálně doporučeno pohlaví, pod kterým by dítě mělo být vychováváno. O výsledcích je nutno informovat rodiče.
KLASIFIKACE
Z pohledu chirurga se jeví jako výhodné dělení podle uložení a charakteru meatu, jak je navrhl Ducket (tab) [2,7].
Table 1. Klasifikace hypospadie. 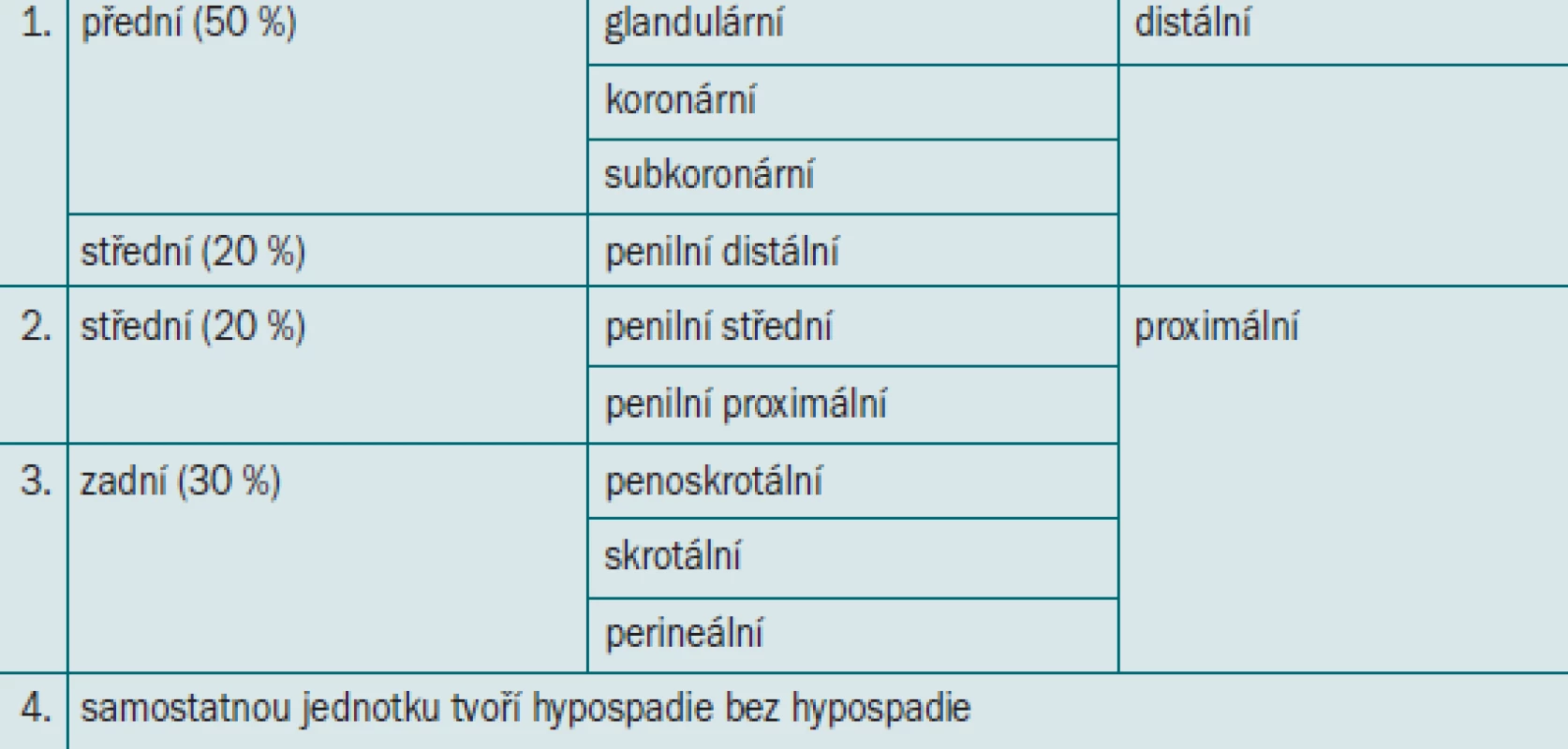
LÉČBA
Léčba hypospadie je pouze chirurgická. Cílem chirurgické úpravy hypospadie je vyrovnání zakřivení penisu, plastická rekonstrukce funkční neouretry a zajištění co nejpřirozenějšího vzhledu glandu a kožního krytu penisu po plastice.
V posledních více než 100 letech bylo navrženo mnoho metod k realizaci každého z výše uvedených kroků. Sporná zůstává otázka, který z používaných postupů při korigování této frekventní, anatomicky rozličné anomálie, je nejlepší. Každá z používaných technik má své zastánce i odpůrce. Chirurg řešící hypospadie by měl po technické stránce dokonale ovládat různé možnosti plastik, aby mohl výkon přizpůsobit typu hypospadie a věku dítěte.
Obecně udávaná věková hranice chirurgické úpravy hypospadie je v současné době od 6 měsíců do 2 let [11]. Operací v tomto věku předejdeme u dítěte psychickému traumatu ze zákroku. Při úpravě v pozdějším věku popisuje řada autorů psychické trauma, které se projevuje nižší sexuální aktivitou [3]. Výborná hojivost tkání, relativní nadbytek předkožky a sexuálně klidný terén penisu znamenají výhody operace v co nejnižším věku [11]. časnou operační úpravu vyžadují hypospadie s významnou stenózou zevního ústí močové trubice a hypospadie s chordou, kde je zakřivení penisu při erekci větší než 30 stupňů.
ČASNÉ OPERACE
Významně stenotické zevní ústí (tečkovitý vzhled) je příčinou subvezikální obstrukce (tenký proud moči, nutnost tlačení během mikce). Pokud zúžení není zavčasu odstraněno, může vést k závažným poruchám dolních cest močových (recidivujícím infekcím dolních cest močových, sekundární neuropatii močového měchýře, sekundárnímu vezikoureterálnímu refluxu aj). Proto je v případě jasně stenotického zevního ústí indikována časná chirurgická korekce - dorzální meatotomie. U distálních typů hypospadie může být jediným nutným operačním výkonem. Pokud je nutná další plastika, můžeme ji odložit.
Podobně je třeba zavčas korigovat zakřivení na podkladě chordy, které by mohlo způsobit poruchu normálního vývoje penisu [2]. Dosud nebyla uspokojivě rozřešena příčina vazivového pruhu - chordy. Fibróza tkání jako primární příčina nebyla potvrzena embryologickými studiemi a biopsií z uretrální ploténky, spongiózního tělesa, Buckovy fascie a tuniky dartos [20]. Zatím nebyl objasněn ani podíl deficitu kůže a nepoměru kavernózních těles na zakřivení. Tyto nejasnosti vedou k různým operačním technikám v postupech při odstraňování zakřivení. Lze sledovat vývoj od rozsáhlých excizí předpokládané fibrózní tkáně v počátcích chirurgické léčby hypospadií, k současným výkonům zachovávajícím celistvost uretrální ploténky (elevace uretrální ploténky s excizí fibrózní tkáně uložené pod ní podle Mollarda-Castagnola, nebo techniky využívající aplikace kavernózních těles na dorzu podle Nesbita (obr. 5) [20].
Image 5. Stav po provedené chordektomii, ústí při kořeni penisu, zachována uretrální ploténka v celém rozsahu. 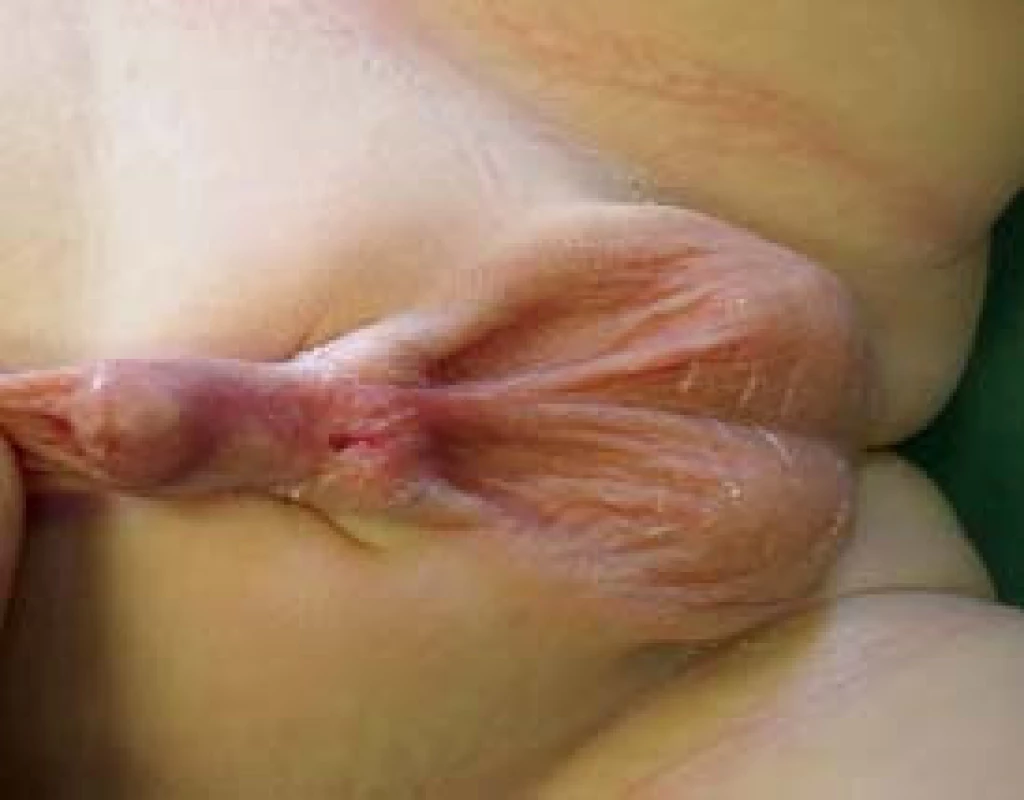
V roce 1974 byla popsána arteficiální erekce, kterou je možno se objektivně peroperačně přesvědčit o kvalitě uvolnění a napřímení kavernózních těles (obr. 6) [9].
Image 6. Peroperační arteficiální erekce. 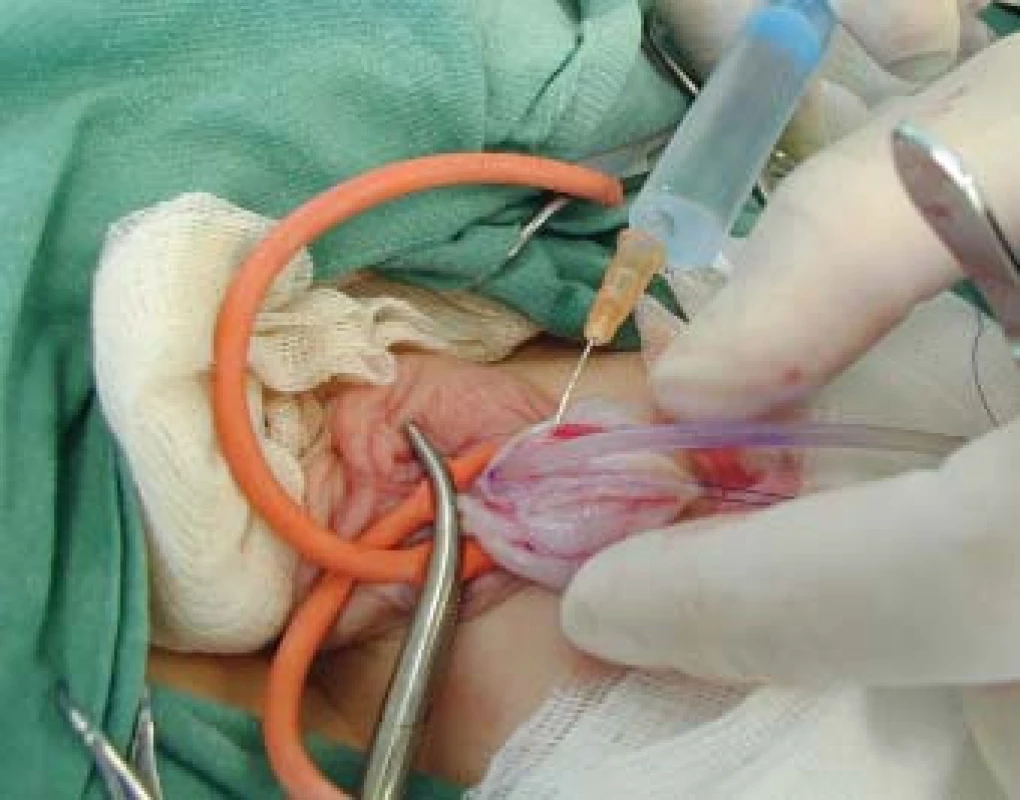
V případě, že se takto prokáže přetrvávání zakřivení způsobené asymetrií kavernózních těles, je nutno doplnit korekci ortoplastikou [16]. V současné době se dává přednost jednodobé operaci - odstranění zakřivení spojené s následnou substituční uretroplastikou [11]. Dvoudobé uretroplastiky mají však stále své místo při řešení závažných stavů hypospadie proximální nebo s chordou, zejména však po neúspěšných předchozích korekcích [18].
PLASTICKÉ OPERACE URETRY
V poslední době se hodně diskutuje indikace plastiky u distálních hypospadií do výše sulcus coronarius. Od roku 1981 byla široce používaná technicky nenáročná metoda meatal advancement and glanuloplasty incorporated - (MAGPI) v modifikaci podle Ducketa [5,7,21]. Je indikována u dobře pohyblivého meatu s kvalitním kožním krytem a s dobře vyvinutým spongiózním tělesem. Možnou komplikací tohoto postupu je striktura ústí nebo retrakce meatu proximálně [1]. Po přehodnocení dlouhodobých výsledků MAGPI se objevují názory o nepotřebnosti rekonstrukce tohoto typu hypospadie [10,20]. Důvodem je, že ne vždy lze očekávat dostatečný kosmetický efekt a také hraje roli možná nespokojenost operovaných (rodičů operovaného) s výsledkem korekční operace.
Pokud je v současnosti plánována distální hypospadie k uretroplastice, platí obdobná indikační kritéria jako u MAGPI - kvalitní kožní kryt, vyvinuté spongiózní těleso distální uretry a možnost využití široké kvalitní uretrální ploténky. Místo techniky MAGPI používané v 80. letech je dnes prioritně používána technika hluboké dorzální incize a tubulizace uretry ve 2 vrstvách (TIP), kterou navrhl Snodgrass v roce 1994 [19]. Využívá výhradně tkáně uretrální ploténky. Pro indikaci této plastiky mluví výborné kosmetické výsledky. Špatná indikace však vede ke strikturám a sekundárně k píštělím s nutností reoperace [1]. Snížení výskytu píštělí u této plastiky můžeme dosáhnout překrytím sutury neouretry sešitím rozštěpeného spongiózního tělesa a podkožní tkáně. Otázkou jsou dlouhodobé výsledky, které bude možno hodnotit po dosažení dospělosti operovaných chlapců [20].
Tam, kde není tento postup pro nepříznivé anatomické poměry uretrální ploténky indikován, je vhodné využít některou ze substitučních technik uretroplastiky. Jak již bylo zmíněno výše, rekonstrukční operace uretry využívají mnoho různých možností k nahrazení chybějící močové trubice. V zásadě je lze rozdělit podle použité tkáně na techniky využívající živených kožních laloků nebo plastiky pracující se štěpy kožními, z bukální nebo labiální sliznice, sliznice močového měchýře, eventuálně z jiných tkání. Pokud techniky využívají přiložení tkáně laloku či graftu na uretrální ploténku, mluvíme o technice onlay. Tuto techniku rozpracoval v 80. letech Ducket jr, podobně jako techniku využívající tubulizaci laloku či štěpu při krátkosti uretrální ploténky. Využití kůže dorza penisu technikou onlay živeného kožního laloku rozpracoval Perovič [6,12,17,20]. Kombinovaná technika, navržená koncem 90. let Kočvarou a Dvořáčkem, nazvaná onlay-inlay, řeší v případě krátké uretrální ploténky nutnost tubulizace laloku či štěpu, která má značný sklon ke strikturám (obr. 7) [13].
Image 7. Tubulizovaný živený lalok předkožky - sešitý na cévce. 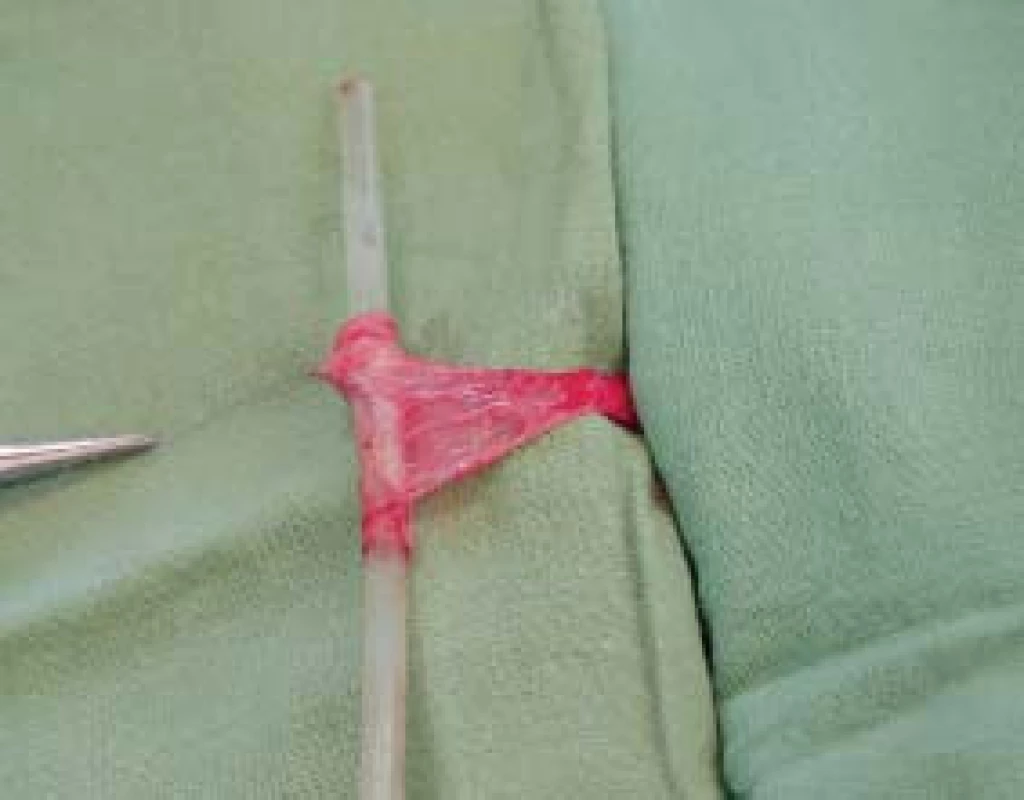
Starší, ale stále používaná plastika podle Mathieua, využívá vloženého živeného laloku ventrální kůže penisu. Tato plastika nemá tak přesvědčivé kosmetické výsledky. Nezabraňuje vzniku pooperační píštěle a nutnosti reoperace, ale striktury jsou méně časté [4].
Přestože některé práce zpochybnily rozdíly v četnosti komplikací (píštěl, striktura) plastik živenými laloky ve srovnání s použitím štěpů [20], dáváme dnes jednoznačně přednost živeným kožním lalokům a substituční technice onlay před tubulizací.
U dlouhých defektů, u nichž nevystačíme s živeným lalokem, je nutno kombinovat lalok se štěpem [7]. Na prvém místě je používán štěp z bukální či labiální sliznice [14]. Výjimečně je nutno k substituci odebrat lalok ze sliznice močového měchýře či užít epidermálního štěpu (odběr dermatomem bez vlasových folikulů + meshování) [2,7]. I zde, pokud je to možné, volíme našití metodou onlay před tubulizací.
PŘEDOPERAČNÍ A POOPERAČNÍ PÉČE
U stavů, u kterých lze předpokládat poruchu vaskularizace kožního krytu (reoperace), je výhodné před plánovanou operací lokálně aplikovat na kůži penisu testosteron ve formě masti [2,8]. Podle našich zkušeností androgen zlepší výživu kožního krytu penisu a tím i předpoklad úspěšného pooperačního hojení plastiky.
Operace u dětí a adolescentů probíhá vždy v celkové anestezii. Lze také kombinovat celkovou anestezii se svodnou epidurální. Je možno též zavést epidurální katétr pro aplikaci analgetik k tišení pooperačních bolestí. Preventivně lze doporučit podání antibiotik. Podle našich zkušeností zlepšují antibiotika hojení operovaných tkání. Zásadně se používá vstřebatelný šicí materiál. Výhodnější se zdají monofilamentní šicí materiály než pletené. Ty by měly být alespoň potažené, aby méně traumatizovaly sešívané tkáně. Založení derivace moče má důležitý význam z hlediska výsledku operace. Podle typu operace a zvyklostí pracoviště je moč derivována permanentní cévkou, epicystostomií, nebo jen uretrálním splintem při spontánní mikci [12,15]. Neméně důležité je přiložení kompresivního obvazu na penis po ukončení plastiky. Jde o prevenci tvorby pooperačního hematomu a reaktivního otoku [2]. Pooperační imobilizace je různá podle typu operace a zvyků pracoviště. Pohybuje se od dnů do 2 týdnů.
KOMPLIKACE
Z pohledu operujícího i operovaného jsou závažné ty komplikace, které vedou k nefunkčnosti penisu, nutnosti reoperace, nezanedbatelný je i kosmetický výsledek operace. Komplikace operační léčby hypospadie lze rozdělit na časné (krvácení, hematom, infekce, nekróza laloku nebo štěpu s odloučením) a pozdní (píštěl, striktura, dehiscence, perzistence chordy či recidiva zakřivení).
Po odstranění zakřivení penisu dochází při dlouhodobém sledování podle různých autorů k recidivě v rozmezí 0–40 %. Příčinou může být pooperační jizvení, nebo v manifestaci vrozené anomálie předního oddílu kavernózních těles v pubertě. Píštěle neouretry se objevují až v 34 %. Zpravidla se tvoří během několika měsíců po operaci, ojediněle se mohou objevit i po letech. Ve vyšším počtu jsou udávány píštěle při současné uretroplastice přesunutými laloky a plastické rekonstrukci předkožky. Striktury neouretry byly pozorovány v 9 % a dehiscence rány v 7 %. Při současné plastice předkožky se riziko dehiscence zvyšuje až na 10 %. Převládá názor, že k většímu počtu komplikací dochází u operací využívajících štěpů, avšak někteří autoři toto zpochybňují. Při použití tubulizovaného laloku stoupá počet komplikací až na 60 % [12,20].
Dospělí muži operovaní v dětství pro hypospadii hodnotili močení až v 86 % jako problémové. Podle objektivního uroflowmetrického vyšetření u většiny vyšetřených nepřesahuje maximální průtok hranici 95. percentilu. Operovaní ale neudávají subjektivní potíže. Tento fakt někteří autoři zdůvodňují nižší elasticitou a menší hladkostí vnitřku neouretry. Nepovažují tyto nálezy za průkaz striktury. Jiní toto naopak považují za průkaz zúžení neouretry i bez subjektivních mikčních potíží nemocného [20].
Jako komplikaci vedoucí mnohdy k reoperaci můžeme hodnotit nespokojenost s kosmetickým výsledkem operace. Udávané procento výskytu se liší podle autorů, uvádí se výskyt u 9–38 % dospělých mužů operovaných v dětství pro hypospadii. Většina spokojených má vyústění neouretry na glandu, menší spokojenost pozorujeme při koronárním vyústění uretry [20].
ZÁVĚR
Hypospadie je vrozená vývojová vada. Léčba je pouze chirurgická. Před jakýmkoliv operačním zákrokem je třeba podrobně poučit rodiče o zamýšlené operaci, o průběhu pooperačního období, nutnosti derivace moče a možných komplikacích výkonu. Výsledný stav po chirurgické úpravě by měl zajistit napřímení zakřiveného penisu, neobstrukční mikci se spojitým a dopředu směřující proudem, normální vzhled glandulárního meatu, jakož i kožní suturu odpovídající anatomickým poměrům nebo stavu po obřízce.
MUDr. Ivo Novák, Ph.D.
Urologická klinika LF UK a FN Hradec Králové
Sokolská 581, 500 05 Hradec Králové
e-mail: novak@fnkh.cz
Sources
1. Armenakas NA, McAninch JW. Management of fossa navicularis strictures. Urol Clin North Am 2002; 29 : 477-484.
2. Belman AB. Hypospadias and other urethral abnormalities. In: Kelalis P, King L,
Belman AB (eds). Clinical Pediatric Urology. 3. ed. Phiadelphia: WB Saunders 1992 : 619-663.
3. Berg R, Svensson J, Astrom G. Social and sexual adjustment of men operated for hypospadias during childhood: A controlled study. J Urol 1981; 125 : 313-317.
4. Dubois R, Pelizzo G, Nasser H et al. Urethral fistulas after surgical treatment of hypospadias. Apropos of a series of 74 cases. Prog Urol 1998; 8 : 1029-1034.
5. Ducket JW. MAGPI (Meatoplasty and Glanduloplasty). A procedure for subcoronal hypospadias. Urol Clin North Am 1981; 8 : 513-519.
6. Ducket JW. The island flap technique for hypospadias repair. Urol Clin North Am 1981; 8 : 503-511.
7. Ducket JW, Baskin LS. Hypospadias. In: Gillenwater J et al (eds). Adult and Pediatric Urology. 3. ed. Phiadelphia: Mosby 1996 : 2549-2589.
8. Gearhart JP, Jeffs RD. The use of parenteral testosterone therapy in genital reconstructive surgery. J Urol 1987; 138 : 1077-1078.
9. Gittes RF, McLauglin AP. Injection technique to induce penile erection. Urology 1974; 4 : 473-475.
10. Gonzáles R. Hypospadias repair in 2003. Abstracts of the Congess of the ESPU, Madrid, 12.-15. 3. 2003.
11. Kočvara R, Dvořáček J. Hypospadie uretry - nové trendy v léčbě. čs Pediatr 1995; 50 : 657-659.
12. Kočvara R, Dvořáček J. Chirurgická úprava hypospadie živeným lalokem onlay. Rozhl Chir 1995; 74 : 322-326.
13. Kočvara R, Dvořáček J. Inlay-onlayflap urethroplasty for hypospadias and urethral stricture repair. J Urol 1997; 158 : 2142-2145.
14. Kočvara R, Dvořáček J, Kříž J. Použití bukální sliznice v rekonstrukci uretry. čes Urol 1999; 3 : 18-21.
15. Mitchell ME, Kulb TB. Hypospadias repair without a bladder drainage catheter. J Urol 1986; 135 : 321-323.
16. Nesbit RM. Congenital curvature of the phallus: Report of three cases with description of corrective operation. J Urol 1965; 93 : 230-234.
17. Perovič S, Vukadinovič V. Onlay island flap urethroplasty for severe hypospadias: A variant of the technique. J Urol 1994; 151 : 711-714.
18. Retik AB, Bauer SB, Mandell J et al. Management of severe hypospadias with a 2-stage repair. J Urol 1994; 152 : 749-751.
19. Snodgrass W, Koyle M, Manzoni G et al. Tubularized incised plate hypospadias repair: Results of a multicenter experience. J Urol 1996; 156 : 839-841.
20. Snodgrass WT, Mitchell ME. Dlouhodobé sledování pacientů po chirurgické úpravě hypospadie. AUA Update Series - české vydání. Praha: MMN 2003 : 8.
21. Tichý S, Vobořilová V. Naše zkušenosti s MAGPI metodou při úpravě distální hypospadie. Rozhl Chir 1987; 66 : 775-778.
Labels
Paediatric urologist Urology
Article was published inUrological Journal

2007 Issue 1-
All articles in this issue
- Vezikoureterální reflux
- Poruchy sexuální diferenciace
- Obstrukční uropatie dětského věku
- Hypospadie: optimální možnosti řešení
- Problematika urolitiázy u dětského pacienta: přinesla moderní doba nové možnosti?
- Kryptorchizmus: kdy načasovat a jakou léčbu provést?
- Varikokéla: kdy načasovat a jakou léčbu provést?
- Fimóza v dětském věku
- Dysfunkce dolních močových cest u dětí
- Enuresis nocturna
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Hypospadie: optimální možnosti řešení
- Varikokéla: kdy načasovat a jakou léčbu provést?
- Poruchy sexuální diferenciace
- Obstrukční uropatie dětského věku
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


