-
Medical journals
- Career
Faktory ovplyvňujúce krvné straty po osteosyntéze trochanterických zlomenín
Authors: Stanislava Imrichová; Radoslav Morochovič; Miroslav Kitka; Rastislav Burda
Authors‘ workplace: Department of Traumatology, Faculty of Medicine, University of P. J. Šafárik and L. Pasteur University Hospital in Košice ; Klinika úrazovej chirurgie LF UPJŠ a UNLP Košice, Slovenská republika
Published in: Úraz chir. 23., 2015, č.2
Overview
Úvod:
Použitie zatvorenej podtlakovej drenáže po operácii zlomenín proximálneho femuru zostáva stále nejednotné. Dôvodom na jeho použitie je zníženie objemu pooperačného ranového hematómu, na druhej strane zvyšuje morbiditu vo forme zvýšeného rizika infekcie. Odôvodnené použitie drenáže by bolo v prípadoch zvýšeného rizika tvorby pooperačného hematómu.Cieľ:
Zistenie objemu pooperačne drenovanej krvi do Redonovej drenáže v skupine starších pacientov, ktorí utrpeli trochanterickú zlomeninu, a ktorá bola stabilizovaná dynamickou sklznou skrutkou (DHS). Ďalším cieľom bolo zistiť objem drenovanej tekutiny v podskupinách pacientov s vybranými rizikovými faktormi.Metóda:
Prospektívna observačná štúdia vykonaná u 202 pacientov vo veku 65 a viac rokov operovaných v období 2008-2012 DHS dlahou pre trochanterickú zlomeninu stehnovej kosti, u ktorých bol sledovaný objem drenovanej krvi do uzavretej podtlakovej drenáže (Redonova drenáž) v čase 48 hodín po operácii. Za rizikové faktory boli považované: predoperačné užívanie antiagregancií a/alebo antikoagulancií, index telesnej hmotnosti (BMI), perioperačné riziko morbidity a mortality hodnotené podľa klasifikácie American Society of Anesthesiologists classification (ASA), typ zlomeniny, druh anestézie, typ operatéra a veľkosť použitého implantátu. Na štatistické spracovanie výsledkov bol použitý Studentov t – test a pri nenormálnom rozložení hodnôt Mann-Whitney test.Výsledky:
Priemerný objem drenovanej krvi bol 130,7 ml (SD 94,7). Signifikantne vyššie straty do drenáže boli zaznamenané v skupine pacientov operovaných začínajúcimi chirurgami oproti skupine pacientov operovaných skúsenými chirurgami (158,1 vs 123,3 ml, p = 0,02) a pri použití dlhšej DHS dlahy (štvor alebo päťdierková) oproti trojdierkovej dlahe (148,0 vs 102,7 ml, p <0,01). Užívanie antikoagulancií a antiagregancií, ASA skóre, hodnota BMI, typ použitej anestézie ani typ zlomeniny neovplyvňovali objem drenovanej krvi.Záver:
Rizikovými faktormi pre vznik väčšej pooperačnej krvnej straty sú stabilizácie zlomenín dlhšou (štvor alebo päťdierkovou) DHS dlahou a operácie začínajúcich chirurgov.Kľúčové slová:
Trochanterické zlomeniny, dynamická sklzná skrutka, pooperačné krvné straty, pooperačná podtlaková drenáž.Úvod
Rutinné použitie zatvorenej podtlakovej drenáže po operácii zlomenín proximálneho femuru zostáva stále nejednotné. K propagovaným výhodám použitia pooperačnej podtlakovej drenáže patrí redukcia pooperačného hematómu v rane, s čím súvisí zmenšenie pravdepodobnosti vzniku porúch hojenia s možnosťou sledovania pooperačných krvných strát [4]. Jednoznačné kritéria pre použitie pooperačnej drenáže nie sú definované a v mnohých prípadoch o jej aplikácii rozhodujú skôr zvyklosti chirurgia alebo pracoviska. Odôvodnené použitie drenáže by bolo v prípadoch zvýšeného rizika tvorby pooperačného hematómu. Pri zlomeninách proximálneho femuru možno očakávať zvýšenú tvorbu pooperačného ranového hematómu u pacientov s predoperačnou antiagregačnou liečbou a u pacientov s dlhším trvaním operačného výkonu [7]. Podľa niektorých štúdií za rizikové faktory zvýšeného perioperačného krvácania možno považovať aj typ anestézie, skúsenosť operatéra a užívanie antikoagulačnej liečby [5, 14, 18].
Cieľom tejto práce bolo zistiť objem drenovanej tekutiny v skupine starších pacientov, ktorí utrpeli trochanterickú zlomeninu a táto bola stabilizovaná dynamickou sklznou skrutkou (DHS). Ďalším cieľom bolo zistiť a vyhodnotiť objem drenovanej tekutiny v podskupinách pacientov s vybranými rizikovými faktormi.
Metódy
Do prospektívnej observačnej štúdie boli zaradení starší pacienti (vek ≥ 65 rokov) s diagnostikovanou trochanterickou zlomeninou (AO 31A1-3) stehnovej kosti operovanou dynamickou sklznou skrutkou (DHS) na Klinike úrazovej chirurgie LF a UNLP Košice v rokoch 2008-2012 sledovaní autormi. Pacienti boli operovaní podľa zavedenej klinickej praxe. Operácia bola vykonaná v antibiotickej profylaxii v celkovej alebo spinálnej anestézii. Prevencia tromboembolickej choroby bola vykonávaná podávaním nízkomolekulárneho heparínu subkutánne v preventívnej dávke podľa hmotnosti od prijatia do nemocnice [19]. Na pooperačnú drenáž bol použitý podtlakový Redonov drén hrúbky 12 Charriére umiestnený pod svalovú fasciu a ponechaný po operácii 48 hodín. Objem drenovanej tekutiny bol považovaný za objem pooperačného ranového krvácania. Pacienti s predúrazovou antikoagulačnou liečbou (antagonisti vitamínu K) boli operovaní po úprave hemokoagulačných parametrov s normalizáciou INR (International Normalised Ratio). Pacienti s antiagregačnou terapiou boli operovaní po vynechaní tejto liečby bez špeciálnej prípravy a odloženia operácie. U pacientov bol zaznamenaný typ zlomeniny podľa hodnotený podľa Association for Osteosynthesis/Orthopaedic Trauma Association (AO/OTA) klasifikácie [15], perioperačné riziko morbidity a mortality hodnotené podľa klasifikácie Americkej spoločnosti anesteziológov (American Society of Anestesiologists classification, ASA), index telesnej hmotnosti (Body Mass Index, BMI), typ použitej anestézie, predúrazové užívanie antiagregancií a antikoagulancií, typ operatéra a dĺžka DHS dlahy. Za kratší implantát sa považovala trojdierková DHS dlaha a za dlhší štvordierková a päťdierková DHS dlaha. Trochanterické zlomeniny boli rozdelené na stabilné: 31-A1 a nestabilné: 31-A2 a 31-A3 [2]. Hranica BMI 22 kg/m2 bola považovaná za hranicu, pod ktorou vypočítaný BMI pacienta bol považovaný za nízky pre danú vekovú kategóriu [23]. Pre účel tejto práce boli pacienti pri hodnotení ASA rozdelení do 2 skupín: 1. skupina s ASA 1, 2 a 2. skupina s ASA 3, 4, 5. Chirurgovia boli rozdelení do 2 skupín na základe skúseností a počtu vykonaných operácií zlomenín proximálneho femuru: A skupina: začínajúci lekár bez špecializácie, oboznamujúci sa s operačnou technikou a B skupina: skúsený lekár s praxou v operačnej technike zlomenín proximálneho femuru.
Štatistika
Priemer sledovaného parametra bol daný číselne s uvedenou štandardnou odchýlkou (SD). Na porovnanie priemerov sledovaných parametrov bol použitý Studentov t –test a v prípade nenormálneho rozloženia hodnôt bol použitý Mann-Whitney test. Výpočty boli vykonané programom SigmaPlot 11.0 pre Windows. Za štatisticky významné boli považované hodnoty vypočítanej pravdepodobnosti p<0,05.
Výsledky
Sledovaný súbor 202 pacientov tvorilo 153 žien (vekový priemer 81,3 rokov, SD 6,5) a 49 mužov (vekový priemer 79,0 rokov, SD 7,7). Celkový priemerný objem drenovanej krvi do Redonovej drenáže bol 130,7 ml (SD 94,7). V sledovanom súbore bolo 77 pacientov operovaných trojdierkovou DHS dlahou (priemerná strata 102,7 ml, SD 84,5). Dlhšími DHS dlahami bolo stabilizovaných 125 pacientov (priemerná strata 148,0 ml, SD 96,7), z toho 94 pacientov štvordierkovou DHS dlahou (priemerná strata 150,5 ml, SD 98,2) a 31 pacientov päťdierkovou DHS dlahou (priemerná strata 140,7 ml, SD 93,3). Štatisticky bol zaznamenaný rozdiel v stratách medzi trojdierkovými dlahami a dlhšími dlahami (102,7 (84,5) vs 148,0 (96,7), p<0,01). Rozdiel v objeme drenovanej tekutiny medzi štvordierkovou a päťdierkovou dlahou nebol zaznamenaný (p=0,53). V skupine stabilných zlomenín (60 pacientov) bol priemerný drenovaný objem 107,2 ml (SD 76,2) a v skupine nestabilných zlomenín (142 pacientov) 140,7 ml (SD 100,0). V skupine nestabilných zlomenín bola zaznamenaná štatisticky vyššia (p=0,02) strata do Redonovej drenáže ako v skupine stabilných zlomenín (graf 2). Pri porovnaní strát medzi definovanými skupinami operatérov bola zaznamenaná štatisticky vyššia strata (p=0,02) v skupine A (začínajúci) (43 pacientov, priemer 158,1 ml, SD 99,7) oproti skupine B (skúsení) (159 pacientov, priemer 123,3 ml, SD 92,2). Keďže dĺžka použitej DHS dlahy mala výrazný vplyv na objem drenovanej tekutiny (tab.1), na presnejšie porovnanie vplyvu typu zlomeniny a typu operatéra na objem boli porovnané podskupiny pacientov, ktoré boli operované trojdierkovou DHS dlahou. Pri porovnaní strát medzi podskupinou stabilných (n=35, priemer 87,3 ml, SD 54,1) a nestabilných trochanterických zlomenín (n=42, priemer 115,5 ml, SD 102,1) stabilizovaných 3-dierkovou DHS dlahou už štatistická významnosť zistená nebola (p=0,63) (graf 3). Štatistický významný rozdiel (p=0,03) sa potvrdil pri porovnaní podskupiny: začínajúci lekár a použitie 3-dierkovej DHS dlahy (n=10, priemer 162,5 ml, SD 122,1) a podskupiny: skúsený lekár a použitie 3-dierkovej DHS dlahy (n=67, priemer 93,7 ml SD 74,6). Rozdiel medzi podskupinou pacientov operovaných s oboma nami zistenými rizikovými faktormi (začínajúci lekár a dlhšia DHS dlaha, n=33) a podskupinou pacientov bez rizikových faktorov (skúsený lekár a kratšia DHS dlaha, n=34) dosiahol 63,1 ml (156,8 ml (SD 94,1) vs 93,7 ml (SD 74,6), p<0,01) (graf 1). Pri porovnaní skupín pacientov rozdelených podľa zvyšných kritérií nebol zistený významný rozdiel drenovaných objemov medzi skupinami (tab.1).
Table 1. Priemerné krvné straty do drenáže pri sledovaných rizikových faktoroch 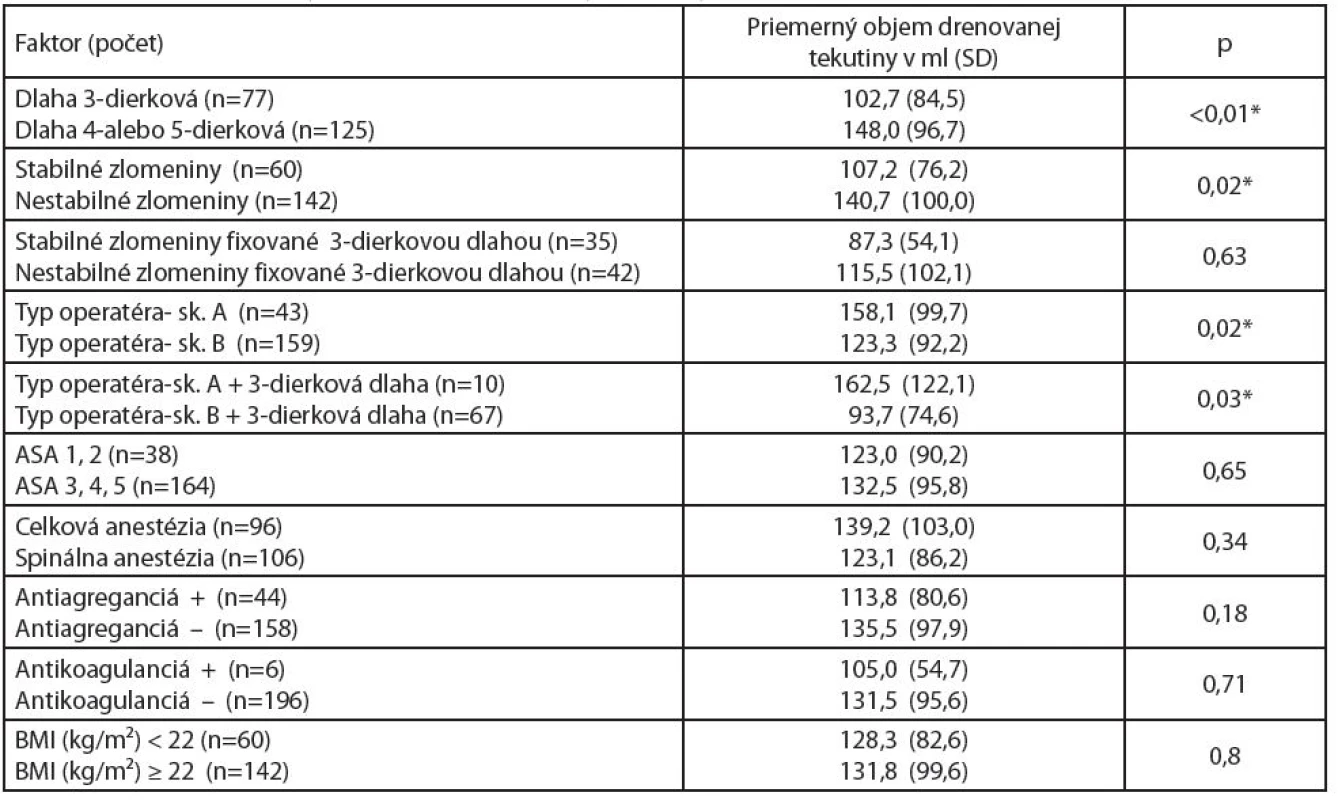
Skupina A - začínajúci chirurgovia, skupina B - skúsení chirurgovia (* štatisticky významné na hladine p<0,05) Graph 1. Krabicový graf zobrazujúci porovnanie krvných strát do Redonovej drenáže podskupiny pacientov bez rizikových faktorov (operácia skúseným chirurgom za použitia 3-dierkovej DHS dlahy) a podskupiny pacientov s rizikovými faktormi (operácia začínajúcim chirurgom za použitia 4-alebo 5-dierkovej DHS dlahy), rozdiel medzi podskupinami štatisticky významný p<0,01 
Graph 2. Krabicový graf zobrazujúci pooperačné krvné straty pri stabilných a nestabilných trochanterických zlomeninách, rozdiel medzi skupinami štatisticky významný p=0,02 
Graph 3. Krabicový graf porovnávajúci pooperačné krvné straty pri stabilných a nestabilných trochanterických zlomeninách stabilizovaných 3-dierkovou DHS dlahou, rozdiel medzi podskupinami bez štatistickej významnosti p=0,63 
Diskusia
Otázka rutinného použitia podtlakovej Redonovej drenáže po operácii v oblasti proximálneho femuru ostáva stále otvorená ako pri použití po stabilizáciách zlomenín proximálneho femuru tak aj po artroplastikách bedrového kĺbu [1, 3, 8, 16, 20]. V našom súbore bol priemerný objem odvedenej krvi 130,7 ml, čo je porovnateľný objem ako v iných publikovaných prácach (150 ml, 146 ml) [4, 22]. Naše výsledky ukazovali štatisticky významne vyššie straty do drenáže po operácii nestabilných trochanterických zlomenín, pri operáciách vykonávaných začínajúcim lekárom a pri použití dlhšej DHS dlahy (tab. 1). Keďže nestabilné zlomeniny boli častejšie stabilizované dlhšími DHS dlahami, vplyv typu zlomeniny na objem krvných strát bol testovaný na podskupine pacientov, ktorí boli operovaní iba krátkymi DHS dlahami. Po eliminácii vplyvu dĺžky dlahy prestali byť nestabilné trochanterické zlomeniny faktorom, ktorý by významne zvyšoval objem pooperačných krvných strát. Pri rovnakom testovaní vplyvu typu chirurga na pooperačné krvné straty sa potvrdilo, že u začínajúcich chirurgov je možné očakávať vyššie krvné straty. Tieto vyššie straty boli pravdepodobne zapríčinené dlhšou incíziou a extenzívnejšou preparáciou mäkkých tkanív počas osteosyntézy v porovnaní so skúsenejšími chirurgami. Rozdiel v drenovanom objeme medzi skupinou začínajúcich a skúsených chirurgov bol 35 ml a tento rozdiel bol štatisticky významný. Tieto výsledky sú v kontraste s výsledkami publikovanými Rose a kol. (2013), ktorý sledoval celkové krvné straty meraním zmeny koncentrácie hemoglobínu. Pri porovnaní pacientov operovaných rôzne skúsenými chirurgami nezaznamenal výrazný rozdiel v koncentrácii hemoglobínu pred a po operácii [18]. Dôvodom rozdielnych výsledkov môže byť iný spôsob merania, ktorý bol v našom prípade priamy a sledoval iba pooperačné straty na rozdiel od nepriameho merania v práci Rose a kol., ktorý meral celkové peroperačné aj pooperačné krvné straty [18].
Pre vyšší vek je charakteristické zhoršenie fyziologických rezerv človeka so zníženou schopnosťou udržať homeostázu [21]. Okrem chronických ochorení sa častejšie vyskytuje malnutrícia a hypoproteinémia [10, 13]. Prítomnosť malnutrície a nízky BMI zvyšuje riziko komplikácií u chirurgických pacientov [9]. V našom súbore pacientov neboli zaznamenané vyššie straty do drenáže pri nízkom BMI ani pri zhoršenom celkovom stave hodnotenom vyšším ASA skóre.
Predchádzajúce práce opakovane zaznamenávajú, že typ anestézie má signifikantný vplyv na intra a peroperačné krvné straty [11, 14]. Vysvetlením tohto javu je vyššia pravdepodobnosť stabilného nižšieho systémového krvného tlaku počas a včasne po operácii počas regionálnej anestézie oproti celkovej anestézii [12]. Tieto závery ale nie sú rovnaké u všetkých autorov. Rashid a kol. [17] vo svojej práci nezaznamenal rozdiel v peroperačných krvných stratách medzi pacientmi operovanými v celkovej a regionálnej anestézii, ktorých trochanterická zlomenina bola stabilizovaná DHS dlahou. Podobne v našom súbore pacientov neboli zaznamenané signifikantne nižšie pooperačné straty do drenáže v podskupine pacientov, ktorí boli operovaní v spinálnej anestézii [17].
Pacienti užívajúci antikoagulanciá boli operovaní po úprave hemokoagulačných parametrov (INR). Predoperačná úprava INR vysvetľuje zistený nevýznamný rozdiel krvných strát medzi podskupinou pacientov predoperačne užívajúcich a neužívajúcich antikoagulanciá.
Pri predoperačnom užívaní antiagregancií pretrváva ich efekt na zrážanie krvi ešte 10 dní po ukončení liečby [6]. Keďže pacienti v našom súbore boli operovaní bez ohľadu na užívanie antiagregancií, očakávané boli vyššie krvné straty v podskupine pacientov užívajúcich antiagreganciá. Tento predpoklad sa nepotvrdil, straty v oboch podskupinách boli nevýznamne rozdielne. Tieto výsledky korelujú s výsledkami prác iných autorov [5, 24].
Prezentované výsledky ukazujú, že skupinu s vyšším rizikom vzniku objemnejšieho subfasciálneho hematómu predstavujú pacienti operovaní menej skúseným chirurgom pri použití dlhšej DHS dlahy. Priemerný rozdiel v objeme medzi skupinou pacientov s oboma rizikovými faktormi (dlhšia dlaha + operácia začínajúcim chirurgom) a skupinou bez týchto rizikových faktorov dosiahol 63 ml. Hoci kritický objem subfasciálnej tekutiny potrebný na vznik ranových komplikácií nie je známy, v prípade operácie pacienta s vyšším rizikom pooperačného krvácania, sa použitie podtlakovej pooperačnej drenáže javí ako odôvodnené a pre pooperačný priebeh bezpečnejšie.
Limitáciou štúdie je nízky počet pacientov v niektorých podskupinách a pomerne vysoký rozptyl priemerov. Na zovšeobecnenie záverov by bolo vhodné zvýšenie počtu pacientov v jednotlivých rizikových podskupinách.
Záver
Vyššie pooperačné straty do podtlakovej drenáže po osteosyntézach proximálneho femuru je možné očakávať v prípade stabilizácie zlomenín dlhším implantátom a pri operáciách začínajúcich chirurgov. Žiadne ďalšie nami sledované rizikové faktory nemali vplyv na pooperačné krvné straty.
Poďakovanie patrí Ing. Michalovi Tkáčovi, PhD. za pomoc pri štatistickom vyhodnotení výsledkov.
Zoznam skratiek
AO/OTA Association for Osteosynthesis/ Orthopaedic Trauma Association
ASA American Society of Anesthesiologists classification
BMI Body Mass Index
DHS Dynamic Hip Screw
INR International Normalised Ratio
MUDr. Stanislava Imrichová
pingicek@centrum.sk
Sources
1. ACUS, RW, 3RD, CLARK, JM., GRADISAR, IA, JR. et al. The use of postoperative suction drainage in total hip arthroplasty. Orthopedics. 1992, 15, 1325–1328.
2. BARTONÍČEK, J., DOUŠA, P., SKÁLA-ROSENBAUM, J. et al. Trochanterické zlomeniny - Souborný referát. Úraz chir. 2002, 10, 13-24.
3. CLIFTON, R., HALEEM, S., MCKEE, A., PARKER et al. Closed suction surgical wound drainage after hip fracture surgery: a systematic review and meta-analysis of randomised controlled trials. Int Orthop. 2008, 32, 723-727.
4. COBB, J. P. Why use drains? J Bone Joint Surg Br. 1990, 72, 993-995.
5. COLLINGE, CA., KELLY, KC., LITTLE, B. et al. The effects of clopidogrel (Plavix) and other oral anticoagulants on early hip fracture surgery. J Orthop Trauma. 2012, 26, 568-573.
6. CHASSOT, PG., DELABAYS, A., SPAHN, DR. Perioperative use of anti-platelet drugs. Best Pract Res Clin Anaesthesiol. 2007, 21, 241–256.
7. CHECHIK, O., THEIN, R., FICHMAN, G. et al. The effect of clopidogrel and aspirin on blood loss in hip fracture surgery. Injury. 2011, 42, 1277–1282.
8. KUMAR, S., PENEMATSA, S., PAREKH, S. Are drains required following a routine primary total joint arthroplasty? Int Orthop. 2007, 31, 593–596.
9. LEANDRO-MERHI, V. A., DE AQUINO, J. L. Determinants of malnutri-tion and post-operative complications in hospitalized surgical patients. J Health Popul Nutr. 2014, 32, 400–410.
10. MATHUS-VLIEGEN, E. M. Old age, malnutrition, and pressure sores: an ill-fated alliance. J Gerontol A Biol Sci Med Sci. 2004, 59, 355–360.
11. MAURER, SG., CHEN, AL., HIEBERT, R. et al. Comparison of outcomes of using spinal versus general anesthesia in total hip arthroplasty. Am J Orthop (Belle Mead NJ). 2007, 36, E101–106.
12. MODIG, J. Regional anaesthesia and blood loss. Acta Anaesthesiol Scand Suppl. 1988, 89, 44–48.
13. MORLEY, JE. Anorexia and weight loss in older persons. J Gerontol A Biol Sci Med Sci. 2003, 58, 131–137.
14. OPPERER, M., DANNINGER, T., STUNDNER, O. et al. Perioperative outcomes and type of anesthesia in hip surgical patients: An evidence based review. World J Orthop. 2014, 5, 336–343.
15. ORTHOPAEDIC TRAUMA ASSOCIATION COMMITEE FOR CODING AND CLASSIFICATION. Fracture and dislocation compendium. J Orthop Trauma. 1996, 10 Suppl 1, v-ix, 1–154.
16. PARKER, MJ., LIVINGSTONE, V., CLIFTON, R. et al. Closed suction surgical wound drainage after orthopaedic surgery. Cochrane Database Syst Rev. 2007, 3, CD001825.
17. RASHID, RH., SHAH, AA., SHAKOOR, A. et al. Hip fracture surgery: does type of anesthesia matter? Biomed Res Int. 2013, 25, 23–56.
18. ROSE, B., SINDALI, K., SOUEID, H. et al. The effect of the grade of surgeon on blood loss in fractured neck-of-femur surgery. Eur J Orthop Surg Traumatol. 2013, 23, 449–456.
19. ŠTVRTINOVÁ, V. et al. Venózny tromboembolizmus, prevencia, diagnostika, liečba. 2. vyd. Bratislava: Herba, 2009, 240 s. ISBN 978-80-89171-63-7.
20. TJEENK, RM., PEETERS, MP., VAN DEN ENDE, E. et al. Wound drainage versus non-drainage for proximal femoral fractures. A prospective randomised study. Injury. 2005, 36, 100–104.
21. TOPINKOVA, E. Aging, disability and frailty. Ann Nutr Metab. 2008, 52 Suppl 1, 6–11.
22. VARLEY, GW., MILNER, SA. Wound drains in proximal femoral fracture surgery: a randomized prospective trial of 177 patients. J R Coll Surg Edinb. 1995, 40, 416–418.
23. VOLKERT, D., BERNER, YN., BERRY, E. et al. Guidelines on Enteral Nutri-tion: Geriatrics. Clin Nutr. 2006, 25, 330–360.
24. WORDSWORTH, DR., HALSEY, T., GRIFFITHS, R. et al. Clopidogrel has no effect on mortality from hip fracture. Injury. 2013, 44, 743–746.
Labels
Surgery Traumatology Trauma surgery
Article was published inTrauma Surgery

2015 Issue 2
Most read in this issue- Ošetření zlomenin hlavice radia endoprotézou
- Hřebování patní kosti C-NAIL
- Poranění ruky cizími látkami vpravenými pod vysokým tlakem
- Faktory ovplyvňujúce krvné straty po osteosyntéze trochanterických zlomenín
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

