-
Medical journals
- Career
Respirační komplikace u pacientů po poškození míchy a jejich řešení na spinální jednotce FN Motol
Authors: J. Kříž; Z. Hlinková
Authors‘ workplace: Spinální jednotka při Klinice RHB a TVL 2. LF UK a FN v Motole, Praha přednosta prof. PaedDr. P. Kolář, Ph. D., primář MUDr. J. Kříž, Ph. D.
Published in: Rehabil. fyz. Lék., 21, 2014, No. 1, pp. 16-20.
Category: Original Papers
Overview
Poranění míchy vede často k ovlivnění funkce respiračního systému. S vyšší úrovní míšní léze se zhoršuje mechanika dýchání a mohou se objevit respirační komplikace. Kromě respirační insuficience je to především porucha expektorace, riziko aspirace, atelektáza a bronchopneumonie. Klinicky může být patrná snížená compliance hrudní stěny, paradoxní dýchání, ale také hypersekrece bronchů. Pacienti s krční míšní lézí mají často přechodně zavedenou tracheostomickou kanylu. Důležité je správné načasování dekanylace. V prevenci a při řešení respiračních komplikací má zásadní význam využití pasivních a aktivních technik respirační fyzioterapie.
Klíčová slova:
poranění míchy, poruchy dýchání, tracheostomie, respirační fyzioterapieÚVOD
Po poranění míchy se rozvíjí různě závažná porucha motorických, senzitivních a autonomních funkcí. V jejím důsledku dochází k ovlivnění prakticky všech fyziologických dějů v organismu, včetně dýchání. Míra postižení respiračních funkcí závisí na neurologické úrovni míšní léze a jejím rozsahu. S nižším počtem aktivních inspiračních a expiračních svalů se snižují dechové parametry. Respiračními komplikacemi jsou nejvíce ohroženi pacienti s krční a horní hrudní kompletní míšní lézí (8). Oslabené dýchání vede především k poruchám expektorace s rizikem atelektázy a bronchopneumonie, ale může se projevit i respirační insuficiencí. Na vyšší frekvenci komplikací se mohou také podílet přidružená poranění hrudníku, ale i věk nebo předúrazové respirační poruchy.
PATOFYZIOLOGIE DÝCHÁNÍ PŘI POŠKOZENÍ MÍCHY
Pacienti s vysokou krční míšní lézí (nad úroveň C4) mají porušenou funkci všech dýchacích svalů, včetně bránice (tab. 1). Výsledkem je neschopnost spontánní ventilace s potřebou ventilační podpory. V některých případech je inervovaná pouze část bránice a pacienti jsou schopni spontánně ventilovat po určitou dobu. Po vyčerpání svalové aktivity bránice je však třeba opět zajistit ventilační podporu. Standardně je připojení ventilátoru a hygiena dýchacích cest prováděna přes tracheostomickou kanylu.
Table 1. Porucha inervace dýchacích svalů podle výšky poranění. 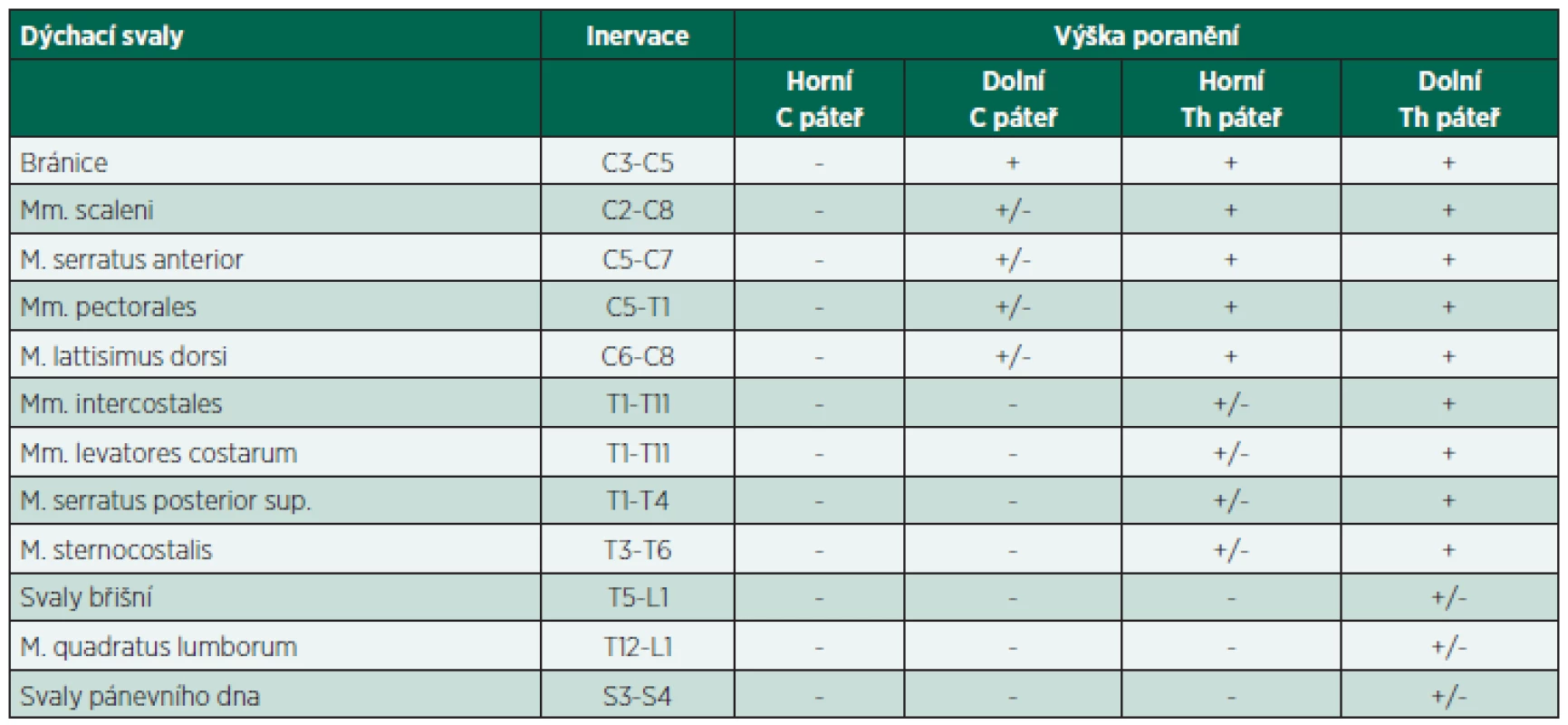
Legenda: inervace – míšní segmenty, ze kterých je sval inervován; - = porušená inervace svalu; +/- = částečná inervace svalu; + = neporušená inervace svalu Pacienti s dolní krční a horní hrudní míšní lézí ventilují převážně pomocí bránice, protože funkce většiny ostatních dýchacích svalů je porušena. Při klidovém dýchání dominuje snížená schopnost nádechu s následným snížením inspiračního objemu. Na něm se podílí i nízký stav bránice vzhledem k nízkému nitrobřišnímu tlaku vlivem ochrnutí břišních svalů. Můžeme pozorovat tzv. paradoxní dýchání. Při nádechu dochází vlivem osamocené aktivity bránice k jejímu posunu kaudálně s následným vyklenutím ochablé břišní stěny tlakem břišních orgánů. Zároveň negativní nitrohrudní tlak způsobuje při ochrnutí mezižeberních svalů vtažení hrudní stěny (1). Paralýza interkostálních svalů rovněž snižuje mobilitu hrudníku se sníženou compliancí. Potíže mohou způsobit i změny polohy. Vleže dochází tlakem břišních orgánů k vyššímu klidovému postavení bránice než vsedě či vestoje, kdy je vlivem gravitace tažena distálně. Supinační pozice tak dovoluje větší rozvinutí bránice (5). U pacientů s poškozením krční nebo hrudní míchy se v poúrazovém období rozvíjí spasticita projevující se na končetinách i trupu. Spasticita svalů trupu negativně ovlivňuje compliance hrudníku a jeho schopnost dechových exkurzí a může tak snižovat dechový objem (3).
Dechové pohyby a proudění vzduchu za normálních okolností slouží i k tomu, že se hlen tvořený v plicích posunuje dýchacími cestami proximálním směrem. K uvolnění hlenu ze stěn dýchacích cest a k jeho následnému transportu dýchacími cestami přispívá také přirozený, běžný pohyb člověka, otřesy a vibrace spojené s chůzí. Ochrnutí výdechových svalů spolu s poruchou mobility hrudní stěny a nedostatečným inspiračním objemem vede k poruše schopnosti efektivního kašle. S lézí krční míchy je spojeno i poškození sympatických nervů s následnou převahou parasympatiku, která v respiračním systému způsobuje zvýšenou produkci hlenu a hyperreaktivitu bronchů. To vše dohromady znesnadňuje bronchiální hygienu s rizikem rozvoje atelektáz a bronchopneumonie (12).
U pacientů s poraněním krční páteře a míchy byla opakovaně prokázána porucha relaxace horního jícnového svěrače (10). Příčina není stále zcela objasněna. Svěrač se nachází v úrovni C5/6, kde bývá nejčastější poranění obratlů, může se tedy jednat o přímé zranění. Na dysfunkci se může také podílet stabilizace krční páteře z předního přístupu nebo zavedená tracheostomická kanyla. Protože je odpovídající relaxace horního jícnového svěrače zásadní pro odstranění sekretu a koordinaci polykání, jeho porucha je pravděpodobným mechanismem aspirace (9). Důsledkem je významně zvýšené riziko rozvoje aspirační pneumonie.
Postižení dechových svalů u pacientů s lézí krční a horní hrudní míchy ovlivňuje negativně také základní prostředek lidské komunikace, řeč. Zvládnutí dostatečné síly a rychlosti proudu vzduchu procházejícího skrz hlasovou štěrbinu tak, aby bylo možné ho dále modulovat, je v akutní a subakutní fázi náročné pro většinu pacientů. Subjektivně popisují řeč jako náročnou, objektivně si lze všimnout usilovných nádechů v průběhu řeči, nádechy se při řeči objevují ve větší frekvenci. Pokud má pacient zavedenou tracheostomickou kanylu, neprochází vzduch přes hlasovou štěrbinu a pacient ztrácí schopnost mluvit. Částečným řešením je speciální kanyla umožňující tvorbu hlasu, pacient však musí tolerovat její uzavření a mít dostatečnou výdechovou sílu.
Při lézi hrudní míchy je pacient schopen klidového dýchání bez obtíží, mohou se však objevovat obtíže při hygieně dýchacích cest. Porucha aktivní funkce odpovídajících etáží mezižeberních svalů a břišního lisu mění dechový stereotyp a omezuje prudký výdech potřebný pro kašel. Mechaniku dýchání ovlivňují i léze v bederní oblasti a léze kaudy, se kterými může být spojena porucha funkce břišních svalů (m. obliquus internus abdominis, m. transversus abdominis, m. quadratus lumborum) a svalů pánevního dna. Pacientům zpravidla nezpůsobují dechové obtíže, porušená funkce pánevního dna se může projevovat při kašli a kýchání.
Na poruše stereotypu dýchání se také mohou podílet fraktury žeber, kontuze plic, hemothorax nebo pneumothorax. Často mohou zhoršit dechové parametry i operační zákroky na hrudní páteři.
KLINICKÉ VYŠETŘENÍ
Při příjmu pacienta s míšním poraněním na spinální jednotku (SJ) je v rámci klinického vyšetření provedeno zhodnocení neurologického stavu podle Mezinárodních standardů neurologické klasifikace míšního poranění (ISNCSCI) (6) a SCIM vyšetření funkční nezávislosti (4). Fyzioterapeut provádí kineziologický rozbor.
U každého pacienta je také třeba vyšetřit respirační funkce. Zaměřujeme se na oslabené dýchání, pohyby bránice, mobilitu a pružnost hrudní stěny, přítomnost paradoxního dýchání, míru zahlenění, schopnost expektorace. Při vyšetření aktivity bránice můžeme pozorovat tzv. Littenův příznak. Jedná se o vlnivý pohyb v axilární čáře v mezižeberních prostorech mezi 7. a 10. žebrem během pomalého plynulého hlubokého nádechu a výdechu. Tento pohyb odráží normální funkci bránice (14). Při hodnocení dechového vzoru je vhodné vyšetřit pacienta v poloze vleže i vsedě, kde se vzor může měnit následkem gravitace. Rovněž se může měnit při různých aktivitách, jako je řeč nebo cvičení. Všímáme si též zapojení akcesorních svalů, jako jsou m. sternocleidomastoideus a mm. scaleni, jejichž aktivita může znamenat nedostatečnou funkci bránice.
Součástí je laboratorní vyšetření a rentgenový snímek srdce a plic. U pacientů s poruchou respiračních funkcí probíhá monitorace základních kardiorespiračních ukazatelů. V roce 2011 jsme získali grant IGA na hodnocení respiračních ukazatelů u pacientů s míšní lézí, díky kterému standardizujeme vyšetření plicních funkcí u pacientů s krční a horní hrudní míšní lézí. Jedná se o soubor metod funkčního vyšetření plic prováděný v určitých časových intervalech od vzniku léze. Cílem je definovat parametry odhalující časné dysfunkce respiračního systému a předpovídající vznik závažných komplikací.
TERAPEUTICKÉ INTERVENCE
Vzhledem k tomu, že SJ v Motole není vybavena ventilátory, jsou pacienti s míšní lézí nad čtvrtým krčním obratlem, kteří jsou závislí na ventilační podpoře, hospitalizováni na ARO nebo na oddělení OCHRIP (DIP). Při iniciální respirační insuficienci mají zavedenou tracheostomickou kanylu, přes kterou probíhá umělá plicní ventilace a zároveň toileta dýchacích cest. V této fázi hraje významnou úlohu respirační fyzioterapie. Jejím úkolem je zlepšit mechaniku dýchání natolik, aby bylo možné pacienta od umělé plicní ventilace trvale odpojit. Pokud dojde k obnově funkce bránice a k hraniční dechové dostatečnosti, je možné pacienta přeložit na SJ.
Pacienti s poraněním dolní krční páteře mají často hraniční ventilační parametry, proto je u nich alespoň zpočátku sledována saturace tkání kyslíkem pomocí pulzního oxymetru. Při poklesu saturace pod 85 % zahajujeme oxygenoterapii brýlemi nebo maskou. Bezodkladně po přijetí pacienta na SJ je také zahájena intenzivní dechová rehabilitace. V prvních dnech hospitalizace na SJ může přechodně dojít ke zhoršení ventilačních parametrů, protože větší mobilizace pacienta během překladu a následné hospitalizace spolu s aktivní rehabilitací vede k uvolnění bronchiálního sekretu z dolních plicních polí a k jeho posunu proximálně.
Velká část těchto pacientů má v akutním stadiu zavedenou tracheostomickou (TS) kanylu. Většinou se jedná o počáteční potřebu ventilační podpory s následnou přetrvávající poruchou expektorace. Vzhledem k výše zmíněné možnosti přechodného zhoršení respiračních funkcí je s výhodou ponechání tracheostomické kanyly pro překlad na SJ.
Při dýchání přes TS kanylu je vyřazena zvlhčovací funkce horních cest dýchacích (HCD), proto je třeba zajistit jejich pravidelné zvlhčování nebulizátorem s inhalačními mukolytiky. Další důležitou součástí péče je pravidelné odsávání bronchiálního sekretu sterilními katétry. Iritace trachey během odsávání bronchiálního sekretu může stimulovat vago-vagální reflex s rozvojem těžké bradykardie (11). V některých případech může dojít i k srdeční zástavě, proto je třeba u pacientů monitorovat kardiorespirační funkce. Pravidelné výměny TS kanyly se provádějí obvykle každých sedm dní.
V terapii tracheostomovaného pacienta hraje opět významnou roli respirační fyzioterapie, jejíž prioritou je zlepšení dechových funkcí. Na jedné straně je to zvýšení dechového objemu k zajištění dostatečné saturace tkání, na straně druhé posílení výdechu a výdechové rychlosti k obnovení schopnosti samostatně odkašlat. Při zavedené TS kanyle pomůže respirační fyzioterapie snížit četnost odsávání a minimalizovat nepříjemné vjemy spojené s odsáváním tím, že vhodně zvolenou cílenou terapií umožní lepší posun hlenu dýchacími cestami z plic proximálně a usnadní tak jeho odsátí. Pokud se klinický stav zlepší natolik, že pacient má dostatečnou svalovou sílu k expektoraci, je možné tracheostomickou kanylu odstranit. Vzhledem k porušenému mechanismu kašle pro neschopnost uzavření epiglottis při zavedené TS kanyle, je obtížné nastavit správné načasování jejího odstranění. Důležitá je úzká spolupráce lékaře a fyzioterapeuta. Před odstraněním kanyly je třeba provést endoskopické vyšetření HCD ORL lékařem k vyloučení stenózy trachey nad zavedenou kanylou. U některých pacientů je třeba z důvodů přetrvávající závažné poruchy expektorace nebo stenózy trachey TS kanylu ponechat. Jejich blízcí jsou poučeni o způsobu výměny kanyly a odsávání bronchiálního sekretu s použitím pomůcek, které jsou předepsány ORL lékařem.
Pacienti s krční a hrudní míšní lézí bez zavedené TS kanyly zvládají klidové dýchání, ale mohou mít hraniční poruchu expektorace. Při narušení mechanismu kašle se tento stává neefektivní nebo částečně efektivní. V takovém případě není možné vykašlat všechen hlen, dochází k jeho stagnaci a pacient je ohrožen vznikem závažných komplikací, a to při jakékoli infekci dýchacích cest (5). Přítomnost nadbytečného hlenu zároveň způsobuje přetrvávající dráždění tusigenních zón a pacient se fyzicky vyčerpává opakovanou snahou odkašlat. Zde má opět zásadní význam řízená dechová rehabilitace. Důležitou roli v prevenci komplikací mají i pravidelné kontroly lékaře, zahrnující především poslechový nález doplněný o laboratorní a zobrazovací metody, které umožní včas zachytit rozvíjející se respirační infekt. Pouze intenzivní cílená terapie může u těchto pacientů předejít rychle se rozvíjející respirační insuficienci.
RESPIRAČNÍ FYZIOTERAPIE
Cílem respirační fyzioterapie je zlepšení ventilace a prevence vzniku nebo recidivy dechových obtíží. Prostřednictvím aktivních a pasivních technik se proto snaží pomoci uvolnění hlenu z plic a jeho posouvání dýchacími cestami posílit dechové svaly, posílit výdech a zlepšit korekci výdechové rychlosti pro kašel, reedukovat souhru dechových svalů, udržet nebo zlepšit pohyblivost a pružnost hrudníku, to vše s co největší aktivitou samotného pacienta.
Pasivní techniky jsou techniky bez volní aktivity pacienta. Patří mezi ně polohová drenáž, kontaktní dýchání, manuální stimulace při výdechu a ošetření měkkých tkání hrudníku, pletence ramenního a břišní stěny (13). Polohovou drenáží rozumíme cílenou volbu polohy těla tak, aby pacient ventiloval do všech oddílů plic a aby poloha těla napomáhala drenáži hlenu. Poloha vleže na zádech, na břiše, na bocích nebo vsedě také akcentuje pohyby hrudníku a aktivitu dýchacích svalů v různých částech trupu odlišně. V průběhu změny polohy se často uvolňuje hlen ze stěny dýchacích cest a pacient jej pak může lépe odkašlat nebo jej lze odsát skrze TS kanylu. Kontaktní dýchání je technikou vyšetřovací i terapeutickou. Lehkým plošným kontaktem dlaní na hrudníku pacienta můžeme palpačně zjistit, která oblast plic je lépe či hůře ventilována, případně můžeme vnímat fenomény spojené se zahleněním. Manuální kontakt zároveň působí stimulačně a vede pacienta k většímu prodýchání partií pod dlaní terapeuta. Na kontaktní dýchání často navazuje stimulace do výdechu pomocí mírného pružení nebo vibrací.
K udržení pružnosti a mobility hrudníku pro dostatečné dechové exkurze je důležitá péče o měkké tkáně hrudníku a pletence ramenního, udržení nebo zlepšení jejich protažitelnosti a posunlivosti a udržení pohyblivosti kloubních spojení žeber a hrudní páteře.
Aktivní respirační techniky fyzioterapie pracují s dýcháním pod volní kontrolou pacienta. Patří sem autogenní drenáž a aktivní cyklus dechových technik, ve kterém se dle individuálních potřeb pacienta střídá kontrolní dýchání, silový výdech a huffing, cvičení hrudní pružnosti. Při autogenní drenáži začne pacient pomocí klidného řízeného dýchání využívat inspirační rezervní objem a více ventiluje. Silový výdech a huffing jsou techniky nahrazující neefektivní kašel. Pomocí aktivních technik se snažíme odlepit hlen ze stěn dýchacích cest a posunout jej kraniálně (13). Pokud pacient cítí dráždění ke kašli nebo terapeut palpačně či poslechově vnímá, že hlen je již posunutý dostatečně proximálně, zařazuje do cyklu huffing. Jedná se o prudký výdech spojený s aktivitou všech dostupných výdechových svalů. Má-li pacient výdechové svaly příliš oslabeny, je možné huffing podpořit manuálním kontaktem terapeuta. Huffing neopakujeme příliš často po sobě, pacient by měl soustředit sílu výdechu do jednoho opakování. Zpravidla po něm zařazujeme klidové dýchání.
Ke zvýšení účinku terapie lze využít pomůcky, které zvyšují odpor při nádechu nebo výdechu. V respirační fyzioterapii na SJ využíváme častěji odpor proti výdechu, který má příznivý vliv na drenáž hlenu z plic a dýchacích cest. Přidáním odporu do výdechu vzniká v dýchacích cestách přetlak (podle anglického termínu Positive Expiratory Pressure se používá zkratka PEP systém). Ten způsobí, že v průběhu výdechu zůstávají déle otevřené i hyperreaktivní bronchy, které mají při usilovném dýchání tendenci ke kolapsu. Pro lepší uvolnění a zprůchodnění dýchacích cest je výhodný oscilující PEP, např. pomůcky Acapella Choice nebo Flutter. Tyto pomůcky s výdechem vytvářejí vibrace, které se přenášejí na stěny dýchacích cest a pomáhají od stěn uvolnit hlen a lépe ho posouvat proximálně (13).
Pokud je pacient schopen jen neefektivního nebo částečně efektivního kašle, využíváme společně s huffingem i metodu asistovaného kašle, kdy terapeut nebo sám pacient nahrazuje poškozenou funkci břišních svalů manuální dopomocí. Po inspirační pauze zároveň s pokusem o zakašlání vytváří manuálním kontaktem prudký tlak ve směru kontrakce břišních svalů, tedy ve směru pohybu žeber při výdechu. Protože při asistovaném kašli dochází vnějším tlakem k prudkému zvýšení intraabdominálního tlaku, je kontraindikován u pacientů s aneurysmem břišní aorty, aortální protézou nebo filtrem ve vena cava inferior (3).
Kromě specifických technik respirační fyzioterapie zde mají své místo nepochybně i všechny metody fyzioterapie pracující na neurofyziologickém podkladě a využívající principy vývojové kineziologie. Do této skupiny metod řadíme například Vojtovu reflexní lokomoci (15), Dynamickou neuromuskulární stabilizaci (7) nebo Bobath koncept (2). Tyto metody vstupují do řízení motoriky a ovlivňují tak dechový stereotyp i mobilitu a pružnost hrudníku.
ZÁVĚR
Respirační komplikace jsou u pacientů s krční a horní hrudní lézí stále na prvním místě v mortalitě a morbiditě v akutním a postakutním stadiu po zranění. Zlepšená diagnostika a včasná prevence a léčba výrazně snižují riziko jejich rozvoje. Důležitá je intenzivní respirační fyzioterapie. S delší dobou od úrazu riziko respiračních komplikací významně klesá. Nicméně u pacientů s vysokou hrudní a krční lézí musíme počítat s tím, že i lehká infekce HCD může zprogredovat do závažné respirační poruchy i v delším poúrazovém období.
Adresa pro korespondenci:
MUDr. Jiří Kříž, Ph.D.
Klinika rehabilitace a tělovýchovného lékařství
2. LF UK a FN Motol
V Úvalu 84
150 06 Praha 5
Sources
1. ALVAREZ, S. E., PETERSON, M., LUNSFORD, B. R.: Respiratory treatment of the adult patient with spinal cord injury. Phys. Ther., 61, 1981, 12, s. 1737-1745.
2. BOBATH, B.: Adult hemiplegia. Evaluation and treatment, Heinemann, London, 1990.
3. BROWN, R., DIMARCO, A. F., HOIT, J. D., GARSHICK, E.: Respiratory dysfunction and management in spinal cord injury. Respir Care, 51, 2006, 8, s. 853-868.
4. ITZKOVICH, M., GELERNTER, I., BIERING-SORENSEN, F., WEEKS, C., LARAMEE, M. T., CRAVEN, B. C. et al.: The Spinal Cord Independence Measure (SCIM) version III: reliability and validity in a multi-center international study. Disabil Rehabil., 29, 2007, 24, s. 1926-1933.
5. KANG, S. W., SHIN, J. C., PARK, C. I., MOON, J. H., RHA, D. W., CHO, D. H.: Relationship between inspiratory muscle strength and cough capacity in cervical spinal cord injured patients. Spinal Cord, 44, 2006, 4, s. 242-248.
6. KIRSHBLUM, S. C., WARING, W., BIERING-SORENSEN, F., BURNS, S. P., JOHANSEN, M., SCHMIDT-READ, M. et al.: Reference for the 2011 revision of the International standards for neurological classification of spinal cord injury. J. Spinal Cord Med., 34, 2011, 6, s. 547-554.
7. KOLÁŘ, P. et al.: Rehabilitace v klinické praxi, Galen, Praha, 2009.
8. LEMONS, V. R., WAGNER, F. C. Jr.: Respiratory complications after cervical spinal cord injury. Spine, 19, 1994, 20, s. 2315-2320.
9. MASON, R. J., BREMNER, C. G., DEMEESTER, T. R., CROOKES, P. F., PETERS, J. H., HAGEN, J. A., DEMEESTER, S. R.: Pharyngeal swallowing disorders: selection for and outcome after myotomy. Ann. Surg., 228, 1998, 4, s. 598-608.
10. NEVILLE, A. L., CROOKES, P., VELHAMOS, G. C., VLAHOS, A., THEODOROU, D., LUCAS, C. E.: Esophageal dysfunction in cervical spinal cord injury: a potentially important mechanism of aspiration. J. Trauma, 59, 2005, 4, s. 905-911.
11. PIEPMEYER, J. M., LEHMANN, K. B., LANE, J. G.: Cardiovascular instability following acute cervical spine trauma. Cent. Nerv. Syst. Trauma, 2, 1985, 3, s. 153-159.
12. REID, W.D., BROWN, J.A., KONNYU, K. J., RURAK, J. M., SAKAKIBARA, B. M.: Physiotherapy secretion removal techniques in people with spinal cord injury: a systematic review. J. Spinal Cord Med., 33, 2010, 4, s. 353-370.
13. SMOLÍKOVÁ, L., HORÁČEK, O., KOLÁŘ, P.: Plicní rehabilitace a respirační fyzioterapie. Postgraduální medicína, 3, 2001, 6, s. 522-532.
14. VISHNU SHARMA, M., ANUPAMA, N.: Assessment of diaphragm functions. pulmon., 13, 2011, 3, s. 102-107.
15. VOJTA, V., PETERS, A.: Vojtův princip, Grada publishing, Praha, 1995.
Labels
Physiotherapist, university degree Rehabilitation Sports medicine
Article was published inRehabilitation & Physical Medicine

2014 Issue 1-
All articles in this issue
- Kvalitativní hodnocení a testování u pacientů po amputaci dolní končetiny
- Vliv vybraných morfologických parametrů nohy na kinematické parametry chůzového cyklu u mužů ve věku 20 až 30 let
- Respirační komplikace u pacientů po poškození míchy a jejich řešení na spinální jednotce FN Motol
- Srovnání elektromyografické aktivity vybraných svalů při chůzi po rovině u lidí se zvýšenou valgozitou kolenních kloubů s lidmi s fyziologickou osou dolních končetin
- Studie typických změn periferní cirkulace při podávání procedur vakuově-kompresní terapie
- Vliv asymetrické zátěže na stereotyp běhu
- Má složitý vývoj rehabilitace vliv na její současné postavení v zdravotním systému v České republice?
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Respirační komplikace u pacientů po poškození míchy a jejich řešení na spinální jednotce FN Motol
- Kvalitativní hodnocení a testování u pacientů po amputaci dolní končetiny
- Studie typických změn periferní cirkulace při podávání procedur vakuově-kompresní terapie
- Vliv vybraných morfologických parametrů nohy na kinematické parametry chůzového cyklu u mužů ve věku 20 až 30 let
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

