-
Medical journals
- Career
Trombóza sigmoidálního splavu (TES) jako komplikace OMA
Authors: H. Černá 1; I. Šlapák 1; M. Charvátová 2
Authors‘ workplace: přednosta prof. MUDr. I. Šlapák, CSc. 1; Klinika dětské ORL FN Brno 1; Klinika dětské radiologie FN Brno 2
Published in: Otorinolaryngol Foniatr, 56, 2007, No. 2, pp. 105-110.
Category: Case History
Overview
Otogenní nitrolební komplikace vznikají v průběhu akutních či chronických středoušních zánětů. Na jejich vzniku se podílejí zánětlivé změny ve středouší i pneumatickém systému. Infekce se šíří jednak přímo, podél cévních kanálků, jednak přes erozi kosti. Nejčastější etiolog agens – Streptoccocus pneumonie, Haemophilus infl., Pseudomonas aerug. Příznaky TES mohou být jak lokální, tak metastatické. Léčba je buď konzervativní - vysoké dávky antibiotik, antikoagulační terapie, sanace mastoideálního výčnělku, antiflogistika, antimykotika, podpůrná léčba nebo terapie radikální - ligatura VJI, obnažení splavu a odstranění trombu.
Klíčová slova:
nitrolební komplikace, otitis media acuta, TES, terapie.ÚVOD
Otogenní nitrolební komplikace vznikají v průběhu akutních či chronických středoušních zánětů. Na jejich vzniku se podílejí zánětlivé změny ve středouší i pneumatickém systému. Leskinen ve své l5leté studii udává incidenci akutních intratemporálních (82 %) a intrakraniálních (18 %) komplikací 0,32/100 000. Příčinou komplikací byla v 80 % AOM, v 12 % COM a v 8 % COM s cholesteatomem (8). Infekce se šíří jednak přímo, podél cévních kanálků (tromboflebitis), jednak erozí kosti (obr. 1).
Image 1. Vznik nitrolebních komplikací. 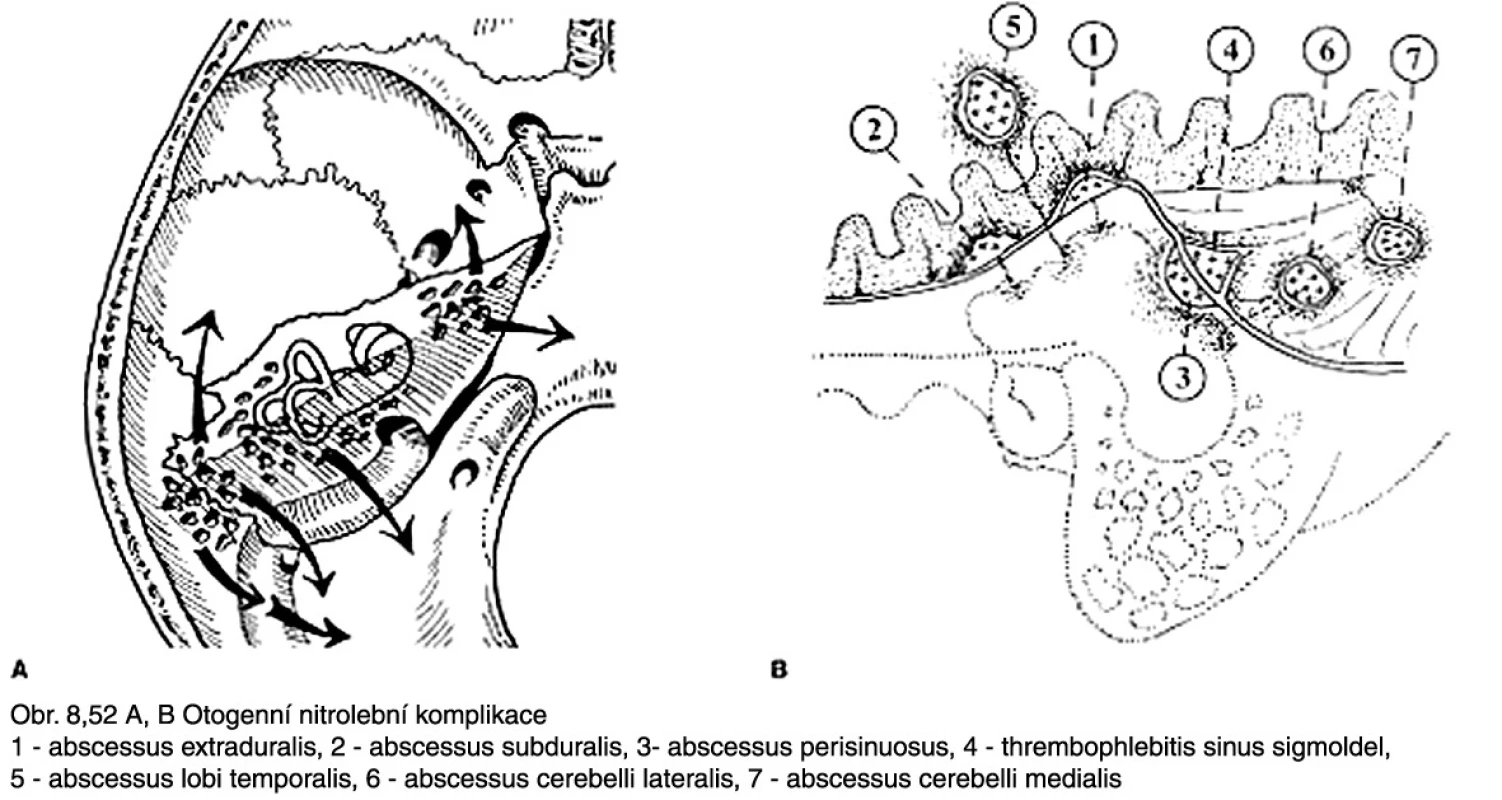
Intrakraniální komplikace:
- meningitis
- epidurální, subdurální absces
- trombóza sigmoidálního sinu (TES)
- intratemporální absces (obr. 2)
Image 2. Vztah pneumatického systému a splavu. 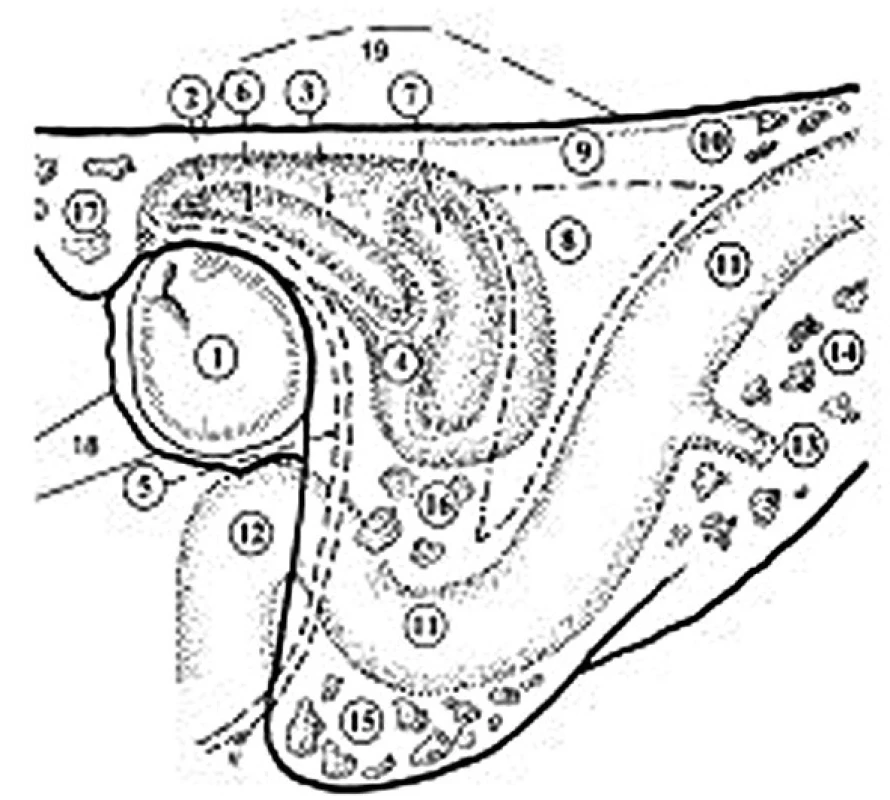
TES vzniká v průběhu akutní či subakutní mastoiditidy nebo chronické otitidy s cholesteatomem. Často ji předchází perisinuózní absces (obr. 3).
Image 3. Vztah esovitého splavu k žilnímu systému hlavy a krku (a s tím spojené možnosti šíření trombózy). 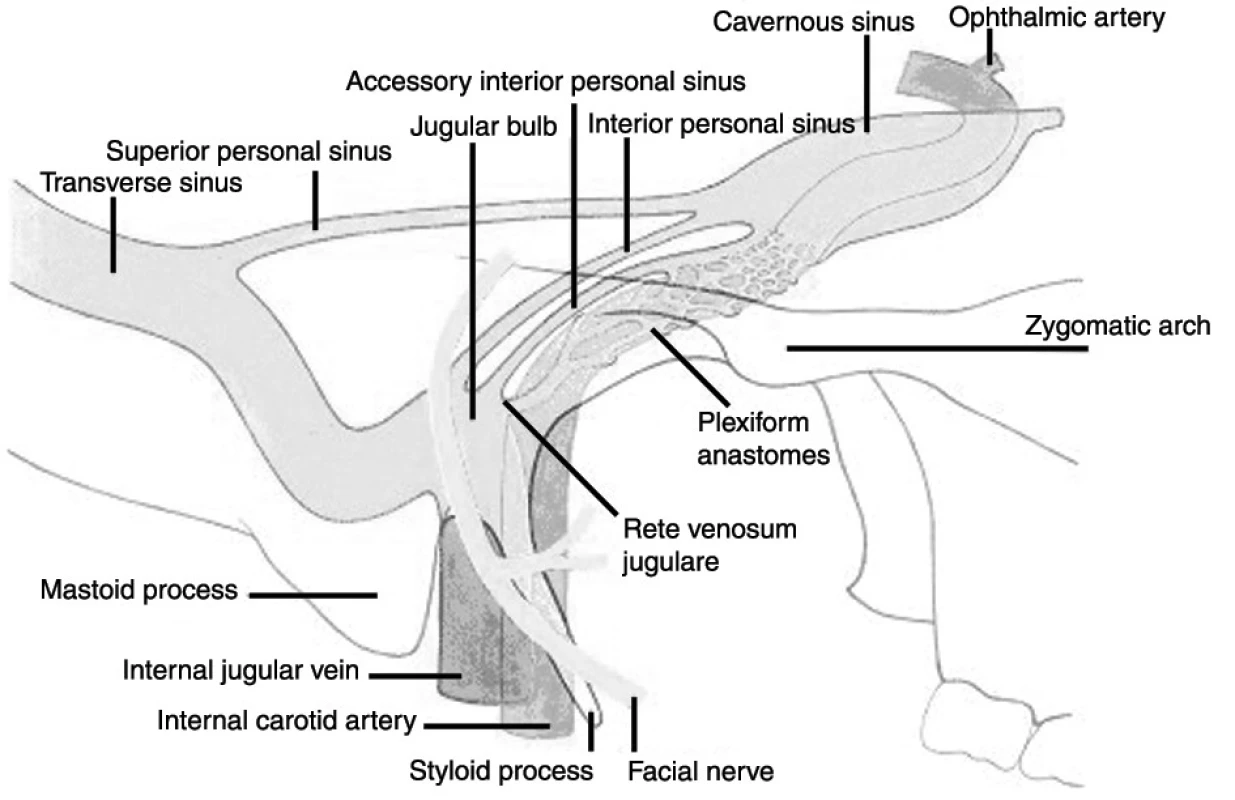
Příznaky TES jsou: lokální, vyplývající ze zvýšeného nitrolebního tlaku, nebo vzdálené – metastatické. Mohou být i zcela němé (4).
Image 4. RTG pyramid - Stenwers a Schüller. 
Lokální příznaky:
- otalgie
- citlivost v oblasti emissarium mastoideum
- citlivost nad průběhem v. jugularis int.
- centrální nystagmus, městnavá papila
- cefalea, hemikranie, zvracení
- poruchy vědomí (při mozkovém abscesu), ev. křeče
- poruchy cítění
- obrny, poruchy koordinace pohybu
- teploty septického charakteru
Metastatické příznaky (hrozí riziko embolizace septickými tromby):
- pneumonie
- sept. infarkt, endokarditidy, empyém
- záněty kloubů, thyreoiditidy
Diagnostika
ORL vyšetření
Laboratorně - zvýšené zánětlivé parametry.
Radiologické vyšetření, RTG, ev. CT vyšetření, MRI, SONO.
Angiografie pro průkaz TES.
Oční vyšetření - oční pozadí (edém papily).
Neurologické vyšetření, interní vyšetření, mikrobiologické vyšetření.
Lumbální punkce k rozlišení meningitidy.
Queckenstedtův pokus.
Diagnostika je často problematická, jediným příznakem TES může být například cefalea (4). Negativní CT vyšetření rovněž nevylučuje TES. Naopak MRI je základní vyšetřovací metodou při podezření na pseudotumor mozku (3).
Terapie
l. konzervativní:
- antibiotika - vysoké dávky
- antikoagulační terapie za stálé monitorace antiXa
- sanace mastoideálního výčnělku - AMT, další postup vyplývající z nálezu
- antiflogiska, antimykotika, podpůrná terapie (vitaminy)
2. radikální:
- ligatura VJI, obnažení splavu a odstranění trombu
- sanace mastoideálního výčnělku
- antibiotika, podpůrná terapie, antikoagulační terapie
KAZUISTIKA
26. 1. 2006 byl v ORL ambulanci vyšetřen 8letý pacient. Stěžoval si na bolesti obou uší. Dosavadní terapie - Sumamed 125 mg 2xd, lokálně Otobacid N gtt. Teploty byly přes 38 °C, udával bolesti hlavy, bylo rovněž patrné antalgické držení hlavy.
Objektivně retroaurikulárně klidné oboustranně, zvukovod vpravo s hnis. sekrecí, bubínek macerovaný, vlevo bubínek vyklenutý, dekonturovaný. Byla provedena paracentéza (hnis. sekret). Mesopharynx - oblouky symetrické, sliznice prosáklé, tonzily bez obsahu, krk zevně - drobné uzlinky kolem kývačů. Vzhledem k potížím bylo indikováno radiologické vyšetření (obr. 4).
Vlevo hrot pyramidy hladce konturován, mastoidální sklípky bez jasného obsahu, přepážky čitelné a jeví se ostré, bez jasného defektu. Vpravo - hrot pyramidy je na zhotoveném snímku neostrých kontur s neostře ohraničeným projasněním? Jinak mastoideální sklípky vzdušné, přepážky diferencovatelné. Při trvání kliniky doporučeno CT vyšetření k vyloučení patologie vpravo v oblasti hrotu pyramidy. Pacient byl odeslán k přijetí na JIP infekční kliniky. Při přijetí pacient febrilní, schvácený, masivní sekrece z pravého ucha, nedoslýchá. Byla provedena ihned laboratorní vyšetření (CRP 166,3 Le-22,07, FW 109/124 ), zavedena medikace i.v. (Dalacin 4x200 mg, Flebogama i.v., Heparin, infuzní terapie, Dithiaden, vitaminy, Inflamide), proveden výtěr z ucha.
27. 1. 2006 byl pacient unavený, přetrvává otalgie vpravo, výtok vpravo, již jen subfebrilie.
ORL vyšetření - antalgické držení hlavy, hybnost bulbů bez omezení. Uši - periaurikulárně bilat. klidné, boltce normální konfigurace bilaterálně, zvukovod s hnisavou sekrecí, bubínek macerovaný. CRP klesá - 134 UI, výsledek výtěru z pravého ucha – Stafylococcus koaguláza negativní, Streptococcus pneumonie. Medikace – dosavadní Dalacin, změněno na Meronem 3x 750 mg, přidán Mycomax 50 ml i.v. Manitol, Fragmin. Pro celkový stav a přetrvávající antalgické držení hlavy indikována lumbální punkce, na 30. 1. 2006 objednáno HRCT vyšetření pyramid.
30. 1. 2006 pacient mrzutý, udává bolesti nejasně, indikováno CT pyramid (obr. 5).
Image 5. HRCT pyramid-nativně. 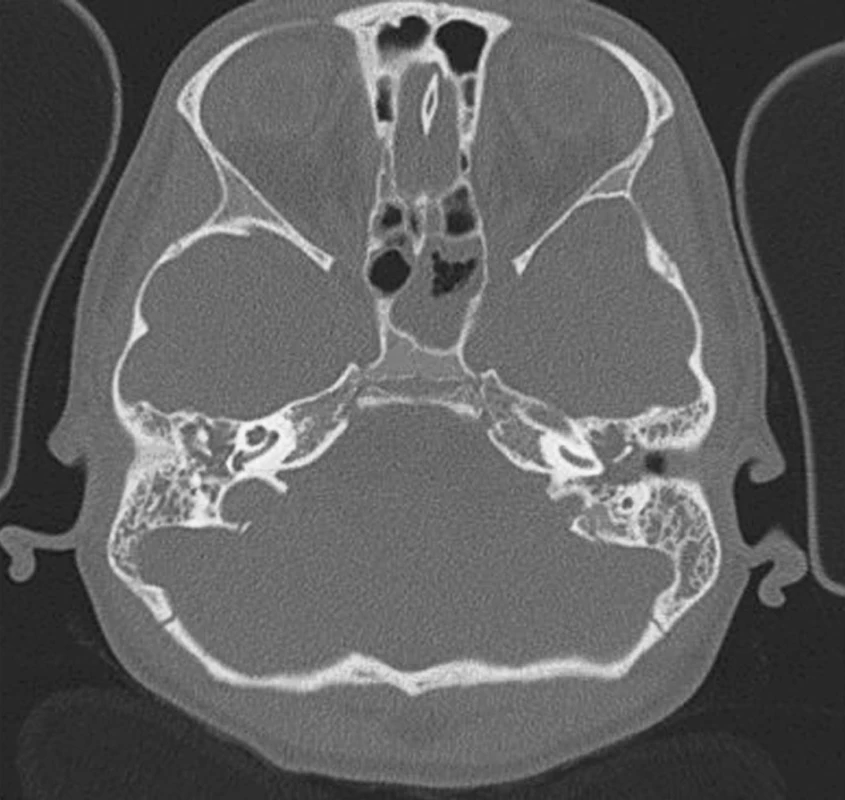
Pyramidy oboustranně hladce konturované, bez známek destrukce. Pneumatizace mastoideálních výčnělků oboustranně lehce utlumená, vzdušné sklípky jsou vyplněné patol. obsahem, přepážky bez destrukce. Oboustranně patol. obsahem vyplněné středouší, vpravo i zevní zvukovod, bubínek oboustranně nediferencovatelný. Řetězec středoušních kůstek neporušen. Vnitřní ucho bez patologie. Hyperplastický slizniční lem v pravé maxilární dutině, sfenoidální dutině a části ethmoidálních sklípků.
RES.: OMA a mastoiditis ac. (v.s.na podkladě chron. zánětlivých změn) bilat. Patol. obsah v zevním zvukovodu vpravo. Zánětlivá hyperplázie sliznice v pravé maxilární dutině, sfenoidální dutině a ethmoidálních sklípcích. Bylo provedeno ORL vyšetření - indikována AMT vpravo.
31. 1. 2006 byla provedena antromastoidectomia l. dx: retroaurikulární řez veden vpravo a obnaženo planum mastoideum, otevřeno antrum a postupně i středouší. Kost je sklerotická, sklípky malé, vyplněné špekovitými granulacemi. V oblasti splavu otevřena dutina, ze které se řine hnis. Tato dutina se nachází v místě obvykle uloženého splavu. Dutina je asi 5x1 cm a její spodinu tvoří stěna splavu dura. Byla provedena punkce jehlou do hloubky asi 5 mm, nebyla nasáta krev ani liquor. Na základě zjištěného nálezu byla indikováno MR k vyloučení trombózy sigmoideálního splavu. Po domluvě s RTG pracovištěm provedeno CT mozku (obr. 6).
Image 6. CT mozku - nativní a postkontrastní vyšetření. 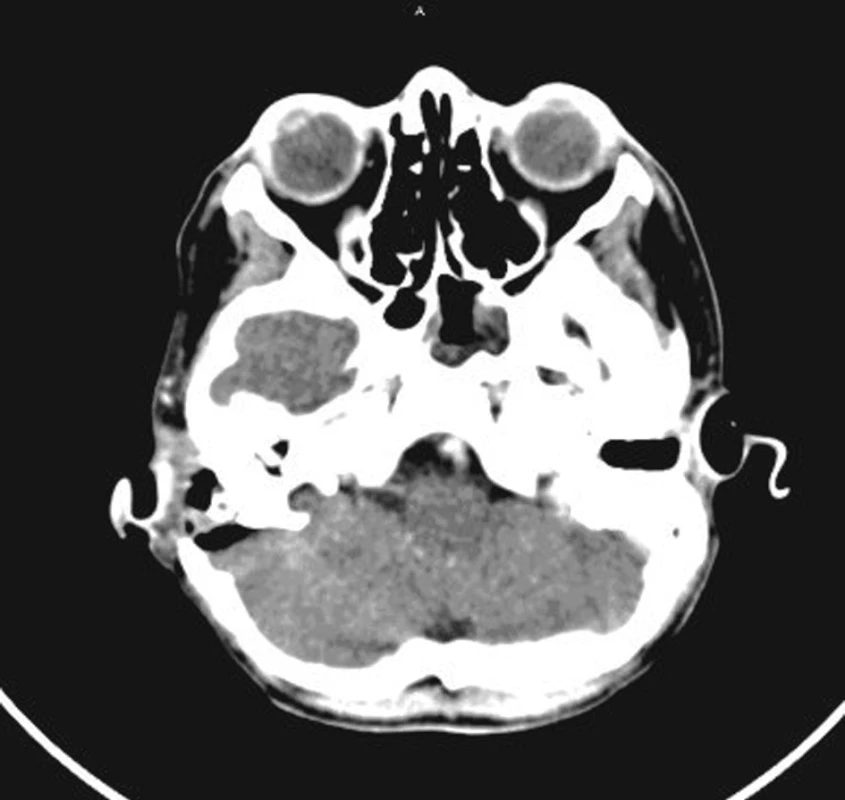
Retroaurikulárně vpravo za proc. mastoideus menší pooperační defekt kalvy po antromastoidektomii, v pooperačním defektu drén, v jeho okolí a dále kraniálně pod vnitřní laminou kalvy vzduchové bubliny. Trombosa sinus sigmoideus, kaudálně dosahující až do VJI, kraniálně dosahuje trombóza k horní hraně pyramidy, dále již sinus transversus volně průchodný, normálně naplněn k.l. Jinak struktura i denzita mozkové tkáně i tkáně mozečku je normální, komorový systém i zevní likvorové prostory obvyklé velikosti. Středočárové struktury bez patolog. deviace.
Res.: Trombóza sinus sigmoideus l. dx., kaudálně přestupující na VJI l. dx (obr. 7, obr. 8).
Image 7. Trombóza sinus sigmoideus l. dx., kaudálně přestupující na VJI l. dx. 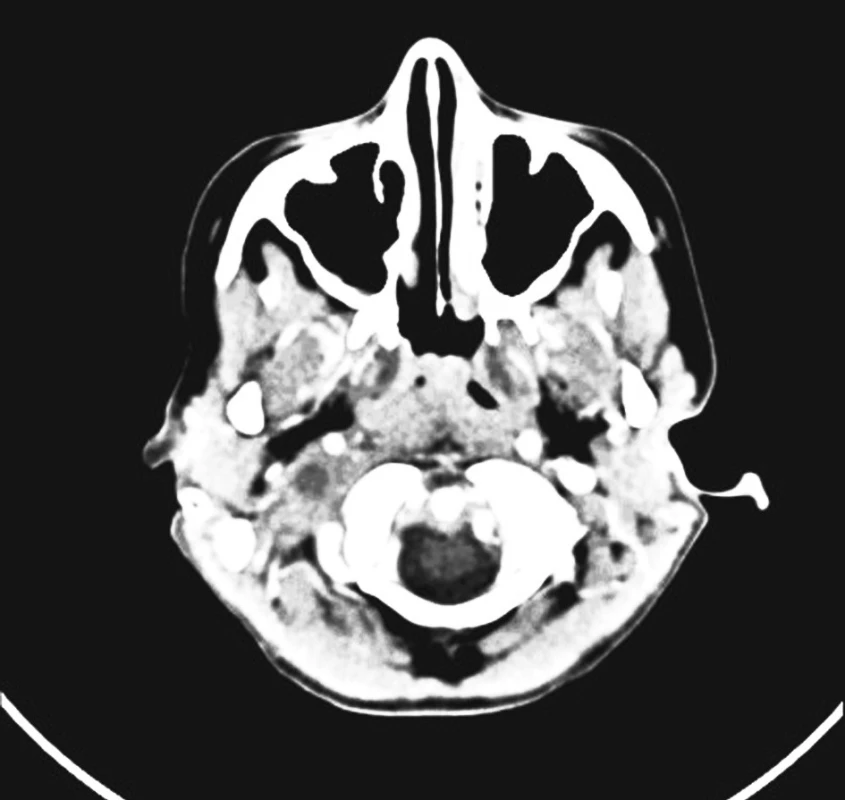
Image 8. Trombus v sifonu sinus sigmoideus. 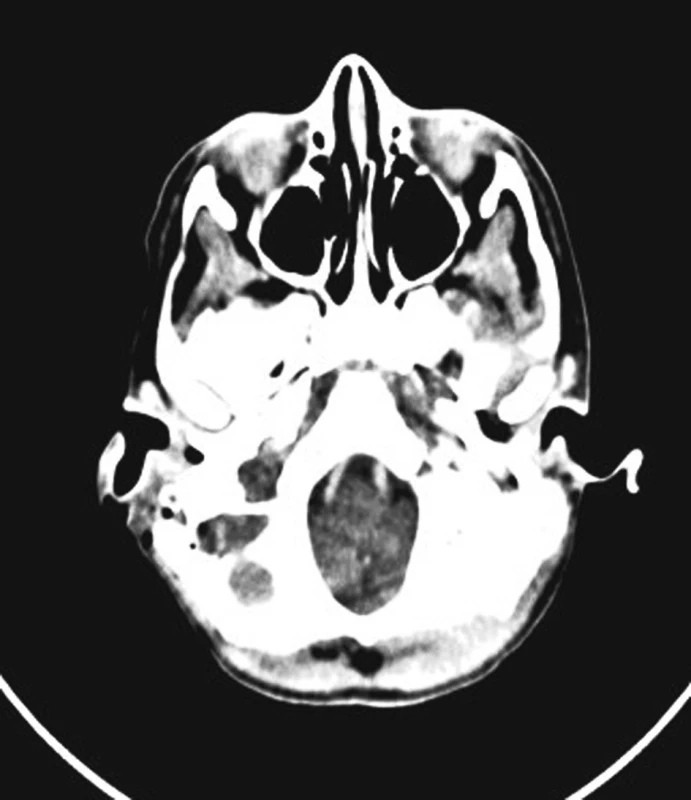
Na základě zjištěných změn bylo následně provedeno hematologické vyšetření. Bylo doporučeno zahájit antiedematózní terapie jinak než kortikoidy, a současně zahájit antikoagulační terapii Fragminem v dávce 150 UI/kg/24/h ve formě kontinuální infuze, dávku postupně zvyšovat za stálé monitorace antiXa.
Bylo doplněno oční pozadí ODS: papily neostře ohraničené, žíly plnější, zatím bez hemorrhagií, obraz imponuje jako počínající městnání. Provedeno také neurologické vyšetření - mening.sy, jinak bez stranové diference v nálezu a další patologie. Výhledově EEG.
1. 2. 2006 se pacient cítí lépe, komunikuje, klidný, potíže neudává, rána je klidná, sekrece z drenu přiměřená. Doporučeno MR k posouzení rozsahu trombózy VJI.
Žilní MRA, FLASH 3D
Vlevo normální lumen zobrazené části sigmoideálního splavu i celého průběhu vnitřní jugulární žíly. Vpravo sigmoideální splav neprůchodný a neprůchodná i navazující část vnitřní jugulární žíly po úroveň úhlu dolní čelisti, dále kordipetálně již lumen volné - nález koreluje i s dopplerovským vyšetřením.
2. 2. 2006 po domluvě s hematologem zvýšeny dávky Fragminu na 260 UI/kg /24 hod.
Monitorace pacienta stran koagulace anti Xa. Vyšetření očního pozadí, trvá obraz prominujících papil - bez progrese nálezu.
6. 2. 2006 - 6. pooperační den - afebrilní, sanguinolentní sekrece trvá.
Hematologické. vyšetření - s ohledem na neměnící se nález na sono v obl. VJI, kde není vlající trombus ani nárůst, není důvod k invazivnímu přístupu. Dop. imobilizace krku, zvýšit dávku Fragminu na 300 UI/kg/24 hod. Provedena žilní MRA (obr. 9).
Image 9. Trombus splavu - žilní MRA, FLASH 3D. 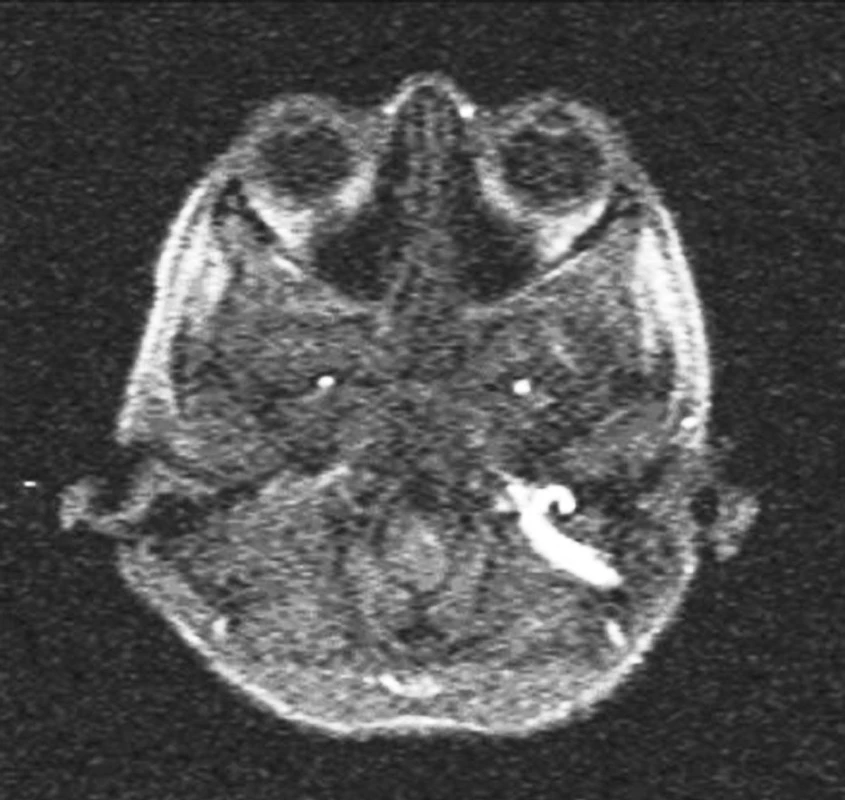
Žilní MRA krční a intrakraniální
Při intrakraniální žilní MRA je patrná počínající rekanalizace pravého sigmoideálního splavu v délce asi 2 cm, dále je tento splav ještě tromboticky obturován v délce asi 17 mm, trombotický uzávěr a kompletní trombóza se šíří i do jugulární žíly v délce asi 5 cm. Dále cca od úrovně dolního úhlu čelisti je pravá vnitřní jugulární žíla kordipetálně průchodná, i když méně plněná (zřejmě retrográdně). Ve srovnání s iniciálním nálezem na CT ve smyslu kompletní trombotizace pravého sigmoideálního splavu jde tedy o zlepšení stavu.
UZ doppler pravé VJI
Konec trombu v pravé IJV ve stacionární poloze - v úrovni úhlu dolní čelisti, dále kordipetálně je pravá IJV volně průchodná. Nález stacionární.
15. 2. 2006 afebrilní, klidný bez potíží, CRP 4,9, KO - Le v normě, vysazen Meronem, změna na Primotren 2x480 mg i.v., Fragmin a ostatní medikace ponechána.
17. 2. 2006 stále patrná kompletní trombotizace VJI v kraniálním úseku, kaudální konec trombu je cca v úrovni úhlu mandibuly, kordipetálně žíla volně průchodná. Nález stacionární (obr. 10).
Image 10. UZ doppler pravé VJI. 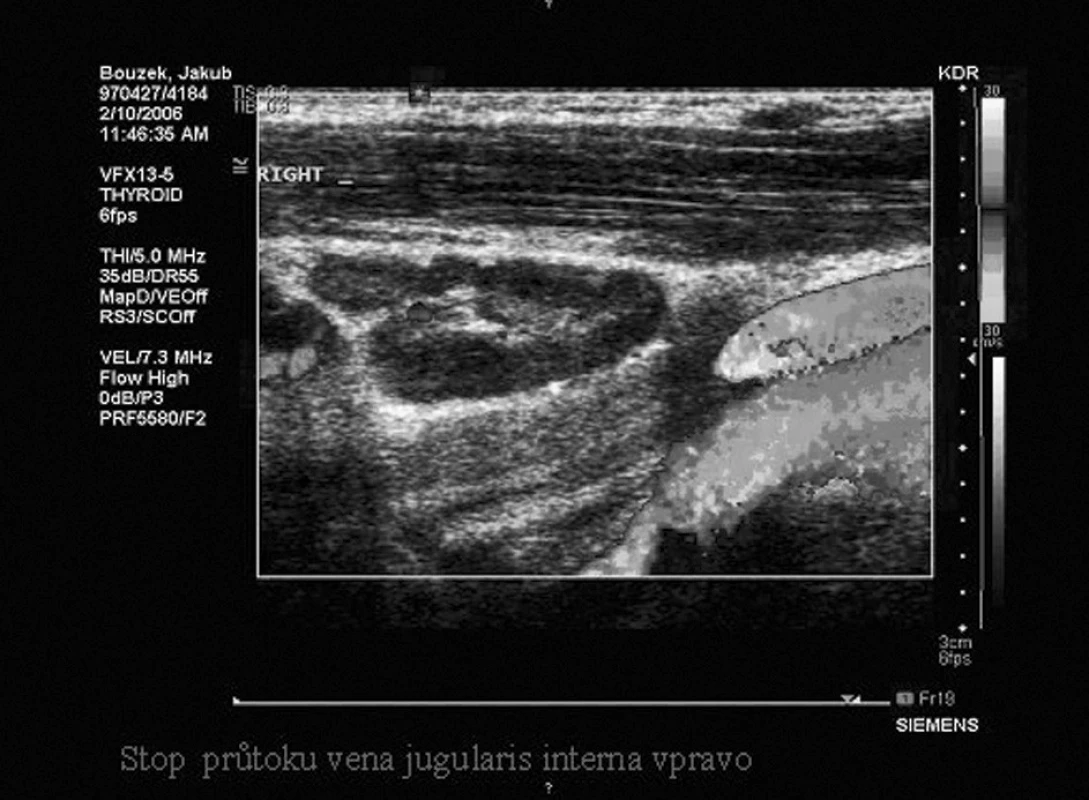
20.2. 2006 - 6 den Primotren, pacient klidný spolupracuje, může začít sedat !
Hematologické vyšetření: na kontrolním sono již není známek progrese, doporučeno zahájit warfarinizaci. Fragmin i.v. vysazen, aplikován Fragmin 2000j. s.c., Warfarin 3 mg p.o.
22. 2. 2006 - oční vyšetření: papily stále neostré a lehce prominující, t.č. bez progrese, bez známek akut. městnání
Neurologické vyšetření: dle kontrolního MRA počínající rekanalizace pravého sigm. splavu, ale v průběhu ještě kompletní trombóza až do VJI, trvá Keniny sykot., jinak bez jednoznačného neurotopického nálezu.
Doppler pravé VJI
V původně uzavřené části VJI jsou již patrné chabé nehomogenní toky, které odpovídají počínající rekanalizaci - nález tedy zlepšen.
ORL nález - st.p. OMA bilat. cum mastoiditis, trombóza v. jugularis int. l. dx. st.p. AMT, retroaurikulárně klidné, zvukovody volné, klidné, bubínky matné, konturované, celistvé, lehce vpáčené, tympano l. dx. - B, l.sin. nízké A, 6m Vs 6m, 6m, V6m W nelat, + R +, tónové i slovní audiometrické vyšetření - závěr: sluch v normě.
Pacient byl po téměř 1,5měsíční hospitalizaci propuštěn do domácího ošetření. Při propuštění bubínky bilat. konturované, jizva po AMT klidná. Tympanometrické vyšetření - přetrvává vpravo B křivka, vlevo normální křivka A. Doporučena kontrola za 2 měsíce. V domácím ošetření pacient bez potíží. Dle ORL kontrol normální otoskopický nález, tympanometrické vyšetření přetrvává B křivka vpravo. Pacient byl warfarinizován po dobu 3 měsíců. Dále již ponechán bez medikace.
15. 6. 2006 byla provedena kontrolní žilní intrakraniální a krční MRA: pravý sigmoidální splav je částečně rekanalizovaný, s patrným, ve srovnání s levou VJI chabým plněním. Dle srovnání s předchozím vyšetřením stav stabilizovaný, další zlepšení již nelze očekávat. Intrakraniálně a extrakraniálně jsou žilní poměry v krční oblasti normální.
Při poslední kontrole 10. 12. 2006 udává pocit zalehnutí pravého ucha, rýma intermitentně. Otoskopicky patrná hladinka za bubínkem vpravo. Vlevo normální nález, tympanometrické vyšetření - přetrvává vpravo B křivka, vlevo C2. Audiometrické vyšetření - normální sluch oboustranně. Vzhledem k přetrvávajícímu tympanometrickému nálezu a recidivujícím infektům HDC byla doporučena adenotomie a mikrootoskopie se zavedením TVT.
ZÁVĚR
I v současné době používání antibiotik k léčbě OMA nejsou závažné komplikace výjimkou. Oestrereicher - Kedem uvádí interval vzniku mastoiditidy 4,5 dne od vzniku OMA, komplikace ve svém souboru l0l uší popisuje v 15,8 % (10). Intrakraniální komplikace jsou výsledkem nejen akutních zánětlivých, 83% (8) ale i chronických zánětlivých změn. Důležitá je jejich včasná diagnostika a následná terapie. TES se může projevovat pouze nespecifickými příznaky (teploty, otalgie, cefalea) (11). Cefalea je nejčastějším příznakem TES (4). Včasná diagnostika je důležitým prognostickým faktorem, snižuje riziko mortality, dobu hospitalizace. Nárůst mortality u dětí koreluje s neurologickým postižením dítěte v době přijetí (7). Terapie invazivního odstranění trombu oproti konzervativní antikoagulační terapii je stále kontroverzní (12), u dětí však převažuje volba konzervativního postupu terapie.
Došlo 16. 1. 2007
MUDr. Hana Černá
KDORL FN Brno
Černopolní 9
662 63 Brno
Sources
1. Babin, E., Ndyaye, M., Bequignon, A., Vadillo, M., Moreau, S., Valzado, A., Hamon, M.: Otogenic cavernous sinus thrombophlebitis. A case report. Ann. Otolaryngol. Chir. Cervicofac., 120, 2003, 4, s. 237-243.
2. Bento, R., de Brito, R., Ribas, G. C.: Surgical management of intracranial complications of otogenic infection. Ear Nose Throat. J., 85, 2006, 1, s. 36-39.
3. Brito, A. R., Vasconcelos, M. M., Dominques, R. C., Esteves, L., Olivaes, M. C., Cruz, L. C. Jr, Herdy, G. V.: Pseudotumor cerebri secondary to dural sinus thrombosis: pediatric case report. Arq. Neuropsiquiatr., 63, 2005, 3A, s. 697-700.
4. Cumurciuc, R., Crassard, I., Sarov, M., Valade, D., Bousser, M. G.: Headache as the only neurological sign of cerebral venous thrombosis: a series of 17 cases. J. Neurol. Neurosurg. Psychiatry, 76, 2005, 8, s. 1043.
5. Hussain, A., Khan, A. R.: Frequency of intra cranial complications. In Chronic Otitis Media. J. Ayub. Med. Coll. Abbottabad, 17, 2005, 1, s. 75-77.
6. Chan, J., Bergstrom, R. T., Lanza, D. C., Oas, J. G.: Lateral sinus thrombosis associated with zoster sine herpete. Am. J. Otolaryngol., 25, 2004, 5, s. 357-360.
7. Kuczkowski, J., Mikaszewski, B.: Intracranial complications of acute and chronic mastoiditis :report of two cases in children. Int. J. Pediatr. Otorhinolaryngol., 60, 2001, 3, s. 227-237.
8. Leskinen, K., Jero, J.: Acute complications of otitis media in adults. Clin. Otolaryngol., 30, 2005, 6, s. :511-516.
9. Migirov, L., Duvdevani, S., Kronenberg, J.: Otogenic intracranial complications: a review of 28 cases. Acta Otolaryngol., 125, 2005, 8, s. 819-822.
10. Oestreicher-Kedem, Y., Raveh, E., Kornreich, L., Popovtzer, A., Buller, N., Nageris, B.: Complications of mastoiditis in children at the onset of a new millennium. Ann. Otol. Rhinol. Laryngol., 114, .2005, 2, s. 147-152.
11. Ozdemir, D., Cakmakei, H., Ikiz, A. O., Demir, K.,Y Yilmaz, S., Dirik, E., Anal, O.: Sigmoid sinus thrombosis following mastoiditis: early diagnosis enhances good prognosis. Pediatr. EmeCare, 21, 2005, 9, s. 606-609.
12. Thornton, M. A., Hughes, J., McConn-Walsh, R., Walsh, M. A.: The changing face of lateral sinus thrombosis. Ir Med. J., 98, 2005, 7, s. 206-208.
13. Weber, J., Spring, A.: Unilateral decompressive craniectomy in left transverse and sigmoid sinus thrombosis. Zentrabl. Neurochir., 65, 2004, 3, s. 135-140.
14. Wong, I., Kozak, F. K., Poskitt, K.,Ludemann, J. P., Harriman, M.: Pediatric lateral sinus trombosis :retrospective case series and literature review. J. Otolaryngol., 34, 2005, 2, s. 79-85,
15. Wustenberg, E. G., Knothe, J., Kittner, T., Zahnert, T.: Endocranial complications in otitis media: what you need to remember. MMW Fortschr. Med., 147, 2005, 12, s. 52, 54-55.
16. Zanetti, D., Nassif, N.: Indications for surgery in acute mastoiditis and their complications in children. Int. J. Pediatr. Otorhinolaryngol., 65, 2006, 1, s. 1
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2007 Issue 2-
All articles in this issue
- Arnoldův reflex
- Systémová absorpce adrenalinu po topické aplikaci na nosní sliznici
- Humánní papillomaviry v etiologii karcinomu ústní dutiny a orofaryngu
- Otogenní tromboflebitida esovitého splavu u dětí při akutním zánětu středouší
- Zabrání včasná mastoidektomie rozvoji sekretorické otitidy?
- Možnosti uzávěru oroantrálních a oronazálních komunikací
- Tumor saccus endolymphaticus
- Trombóza sigmoidálního splavu (TES) jako komplikace OMA
- Liposarkomy hlavy a krku
- Retrofaryngeální absces lební baze u dítěte
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Možnosti uzávěru oroantrálních a oronazálních komunikací
- Arnoldův reflex
- Liposarkomy hlavy a krku
- Systémová absorpce adrenalinu po topické aplikaci na nosní sliznici
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

