-
Medical journals
- Career
PROSTOROVÝ NEGLEKT U PACIENTŮ PO CÉVNÍ MOZKOVÉ PŘÍHODĚ
Authors: Hoidekrová Kristýna 1,2; Vilimovský Tomáš 2
Authors‘ workplace: Rehabilitační ústav Kladruby 1; 1. lékařská fakulta Univerzity Karlovy 2
Published in: Listy klinické logopedie 2022; 6(2): 34-41
Category: Main topic
doi: https://doi.org/10.36833/lkl.2022.025Overview
Prostorový neglekt (PN) je heterogenní syndrom, který se vyskytuje u jedinců po získaném poškození mozku. Jedná se o poruchu prostorové pozornosti, která má negativní dopad na funkční stav jedince, jeho soběstačnost, psychosociální schopnosti a též negativně ovlivňuje rehabilitační výstupy. V rámci logopedické intervence se PN nejvíce se projevuje během čtení a psaní. PN se může vyskytovat v různých variantách a z tohoto důvodu je nutné provádět dostatečnou a vhodnou diagnostiku. Volba diagnostických nástrojů může být klíčová pro odhalení typu neglektu a následné nastavení terapeutických technik, přístupů a vlastní léčby neglektu. Nejčastěji užívané diagnostické nástroje jsou ve formě „tužka–papír“, které však nemají dostatečnou senzitivitu a neodhalí různé varianty PN s ohledem na funkční stav jedince. I přes široké množství popsaných metod k léčbě PN doposud neexistuje v odborné společnosti jednoznačný konsensus ohledně léčby PN. Často užívanou metodou je optokinetická stimulace. V posledních letech se však do popředí dostává léčba PN pomocí prizmatické adaptace, která využívá efektu laterálního posouvání zrakového pole pomocí prizmatických čoček.
Klíčová slova:
získané poškození mozku – prostorový neglekt – alexie – prizmatická adaptace – Catherine Bergego Scale
Úvod
Prostorový neglekt (PN) je častou kognitivní poruchou vyskytující se v důsledku poškození mozku. V klinických podmínkách se s PN setkáváme zejména u pacientů s cévní mozkovou příhodou (Bowen et al., 1999), ale též s traumatickým postižením mozku (Chen et al., 2014), neurodegenerativním onemocněním (Andrade et al., 2010) nebo po chirurgických zákrocích (Billingsley et al., 2007). PN je spojován s poškozením struktur v parietálním, frontálním a temporálním laloku, ve fronto-parietální bílé hmotě, v corpus callosum, v colliculus superior, v nukleus caudatus a v talamu (Wiesen et al., 2020; Valero-Cabré et al., 2020).
Pacienti s PN neregistrují podněty v části prostoru, který je kontralaterální k postižené mozkové hemisféře, a neodpovídají a neorientují se na tyto podněty, přičemž toto selhání nelze vysvětlit primárními senzorickými nebo motorickými poruchami (Heilman, 2000). Je důsledkem narušení neuronálních sítí souvisejících s kognitivními a motorickými funkcemi, což způsobuje různorodé symptomy PN u postižených jedinců (Barrett et al., 2019; Carter et al., 2017; Corbetta a Shulman, 2011; Karnath a Rorden, 2012). Důsledkem je asymetrická pozornost, změna vnímání prostoru a chování způsobující funkční narušení v aktivitách denního života (ADL) (Kerkhoff, 2001). PN negativně ovlivňuje výsledky rehabilitace a zotavení po cévní mozkové příhodě, stejně jako zvyšuje riziko pádů a potíží v ADL (Gillen et al., 2005; Jehkonen et al., 2006; Lisa et al., 2013). V běžné praxi pozorujeme, že pacient není schopen obléknout si polovinu těla, nesní část pokrmu z talíře, v prostoru se otáčí stále na jednu stranu, nedokáže psát od okraje papíru, běžnou denní hygienu provádí pouze jednostranně, při jízdě na vozíku naráží do předmětů (Tromp et al., 1995) a zárubní (Turton et al., 2009). Pacienti s PN mívají také narušenou schopnost číst (Vallar et al., 2010) a vykazují potíže v sociální interakci s druhými lidmi, kteří se nacházejí v opomíjené části prostoru (Tham a Kielhofner, 2003).
U pacientů s cévní mozkovou příhodou je uváděn výskyt PN od 13 % do 82 % v závislosti na metodě diagnostiky a časovém úseku od vzniku mozkového poškození (Bowen et al., 1999). U pacientů v akutní až subakutní fázi se PN projevuje v 30–50 % (Buxbaum et al., 2004; Chen et al., 2015a), a to jak u levostranných (29 %), tak i pravostranných lézí (51 %) (Chen, 2015a). U některých pacientů dochází během prvních několika měsíců po vzniku mozkového poškození ke spontánní úpravě, přibližně u 40 % osob však symptomy přetrvávají a stávají se chronickými (Nijboer et al., 2013). V důsledku bývají postižení jedinci závislejší na dopomoci druhých v aktivitách denního života (Buxbaum et al., 2004; Jehkonen et al., 2006), mívají nižší životní spokojenost (Verhoeven et al., 2011) a představují vyšší zátěž pro zdravotní systém (Rundek et al., 2000) i rodinu (Buxbaum et al., 2004; Chen et al., 2017).
Typy PN
PN je heterogenní syndrom a lze ho rozdělit na několik subtypů dle vztahu k vlastní osobě a prostoru (personální, peripersonální a extrapersonální), ve vztahu k modalitě, která je narušena (senzorický, somatosenzorický apod.), či ve vztahu k objektu, který je sledován (egocentrický, allocentrický).
Dle prostoru
Z hlediska prostoru můžeme PN rozlišovat na osobní (personální, prostor v rámci vlastního těla), blízký (peripersonální, prostor na dosah ruky) a vzdálený (extrapersonální, prostor mimo dosah ruky). Personální neglekt zahrnuje globální či částečné opomíjení různých částí kontralezionálního fyzického prostoru. Byly pozorovány případy opomíjení pouze některých částí těla, například ústa, rameno apod.
Personální neglekt lze ještě rozdělit na intrapersonální, kdy se jedná o narušené vnímání vlastního těla (např. porucha stability sedu apod.), a na peripersonální (blízký), který se vztahuje k osobě a prostředí na dosah ruky (např. jedinec si češe vlasy na jedné polovině hlavy či si obleče jen polovinu těla, aniž by si všiml druhé neoblečené strany). Personální neglekt vzniká pravděpodobně důsledkem narušení tělesného schématu. Pacienti s personálním typem PN mají větší problémy se stabilitou a personálními ADL. Extrapersonální neglekt (vzdálený) se pak nejčastěji projevuje přehlížením osob nebo narážením do objektů v kontralaterální části prostoru, hledáním cesty a představuje výraznou bariéru v mobilitě (Nijboer, 2014a; Nijboer, 2014b).
Dle senzorické modality
Při přítomnosti PN nejsou v zásadě zpracovávány podněty ze specifických modalit (např. vizuální, sluchové, čichové nebo motorické).
Senzorický neglekt je forma selektivního neuvědomování si senzorických podnětů, která může být definována senzorickou modalitou (např. zraková, sluchová, taktilní atd.). Senzorický neglekt může být také spojen s ipsilezionálním zkreslením pozornosti a neschopností odpoutat se od podnětů v ipsilezionálním prostoru (Heilman et al., 2000). Vizuální modalita je obvykle více narušena než ostatní smyslové modality (Kaufmann et al., 2022). Vizuální neglekt je nejčastějším typem prostorového neglektu a musí být odlišen od hemianopsie, která se také projevuje obtížemi ve zrakově prostorové percepci, její etiologie i diagnostika je však rozdílná a jedinec je schopný ji časem kompenzovat. Auditivní neglekt se projevuje nepozorností ke zvukům a verbálním stimulům prezentovaným kontralaterálně k lézi. Tato nepozornost může být spojená s narušením lokalizace zvuku, např. zdroje zvuku mohou být nesprávně vnímány jako přicházející z lézní strany, neschopností odhadnout vzdálenost původce zvuku, či pacient odpovídá na otázku adresovanou zleva otočením hlavy a očí doprava. Odhalení auditivního neglektu je velmi obtížné. Projev tohoto typu neglektu je ovlivněn fyzikálními charakteristikami akustických podnětů a uspořádáním nervového aparátu, který je přenáší do korových center. Zvukové vlny vyzařované levostranným akustickým zdrojem se dostanou do obou uší, i když do pravého se zpožděním a se sníženou intenzitou, a odtud jsou posílány do obou temporálních kortexů. Z toho vyplývá, že když je poškozena pravá hemisféra, levá hemisféra zůstává schopna vnímat a sledovat zvuk přicházející z levé strany (De Renzi et al., 1989).
Může být zachováno vnímání výšky a intenzity podnětů, zatímco rozpoznání rytmů a délek zvuků je snížené. V některých případech může být porozumění řeči zachováno, ale hlas působí deformovaně (Lechevalier et al., 2007).
Somatosenzorický neglekt se projevuje opomíjením taktilních, tepelných nebo bolestivých stimulů na kontralezionální straně, dále je přítomný problém v lokalizaci stimulů nebo chyby v odhadu prostorové polohy končetin. Nejedná se o primární somatosenzorické deficity, které bývají frekventované při postižení pravé mozkové hemisféry, ale musí zahrnovat prostorový faktor jako odlišnost od primárního senzorického deficitu.
Representatorní neglekt se může projevovat při absenci senzorického stimulu, a to tím, že postižený opomíjí kontralaterální stranu prostoru v imaginaci (Bisiach et al., 1979), ale i v uvědomění si poloviny vlastního těla. Ve většině případů se representatorní neglekt vyskytuje spolu se zrakovým neglektem a postihuje stejnou kontralaterální stranu prostoru (Bartolomeo et al., 1994). Při vzniku representatorního neglektu hraje významnou roli porušení splenia, které mimo jiné při jeho poškození způsobuje i chronicitu prostorového neglektu. Příkladem tohoto typu neglektu může být situace, kdy má jedinec popsat svůj pokoj. Bude schopen si vybavit všechny věci na ipsilezionální straně místnosti, nikoli však na kontralezionální, a to bez ohledu na to, zda bude popisovat pokoj od dveří či protějšího okna. Stejně tak budou pro takového pacienta těžké úkoly, kde si má představit kontralaterální část těla (Heilman et al., 2000).
Zvláštním a velmi častým typem je motorický neglekt. Ten je charakterizován úplnou neschopností spontánně používat kontralaterální končetinu, kdy tato neschopnost však není způsobena primárními motorickými nebo senzorickými poruchami. Pacienti s motorickým neglektem se chovají, jako kdyby byli hemiparetičtí nebo hemiplegičtí, avšak při verbální stimulaci jsou pohybu schopní. Motorický neglekt často bývá přítomen spolu se zrakovým neglektem, avšak mohou být přítomny i nezávisle na sobě. Nutné je vzít v potaz i výskyt anozognózie (neschopnost uvědomit si vlastní stav), která se vyskytuje u 20–45 % pacientů po získaném poškození mozku a může ovlivnit výsledky rehabilitace (Starkstein et al., 2010). Ve spojitosti s motorickým neglektem hovoříme i o motorické impersistenci (neschopnost udržet polohu těla). Při testování je pacient vyzván, aby udržel danou polohu minimálně 15 vteřin. Motorická impersistence může být pozorována nejen na celém těle, ale i na končetinách, očích nebo hlavě (Heilman et al., 2000). U pacientů s těžkým PN je tento fakt patrný již během vyšetření, kdy má pacient hlavu stočenou k jedné straně a často i odpovídá na jednu stranu bez ohledu na to, kde terapeut stojí.
Dle referenčního rámce
V případě egocentrického neglektu přestavuje referenční rámec vlastní tělo a postižený nevnímá stimuly umístěné v kontralaterální části prostoru. Deficit se projeví poté, co je subjekt požádán, aby ukázal rovně před sebe bez účasti zraku. Např. při čtení novinového článku uspořádaného do sloupců pacient vždy opomine první sloupec vlevo na každé straně novin (při pravostranné lézi).
U allocentrického neglektu je referenčním rámcem objekt samotný a postižený opomíjí jednu část objektu, bez ohledu na to, v které části prostoru je objekt umístěn z pohledu pozorujícího, a bez ohledu na pozici středu těla pozorujícího. Allocentrický neglekt je možné pozorovat například při kreslení zpaměti, obkreslování objektu nebo čtení slov. Slova nebo objekty přitom pravděpodobně představují samostatnou vjemovou jednotku s vlastní reprezentací. Např. když pacient s lézí v pravé mozkové hemisféře a s prostorovou dyslexií opomíjel písmena na začátku slova, tedy levé straně, a to bez ohledu na to, zda byla slova prezentována normálně (zleva doprava) nebo zrcadlově.
PN je však vždy charakteristický dvěma komponenty, a to kontralaterálním zkreslením orientace prostorové pozornosti a narušením utváření nebo zkoumání mentální reprezentace prostoru.
Lexie u pacientů s PN
U pacientů s PN se mimo opomíjení či obtížného vyhledávání objektů setkáváme i se získanou poruchou alexií (z aj. neglect dyslexia, ND).
Existuje mnoho studií, které se zaměřují na čtení izolovaného slova u pacientů s PN. Na rozdíl od toho zkoumání ND u čtení odstavců či textů je minimální, navzdory tomu, že tyto dílčí testy čtení odstavců jsou často součástí testovacích baterií, např. Behavioral Inattention Test (BIT). A i v běžném denním životě se častěji setkáváme se čtením vět, odstavců či rozsáhlejšího textu, a nikoli se čtením jednotlivých izolovaně se objevujících slov (Reinhart, 2010).
Z pohledu získané poruchy čtení je ND klasifikována jako „periferní“ alexie, která postihuje počáteční fáze čtení (Vallar et al., 2010; Lee et al., 2009). Toto rané stadium zahrnuje vizuální analýzu vlastností jednotlivých složek řetězce písmen, které aktivují příslušné reprezentace písmen v systému abstraktních písmenných jednotek. Proces identifikace písmene předchází vlastnímu čtení a je nezbytný jak pro lexikální, tak i sublexikální hlasité čtení (Vallar et al., 2010).
V okulografické studii ND (Behrmann et al., 2002), ve které autoři nechali své pacienty číst jednotlivá slova náhodně rozložená na vizuálním displeji, bylo zjištěno, že vynechaná (kontralezionální) slova často nebyla správně fixována, zatímco ipsilezionálně prezentovaná slova, která byla často správně čtena, byla naopak příliš často fixována. Tento dysfunkční okulografický vzorec výsledků naznačuje slabou zrakovou vadu (tj. deficity pohybu očí) jako jeden z důležitých zdrojů chyb ve čtení u ND.
Typy chyb čtení u pacientů s PN
Projevy ND se mohou u jednotlivců výrazně lišit. Někteří pacienti opomíjejí informace kontralaterálních izolovaných slov nebo textu (Behrmann et al., 2002) nebo zanedbávají levou část slov ve větší míře než levou stranu pseudoslov, zatímco u jiných bývá lexie nedotčena (Subbiah a Caramazza, 2000). U některých pacientů s PN lze pozorovat následující typy chyb při čtení: jednostranné opomíjení (a) (při egocentrickém neglektu) či paralexie (opomíjení či záměna písmen, slabik, opomíjení poloviny složeného slova) (b) (Arduino et al., 2002; Lee et al., 2009; Reinhart et al., 2010). Čtení jednotlivých slov je ovlivněno percepčními, prostorovými a lexikálními faktory: velikostí písmen a mezerou mezi nimi, orientací podnětu a jeho prostorového umístění, lexikálním statusem podnětu (slova se čtou lépe než pseudoslova) a jeho morfologickou strukturou (Beschin et al., 2014).
Diagnostika
Přes závažné negativní funkční dopady PN na úspěšnost rehabilitace bývá PN často nedostatečně diagnostikován a v důsledku toho je i nedostatečně nastavená rehabilitace (Chen et al., 2013). Pro diagnostiku PN bylo vyvinuto poměrně velké množství diagnostických nástrojů. Do roku 2004 bylo identifikováno 28 standardizovaných a 34 nestandardizovaných metod k diagnostice PN (Menon a Korner-Bitensky, 2004). Tradičními a nenáročnými nástroji k posouzení přítomnosti PN v klinické praxi bývají testy „tužka–papír“ či úkoly založené na vyškrtávání, půlení či kopírování obrazců. Tabulka 1 přináší stručný přehled „tužka – papír“ testů pro hodnocení PN a doporučených screeningových testů (Moore et al., 2022). Výhodou testů „tužka–papír“ je jejich časová nenáročnost a snadná administrace. Nevýhodou je naopak nižší senzitivita, zejména s ohledem na projevy PN při aktivitách denního života (Bosma et al., 2020). Většina těchto metod je zaměřena výhradně na peripersonální prostor (prostor v dosahu ruky) a na zrakovou modalitu a nezachytí jiné typy či lehčí formy PN. Stává se tak, že pacienti, kteří projevují známky PN při aktivitách denního života, podají v těchto testech normální výkon, zejména v případech opakovaného testování, kde se projeví efekt učení (Bosma et al., 2020).
Table 1. Přehled „tužka–papír“ testů pro hodnocení PN 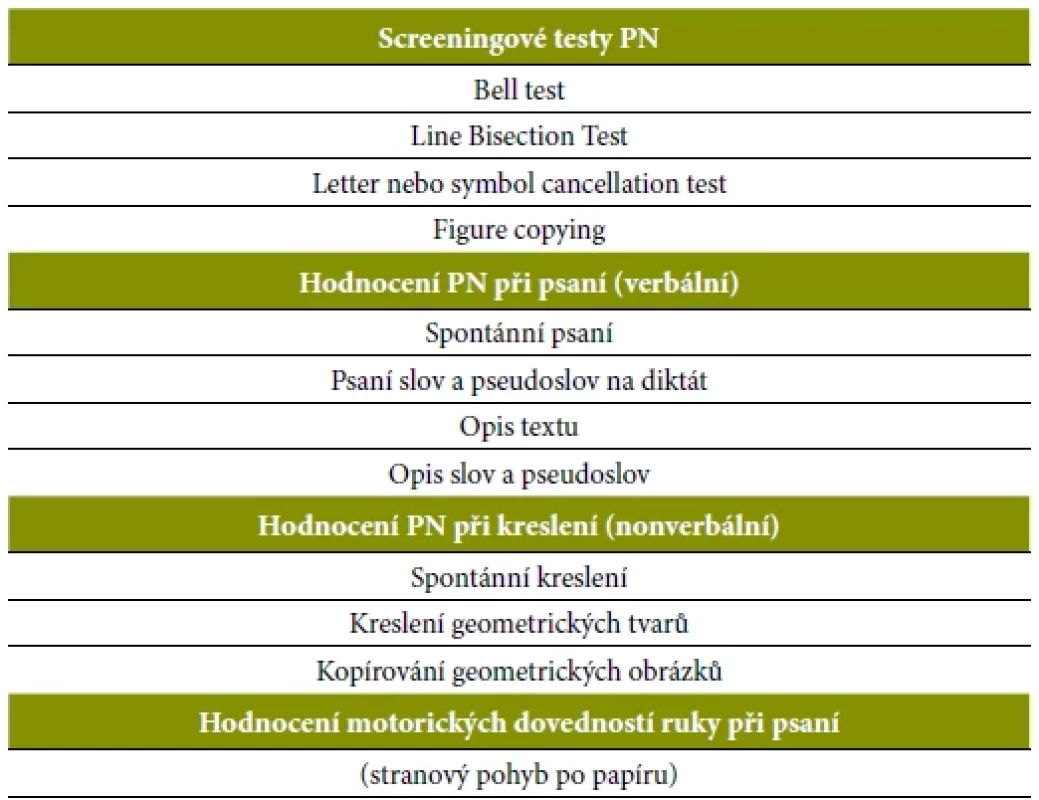
Další typ testů kombinuje formu „tužka – papír“ s funkčními úkoly. Takovým příkladem je Behavioral Inattention Test (BIT), kde se jedná o sadu testů, které zahrnují i simulaci ADL, např. vytáčení telefonního čísla, čtení menu ve čtyřech sloupcích na formátu A3 nebo čtení novinového článku.
Za zlatý standard diagnostiky PN je považován test Catherine Bergego Scale (CBS), který je jednou z nejužívanějších funkčních metod (Pitteri et al., 2018). Jedná se o semistrukturované behaviorální hodnocení pacienta při aktivitách denního života založené na systematické observaci. Dokáže zhodnotit projevy PN nejen v personálním, peripersonálním a extrapersonálním prostoru, ale též jeho senzorickou, motorickou i mentální doménu. CBS je senzitivnější než testy „tužka–papír“ (Azouvi et al., 2003). Díky své senzitivitě dokáže identifikovat PN i u pacientů s mírnými projevy (Pitteri et al., 2018). Nevýhodou CBS je nedostatečně specifikovaná administrace a skórování (Chen et al., 2012).
Pro zlepšení psychometrických vlastností CBS byl vyvinut standardizovaný postup s názvem Kessler Foundation Neglect Assessment Process (KF-NAP®) (Chen et al., 2012; Chen et al, 2014). Nejedná se o alternativu CBS, nýbrž o možnost využití položek CBS standardizovaným způsobem s jednoznačnými pokyny. KF-NAP® hodnotí výkon posuzovaného v 10 aktivitách denního života a každá položka je skórována na 4stupňové hodnotící škále (0–3). Celkové skóre 0–10 je hodnoceno jako lehký neglekt, skóre 11–20 je hodnoceno jako středně těžký neglekt a skóre 21–30 jako těžký neglekt (Chen et al., 2015a). KF-NAP® lze administrovat u pacienta doma, na oddělení akutní péče, v lůžkovém rehabilitačním zařízení nebo v ambulanci a administrátorem může být jakýkoli zaškolený zdravotní pracovník (lékař, ergoterapeut, psycholog, logoped apod.). Celková doba hodnocení trvá 15–45 minut. KF-NAP® je vysoce senzitivní k mírným projevům PN (Nishida et al.,2021), silně koreluje s konvenčními testy PN (Nishida et al, 2021; Pitteri et al., 2018) a obecnými nástroji hodnocení funkční disability (Chen et al., 2015b; Nishida et al, 2021; Pitteri et al., 2018), má dobrou reliabilitu mezi posuzovateli (Nishida et al., 2021).
Rehabilitace PN
Mnoho pacientů s PN zůstává bez cílené léčby (Edwards et al., 2006). To je poměrně zarážející zjištění, když bereme úvahu závažné negativní dopady PN na každodenní fungování. Důvody jsou nejasné a mohou kromě nízké informovanosti o problematice souviset i s nedostatečnou komunikací v interdisciplinárním týmu (Chen et al., 2013) a obtížnou identifikací narušení prostorových schopností v rutinní klinické praxi (Fink, 2005). Dalším problémem je, že i přes široké množství metod k léčbě PN doposud neexistuje v odborné společnosti jednoznačný konsensus ohledně léčby PN.
Jednotlivé přístupy k rehabilitaci PN se liší podle toho, zda jsou závislé na volní aktivitě, tzv. top-down přístupy, nebo zda jsou mimovolní, a tedy závislé na stimulaci, tzv. bottom-up přístupy. Top-down metody vyžadují aktivní přístup k léčbě ze strany pacienta, protože vyžadují naučení se a používání kompenzačních strategií. Mezi nejpoužívanější top-down metodu patří trénování zrakového skenování (Webster et al., 1984), které zahrnuje dlouhodobý trénink, kdy jsou subjektu při jednotlivých sezeních poskytovány verbální, sluchové, hmatové a zrakové stimuly určené ke zvyšování uvědomování si opomíjené části prostoru.
Bottom-up přístupy jsou založeny na lateralizované fyziologické stimulaci a pacienti zde mají spíše pasivní roli. To je výhodné zejména s ohledem na skutečnost, že PN bývá doprovázen anosognósií, tedy neuvědomováním si svého deficitu (Chen a Toglia, 2019), což má negativní dopad na aktivní participaci na rehabilitaci. Příklady bottom-up přístupů jsou vestibulární stimulace, optokinetická stimulace, vibrační stimulace svalů krku, rotace trupu, repetitivní transkraniální magnetická stimulace, monokulární zaslepení oka, zaslepování poloviny zorného pole či virtuální realita.
Léčba prizmatickou adaptací
Mezi nejslibnější a nejpoužívanější neinvazivní metody rehabilitace PN patří léčba prizmatickou adaptací (LPA), která může být administrována zaškoleným zdravotním pracovníkem (Chen et al., 2018; Yang et al., 2013) (obr. 1).
Image 1. Terapie pomocí prizmatických brýlí (vlastní zdroj) 
LPA využívá efektu laterálního posouvání zrakového pole pomocí prizmatických čoček, což způsobuje optickou odchylku, při které jsou z pohledu subjektu viděné objekty laterálně odchýlené od jejich aktuální pozice.
Následná adaptace spočívá v postupné korekci této chyby vedoucí ke správnému ukazování na cíl i přes posunutí zrakového pole způsobené prizmatickou čočkou. Po následném odstranění prizmatických brýlí dochází k post efektu projevujícím se kontralaterální chybou při ukazování na cíl umístěný před subjektem. Post efekt přetrvává po krátkou dobu, než dojde k opětovné rekalibraci zrakového pole (obr. 2).
Image 2. Fáze prizmatické adaptace (Boukrina et Chen, 2021) 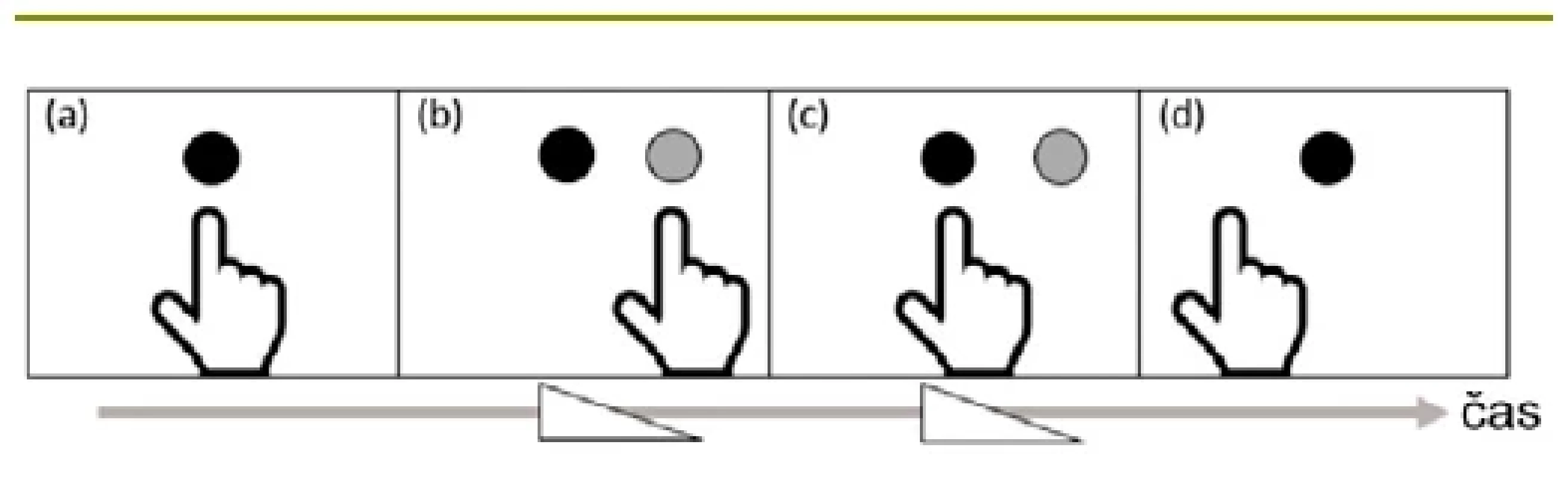
Fáze prizmatické adaptace při ukazování na cíl. A: normální ukazování na cíl před sebou. B: posun ukazování s prizmatickými brýlemi. C: následná postupná adaptace při opakovaném ukazování s prizmatickými brýlemi. D: post efekt po odejmutí prizmatických brýlí. Tento post efekt je zde určující pro zlepšení uvědomování si kontralaterální části prostoru, neboť pacienti s prostorovým neglektem zřídka iniciují exploraci této části prostorového pole (Frassinetti et al., 2002). Kromě zvýšené explorace zrakového opomíjeného prostoru (Dijkerman et al., 2003) se pozitivní efekt prizmatické adaptace projevuje také v oblasti jiných senzorických modalit, včetně taktilní (Chen et al., 2018), sluchové extinkce (Jacquin-Courtois et al., 2010), somato - -senzorické (Dijkerman et al., 2004) nebo haptické percepce (Girardi et al., 2004). Efekt prizmatické adaptace měl měsíce až roky po léčbě pozitivní dopady nejen na zrakově-prostorové schopnosti (Fortis et al., 2010; Shiraishi et al., 2010), ale též na posturální stabilitu (Nijboer et al., 2014c) a motorické funkce (Goedert et al., 2014). V porovnání s neurologicky zdravými osobami přetrvává post prismatický efekt u osob s PN po značně delší dobu (Farnè et al., 2002; Pisella et al., 2002), což vedlo ke snaze o využití této metody k rehabilitaci. Příkladem může být Rehabilitační ústav Kladruby, kde byla nejprve provedena randomizovaná kontrolovaná studie (Vilimovský et al., 2021) a později byla LPA implementována do běžného rehabilitačního programu.
Optokinetická stimulace
Optokinetická stimulace probíhá v temné a tiché místnosti, kdy jedinec na monitoru pozoruje na homogenním pozadí sadu teček, která se pomalu pohybuje v rovině zprava doleva (při levostranném PN). Toto pozorování vyvolává u jedince (i zdravého) reflexní pohyby očí, tzv. optokinetický nystagmus, a subjektivní změnu vnímání střední osy těla. Efekt terapie je však pouze dočasný po dobu trvání nystagmu, a proto je doporučen pouze jako doplněk léčby PN (Polanowska et Seniów, 2005). Novější práce však uvádí, že po opakované optokinetické stimulaci je možné zmírnit opomíjení čtení odstavců, nikoli však chyby související se čtením slov (záměny či vynechávání slabik jednoho slova) (Kerkhoff et al., 2006). Tento fakt nasvědčuje tomu, že smyslová stimulace ovlivňuje jevy založené na vnímání prostoru či egocentrický neglekt (Reinhart et al., 2010).
Závěr
PN jako jeden z nejčastějších syndromů v důsledku mozkového poškození představuje výraznou bariéru v rehabilitaci a je silným prediktorem následné funkční nezávislosti. Přesto bývá v klinické praxi často nediagnostikován a nedostatečně rehabilitován nejen ve světě, ale i v českých rehabilitačních zařízeních a ambulancích. Léčba PN by mohla významně zvýšit kvalitu poskytované zdravotní péče, avšak prvním krokem je započetí a rozšíření vhodné a cílené diagnostiky.
PhDr. Kristýna Hoidekrová, Ph.D.
Rehabilitační ústav Kladruby
Kladruby 30
257 62 Kladruby u Vlašimi
Česká republika
E-mail: Kristyna.hoidekrova@rehabilitace.cz.
Přijato k recenzi: 5. 10. 2022
Přijato k publikaci: 1. 11. 2022
licensed under CC BY-NC
Sources
- ANDRADE, K. et al., 2010. Visual neglect in posterior cortical atrophy. BMC Neurology. 10(1), s. 1-7.
- ARDUINO, L. et al., 2002. Lexical effects in left neglect dyslexia: A study in Italian patients. Cognitive Neuropsychology. 19(5), s. 421-444.
- AZOUVI, P. et al., 2003. Behavioral assessment of unilateral neglect: study of the psychometric properties of the Catherine Bergego Scale. Archives of physical medicine and rehabilitation. 84(1), s. 51-57.
- BARRETT, A. M., BOUKRINA, O., SALEH, S., 2019. Ventral attention and motor network connectivity is relevant to functional impairment in spatial neglect after right brain stroke. Brain and Cognition. 129, 16-24.
- BARTOLOMEO, P., D’ERME, P., GAINOTTI, G., 1994. The relationship between visuospatial and representational neglect. Neurology. 44(9), s. 1710.
- BEHRMANN, M. et al., 2002. Oculographic analysis of word reading in hemispatial neglect. Physiology & behavior. 77(4-5), s. 613-619. BESCHIN, N. et al., 2014. Prose reading in neglect. Brain and Cognition. 84(1), s. 69-75.
- BILLINGSLEY, R. L. et al., 2007. Visual-spatial neglect in a child following sub-cortical tumor resection. Developmental Medicine & Child Neurology. 44(3), s. 191-200.
- BISIACH, E., LUZZATTI, C., PERANI, D., 1979. Unilateral neglect, representational schema and consciousness. Brain: A Journal of Neurology. 102(3), s. 609-618.
- BOSMA, M. S. et al., 2020. Impact of visuospatial neglect post-stroke on daily activities, participation and informal caregiver burden: A systematic review. Annals of Physical and Rehabilitation Medicine. 63(4), s. 344-358.
- BOUKRINA, O., CHEN, P., 2021. Neural mechanisms of prism adaptation in healthy adults and individuals with spatial neglect after unilateral stroke: a review of fMRI studies. Brain sciences. 11(11), s. 1468.
- BOWEN, A., MCKENNA, K., TALLIS, R. C., 1999. Reasons for variability in the reported rate of occurrence of unilateral spatial neglect after stroke. Stroke. 30(6), s. 1196-1202.
- BUXBAUM, L. J. et al., 2004. Hemispatial neglect: Subtypes, neuroanatomy, and disability. Neurology. 62(5), s. 749-756.
- CARTER, A. R. et al., 2017. Differential white matter involvement associated with distinct visuospatial deficits after right hemisphere stroke. Cortex. 88, s. 81-97.
- CORBETTA, M., SHULMAN, G. L., 2011. Spatial neglect and attention networks. Annual Review of Neuroscience. 34, s. 569-599.
- DE RENZI, E., GENTILINI, M., BARBIERI, C., 1989. Auditory neglect. Journal of Neurology, Neurosurgery & Psychiatry. 52(5), s. 613-617.
- DIJKERMAN, CH. H. et al., 2003. Ocular scanning and perceptual size distortion in hemispatial neglect: effects of prism adaptation and sequential stimulus presentation. Experimental Brain Research. 153(2), s. 220-230.
- DIJKERMAN, H. C. et al., 2004. A long-lasting improvement of somatosensory function after prism adaptation, a case study. Neuropsychologia. 42(12), s. 1697-1702.
- EDWARDS, D. F. et al., 2006. Screening patients with stroke for rehabilitation needs: validation of the post-stroke rehabilitation guidelines. Neurorehabilitation and Neural Repair. 20(1), s. 42-48.
- FARNÈ, A. et al., 2002. Ameliorating neglect with prism adaptation: visuo-manual and visuo-verbal measures. Neuropsychologia. 40(7), s. 718-729. FINK, J. N., 2005. Underdiagnosis of right-brain stroke. The Lancet. 366(9483), s. 349-351.
- FORTIS, P. et al., 2010. Rehabilitating patients with left spatial neglect by prism exposure during a visuomotor activity. Neuropsychology. 24(6), s. 681.
- FRASSINETTI, F. et al., 2002. Long-lasting amelioration of visuospatial neglect by prism adaptation. Brain. 125(3), s. 608-623.
- GILLEN, R., TENNEN, H., McKEE, T., 2005. Unilateral spatial neglect: Relation to rehabilitation outcomes in patients with right hemisphere stroke. Archives of Physical Medicine and Rehabilitation. 86(4), s. 763-767.
- GIRARDI, M. et al., 2004. Sensorimotor effects on central space representation: prism adaptation influences haptic and visual representations in normal subjects. Neuropsychologia. 42(11), s. 1477-1487.
- GOEDERT, K. M. et al., 2014. Presence of motor-intentional aiming deficit predicts functional improvement of spatial neglect with prism adaptation. Neurorehabilitation and Neural Repair. 28(5), s. 483-493.
- HEILMAN, K. M., VALENSTEIN, E., WATSON, R. T., 2000. Neglect and related disorders. In Seminars in Neurology. 20(4), s. 463-470)
- CHEN, P. et al., 2012. Functional assessment of spatial neglect: a review of the Catherine Bergego scale and an introduction of the Kessler foundation neglect assessment process. Topics in stroke rehabilitation. 19(5), s. 423-435.
- CHEN, P. et al., 2013. Interdisciplinary communication in inpatient rehabilitation facility: Evidence of under-documentation of spatial neglect after stroke. In Disability and Rehabilitation. 35(12), s. 1033-1038.
- CHEN, P. et al., 2014. Spatial Neglect Commonly Occurs after Traumatic Brain Injury (P7.289). Neurology. 82(10 Supplement).
- CHEN, P. et al., 2015a. Kessler Foundation Neglect Assessment Process uniquely measures spatial neglect during activities of daily living. Archives of physical medicine and rehabilitation. 96(5), s. 869-876.e1.
- CHEN, P. et al., 2015b. Impact of spatial neglect on stroke rehabilitation: evidence from the setting of an inpatient rehabilitation facility. Archives of Physical Medicine and Rehabilitation. 96(8), s. 1458-1466.
- CHEN, P.; FYFFE, D. C.; HREHA, K., 2017. Informal caregivers’ burden and stress in caring for stroke survivors with spatial neglect: an exploratory mixed-method study. Topics in stroke rehabilitation. 24(1), s. 24-33.
- CHEN, P. et al., 2018. Ask the experts how to treat individuals with spatial neglect: a survey study. Disability and rehabilitation. 40(22), s. 2677-2691.
- CHEN, P.; TOGLIA, J., 2019. Online and offline awareness deficits: Anosognosia for spatial neglect. Rehabilitation Psychology. 64(1), s. 50.
- JACQUIN-COURTOIS, S. et al., 2010. Effect of prism adaptation on left dichotic listening deficit in neglect patients: glasses to hear better? Brain. 133(3), s. 895-908.
- JEHKONEN, M., LAIHOSALO, M., KETTUNEN, J. E., 2006. Impact of neglect on functional outcome after stroke – a review of methodological issues and recent research findings. Restorative Neurology & Neuroscience. 24, s. 209-215.
- KARNATH, H.-O., RORDEN, CH., 2012. The anatomy of spatial neglect. Neuropsychologia. 50(6), s. 1010-1017. KAUFMANN, B. C. et al., 2022. Auditory spatial cueing reduces neglect after right-hemispheric stroke: A proof of concept study. Cortex. 148, s. 152-167.
- KERKHOFF, G., 2001. Spatial hemineglekt in humans. Progress in Neurobiology. 63(1), s. 1-27.
- KERKHOFF, G. et al., 2006. Repetitive optokinetic stimulation induces lasting recovery from visual neglect. Restorative neurology and neuroscience. 24(4-4), s. 357-369.
- LEE, B. H. et al., 2009. Neglect dyslexia: Frequency, association with other hemispatial neglects, and lesion localization. Neuropsychologia. 47(3), s. 704-710.
- LECHEVALIER, Bernard, et al., 2007. Auditory disorders related to strokes. The behavioral and cognitive neurology of stroke. 348-368.
- LISA, L. P., JUGHTERS, A., KERCKHOFS, E., 2013. The effectiveness of different treatment modalities for the rehabilitation of unilateral neglect in stroke patients: A systematic review. NeuroRehabilitation. 33(4), s. 611-620.
- MENON, A., KORNER-BITENSKY, N., 2004. Evaluating unilateral spatial neglect post stroke: working your way through the maze of assessment choices. Topics in Stroke Rehabilitation. 11(3), s. 41-66.
- MOORE, M. et al., 2022. Rapid screening for neglect following stroke: A systematic search and European Academy of Neurology recommendations. European Journal of Neurology. 29(9), s. 2596-2606.
- NIJBOER, T. C. W; KOLLEN, B. J.; KWAKKEL, G., 2013. Time course of visuospatial neglect early after stroke: a longitudinal cohort study. Cortex. 49(8), s. 2021-2027.
- NIJBOER, T. C. W et al., 2014a. Neglecting posture: Differences in balance impairments between peripersonal and extrapersonal neglect. Neuroreport. 25(17), s. 1381-1385.
- NIJBOER, T. C. W. et al., 2014b. Functional assessment of region-specific neglect: are there differential behavioural consequences of peripersonal versus extrapersonal neglect? Behavioural neurology. 2014, s. 526407
- NIJBOER, T. C. W. et al., 2014c Prism adaptation improves postural imbalance in neglect patients. Neuroreport. 25(5), s. 307-311. NISHIDA, D. et al., 2021. Behavioral assessment of unilateral spatial neglect with the Catherine Bergego Scale (CBS) using the Kessler Foundation Neglect Assessment Process (KF-NAP) in patients with subacute stroke during rehabilitation in Japan. Behavioural neurology. 2021, s. 8825192.
- PIA, L. et al., 2009. Mental number line disruption in a right-neglect patient after a left-hemisphere stroke. Brain and Cognition. 69(1), s. 81-88.
- PISELLA, L. et al., 2002. Dissociated long lasting improvements of straight-ahead pointing and line bisection tasks in two hemineglect patients. Neuropsychologia. 40(3), s. 327-334.
- PITTERI, M. et al., 2018. Conventional and functional assessment of spatial neglect: Clinical practice suggestions. Neuropsychology. 32(7), s. 835.
- POLANOWSKA, K. E., SENIÓW, J. B., 2005. Searching for methods of rehabilitation in neglect syndrome patients–a review. Medical Rehabilitation. 9, s. 10-18.
- REINHART, S.; KELLER, I.; KERKHOFF, G., 2010. Effects of head rotation on space-and word-based reading errors in spatial neglect. Neuropsychologia. 48(13), s. 3706-3714.
- RUNDEK, T. et al., 2000. Predictors of resource use after acute hospitalization: the Northern Manhattan Stroke Study. Neurology. 55(8), s. 1180-1187.
- SHIRAISHI, H. et al., 2010. Prism intervention helped sustainability of effects and ADL performances in chronic hemispatial neglect: a follow-up study. NeuroRehabilitation. 27(2), s. 165-172.
- STARKSTEIN, S. E., JORGE, R. E., ROBINSON, R. G., 2010. The frequency, clinical correlates, and mechanism of anosognosia after stroke. Can. J. Psychiatry. 55, s. 355–361.
- SUBBIAH, I., CARAMAZZA, A. , 2000. Stimulus-centered neglect in reading and object recognition. Neurocase. 6(1), s. 13-31.
- TAVASZI, I. et al., 2021. Neglect syndrome in post-stroke conditions: Assessment and treatment (scoping review). International Journal of Rehabilitation Research. 44(1), s. 3-14.
- THAM, K., KIELHOFNER, G., 2003. Impact of the social environment on occupational experience and performance among persons with unilateral neglect. The American Journal of Occupational Therapy. 57(4), s. 403-412.
- TROMP, E., DINKLA, A., MULDER, T., 1995. Walking through doorways: An analysis of navigation skills in patients with neglect. Neuropsychological Rehabilitation. 5(4), s. 319-331.
- TURTON, A. J. et al., 2009. Walking and wheelchair navigation in patients with left visual neglect. Neuropsychological Rehabilitation. 19(2), s. 274-290.
- VALERO-CABRÉ, A. et al., 2020. Perturbation-driven paradoxical facilitation of visuo-spatial function: revisiting the ‘Sprague effect.’ Cortex. 122, s. 10-39.
- VALLAR, G.; BURANI, C.; ARDUINO, L. S., 2010. Neglect dyslexia: a review of the neuropsychological literature. Experimental Brain Research. 206(2), s. 219-235.
- VERHOEVEN, C. L. M. et al., 2011. Is cognitive functioning 1 year poststroke related to quality of life domain?. Journal of Stroke and Cerebrovascular Diseases. 20(5), s. 450-458.
- VILIMOVSKY, T. et al., 2021. Prism adaptation treatment to address spatial neglect in an intensive rehabilitation program: A randomized pilot and feasibility trial. PLoS One. 16(1), s. e0245425.
- WEBSTER, J. S. et al., 1984. Visual scanning training with stroke patients. Behavior Therapy. 15(2), s. 129-143.
- WIESEN, D., KARNATH, H.-O., SPERBER, CH., 2020. Disconnection somewhere down the line: Multivariate lesion-symptom mapping of the line bisection error. Cortex. 133, s. 120-132.
- YANG, N. Y. H. et al., 2013. Rehabilitation interventions for unilateral neglect after stroke: a systematic review from 1997 through 2012. Frontiers in human neuroscience. 7, s. 187.
Labels
Clinical speech therapy General practitioner for children and adolescents
Article was published inClinical speech therapy (Listy klinické logopedie)

2022 Issue 2-
All articles in this issue
- EDITORIAL
- POROZUMĚNÍ ŘEČI V KONTEXTU JAZYKOVÝCH DEFICITŮ U OSOB S NEUROKOGNITIVNÍMI PORUCHAMI
- TERAPIE PRIMÁRNÍ PROGRESIVNÍ AFÁZIE V AKTUÁLNÍM VÝZKUMU
- POROZUMĚNÍ VĚTÁM U PACIENTKY S MÍRNOU KOGNITIVNÍ PORUCHOU AMNESTICKÉHO TYPU: KAZUISTIKA
- PŘEHLED RIZIKOVÝCH FAKTORŮ VZNIKU DEMENCE
- PROSTOROVÝ NEGLEKT U PACIENTŮ PO CÉVNÍ MOZKOVÉ PŘÍHODĚ
- PACIENT SE ZÍSKANOU PORUCHOU ŘEČOVÝCH SCHOPNOSTÍ V PRAXI KLINICKÉHO NEUROPSYCHOLOGA, KAZUISTIKA
- ODKAZY NA ZAJÍMAVÉ ZÁVĚREČNÉ PRÁCE S TEMATIKOU KOGNITIVNĚ-KOMUNIKAČNÍCH PORUCH
- STRUČNÝ DOTAZNÍK DĚTSKÉHO SLOVNÍKU SSDS 16-42: PŘEDSTAVENÍ SCREENINGOVÉHO DIAGNOSTICKÉHO NÁSTROJE PRO VČASNÉ ODHALENÍ DĚTÍ S OPOŽDĚNÍM VE VÝVOJI JAZYKOVÝCH SCHOPNOSTÍ
- SOCIÁLNĚ PRAGMATICKÁ KOMUNIKAČNÍ PORUCHA
- AUTOSTIGMATIZACE V KOKTAVOSTI – ÚVODNÍ VÝZKUM ZA VYUŽITÍ POLSKÉ ADAPTACE ŠKÁLY VNÍMÁNÍ KOKTAVOSTI
- RECENZE DIAGNOSTICKÉHO MATERIÁLU TEPO – TEST POROZUMĚNÍ VĚTÁM
- RECENZE KNIHY DEMENCE: HODNOTICÍ TECHNIKY A NÁSTROJE
- STIMULUJÚCE A PODPORUJÚCE PROSTREDIE JE AZDA NAJDÔLEŽITEJŠIE PRE ZAČÍNAJÚCEHO ODBORNÍKA ROZHOVOR S PROF. ZSOLTEM CSÉFALVAYEM
- Clinical speech therapy (Listy klinické logopedie)
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- SOCIÁLNĚ PRAGMATICKÁ KOMUNIKAČNÍ PORUCHA
- PŘEHLED RIZIKOVÝCH FAKTORŮ VZNIKU DEMENCE
- RECENZE DIAGNOSTICKÉHO MATERIÁLU TEPO – TEST POROZUMĚNÍ VĚTÁM
- STRUČNÝ DOTAZNÍK DĚTSKÉHO SLOVNÍKU SSDS 16-42: PŘEDSTAVENÍ SCREENINGOVÉHO DIAGNOSTICKÉHO NÁSTROJE PRO VČASNÉ ODHALENÍ DĚTÍ S OPOŽDĚNÍM VE VÝVOJI JAZYKOVÝCH SCHOPNOSTÍ
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career



