-
Medical journals
- Career
Komplexní interdisciplinární pohled na návrat ke sportu po prodělání infekce covid-19
Authors: Filip Hrdlička 1,2; Jaroslav Větvička 3,4; Vendula Bendová 1; Jiří Beran 5; Bohuslav Bunganič 6; Petr Krejčí st. 4,6; Lumír Kroček 3; Václav Monhart 6; Jan Mühlfeit 7; Přemysl Rákosník 8; Pavel Stejskal 9; Michal Šafář 10; Josef Veselka 11; Libor Vítek 12
Authors‘ workplace: 3. lékařská fakulta, Univerzita Karlova, Praha 1; SK Slavia Praha – fotbal, a. s. 2; Centrum zdravotnického zabezpečení sportovní reprezentace z. s. 3; Lékařská komise, Český olympijský výbor 4; Institut postgraduálního vzdělávání ve zdravotnictví 5; Interní klinika, 1. LF UK a ÚVN, Praha 6; INSEAD, Fontainebleau, France 7; Alergologie, Plicní, Praha 8; Fakulta sportovních studií, Masarykova Univerzita, Brno 9; Fakulta tělesné kultury, Univerzita Palackého, Olomouc 10; Kardiologická klinika 2. LF UK a FN Motol, Praha 11; IV. interní klinika a Ústav lékařské biochemie a laboratorní diagnostiky, VFN a 1. LF UK, Praha 12
Published in: Vnitř Lék 2021; 67(1): 14-21
Category:
Overview
Pandemie onemocnění covid-19 zasáhla celý svět. Týká se všech věkových i sociálních skupin. Nejinak tomu je u sportovců. Prozatím nedokážeme s jistotou říci, jaké dlouhodobé následky infekce virem SARS‑CoV-2 obnáší. Nejnovější poznatky však naznačují, že bychom měli být při návratu ke sportovní činnosti velmi obezřetní. Sportovec by měl po uplynutí osobní izolace podstoupit výstupní lékařskou prohlídku a poté dbát na postupné dávkování zátěže k prevenci nevyžádaných komplikací. Nezbytná jsou v průběhu onemocnění také režimová opatření a péče o psychické zdraví sportovců.
V této práci přinášíme komplexní metodiku návratu ke sportu po onemocnění covid-19 pro lékařské a trenérské týmy pečující o sportovce rozdělenou dle průběhu onemocnění. Ve světové literatuře se podobné algoritmy nazývají „Return to Play“ nebo „Return to Sport“. Jednoznačnými postupy můžeme tuto fázi učinit efektivnější a bezpečnější. Nadále je ale potřeba věnovat zvýšenou pozornost některým orgánovým soustavám a specifickým symptomům, které by mohly značit dlouhodobé poškození novým typem koronaviru.
Klíčová slova:
algoritmus – COVID-19 – doporučení – infekce – lékařská prohlídka – návrat ke sportu
Úvod
Nový typ koronaviru SARS -CoV-2 způsobil celosvětovou krizi a dotkl se celé populace napříč věkovým i sociálním spektrem. Rozhodli jsme se na základě rešerše dostupné literatury vypracovat doporučení pro odborníky zajišťující lékařskou péči ve sportovní medicíně, trenéry, a také pro profesionální sportovce a jiné aktivně sportující jedince, kteří prodělali infekci covid-19 (Coronavirus Disease 2019) virem SARS -CoV-2 (Severe Acute Respiratory Syndrome Coronavirus 2).
Jedná se o typ RNA viru, který může u lidí způsobovat těžký akutní respirační syndrom (SARS – Severe Acute Respiratory Syndrome) (1). Nejčastější průběh je však asymptomatický nebo s mírnými příznaky. Počet asymptomatických jedinců byl u velkých studií čítajících více než 1000 probandů mezi 1,6–12,9 %, u menších studií byl počet až 87,9 % (2). U symptomatického průběhu jsou nejčastějšími projevy: horečka (prevalence 78 %), kašel – suchý nebo produktivní (prevalence 57 %), celková únava (prevalence 31 %), narušená funkce čichu (prevalence 25 %) (3).
Prozatím pro nás zůstávají velkou neznámou dlouhodobé dopady na lidské tělo pramenící z prodělané infekce covid-19. Ve vrcholovém sportu docházelo před přerušením soutěží k důkladnému testování možné nákazy novým typem koronaviru. Díky tomuto jsme zachytili i jedince bez jakýchkoliv projevů. První studie tohoto typu však ukazují, že bychom měli zvýšenou měrou dbát na proces návratu ke sportovní činnosti (obdobné výrazy: Return to Play (RTP), Return to Sport, Return to Participation atd.).
Vzhledem k extrémním nárokům, které jsou kladeny na vrcholové sportovce, především pak na kardiopulmonální systém, je naprosto nezbytné ujistit se, že před návratem k fyzické zátěži nemají žádné přetrvávající komplikace a následky nemoci (4). Naše sdělení se zaměřuje na potřebu správného a včasného zahájení řízeného procesu RTP (Return to Play). Tuto metodiku uplatňujeme již od doby potvrzení PCR testem na přítomnost viru. Při objevení se jakýchkoliv příznaků je nutné s eventualitou onemocnění počítat a podle toho se opatrně chovat. Sportovci, nebo u nezletilých rodiče, jsou instruováni ke screeningu příznaků před každým tréninkem. Příkladem tohoto přístupu je tzv. „Risk assesment“ (zhodnocení rizik) neboli screening příznaků onemocnění (5). Níže předkládáme návod na screening indikátorů infekce covid-19 – Tab. 1.
Table 1. Screening příznaků covidu-19. Upraveno dle (5) 
Projevy infekce covid-19
Jedinec nakažený virem SARS -CoV-2 je nejvíce infekční v brzké fázi nemoci. Zásadní se tedy jeví cílený screening na projevy onemocnění a následné potvrzení pomocí testu PCR RNA SARS CoV-2. Symptomatické osobě je ještě před potvrzeným testem nařízena osobní karanténa. Při pozitivním výsledku testu je nemocnému nařízena osobní izolace, čímž se předchází šíření nemoci (3). Mediánová inkubační doba běžné covid-19 infekce je mezi 3 a 5 dny (6, 7). PCR test by měl být proveden mezi 4. a 6. dnem ode dne kontaktu, protože je virus detekovatelný již během druhé poloviny inkubační doby (8).
Pro klinické využití je vhodné průběh rozdělit do čtyř kategorií: asymptomatický, lehký, středně těžký a těžký. Asymptomatický průběh je definován jako průběh bez příznaků, přestože byl jedinec pozitivně testován. Lehký průběh s sebou nese příznaky, jako jsou únava, ztráta chuti nebo čichu, nausea, zvracení, průjem, bolest hlavy, kašel, bolest v krku a ucpaný nos. Středně těžký průběh může někdy vyžadovat hospitalizaci. Mezi příznaky se řadí: klinický nebo radiologický průkaz onemocnění dolních cest dýchacích, systémové příznaky jako trvalá horečka nad 38 °C, zimnice, bolesti svalů, letargie, hypoxie a pneumonie, dále také kardiovaskulární symptomy zahrnující dušnost, bolest na hrudi, pocit svírání na hrudi, tlak na hrudi v klidu nebo při zátěži. Při nutné hospitalizaci, poklesu saturace krve kyslíkem pod 94%, dechové frekvenci nad 30 dechů/min a infiltraci plicní tkáně nad 50%, mluvíme o těžkém průběhu nemoci. U takovýchto pacientů se rozvíjí syndrom akutní dechové tísně (ARDS) (1, 9, 10). Další možné dělení je dle místa výskytu na lokální, regionální a systémové (Tab. 2). Systémové příznaky se vyskytují u středně těžkého až těžkého průběhu nemoci. Při lehkém průběhu se vyskytují spíše lokální a regionální příznaky (11).
Table 2. Dělení příznaků covid-19. Upraveno dle (11) 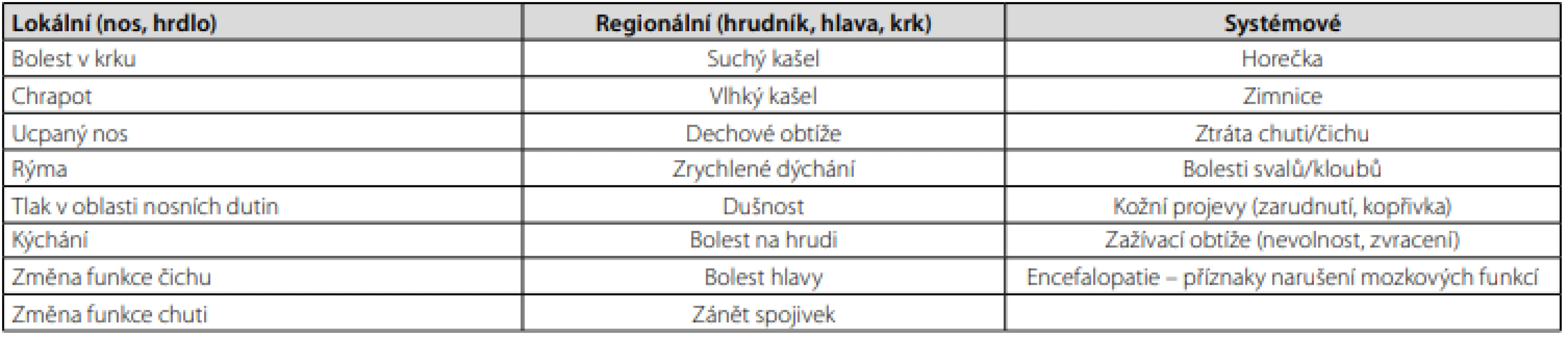
Komplikace a následky infekce covid-19
Italská studie mapující pacienty propuštěné z nemocnice sbírala data o přetrvávajících symptomech. Došla k závěrům, že 87,4 % z pacientů mělo alespoň 1 ze symptomů i po průměrně 36 dnech od propuštění z nemocnice. Konkrétně se jednalo o únavu (53,1 %), dušnost (43,4 %), bolesti kloubů (27,3 %) a bolesti na hrudi (21,7 %). Nutno podotknout, že hovoříme o pacientech s těžším průběhem, kteří prodělali typickou intersticiální pneumonii (72,7 % z účastníků studie) (12).
Německá studie zahrnující 100 probandů po prodělání infekce covid-19 se zabývala přetrvávajícím poškozením myokardu. Vyšetření magnetické rezonance srdce proběhlo průměrně 71 dní od diagnózy covid-19. Celkově 78 % z testovaných vykazovalo známky prodělaného poškození srdce a u 60 % byla potvrzena stále probíhající myokarditida.
Limitací studie je nezanedbatelné množství komorbidit, které probandi vykazovali již před propuknutím infekce – hypertenze (22 %), diabetes mellitus (18 %) a onemocnění plic (21 %) (13).
Americká studie upozorňuje na ještě závažnější fakt. Konstatuje totiž, že k poškození myokardu může dojít také u zdravých mladých jedinců – sportovců s asymptomatickým a lehkým průběhem. Jednalo se o 26 studentů univerzitních sportovních týmů: amerického fotbalu, fotbalu, lakrosu, basketbalu a atletiky. 26,9 % prodělalo lehký průběh a ostatní měli průběh bez symptomů. Žádný z probandů neměl patologické změny EKG a echokardiografie, hladiny troponinu I byly taktéž v normě. Po provedení MRI srdce byl u 4 probandů nález myokarditidy (15 %) a u dalších 8 probandů byly znaky předchozího poškození myokardu dle LGE (pozdního sycení gadolinia) (30,8 %) (14).
Alarmujícím zjištěním jsou opakující se případy přetrvávajících symptomů u vrcholových sportovců po několik týdnů až měsíců. Především se jedná o kašel, tachykardii, výraznou únavu a únavnost (4). Jedním z dalších diskutovaných získaných syndromů po infekci covid-19 je chronický únavový syndrom, který bývá především spojený s infekcí Epstein -Barr virem (15). Jsou dokumentovány také možné důsledky onemocnění na další orgánové soustavy – akutní renální selhání (16), neurodegenerativní choroby (17) či perzistující systémové metabolické abnormality (18).
Léčba
Postup léčby volíme dle průběhu onemocnění a případných komplikací. Pokud je průběh bez komplikací a pacient splňuje kritéria pro domácí léčbu, je jedinci nařízena osobní izolace s případnou symptomatickou léčbou. Doporučení Sekce infekčního lékařství ČLS JEP pro symptomatickou léčbu: antipyretika, expektorancia, léčba GIT obtíží, antitusika (19). V léčbě se mohou také využít imunomodulancia (20). Vitamin C se v klinické praxi používá především ve dvou formách – perorální lipozomální vitamin C a infuze vitaminu C. Systematické studie hodnotící využití vitaminu C v případě onemocnění covid-19 stále probíhají a nemáme tedy prozatím jasně potvrzený přínos (21), ale můžeme předpokládat jeho obecný vliv na podporu imunitního systému. Při těžším průběhu vyžadujícím hospitalizaci s nutností kyslíkové terapie, neinvazivní high flow kyslíkové terapie nebo invazivní mechanické ventilace, se léčba odvíjí dle konkrétní nemocnice a jejích postupů a farmakoterapeutického režimu (např. kortikoterapie – dexamethason, prevence tromboembolické nemoci, rekonvalescentní plazmaterapie, remdesivir, vitamin C).
Návrat ke sportu u dospělého výkonnostního sportovce
Asymptomatický průběh
Při asymptomatickém průběhu sportovec dodrží 10 dní nařízené osobní izolace, během které dodržuje tělesný klid a restrikci zátěže. Poté podstoupí obecné fyzikální vyšetření s cílenou anamnézou u svého lékaře, který rozhodne o postupném návratu k zátěži (10, 22). Někteří autoři doporučují dokonce 14 dní (23, 24). Autorský tým doporučuje také zvážit doplnění základního kardiologického (popřípadě i pneumologického) a laboratorního vyšetření před návratem k fyzické aktivitě – 12svodové EKG a základní laboratorní vyšetření k zachycení skrytých abnormalit.
U cílené anamnézy zaměřené na průběh a následky čerstvě prodělané infekce by měl být kladen důraz na přítomnou zvýšenou únavnost, nepřiměřenou únavu, bolesti na hrudi, dušnost, palpitace, závratě, synkopy. Samotné fyzikální vyšetření se zaměří na přítomný objektivní nález, např. tachykardie, srdeční šelesty, krepitace při bazích plic nebo vedlejší poslechové restriktivní fenomény plic.
Začátek postupného návratu k zátěži je možný nejdříve 11. den od pozitivního testu po ukončení osobní izolace a výstupní lékařské prohlídce bez abnormálního nálezu. Návrat k maximální zátěži je možný nejdříve 17. den od pozitivního testu dle (Tab. 2) (22).
Lehký průběh
V případě lehkého průběhu se ukazuje jako klíčové dodržet 10 dní klidu bez zátěže pro prevenci následných komplikací – počítáno od prvního dne příznaků (10, 22), či dokonce 14 dní dle některých autorů (23, 24). Po dodržení 10denní izolace a za předpokladu uplynutí 7 dní od posledního dne, kdy byly přítomny příznaky, je možné začít s postupným návratem ke sportu. Před tímto doporučujeme podstoupit obecné fyzikální vyšetření s cílenou anamnézou na možné komplikace. Vhodné je individuálně zvážit před návratem k zátěži výstupní vyšetření lékařem – kardiologické (případně i pneumologické) a laboratorní: 12-svodové EKG, echokardiografii, laboratorní vyšetření – např. hladiny kardiálních markerů (hs -cTn, CK -MB mass, NT -proBNP) a D -dimery. Při abnormalitách by měl lékař doplnit spirometrické vyšetření, submaximální spiroergometrické vyšetření, RTG plic. Ke zvážení by dále bylo vyšetření srdce magnetickou rezonancí pro vyloučení poškození srdečního svalu, myokarditidy či jiných kardiologických komplikací, bodypletysmografie a 24hodinové Holter EKG (4, 10, 11, 23, 25, 26)
Začátek postupného návratu k zátěži je možný nejdříve 10 dní od počátku příznaků a za předpokladu uplynutí 7 dní od úplného odeznění příznaků. Mezi další kritéria řadíme ukončení osobní izolace a výstupní lékařskou prohlídku bez patologického nálezu. Návrat k maximální zátěži je nejdříve 17. den od pozitivního testu dle (Tab. 3) (22).
Table 3. Postupný návrat k zátěži. Upraveno dle (22) 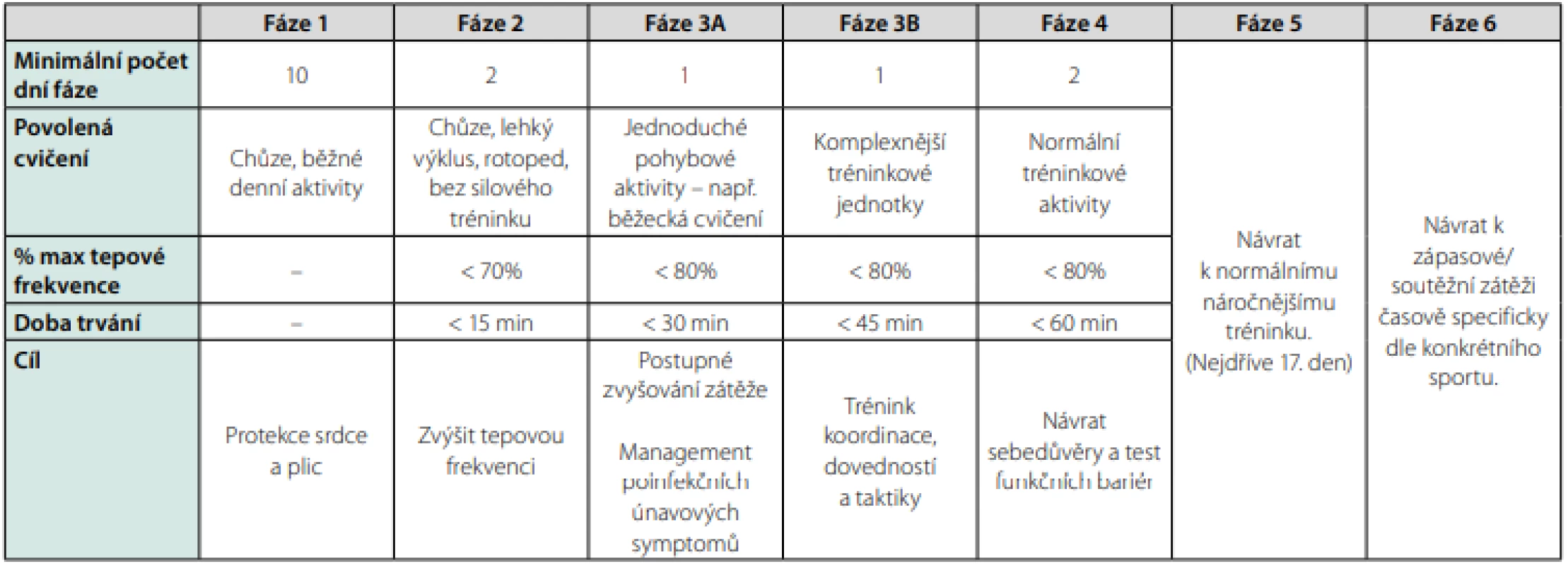
Středně těžký průběh
Stejně jako u předchozích se soustředíme u výstupního vyšetření zprvu na fyzikální vyšetření a cílenou anamnézu. Z doplňkových vyšetření přistupujeme k 12-svodovému EKG, echokardiografii, laboratornímu vyšetření kardiálních markerů (hs -cTn, CK -MB mass, NT -proBNP), hladiny D -dimerů, spirometrickému vyšetření a submaximálnímu spiroergometrickému vyšetření. Ke zvážení je také již v základní baterii vyšetření MRI srdce. Při abnormálním nálezu je vhodné doplnit vyšetření: RTG plic, bodypletysmografii, 24hodinové Holter EKG, MRI srdce. Ke zvážení je CT plic pro lepší zobrazení (4, 10, 11, 23, 25, 26).
Začátek postupného návratu k zátěži je možný nejdříve 10 dní od počátku příznaků a za předpokladu uplynutí alespoň 10 dní od úplného ústupu příznaků. Další kritéria jsou ukončení osobní izolace a výstupní lékařská prohlídka bez abnormálního nálezu. Návrat k maximální zátěži je nejdříve 17. den od pozitivního testu dle (Tab. 3) (22).
Těžký průběh – nutná hospitalizace
Typickým postižením plic u viru SARS -CoV-2 je intersticiální pneumonie. U některých hospitalizovaných pacientů může docházet k poškození srdečního svalu. Přesný mechanismus není znám. Mezi teorie patří systémová zánětlivá odpověď nebo cytokinová bouře související s probíhající infekcí. Jako další možné příčiny jsou uváděny hypoxie při snížené funkci plic, tromboembolické komplikace v plicním krevním řečišti nebo virová myokarditida (4).
Postinfekční myokarditida je známou komplikací po virových infekcích u sportovců. Rozpoznávací symptomy zahrnují bolest na hrudi se zhoršením při hlubokém nádechu, snížené dechové pohyby a palpitace. U pacientů po těžkém průběhu infekce covid-19, kteří vyžadovali hospitalizaci, se doporučuje komplexní vyšetření: 12-svodové EKG, echokardiografie, MRI srdce, 24hodinový Holter EKG, CT plic, spirometrické vyšetření, bodypletysmografie, spiroergometrie (do submaxima před návratem k fyzické aktivitě), orientační psychologické vyšetření a detailní laboratorní vyšetření – KO+diff, koagulace (PT, D -dimery), kardiální markery (hs -cTn, CK -MB mass, NT -proBNP), jaterní testy (ALT, AST, GGT, BILT), renální funkce (urea, kreatinin), LD, myoglobin, CK, zánětlivé markery (FW, CRP, ferritin, PCT), LDL. Jako výstupní vyšetření mimořádná lékařská prohlídka – spiroergometrie do maxima (4, 10, 11, 23, 25–27). Při nálezu signifikantního poškození myokardu se doporučuje postupovat dle guideline pro myokarditidu (10, 28).
Restrikce tělesné zátěže je po celou dobu trvání příznaků a alespoň 14 dní navíc ode dne posledních projevů příznaků. Předcházet by tomu měla důkladná výstupní lékařská prohlídka. Návrat k zátěži poté dle (Tab. 3) (22).
Na obrázku 1 předkládáme souhrn, (Tab. 4), který shrnuje postup ode dne pozitivního testu po varianty komplexního vyšetření a RTP u jednotlivých typů průběhů. Dále také Tab. 4, kde shrnujeme naše doporučení ke správnému postupu v 10 bodech.
Image 1. Psychologická podpora a režimová opatření sportovců při pandemii covidu-19 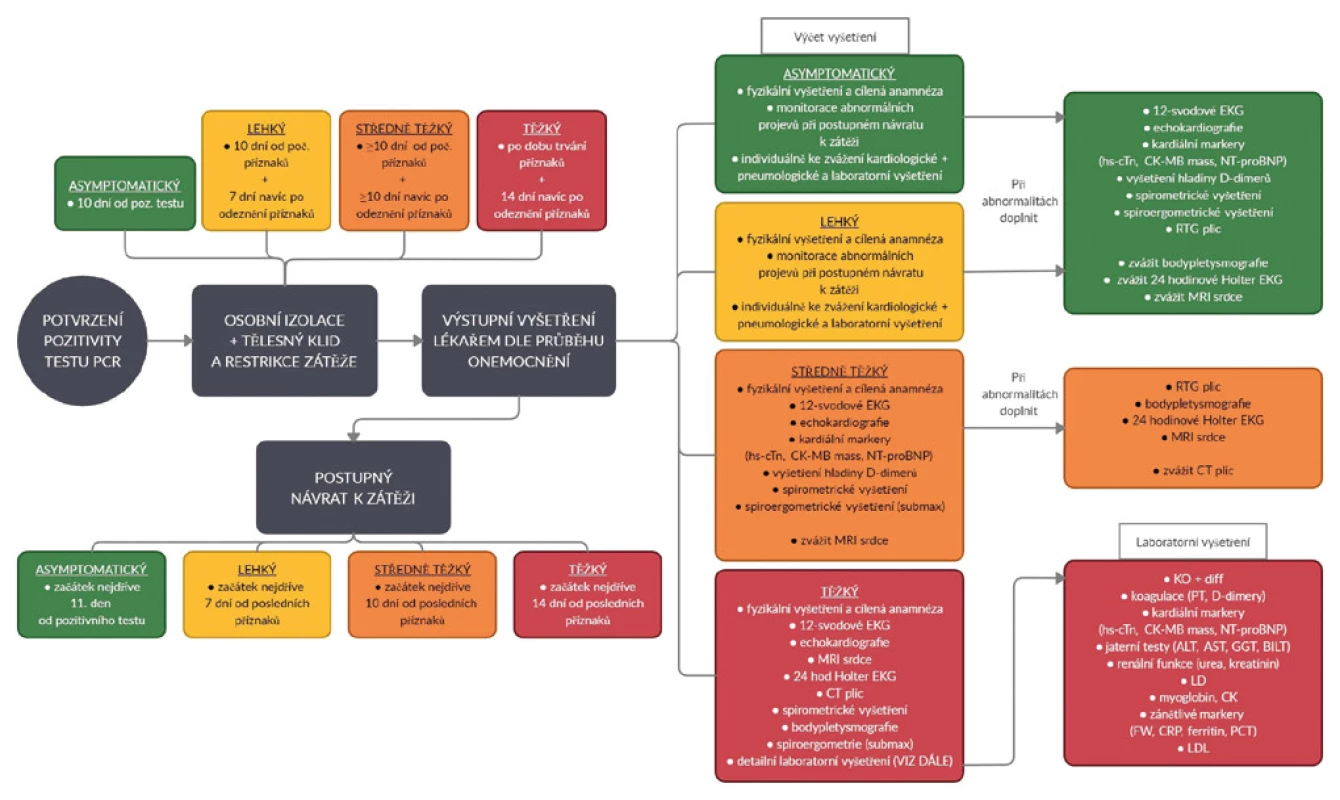
Table 4. Souhrn doporučení ke správnému postupu při infekci covid-19 u sportovců 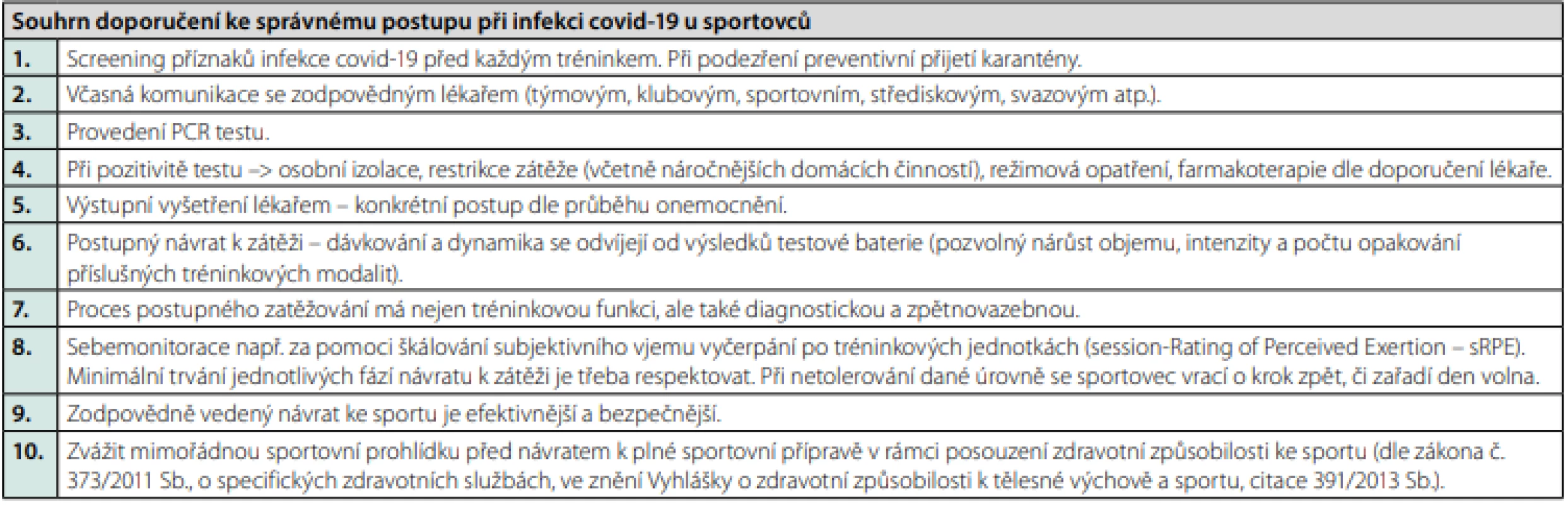
Monitoring návratu k plné zátěži
Důkladná monitorace narůstající zátěže po prodělání onemocnění je velmi důležitá. Doporučujeme monitoring buď za pomocí objektivního GPS k monitoraci tzv. „external load“ (externí zátěž) nebo za pomoci subjektivního hodnocení „internal load“ (vnitřní zátěže) – to je nejjednodušeji prováděno cestou sRPE (session rating of perceived exertion = subjektivní zhodnocení námahy sportovcem při tréninkové jednotce) (29). Tím lze získat data o tom, jak hodnotí sportovec aktuální náročnost konkrétních tréninkových jednotek. Z tohoto hodnocení se po 4 týdnech dá vypočítat normální chronická zátěž, kolem jejíž hodnoty bychom měli oscilovat.
Porovnání aktuálního zatížení vůči chronickému se nazývá acute : chronic ratio (poměr akutního a chronického zatížení). Tento poměr se s výhodou počítá pomocí exponenciálního klouzavého průměru, který je mnohem citlivější než pouhý klouzavý průměr (30). Pokud se drží zátěž ve vhodném rozmezí, minimalizuje se tím riziko zranění z přetížení nebo naopak podtrénování. V literatuře si toto vhodné rozmezí vysloužilo název „the sweet spot“ (ideální místo) (31).
Monitoring RPE je nejjednodušší a nejdostupnější varianta, ale vzhledem k aktuálnosti problému návratu k zátěži po onemocnění covid-19 a případné absenci dat k porovnání chronické úrovně zátěže je toto hůře aplikovatelné. Tento postup však velmi podporuje literatura, která upozorňuje na možné následky přílišných rozdílů v náročnosti tréninků ve srovnání s předchozím obdobím klidu (29, 31–38).
Jak upozorňují britští autoři, existuje riziko, že někteří sportovci mají limitovaný přístup k tréninkovým centrům a nedostává se jim adekvátních tréninkových stimulů, které by normálně podstupovali během přípravné a soutěžní fáze. Omezí se důležitá specifika sportovního výkonu, jako jsou síla, běh ve vysoké rychlosti, akcelerace, decelerace, změny směru pohybu a decision -making (situační rozhodování se). Při přípravě individuálních plánů v době pandemie musíme tyto faktory zvážit a zahrnout do tréninkového procesu, abychom předcházeli možným zraněním při návratu ke sportovní činnosti (39).
Návrat ke sportu u dětí a dorostu
Dětští pacienti diagnostikovaní s onemocněním covid-19 mají obecně dobrou prognózu (40) a úmrtí způsobená tímto onemocnění jsou vzácná (41). V retrospektivní studii na 2143 pacientech mladších 18 let v Číně prodělala převážná většina dětských pacientů asymptomatickou (4,4 %), lehkou (50,9 %), či středně těžkou (38,8 %) formou onemocnění covid-19. Pouze malá část prodělala těžkou formu (5,9 %) (42). Velká systematická přehledová studie na 7780 dětských pacientech došla k závěru, že nejčastějšími příznaky jsou horečka (59,1 %) a kašel (55,9 %). 19,3 % dětských pacientů prodělalo asymptomatický průběh. Toto zjištění nás vede k obavám, že děti nakažené koronavirem, neprojevující žádné známky nemoci, mohou hrát důležitou roli v komunitním šíření nemoci (40). Dostupná data naznačují převahu postižení horních cest dýchacích oproti postižení dolních cest dýchacích (43).
Obávanou komplikací je multisystémový zánětlivý syndrom (MIS -C, Multisystem Inflammatory Syndrome in Children). Výskyt tohoto syndromu je sice vzácný (0,6 %), jedná se ale o život ohrožující stav (43). Definice stavu zahrnuje závažné projevy vyžadující hospitalizaci, horečka trvající > 24 hod., laboratorní průkaz zánětlivých parametrů, multiorgánové postižení a průkaz infekce virem SARS -CoV-2 podložené PCR testem (44). Některé děti mohou i po asymptomatickém či lehkém průběhu s odstupem týdnů rozvinout MIS -C (45). V americké studii na 35 dětech s průměrným věkem 10 let, 28% přítomností komorbidit (asthma bronchiale, nadváha), bylo k MIS -C přidruženo také akutní srdeční selhání. U 25 z 35 pacientů bylo pozorováno úplné navrácení funkce levé srdeční komory. Žádný z pacientů nezemřel (46).
Doporučení specifická pro sportovce dětského a dorostového věku jsou velmi omezená. Postup návratu k zátěži by se měl u dětí lišit od postupu, který volíme u dospělých sportovců (47). U dětí mladších 15 let, které prodělaly pouze asymptomatický nebo lehký průběh, zvažujeme kardiologické vyšetření po době osobní izolace pouze individuálně (10, 47). Po středně těžkém až těžkém průběhu následuje dalších 10–14 dní rekonvalescence po odeznění posledních příznaků. Výstupní lékařskou prohlídku provede praktický lékař dětí a dorostu nebo dětský kardiolog. Ke zvážení je zahrnutí vyšetření EKG, hs -cTn a echokardiografie. Při normálních výsledcích navazuje postupný návrat k zátěži. Při prodělání MIS -C se doporučuje MRI srdce (10). Pokud se potvrdí na magnetické rezonanci poškození myokardu, další postup RTP je podle guidelines pro myokarditidu (10, 47, 48, 10). V případě prodělání myokarditidy by mělo dítě zůstat 3–6 měsíců bez zátěže (47, 48). Pokud na MRI srdce není potvrzený nález, doporučuje se i tak zvážit spiroergometrické vyšetření a ambulantní sledování srdečního rytmu (10). U dětí starších 15 let se znaky pubertálního vývoje postupujeme jako u dospělých sportovců (10).
Výživa
V rámci prevence (obecně jakýchkoli) infekčních onemocnění, v průběhu onemocnění covid-19 i v rámci rekonvalescence je třeba dbát na pestrý jídelníček bohatý na vitaminy, stopové prvky, flavonoidy a další mikronutrienty (např. zinek, železo, měď, selen, vitaminy A, B6, C a E) důležité pro správné fungování imunitního systému (49, 50). Speciální pozornost zasluhují omega-3 mastné kyseliny mající mimo jiné i protizánětlivé účinky a jejich léčebný efekt byl prokázán i u syndromu ARDS (Acute Respiratory Distress Syndrome, syndrom akutní dechové tísně) (51). Dalším významným mikronutrientem je vitamin D, jehož chemoterapeutický efekt byl prokázán i u onemocnění covid-19 (52). Doporučují se dávky až 10000 IU denně s cílem dosáhnout sérových koncentrací vitaminu D 100–150 nmol/L (53). Pozornost dále zasluhuje i kalorický příjem, neboť v důsledku inaktivity sportovců se mění energetická bilance. Kalorický příjem je tedy nezbytné příslušným způsobem snížit u asymptomatického a lehkého průběhu, aby nedocházelo ke zbytečným nepříznivým změnám tělesné konstituce. U středně těžkého až těžkého průběhu doporučujeme zvážit navýšení kalorického příjmu vzhledem k vysoké energetické náročnosti těžkých infekcí.
Psychologické aspekty onemocnění covid-19
S ohledem na celkový kontext onemocnění covid-19 doporučujeme psychologickou podporu zaměřit na redukci sekundárního stresu, podporu regenerace a kognitivní trénink kompenzující výpadek fyzické přípravy (39). Skupina italských autorů hodnotila změny vnímaného stresu (pomocí Perceived Stress Scale) a biopsychosociálního stavu (pomocí Psychobiosocial State Scale) u italských sportovců porovnáním dat před propuknutím pandemie covid-19 a po měsíci od začátku „lockdown“ v Itálii. Výsledky ukázaly, že situace přispěla ke zvýšené míře vnímaného stresu a dysfunkčním biopsychosociálním stavům u sportovců (54). K vyšetření duševního zdraví po pandemii covid-19 se zdá být ideálním nástrojem DASS-21 (Depression and Anxiety Stress Scale) (55), ale tento vyšetřovací nástroj bohužel nemá český ekvivalent. K dispozici máme např. Škálu vnímaného stresu (překlad Perceived Stress Scale), který se také jeví jako přínosný vyšetřovací nástroj (56, 57). Sportovní psychologové, mentální koučové a konzultanti olympijských aspirantů mají v této situaci složitý úkol a musí být velmi flexibilní a kreativní vzhledem k posunutí Olympijských her v Tokiu na rok 2021 (58).
Zkušenost plynoucí z celé situace ohledně koronavirové pandemie nás vede ke změnám ve sportovní praxi. Můžeme rozlišovat čtyři odlišné fáze: 1. fáze před koronavirem, 2. koronavirová fáze -A (nestabilita, zmatenost, emoční reakce, kognitivní vyhodnocení), 3. koronavirová fáze -B (aktivní přizpůsobení se nebo úpadek), 4. koronavirová fáze -C (nestabilita se lepší nebo prohlubuje v závislosti na směřování kariéry). K podpoře sportovců při takto signifikantních událostech měnících zaběhlé podmínky je možné využít šestikrokový konzultační rámec – 1. pojmenování situace měnící zaběhlé podmínky, 2. porozumění vnímání dané situace sportovcem, 3. rozpoznání strategie přizpůsobení a podpůrných mechanismů, 4. iniciace procesu změny, 5. návrh k rozhodnutí o změně, 6. podpora sportovcových snah o aplikaci tohoto rozhodnutí. První tři kroky slouží k zhodnocení, čtvrtý až šestý krok slouží k intervenci (59).
V případě dětských sportovců je žádoucí, aby rodiče šli příkladem. Měli by tedy dodržovat aktuální vládní nařízení, pozitivně reagovat na změny konané sportovními organizacemi, vyhýbat se negativitě, kontrolovat vlastní emoce, dávat důraz na základní principy (dobrá hydratace, vyvážená strava, kvalitní spánek), rozvinout efektivní strukturu dne, relaxovat, sociální kontakt (online, či v mezích aktuálních vládních opatření). Vhodné je otevřeně s dětmi mluvit o jejich obavách, strastech a aktuálních potřebách. V přístupu k zvládnutí emočních reakcí dítěte je možné zvážit následující techniky: 1. nácvik hlubokého dýchání, 2. relaxační imaginace, 3. mindfulness nebo meditace, 4. poslech hudby, 5. pravidelný kontakt s rodinou, přáteli, spoluhráči nebo trenéry (online, či v mezích aktuálních vládních opatření), 6. pravidelné sepsání svých myšlenek, pocitů a obav, 7. fyzický trénink nebo jiná aktivita, 8. procházka v přírodě, 9. aktivity s ostatními členy domácnosti. Dopad pandemie nového typu koronaviru na dříve stanovené krátkodobé a dlouhodobé cíle je obrovský, proto je vhodný čas k přehodnocení a stanovení nových cílů a motivací. Cíle by měly být specifické, měřitelné, realistické, monitorovatelné a časově ohraničené (60).
Níže uvádíme souhrn podpůrných opatření s doporučením realizaci přizpůsobit průběhu onemocnění nebo aktuálnímu biopsychosociálnímu stavu a v případě nejistoty vždy konzultovat se sportovním psychologem. Možný benefit shledáváme ve využití telemedicíny neboli distanční konzultace s lékařem. Jedná se o doporučení, která může člen lékařského nebo trenérského týmu předat sportovcům.
- Pocity strachu, obav, nejistoty, naštvání či frustrace jsou při sdělení pozitivního výsledku testu na SARS -CoV-2 standardní reakcí. Je vhodné nedusit pocity v sobě – mluvit o své nemoci i obavách s druhými – trenérem, týmovým lékařem, sportovci, kteří onemocněním prošli.
- Méně je více. V první fázi (5 dní) není potřeba dělat nic. I v případě, že nepociťujete žádné příznaky a cítíte se dobře, využijte této fáze jako příležitosti k pasivní regeneraci a odpočinku, kvalitnímu spánku. Tímto obdobím duševního i fyzického klidu výrazně pomůžete svému tělu.
- Pokud máte mírné příznaky, držte se varianty „méně je více“ až do jejich vymizení. Pokud jste po pátém dnu bez potíží, můžete využít některé techniky kognitivního tréninku zaměřeného na podporu regenerace, relaxace, sportovní sebedůvěry a osobní pohody. Nastavte si standardní rutinu vašeho běžného tréninkového dne (včetně vstávání, času jídla, tréninku, odpočinku, spánku). V čase tréninku (pokud standardně trénujete vícefázově, aplikujte pouze jednu tréninkovou fázi) využijte 20–30 minut k relaxaci a vizualizaci. Vizualizaci lze podpořit zhlédnutím videozáznamu vlastních úspěšných výkonů z předchozí kariéry. Večer před spaním můžete trénink doplnit krátkou 5minutovou relaxací s vizualizací. Nechte volně proudit obrazy, pocity, myšlenky a poté zakončete rekapitulací – připomenutím tří pozitivních momentů z uplynulého dne.
- Od desátého dne (pokud jste bez potíží a cítíte se dobře) můžete relaxaci s vizualizací zařadit vícefázově. Případně je možné využít jiných forem kognitivního tréninku.
- Tento alternativní tréninkový režim udržujeme do doby, než je možný návrat k standardnímu tréninkovému zatěžování.
Na obrázku 2 shrnujeme nejdůležitější aspekty psychologické podpory a režimových opatření.
Image 2. Časová osa při onemocnění covid-19 – Postup od pozitivního testu po návrat ke sportu 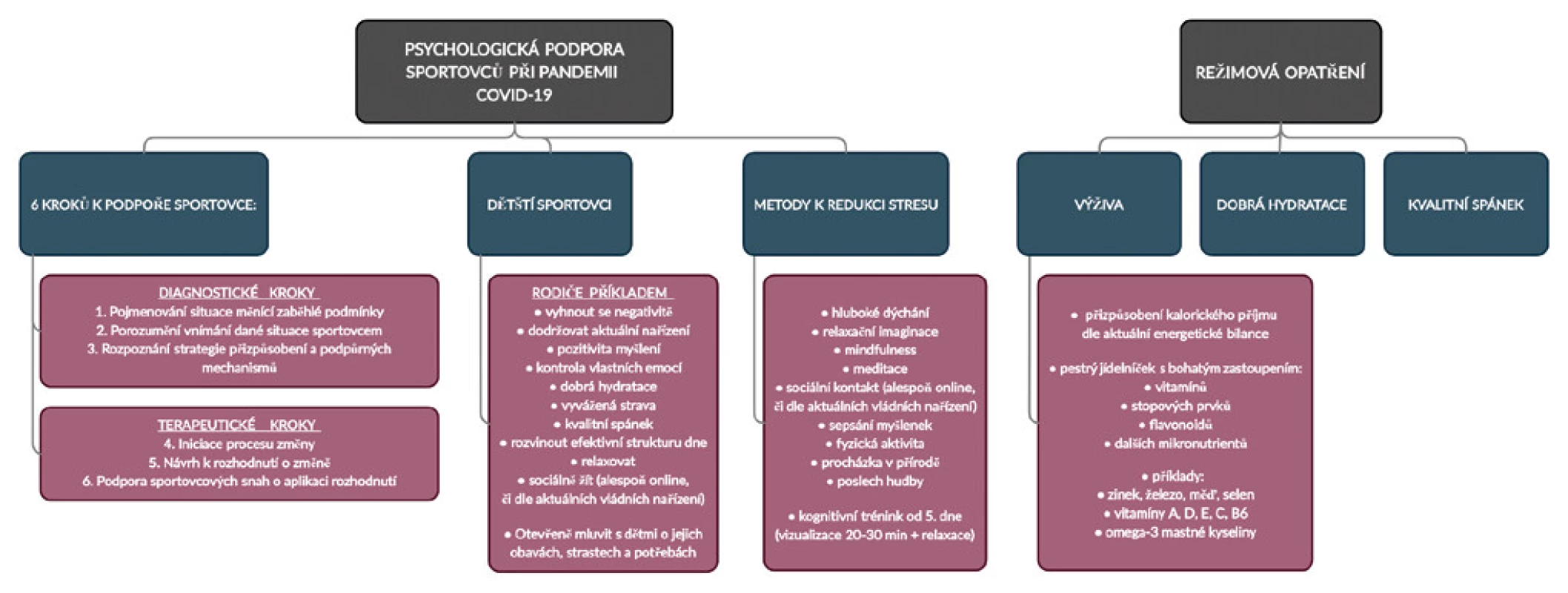
Závěr
Sportovci a jejich týmy se museli v souvislosti s pandemií covidu-19 adaptovat k samostatnosti, vynalézavosti, houževnatosti a vyrovnanosti. Aktuální situace nám nabízí možnost rozvoje nepoznaných postupů. Chvíle klidu nabízí příležitost k reflexi, sebeevaluaci, korekci a vylepšení plánů a cílů (58). Vzhledem k unikátnosti současné celosvětové situace možná stojíme na prahu vzniku nových atypických postupů, které povedou k celkovému zlepšení sportovních výkonů (61).
V současnosti není definitivně jasné, jaké dlouhodobé následky infekce covid-19 mohou nastat, proto apelujeme na zvýšenou pozornost u dále uvedených orgánových soustav i v delším časovém odstupu od prodělání infekce (62).
- Kardiovaskulární systém – poškození srdečního svalu (zvýšená hladina kardiálních markerů), tromboembolická nemoc či myokarditida (nález na MRI).
- Respirační systém – intersticiální ztluštění a průkaz fibrózy, abnormality funkčních plicních testů
- Nervová soustava – bolesti hlavy, závrať, poruchy čichu a chuti. Vzácně pak cévní mozková příhoda, encefalitida, neepileptické záchvaty, emoční labilita, mozková mlha („brain fog“)
- Další obecné symptomy – únava a dušnost (nejčastější dlouhodobé komplikace), bolesti na hrudi, bolesti kloubů a svalů atd.
KORESPONDENČNÍ ADRESA AUTORA:
Bc. Filip Hrdlička,
3. lékařská fakulta,
Univerzita Karlova,
Ruská 2411,
100 00 Praha 10 – Vinohrady
Cit. zkr: Vnitř Lék 2021; 67(1): e14–e21
Článek přijat redakcí: 13. 11. 2020
Článek přijat po recenzích: 2. 12. 2020
Sources
1. Gandhi RT, Lynch JB, Rio CD. Mild or Moderate COVID-19. New England Journal of Medicine. 2020; 383(18): 1757–1766. doi:10.1056/nejmcp2009249.
2. Al -Sadeq DW, Nasrallah GK. The incidence of the novel coronavirus SARS -CoV-2 among asymptomatic patients: A systematic review. International Journal of Infectious Diseases. 2020; 98 : 372–380. doi:10.1016/j.ijid.2020. 06. 098.
3. Grant MC, Geoghegan L, Arbyn M, et al. The prevalence of symptoms in 24,410 adults infected by the novel coronavirus (SARS -CoV-2; COVID-19): A systematic review and meta -analysis of 148 studies from 9 countries. Plos One. 2020; 15(6). doi: 10.1371/journal.pone.0234765.
4. Wilson MG, Hull JH, Rogers J, et al. Cardiorespiratory considerations for return -to -play in elite athletes after COVID-19 infection: a practical guide for sport and exercise medicine physicians. British Journal of Sports Medicine. 2020; 54(19): 1157–1161. doi: 10.1136/bjsports-2020-102710.
5. The Football Association. COVID-19 Safeguarding Risk Assessment Guidance. www.thefa.com. https://www.thefa.com/-/media/thefacom -new/files/get -involved/2020/COVID19-risk -assessment -guidance -and -template.ashx. Published September 17, 2020. Accessed October 29, 2020.
6. Chun JY, Baek G, Kim Y. Transmission onset distribution of COVID-19. International Journal of Infectious Diseases. 2020; 99 : 403–407. doi:10.1016/j.ijid.2020. 07. 075.
7. Ren X, Li Y, Yang X, et al. Evidence for pre-symptomatic transmission of coronavirus disease 2019 (COVID-19) in China. Influenza and Other Respiratory Viruses. 2020. doi: 10.1111/irv.12787.
8. He X, Lau EHY, Wu P, et al. Temporal dynamics in viral shedding and transmissibility of COVID-19. Nature Medicine. 2020; 26(5): 672–675. doi: 10.1038/s41591-020-0869-5.
9. Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. The Lancet. 2020; 395(10223): 497–506. doi: 10.1016/s0140-6736(20)30183-5.
10. Kim JH, Levine BD, Phelan D, et al. Coronavirus Disease 2019 and the Athletic Heart. JAMA Cardiology. 2020. doi: 10.1001/jamacardio.2020.5890.
11. Verwoert GC, Vries STD, Bijsterveld N, et al. Return to sports after COVID-19: a position paper from the Dutch Sports Cardiology Section of the Netherlands Society of Cardiology. Netherlands Heart Journal. 2020; 28(7–8): 391–395. doi: 10.1007/s12471-020-01469-z.
12. Carfì A, Bernabei R, Landi F. Persistent Symptoms in Patients After Acute COVID-19. JAMA. 2020; 324(6): 603. doi:10.1001/jama.2020.12603.
13. Puntmann VO, Carerj ML, Wieters I, et al. Outcomes of Cardiovascular Magnetic Resonance Imaging in Patients Recently Recovered From Coronavirus Disease 2019 (COVID-19). JAMA Cardiology. 2020. doi: 10.1001/jamacardio.2020.3557.
14. Rajpal S, Tong MS, Borchers J, et al. Cardiovascular Magnetic Resonance Findings in Competitive Athletes Recovering From COVID-19 Infection. JAMA Cardiology. 2020. doi:10.1001/jamacardio.2020.4916.
15. Rubin R. As Their Numbers Grow, COVID-19 „Long Haulers“ Stump Experts. Jama. 2020;324(14):1381. doi:10.1001/jama.2020.17709
16. Ahmadian E, Khatibi SMH, Soofiyani SR, et al. COVID-19 and kidney injury: Pathophysiology and molecular mechanisms. Reviews in Medical Virology. 2020. doi: 10.1002/rmv.2176.
17. Beauchamp LC, Finkelstein DI, Bush AI, Evans AH, Barnham KJ. Parkinsonism as a Third Wave of the COVID-19 Pandemic? Journal of Parkinson’s Disease. 2020; 10(4): 1343–1353. doi: 10.3233/jpd-202211.
18. Ayres JS. A metabolic handbook for the COVID-19 pandemic. Nature Metabolism. 2020; 2(7): 572–585. doi: 10.1038/s42255-020-0237-2.
19. Kümpel P, Holub M, Roháčová H, Plíšek S. Doporučený postup SIL ČLS JEP léčby pacientů s onemocněním COVID-19. Společnost infekčního lékařství ČLS JEP. https://www. infekce.cz/zprava20-93.htm. Published August 28, 2020. Accessed November 1, 2020.
20. Beran J, Šalapová E, Špajdel M. Inosine pranobex is safe and effective for the treatment of subjects with confirmed acute respiratory viral infections: analysis and subgroup analysis from a Phase 4, randomised, placebo -controlled, double -blind study. BMC Infectious Diseases. 2016; 16(1). doi: 10.1186/s12879-016-1965-5.
21. Baladia E, Pizarro AB, Ortiz -Muñoz L, Rada G. Vitamin C for COVID-19: A living systematic review. Medwave. 2020; 20(06). doi: 10.5867/medwave.2020. 06. 7978.
22. Elliott N, Martin R, Heron N, Elliott J, Grimstead D, Biswas A. Infographic. Graduated return to play guidance following COVID-19 infection. British Journal of Sports Medicine. 2020; 54(19): 1174–1175. doi: 10.1136/bjsports-2020-102637.
23. Phelan D, Kim JH, Chung EH. A Game Plan for the Resumption of Sport and Exercise After Coronavirus Disease 2019 (COVID-19) Infection. JAMA Cardiology. 2020; 5(10): 1085. doi:10.1001/jamacardio.2020.2136.
24. Schellhorn P, Klingel K, Burgstahler C. Return to sports after COVID-19 infection. European Heart Journal. 2020. doi: 10.1093/eurheartj/ehaa448.
25. Hull JH, Lloyd JK, Cooper BG. Lung function testing in the COVID-19 endemic. The Lancet Respiratory Medicine. 2020; 8(7): 666–667. doi:10.1016/s2213-2600(20)30246-0.
26. Löllgen H, Bachl N, Papadopoulou T, et al. Recommendations for return to sport during the SARS -CoV-2 pandemic. BMJ Open Sport & Exercise Medicine. 2020; 6(1). doi: 10.1136/ bmjsem-2020-000858.
27. Henry BM, Oliveira MHSD, Benoit S, Plebani M, Lippi G. Hematologic, biochemical and immune biomarker abnormalities associated with severe illness and mortality in coronavirus disease 2019 (COVID-19): a meta -analysis. Clinical Chemistry and Laboratory Medicine (CCLM). 2020; 58(7): 1021–1028. doi: 10.1515/cclm-2020-0369.
28. Maron BJ, Udelson JE, Bonow RO, et al. Eligibility and Disqualification Recommendations for Competitive Athletes With Cardiovascular Abnormalities: Task Force 3: Hypertrophic Cardiomyopathy, Arrhythmogenic Right Ventricular Cardiomyopathy and Other Cardiomyopathies, and Myocarditis. Circulation. 2015; 132(22). doi: 10.1161/ cir.0000000000000239.
29. Malone S, Owen A, Newton M, Mendes B, Collins KD, Gabbett TJ. The acute:chonic workload ratio in relation to injury risk in professional soccer. Journal of Science and Medicine in Sport. 2017; 20(6): 561–565. doi: 10.1016/j.jsams.2016. 10. 014.
30. Murray NB, Gabbett TJ, Townshend AD, Blanch P. Calculating acute:chronic workload ratios using exponentially weighted moving averages provides a more sensitive indicator of injury likelihood than rolling averages. British Journal of Sports Medicine. 2016; 51(9): 749–754. doi: 10.1136/bjsports-2016-097152.
31. Gabbett TJ. The training—injury prevention paradox: should athletes be training smarter and harder? British Journal of Sports Medicine. 2016; 50(5): 273–280. doi: 10.1136/bjsports-2015-095788.
32. Gabbett TJ, Nielsen RO, Bertelsen ML, et al. In pursuit of the ‘Unbreakable’ Athlete: what is the role of moderating factors and circular causation? British Journal of Sports Medicine. 2018; 53(7): 394–395. doi:10.1136/bjsports-2018-099995.
33. Gabbett TJ. Debunking the myths about training load, injury and performance: empirical evidence, hot topics and recommendations for practitioners. British Journal of Sports Medicine. 2018; 54(1): 58–66. doi: 10.1136/bjsports-2018-099784.
34. Gabbett TJ. How Much? How Fast? How Soon? Three Simple Concepts for Progressing Training Loads to Minimize Injury Risk and Enhance Performance. Journal of Orthopaedic & Sports Physical Therapy. 2020; 50(10): 570–573. doi:10.2519/jospt.2020.9256.
35. Schwellnus M, Soligard T, Alonso J -M, et al. How much is too much? (Part 2) International Olympic Committee consensus statement on load in sport and risk of illness. British Journal of Sports Medicine. 2016; 50(17): 1043–1052. doi: 10.1136/bjsports-2016-096572.
36. Soligard T, Schwellnus M, Alonso J -M, et al. How much is too much? (Part 1) International Olympic Committee consensus statement on load in sport and risk of injury. British Journal of Sports Medicine. 2016; 50(17): 1030–1041. doi:10.1136/bjsports-2016-096581.
37. Windt J, Gabbett TJ, Ferris D, Khan KM. Training load -injury paradox: is greater preseason participation associated with lower in -season injury risk in elite rugby league players? British Journal of Sports Medicine. 2016; 51(8): 645–650. doi: 10.1136/bjsports-2016-095973.
38. Windt J, Gabbett TJ. How do training and competition workloads relate to injury? The workload—injury aetiology model. British Journal of Sports Medicine. 2016; 51(5): 428 – 435. doi: 10.1136/bjsports-2016-096040.
39. Stokes KA, Jones B, Bennett M, et al. Returning to Play after Prolonged Training Restrictions in Professional Collision Sports. International Journal of Sports Medicine. 2020. doi: 10.1055/a-1180-3692.
40. Hoang A, Chorath K, Moreira A, et al. COVID-19 in 7780 pediatric patients: A systematic review. EClinicalMedicine. 2020; 24 : 100433. doi:10.1016/j.eclinm.2020.100433.
41. Ludvigsson JF. Systematic review of COVID-19 in children shows milder cases and a better prognosis than adults. Acta Paediatrica. 2020; 109(6): 1088–1095. doi: 10.1111/apa.15270.
42. Dong Y, Mo X, Hu Y, et al. Epidemiology of COVID-19 Among Children in China. Pediatrics. 2020; 145(6). doi: 10.1542/peds.2020-0702.
43. Cruz AT, Zeichner SL. COVID-19 in Children: Initial Characterization of the Pediatric Disease. Pediatrics. 2020; 145(6). doi: 10.1542/peds.2020-0834.
44. Feldstein LR, Rose EB, Horwitz SM, et al. Multisystem Inflammatory Syndrome in U.S. Children and Adolescents. New England Journal of Medicine. 2020; 383(4): 334–346. doi: 10.1056/nejmoa2021680.
45. Yonker LM, Neilan AM, Bartsch Y, et al. Pediatric Severe Acute Respiratory Syndrome Coronavirus 2 (SARS -CoV-2): Clinical Presentation, Infectivity, and Immune Responses. The Journal of Pediatrics. 2020. doi: 10.1016/j.jpeds.2020. 08. 037.
46. Belhadjer Z, Méot M, Bajolle F, et al. Acute Heart Failure in Multisystem Inflammatory Syndrome in Children in the Context of Global SARS -CoV-2 Pandemic. Circulation. 2020; 142(5): 429-436. doi: 10.1161/circulationaha.120.048360.
47. Dean PN, Jackson LB, Paridon SM. Returning To Play After Coronavirus Infection: Pediatric Cardiologists‘ Perspective. American College of Cardiology. https://www.acc.org/latest -in -cardiology/articles/2020/07/13/13/37/returning -to -play -after -coronavirus -infection. Accessed October 19, 2020.
48. Canter CE, Simpson KE. Diagnosis and Treatment of Myocarditis in Children in the Current Era. Circulation. 2014 ;129(1): 115-128. doi: 10.1161/circulationaha.113.001372
49. Calder PC, Kew S. The immune system: a target for functional foods? British Journal of Nutrition. 2002; 88(S2). doi: 10.1079/bjn2002682.
50. Nieman DC, Bishop NC. Nutritional strategies to counter stress to the immune system in athletes, with special reference to football. Journal of Sports Sciences. 2006; 24(7): 763 – 772. doi:10.1080/02640410500482982.
51. Singer P, Shapiro H. Enteral omega-3 in acute respiratory distress syndrome. Current Opinion in Clinical Nutrition and Metabolic Care. 2009; 12(2): 123–128. doi: 10.1097/ mco.0b013e328322e70f.
52. Grant WB, Lahore H, Mcdonnell SL, et al. Evidence That Vitamin D Supplementation Could Reduce Risk of Influenza and COVID-19 Infections and Deaths. 2020. doi: 10.20944/ preprints202003.0235.v2.
53. Yousfi N, Bragazzi NL, Briki W, Zmijewski P, Chamari K. The COVID-19 pandemic: how to maintain a healthy immunesystem during the lockdown – a multidisciplinary approach withspecial focus on athletes. Biology of Sport. 2020; 37(3): 211–216. doi: 10.5114/biolsport.2020.95125.
54. Fronso SD, Costa S, Montesano C, et al. The effects of COVID-19 pandemic on perceived stress and psychobiosocial states in Italian athletes. International Journal of Sport and Exercise Psychology. 2020 : 1–13. doi:10.1080/1612197x.2020.1802612.
55. Vaughan RS, Edwards EJ, Macintyre TE. Mental Health Measurement in a Post COVID-19 World: Psychometric Properties and Invariance of the DASS-21 in Athletes and Non -athletes. Frontiers in Psychology. 2020; 11. doi: 10.3389/fpsyg.2020.590559.
56. Andreou E, Alexopoulos EC, Lionis C, et al. Perceived Stress Scale: Reliability and Validity Study in Greece. International Journal of Environmental Research and Public Health. 2011; 8(8): 3287–3298. doi: 10.3390/ijerph8083287.
57. Brabcová DB, Kohout J. Psychometrické ověření české verze Škály vnímaného stresu. E -psychologie. 2018; 12(1): 37–52. doi:10.29364/epsy.311.
58. Schinke R, Papaioannou A, Maher C, et al. Sport psychology services to professional athletes: working through COVID-19. International Journal of Sport and Exercise Psychology. 2020; 18(4): 409–413. doi: 10.1080/1612197x.2020.1766182.
59. Samuel RD, Tenenbaum G, Galily Y. The 2020 Coronavirus Pandemic as a Change -Event in Sport Performers’ Careers: Conceptual and Applied Practice Considerations. Frontiers in Psychology. 2020; 11. doi: 10.3389/fpsyg.2020.567966.
60. Lafferty M, Breslin G, Britton D, Butt J, Lowry R, Morris R, Barker J, Slater M, & Eubank M. Supporting Youth Athletes During COVID-19: Advice for Parents and Guardians: Supporting Youth Athletes During COVID-19. British Psychological Society. https://www.bps.org.uk/sites/www. bps.org.uk/files/Policy/Policy%20-%20Files/Supporting%20youth%20athletes%20during%20 COVID-19.pdf Published July 07, 2020. Accesed November 2, 2020.
61. Schinke R, Papaioannou A, Henriksen K, Si G, Zhang L, Haberl P. Sport psychology services to high performance athletes during COVID-19. International Journal of Sport and Exercise Psychology. 2020; 18(3): 269–272. doi:10.1080/1612197x.2020.1754616.
62. Rio CD, Collins LF, Malani P. Long -term Health Consequences of COVID-19. Jama. 2020; 324(17): 1723. doi:10.1001/jama.2020.19719.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2021 Issue 1-
All articles in this issue
- Co může internista udělat pro svého pacienta po ischemické cévní mozkové příhodě
- Dlouhodobá EKG monitorace
- Patentní foramen ovale z pohledu intervenční kardiologie
- Následná péče po prodělaném covidu-19 a její úskalí
- Včasná a souběžná terapie dyslipidemie a hypertenze: kdy ji začít a jak udržet dlouhodobě dobrou adherenci pacientů?
- EMPEROR reduced – empagliflozin u nemocných se srdečním selháním se sníženou ejekční frakcí
- Kdy ukončit léčbu hepatitidy B?
- Fatálna koincidencia inaparentnej SARS‑CoV-2 infekcie a liekovej toxicity v teréne imunosupresie u 33-ročnej ženy
- Překryvný syndrom SLE – ANCA asociovaná vaskulitida
- Diagnostické hospitalizácie pred zaradením pacienta na čakaciu listinu pre transplantáciu obličky
- Komplexní interdisciplinární pohled na návrat ke sportu po prodělání infekce covid-19
- Úskalí řešení problémů polymedikace
- Taxánmi‑indukovaná polyneuropatia – aktuálne možnosti predikcie a manažmentu
- Horečka nejasného původu
- Nutriční podpora v časné fázi kritického stavu – zaostřeno na množství energie a bílkovin
- Kompetence pacienta a informovaný souhlas
- Internista a pacient po ischemické CMP
- Komentáře k analýze složení směsi flavonoidů v tabletách Diozen 500 mg metodou UHPLC
- Prof. MUDr. Jiří Vítovec, CSc., FESC, má jubileum
- Jubileum prof. MUDr. Vlastimila Ščudly, CSc.
- Je autoimunitní pankreatitida rizikovým faktorem adenokarcinomu pankreatu?
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Horečka nejasného původu
- Dlouhodobá EKG monitorace
- Následná péče po prodělaném covidu-19 a její úskalí
- Překryvný syndrom SLE – ANCA asociovaná vaskulitida
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

