-
Medical journals
- Career
Obezita a kardiovaskulární onemocnění
Authors: Štěpán Svačina
Authors‘ workplace: III. interní klinika UK – 1. LF a VFN Praha
Published in: Vnitř Lék 2020; 66(2): 89-91
Category: Main Topic
Overview
Obezita bez komorbidit nepřináší pravděpodobně kardiovaskulární riziko, a dokonce se uplatňuje tzv. paradox obezity, kdy obezita může prognózu kardiovaskulárních onemocnění zlepšovat. Kardiovaskulární komplikace vznikají především nepřímo vlivem metabolických komorbidit obezity. Nepochybný je však i trombogenní potenciál obezity. Velmi důležitou otázkou současné obezitologie je, zda antidiabetika podávaná nyní u obézních nediabetiků budou mít podobný pozitivní kardiovaskulární efekt jako u diabetiků. Ochraný vliv na kardiovaskulární systém mají nepochybně hormony svalové tkáně – myokiny. Významný je dále výzkum epikardiálního a perikardiálního tuku. Jeho vyšetřování i terapeutické ovlivnění pomůže odhalit další možnosti diagnostiky a léčby kardiovaskulárních onemocnění.
Klíčová slova:
komplikace obezity – paradox obezity – kardiovaskulární riziko – antidiabetika – antiobezitika – epikardiální tuk – perikardiální tuk
Úvod
Obezita je částečně oprávněně spojována s kardiovaskulárními onemocněními. Situaci však není vhodné spojovat s pojmem rizikového faktoru. Obezita, zejména ta, která je spojena s viscerální a abdominální kumulací tuku, je součástí tzv. metabolického syndromu a v tomto smyslu je důležitým rizikovým faktorem aterosklerózy. Neplatí to však o každé obezitě. Nepochybně platí i paradox obezity, kdy obezita v řadě situací zlepšuje kardiovaskulární prognózu. Obezita tedy potřebuje k negativnímu působení na kardiovaskulární aparát prostředníka – vznik tzv. komorbidit obezity diabetu 2. typu, hypertenze či dyslipidemie. Již podle starší Botnia study (1) a řady dalších (podrobně v 2) obezita nezvyšuje kardiovaskulární mortalitu v období 7–10 let. Existují metabolicky zdraví obézní. To jsou v mládí prakticky téměř všichni obézní a během života se u části z ních rozvíjejí komorbidity obezity a tzv. metabolický syndrom (podrobně v 2). V časopise Vnitřní lékařství jsem v čísle k narozeninám prof. Michala Aschermanna publikoval článek Obezita a srdce (3) s rozsáhlými tabulkami rizik. Shrňme nejprve stručně, co platilo před 6 lety, a doplňme v druhé části, co je v problematice nového.
Kardiovaskulární problematika spojovaná tradičně s obezitou
Obezita je spojována s mechanickým zatížením kardiovaskulárního aparátu. Pohyb a zátěž kardiovaskulárního aparátu prospívají a nelze vyloučit, že i zátěž vysokou hmotností může být pro kardiovaskulární aparát příznivá. Obezita sama není pravděpodobně přímo příčinou rozvoje aterosklerózy včetně ischemické choroby srdeční. Obezita nezvyšuje kardiovaskulární mortalitu žen a jen mírně ji zvyšuje u mužů, ale velmi záleží na délce sledování (4). Delší časový interval vede obvykle u části pacientů ke vzniku kardiovaskulárně velmi rizikových komorbidit obezity, např. hypertenze, prediabetu a diabetu. Obézní, který má pravidelný pohyb (obvykle označován fit fat), může mít výrazně lepší prognózu než štíhlý jedinec. To souvisí s tzv. hormony svalové tkáně – myokiny (5). Ty mají výrazný imunosupresivní a antiaterogenní vliv.
Nepochybně má však obezita výrazný potenciál trombogenní. Obézní pacient má např. stejné riziko trombotických komplikací jako štíhlý heterozygot Leydenské mutace (podrobně v 2).
Především s kardiovaskulárními onemocněními je spojován fenomén paradoxu obezity – tedy situace, kdy obézní mají lepší prognózu než štíhlí. To se týká selhávání srdce i dalších kardiovaskulárních onemocnění. Je známo, že protektivní vliv na myokard má z hormonů tukové tkáně adiponektin. V uvedeném článku v tomto časopise (3) je uveden v tabulce rozsáhlý přehled klinických studií, které fenomén paradoxu obezity potvrzují. Pojem paradox obezity je však také velmi paradoxní. Nevylučuje, že by obezita byla rizikovým faktorem onemocnění, ale konstatuje, že pokud onemocnění vznikne, prostoná obézní nemocný do své smrti mnohem delší čas než štíhlý. Již před 6 lety jsme zde uvedli (3), že velmi významným fenoménem je kumulace epikardiálního a perikardiálního tuku. Ta je spojována s postižením srdce včetně rozvoje koronární ateroklerózy. Tato forma steatózy je stejnou viscerální obezitou, jaká postihuje játra, pankreas, cévní stěnu, a vysvětlení postižení myokardu je pak nejen lokálním působení tuku u srdce, ale i metabolickým syndromem – tedy postižením klíčových orgánů, resp. celého organismu s komplexním aterogenním vlivem.
Novinky v léčbě obezity ve vztahu ke kardiovaskulárním onemocnění
V posledních letech byl prokázán pozitivní efekt na výskyt kardiovaskulárních příhod a částečně i u srdečního selhání u řady antidiabetik (některých inkretinových analog a gliflozinů – podrobně v 6). U pioglitazonu, semaglutidu a dulaglutidu je přítomen dokonce efekt na prevenci mozkových příhod. Ve Spojených státech jsou užívána i další antidiabetika a antiobezitika bromocripitin a lorcaserin, která pozitivní kardiovaskulární efekt mají. Bromocriptin v antidiabetické indikaci má kardiovaskulární studii s pozitivním efektem a antiobezitikum lorcaserin má dílčí studie a hlavní kardiovaskulární studie bude publikována pravděpodobně letos (podrobně v 7). Semaglutid je jako injekční antidiabetikum dostupný ve světě i u nás a v tabletové formě ve Spojených státech od října 2019 (tbl. za velmi vysokou cenu 750 USD na měsíc). Injekční i tabletová forma mají již studie u obézních nediabetiků. Liraglutid (s pozitivním kardiovaskulárním efektem prokázaným v diabetologii) se přes vysokou cenu i u nás stává běžným antiobezitikem. Některé glifloziny mají prokázaný pozitivní efekt u srdečního selhání i v nediabetologické indikaci. Probíhá řada studií s užitím některých gliflozinů (obvykle kombinovaných SGLT1 a 2 inhibitorů) jako antiobezitik. Zatím však nejsme schopni odpovědět na otázku, zda výsledky kardiovaskulárních studií s antidiabetiky jsou přenositelné a na obézní nediabetiky (podrobně v 8). Nejasné je i postavení centrálně působícího antiobezitika Mysimby (naltrexon/ bupropion). Zde kardiovaskulární studie vycházela v prvních měsících pozitivně a v dalších měsících se již lék jevil jako kardiovaskulárně neutrální (podrobně v 7). Je třeba tedy vyčkat dalších studií.
Novinky v epidemiologii a patogenezi kardiovaskulárních onemocnění u obézních
Kardiovaskulární riziko obézních je vázáno především na abdominální obezitu a metabolický syndrom. Riziko abdominální obezity přináší podobné riziko jako kouření či pravidelný příjem alkoholu. S uvedenými riziky se pravděpodobně násobí (Tab. 1. podle 9).
Table 1. Relativní riziko kardiovaskulární příhody v závislosti na abdominální obezitě, kouření a pití alkoholu (podle 9) 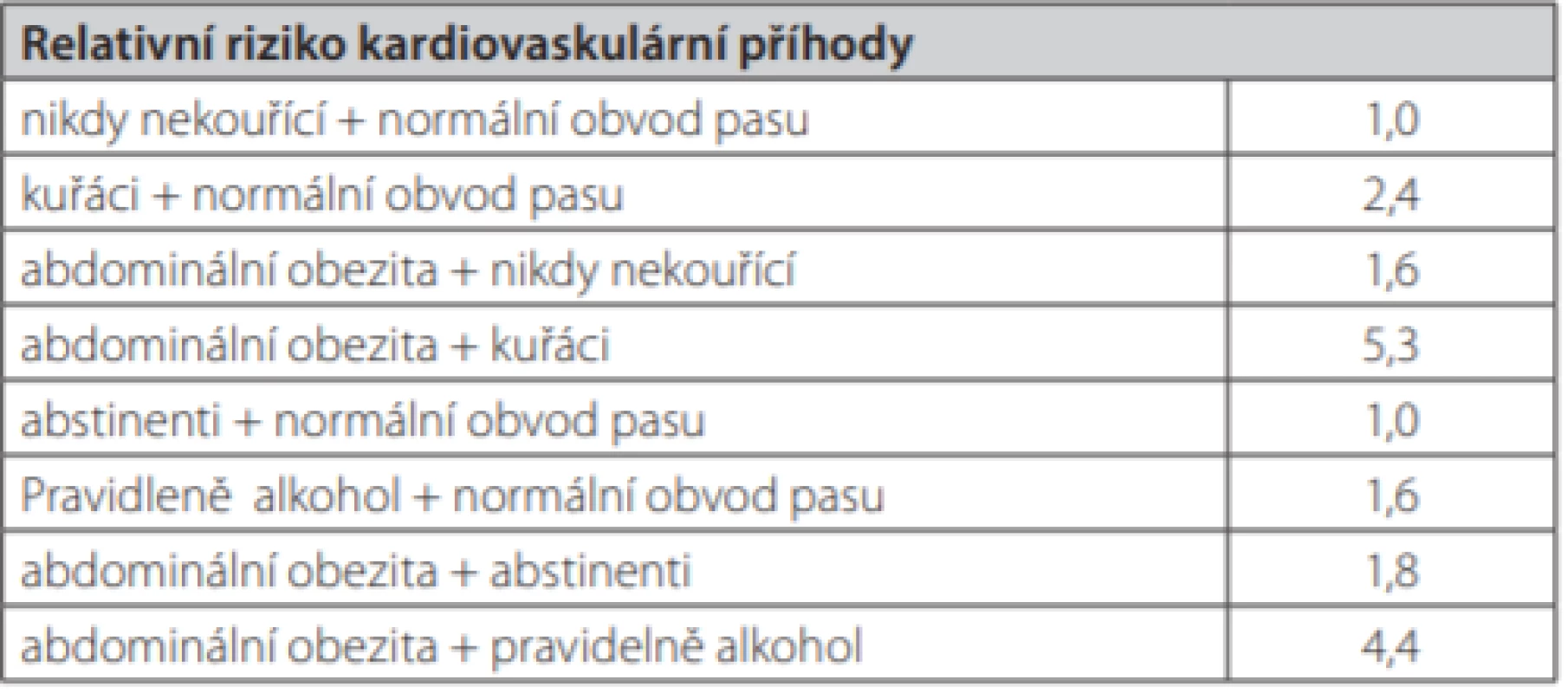
Z problematiky paradoxu obezity jsou zajímavé práce, které prokazují nižší mortalitu obézních po sepsi (10). Je přitom známo, že po septických stavech a infekcích výrazně stoupá riziko kardiovaskulárních příhod obecně (11). Z dalších fenoménů vázaných na paradox obezity byl potvrzen lepší funkční stav nemocných s obezitou než štíhlých při dimisi po kardiochirurgickém výkonu (12) i znovu potvrzena lepší životní prognóza obézních při fibrilaci síní (13).
Přibývá prací o epikardiálním, perikardiálním a parakardiálním tuku nejen výzkumných a patofyziologických, ale i prací s klinickým dopadem, které potvrzují význam pro určení kardiovaskulárního rizika (14). Šíře epikardiálního tuku stanovená při echokardiografii může predikovat restenózu ve stentu (15 – Tab. 2.).
Table 2. Epikardiální tuk a jeho vztah ke stenózám ve stentu (podle 15) 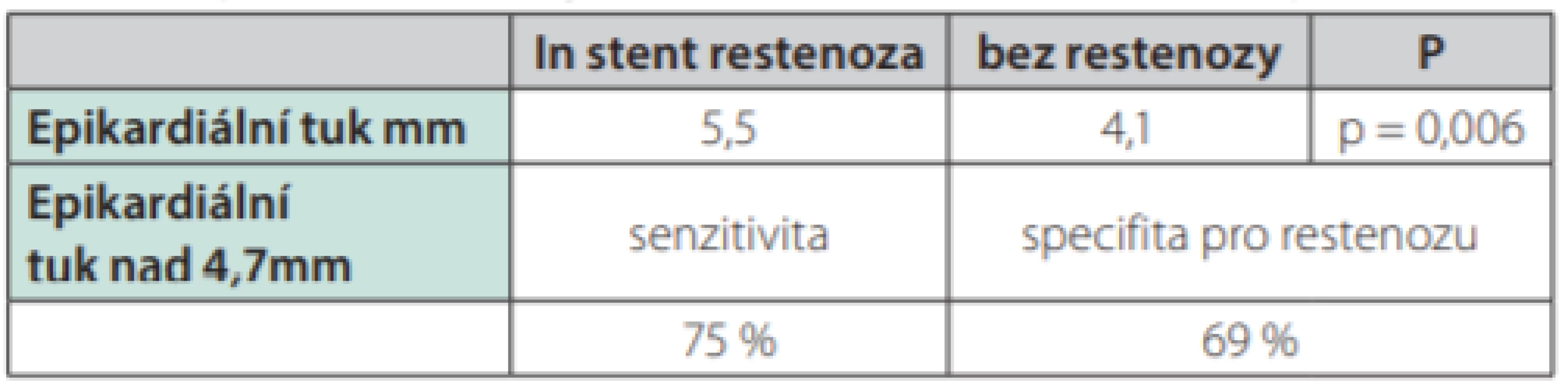
Šíře epikardiálního tuku koreluje také s kalcifikacemi v mitrálním anulu (16). Je zajímavé, že šíře epikardiálního tuku je významně nižší po léčbě statinem (17).
Je otázkou, zda něco z poznatků bude mít terapeutický význam. V léčbě dosud nepoužíváme léky ovlivňující GIP receptor. V brzkém klinickém využití jsou hybridní molekuly inkretinů s funkcí GIP, GLP-1 a glukagonu. Podle experimentů se zdá, že ovlivnění GIP receptoru by mohlo mít pozitivní efekt na kardiovaskulárnmí aparát i epikardiální tuk (18). Zajímavá je studie proteinů CTRP (C1Q/TNF related protein – podrobně v 8). Jde o nové adipokininy, které však mohou vznikat i v myokardu a epikardiálním tuku. Jejich genetické varianty mohou diferencovaně predikovat kardiovaskulární úmrtnost diabetiků. Zároveň však mohou i napomáhat reperfuzi po ischemii myokardu (19). V terapii koronárních příhod budou mít význam v budoucnosti pravděpodobně i léky ovlivňující epikardiální tuk.
Patogeneze endoteliální dysfunkce jako klíčového faktoru aterogeneze u obézních s metabolickým syndromem je komplikovaná (podrobně např. v 8). Zahrnuje negativní vliv adipokinů, snížený pozitivní vliv myokinů, hyperkoagulaci, inzulinovou rezistenci i ovlivnění NO. Je zajímavé, že právě tyto fenomény včetně redukce tuku ovlivňují inkretinové léky a glifloziny. Právě v těchto skupinách léků je možno hledat nejvíce kandidátů na ovlivňování patogeneze kardiovaskulárních komplikací obézních.
Závěr
Téma kardiovaskulárních komplikací obezity je i nadále kontroverzní. Obezita může před kardiovaskulárním onemocněním chránit nebo rizika nezvyšovat. Pro klinickou praxi je zatím nejdůležitější sledování rozvoje tzv. komorbidit obezity, které pak kardiovaskulární riziko pacienta výrazně zvyšují. Rozhodně však platí, že i u antiobezitik by měl být i nadále ve studiích sledován kardiovaskulární efekt. To jednak proto, že historie nás poučuje o negativním kardiovaskulárním efektu mnoha antiobezitik (např. sibutraminu či dexfenfluraminu – podrobně v 2), z nich např. diethyl propion hydrcholorid (Tenuate) je stále užíván i v některých evropských zemích. Velmi významně však obezitologii v nejbližších letech ovlivní inkretinová analoga. Pokud by se prokázalo, že jejich kardiovaskulárně protektivní vliv na obézní diabetiky je přenositelný na obézní nediabetiky, mohlo by to významně přispět k rozhodnutí o úhradě těchto léků.
KORESPONDENČNÍ ADRESA AUTORA:
prof. MUDr. Štěpán Svačina, DrSc.,
III. interní klinika UK – 1. LF a VFN Praha,
U Nemocnice 504/1,
128 08 Praha 2
Cit. zkr: Vnitř Lék 2020; 66(2): 89–91
Článek přijat redakcí: 5. 1. 2020
Článek přijat k publikaci: 24. 1. 2020
Sources
1. Isomaa B, et al. Cardiovascular morbidity and mortality associated with the metabolic syndrome. Diabetes Care. 2001 Apr; 24(4): 683–689.
2. Svačina Š. Obezitologie a teorie metabolického syndromu Triton Praha 2015.
3. Svačina Š. Obezita a srdce Vnitr Lek. 2014 60(12): 1068–1071.
4. Jee SH, et al. Body‑mass index and mortality in Korean men and women. N Engl J Med. 2006 Aug 24; 355(8): 779–787.
5. Stránská Z. Svačina Š. Myokiny hormony svalové tkáneVnitr Lek. 2015 61(4): 365–368
6. Svačina Š. Léčba obézního diabetika Mladá Fronta Praha 2018.
7. Svačina Š. Antidiabetika Historie současnost a budoucnost, Axonite, Praha 2016
8. Svačina Š. Jsou metabolická onemocnění příčinou všech nemocí. Mladá Fronta, Praha 2019.
9. Luo WS, et al. Interaction of tobacco smoking and alcohol consumption with obesity on cardiovascular disease in a Chinese cohort. Coron Artery, DiS. 2019 Dec 19 e - publikace.
10. Mewes C, et al. Favorable 90-Day Mortality in Obese Caucasian Patients with Septic Shock According to the Sepsis-3 Definition. J Clin Med. 2019 Dec 24;9(1). e‑publikace.
11. Svačina Š. Akutní infekce a riziko infarktu myokardu. Svět praktické medicíny 1, 2019, 9–10.
12. Saioth M, et al. Effect of obesity and underweight status on the hospital‑acquired functional decline in patients with cardiovascular surgery: an analysis of data from a prospective observational multicenter cohort study. Gen Thorac Cardiovasc Surg. 2019 Dec 21. e‑publikace.
13. Liu X, et al. The obesity paradox for outcomes in atrial fibrillation: Evidence from an exposure‑effect analysis of prospective studies. Obes Rev. 2019 Dec 17. e‑publikace.
14. Ueda Y, et al. Association Between the Presence or Severity of Coronary Artery Disease and Pericardial Fat, Paracardial Fat, Epicardial Fat, Visceral Fat, and Subcutaneous Fat as Assessed by Multi-Detector Row Computed Tomography. Int Heart J. 2018 Jul 31; 59(4): 695–704.
15. Cabrera‑Rego J, et al. Epicardial fat thickness correlates with coronary in‑stent restenosis in patients with acute myocardial infarction. Clin Investig Arterioscler. 2019 Mar - Apr; 31(2): 49–55.
16. Nabati M, et al. Epicardial adipose tissue and its association with cardiovascular risk factors and mitral annular calcium deposits. Ultrasound. 2019 Nov; 27(4): 217–224.
17. Parisi V, et al. Statin therapy modulates thickness and inflammatory profile of human epicardial adipose tissue. Int J Cardiol. 2019 Jan 1; 274 : 326–330.
18. Greenwell AA, Chahade JJ, Ussher JR. Cardiovascular biology of the GIP receptor. Peptides. 2019 Dec 5 : 170228 e‑publikace.
19. Zhao D, et al. Cardiac‑derived CTRP9 protects against myocardial ischemia/reperfusion injury via calreticulin‑dependent inhibition of apoptosis. Cell Death, DiS. 2018 Jun 20;9(7): 723.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2020 Issue 2-
All articles in this issue
- Inkretinová léčba diabetu a kardiovaskulární komplikace
- SGLT-2 inhibitory a jejich postavení v současné medicíně
- Obezita a kardiovaskulární onemocnění
- Diabetická noha
- Diosmin/hesperidin – spolupracující tandem nebo je diosmin klíčový a hesperidin jen neúčinnou příměsí?
- Stárnutí cév a vaskulární paměť
- Klinické aspekty depozice tuku v epikardu
- Adipocytokíny a tyreopatie
- Thymom – možnosti diagnostiky
- Aktuality v léčbě a prevenci klostridiové kolitidy
- Hypoxemie/hypoxie a nové koncepty oxygenoterapie v intenzivní péči
- Celiakie dospělých
- Cushingov syndróm a akromegália na podklade pikoadenómu hypofýzy
- Vrozený deficit C2 složky komplementu – variabilní klinická manifestace (kazuistiky a přehled problematiky)
- Diferenciální diagnostika hypoglykemie
- Co přináší internistům nové doporučení ESC – diabetes?
- Diabetes a kardiovaskulární onemocnění
- Epidemiologie infekcí vyvolaných Clostridium difficile (CDI) v České republice
- Extraintestinální projevy celiakie
- RECENZE KNIHY ÚVOD DO VNITŘNÍHO LÉKAŘSTVÍ – doc. MUDr. Jitka Mlíková Seidlerová, Ph.D., a kol.
- Pioglitazon
- Relation between testosterone levels and body composition, physical functioning and selected biochemical parameters in adult males
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Diferenciální diagnostika hypoglykemie
- Hypoxemie/hypoxie a nové koncepty oxygenoterapie v intenzivní péči
- Thymom – možnosti diagnostiky
- Diosmin/hesperidin – spolupracující tandem nebo je diosmin klíčový a hesperidin jen neúčinnou příměsí?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

