-
Medical journals
- Career
Současné trendy v diagnostice a léčbě refluxní nemoci jícnu
: Radek Kroupa; Štefan Konečný; Jiří Dolina
: Interní gastroenterologická klinika LF MU a FN Brno, pracoviště Bohunice
: Vnitř Lék 2018; 64(6): 588-594
: Reviews
Refluxní nemoc jícnu a její typické symptomy pyróza a regurgitace patří mezi nejčastější gastroenterologické problémy. Kromě jícnových potíží narůstá povědomí o mimojícnových projevech nemoci. Diagnóza je založena na anamnéze a u části pacientů endoskopicky viditelném jícnovém poškození. Normální endoskopický nález a nedostatečná odpověď na empirickou terapii zasluhuje podrobnější došetření. Inhibitory protonové pumpy zůstávají základním kamenem terapie. Dlouhodobá udržovací léčba vyvolává otázky rizika nežádoucích účinků a možných jiných alternativ. Tento článek je zaměřen na aktuální diagnostické možnosti a dostupné terapeutické modality pro refluxní nemoc jícnu.
Klíčová slova:
Barrettův jícen – fundoplikace – gastroezofageální reflux – impedance jícnu – inhibitory protonové pumpy – refluxní nemoc jícnu – stenóza jícnu
Úvod
Potíže spojené s refluxem žaludečního obsahu patří mezi nejčastější stesky z oblasti trávicího traktu. Onemocnění vyvolané refluxem – refluxní choroba jícnu – je charakterizováno přítomností opakovaných obtěžujících potíží anebo výskytem poškození sliznice anebo vývojem komplikací. Spektrum příznaků sahá od občasných obtíží ve vazbě na výjimečnou dietní zátěž až po prakticky denní problémy jícnového i mimojícnového charakteru. Obávanou, ale naštěstí vzácnou komplikací dlouhodobého refluxu je vývoj adenokarcinomu jícnu. Vzhledem k chronicitě potíží je u většiny pacientů indikována dlouhodobá terapie. Problematika komplexní léčby pacientů s refluxní nemocí jícnu s dopadem na kvalitu života a ovlivnění rizika vzniku komplikací zasahuje více medicínských oborů. V následujícím článku jsou diskutovány aktuální trendy v přístupu k refluxní nemoci jícnu.
Definice
Refluxní nemoc jícnu (gastroesophageal reflux disease – GERD) je definována jako stav, v němž v důsledku zpětného toku žaludečního obsahu do jícnu nebo výše (do dutiny ústní a dýchacích cest) vznikají obtěžující potíže anebo komplikace [1,2]. Jícnové symptomy mohou být typické – pálení žáhy (pyróza) a regurgitace, i atypické – nejčastěji jako bolesti na hrudi, diskomfort, říhání, bolesti v epigastriu a nauzea. Poškození jícnu vlivem refluxu je popisováno jako endoskopicky zřetelná refluxní ezofagitida, na jejímž podkladě se mohou vyvíjet další komplikace – porefluxní stenóza, Barrettův jícen a adenokarcinom [1]. Mimo jícen se reflux může projevovat jako kašel, laryngitida, astma, bolesti v krku, zahlenění, dentální eroze či poruchy spánku. Jak vyplývá z definice a klinické praxe, pacient může mít výrazné potíže a přitom negativní endoskopický nález, a naopak komplikace chronického neléčeného refluxu nemusí být provázeny významnějšími symptomy [3]. Dle charakteru a tíže symptomů nelze predikovat závažnost slizničních změn, nicméně dlouhodobá anamnéza potíží u osob vyššího věku může ukazovat na závažnější slizniční změny a komplikace [4]. Normální endoskopický nález u pacientů s refluxními symptomy definuje rozsáhlou a heterogenní skupinu pacientů s tzv. neerozivní refluxní nemocí jícnu (často používán anglický termín non-erosive reflux disease – NERD).
Diagnostické možnosti
V případě absence slizničních změn je stanovení diagnózy často empirické dle hodnocení závažnosti potíží a hranice mezi normou a patologií je daná subjektivně nebo dle použitých arbitrárních kritérií [5,6]. Refluxní potíže se vyskytují u 10–25 % evropské dospělé populace [5]. Mnoho pacientů s typickými refluxními symptomy má zavedenu empirickou léčbu pomocí inhibitorů protonové pumpy (proton pump inhibitor – PPI) bez dalšího vyšetřování. Tzv. terapeutický test svědčí pro přítomnost GERD, pokud dojde po několikatýdenním podávání PPI k významnému omezení typických refluxních potíží. U mimojícnových projevů je většinou odpověď opožděná až do 2 měsíců. Specificita testu pro potvrzení refluxní nemoci jícnu není vysoká (24–65 %) a léčbou lze ovlivnit i jiná acidopeptická onemocnění [7]. Výtěžnost endoskopického vyšetření horní části trávicího traktu u osob s typickými refluxními příznaky není velká a v mnoha odborných doporučeních je limitována jen na situace nedopovídající na empirickou léčbu nebo při výskytu tzv. alarmujících příznaků (dysfagie, odynofagie, váhový úbytek, anémie a známky krvácení, opakované zvracení), které mohou svědčit pro závažnější onemocnění [2,6,8]. V českých podmínkách není odeslání pacienta k digestivní endoskopii výrazněji limitováno, přesto je na úvaze indikujícího lékaře, jaký nález může zvláště u mladších osob s refluxními příznaky očekávat a jak ovlivní postup další péče. Pro přítomnost GERD svědčí nález slizničních změn – refluxní ezofagitidy, peptické stenózy nebo Barrettova jícnu. Endoskopicky zřejmá hiátová hernie pravděpodobnost diagnózy podporuje. Je-li endoskopický nález v jícnu a kardii normální, pak nám k potvrzení nebo vyloučení GERD endoskopie nijak nepomůže. U pacientů s refrakterními potížemi neodpovídajících na úvodní empirickou léčbu slouží endoskopie k odhalení případných komplikací nebo jiného onemocnění. Opakování endoskopie má význam ke kontrole hojení závažné refluxní ezofagitidy po alespoň 2měsíční léčbě nebo k vyšetření pacientů s přetrvávajícími či progredujícími potížemi. V dlouhodobém sledování pacientů s refluxní nemocí jícnu se endoskopické kontroly nejeví příliš přínosné, pokud nedojde ke změně a vývoji nových potíží. Endoskopický screening na přítomnost Barrettova jícnu není obecně akceptován, ale měl by být zvažován u osob starších 50 let s letitou anamnézou refluxních potíží, zvláště při přítomných dalších rizikových faktorech jako mužské pohlaví, kouření a obezita, pokud dosud nebyli vyšetřeni a adekvátně léčeni [9]. Předchozí soustavná léčba inhibitory protonové pumpy v detekci Barrettova jícnu nevadí, naopak je výhodná pro spolehlivější hodnocení případné dysplazie po potlačení zánětlivých změn vyvolaných refluxem. Kapslová endoskopie ani jiná optická technologie se v diagnostice refluxu a komplikací zatím nezdají být perspektivní pro rozšíření v praxi [10]. Odběr materiálu ze sliznice jícnu na cytologické vyšetření pomocí houbičky ukryté v kapsli a extrahované navázaným vláknem (systém Cytosponge®) nebo sofistikované molekulární markery detekované v krvi nebo ve stolici mohou do budoucna v některých zdravotních systémech najít své místo v algoritmu screeningu Barrettova jícnu před indikací nákladné endoskopie [11].
Další specializované diagnostické metody připadají do úvahy u pacientů, kteří neodpovídají na standardní léčbu, a objektivní ověření přítomnosti refluxu pomůže nasměrovat další terapii. Dnes již klasické měření ambulantní pH-metrie je většinou nahrazováno kombinovaným záznamem jícnového pH společně s intraluminální impedancí, což umožní posoudit výšku šíření refluxátu a měření i tzv. slabě kyselých (pH 4–7) a nekyselých epizod (pH > 7) refluxu, které se hojně uplatňují na vzniku mimojícnových symptomů. Hlavní otázkou v případě indikace doplňkových vyšetření by nemělo být jen hledání abnormálního výsledku testu, ale hlavně snaha o určení, zda pacientovy přetrvávající potíže jsou v korelaci s refluxem. Až 50 % nálezů může být negativních současně s absencí potíží právě v době testu. Naopak pozitivní nález bez současných symptomů nemusí vypovídat o příčinné souvislosti. Rozhodnutí, zda provádět vyšetření po vysazení terapie nebo při léčbě, záleží na klinické otázce. Při atypických potížích a absenci slizničních změn cílíme dotaz na možný výskyt refluxu a vyšetřujeme bez medikace. Naopak v přítomnosti viditelného poškození a neodpovídavosti na zavedenou terapii může vyšetření na medikaci ukázat nedostatečnost zavedené léčby a být podkladem pro změnu léčebné strategie [12]. Ve snaze o potvrzení výskytu refluxu do jícnu i mimo něj do oblasti krku a dýchacích cest bylo v posledních letech vyvinuto několik dalších způsobů měření (detekce pepsinu ze slin, přímé měření slizniční impedance, detekce žlučových kyselin, bezdrátové měření pH v jícnu, monitorace pH v oblasti orofaryngu, analýza vydechovaného vzduchu a další). Jejich reálný přínos pro strategii léčby a nákladová efektivita není stanovena a jejich spolehlivost a využití v praxi je třeba brát s racionálním nadhledem [13,14]. Radiologické vyšetření pasáží kontrastní látky jícnem není v diagnostice nekomplikované GERD indikováno. Jícnová manometrie je doporučena jen pro hodnocení motility jícnu před antirefluxní operací, jiný přínos pro diagnostiku GERD nemá [15]. U pacientů s atypickou bolestí na hrudi, u které je zvažována refluxní příčina, je doporučeno nejprve důkladně posoudit možný kardiální původ potíží. Cílené testování na přítomnost infekce Helicobacter pylori a její léčba nejsou v diagnostice a terapii GERD rutinně doporučeny. K pečlivému zvážení rizika a přínosu je v situacích, v nichž povaha nemoci vyvolává potřebu dlouhodobé terapie inhibitory protonové pumpy. Přítomnost GERD by neměla být překážkou, pokud je eradikace Helicobacter pylori indikována z jiného důvodu [16].
Principy léčby
Režimová a dietní opatření
Základním kamenem v léčbě symptomů spojených s refluxem jsou režimová a dietní opatření (tab. 1). Lékaři jsou někdy opomíjena a pacienty zase nedodržována. Navíc o řadě z nich nejsou jednoznačné důkazy, že zlepšují měřitelné parametry v léčbě GERD [17]. Na druhou stranu v určitých klinických situacích a dle referencí od pacientů je jejich dodržování spojeno se zlepšením řady potíží i bez medikace, zkrácením doby působení kyseliny v jícnu, zvýšením účinnost jiné léčby a v řadě případů umožňují alespoň částečnou redukci medikace v průběhu dlouhodobé udržovací léčby [18,19].
1. Režimová a dietní opatření pro podporu léčby refluxní nemoci jícnu 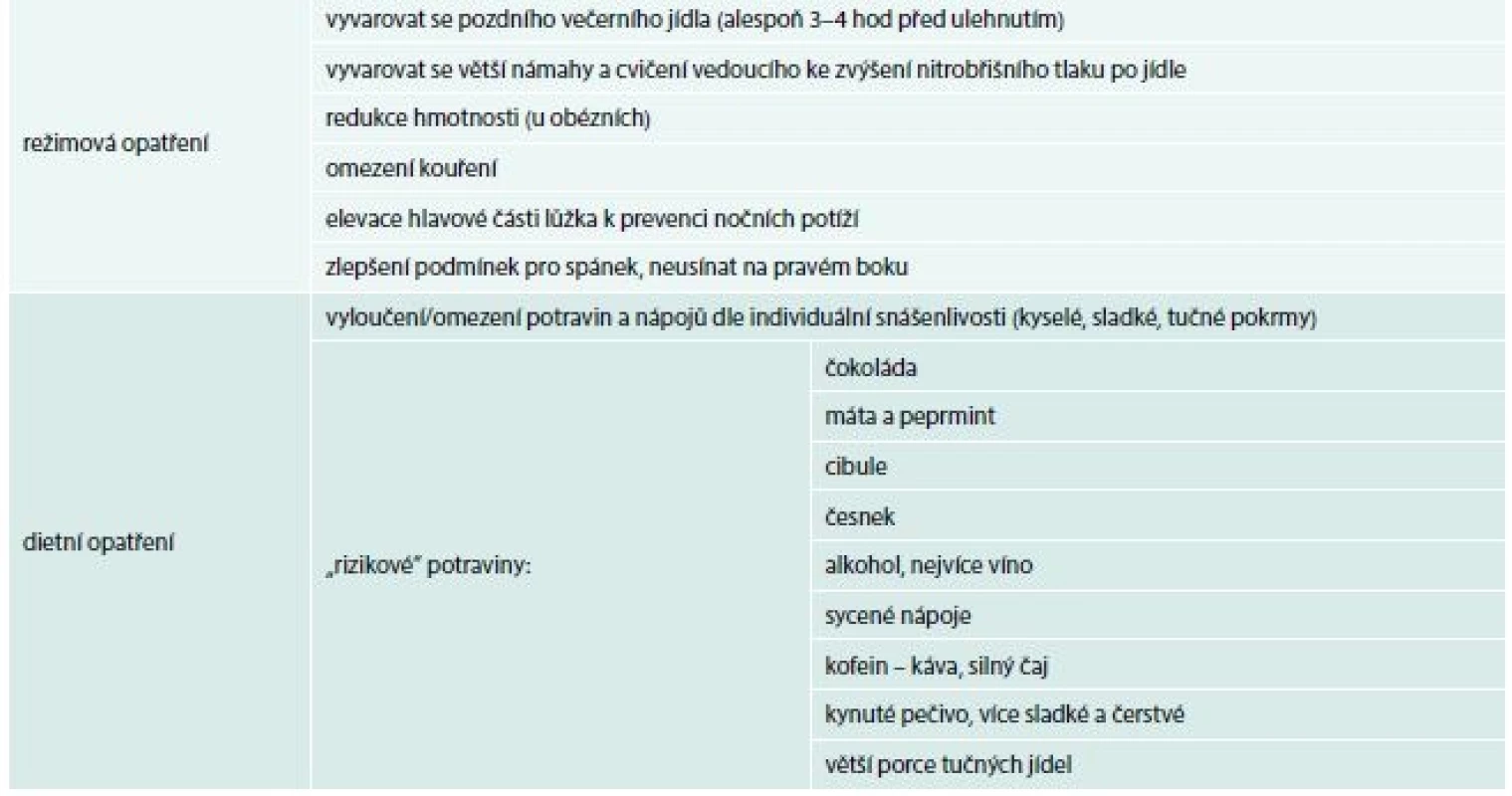
Farmakoterapie
Farmakoterapie je nejčastějším a nejefektivnějším způsobem léčby většiny refluxních problémů. V posledních letech lze pozorovat změny v proporcionálním použití a časové následnosti jednotlivých typů medikamentů pravděpodobně v důsledku široké dostupnosti různých informací a doporučení u laiků i odborníků a uvolněním (i reklamní podporou) účinných léčiv do volného prodeje. Za nejefektivnější a nejrozšířenější jsou právem považována léčiva ze skupiny inhibitorů protonové pumpy (PPI). Přehled dostupných léčiv ze skupiny PPI a jejich dávkování je uveden v tab. 2. Klinické rozdíly v léčbě GERD mezi jednotlivými PPI jsou minimální [20]. Iniciální dávka podávaná 1krát denně ráno po dobu minimálně 4–8 týdnů může být v případě závažné ezofagitidy anebo přetrvávajících symptomů zdvojena, případně rozdělena na další dávku před večerním jídlem. Při recidivujících nebo refrakterních potíží lze vyzkoušet i změnu PPI na jiný [21]. U vyšetřených pacientů s převládajícími atypickými a mimojícnovými symptomy je na zvážení začít hned s dvojnásobnou dávkou a symptomatický efekt hodnotit nejdříve za 2–3 měsíce. Přestože jsou úpravy dávkování a přechody mezi jednotlivými PPI u pacientů s GERD s přetrvávajícími nebo znovu vyjádřenými symptomy časté, nelze tuto praxi podepřít doporučeními vycházejícími z klinických studií. Zhojení refluxní ezofagitidy (kolem 85 % při standardní dávce PPI) je snadnější cíl než kompletní ústup symptomů (úspěch v 50–80 %), navíc podskupina pacientů s NERD je velmi heterogenní a v klinické praxi se bude překrývat s funkčními potížemi i jinými stavy, které budou na antirefluxní léčbu reagovat obtížně. Převážně z těchto důvodů je medikace PPI dle dostupných dat úspěšnější v léčbě refluxní ezofagitidy než u neerozivní refluxní nemoci [2,22,23]. Nedostatečný efekt obvyklé léčby může souviset i s nedostatečnou spoluprací pacienta v pravidelnosti a časování medikace [24].
2. Inhibitory protonové pumpy dostupné v České republice 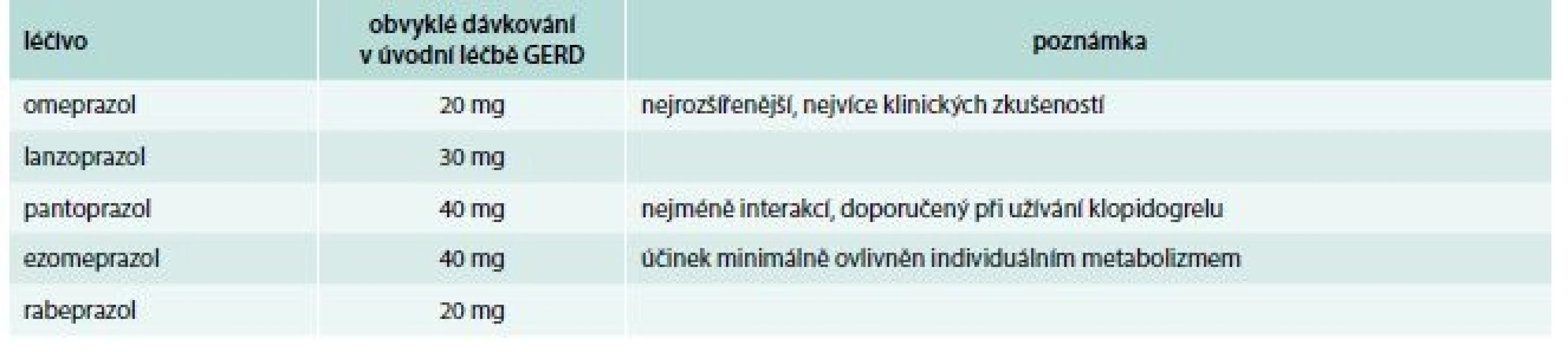
Lokálně působící látky (antacida i jiné) mají tradiční roli první pomoci při epizodickém výskytu refluxních potíží, ale nemohou mít dostatečný efekt v léčbě a prevenci refluxem vyvolaných slizničních změn a komplikací. Přesto je lze někdy alternativně využít při intermitentní symptomatické léčbě u pacientů s NERD nebo jako aditivní léčbu k PPI u refrakterních potíží [25]. Kombinace antacida s alginátem může potlačit jeden z mechanizmů vzniku refluxu, tzv. acidpocket – retenci obsahu kyselé povahy v proximální části žaludku postprandiálně [26]. Nově dostupná kombinace hyaluronátu a chondroitinsulfátu pro vytvoření slizniční bariéry může spolu s PPI synergicky ovlivnit perzistující refluxní symptomy [27].
Blokátory H2 receptorů (ranitidin, famotidin) v posledním desetiletí významně ustoupily ze scény a jejich místo zůstalo v kombinaci s PPI u refrakterních potíží nebo při jejich intoleranci.
Prokinetika (metoklopramid, domperidon, itoprid) mají historicky v našem regionu spojení s léčbou GERD, ale při bližší znalosti důkazů o jejich efektivitě a racionální klinické preskripci je jejich přínos jen okrajový u selektovaných pacientů. V klinických studiích je jejich efekt srovnatelný s H2 blokátory a měřitelný vliv na dolní jícnový svěrač je minimální. Itoprid může mít přídatný efekt navíc k PPI u pacientů se zpomalenou evakuací žaludku. V léčbě mimojícnového refluxu lze pozorovat zlepšení některých symptomových skóre při léčbě prokinetiky, ale jejich doporučení jako účinné alternativy k nedostatečně fungujícím PPI je spíše přání než realita [22,28].
Naděje vkládané do účinku léčiv inhibujících přechodné relaxace dolního jícnového svěrače, a tím ovlivňující jiný refluxní mechanizmus, nebyly naplněny [29]. Na symptomy spojené se smíšeným refluxem duodenálního obsahu se žlučí do jícnu i výše lze vyzkoušet podání kyseliny urzodeoxycholové, nicméně její teoretický chemopreventivní účinek na oxidativní stres u Barrettova jícnu nebyl prokázán [30].
Mnoho pacientů vyžaduje léčbu dlouhodobou a vysazení či snížení zavedené medikace vede k relapsu potíží. U pacientů s neerozivní refluxní nemocí je pokus o pomalé vysazení medikace vhodný, i když až dvě třetiny pacientů mohou v průběhu let potřebovat léky opět. Užívání léků intermitentně (několik delších časových období během roku) nebo on demand (nepravidelně při vzniku potíží vždy 3–5 dní souvisle) může být ke kontrole symptomů dostatečné. Zda bude přerušení či ukončení medikace u NERD úspěšné, nelze dobře predikovat, nejnižší účinné dávkování je nutné individuálně otestovat. Pokud je přítomna závažnější refluxní ezofagitida a Barrettův jícen, nelze očekávat, že bude možné PPI dlouhodobě vysadit [2,6,8,20].
Rizika dlouhodobé léčby refluxní choroby
Protrahované potlačení tvorby žaludeční kyseliny pomocí PPI s cílem omezit symptomy a zabránit vývoji dalšího poškození sliznice jícnu a komplikací může být spojeno s otázkou bezpečnosti a s potenciálními riziky takové léčby. Dlouhodobá léčba PPI může být asociovaná se zvýšeným rizikem střevních infekcí (cestovatelský průjem, klostridiová kolitida), s omezením vstřebávání některých látek ze stravy (železo, vápník, hořčík, vitamin B12) a s trofickými změnami žaludeční sliznice (výskyt hypergastrinemie, tvorba polypů z fundických žlázek) [31]. Literárně je popisována souvislost dlouhodobé léčby PPI i se zvýšením rizika osteoporotických fraktur, demence, ischemické choroby srdeční, chronického onemocnění ledvin a dalších chorob [32–35]. Klinická interpretace většiny takových údajů je obtížná, vliv léků na výskyt rizikových událostí je slabý a popisovaná rizika vycházejí z epidemiologického hodnocení databází bez upřesnění indikace podávání PPI. I když jsou teoretická rizika pro jednotlivce nízká, vždy je nutné v čase přehodnocovat nutnost další medikace a používat nejnižší účinnou dávku. Do rozhodování o dlouhodobé strategii léčby refluxní nemoci je vhodné zapojit edukovaného pacienta a společně hodnotit závažnost obtíží a slizničního nálezu v kontextu rizik z přetrvávajícího refluxu, možných nežádoucích účinků léků a nabízených alternativních metod.
Alternativy léčby
Chirurgický antirefluxní výkon – převážně laparoskopická plastika bráničního hiátu s fundoplikací je obvykle považován za náhradu i za záchrannou léčbu v případě nedostatečného efektu medikamentózní terapie GERD. Nicméně nejen v našich podmínkách potenciálních kandidátů pro operaci v posledním desetiletí ubývá [36]. Někteří pacienti volí operaci z důvodu obtíží či obav spojených s užíváním léků. Většinou je výkon zvažován pro přetrvávající symptomy, převážně regurgitace, při současné hiátové hernii a pro nedostatečné ovlivnění refluxu vysokými dávkami PPI dokumentované pomocí specializovaného měření (zvláště přetrvávající nekyselý reflux). Srovnávací studie mezi medikamentózní a chirurgickou terapií GERD ukazují na podobnou účinnost a bezpečnost s mírně vyšší efektivitou operace na regurgitační potíže [37]. Atypické a mimojícnové symptomy jsou i operací ovlivněny méně úspěšně. Hlavní limitací chirurgické léčby z dlouhodobého hlediska je zřejmě to, že 17–43 % pacientů se v letech po operaci k lékům vrací [36,38]. Proto nelze udělat jednoduché doporučení, co je pro danou situaci optimální [39].
Rozvíjející se technologie laparoskopické implantace magnetického prstence kolem kardie (systém Lynx) [40] nebo stimulace dolního jícnového svěrače elektrickými impulzy [41] ukazují zajímavé krátkodobé výsledky u selektovaných nemocných, ale na dlouhodobou efektivitu a hodnocení výhod oproti standardní léčbě bude nutno vyčkat. Nelze vyloučit, že nedosáhnou většího rozšíření, stejně jako mnoho endoskopických endoluminálních metod, které byly v průběhu posledních 20 let opakovaně nadšeně zaváděny a pak postupně zatraceny pro nenaplnění očekávaného benefitu. Využití fyzioterapie a cílené dechové rehabilitace v léčbě GERD s cílem posílit aktivitu bránice na zvýšení tlaku dolního jícnového svěrače a zlepšení antirefluxní bariéry může příznivě ovlivnit některé symptomy GERD i snížit potřebu medikace [42,43]. Dosud publikované výsledky a různorodost jednotlivých technik zatím nemohou vést k zařazení fyzioterapie do běžné praxe léčby GERD, nicméně vzhledem k absenci nežádoucích účinků ji lze u pacientů s refrakterními potížemi vyzkoušet.
Barrettův jícen a další komplikace
U disponovaných osob vznikají na podkladě dlouhodobého neléčeného gastroezofageálního refluxu závažné komplikace. Chronická iritace a zánět na sliznici jícnu může vést k vytvoření peptické stenózy, metaplazii jícnové sliznice nebo ke krvácení ze slizničních lézí.
Barrettův jícen (BJ) je definován jako endoskopicky viditelný segment metaplastické sliznice s biopticky potvrzenou intestinální metaplazií. Vyskytuje se u 9–15 % pacientů s dlouhodobou GERD [44]. Největším rizikovým faktorem pro vznik BJ je začátek frekventních refluxních potíží v mladém věku bez adekvátní terapie [45]. V terénu BJ může docházet ke kumulaci dysplastických změn a vývoji adenokarcinomu. Riziko vývoje adenokarcinomu v terénu BJ bez dysplazie je přibližně 0,12–0,6 % za rok a v přítomnosti dysplastických změn významně narůstá [46,47]. Nález Barrettova jícnu by měl být do jednoho roku verifikován novým vyšetřením a následně pravidelně sledován. U nedysplastického BJ je doporučena endoskopie s biopsiemi každých 2–5 let. Je-li detekována dysplazie, pak je doporučeno její ověření a případně intervence, nejčastěji endoskopická resekce viditelné abnormality sliznice v kombinaci s ablační technikou na ostatní metaplastickou sliznici (tab. 3) [48]. Nejsou dostupná přesvědčivá data demonstrující, že antirefluxní operace u pacientů s BJ je z hlediska rizika vývoje dysplazie a karcinomu jasně lepší než léčba PPI [49].
3. Doporučená dispenzarizace pacientů s Barrettovým jícnem 
Peptická stenóza je důsledkem extenzivního vazivového hojení závažného refluxního poškození jícnu. Vzniká na rozhraní tubulárního a dlaždicového epitelu v kardii, ale i na orálním okraji Barrettova jícnu. Často se projevuje dysfagií či uvíznutím sousta, někdy i bez současných refluxních symptomů. Diferenciální diagnostika zahrnuje kromě nádorové infiltrace i eozinofilní ezofagitidu, achalazii nebo poleptání. Kromě dilatační terapie balonky nebo bužiemi je nutná pravidelná léčba PPI, často ve zvýšené dávce. U refrakterních stenóz nezbývá než dilatace opakovat, případně lze přidat lokální injekci kortikoidu nebo zvážit zavedení plastového či biodegradabilního stentu [50,51].
Závěr
Refluxní nemoc jícnu je časté onemocnění definované symptomy nebo slizničním poškozením. Diagnóza se opírá o anamnézu a jen někdy vychází z endoskopického nálezu. Terapie je dominantně založena na potlačení tvorby žaludeční kyseliny inhibitory protonové pumpy společně se snahou o úpravu životosprávy. Nedostatečný efekt iniciální terapie vyžaduje úvahu o správnosti diagnózy, spolupráci pacienta a doplnění specializovaných diagnostických metod. Dlouhodobá léčba přináší otázky bezpečnosti a možných alternativ. Individuální rozvaha ve spolupráci s poučeným pacientem je klíčem k minimalizaci potíží a omezení rizika vývoje komplikací.
Podpořeno MZ ČR – RVO (FNBr, 65269705).
MUDr. Radek Kroupa, Ph.D.
kroupa.radek@fnbrno.cz
Interní gastroenterologická klinika LF MU a FN Brno, pracoviště Bohunice
www.fnbrno.cz
Doručeno do redakce: 27. 10. 2017
Přijato po recenzi: 18. 4. 2018
Sources
- Vakil N, Zanten SV van, Kahrilas P et al. The Montreal definition and classification of gastroesophageal reflux disease: a global evidence-based consensus. Am J Gastroenterol 2006; 101(8): 1900–1920; quiz 1943. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1572–0241.2006.00630.x>.
- Katz PO, Gerson LB, Vela MF. Guidelines for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol 2013; 108(3): 308–328; quiz 329. Dostupné z DOI: <http://dx.doi.org/10.1038/ajg.2012.444>. Erratum in Am J Gastroenterol 2013; 108(10):1672.
- Fass R. Non-erosive reflux disease (NERD) and erosive esophagitis – a spectrum of disease or special entities? Z Gastroenterol 2007; 45(11): 1156–1163. Dostupné z DOI: <http://dx.doi.org/10.1055/s-2007–963628>.
- Poh CH, Navarro-Rodriguez T, Fass R. Review: treatment of gastroesophageal reflux disease in the elderly. Am J Med 2010; 123(6): 496–501. Dostupné z DOI: <http://dx.doi.org/10.1016/j.amjmed.2009.07.036>.
- El-Serag HB, Sweet S, Winchester CC et al. Update on the epidemiology of gastro-oesophageal reflux disease: a systematic review. Gut 2014; 63(6): 871–880. Dostupné z DOI: <http://dx.doi.org/10.1136/gutjnl-2012–304269>.
- Lukáš K, Bureš J, Drahoňovský V et al. Refluxní choroba jícnu. Standardy České gastroenterologické společnosti – aktualizace 2009. Vnitř Lék 2009; 55(10): 967–975.
- Bredenoord AJ, Pandolfino JE, Smout AJ. Gastro-oesophageal reflux disease. Lancet 2013; 381(9881): 1933–1942. Dostupné z DOI: <http://dx.doi.org/10.1016/S0140–6736(12)62171–0>.
- Seifert B. Dítě P, Bureš J et al. Gastroenterologie: doporučené diagnostické a terapeutické postupy pro všeobecné praktické lékaře. Novelizace 2012. Společnost všeobecného lékařství ČLS JEP: 2012. ISBN: 978–80–86998–55–8. Dostupné z WWW: <http://www.medvik.cz/link/MED00178729.>.
- Shaheen NJ, Weinberg DS, Denberg TD et al. Upper endoscopy for gastroesophageal reflux disease: best practice advice from the clinical guidelines committee of the American College of Physicians. Ann Intern Med 2012; 157(11): 808–816. Dostupné z DOI: <http://dx.doi.org/10.7326/0003–4819–157–11–201212040–00008>.
- di Pietro M, Chan D, Fitzgerald RC et al. Screening for Barrett’s Esophagus. Gastroenterology 2015; 148(5): 912–923. Dostupné z DOI: <http://dx.doi.org/10.1053/j.gastro.2015.02.012>.
- Benaglia T, Sharples LD, Fitzgerald RC et al. Health Benefits and Cost Effectiveness of Endoscopic and Nonendoscopic Cytosponge Screening for Barrett’s Esophagus. Gastroenterology 2013; 144(1): 62–73. Dostupné z DOI: <http://dx.doi.org/10.1053/j.gastro.2012.09.060>.
- Vaezi MF. Does my patient still have reflux when PPI therapy does not work? Neurogastroenterol Motil 2017; 29(5): e13065. Dostupné z DOI: <http://dx.doi.org/10.1111/nmo.13065>.
- Dolina J, Kala Z, Prokešová J et al. Nové možnosti v diagnostice refluxní nemoci jícnu. Čes Slov Gastroenterol Hepatol 2009; 63(4): 186–190.
- Heribanová L. Extraezofageální a gastroezofageální reflux – vztah k astma bronchiale. Gastroenterol Hepatol 2016; 70(5): 438–442.
- Kroupa R, Dolina J, Suchánková J et al. pHmetrie a manometrie. Současné postavení diagnostických metod. Čes Slov Gastroenterol Hepatol 2006; 60(4): 149–156.
- Malfertheiner P, Megraud F, O’Morain CA et al. Management of Helicobacter pylori infection-the Maastricht V/Florence Consensus Report. Gut 2017; 66(1): 6–30. Dostupné z DOI: <http://dx.doi.org/10.1136/gutjnl-2016–312288>.
- Kaltenbach T, Crockett S, Gerson LB. Are lifestyle measures effective in patients with gastroesophageal reflux disease? An evidence-based approach. Arch Intern Med 2006; 166(9): 965–971. Dostupné z DOI: <http://dx.doi.org/10.1001/archinte.166.9.965>.
- Ness-Jensen E, Hveem K, El-Serag H et al. Lifestyle Intervention in Gastroesophageal Reflux Disease. Clin Gastroenterol Hepatol 2016; 14(2): 175–182. e1-e3. Dostupné z DOI: <http://dx.doi.org/10.1016/j.cgh.2015.04.176>.
- Fujiwara Y, Arakawa T, Fass R. Gastroesophageal reflux disease and sleep disturbances. J Gastroenterol 2012; 47(7): 760–769. Dostupné z DOI: <http://dx.doi.org/10.1007/s00535–012–0601–4>.
- EBSCO DynaMed Plus website. Gastroesophageal reflux disease (GERD). Updated 2017. Dostupné z DOI: <http://www.dynamed.com/topics/dmp~AN~T116914/Gastroesophageal-reflux-disease-GERD>.
- Fass R, Sontag SJ, Traxler B et al. Treatment of patients with persistent heartburn symptoms: a double-blind, randomized trial. Clin Gastroenterol Hepatol 2006; 4(1): 50–56.
- Boeckxstaens G, El-Serag HB, Smout AJPM et al. Symptomatic reflux disease: the present, the past and the future. Gut 2014; 63(7): 1185–1193. Dostupné z DOI: <http://dx.doi.org/10.1136/gutjnl-2013–306393>.
- Sandhu DS, Fass R. Current Trends in the Management of Gastroesophageal Reflux Disease. Gut Liver 2018; 12(1): 7–16. Dostupné z DOI: <http://dx.doi.org/10.5009/gnl16615>.
- Hershcovici T, Fass R. Step-by-step management of refractory gastresophageal reflux disease. Dis Esophagus 2013; 26(1): 27–36. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1442–2050.2011.01322.x>.
- Surdea-Blaga T, Băncilă I, Dobru D et al. Mucosal Protective Compounds in the Treatment of Gastroesophageal Reflux Disease. A Position Paper Based on Evidence of the Romanian Society of Neurogastroenterology. J Gastrointestin Liver Dis 2016; 25(4): 537–546. Dostupné z DOI: <http://dx.doi.org/10.15403/jgld.2014.1121.254.dea>.
- Kwiatek MA, Roman S, Fareeduddin A et al. An alginate-antacid formulation (Gaviscon Double Action Liquid) can eliminate or displace the postprandial “acid pocket” in symptomatic GERD patients. Aliment Pharmacol Ther 2011; 34(1): 59–66. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1365–2036.2011.04678.x>.
- Savarino V, Pace F, Scarpignato C et al. Randomised clinical trial: mucosal protection combined with acid suppression in the treatment of non‐erosive reflux disease – efficacy of Esoxx, a hyaluronic acid–chondroitin sulphate based bioadhesive formulation. Aliment Pharmacol Ther 2017; 45(5): 631–642. Dostupné z DOI: <http://dx.doi.org/10.1111/apt.13914>.
- Glicksman JT, Mick PT, Fung K et al. Prokinetic agents and laryngopharyngeal reflux disease: Prokinetic agents and laryngopharyngeal reflux disease: a systematic review. Laryngoscope 2014; 124(10): 2375–2379. Dostupné z DOI: <http://dx.doi.org/10.1002/lary.24738>.
- Zerbib F, Simon M. Novel therapeutics for gastro-esophageal reflux symptoms. Expert Rev Clin Pharmacol 2012; 5(5): 533–541. Dostupné z DOI: <http://dx.doi.org/10.1586/ecp.12.38>.
- Banerjee B, Shaheen NJ, Martinez JA et al. Clinical Study of Ursodeoxycholic Acid in Barrett’s Esophagus Patients. Cancer Prev Res Phila Pa 2016; 9(7): 528–533. Dostupné z DOI: <http://dx.doi.org/10.1158/1940–6207.CAPR-15–0276>.
- Kroupa R, Dolina J. Rizika dlouhodobé antisekreční léčby. Vnitř Lék 2010; 56(2): 115–119.
- Gomm W, Holt K von, Thomé F et al. Association of Proton Pump Inhibitors with Risk of Dementia: A Pharmacoepidemiological Claims Data Analysis. JAMA Neurol 2016; 73(4): 410–416. Dostupné z DOI: <http://dx.doi.org/10.1001/jamaneurol.2015.4791>.
- Lazarus B, Chen Y, Wilson FP et al. Proton Pump Inhibitor Use and the Risk of Chronic Kidney Disease. JAMA Intern Med 2016; 176(2): 238–246. Dostupné z DOI: <http://dx.doi.org/10.1001/jamainternmed.2015.7193>.
- Sehested TS, Gerds TA, Fosbøl EL et al. Long-term use of Proton Pump Inhibitors, Dose-response Relationship, and Associated Risk of Ischemic Stroke and Myocardial Infarction. J Intern Med 2018; 283(3): 268–281. Dostupné z DOI: <http://dx.doi.org/10.1111/joim.12698>.
- Ječmenová M, Kroupa R. Inhibitory protonové pumpy a kosti. Vnitř Lék 2016; 62(2): 139–146.
- Khan F, Maradey-Romero C, Ganocy S et al. Utilisation of surgical fundoplication for patients with gastro-oesophageal reflux disease in the USA has declined rapidly between 2009 and 2013. Aliment Pharmacol Ther 2016; 43(11): 1124–1131. Dostupné z DOI: <http://dx.doi.org/10.1111/apt.13611>.
- Hatlebakk JG, Zerbib F, Bruley des Varannes S et al. Gastroesophageal Acid Reflux Control 5 Years after Antireflux Surgery, Compared with Long-term Esomeprazole Therapy. Clin Gastroenterol Hepatol 2016; 14(5): 678–685. Dostupné z DOI: <http://dx.doi.org/10.1016/j.cgh.2015.07.025>.
- Maret-Ouda J, Wahlin K, El-Serag HB et al. Association between Laparoscopic Antireflux Surgery and Recurrence of Gastroesophageal Reflux. JAMA 2017; 318(10): 939–946. Dostupné z DOI: <http://dx.doi.org/10.1001/jama.2017.10981>.
- Garg SK, Gurusamy KS. Laparoscopic fundoplication surgery versus medical management for gastro-oesophageal reflux disease (GORD) in adults. Cochrane Database Syst Rev 2015; (11): CD003243. Dostupné z DOI: <http://dx.doi.org/10.1002/14651858.CD003243.pub3>.
- Warren HF, Reynolds JL, Lipham JC et al. Multi-institutional outcomes using magnetic sphincter augmentation versus Nissen fundoplication for chronic gastroesophageal reflux disease. Surg Endosc 2016; 30(8): 3289–3296. <http://dx.doi.org/10.1007/s00464–015–4659-y>.
- Konečný Š, Dolina J, Beneš Z et al. První případ elektrické stimulační terapie dolního jícnového svěrače indikovaný v České republice k implantaci. Gastroenterol Hepatol 2017; 71(2): 156–160.
- Casale M, Sabatino L, Moffa A et al. Breathing training on lower esophageal sphincter as a complementary treatment of gastroesophageal reflux disease (GERD): a systematic review. Eur Rev Med Pharmacol Sci 2016; 20(21): 4547–4552.
- Bitnar P, Stovicek J, Andel R et al. Leg raise increases pressure in lower and upper esophageal sphincter among patients with gastroesophageal reflux disease. J Bodyw Mov Ther 2016; 20(3): 518–524. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jbmt.2015.12.002>.
- Shaheen NJ, Falk GW, Iyer PG et al. ACG Clinical Guideline: Diagnosis and Management of Barrett’s Esophagus. Am J Gastroenterol 2016; 111(1): 30–50; quiz 51. Dostupné z DOI: <http://dx.doi.org/10.1038/ajg.2015.322>.
- Thrift AP, Kramer JR, Qureshi Z et al. Age at onset of GERD symptoms predicts risk of Barrett’s esophagus. Am J Gastroenterol 2013; 108(6): 915–922. Dostupné z DOI: <http://dx.doi.org/10.1038/ajg.2013.72>.
- Sikkema M, Jonge PJF de, Steyerberg EW et al. Risk of esophageal adenocarcinoma and mortality in patients with Barrett’s esophagus: a systematic review and meta-analysis. Clin Gastroenterol Hepatol 2010; 8 : 235–244; quiz e32. Dostupné z DOI: <http://dx.doi.org/10.1016/j.cgh.2009.10.010>.
- de Jonge PJ, Blankenstein M van, Grady WM et al. Barrett’s oesophagus: epidemiology, cancer risk and implications for management. Gut 2014; 63(1): 191–202. Dostupné z DOI: <http://dx.doi.org/10.1136/gutjnl-2013–305490>.
- Martínek J, Falt P, Gregar J et al. Standardy České gastroenterologické společnosti – endoskopická léčba pacientů s Barrettovým jícnem a časnými neoplaziemi jícnu. Gastroenterol Hepatol 2013; 67(6): 479–487.
- Maret-Ouda J, Konings P, Lagergren J et al. Antireflux Surgery and Risk of Esophageal Adenocarcinoma: A Systematic Review and Meta-analysis. Ann Surg 2016; 263(2): 251–257. Dostupné z DOI: <http://dx.doi.org/10.1097/SLA.0000000000001438>.
- Ham YH, Kim GH. Plastic and biodegradable stents for complex and refractory benign esophageal strictures. Clin Endosc 2014; 47(4): 295–300. Dostupné z DOI: <http://dx.doi.org/10.5946/ce.2014.47.4.295>.
- Pregun I, Hritz I, Tulassay Z et al. Peptic esophageal stricture: medical treatment. Dig Dis 2009; 27(1): 31–37. Dostupné z DOI: <http://dx.doi.org/10.1159/000210101>.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2018 Issue 6-
All articles in this issue
- Current trends in the diagnosis and treatment of gastroesophageal reflux disease
- Therapy for peptic ulcer disease
- History of celiac disease
- Celiac disease in 2018
- Diagnosis of gastrointestinal motility disorders
- Diverticular disease: diagnosis and treatment
- Familial adenomatous polyposis: complex patient management
- Conventional and biological therapy for inflammatory bowel disease
- The IBD outpatient care in the clinical practice
- PSC-IBD: specific phenotype of inflammatory bowel disease associated with primary sclerosing cholangitis
- Possibilities of therapeutic manipulation of the gut microbiota
- Prokinetics and their use in gastroenterology
- Colorectal cancer screening
- Therapeutic digestive endoscopy I
- Therapeutic digestive endoscopy II
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Prokinetics and their use in gastroenterology
- Diverticular disease: diagnosis and treatment
- Diagnosis of gastrointestinal motility disorders
- Current trends in the diagnosis and treatment of gastroesophageal reflux disease
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

