-
Medical journals
- Career
Časování chirurgické a endoskopické terapie akutní biliární pankreatitidy v podmínkách terciární nemocnice v České republice
Authors: Oldřich Stibůrek 1; Jan Trna 1; Michal Šenkyřík 1; Vladimír Prochazka 2; Zdeněk Kala 2; Aleš Hep 1
Authors‘ workplace: Interní gastroenterologická klinika LF MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Aleš Hep, CSc. 1; Chirurgická klinika LF MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Zdeněk Kala, CSc. 2
Published in: Vnitř Lék 2014; 60(5-6): 417-422
Category: Original Contributions
Overview
Úvod:
Cholecystektomie (CHCE) představuje základní preventivní opatření recidiv akutní biliární pankreatitidy. Endoskopická papilosfinkterotomie (EPST) představuje alternativu u pacientů nevhodných pro operační zákrok. Současná doporučení odborných společností považují u lehké biliární pankreatitidy (BAP) za nutné provedení cholecystektomie do 2, maximálně do 4 týdnů od propuštění nemocného do domácího ošetřování, ideálně však za téže hospitalizace. Adherence k těmto doporučením se mezi jednotlivými zeměmi i pracovišti významně liší. Zhodnocení adherence k platným doporučením léčby biliární akutní pankreatitidy v podmínkách terciární nemocnice v České republice.Metodika:
Retrospektivní analýza pacientů hospitalizovaných pro akutní pankreatitidu na Interní gastroenterologické klinice FN Brno, pracoviště Bohunice, v letech 2007–2012. Za jasně biliární byly považovány případy se zjevným nálezem litiázy nebo sludge na zobrazovacích metodách a se současnou nejméně 3násobnou elevací AST nebo ALT.Výsledky:
Identifikovali jsme 328 pacientů léčených pro akutní pankreatitidu. Nesporně biliární etiologie byla pozorována ve 116 případech (54 mužů a 62 žen). Dále bylo analyzováno 114 pacientů s dostupnou kompletní dokumentací, z nichž 81 absolvovalo CHCE, 23 pacientů nebylo operováno a v 10 případech šlo o BAP u pacientů s anamnézou prodělané CHCE. Celková mortalita souboru činila 5,3 %. Z 81 pacientů, u kterých byla provedena cholecystektomie, šlo o lehkou BAP ve 48 případech. Za jedné hospitalizace či nejpozději do 4 týdnů od propuštění pacientů do domácího ošetření jsme zaznamenali CHCE u 20 pacientů, adherence k platným guidelines tedy činí v našem souboru 41,7 %. Ze zbývajících 28 případů mělo 18 pacientů provedeno alespoň ERCP s EPST. Celkově tedy bylo proti recidivě BAP zajištěno do 4 týdnů 38 pacientů, což představuje 75 % souboru.Závěr:
Při aplikaci delšího (4týdenního) intervalu mezi lehkou BAP a CHCE je adherence ke guidelines léčby lehké BAP na našem pracovišti srovnatelná s údaji v zahraniční literatuře – 41,7 % pacientů podstoupilo CHCE a 75 % pacientů bylo zajištěno proti recidivě pomocí CHCE nebo EPST. Jistě zde však zbývá značný prostor pro zlepšování, především v počtu CHCE provedených za jedné hospitalizace – v našem souboru představovaly CHCE pouze 12,5 %. Podobné potíže jsou však řešeny ve většině zemí světa.Klíčová slova:
biliární akutní pankreatitida – ERCP – guidelines – cholecystektomie – papilosfinkterotomieÚvod
Akutní pankreatitida (AP) je závažné onemocnění s vysokou morbiditou a nezanedbatelnou mortalitou přibližně 7 %, která v případě závažných forem onemocnění narůstá na 17–39 % [1]. Žlučové kameny představují nejběžnější příčinu (30–50 %) tohoto stavu, v takovém případě hovoříme o biliární akutní pankreatitidě (BAP). Jako základní preventivní opatření recidivujících atak BAP je doporučována cholecystektomie [2,3] s endoskopickou papilosfinkterotomií (EPST) jako alternativou pro pacienty, u nichž by byl operační zákrok v celkové anestezii nadměrně rizikový [4]. Cholecystektomie (CHCE) výrazně snižuje dobu setrvávání žluči v biliárním stromu, a tím i tvorbu cholesterolových krystalů v supersaturované žluči [5]. Jaterní žluč je také 4–5krát méně koncentrovaná než žluč ve žlučníku. Efekt CHCE byl prokázán signifikantním snížením rekurencí AP na méně než 10 % oproti 66–75 % u pacientů neléčených [2–4,6]. Též bylo prokázáno, že s prodlužováním intervalu od rozvoje BAP do CHCE riziko rekurence BAP statisticky významně narůstá a že v případě lehké BAP časné provedení CHCE nezvyšuje riziko pooperačních komplikací [7]. Recidivy BAP mívají také zpravidla těžší průběh než první ataky nemoci [8]. EPST poskytuje srovnatelnou prevenci rekurencí BAP jako CHCE (riziko recidivy BAP je 3–6 %) [9,10], ale existuje zde 20–40% riziko rozvoje jiných biliárních komplikací (cholecystitida, cholangitida, ikterus), které nakonec vedou k provedení CHCE [11,12]. Z tohoto důvodu by v případě nepřítomnosti kontraindikací měla být CHCE provedena jako definitivní řešení.
V případě prokázané biliární etiologie doporučuje Britská gastroenterologická společnost u pacientů s lehkou BAP provést CHCE ideálně do 2 týdnů, ale rozhodně ne později než za 4 týdny. CHCE by měla být odkládána pouze u pacientů se středně těžkou nebo těžkou AP, v těchto případech by mělo operační řešení následovat ihned po korekci systémových či lokálních komplikací onemocnění [13]. Podle Americké gastroenterologické společnosti je CHCE indikována, co nejdříve je to možné, ale v žádném případě ne více než 2–4 týdny po propuštění pacienta, aby bylo zabráněno relapsu AP. U pacientů, kteří nemohou podstoupit operační zákrok, představuje EPST přijatelné preventivní opatření před opakovanými atakami BAP [14]. Na základě doporučení vydaných Mezinárodní pankreatologickou společností pro pacienty s lehkou BAP by měli tito podstoupit CHCE co nejdříve, jakmile to umožňuje jejich stav, optimálně pak ještě před propuštěním domů. U pacientů s těžšími formami AP by měl být operační zákrok odložen do doby vyřešení systémových a lokálních komplikací [15]. Všechna výše uvedená klinická doporučení byla zformulována za účelem poskytnutí návodu k optimalizaci terapeutického přístupu a jejich základním smyslem je jejich respektování a implementace do každodenní klinické praxe. Několik recentních studií (původem převážně z anglosaských zemí) jasně dokladuje nerespektování, ať již vědomé, či dané okolnostmi, těchto doporučení v praxi. Přitom bylo opakovaně prokázáno, že odkládání CHCE signifikantně zvyšuje riziko biliárních obtíží (včetně BAP), a provedení EPST naopak snižuje riziko akutních rehospitalizací, jak je uvedeno výše. V každém případě lze dále konstatovat, že dostupná data ze středoevropského regionu jsou minimální a z České republiky vůbec žádná. Cílem předkládané práce bylo tedy zhodnotit, jak jsou v našich podmínkách naplňována mezinárodně platná doporučení pro endoskopickou a chirurgickou terapii BAP, která představují zcela zásadní součást léčby těchto stavů. Na úrovni dnešních poznatků je totiž terapie AP stále z velké části pouze léčbou symptomů a komplikací, rozvoj a průběh samotného zánětu pankreatu a lokálních a systémových komplikací dnešní klinická medicína stále nedokáže účinně ovlivnit. Výjimku zde tvoří právě včasná realizace ERCP s EPST a CHCE jako prevence rekurence BAP.
Metodika
Podrobili jsme retrospektivní analýze pacienty hospitalizované na Interní gastroenterologické klinice FN Brno, pracoviště Bohunice, v letech 2007–2012. Diagnóza AP byla stanovena na základě typických klinických symptomů onemocnění provázených zvýšením sérové amylázy nebo lipázy více než na 3násobek normy [11] nebo přítomnosti typických radiologických nálezů na pankreatu [16]. Tíže choroby byla stanovena dle platných kritérií poslední revize tzv. Atlantské klasifikace akutní pankreatitidy [17]. Hlouběji jsme analyzovali pouze případy s jasně biliární etiologií, tedy ty, v nichž byl přítomen zjevný nález litiázy nebo sludge na zobrazovacích metodách a současně aktivita alaninaminotransferázy nebo aspartátaminotransferázy dosáhla v počátku onemocnění nejméně 3násobku normy, což je považováno za nejspolehlivější laboratorní známku biliární etiologie AP [15,18]. Sledovali jsme adherenci k platným doporučením načasování CHCE, dále zda bylo provedeno ERCP s EPST a zda nebyla zaznamenána recidiva onemocnění či jiné komplikace, které by vyžadovaly rehospitalizaci. U malé části pacientů s nesporně biliární etiologií AP se onemocnění vyskytlo po již v minulosti prodělané CHCE. Pro CHCE realizovanou během iniciální hospitalizace se obecně užívá termín indexová CHCE; CHCE provedenou odloženě během rehospitalizace literatura nazývá intervalovou CHCE.
Výsledky
Za období od 1. 1. 2007 do 31. 12. 2012 jsme na Interní gastroenterologické klinice FN Brno identifikovali 328 pacientů s AP (jedná se skutečně o jednotlivé osoby, počet hospitalizací s diagnózou AP byl vzhledem k často etapovému terapeutickému přístupu a recidivám onemocnění násobně vyšší). Biliární akutní pankreatitida byla diagnostikována u 145 nemocných, z toho pak nesporně biliární etiologie, splňující kritéria uvedená výše, byla pozorována ve 116 případech, u 54 mužů a 62 žen. V těchto případech jsme pak sledovali tíži onemocnění, celkovou dobu hospitalizace do prvního propuštění pacientů (bez ohledu na oddělení, na kterém zrovna pobývali) a interval od propuštění do operačního zákroku (CHCE). Dále jsme sledovali, zda nemocný podstoupil ERCP s EPST. Dva pacienti museli být následně pro nedostatek zjistitelných údajů ze souboru vyřazeni. Z celkem 114 nemocných jich 81 absolvovalo CHCE, 23 pacientů nebylo operováno a v 10 případech šlo o BAP po v minulosti již prodělané cholecystektomii. Zaznamenali jsme 68 případů lehké, 37 případů středně těžké a 9 případů těžké formy BAP. Celková mortalita činila 5,3 %. Z 81 operovaných šlo ve 48 případech o lehkou BAP, ve 26 případech o středně těžkou a v 7 případech o těžkou formu onemocnění. U středně těžké a těžké formy je obtížně stanovitelný vhodný interval do operačního zákroku, neboť doporučení hovoří o době, kdy jsou vyřešeny systémové a lokálních komplikace choroby, což je obtížně zobecnitelné. Často se uvádí minimální hranice 6 týdnů, ale někteří autoři udávají interval kratší, pokud to dovoluje celkový stav pacienta. My jsme se soustředili zejména na pacienty s lehkou BAP. Za jediné hospitalizace či nejpozději do 4 týdnů od propuštění nemocných do domácího ošetření (nejzazší doporučená hranice) jsme zaznamenali CHCE u 20 ze 48 pacientů, adherence k platným guidelines činí tedy v našem případě 41,7 %. Nutno ale zmínit, že další 2 nemocní absolvovali CHCE do 30 dnů (tedy do 1 měsíce) od propuštění. Z 28 případů nevyhovujícího časového intervalu (delšího než 4 týdny) jich bylo 18 „zajištěno“ ERCP s EPST coby přijatelnou alternativou k operačnímu řešení. Nesporně však nešlo o pacienty, pro něž by bylo operační řešení nevhodné ve smyslu nadměrného rizika. Tab. 1 ukazuje počty pacientů, u kterých byla cholelitiáza sanována za jedné hospitalizace a u kterých do 4 týdnů od dimise.
Table 1. Výsledky terapeutického řešení u pacientů s lehkou BAP provedenou do 4 týdnů 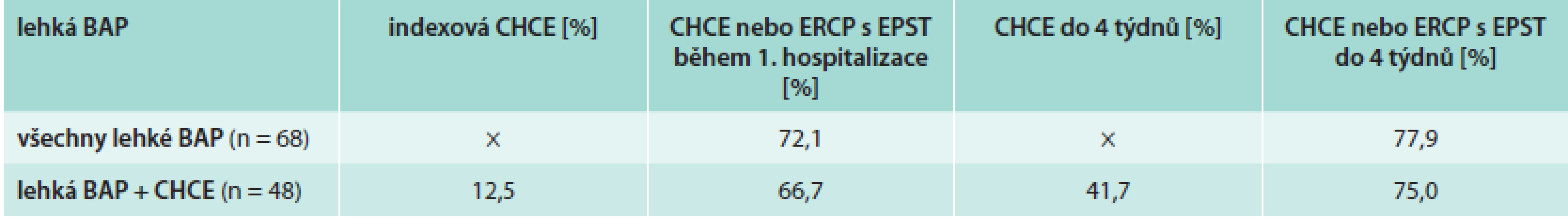
U skupiny 48 pacientů s lehkou BAP a CHCE jsme zaznamenali 6 případů komplikací, které si vyžádaly rehospitalizaci v období před operačním zákrokem. Šlo o 4 případy rekurence BAP a 2 případy jiných biliárních komplikací (cholecystitida, cholangiitida, obstrukční ikterus). Ve všech 4 případech rekurence BAP se jednalo o pacienty, kteří neměli provedeno „zajišťovací“ ERCP s EPST. Celkový počet rekurencí BAP v našem souboru činil 6 případů (plus další 2 nemocní s původně středně těžkou AP – ani oni neabsolvovali ERCP), tedy 5 %. Střední časový interval od propuštění do rekurence byl 76 dní (min 20, max 490 dní). Celkový počet biliárních komplikací (rekurence BAP + jiné biliární komplikace) byl 11 případů (9,5 %). Ve 2 případech byla zaznamenána akutní cholecystitida s nutností urgentní CHCE i přes předchozí provedení ERCP s EPST (4,2 %). Další údaje (medián věku pacientů u jednotlivých forem pankreatitidy, střední dobu hospitalizace, četnost provedení CHCE i ERCP) ukazuje tab. 2. Čísla v závorkách uvádějí údaje po odečtení pacientů, kteří absolvovali CHCE již v předchorobí.
Table 2. Demografická data a procentuální četnost výkonů v průběhu celého follow-up 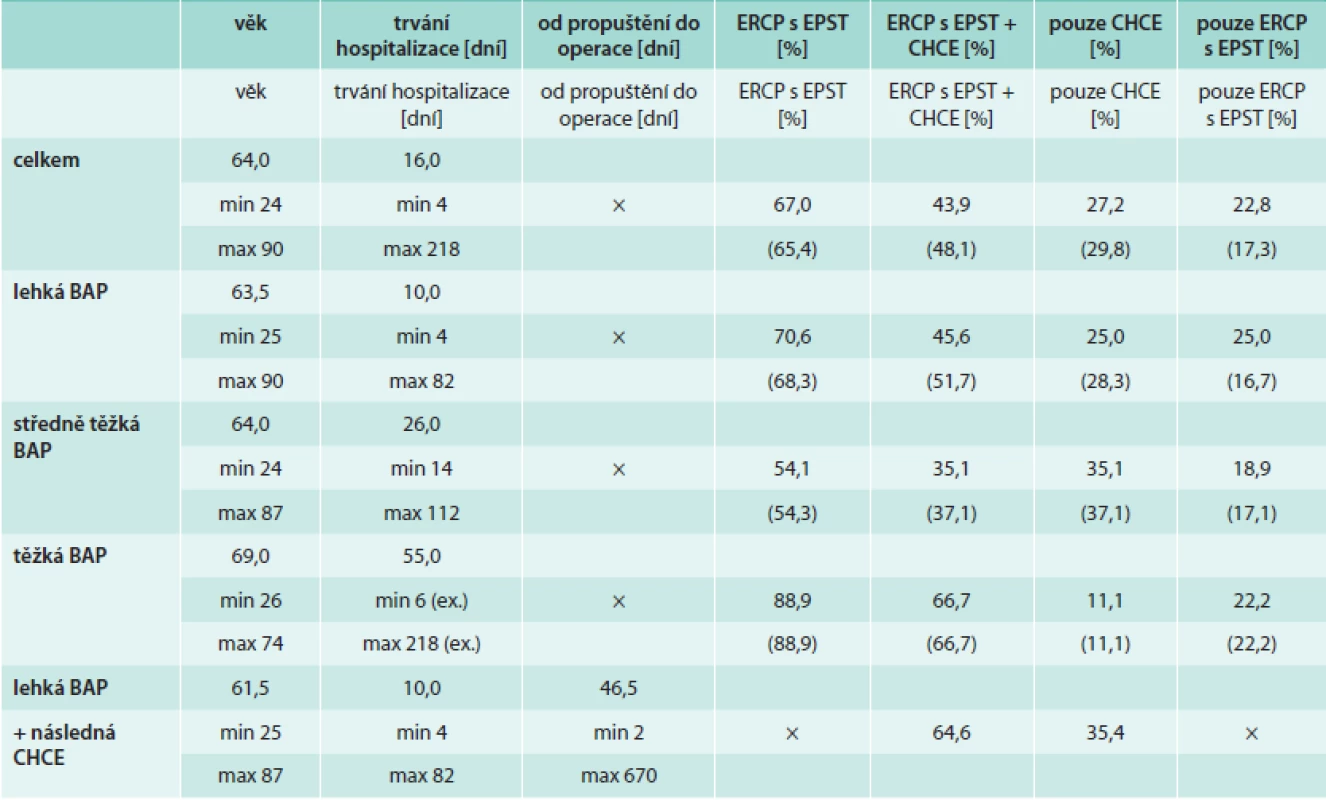
Pro zajímavost uvádíme ještě některé další údaje. Z 23 neoperovaných pacientů bylo 11 případů, v nichž CHCE nebyla doporučena pro vysoký věk a komorbidity, 2 pacientům nebyla operace doporučena pro následně opakovaně negativní UZ a MRCP ve smyslu cholelitiázy, přestože původní etiologie pankreatitidy byla nesporně biliární (vymizelá litiáza či sludge) a 6 pacientů operaci odmítlo. Z 23 neoperovaných pacientů bylo ERCP provedeno u 18 nemocných (78,3 %). Ze zbylých 5 pacientů byla u 3 CHCE doporučena a pacienty odmítnuta, jeden nemocný exitoval a v posledním případě se jednalo pravděpodobně o případ „vymizelé“ cholelitiázy. Tedy pouze 5 pacientů z celkového souboru (4,8 %) nebylo nijak léčeno, tento počet však zahrnuje i 3 nemocné, kteří sami navrženou léčbu odmítli. V žádném z neoperovaných případů nebyla po propuštění domů zaznamenána komplikace, nicméně follow-up u nekompliantních pacientů je problematický. 67 % pacientů (16 případů z 24) se středně těžkou nebo těžkou BAP, kteří neabsolvovali CHCE za první hospitalizace, strávilo dobu do CHCE na domácí enterální výživě nazojejunální sondou. V této skupině jsme nezaznamenali do operace žádný případ rekurence BAP. Střední doba do operace zde činila 56 dní (8 týdnů). Ze 48 případů cholecystektomovaných pacientů s lehkou BAP jsme byli u 41 pacientů schopni dohledat operační i histologický nález na odstraněném žlučníku. U 40 nemocných se potvrdil nález cholecystolitiázy (tedy v 97,6 % případů), v 1 případě byl peroperačně nalezen pouze sludge. Histologicky významně převažoval nález chronické cholecystitidy (92,7 %), současný nález akutní cholecystitidy („akutně exacerbovaná chronická cholecystitida”) jsme zaznamenali v 19,5 % případů. U 1 pacienta histologické vyšetření prokázalo adenokarcinom žlučníku (peroperačně zcela bez podezření na malignitu). Do 18 měsíců od operace tohoto pacienta byl zaznamenán metastatický rozsev do jater.
Diskuse
Nabízí se srovnání s dostupnými pracemi zahraničních autorů. Britská studie publikovaná v roce 2001 [19] udává ERCP + CHCE u 22,4 % pacientů, pouze ERCP u 43,4 % nemocných, po odečtení případů kontraindikovaných k CHCE zůstává 39,5 % těch, kteří neabsolvovali během follow-up operační řešení. 11,8 % nemocných bylo bez léčby (ERCP či CHCE). Pouze 6,6 % pacientů mělo CHCE provedenu v intervalu 4 týdnů. V našem souboru pouze 8 pacientů ze 104 (odečteno 10 případů CHCE v minulosti), tedy 7,7 %, neabsolvovalo definitivní možné řešení. Z těchto uvedených jich 6 operaci odmítalo, přičemž 3 z nich absolvovali ERCP. Zbývají tedy 3, kteří odmítli CHCE, ale dle některých doporučení byli kandidáty elektivního ERCP. ERCP s EPST je totiž metodou definitivní volby nejen pro pacienty neschopné operace, ale logicky i pro ty, kteří ji odmítají. Ve 2 případech BAP po zklidnění akutního stavu nebyla, přes předchozí pozitivní nálezy, následně opakovaně cholelitiáza sonograficky detekována. V těchto případech by měla být dle našeho názoru CHCE přesto indikována. Mikrolitiáza ani sludge nemusí být vždy patrné transabdominálním ultrazvukem. Vhodné by bylo, aby tito 2 pacienti absolvovali endoskopickou ultrasonografii vzhledem k signifikantně vyšší senzitivitě a specificitě této metody pro stanovení cholelitiázy [20]. Je-li dle všech přítomných známek AP nejprve hodnocena jako biliární, pak by měla být takto i léčena. Avšak je-li v době potenciální CHCE žlučník dle dostupných zobrazovacích metod bez patologického nálezu, je indikace zákroku problematická. Rekurenci BAP u těchto 2 výše zmíněných nemocných jsme nicméně dlouhodobě nezaznamenali (v obou případech bylo follow-up více než 24 měsíců). V porovnání s britským souborem absolvovala v našem souboru výrazně vyšší část – 6,6 % oproti 42,0 % pacientů – CHCE do 4 týdnů.
Recentní velká italská multicentrická studie z roku 2010 [21] se soustředila v případě CHCE na případy lehké BAP a uvádí následující data: 11 % pacientů mělo BAP po již prodělané CHCE (v našem případě 11,8 %), v italských nemocnicích pouze 35,7 % nemocných s BAP absolvovalo CHCE (bez ohledu na interval od vzniku AP). U nás CHCE absolvovalo 80 % všech pacientů s lehkou BAP, kteří neprodělali CHCE v předchorobí. Zbylých 20 % tvoří nemocní, kteří buď operaci odmítli, nebo nebyli k operaci způsobilí z důvodu komorbidit. Nutno však připomenout, že operovat všechny toho schopné pacienty po prodělané BAP je dnes považováno za standard a navíc je požadováno maximální zkracování intervalu k provedení CHCE.
Australští autoři z Melbourne předkládají v práci z roku 2008 [22] ke srovnání výsledky z jednoho pracoviště v období před větším důrazem na adherenci k doporučením a po něm. Studie se týká případů lehké BAP. V prvním souboru absolvovalo sanaci cholelitiázy buď formou CHCE nebo ERCP do 1 měsíce 57 % pacientů, z toho během první hospitalizace 22 %. Zaznamenána byla 23% četnost biliárních komplikací, které si vyžádaly rehospitalizaci. Po zavedení většího důrazu na adherenci k doporučením udávají v 76,3 % terapii do 1 měsíce (s velkou převahou ve prospěch CHCE – 29 : 2) a v 39 % za iniciální hospitalizace. Riziko biliárních následných komplikací pokleslo z 23 % na 8 %.
Data ze skotské nemocnice v Dundee [23] publikovaná v roce 2009 při velmi podobném počtu i spektru pacientů – (těžká + středně těžká/lehká BAP) – uvádějí následující výsledky: indexová CHCE u 51,3 % pacientů, medián intervalové CHCE 63 dnů (počítáno ode dne přijetí k hospitalizaci), pouze 5,3 % riziko biliárních komplikací (konkrétně 2 pacienti). Nulová zaznamenaná mortalita však nabízí otázky na skladbu uváděného souboru.
Poslední 2 případy lze považovat za srovnatelné s naším s tou výhradou, že v našem případě jasně převažuje časné řešení cestou ERCP. Za hlavní příčiny tohoto stavu lze považovat vysokou dostupnost akutního ERCP (žádné rehospitalizace za účelem provedení ERCP) a absenci dostupnosti metody peroperační cholangiografie. I přes velmi nízké procento indexových CHCE a nižší než 50% adherenci k platným doporučením termínů CHCE nutno označit naše výsledky v terapii BAP za velmi dobré a srovnatelné s vyspělými zeměmi. Všechny případy rekurencí AP byly zaznamenány u pacientů, kteří neabsolvovali ERCP s EPST. Ve všech uvedených případech však byla respektována platná doporučení k indikaci ERCP – nebyla tedy přítomna dilatace žlučových cest, ikterus, ani nešlo o recidivy pankreatitidy. Je ke zvážení, zda by i tito nemocní neprofitovali z provedení ERCP s EPST. Jsme dále toho názoru, že realizace EPST při ERCP je při BAP namístě vždy, kromě případů, kdy je provedena cholecystektomie velmi časně a kdy zároveň jasně chybí známky obstrukce žlučových cest a akutní cholangitidy. Nikoli však pouze dle doporučení ASGE [24]. Zejména pak tento přístup nabývá na významu u případů středně těžkých a těžkých BAP, které oddalují operabilitu pacientů. Též je nutné v našich podmínkách počítat s enormní vytížeností operačních sálů, která omezuje prostor pro indexové či velice časné intervalové CHCE. Při současné akutní cholecystitidě je CHCE, samozřejmě, nezastupitelná a ERCP s EPST zde nemůže být považováno za adekvátní alternativu. Výsledky prezentovaných studií včetně recentní metaanalýzy [25] snahu o co nejčasnější realizaci CHCE podporují. Snížit na minimum riziko recidivy potenciálně závažného onemocnění, pokud k tomu máme dobře dostupné nástroje, by mělo být jedním ze zásadních úkolů a priorit medicínského snažení. V neposlední řadě je takový přístup i ekonomicky výhodnější [26].
Podpořeno projektem (Ministerstva zdravotnictví ČR) koncepčního rozvoje výzkumné organizace 65269705 (FN Brno).
MUDr. Oldřich Stibůrek
ostiburek@fnbrno.cz
Interní gastroenterologická klinika LF MU a FN Brno, pracoviště Bohunice, Brno
www.fnbrno.cz
Doručeno do redakce: 25. 9. 2013
Přijato po recenzi: 5. 11. 2013
Sources
1. Gullo L, Migliori M, Olah A et al. Acute pancreatitis in five European countries: Etiology and mortality. Pancreas 2002; 24(3): 223–227.
2. Ros E, Navarro S, Conxita B et al. Occult microlithiasis in “idiopathic” acute pancreatitis: Prevention of relapses by cholecystectomy or ursodeoxycholic acid therapy. Gastroenterology 1991; 101(6): 1701–1709.
3. Lee SP, Nicholls JF, Park HZ. Biliary sludge as a cause of acute pancreatitis. N Eng J Med 1992; 326(9): 589–593.
4. Levy M. The hunt for microlithiasis in idiopathic acute recurrent pancreatitis: Should we abandon the search or intensify our efforts? Gastrointest Endosc 2002; 55(2): 286–293.
5. Venneman NG, van Brummelen SE, van Berge-Henegouwen GP et al. Microlithiasis: an important cause of “idiopathic” acute pancreatitis? Ann Hepatol 2003; 2(1): 30–35.
6. Saraswat VA, Sharma BC, Agarwal DK et al. Biliary microlithiasis in patients with idiopathic acute pancreatitis and unexplained biliary pain: Response to therapy. J Gastroenterol Hepatol 2004; 19(10): 1206–1211.
7. Nebiker CA, Frey DM, Hamel CT et al. Early versus delayed cholecystectomy in patients with biliary acute pancreatitis. Surgery 2009; 145(3): 260–264.
8. Gullo L, Migliori M, Pezzilli R et al. An update on recurrent acute pancreatitis: data from five European countries. Am J Gastroenterol 2002; 97(8):1959–1962.
9. Uomo G, Manes G, Laccetti M et al. Endoscopic sphincterotomy and recurrence of acute pancreatitis in gallstone patients considered unfit for surgery. Pancreas 1997; 14(1): 28–31.
10. Kaw M, Al-Antably Y, Kaw P. Management of gallstone pancreatitis: cholecystectomy or ERCP and endoscopic sphincterotomy. Gastrointest Endosc 2002; 56(1): 61–65.
11. Sarosi G, Rege RV. Biliary pancreatitis. J Gastrointest Surg 2006; 10(8):1170–1179.
12. Billi P, Barakat B, D’Imperio N et al. Relapses of biliary acute pancreatitis in patients with previous attack of biliary pancreatitis and gallbladder in situ. Dig Liver Dis 2003; 35(9): 653–655.
13. UK Working Party on Acute Pancreatitis. UK guidelines for the management of acute pancreatitis. Gut 2005; 54(Suppl 3): S1-S9.
14. Forsmark CE, Baillie J (AGA Institute Clinical Practice and Economics Committee; AGA Institute Governing Board). AGA Institute Technical Review on Acute Pancreatitis. Gastroenterology 2007; 132(5): 2022–2044.
15. Uhl W, Warshaw A, Imrie C et al. IAP Guidelines for the Surgical Management of Acute Pancreatitis. Pancreatology 2002; 2(6): 565–573.
16. Clain JE, Pearson RK Evidence-based approach to idiopathic pancreatitis. Curr Gastroent Rep 2002; 4(2): 128–134.
17. Banks PA, Bollen TL, Dervenis C et al. Classification of acute pancreatitis – 2012: revision of the Atlanta classification and definitions by international consensus. Gut 2013; 62(1): 102–111.
18. Tenner S, Dubner H, Steinberg W. Predicting gallstone pancreatitis with laboratory parameters: a meta-analysis. Am J Gastroenterol 1994; 89(10): 1863–1866.
19. Sargen K, Kingsnorth AN. Management of Gallstone Pancreatitis: Effects of Deviation from Clinical Guidelines. JOP 2001; 2(5): 317–322.
20. del Pozo D, Tabernero S, Poves E et al. Usefulness of endoscopic ultrasonography in the clinical suspicion of biliary disease. Rev Esp Enferm Dig 2011; 103(7): 345–348.
21. De Rai P et al. Surgical management of acute pancreatitis in Italy: lessons from a prospective multicentre study. HPB (Oxford) 2010; 12(9): 597–604.
22. Chiang D, Thompson G. Management of acute gallstone pancreatitis: so the story continues. ANZ J Surg 2008; 78(1–2): 52–54.
23. Sanjay P et al. Management Guidelines for Gallstone Pancreatitis. Are the Targets Achievable? JOP 2009; 10(1): 43–47.
24. Frakes JT. Acute biliary pancreatitis: When ERCP is needed? ASGE Clinical Update 1999; 7 : 1–4.
25. van Baal MC, Besselink MG, Bakker OJ et al. Timing of cholecystectomy after mild biliary pancreatitis: a systematic review. Ann Surg 2012; 255(5): 860–866.
26. Monkhouse S, Court E, Dash I et al. Two-week target for laparoscopic cholecystectomy following gallstone pancreatitis is achievable and cost neutral. Br J Surg 2009; 96(7): 751–755.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2014 Issue 5-6-
All articles in this issue
- Přínos natriuretických peptidů v současné klinické praxi
- Sentinelová uzlina pri malígnom melanóme
- Manažment angioedému. Odporúčania Angiologickej sekcie Slovenskej lekárskej komory (2013)
- PET-CT dokumentovaná kompletní 4letá remise Erdheimovy-Chesterovy nemoci po léčbě kladribinem
- Purple urine bag syndrome – raritní, ale nepřehlédnutelný příznak močové infekce
- Extraadrenálny paraganglióm
- Stillova nemoc dospělých – obtížná cesta k diagnóze přes horečku a výpotky nejasné etiologie
- Ruptura jater s hemoperitoneem jako vzácná komplikace kardiopulmonální resuscitace u mladé pacientky s akutním infarktem myokardu
- Near-infrared spectroscopy (NIRS), nová technika intrakoronárního zobrazení nestabilního koronárního plátu
- Erdheimova-Chesterova choroba – poddiagnostikovaná zriedkavá choroba? – editorial
- Necílená biopsie pleury v diagnostice maligního pleurálního výpotku – editorial
- Přínos natriuretických peptidů v současné klinické praxi – editorial
- Sentinelová biopsie, stručný nástin problematiky – editorial
- Časování chirurgické a endoskopické terapie akutní biliární pankreatitidy v podmínkách terciární nemocnice v České republice
- Necílená biopsie pleury v diagnostice maligního pleurálního výpotku – naše zkušenosti za posledních 15 let
- Význam EKG u pacientov s resynchronizačnou liečbou
- Srdcové zlyhávanie – dá sa liečiť ovplyvnením kardiálneho metabolizmu?
- Difuzní idiopatická skeletární hyperostóza
- Proč a jak působí inzulinové přípravky na hmotnost
- Význam chuti v udržení homeostázy organizmu a patologický dopad vyrušení orocefalických reflexů ve vazbě na sladkou chuť v následku konzumace nekalorických sladidel
- Životní styl a riziko civilizačních nemocí
- Management chronických onemocnění v mezinárodním srovnání
- Rizikové faktory a prediktory progrese Barrettova jícnu do adenokarcinomu
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Stillova nemoc dospělých – obtížná cesta k diagnóze přes horečku a výpotky nejasné etiologie
- Purple urine bag syndrome – raritní, ale nepřehlédnutelný příznak močové infekce
- Difuzní idiopatická skeletární hyperostóza
- Sentinelová uzlina pri malígnom melanóme
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

