-
Medical journals
- Career
Souběžný výskyt alkoholické jaterní cirhózy a chronické pankreatitidy
Authors: J. Špičák 1; A. Pulkertová 1; I. Králová-Lesná 2; P. Suchánek 2; M. Vitásková 3; V. Adámková 3
Authors‘ workplace: Klinika hepatogastroenterologie IKEM Praha, přednosta prof. MUDr. Julius Špičák, CSc. 1; Pracoviště experimentální medicíny IKEM Praha, přednosta prof. MUDr. Luděk Červenka, CSc., MBA 2; Pracoviště preventivní kardiologie IKEM Praha, přednostka doc. MUDr. Věra Adámková, CSc. 3
Published in: Vnitř Lék 2011; 57(12): 1045-1052
Category: 70th birthday of prof. MUDr. Petr Dítě, DrSc.
Overview
Úvod, cíl studie:
Zdravotní důsledky alkoholizmu jsou různorodé a zahrnují široké spektrum poruch od mentálních až po postižení různých parenchymatózních orgánů. Jednotliví alkoholici se liší, jak pokud jde o způsob požívání alkoholu, tak o charakter postižení. Cílem prospektivní studie bylo zmapovat způsob postižení obou těchto orgánů v souvislosti s formou alkoholizmu, kuřáctvím a dietními vlivy.Metodika:
Byla zvolena metoda prospektivní studie s dotazníkem zaměřeným na alkoholizmus, kuřáctví, dietu a životní styl se 146 nemocnými s jaterní cirhózou a chronickou pankreatitidou.Výsledky:
Z 80 nemocných s jaterní cirhózou o průměrném věku 47,5 let (23–60 let, SD 8,58) bylo 64 mužů a 16 (20 %) žen. Z 60 nemocných s chronickou pankreatitidou o průměrném věku 37,8 let (23–60 let, SD 9,66) bylo 60 mužů a 6 (9,1 %) žen. Průměrná denní spotřeba alkoholu byla u cirhózy 57,7 g, u pankreatitidy 63,7 g na den. První kontakt s alkoholem ve věku do 15 let udalo 25,8 % nemocných s pankreatitidou a 8,8 % cirhotiků. Období největšího příjmu alkoholu ve věku do 30 let udalo 43,6 % nemocných s pankreatitidou a 20,3 % cirhotiků. Rozdíly v druhu alkoholu jsou statisticky významné v konzumaci piva, která převažovala u pankreatitidy. Ve věku do 15 let začalo kouřit 16,7 % nemocných s pankreatitidou a 3,7 % cirhotiků. Maturity nedosáhlo 66,7 % nemocných s pankreatitidou a 40 % cirhotiků, vysokoškolského vzdělání dosáhlo 9,1 % nemocných s pankreatitidou a 25 % cirhotiků. Cirhóza byla diagnostikována u 11 (16,7 %) nemocných s chronickou pankreatitidou. Ve všech případech se jednalo o funkční postižení Child-Pugh A, u 54,5 % došlo k dekompenzaci. U 72,7 % byla zjištěna portální hypertenze, u 12 byla diagnostikována trombóza v. portae nebo v. lienalis. U 1 nemocného s chronickou pankreatitidou, jaterní cirhózou a trombózou v. portae došlo ke krvácení z gastroezofageálních varixů. Chronická pankreatitida byla diagnostikována u 2 (2,5 %) nemocných s jaterní cirhózou. Z komorbidit byly u chronické pankreatitidy významně častější chronická obstrukční choroba bronchopulmonální a ischemická choroba srdeční, naopak u cirhózy byly častější malignity.Závěr:
Sociobehaviorální souvislosti obou poměrně běžných orgánových postižení se u obou diagnóz liší. Chronická pankreatitida se příznačně vyskytuje u méně vzdělaných vrstev. Časnější je první kontakt s alkoholem i rozvoj pravidelného abúzu, častější a časnější je kuřáctví. Společný výskyt obou onemocnění je výjimečný a nedochází k souběžné orgánové dekompenzaci. Dalo by se spekulovat o tom, že časný náraz uznávaných etiopatogenetických faktorů postihuje přednostně pankreas. Výjimečný souběh obou chorob, zejména v pokročilé podobě, vzdoruje všem známým hypotézám.Klíčová slova:
alkoholická chronická pankreatitida – alkoholická jaterní cirhózaÚvod
Alkoholizmus je nejtradičnější závislostí evropské civilizace a v posledních dekádách alkohol dobývá i všechna dosud nepostižená teritoria. Jeho zdravotní důsledky jsou různorodé a zahrnují široké spektrum poruch od mentálních až po postižení různých parenchymatózních orgánů. Je známou skutečností, že se jednotliví alkoholici liší, jak pokud jde o způsob požívání alkoholu, tak o postižení jednotlivých orgánů. Na zdravotním stavu alkoholiků se mohou podílet další faktory, např. dietní vlivy a kouření, které alkoholizmus zpravidla doprovází. Vznik alkoholického postižení i jeho další průběh může ovlivnit genetika. V rámci programu transplantace jater v IKEM nás zaujalo nápadně málo časté současné postižení jaterní cirhózou a chronickou pankreatitidou. Cílem naší prospektivní studie bylo zmapovat způsob postižení těchto obou orgánů v souvislosti s formou alkoholizmu, kuřáctvím a dietními zvyky.
Metodika
Prospektivně jsme vyplnili dotazník zaměřený na alkoholizmus, kuřáctví, dietu a životní styl se 146 nemocnými s jaterní cirhózou a chronickou pankreatitidou. Dotazník se dělil na část popisující dietu, alkoholizmus a kuřáctví, obecně způsob života a práce a část charakterizující onemocnění. Konkrétně jsme se dotazovali na věk prvního kontaktu s alkoholem, věk první opilosti, období nejvyššího příjmu alkoholu a jeho druh, objem a počátek kuřáctví a způsob stravování. K zisku informací o dietě jsme používali nepřímé otázky, které nesměřovaly ke kalorickému zastoupení jednotlivých živin, ale ke způsobu stravování, protože soudíme, že na takto dotazované zvyklosti je snazší si vzpomenout. Protože současné zdravotní obtíže vyplývají případně z návyků v dalekém předchorobí, kladli jsme stejné otázky na období před 10, 20 a 30 lety. Celkem jsme v obecné části položili 21 otázek, přičemž u jednotlivých dotazů jsme nabízeli výběr ze 4–7 odpovědí. V části specifické pro onemocnění jater a pankreatu jsme se dotazovali na počátek obtíží, jejich charakter, komplikace, současný výskyt druhého zvažovaného orgánového postižení a výskyt relevantních komorbidit. Položili jsme 20, resp. 22 otázek a nabízeli volbu z 2–11 odpovědí. Jako kontrolní skupinu jsme zvolili skupinu 190 kardiologických nemocných bez známek jaterního či pankreatického postižení. Studii schválila institucionální etická komise. Výsledky byly zpracovány metodami určení absolutní a relativní četnosti, χ2 testem a v případě očekávaných nízkých četností Yatesovým testem.
Výsledky
Soubor zahrnuje 80 nemocných s jaterní cirhózou o průměrném věku 47,5 roku v době stanovení diagnózy (23–60 let, SD 8,58), z nichž 64 bylo mužů a 16 (20 %) žen. Dále zahrnuje 66 nemocných s chronickou pankreatitidou o průměrném věku v době stanovení diagnózy 37,3 roku (23–60 let, SD 8,58), z nichž 60 bylo mužů a 6 (9,1 %) žen. Průměrnou denní spotřebu alkoholu v době konzumace u obou orgánových postižení a obou pohlaví znázorňuje graf 1. Věk prvního kontaktu s alkoholem znázorňuje graf 2.
Graph 1. Průměrná spotřeba alkoholu v g/den. PA – chronická pankreatitida, CI – jaterní cirhóza 
Graph 2. Věk prvního kontaktu s alkoholem. PA – chronická pankreatitida, CI – jaterní cirhóza 
Cirhotici udávali první kontakt se zpožděním a rozdíl mezi alkoholickou cirhózou a chronickou pankreatitidou ve věkové kategorii do 15 let je statisticky významný. Období nejvyššího příjmu alkoholu v jednotlivých životních dekádách znázorňuje graf 3.
Graph 3. Období nejvyššího příjmu alkoholu. PA – chronická pankreatitida, CI – jaterní cirhóza 
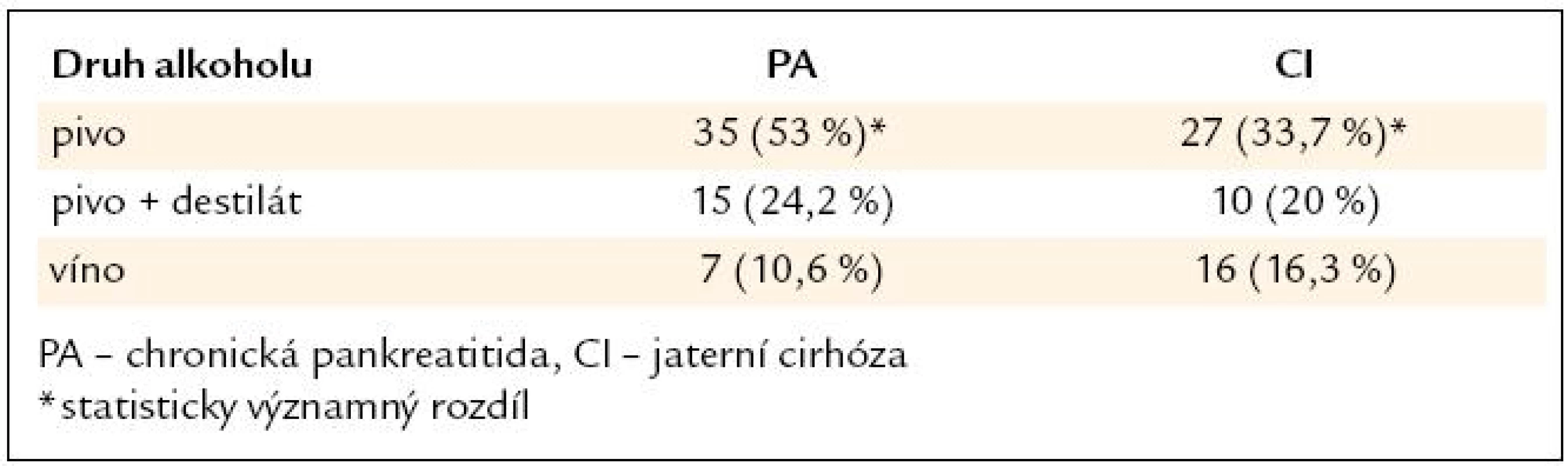
Statisticky je významný rozdíl v zastoupení obou orgánových postižení v nejmladší a nejstarší dekádě. Druh převažujícího alkoholického nápoje v obou skupinách ukazuje tab. 1.
Rozdíly mezi oběma chorobami jsou statisticky významné v konzumaci piva, která převažovala u pankreatitidy. Z cirhotiků kouřilo 78,7 %, z nemocných s chronickou pankreatitidou 92,4 % dotazovaných. Rozdíly v době zahájení kuřáctví mezi oběma skupinami ukazuje graf 4.
Počátek kuřáctví byl u jaterní cirhózy opožděn a rozdíl v nejmladší věkové kategorii byl statisticky významný. Zastoupení jednotlivých stupňů dosaženého vzdělání ukazuje graf 5.
Graph 4. Počátek nikotinizmu. PA – chronická pankreatitida, CI – jaterní cirhóza 
Graph 5. Vzdělání. PA – chronická pankreatitida, CI – jaterní cirhóza 
Rozdíl v dosažení nejnižšího vzdělání bez maturity byl statisticky významný. Načasování počátku obtíží u obou orgánových postižení ukazuje graf 6 a rozdíly jsou přesvědčivé ve smyslu časnější manifestace chronické pankreatitidy. Charakter prvních obtíží u chronické pankreatitidy znázorňuje tab. 2.
Graph 6. Rozvoj obtíží. PA – chronická pankreatitida, CI – jaterní cirhóza 
Table 2. Charakter prvních obtíží. 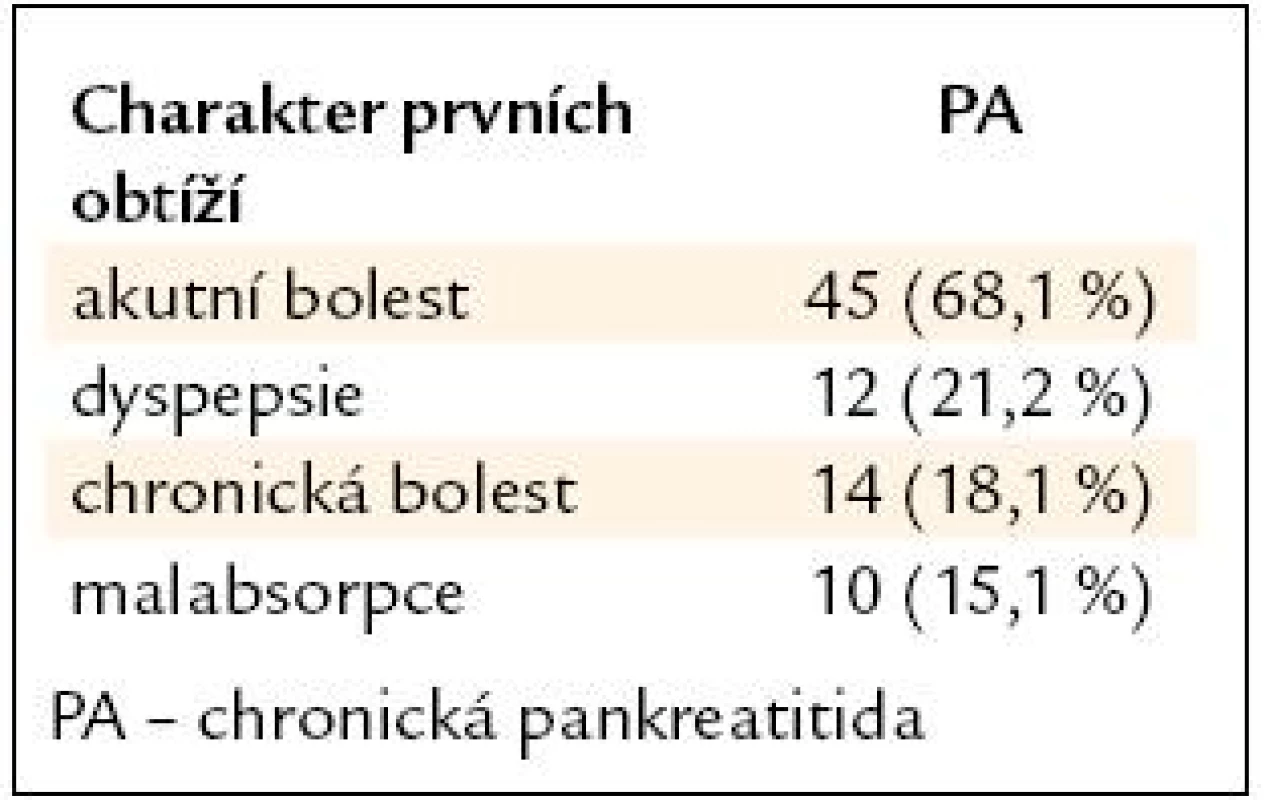
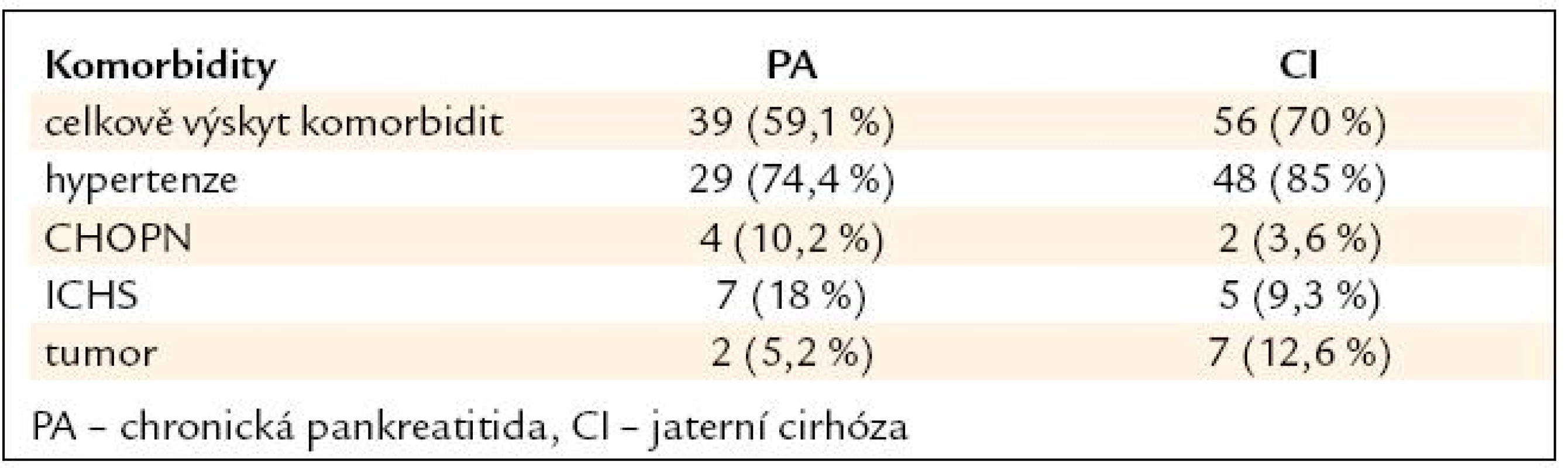
Vysoce převažovaly ataky bolestí. Diabetes mellitus se následně manifestoval u 42 (64 %) nemocných. Biliární obstrukce vedla k endoskopické, případně transhepatální drenáži či k chirurgickému řešení biliární obstrukce u 24 (36,4 %). U nikoho se na nitrojaterních žlučovodech nerozvinul obraz sklerozující cholangitidy. Krvácení do trávicí trubice bylo prvním projevem u 18,75 % nemocných s jaterní cirhózou. Cirhóza byla diagnostikována u 11 (16,7 %) nemocných s chronickou pankreatitidou. Ve všech případech se jednalo o funkční postižení Child-Pugh A, nicméně u 6 (54,5 %) došlo k dekompenzaci. U 8 (72,7 %) byla zjištěna portální hypertenze, u 12 byla diagnostikována trombóza v. portae nebo v. lienalis. U 1 nemocného s chronickou pankreatitidou, jaterní cirhózou a trombózou v. portae došlo ke krvácení z gastroezofageálních varixů. U 5 nemocných byl zjištěn stav po hepatitidě B, u jednoho chronická hepatitida B a u 3 chronická hepatitida C. Chronická pankreatitida byla diagnostikována u 2 (2,5 %) nemocných s jaterní cirhózou. Výskyt významných komorbidit u obou orgánových postižení ukazuje tab. 3. Významně častěji se manifestovala chronická obstrukční choroba bronchopulmonální a ischemická choroba srdeční u chronické pankreatitidy, u jaterní cirhózy naopak malignity. U 180 nemocných s nejvyšším příjmem alkoholu v rámci preventivní studie MONICA nebyl zaznamenán výskyt jaterní cirhózy ani chronické pankreatitidy. V dotazníku týkajícího se dietních zvyklostí nebyly mezi oběma formami orgánového postižení ani kontrolní skupinou zaznamenány významné rozdíly.
Diskuze
Individuální vnímavost na alkohol se neprojevuje pouze v rozvoji závislosti jako takové, ale také v charakteru postižení. U obou orgánových onemocnění dominovalo mužské pohlaví, u chronické pankreatitidy výrazněji. Poměr mezi jednotlivými pohlavími neodpovídá současným údajům o konzumaci alkoholu, ale vzhledem k latenci reflektuje stav před více lety, kdy byly rozdíly ve zvažovaném stylu života mezi oběma pohlavími výraznější. Údaje o průměrné denní konzumaci alkoholu jsou jen hrubě orientační. Jednak si musíme být vědomi rozdílů v průběhu celého období konzumace a v období nejvyššího příjmu, jednak skutečnosti, že většina postižených přizná jen zlomek skutečné spotřeby. Nicméně rozdíl mezi mužským a ženským pohlavím potvrzuje předpoklad ženské nižší tolerance, případně menší pravdomluvnosti. Mezi oběma pohlavími je zjevný posun ve věkové distribuci prvního kontaktu ve smyslu časnější konzumace u následně vzniklé chronické pankreatitidy. Zkoumat podrobně statistickou významnost při rozdělení do dekád se nám jeví jako zavádějící, protože rozdíly jsou ovlivněny právě způsobem stratifikace. Fenomén časnější konzumace u pankreatitidy však lze považovat za přesvědčivý.
U obou orgánových postižení převažuje preference piva, případně s destiláty, před vínem. V souvislosti s druhem alkoholu lze spekulovat o příčinných souvislostech, naopak poněkud větší obliba vína u cirhotiků může reflektovat pozdější počátek konzumace u vzdělanostně výše postavené skupiny obyvatel s předpokládanými vyššími příjmy. U piva je tomu naopak. Nevzdělaní adolescenti patrně vínu neholdují. Kuřáctví je tradičně s alkoholizmem spojeno, odborníci na závislosti tvrdí, že se jej nezbaví ani ti, kteří dokázali eliminovat alkoholizmus. Jeho častější výskyt a časnější počátek u chronické pankreatitidy koresponduje s dalšími postupně odkrývanými sociobehaviorálními rozdíly u obou orgánových postižení. Nositelé obou onemocnění se významně liší v parametru dosaženého vzdělání. Rozdíl v základní vzdělanosti bez maturity je statisticky významný. Oba soubory se liší ve věku první manifestace. U chronické pankreatitidy první manifestace často předcházela 35 letům věku, u cirhózy naopak častá manifestace ve věku nad 50 let naznačuje, že před alkoholizmem věk nechrání. Latence je u obou postižení podobná, tento údaj vždy závisí na tom, zda manifestaci onemocnění zvažujeme od první konzumace vůbec, od první ebriety, či od přiznaného pravidelného abúzu. Současný výskyt obou orgánových postižení nebyl běžný. Častější je výskyt cirhózy u prvotně diagnostikované pankreatitidy, na čemž se může podílet i cholestáza při biliární obstrukci. U cirhózy je souběžný výskyt pankreatitidy zcela výjimečný. Vždy se jednalo o relativně nekomplikovaná onemocnění druhotného orgánu. U žádného nemocného s chronickou pankreatitidou a stenózou choledochu nedošlo k vzniku sekundární biliární cirhózy s nálezem na žlučovodech identickým se sklerozující cholangitidou, jak vídáme např. po postoperačních stenózách žlučových cest. Jen jeden z nemocných s chronickou pankreatitidou krvácel z jícnových varixů, u něj však kromě cirhózy byla přítomna trombóza portálního řečiště. Pozoruhodná je následující zkušenost z našeho pracoviště: ze 173 transplantovaných pro alkoholickou jaterní cirhózu vyšetřených CT byla pouze u 3 zjištěna chronická pankreatitida. Vždy byla asymptomatická.
Dosavadní údaje o vztahu obou chorob jsou značně nekonzistentní a lze je rozdělit do několika kategorií. Epidemiologické studie zjišťující souvislosti regionální a etnické a explicitně se zabývající výskytem alkoholických orgánových onemocnění jsou jedním z východisek, nicméně jsou vzácné. Ve Spojených státech byl poměr jednotlivých diagnóz vztažený na 100 000 hospitalizací v letech 1988–2004 následující: akutní alkoholická pankreatitida 49,2, chronická pankreatitida 8,1, akutní hepatitida 4,5 a jaterní cirhóza 13,7. Rozdíl mezi muži a ženami byl významnější u jaterních onemocnění než u pankreatických. U afroameričanů byl poměr výskytu akutní a chronické pankreatitidy 63,5 a 11,3, zatímco u bílých 29,6 a 5,1; hispánců 27,1 a 3,7; asiatů 12,8 a 1,4 a indiánů 15,5 a 2,3. Mortalita u všech diagnóz symetricky klesala, nejvyšší zůstávala u jaterní cirhózy [1].
Etnické faktory zkoumá i další studie italských a amerických epidemiologů. Ze 433 nemocných s chronickou pankreatitidou a z 1 450 s jaterní cirhózou bylo 215 (50 %), resp. 333 (23 %) afroameričanů a jejich příchylnost k chronické pankreatitidě byla potvrzena v obou vzdálených zemích a u obou pohlaví [2].
Souběh obou diagnóz nebyl zjišťován. Další typ studií se zabývá čistě popisně souběhem obou orgánových postižení. Uplatňují se zobrazovací metody, funkční testy, histologie zjišťovaná biopsií a pitevní nálezy.
Studie starší než 20 let mohou být inspirující, nicméně obtížně interpretovatelné a ověřitelné, protože vychází ze zcela jiného prostředí. Belgičtí autoři se zaměřili na autoptické nálezy na pankreatu u 530 nemocných alkoholiků i nealkoholiků s různým jaterním postižením. Lipomatóza a difuzní fibróza byla běžná u nealkoholiků a vzrůstala s věkem. Kanalikulární zátky, fibróza a atrofie epitelu vývodů byly běžné u všech podskupin alkoholiků, kalcifikující pankreatitida však byla nalezena jen u 2 nemocných [3].
Podobně byla zaměřena i japonská studie. U 33 nemocných s chronickou pankreatitidou byla při jaterní biopsii nejčastějším nálezem fibróza či jen minimální zánětlivé změny, cirhóza byla vzácná. Pokročilé jaterní postižení nebylo v přímé souvislosti s pokročilostí změn na pankreatických vývodech a pankreatických funkčních testech [4].
Na počátku 90. let minulého století zkoumali vzájemné souvislosti portugalští autoři. Zjistili snížení sekreční kapacity pankreatu u 17,3 % nemocných, u 70 % nemocných s jaterní cirhózou, a naopak závažné změny jaterního parenchymu u 18,7 % z 20 nemocných s chronickou pankreatitidou [5].
Italští autoři zkoumali pankreatogram u 60 nemocných s jaterní cirhózou. Významné změny byly nalezeny pouze u cirhózy alkoholické etiologie (4 nemocní, 11,4 %) [6].
Gullo naopak zkoumal primárně jaterní postižení u nemocných operovaných pro chronickou pankreatitidu. Signifikantní změny zjistil u 28 z 50 nemocných (7 cirhóza, 11 alkoholická hepatitida, 6 extrahepatální cholestáza atd.). U 3 cirhotiků byly zjištěny jícnové varixy, u 2 se objevil ascites. U cirhotiků bylo období abúzu delší než u nemocných s chronickou pankreatitidou bez významné jaterní léze (27,6 vs 19,7 roku) [7].
Na změny na pankreatických vývodech u alkoholiků cirhotiků se zaměřili autoři indické studie. Ze 46 postižených alkoholickou jaterní chorobou 20 (43,47 %) vykazovalo změny na pankreatických vývodech při ERCP, z toho středně pokročilých bylo 9 a výrazně pokročilý jeden nemocný. Autoři uzavírají, že souběh obou onemocnění je častý, nicméně se nezmiňují o klinice [8]. Několik studií porovnává ERCP a endoskopickou ultrasonografii a jedna udává výskyt změn příznačných pro chronickou pankreatitidu u 19 % cirhotiků jak při ERCP, tak EUS a u dalších 25 % jen při EUS, avšak bez progrese během 22 měsíců [9].
Srovnání blížící se alespoň částečně záměru naší studie bylo v této dekádě publikováno v Japonsku. Ze 141 alkoholiků 59 vykazovalo střední a pokročilé známky chronické pankreatitidy a 17 střední a pokročilou jaterní dysfunkci. Mezi oběma chorobami nebyl zjištěn rozdíl ve vzdělání a způsobu zaměstnání, závažnější kuřáctví bylo u cirhotiků, naopak příklon k destilátům u chronické pankreatitidy. Choroby se nelišily ve věkové distribuci. Velmi pozoruhodné bylo zjištění, že výrazné postižení obou orgánů stálo v inverzní relaci, tj. z 68 nemocných s normálními či mírně změněnými pankreatickými vývody byla jaterní dysfunkce stadia Child-Pugh B nebo C zjištěna u 17 (82,4 %), zatímco z 56 s pokročilými změnami u 3 (17,6 %) postižených. Rozdíly v genetických profilech alkoholdehydrogenázy-2 a aldehyddehydrogenázy-2 též nebyly významné. Autoři uzavírají, že k jednotlivým orgánovým postižením přispívají různé rizikové faktory. Studii je třeba zmínit, nikoli analyzovat srovnáním s naší studií již proto, že skupina nemocných s jaterní cirhózou byla málo početná [10].
Recentně byla publikována mimořádně zajímavá studie pocházející z Hamburku. Zahrnuje příčiny úmrtí a sekční nálezy u 620 alkoholiků a 100 kontrol. 12,3 % zemřelo v důsledku alkoholové kardiomyopatie, 32,9 % z jiné kardiální příčiny, 25 % v přímé souvislosti s alkoholizmem; z těchto opět 31 % pro krvácení z jícnových varixů a 17,4 % na otravu alkoholem, 13 % pro krvácení při Mallory-Weissovu syndromu, 12,3 % pro pankreatitidu a 12,9 % pro abstinenční delirium. Z kontrolní skupiny 49 % zemřelo z kardiální příčiny. Z 620 alkoholiků jen 50 (8 %) nevykazovalo jaterní postižení. Steatóza byla zjištěna u 62 % pitvaných, cirhóza u 30 %, akutní pankreatitida u 5 %, chronická pankreatitida u 85 (14 %) a pankreatická fibróza u 39 %. Cenné je srovnání současného postižení obou orgánů rozdělené do 4 kategorií podle závažnosti v tab. 4. V kontrolní skupině se cirhóza ani chronická pankreatitida nevyskytly. Autoři uzavírají, že koexistence jaterního a pankreatického poškození je častější, než se obvykle uvádí, přičemž závažnost koreluje [11].
Table 4. Jaterní/pankreatické poškození. 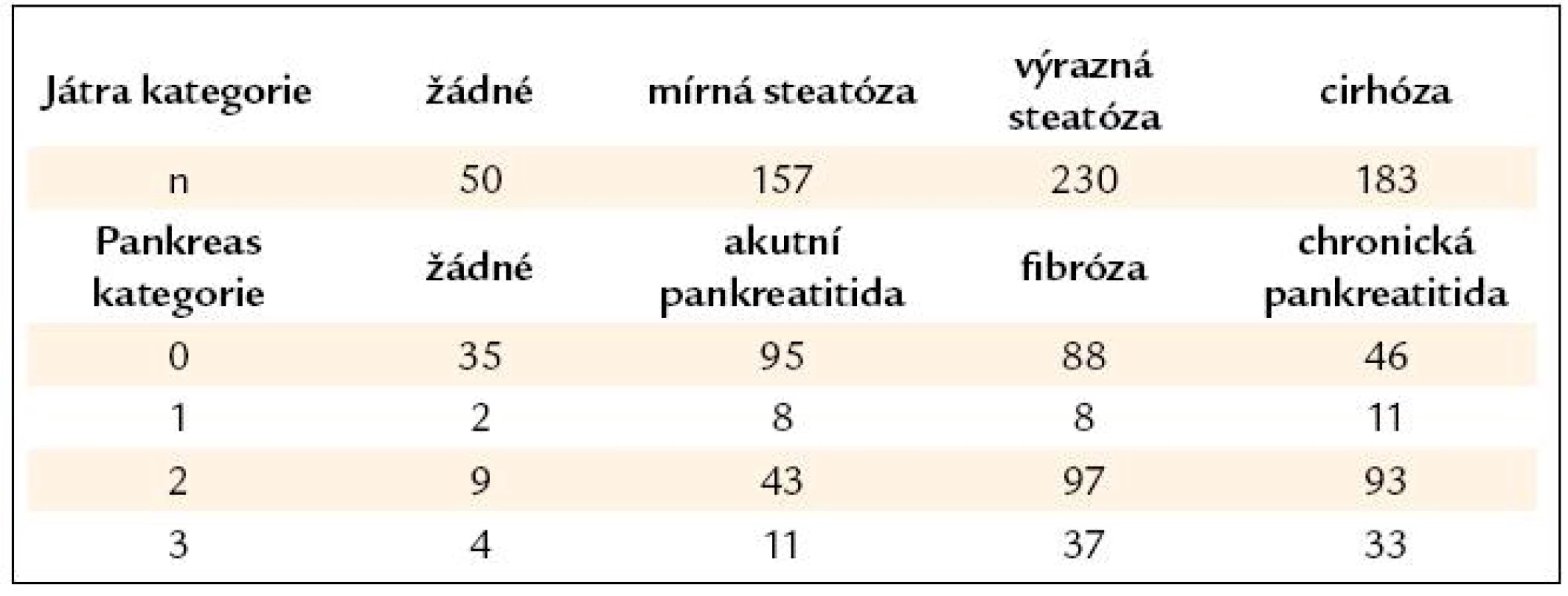
Recentně se souběhem obou orgánových onemocnění zabývali španělští autoři. U 57 cirhotiků morfologické změny ve smyslu chronické pankreatitidy nebyly přítomny, u 5,3 % byl zaznamenán diabetes mellitus a u 7 % pozitivní elastázový test. U 53 nemocných s chronickou pankreatitidou byla cirhóza Child-Pugh B a C přítomna u 5,7 % postižených [12].
Další typ studií se zabývá metabolizmem a genetikou. Metabolizmus alkoholu ovlivňuje řada enzymů. Vedle alkoholdehydrogenázy-2 a aldehyddehydrogenázy-2 jimi jsou cytochrom P450-2E1 a enzymy ovlivňující oxidativní stres glutation-S-transferázu-M1 a apolipoprotein E. Dalšími zvažovanými geny jsou gen pro α-14-antitrypsin, geny HLA, gen pro CFTR a geny hereditární pankreatitidy PRSS1 a SPINK1 [13]. Německá studie prokázala souvislost jaterní cirhózy s genotypem ADH3*2/*2 a s ADH2*1/*1. U chronické pankreatitidy tato souvislost prokázána nebyla, podobně se polymorfizmy dalších genů ukázaly jako nevýznamné [14].
V bioaktivaci a detoxikaci řady xenobiotik včetně složek alkoholických nápojů se uplatňují glutatione-S-transferáza a cytochrom P450, které byly zkoumány v brazilské studii čítající 65 nemocných s jaterní cirhózou, 14 s chronickou pankreatitidou a 41 alkoholiků bez orgánových postižení. Zjištěny byly souvislosti genotypu Val/Val GSTP1 s chronickou pankreatitidou a m2/m2 CYP1A1 genotypu s jaterní cirhózou [15]. Genetický polymorfizmus alkoholdehydrogenázy-3 u jaterní cirhózy a chronické pankreatitidy byl zkoumán v polské studii. Byl naznačen protektivní význam genotypu ADH3*2/ADH3*2, který byl častější u alkoholiků bez orgánového postižení než u chronické pankreatitidy [16]. Němečtí autoři se soustředili na objem erytrocytů (makrocytózu) jako marker abúzu alkoholu a jeho souvislost s genotypem aldehyddehydrogenázy-1C. Mezi jednotlivými klinickými jednotkami – chronickou pankreatitidou, karcinomem jícnu a jaterní cirhózou však nezaznamenali významné rozdíly (celkem 510 nemocných) [17].
Role oxidativního stresu u chronické pankreatitidy byla zkoumána v jiné polské studii. Zjistili, že oxidativní stres definovaný jako dysbalance mezi prooxidativní a antioxidativní aktivitou byl vyšší u chronické pankreatitidy než u jaterní cirhózy a nejvyšší byl u nemocných s přítomností obou orgánových poškození [18].
Výsledky recentních studií zabývajících se problematikou oxidativního stresu analyzoval Pandol. Etanol způsobuje v experimentu oxidativní stres endoplazmatického retikula v acinárních pankreatických buňkách, který je oslaben odpovědí unfolded protein zahrnující X-box vazebný protein. Při geneticky podmíněné redukci tohoto ochranného faktoru je poškození pankreatu alkoholem větší. Hypotetická humánní souvislost se nabízí [19].
Mutace genu kationického genu jsou příčinou hereditární chronické pankreatitidy, podle studie z Lipska se však u alkoholické pankreatitidy neuplatňují [20]. Podobně nepřesvědčivě vyzněly studie zkoumající mutace VFTR genu a SPINK1 genu, které, i když jsou u alkoholických pankreatitid poněkud častější než u normální populace, zvýšenou citlivost pankreatu na alkohol významně nepůsobí [21].
Další studie se zabývají nutričními souvislostmi. Již historické francouzské studie zjistily u chronické pankreatitidy významně větší příjem proteinů a tuků. Usuzovalo se, že důsledkem může být větší koncentrace pankreatických enzymů v sekretu a z toho vyplývající precipitace v pankreatických vývodech [22–24].
Tyto předpoklady nepotvrdila baltimorská studie, kde u alkoholiků s jaterním i pankreatickým postižením činila potrava přibližně 50 % veškerého kalorického příjmu a proteinový a tukový exces u chronické pankreatitidy podobný údajům z Francie nebyl prokázán. Opět se potvrdila větší citlivost (menší denní příjem) na alkohol u žen [25].
Podobně vyzněla další studie z oblasti New York, při níž byl příjem tuků a proteinů jak u chronické pankreatitidy, tak u cirhózy proti průměru u zdravých třetinový, resp. poloviční. Průměrný věk nemocných s chronickou pankreatitidou byl 37, s jaterní cirhózou 50 let. Z pitevních sekcí u 28 nemocných byl souběh obou orgánových postižení zaznamenán u 36 % zemřelých [26].
Nutno podotknout, že nutriční studie pracovaly s jinými dotazníky než studie naše. Naše otázky směřují do vzdáleného předchorobí a zaměřují se na údaje nepřímé, nicméně výpovědní, s větší pravděpodobností, že si na vzdálené návyky tázaný takto lépe vzpomene.
Vlivem kuřáctví u obou orgánových onemocnění se v obsáhlé a metodicky kvalitní studii (vzhledem k době publikace) zabývalo marseillské pracoviště. Nemocní s chronickou pankreatitidou (n = 145) byli mladší než nemocní s jaterní cirhózou (n = 103; průměrný věk 41,92 vs 60,6 let). S použitím vícečetné logistické regresní analýzy bylo zjištěno, že kuřáctví je rizikovým faktorem pouze u chronické pankreatitidy, kde navíc vede k manifestaci v mladším věku [27]. Žádná studie se nezabývala souběžnou virovou hepatitidou B či C, které vliv alkoholu potencují. V našem souboru byly u pankreatitidy běžné (9 %), u cirhotiků byly exkluzivním faktorem.
Závěr
Je možné uzavřít, že sociobehaviorální souvislosti obou orgánových postižení se u našich nemocných liší. Chronická pankreatitida se příznačně vyskytuje u nižších socioekonomických vrstev. Časnější je první kontakt s alkoholem i rozvoj pravidelného abúzu, častější a časnější je kuřáctví. Společný výskyt obou onemocnění je výjimečný a nedochází k souběžné orgánové dekompenzaci. Dalo by se spekulovat o tom, že časný náraz uznávaných etiopatogenetických faktorů postihuje přednostně pankreas. Výjimečný souběh obou chorob, zejména v pokročilé podobě, vzdoruje všem známým hypotézám. Nekonzistentní výsledky jiných studií jsou podle našeho názoru ovlivněny metodickými problémy – kritérii orgánového poškození a selekcí nemocných.
Žádná z nám dostupných studií nekorelovala přesně na dostatečném souboru nemocných kritéria morfologická, histologická a klinická. Podobně nepřesvědčivé jsou odlišnosti v genetických profilech.
Studie byla podpořena grantem IGA 177 NS 10527-3.
prof. MUDr. Julius Špičák, CSc.
www.ikem.cz
e-mail: julius.spicak@ikem.cz
Doručeno do redakce: 11. 10. 2011
Sources
1. Yang AL, Vadhavkar S, Singh G et al. Epidemiology of alcohol-related liver and pancreatic disease in United States. Arch Intern Med 2008; 168 : 649–656.
2. Lowenfels AB, Maisonneuve P, Grover H et al. Risk factors and the risk of chronic pancreatitis. Am J Gastroenterol 1999; 94 : 790–794.
3. Martin E, Bedossa P. Diffuse fibrosis of the pancreas: a peculiar pattern of pancreatitis in alcoholic cirrhosis. Gastroenterol Clin Biol 1989; 13 : 579–584.
4. Takeuchi K. A clinicopoathological study on liver injury in patients with chronic alcoholic pancreatitis. Nihon Shokakibyo Gakkai Zasshi 1984; 81 : 2940–2950.
5. Sofia C, Cadime A, Cotrim I et al. Coexistence of hepatic and pancreatic disease in the chronic alcoholic. Unusual or frequent situation? Acta Med Port 1992; 5 : 235–238.
6. Caradonna P, Costamagna G, Benedetti G et al. Chronic pancreatitis prevalence in liver cirrhosis. Morphological and functional study. Ital J Gastroenterol 1996; 28 : 91–94.
7. Gullo L, Casadei R, Campione O et al. Alcoholic liver disease in alcoholic chronic pancreatitis: a prospective study. Ital J Gastroenterol 1995; 27 : 69–72.
8. Kochhar R, Sethy PK, Sood A et al. Concurrent pancreatic ductal changes in alcoholic liver disease. J Gastroenterol Hepatol 2003; 18 : 1067–1070.
9. Hastier P, Buckley MJ, Francois E at al. A prospective study of pancreatic disease in patients with alcoholic cirrhosis: comparative diagnostic value of ERCP and EUS and long-term significance of isolated parenchymal abnormalities. Gastrointest Endosc 1999; 49 : 705–709.
10. Nakamura Y, Kobayashi Y, Ishikawa A et al. Severe chronic pancreatitis and severe liver cirrhosis have different frequencies and are independent risk factors in male Japanese alcoholics. J Gastroenterol 2004; 39 : 879–887.
11. Pace A, De Weerth A, Berna M et al. Pancreas and liver injury are associated in individuals with increased alcohol consumption. Clin Gastroenterol Hepatol 2009; 7 : 1241–1246.
12. Aparisi L, Sabater L, Del-Olmo J et al. Does an association exist between chronic pancreatitis and liver cirrhosis in alcoholic subjects? World J Gastroenterol 2008; 14 : 6171–6179.
13. LaRusch J, Whitcomb DC. Genetics of pancreatitis. Curr Opin Gastroenterol 2011; 27 : 467–474.
14. Frenzer A, Butler WJ, Norton ID et al. Polymorphism in alcohol-metabolizing enzymes, glutathione S-transferases and apolipoprotein E and susceptibility to alcohol-induced cirrhosis and chronic pancreatitis. J Gastroenterol Hepatol 2002; 17 : 177–182.
15. Burim RV, Canalle R, Martinelli A de L et al. Polymorphisms in glutathione S-transferases GSTM1, GSTT1 and GSTP1 and cytochromes P450 CYP2E1 and CYP1A1 and susceptibility to cirrhosis or pancreatitis in alcoholics. Mutagenesis 2004; 19 : 291–298.
16. Cichoz-Lach H, Partycka J, Nesina I et al. Genetic polymorphism of alcohol dehydrogenase 3 in alcohol liver cirrhosis and in alcohol chronic pancreatitis. Alcohol Alcohol 2006; 41 : 14–24.
17. Sun L, König IR, Jacobs A et al. Mean corpuscular volume and ADH1C genotype in white patients with alcohol-associated diseases. Alcohol Clin Exp Res 2005; 29 : 788–793.
18. Szuster-Ciesielska A, Daniluk J, Kandefer-Szerszen M. Alcohol-related cirrhosis with pancreatitis. The role of oxidative stress in the progression of the disease. Arch Immunol Ther Exp 2001; 49 : 139–134.
19. Pandol SJ, Gorelick FS, Gerloff A et al. Alcohol abuse, endoplasmatic reticulum stress and pancreatitis. Dig Dis 2010; 28 : 776–782.
20. Teich N, Mössner J, Keim V et al. Screening for mutations of the cationic trypsinogen gene: Are they of relevance in chronic alcoholic pancreatitis? Gut 1999; 44 : 413–416.
21. Whitcomb DC. Genetic predisposition to alcoholic chronic pancreatitis. Pancreas 2003; 27 : 321–326.
22. Noel-Jorand MC, Bras J. A comparison of nutritional profiles of patients with alcohol-related pancreatitis and cirrhosis. Alcohol Alcohol 1994; 29 : 65–74.
23. Sarles H. An international survey on nutrition and pancreatitis. Digestion 1973; 9 : 389–403.
24. Sarles H, Figarella C, Clemente F. The interaction of ethanol, dietary lipids, and proteins on the rat pancreas. I. Pancreatic Enzymes. Digestion 1971; 4 : 13–22.
25. Mezey E, Kolman CJ, Diehl AM et al. Alcohol and dietary intake in the development of chronic pancreatitis and liver disease in alcoholism. Am J Clin Nutr 1988; 48 : 148–151.
26. Pitchumoni CS, Sonnensheim M, Candido FM et al. Nutrition in the pathogenensis of alcoholic pancreatitis. Am J Clin Nutr 1980; 33 : 631–636.
27. Bourliere M, Barthet M, Berthezene P et al. Is tobacco a risk factor for chronic pancreatitis and alcoholic cirrhosis? Gut 1991; 32 : 1392–1395.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2011 Issue 12-
All articles in this issue
- Potrebujeme ešte endoskopickú skleroterapiu pažerákových varixov alebo posledný nech zhasne svetlo
- Epidemiologie Helicobacter pylori
- Screening celiakie u pacientů s osteoporózou a osteopenií
- Očekávaná zátěž nádory jícnu, žaludku a kolorekta ve světě
- Aldosteron jako endogenní kardiovaskulární toxin a možnosti jeho terapeutického ovlivnění
- Neuroendokrinné nádory horného tráviaceho traktu, charakteristika a porovnanie efektivity lokalizačnej diagnostiky
- Keratinové fragmenty jako sérologický ukazatel u nemocných s jaterní chorobou
- Existuje racionální terapie Crohnovy nemoci a ulcerózní kolitidy?
- Ablatívna liečba rektosigmoideálnych prekanceróz a včasných karcinómov
- Přežívání nemocných po TIPS ve Fakultní nemocnici Hradec Králové
- Souběžný výskyt alkoholické jaterní cirhózy a chronické pankreatitidy
- Komplikácie endoskopickej retrográdnej cholangiopankreatikografie alebo ako ich znížiť na najmenšiu možnú mieru
- Nedostatečný screening a malá informovanost o rizikových faktorech u příbuzných I. stupně nemocných s kolorektálním karcinomem
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Neuroendokrinné nádory horného tráviaceho traktu, charakteristika a porovnanie efektivity lokalizačnej diagnostiky
- Komplikácie endoskopickej retrográdnej cholangiopankreatikografie alebo ako ich znížiť na najmenšiu možnú mieru
- Aldosteron jako endogenní kardiovaskulární toxin a možnosti jeho terapeutického ovlivnění
- Potrebujeme ešte endoskopickú skleroterapiu pažerákových varixov alebo posledný nech zhasne svetlo
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career