-
Medical journals
- Career
Flebologické problémy a diabetes
Authors: S. Kašpar
Authors‘ workplace: Centrum žilní chirurgie Hradec Králové, přednosta MU Dr. Svatopluk Kašpar, Ph. D.
Published in: Vnitř Lék 2010; 56(4): 329-332
Category: 11th National Diabetes Symposium "Diabetes and Angiology", Hradec Kralove, 5 to 6 June 2009
Overview
Diabetes mellitus je relativně často diagnostikován u pacientů s bércovými trofickými vředy, přičemž žilní etiologie je příčinou těchto defektů až v 70 % případů. Chronická žilní insuficience může být nejčastěji následkem primární žilní nedostatečnosti (především varixů dolních končetin) nebo sekundárně důsledkem hluboké žilní trombózy. Varixy dolních končetin patří k běžným chorobám lidstva; postihují 20 – 25 % žen a 10 – 15 % mužů a s věkem se jejich incidence ještě zvyšuje. Z hlediska radikality je chirurgická léčba jednoznačně považována za nejúčinnější způsob terapie primárních varixů. Kromě tradiční chirurgické operace otevřeným postupem jsou v posledních letech do klinické praxe zaváděny i další miniinvazivní endovaskulární metody léčby kmenových varixů – radiofrekvenční a laserová termokoagulace. Principem radiofrekvenční ablace je termokoagulace insuficientní safény bipolárním radiofrekvenčním proudem; endovaskulární laser využívá ke stejnému účelu energie světelného paprsku. Obě metody vyřazují nedomykavé žíly bez toho, že by je bezprostředně kompletně odstraňovaly z těla pacienta. Tepelným poškozením patologické žilní stěny dochází ke kontrakci a obliteraci cévy a postupně až k její úplné resorpci. Vedle minimalizace recidivy je operace přínosná také pro svůj kosmetický efekt a jemnost provedení s následným rychlým návratem k plné aktivitě. Studie srovnávající endovaskulární výkon s tradiční operací prokázaly, že radiofrekvenční nebo laserové zákroky jsou bezpečné a velmi dobře tolerované výkony s výsledky plně srovnatelnými s otevřenou chirurgií v moderním pojetí.
Klíčová slova:
chronická žilní insuficience – varixy dolních končetin – radiofrekvenční ablace – endovenózní laserDiabetes mellitus je častým přidruženým onemocněním u pacientů s bércovými trofickými defekty [1,2]. Tyto léze vznikají především na podkladě žilní a tepenné nedostatečnosti, neuropatie, diabetu nebo na podkladě kombinací těchto i některých dalších příčin.
Žilní etiologie je příčinou bércových defektů až v 70 % případů [3]. Kožní projevy chronické venózní insuficience zahrnují široké spektrum změn vznikajících na podkladě žilní hypertenze. Ta může být následkem primární žilní nedostatečnosti (především varixů dolních končetin) nebo důsledkem jiných procesů, nejčastěji hluboké žilní trombózy. Samotná žilní nedostatečnost v povrchním žilním systému nebo spojujících žilách (perforátorech) dolních končetin je příčinou 40 – 50 % bércových vředů (obr. 1).
Image 1. Žilní nedostatečnost v povrchovém žilním systému nebo perforátorech dolních končetin je příčinou 40–50 % bércových vředů. 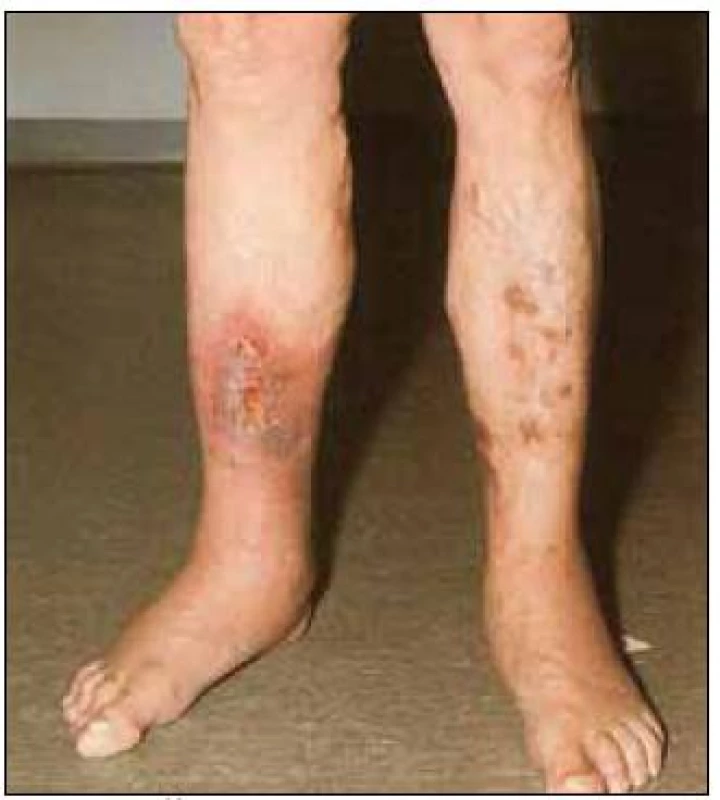
Varixy dolních končetin jsou velmi častým onemocněním, které postihuje 20 – 25 % žen a 10 – 15 % mužů v produktivním věku [4,5], s vyšším věkem se incidence ještě výrazně zvyšuje. Jejich výskyt souvisí se vzpřímeným držením těla člověka, protože u zvířat se vůbec nevyskytují [6], a k rizikovým faktorům patří dále genetické a geografické vlivy, pracovní zařazení a životní styl, prodělaná těhotenství a nadváha.
Z hlediska radikality je chirurgická léčba jednoznačně považována za nejúčinnější způsob terapie primárních varixů.
Krosektomie (resekce terminálního úseku velké nebo malé safény a ligatura všech žilních větví) spojená v indikovaných případech se strippingem nedomykavého kmene safény a excisí varikózních větví dosahuje v tradičním pojetí nejlepších dlouhodobých výsledků.
V posledních letech se však postupně začínají rozšiřovat i další miniinvazivní endovaskulární metody léčby kmenových varixů – radiofrekvenční a laserová termokoagulace a pěnová skleroterapie.
Radiofrekvenční a laserová termokoagulace a pěnová skleroterapie
Cílem endovaskulární terapie varixů je eliminace refluxu v epifasciálním žilním systému (nejčastěji ve kmeni velké nebo malé safény) endovenózním přístupem. Zrušení refluxu je dosaženo obliterací nedomykavé safény. Tento princip není zcela nový, jelikož již v roce 1959 navrhl Hejhal a spolupracovníci endovaskulární koagulaci [7]. Následně se pak v 60. a 70. letech minulého století obdobné myšlenky objevily v zahraniční literatuře [8,9]. Tyto techniky však byly provázeny častými komplikacemi ve smyslu kožních popálenin, poškození nervů s paresteziemi a rannými infekcemi a rekanalizace trombu, který se v saféně vytvořil, vedla k selhání léčby a k recidivě.
Teprve na začátku 21. století byly publikovány práce popisující endovenózní léčbu v moderním pojetí. Nejdříve to byl radiofrekvenční uzávěr safény [10] a dále pak nitrocévní laser [11].
Principem radiofrekvenční (RF) ablace je termokoagulace safény bipolárním radiofrekvenčním proudem; endovaskulární laser využívá ke stejnému účelu energie světelného paprsku o vlnové délce 810, 940, 980, 1 064, 1 320 nebo 1 470 nm. Mechanizmus laserem indukovaného tepelného poškození spočívá v nepřímém zahřátí žilní stěny bublinkami páry, které rezultuje v trombotický uzávěr cévy [12], a v přímém inzultu stěny v důsledku bezprostředního kontaktu mezi hrotem laserového vlákna a vlastní stěnou [13]. Kontrakce žíly během výkonu hraje důležitou roli pro okamžitý i dlouhodobý výsledek léčby [14].
Obě metody mají mnoho společného, protože obě z funkčního hlediska vyřazují patologické žíly bez toho, že by je bezprostředně kompletně odstraňovaly z těla pacienta. Vedle minimalizace recidivy z důvodu potlačení neoangiogeneze a zachování fyziologického průtoku v safénofemorální nebo safénopopliteální junkci je operace přínosná také pro svůj kosmetický efekt a jemnost provedení s následným rychlým návratem k plné aktivitě.
Indikace endovenózní ablace
Indikační kritéria jsou v zásadě totožná s tradiční chirurgickou léčbou kmenových varixů ve smyslu krosektomie a strippingu safény. Jedná se o reflux ve velké nebo malé skryté žíle, dále je možno nitrocévně řešit i nedomykavé žilní větve (v. accessoria anterior et posterior), perforátory a recidivy varixů tam, kde byl při původní operaci ponechán kmen safény.
Kontraindikace endovenózní ablace
Jsou to závažná celková onemocnění, akutní hluboká žilní trombóza, porucha hemokoagulace, nepohyblivý pacient, ischemická choroba dolních končetin (stadium III a IV dle Fontaina)a těhotenství.
Metodika výkonu
Po perkutánní punkci pod ultrazvukovou kontrolou nebo přímým obnažením žíly z miniincise (obr. 2) je do jejího lumina zaveden katétr, jímž je aplikován buď radiofrekvenční proud, nebo laserový paprsek. Konec katétru je zaveden až k samotné safénofemorální nebo safénopopliteální junkci (1 – 2 cm distálně, resp. těsně pod epigastrickou žílu po její přesné lokalizaci), kde je jeho poloha kontrolována ultrazvukově a v případě laserového zákroku také přímou vizualizací naváděcího světla laseru přes kůži. Energie je z katétru postupně aplikována po celé délce nedomykavého úseku safény, čímž je dosaženo fibrózní retrakce žíly a její obliterace. Výkon je prováděn nejčastěji v tumescentním lokální anestezii s následnou okamžitou mobilizací pacienta [15], někdy též v celkové, spinální nebo lokoregionální anestezii. Parametry tepelného ošetření automaticky udržuje přístroj (VNUS Closure nebo Olympus Celon) v případě RF zákroku nebo je nastavuje terapeut na laserovém generátoru, kde je nejdůležitější hodnotou, na níž závisí výsledek léčby, množství energie aplikované na jednotku délky žíly – LEED (Linear Endovenous Energy Density). Ta musí být na kmeni velké safény minimálně 70 J/ cm, nejlepších výsledků je dosahováno při užití hodnot LEED kolem 100 J/ cm [16]. U laserového výkonu je energie uvolňována buď v pulzním, nebo kontinuálním modu.
Image 2. Přímé obnažení žíly z miniincise. 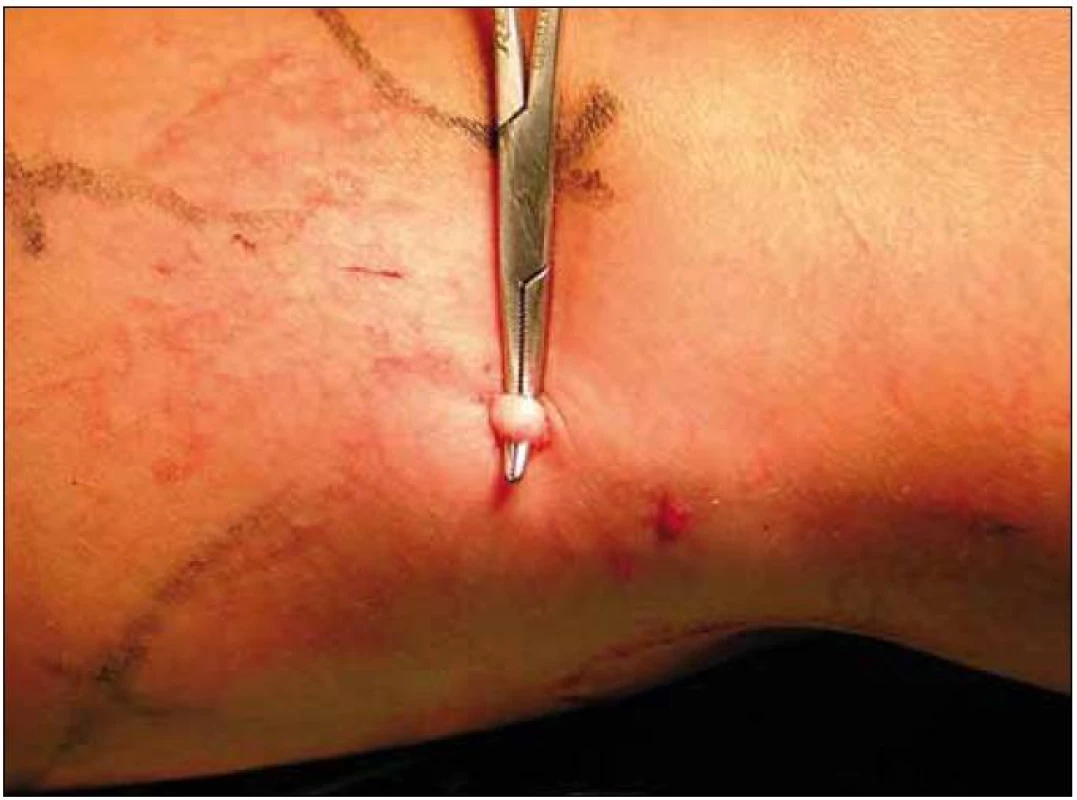
Vedlejší projevy a komplikace léčby
V případě RF ablace jsou nejčastějším vedlejším projevem přechodné lokální senzorické poruchy. Jejich výskyt je však možno signifikantně snížit důslednou aplikací tumescentní lokální anestezie, která nejenže navodí dokonalou bezbolestnost, ale také komprimuje stěnu žíly na termický element a současně od něho oddálí další struktury (nervy a event. i kůži v případě velmi povrchně uložené žíly) tak, by nedošlo k jejich tepelnému poškození. Při užití laseru je nejčastějším vedlejším projevem vznik hematomů a lokální pooperační bolestivosti.
Zcela vzácnými komplikacemi popsanými v literatuře jsou hluboká žilní trombóza, popálení kůže, pooperační hyperpigmentace, tromboflebitida a infekce.
Výsledky léčby
Při použití radiofrekvenční ablace zůstává 90 – 99 % safén uzavřeno za 1 až 2 roky po operaci [17].
V multicentrické studii hodnotící výsledky léčby 1 222 končetin operovaných RF na 34 pracovištích bylo dosaženo kompletního uzávěru velké safény u 87 % pacientů po 5 letech [18].
Také pro endovenózní laser jsou v současné době dostupné výsledky několikaletého sledování operovaných nemocných a ukazuje se, že téměř 90 % z nich je zcela bez refluxu (tab. 1) a více než 97 % by podle vlastního názoru doporučilo tuto metodu svým příbuzným a přátelům, což svědčí o její velmi dobré akceptaci ze strany pacientů. Neoddiskutovatelnou výhodou těchto technik je jejich minimální agresivnost a také kosmetický efekt, protože po výkonu nezůstávají žádné jizvy. Tím, že nedochází k obnažení lumina cév s případným rozsevem buněk endotelu do okolí, není ani založen základ případné další neovaskulogeneze jako příčiny recidivy. K tomu přispívá i zachování přirozené žilní drenáže z břišní stěny [19].
Table 1. Publikace výsledků léčby endovenózním laserem. 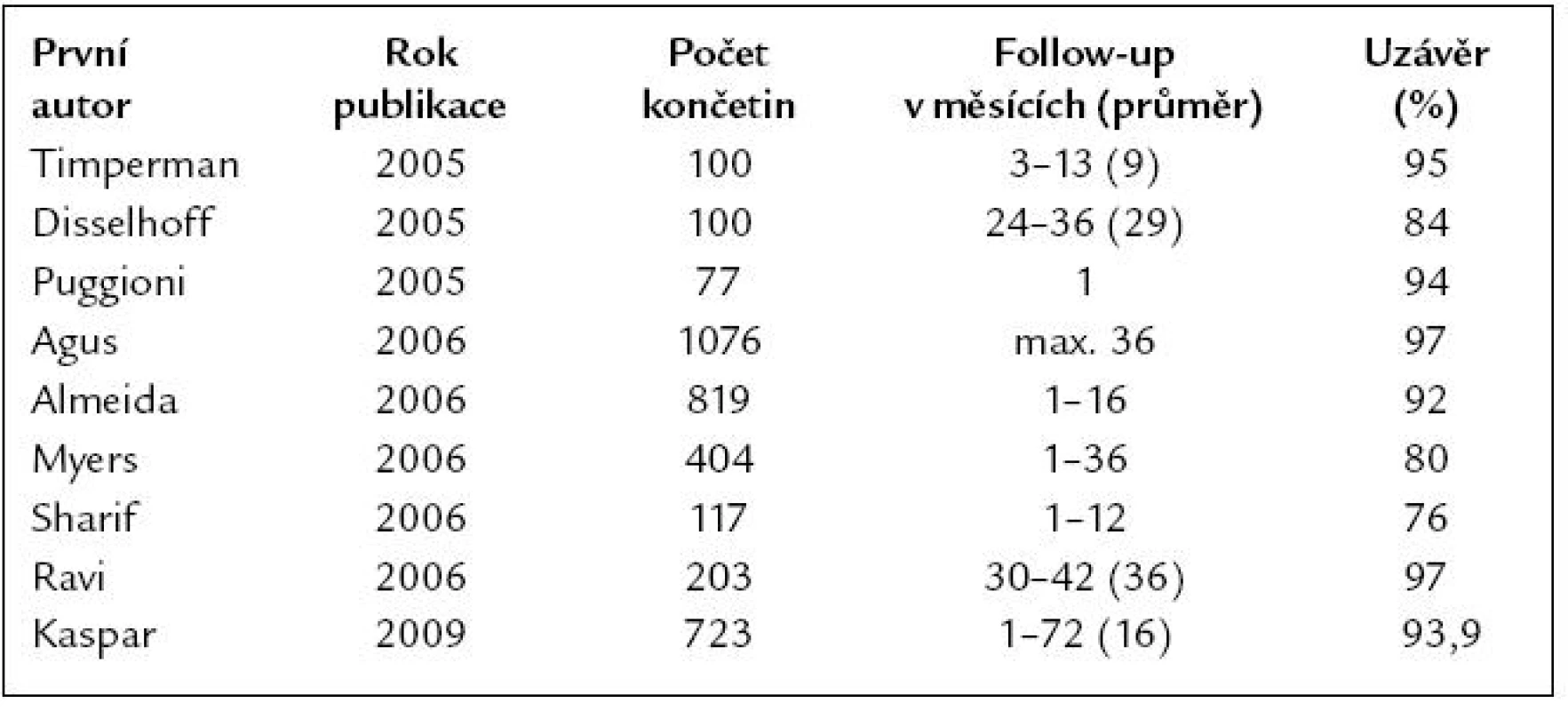
V randomizovaných studiích srovnávajících RF ablaci s tradiční chirurgickou léčbou byla potvrzena menší pooperační bolestivost a rychlejší návrat k běžným denním a pracovním činnostem u RF metody [17,20,21].
Ve dvou randomizovaných a v jedné nerandomizované studii srovnávající endovenózní laserovou ablaci s chirurgickou krosektomií a strippingem bylo prokázáno, že laserový zákrok je bezpečný a velmi dobře tolerovaný výkon s výsledky srovnatelnými s tradiční chirurgií [22 – 24].
MUDr. Svatopluk Kašpar, Ph.D.
www.flebocentrum.cz
e-mail: kaspar@flebocentrum.czDoručeno do redakce: 13. 12. 2009
Sources
1. Margolis DJ, Knauss J, Bilker W. Medical conditions associated with venous leg ulcers. Br J Dermatol 2004; 150 : 267 – 273.
2. Moffatt CJ, Franks PJ, Doherty DC et al. Prevalence of leg ulceration in a London population. QJM 2004; 97 : 431 – 437.
3. Phillips TJ. Chronic cutaneous ulcers: etiology and epidemiology. J Invest Dermatol 1994; 102 : 38S – 41S.
4. Callam MJ. Epidemiology of varicose veins. Br J Surg 1994; 81 : 167 – 173.
5. Herman J et al. Chirurgie varixů dolních končetin. Praha: Grada Publishing 2003.
6. Mazuch J. Varixy dolných končatín v klinickej praxi. Martin: Osveta 1988.
7. Hejhal P, Firt P, Livora D. Endovaskulární koagulace povrchových žilních městků dolních končetin. Rozhl Chir 1959; 37 : 418 – 425.
8. Politowski M, Zelazny T. Complications and difficulties in electrocoagulation of varices of the lower extremities. Surgery 1966; 59 : 932 – 934.
9. Watts GT. Endovenous diathermy destruction of internal saphenous. Br Med J 1972; 4 : 53.
10. Goldman MP. Closure of the greater saphenous vein with endoluminal radiofrequency thermal heating of the vein wall in combination with ambulatory phlebectomy: preliminary 6 - month follow‑up. Dermatol Surg 2000; 26 : 452 – 456.
11. Navarro L, Min RJ, Boné C. Endovenous laser: a new minimally invasive method of treatment for varicose veins. Preliminary observations using an 810 nm diode laser. Dermatol Surg 2001; 27 : 117 – 122.
12. Proebstle TM, Lehr HA, Kargl A et al. Endovenous treatment of the greater saphenous vein with a 940 - nm diode laser: thrombotic occlusion after endoluminal thermal damage by laser ‑ generated steam bubbles. J Vasc Surg 2002; 35 : 729 – 736.
13. Min RJ, Khilnani NM. Endovenous laser ablation of varicose veins. J Cardiovasc Surg (Torino) 2005; 46 : 395 – 405.
14. Kaspar S, Siller J, Cervinkova Z et al. Standardisation of parameters during endovenous laser therapy of truncal varicose veins – experimental ex ‑ vivo study. Eur J Vasc Endovasc Surg 2007; 34 : 224 – 228.
15. Kašpar S. Endovaskulární terapie varixů dolních končetin. In: Mazuch J et al (eds). Chirurgické aspekty chronickej venóznej insuficiencie dolných končatín. Martin: Osveta 2006.
16. Kašpar S, Pirkl M, Příborská J et al. Šest let zkušeností s endovenózním laserem v terapii varixů dolních končetin. Rozhl Chir 2009; 88 : 106 – 114.
17. Lurie F, Creton D, Eklof B et al. Prospective randomised study of endovenous radiofrequency obliteration (closure) versus ligation and vein stripping (EVOLVeS): two‑year follow‑up. Eur J Vasc Endovasc Surg 2005; 29 : 67 – 73.
18. Merchant RF, Pichot O. Closure Study Group. Long‑term outcomes of endovenous radiofrequency obliteration of saphenous reflux as a treatment for superficial venous insufficiency. J Vasc Surg 2005; 42 : 502 – 509.
19. Pichot O, Kabnick LS, Creton D et al. Duplex ultrasound scan findings two years after great saphenous vein radiofrequency endovenous obliteration. J Vasc Surg 2004; 39 : 189 – 195.
20. Perälä J, Rautio T, Biancari F et al. Radiofrequency endovenous obliteration versus stripping of the long saphenous vein in the management of primary varicose veins: 3‑year outcome of a randomized study. Ann Vasc Surg 2005; 19 : 669 – 672.
21. Hinchliffe RJ, Ubhi J, Beech A et al. A prospective randomised controlled trial of VNUS closure versus surgery for the treatment of recurrent long saphenous varicose veins. Eur J Vasc Endovasc Surg 2006; 31 : 212 – 218.
22. de Medeiros CA, Luccas GC. Comparison of endovenous treatment with an 810 nm laser versus conventional stripping of the great saphenous vein in patients with primary varicose veins. Dermatol Surg 2005; 31 : 1685 – 1694.
23. Rasmussen LH, Bjoern L, Lawaetz M et al. Randomized trial comparing endovenous laser ablation of the great saphenous vein with high ligation and stripping in patients with varicose veins: short‑term results. J Vasc Surg 2007; 46 : 308 – 315.
24. Mekako AI, Hatfield J, Bryce J et al. A nonrandomised controlled trial of endovenous laser therapy and surgery in the treatment of varicose veins. Ann Vasc Surg 2006; 20 : 451 – 457.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2010 Issue 4-
All articles in this issue
- Úvodní slovo
- Diabetes a prediktivní medicína – paralaxa současnosti
- Ischemická choroba dolních končetin a diabetes
- Komplexní péče o diabetika se syndromem diabetické nohy
- Klinický význam cévního postižení u diabetiků s onemocněním ledvin – pohled nefrologa
- Lokální léčba ran a cévní zásobení
- Endokrinní odchylky a cévy u diabetiků
- Diabetes mellitus a protrombotická aktivita
- Co spojuje obezitu a aterosklerózu?
- Pohybová aktivita v prevenci cévních komplikací a diabetes
- Hyperglykemie v akutní fázi mozkové ischemie a rekanalizační léčba
- Diabetes mellitus a ischemická choroba srdeční
- Léčba hypertenze u pacientů s diabetes mellitus a ischemickou chorobou dolních končetin
- Antihyperglykemická léčba a cévní onemocnění
- Chirurgická léčba ischemické choroby srdeční a diabetes mellitus
- Perkutánní intervenční výkony na věnčitých tepnách u diabetiků
- Péče o diabetika s cévním onemocněním
- Flebologické problémy a diabetes
- Angiopatie a oko
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Angiopatie a oko
- Ischemická choroba dolních končetin a diabetes
- Chirurgická léčba ischemické choroby srdeční a diabetes mellitus
- Diabetes mellitus a ischemická choroba srdeční
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

