-
Medical journals
- Career
Benigní akutní myozitidy u dětí jako komplikace chřipky B a jejich diferenciální diagnostika
: A. Hlaváčová 1; L. Krbková 1; I. Čapovová 1; L. Klapačová 1; Z. Jirsenská 1; M. Ryzí 2; J. Bednářová 3
: Klinika dětských infekčních nemocí, FN Brno, LF MU, Brno-Bohunice 1; Klinika dětské neurologie, FN Brno, LF UK Brno-Bohunice 2; Oddělení klinické mikrobiologie, FN Brno, LF MU, Brno-Bohunice 3
: Epidemiol. Mikrobiol. Imunol. 64, 2015, č. 4, s. 236-241
: Original Papers
Účel studie:
Analýza průběhu benigních akutních myozitid u dětí během chřipkové epidemie 2012/2013 včetně rozboru klinických specifik, laboratorních nálezů, diagnostických a terapeutických postupů a prognózy.Metody:
Retrospektivně bylo hodnoceno 10 pacientů s myozitidou při chřipkovém onemocnění. Byly analyzovány hematologické a biochemické parametry. K detekci viru byla použita přímá metoda real time-PCR ze stěru z nosohltanu.Výsledky:
Průměrný věk nemocných byl 7,1 roku, 8 z 10 pacientů představovali chlapci. Svalové potíže se objevily v době ústupu chřipkových příznaků. Vznikaly velmi náhle a měly charakter silných bolestí svalů bérců. V 9 případech znemožňovaly chůzi. Stoj na špičkách byl popsán u 6 dětí, chůze o široké bázi u jednoho chlapce. Vyšetřením krevního obrazu byla zjištěna leukopenie (8 případů) a trombocytopenie (5 případů). V biochemii byla typická elevace svalových enzymů (kreatinkinázy, aspartátaminotransferázy) a myoglobinu u všech pacientů. U všech dětí byla prokázána chřipka B. K spontánní úpravě potíží došlo během 2–4 dnů ve všech případech.Závěry:
Benigní akutní myozitida probíhá pod obrazem přechodného postižení svalů znemožňujícího chůzi, velmi vzácně může být komplikována rhabdomyolýzou se selháním ledvin. Nejčastěji je spojována s chřipkou B a postihuje děti školního věku, převážně chlapce. Dobrá znalost této problematiky vede k usnadnění diferenciální diagnostiky a vyloučení závažnějších příčin poruchy chůze. Symptomatická terapie je plně dostačující, ke spontánnímu ústupu potíží dochází během několika dní. Včasné rozpoznání tohoto onemocnění výrazně eliminuje nadbytečnou diagnostickou i terapeutickou intervenci.Klíčová slova:
myozitida – chřipka B – kreatinkináza – myoglobinÚVOD
Chřipka je virové infekční onemocnění, které každoročně postihne značnou část populace a je příčinou úmrtí statisíců lidí na celém světě. Virus patří do čeledi Orthomyxoviridae a je klasifikován do tří různých typů na základě strukturální odlišnosti (A, B, C). Pro výskyt je typická sezonnost. Vzhledem k vysoké mutagenitě je původcem častých epidemií [1].
Viry chřipky mají důležité zastoupení v etiologii respiračních onemocnění v dospělém i dětském věku (každý rok onemocní okolo 20 % dětí na celém světě) [1]. Onemocnění, které má ve většině případů u imunokompetentních pacientů zvladatelný průběh, je často provázeno řadou komplikací. Ačkoliv se nejčastěji setkáváme s komplikacemi respiračního charakteru (sinusitida, otitida, bronchitida, bronchiolitida, pneumonie, respirační selhání apod.), viry chřipky jsou asociovány i s neurologickými a svalovými manifestacemi [1]. Studie popisují křečové stavy, encefalopatie, encefalitidy, meningitidy, Guillainův-Barrého syndrom, myelitidy, myozitidy a myokarditidy [2, 3]. Většina prací uvádí závažné případy chřipky A, v souvislosti s chřipkou B jsou známy těžké febrilní stavy a sporadické encefalopatie [4–6].
Akutní myozitida u dětí je benigní postižení charakterizované přechodnými myalgiemi, v anglickém písemnictví je označována jako BACM, benign acute childhood myositis. Přesná incidence benigní akutní myozitidy není v běžné populaci známa [7].
Lundberg poprvé publikoval studii 74 pacientů se svalovými potížemi při chřipkovém onemocnění ve Švédsku v roce 1957. Onemocnění nazývané “myalgia cruris epidemica” postihlo především děti školou povinné (70/74) a chlapce [8].
Postižení svalů navazuje na několikadenní respirační onemocnění. Výskyt je asociován s různými typy agens (viry chřipky, viry parainfluenzy, adenoviry, enteroviry, mykoplazmata, virus dengue, herpetické viry, parvoviry, virus lidské imunodeficience a další) [9–13]. V souvislosti s benigní akutní myozitidou je popisována především chřipka B [10, 14–18], sporadicky chřipka A [7, 19]. Přesný poměr výskytu svalových komplikací není mezi jednotlivými typy chřipky znám [10, 14–17]. Onemocnění je typické pro školáky (průměrný věk 6–9 let), nejčastěji postihuje chlapce [7, 10, 14–7]. S benigní akutní myozitidou se nejčastěji setkáváme v době chřipkových epidemií (pozdní zima a časné jaro) [8, 20].
Patogeneze není zcela jasná. Davis et al. se v experimentální studii zaměřil na mechanismus poškození svalového vlákna při infekci virem chřipky B. Čtyřhlavé svaly myší byly naočkovány virem chřipky. Hladina kreatikinázy vykazovala zvýšené hodnoty do druhého dne po naočkování. Následně byla prokázána četná ložiska aseptického zánětu v prostoru perimysia sousedícího s okrsky degenerace až nekrózy svalových vláken. Poškození svalu byla difuzní. Virus byl detekován pomocí reverzní transkriptázy metodou polymerázové řetězové reakce (PCR), dále byl prokázán in situ v jádře a jiných oblastech cytoplazmy pomocí imunofluorescenčních metod. V kontralaterálním čtyřhlavém svalu k žádným patologickým změnám nedošlo [21]. Závěry svalových biopsií pacientů rovněž ukazují nálezy četných fokálních vakuolizací svalových vláken a extenzivních nekróz se zánětlivou složkou s opakovanou izolací viru a absencí imunoglobulinů či imunokomplexů [10, 16]. Imunopatologické poškození se tedy nepředpokládá, naopak tyto nálezy podporují hypotézu možnosti infekce a přímého poškození svalového vlákna virem chřipky s jeho částečnou replikací a produkcí virových proteinů [21]. Myotropii chřipky B je možno vysvětlit přítomností strukturálního glykoproteinu NB, který má pravděpodobně důležitou funkci pro vstup virionu do buňky a u chřipky A se nevyskytuje [22, 23].
Klinickým projevem myozitidy je prudká bolest lýtek dolních končetin často znemožňující chůzi. Komplikace vzniká v době odeznívání chřipkových příznaků. Pokud dítě spolupracuje a je postaveno na podložku, je uváděn typický stoj na špičkách (případně pozice kotníků v plantární flexi), dále chůze ztuhlých nohou (přirovnávána k Frankensteinově chůzi), ojediněle u menších dětí chůze o široké bázi, lezení či plazení se. Lékaři opakovaně popisují symetrickou palpační citlivost svalů bérců a bolestivost při pokusu o dorzální flexi v kotnících. Končetiny jsou bez otoků, zarudnutí, poruchy svalového tonu, senzitivity a proprioceptivních reflexů [7, 14, 17]. Postižení dolních končetin je pro onemocnění typické. Jiné svalové skupiny jsou popisovány v této souvislosti velice vzácně (horní končetiny) [10]. Myozitida může vzácně vést k závažným zánětlivým myopatiím komplikovaným rhabdomyolýzou se selháním ledvin [24, 25].
PACIENTI A METODY
Retrospektivní zhodnocení zahrnovalo 10 pacientů s benigní akutní myozitidou. Děti byly vyšetřeny na Klinice dětských infekčních nemocí od prosince 2012 do května roku 2013.
Děti s benigní akutní myozitidou byly hodnoceny na základě demografických dat (pohlaví, věk), anamnestických dat (udávané potíže, očkování), klinických dat (symptomy, průběh onemocnění, doba rekonvalescence) a laboratorních dat (hematologické, biochemické a virologické parametry).
K detekci viru byl proveden stěr z nosohltanu a k testování byl použit přímý průkaz metodou PCR v reálném čase. Vyšetření se provádí pomocí soupravy, která dokáže v jednom běhu detekovat chřipku A, B a RS virus (Prodesse ProFlu+ Assay, výrobce Hologic). Tento typ testu zachytí jednotlivé subtypy chřipky A vyskytující se v chřipkových epidemiích od roku 2006 nejčastěji (H1N1, H3N2). Citlivost uváděná výrobcem je 100% pro záchyt chřipky A, 97,8% pro záchyt chřipky B.
VÝSLEDKY
Chřipka byla v tomto období diagnostikována celkem u 57 dětí. Z celkového počtu dětí s chřipkou byla myozitida diagnostikována v 19 % (11/57). Pacienti s myalgiemi a poruchami chůze byli ve většině případů hospitalizováni na standardním lůžkovém oddělení, jeden chlapec byl sledován ambulantně. Věk nemocných se pohyboval v rozmezí 4–10 let. Onemocnělo 8 chlapců a 2 dívky.
Z celkového souboru 57 dětí s chřipkovým onemocněním 61 % (35/57) prodělalo chřipku A, 39 % (22/57) chřipku B. Pacienti přicházeli ve dvou vlnách. V prvním období dominovala chřipka A s výraznou převahou respiračních komplikací (vrchol výskytu v měsíci lednu), v druhém období chřipka B s častou komplikací benigní akutní myozitidou (vrchol výskytu v měsíci dubnu).
Zdánlivě dramaticky vypadající stav dítěte často vedl rodiče k vyhledání pohotovostní či rychlé záchranné služby. Vzhledem k souběžné respirační infekci byli pacienti směrováni na pracoviště infekční kliniky. Děti byly také odesílány obvodními lékaři s podezřením na neuroinfekci či Guillainův-Barrého syndrom. Anamnestické údaje pacientů se svalovými komplikacemi byly obdobné – vysoké horečky (100 %), rýma a kašel (91 %), únava (55 %), bolesti hlavy (9 %) a bolesti břicha s případným zvracením (9 %). Doba výskytu těchto typických příznaků byla 3–6 dní. Svalové potíže se objevily náhle v době odeznívání respiračních symptomů, žádné z dětí nemělo bezpříznakové období. Přítomnost neuromuskulárních onemocnění v rodině nikdo neudával, možnosti úrazu byly negovány, žádné z dětí nebylo očkováno proti chřipce. Při vyšetření pacienti jevili známky respirační infekce, meningeální příznaky byly negativní, kůže čistá, známky poranění nebyly patrné. Všechny děti si stěžovaly na bolest svalů dolních končetin v klidu i při zátěži, pocity svalové slabosti nikdo neudával. Typickým nálezem byla výrazná palpační citlivost svalů bérců a algická reakce při pasivní dorzální flexi v kotnících. Svalový tonus byl zachován, rozsah pohybu neomezen. Většina pacientů nebyla schopna chůze (9/10). Byl popisován stoj na špičkách (6/10), u jednoho chlapce chůze o široké bázi bez další cerebelární symptomatologie. K postižení jiných skupin svalstva nedošlo. Zpočátku hospitalizace bylo 6 dětí febrilních. Většina pokašlávala a měla rýmu.
V krevním obraze byla zachycena leukopenie od 2,28 do 4,48 . 109/l (8 případů) a trombocytopenie od 123 do 136 . 109/l (5 případů). Sedimentace erytrocytů byla lehce zvýšená (nepřesahovala hodnotu 37/56), biochemické zánětlivé parametry byly zcela negativní (CRP < 1 mg/l). Elevace svalových enzymů a myoglobinu byla popsána u všech dětí. CK vykazovala hodnoty od 5,7 do 165,6 µkat/l, AST od 1 do 5,5 µkat/l. Myoglobin se vyskytoval v rozmezí od 93,2 do 2609 µg/l. Hodnoty LD a ALT byly ojediněle zvýšené (LD od 5,33 do 7,98 µkat/l, ALT 1,21 µkat/l). Biochemické parametry ledvinných funkcí se pohybovaly v mezích normy. U všech pacientů byly provedeny stěry z nosohltanu k PCR diagnostice (vyšetření chřipky a RS viru), u dvou dětí byla odebrána sérologie respiračních virů. Pomocí PCR testu byla diagnostikována chřipka B ve všech případech, sérologická vyšetření metodou ELISA byla negativní, párová séra však odebrána nebyla. Jiná etiologie nebyla během tohoto období v souvislosti s danými potížemi prokázána. Klinické a laboratorní hodnoty jsou znázorněny v tabulce 1.
1. Výsledky pacientů s benigní akutní myozitidou s prokázanou chřipkou B vyšetřených v sezoně 2012–2013 na Klinice dětských infekčních nemocí v Brně Table 1. Outcomes of patients presenting with benign acute myositis associated with confirmed influenza B to the Clinic of Childhood Infectious Diseases in Brno in 2012–2013 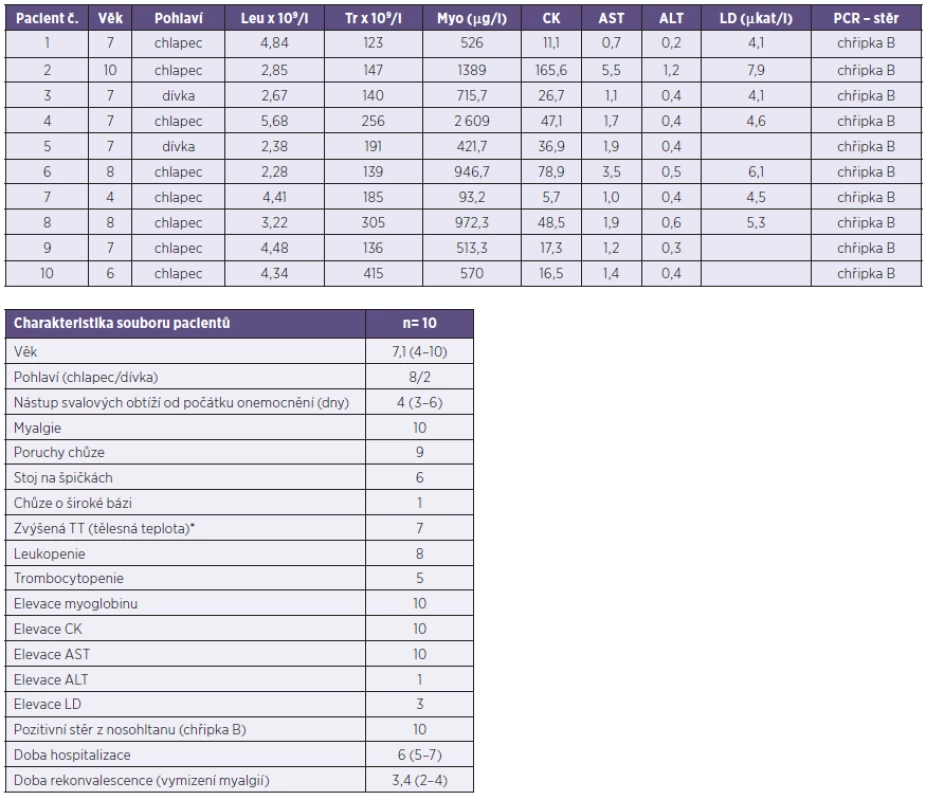
* TT > 37 °C Referenční intervaly: Leu (leukocyty) – 4,5 až 13,5 . 109/l, Tr (trombocyty) – 150 až 450 . 109/l, Myo (myoglobin) – 28 až 72 μg/l, CK (kreatinkináza) – 0,2 až 2,27 μkat/l, AST (aspartátaminotransferáza) – 0,2 až 0,63 μkat/l, ALT (alaninaminotransferáza) – 0,25 až 0,6 μkat/l, LD (laktátdehydrogenáza) – 2 až 5 μkat/l *TT > 37 °C Reference ranges: Leu (white blood cell count) – 4.5 to 13.5 x 109/l, Tr (platelet count) – 150 to 450 . 109/l, Myo (myoglobin) – 28 to 72 μg/l, CK (creatine kinase) – 0.2 to 2.27 μkat/l, AST (aspartate aminotransferase) – 0.2 to 0.63 μkat/l, ALT (alanine aminotransferase) – 0.25 to 0.6 μkat/l, LD (lactate dehydrogenase) – 2 to 5 μkat/l Na základě laboratorního potvrzení svalového postižení bylo nutno doplnit neurologické vyšetření. Všechny děti byly neurologicky bez známek postižení centrálního a periferního nervového systému. Jeden chlapec byl došetřen pomocí elektromyografie z důvodu neurologického doporučení, jeho klinický stav a průběh onemocnění se však významně nelišil (EMG s normálním nálezem).
Pacienti dodržovali klidový režim na lůžku, terapie byla symptomatická (nesteroidní antirevmatika, vitamíny). Antivirotika nasazena nebyla. Antibiotika užívala pouze jedna pacientka (předepsána obvodním lékařem pro zánět nosohltanu). Vyšetření mozkomíšního moku a strukturální vyšetření mozku nebylo indikováno. Bolesti svalů a poruchy chůze rychle ustoupily, nejčastěji do následujícího dne. Celková doba trvání symptomů se pohybovala od 2 do 4 dnů. V kontrolních odběrech došlo k normalizaci krevního obrazu, svalových enzymů i myoglobinu.
Většina dětí nejevila při propuštění žádné známky svalového postižení či poruchy chůze. Rehospitalizace byla nutná jen u jednoho pacienta pro recidivu potíží 2 dny po propuštění. Laboratorní nález však nesvědčil pro trvající svalové postižení jako při předchozí hospitalizaci. Neurologické vyšetření nevykazovalo žádné abnormality. Klinický stav se spontánně upravil do 6 dnů, po propuštění byl chlapec bez potíží.
DISKUSE
Tato studie prezentuje 10 dětí s myozitidou v průběhu chřipkové epidemie v sezoně 2012/2013, z nichž u 9 byla indikována hospitalizace pro podezření na závažné postižení neurologického charakteru.
Období výskytu chřipkových onemocnění odpovídalo epidemiologické situaci v celé České republice [26]. Ve stejné chřipkové sezoně byl v Praze zpracován soubor 199 pacientů (děti i dospělí) s potvrzenou chřipkou (chřipka A 136/199, chřipka B 66/199, duální infekce 3/199). Myozitida se vyskytla u 17/199 pacientů, četností byla vedena jako třetí nejčastější komplikace (po pneumonii a kardiopulmonálním selhání). Autoři neuvádějí o myozitidě bližší informace (typ chřipky, převahu dětí, údaj o očkování) [27]. Ve stejném období 2012/2013 byl zaznamenán zvýšený výskyt myozitid u dětí ve Švýcarsku [14]. První tři děti byly hospitalizovány v lednu 2013, do dubna 2013 bylo zachyceno dalších 46 dětí. U části dětí (13/46) byla prokázána chřipka B. Tato práce také sumarizuje publikace s výskytem více než 10 případů myozitid při chřipce B, celkem 10 publikací, ale pouze dvě evropské práce z Německa z roku 2008 (43 dětí) a Řecka z roku 1991 (12 dětí) [28, 29]. Náš epidemický výskyt myozitid u dětí při chřipce je tak čtvrtou evropskou zdokumentovanou studií v průběhu posledních 45 let.
Epidemiologicky při přenosu chřipky na příbuzné nebyl sledován zvýšený výskyt svalových komplikací. Byl popsán raritní případ výskytu myozitidy u celé rodiny (rodičů a tří dětí) s touto infekcí [14].
Většina pacientů nebyla schopna chůze, při postavení na podložku byl typický stoj na špičkách, jeden chlapec předvedl chůzi o široké bázi. V některých případech je navíc popisována Frankensteinova chůze ztuhlých nohou, lezení či plazení se [14]. Žádný z těchto projevů nebyl u našich pacientů pozorován. Při vyšetření byla popsána výrazná palpační bolestivost svalů, bolestivost při pasivní dorzální flexi v kotnících. Klinický stav pacientů odpovídal popisu publikovaných případů [7, 14, 16, 17]. V uváděné švýcarské studii byl navíc u 5/49 dětí popsán lehký otok bérců [14].
Leukopenie a trombocytopenie v krevním obraze dětí vypovídala o přítomnosti virové infekce. Pro svalové postižení svědčil záchyt elevace CK, AST a myoglobinu u všech dětí. Stanovení těchto hodnot je tedy vysoce senzitivní metodou k diagnostice svalového onemocnění. Maximální hodnota CK byla v porovnání s nejvyššími hladinami pražských pacientů s myozitidou poloviční. U stejné skupiny pacientů myoglobin dosahoval až 10 333 µkat/l, což je mnohonásobně vyšší hodnota než u dětí hospitalizovaných v Brně (165,6 µkat/l) [27]. Ve Švýcarsku byla CK zvýšena u většiny pacientů, u nichž byla vyšetřena (25/28), myoglobin byl stanovován pouze v moči [14]. Využití molekulárně biologických metod v posledních letech má přednost před imunoenzymatickými metodami pro jejich vyšší citlivost. Využitím přímé diagnostiky pomocí PCR metody byl u všech dětí s myozitidou diagnostikován virus chřipky. U všech dětí zařazených do studie byla diagnostikována chřipka B. U jednoho dítěte s benigní akutní myozitidou byla navíc v dané sezoně prokázána chřipka A. Obdobné výsledky s převahou chřipky B vykazuje většina publikovaných studií [14, 28, 29].
Pro vhodnost nasazení antivirotik do 36 hodin od počátečních projevů nemoci nebyla léčba indikována u žádného z našich pacientů a stejné údaje uvádí srovnávací studie [30–32]. Korejská práce z roku 2012 popisovala podávání oseltamiviru u všech pacientů s benigní akutní myozitidou. Doba rekonvalescence se však významně neodlišovala [16].
Prevencí chřipkového onemocnění je očkování. Přímá spojitost mezi vakcinací a rizikem benigní akutní myozitidy není jasná. Je však známé podstatné snížení rizika vzniku všech komplikací tohoto onemocnění nejen u predisponovaných pacientů [33]. Žádné z 10 dětí nebylo očkováno.
Díky znalosti dané problematiky a včasnému stanovení diagnózy nebylo třeba další diagnostické a terapeutické intervence (strukturální vyšetření, lumbální punkce, svalová biopsie, antibiotika, kortikoidy apod.) a odkládání dimise po vymizení obtíží. Studie provedená v Řecku v roce 2012 se věnuje nadbytečné zátěži pacientů s myozitidou po respirační infekci [34]. Převážně benigní průběh onemocnění je popisován i v ostatních publikovaných případech [7,14–17].
Diferenciální diagnostika
Vzhledem k dramatičnosti náhle vzniklých příznaků poruch chůze je podstatná diferenciální diagnostika a odlišení od závažnějších klinických jednotek vyžadujících další diagnostickou a terapeutickou intervenci. K prvotnímu odlišení benigní akutní myozitidy od jiných infekčních nemocí kosterního svalstva (bakteriální, mykotické, parazitární) postačí důkladné provedení anamnézy (úraz, operační výkon, imunokompromitace pacienta, pobyt v exotických zemích), posouzení klinického obrazu (horečka, asymetrie postižení, zarudnutí, absces, nekróza, výrazná bolestivost, krepitace), vyšetření krevního obrazu a základních zánětlivých parametrů. Bakteriální myozitidu, tzv. pyomyozitidu rozlišujeme na primární a sekundární. Primární pyomyozitida vzniká hematogenním rozsevem infekce z neznámého zdroje, sekundární pyomyozitida je častější, vzniká šířením ze známého ložiska hematogenně nebo per continuitatem. Nejčastějším etiologickým agens je Staphylococcus aureus, Streptococcus pyogenes, gramnegativní nebo anaerobní bakterie. Některé bakterie mohou způsobit „atypickou myozitidu” (Borrelia burgdorferi, Mycoplasma pneumoniae, Francisella tularensis, Mycobacterium tuberculosis, Bartonella henselae, leptospiry, rickettsie) [11, 35].
Mezi mykotická agens související s postižením svalů řadíme kvasinkovou infekci, aspergilózu, kryptokokózu a pneumocystózu. Ke klinickému obrazu myogenní parazitární infekce patří difuzní myalgie se současnou eozinofilií v krevním obraze. V našich zeměpisných podmínkách je na místě zvážit cysticerkózu, trichinelózu, toxokarózu, echinokokózu, případně protozoální onemocnění toxoplazmózu. Schistosomózu a Chagasovu chorobu je třeba vyloučit u pacientů cestujících z exotických zemí (Afrika, Asie, Střední a Jižní Amerika) [11].
Polymyozitida, dermatomyozitida se také řadí k zánětlivým myopatiím. U těchto idiopatických, poměrně vzácných, neinfekčních onemocnění se předpokládá imunopatogenetický podklad. Pro první dvě jednotky je určující distribuce proximálních svalů končetin, pro dermatomyozitidu navíc kožní změny. Myozitida se může objevit i v souvislosti s jiným autoimunitním onemocněním pojiva (systémový lupus erythematodes, Wegenerova granulomatóza, polyarteritis nodosa, sklerodermie, Sjögrenův syndrom, revmatoidní artritida, jiné druhy vaskulitid a další). V dětském věku je na místě vyloučení juvenilní revmatoidní artritidy. Pacienti popisují bolest a ranní ztuhlost kloubů, svaly však zůstávají nepostiženy. U tohoto onemocnění je stejně jako u jiných autoimunitních jednotek popisován spíše subakutní průběh. Mezi další formy zánětlivých myopatií patří rovněž vzácné jednotky eozinofilní myozitida, osifikující myozitida a obrovskobuněčná myozitida [11, 13].
Velice raritní myozitida s inkluzními tělísky postihuje svaly proximální i distální, typicky především flexory zápěstí a prstů. Slabost dolních končetin bývá lokalizována do kvadricepsů. Myozitida s inkluzními tělísky se však nejčastěji objevuje u mužů starších 50 let. Toxické, nutriční a metabolické myopatie souvisí s další skupinou svalových postižení [13].
Kromě zánětlivých, metabolických, toxických a nutričních myopatií je v diferenciální diagnostice nutné pomýšlet na onemocnění nervosvalová, postižení periferního nervového systému, ortopedická onemocnění, postižení kostí, cévní onemocnění a malignity.
Svalová slabost proximálních částí končetin s pozvolnou progresí, defektem proprioceptivních reflexů a pozitivní rodinnou anamnézou neuromuskulárních onemocnění je typická pro svalovou dystrofii. Poruchy chůze (čapí chůze) a zakopávání mohou způsobit i některé pomalu progredující typy hereditárních neuropatií (neurodegenerativní choroby). Typická je pozvolna nastupující slabost distálních svalů končetin s atrofiemi a tvorbou deformit [36].
Z onemocnění postihující periferní nervový systém je podstatné odlišení Guillainova-Barrého syndromu, pro který je typický delší interval po předcházejícím infekčním onemocnění (2–4 týdny). Podstatným nálezem je porucha či nepřítomnost proprioceptivních reflexů, svalová slabost a distální parestezie [10, 37]. Akutní transverzní myelitida patří rovněž k onemocněním, která je třeba vyloučit. Typické jsou chabé parézy končetin, poruchy senzitivity, poruchy defekace a mikce, kořenové bolesti a bolesti zad. Charakter potíží závisí na etáži poškození. Rozlišujeme formu idiopatickou a sekundární. Sekundární formy dělíme na parainfekční, postvakcinační, popř. spojené s jiným autoimunitním onemocněním. Parainfekční forma je nejčastější. Etiologicky se uplatňují herpetické viry, virus chřipky, enteroviry, HIV, Mycoplasma pneumoniae, Treponema pallidum, Borrelie burgdorferi a Salmonella enterica. Mechanismus poškození je primárně imunopatogenetický [38].
V případě osteomyelitidy pátráme po údajích po úrazu či zranění. Pacient udává jednostrannou bolest, je schvácený a febrilní, má vysoké zánětlivé parametry. Objevuje se otok a omezená hybnost. Pro přítomnost fraktury svědčí také pozitivní anamnéza úrazu a jasný rentgenologický nález.
Jednostranné potíže udávají také pacienti s hlubokou žilní trombózou. Trombotické postižení odliší výrazný otok končetiny a změna koloritu kůže. Diagnosticky je významné hematologické vyšetření a ultrazvuk.
Podstatné je rozpoznání malignity, která se u dětských pacientů může projevovat velice nespecificky. Upozornit by nás měly teploty, bolesti kostí a ztráta na hmotnosti. Hematologické a radiologické abnormality jsou pro diagnostiku směrodatné [20].
ZÁVĚR
Benigní akutní myozitida v převážné většině případů probíhá pod obrazem přechodného postižení svalů znemožňujícího chůzi, velmi vzácně může být komplikována rhabdomyolýzou se selháním ledvin. Nejčastěji je spojována s chřipkou B a postihuje děti školního věku, převážně chlapce. Dobrá znalost této problematiky vede k usnadnění diferenciální diagnostiky a vyloučení závažnějších příčin poruch chůze. Symptomatická terapie a klidový režim je plně dostačující, ke spontánnímu ústupu potíží dochází během několika dní. Včasná diagnostika tohoto onemocnění výrazně eliminuje nadbytečnou diagnostickou i terapeutickou intervenci.
Do redakce došlo dne 19. 3. 2015.
Adresa pro korespondenci:
MUDr. Adriana Hlaváčová
aFN Brno – KDIN
Černopolní 22a
613 00 Brno-Černá pole
e-mail: Hlavacova.Adriana@fnbrno.cz
Sources
1. Nicholson KG, Wood JM, Zambon M. Influenza. Lancet, 2003;362 : 1733–1745.
2. Studahl M. Influenza virus and CNS manifestations. J Clin Virol, 2003;28 : 225–232.
3. Ekstrand JJ. Neurologic complications of influenza. Semin Pediatr Neurol, 2012;19 : 96–100.
4. Maricich SM, Neul JL, Lotze TE, et al. Neurologic complications associated with influenza A in children during the 2003–2004 influenza season in Houston, Texas. Pediatr, 2004;114 : 626–633.
5. Newland JG, Laurich VM, Rosenquist AW, et al. Neurologic complications in children hospitalized with influenza: Characteristic, incidence, and risk factor. J Pediatr, 2007;150 : 306–310.
6. Petroušová L, Rožnovský L, Mrázek J, et al. Akutní encefalitida vyvolaná virem chřipky B – kazuistika. Cesk Slov Neurol N, 2013;76/109(4):515–517.
7. Heiner JD, Ball VL. A child with benign acute childhood myositis after influenza. J Emerg Med, 2010;39 : 316–319.
8. Lundberg A. Myalgia Cruris Epidemica. Acta Paediatr, 1957;46 : 18–31.
9. Tippett E, Clark R. Benign acute childhood myositis following human parainfluenza virus type-1 infection. Emerg Med Australas, 2013;25(3):248–251.
10. Agyeman P, Duppenthaler A, Heininger U, Aebi C. Influenza-associated myositis in children. Infection, 2004;32 : 199–203.
11. Crum-Cianflone NF. Bacterial, fungal, parasitic, and viral myositis. Clin Microbiol Rev, 2008;21 : 473–494.
12. Rajajee S, Ezhilarasi S, Rajarajan K. Benign acute childhood myositis. Indian J Pediatr, 2005;72 : 399–400.
13. Amber Z. Zánětlivé myopatie. Neurol Prax, 2004;3 : 150–154.
14. Ferrarini A, Lava SAG, Simonetti GD, et al. Influenzavirus B-associated acute benign myalgia cruris: An outbreak report and review of literature. Neuromuscul Disord, 2014;24 : 342–346.
15. Moon JH, Na JY, Kim JH, et al. Neurological and muscular manifestations associated with influenza B infection in children. Pediatr Neurol, 2013;49 : 97–101.
16. Hu JJ, Kao CHL, Lee PI, et al. Clinical features of influenza A and B in children and association with myositis. J Microbiol Immunol Infect, 2004;37 : 95–98.
17. Jain S, Kolber MR. A stiff-legged gait: benign acute childhood myositis. Can Med Assoc J, 2009;181(10):711–713.
18. Rennie LM, Hallam NF, Beattie TF. Benign acute childhood myositis in an accident and emergency setting. Emerg Med J, 2005;22 : 686–688.
19. Koliou M, Hadjiloizou S, Ourani S, et al. A case of benign acute childhood myositis associated with influenza A (H1N1) virus infection. Clin Microbiol Infect, 2010;16 : 193–195.
20. Nirmalananthan N, Molton JL, Hanna MG. Is it really myositis? A consideration of the differential diagnosis. Curr Opin Rheumatol, 2004;16(6):684–691.
21. Davis LE, Kornfeld M. Experimental influenza B viral myositis. J Neurol Sci, 2001;187 : 61–67.
22. Shaw MW, Chopin PW. Studies on the synthesis of the influenza B virus NB glykoprotein. Virol., 1984;139 : 178–184.
23. Betakova T, Nermut MV, Hay AJ. The NB protein in an integral component of the membrane of influenza B virus. J Gen Virol, 1996;77 : 2689–2694.
24. Ng YS, Li HS, Chan CW. Bilateral femoral nerve compression and compartment syndrome resulting from influenza A-induced rhabdomyolysis. a case report. J Orthop Surg, 2008;16(1):117–121.
25. Swaringen JC, Seiler JG, Bruce RW. Influenza A induced rhabdomyolysis resulting in extensive compartment syndrome. Clin Orthop Relat Res, 2000;375 : 243–249.
26. Kynčl J (ed.) Státní zdravotní ústav: Chřipková sezóna 2012-2013. Analýza epidemiologické situace [on line]. [cit. 2013-07-10]. Dostupný na www: http://www.szu.cz/tema/prevence/chripkova-sezona-2012-2013.
27. Herrmannová K, Trojánek M, Havlíčková M, et al. Klinické a epidemiologické charakteristiky pacientů hospitalizovaných pro těžký průběh chřipky v sezoně 2012–2013. Epidemiol Mikrobiol Imunol, 2014;1 : 4–9.
28. Mall S, Buchholz U, Tibussek D, et al. A latge outbreak of influenza B-associated benign acute childhood myositis in Germany, 2007/2008. Pediatr Infect Dis J, 2011;30:e142–146.
29. Karpathios T, Kostaki M, Drakonaki S, et al. An epidemic with influenza B virus causing benign acute myositis in ten boys and two girls. Eur J Pediatr, 1995;154 : 334–336.
30. Treanor JJ, Hayden FG, Vrooman PS, et al. Efficacy and safety of the oral neuraminidase inhibitor oseltamivir in treating acute influenza: a randomized, controlled trial. JAMA, 2000;283 : 1016–1024.
31. Nicholson KG, Aoki FY, Osterhaus ADME, et al. Efficacy and safety of oseltamivir in treatment of acute influenza: a randomized controlled trial. Lancet, 2000;355 : 1845–1850.
32. Chlíbek R, Beran J, Špliňo M. Použití antivirotik v prevenci a léčbě chřipky. Prakt Lék, 2002;3 : 156–159.
33. Chlíbek R, Beran J, Špliňo M. Efektivita očkování proti chřipce u zdravých dospělých osob – čtyřnásobní pokles nemocnosti na chřipku během jedné chřipkové sezóny. Epidemiol Mikrobiol Imunol, 2002; 2 : 47–51.
34. Neocleolus C, Spanou C, Mpampalis E, et al. Unnecessary diagnostic investigations in benign acute childhood myositis: a case series report. Scott Med J, 2012;57 : 182.
35. Koudela K, Koudelová J, Skalický T. Primární pyomyozitida svalů v oblasti kyčelního kloubu: kazuistiky a přehled literatury. Acta Chir Orthop Traumatol Cech, 2012;79 : 156–161.
36. Šišková D. Nervosvalová onemocnění v dětském věku. Pediatr Prax, 2012;13(6):365–368.
37. Mackay MT, Kornberg AJ, Sheila LK, et al. Benign acute childhood myositis: laboratory and clinical features. Neurology, 1999;53 : 2127–2131.
38. Irani DI. Aseptic meningitis and viral myelitis. Neurol Clin, 2008;26(3):635–655.
Labels
Hygiene and epidemiology Medical virology Clinical microbiology
Article was published inEpidemiology, Microbiology, Immunology

2015 Issue 4-
All articles in this issue
- Real-time PCR detection of Neisseria meningitidis, Haemophilus influenzae, and Streptococcus pneumoniae DNA in clinical specimens
- Fecal bacteriotherapy for the treatment of recurrent Clostridium difficile colitis used in the Clinic of Infectious Diseases of the University Hospital Brno in 2010–2014 – a prospective study
- Benign acute childhood myositis as a complication of influenza B and its differential diagnosis
- Mumps outbreak in the Plzeň Region in 2011
- The role of Streptococcus mutans in the oral biofilm
- Human hantavirus diseases – still neglected zoonoses?
- Immune response in the pathogenesis of hepatitis C virus infection
- Tick-borne encephalitis – pathogenesis and therapeutic approaches
- Toxic shock syndrome
- Epidemiology, Microbiology, Immunology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Benign acute childhood myositis as a complication of influenza B and its differential diagnosis
- Human hantavirus diseases – still neglected zoonoses?
- Toxic shock syndrome
- The role of Streptococcus mutans in the oral biofilm
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

