-
Medical journals
- Career
Flow-mediated dilation (FMD) – ultrazvukové hodnotenie funkcie cievneho endotelu v rizikových skupinách populácie
Authors: M. Mráz 1; P. Olexa 2; Ľ. Podracká 1
Authors‘ workplace: I. Klinika detí a dorastu LF UPJŠ a DFN, Košice prednostka prof. MUDr. Ľ. Podracká, CSc. 1; Kardiologické oddelenie VÚSCH, Košice primár MUDr. M. Studenčan, PhD. 2
Published in: Čes-slov Pediat 2009; 64 (2): 83-88.
Category: Review
Overview
Kardiovaskulárne choroby sú najčastejšou príčinou morbidity a mortality vo vyspelom svete. Ich patofyziologickým podkladom je ateroskleróza – ticho progredujúca deštrukcia cievnej steny so začiatkom už v detskom veku. Na jej počiatku stojí endotelová dysfunkcia. Spája negatívne pôsobenie kardiovaskulárnych rizikových faktorov na úrovni cievnej steny a predchádza jej manifestnému morfologickému poškodeniu. Aterosklerotický proces je v tejto fáze ešte reverzibilný, dá sa jednoducho diagnostikovať a terapeuticky ovplyvniť.
V centre súčasného úsilia o zníženie kardiovaskulárnej morbidity a mortality preto stojí cievny endotel a možnosti neinvazívnej diagnostiky endotelovej dysfunkcie v rizikových skupinách mladej populácie. Jedným z perspektívnych nástrojov je ultrazvukové hodnotenie od endotelu závislej vazodilatácie – flow-mediated dilation (FMD).Kľúčové slová:
endotelová dysfunkcia, ateroskleróza, flow-mediated dilationÚvod
Kardiovaskulárne choroby sú najčastejšou príčinou morbidity a mortality vo vyspelom svete. Ich patofyziologickým podkladom je ateroskleróza, na ktorej počiatku stojí endotelová dysfunkcia (ED).
ED predchádza klinickej manifestácii aterosklerózy a jej pridružených komplikácií na úrovni kardiovaskulárneho systému a vyskytuje sa v rizikových skupinách populácie ešte pred zjavením sa morfologického postihnutia ciev vlastným aterosklerotickým procesom [1, 2]. Považuje sa za integrovanú veličinu informujúcu o celkovom genetickom a získanom kardiovaskulárnom riziku u konkrétneho jednotlivca [3].
V prítomnosti kardiovaskulárnych rizikových faktorov dochádza k aktivácii endotelových buniek a k zmene ich fenotypu z kontrakčného na sekrečný, čo vedie k postupnému vychýleniu vaskulárnej homeostázy s prejavmi ED – zvýšenou permeabilitou, trombogénnou pohotovosťou a prevahou vazokonstrikčných, proinflamačných a mitogénnych pochodov na úrovni cievnej steny [1, 2, 4, 5].
Aterosklerotický proces je vo fáze ED väčšinou reverzibilný, dá sa pomerne jednoducho diagnostikovať a priaznivo terapeuticky ovplyvniť. Do centra súčasného úsilia o zníženie kardiovaskulárnej morbidity a mortality sa preto dostáva cievny endotel a možnosti včasnej diagnostiky ED už v pediatrii [6, 7, 8].
Súčasné možnosti hodnotenia funkcie cievneho endotelu v pediatrii
Jednou z najvyužívanejších (doposiaľ stále experimentálnych metód) hodnotiacich funkciu cievneho endotelu je prietokom indukovaná vazodilatácia brachiálnej artérie (flow-mediated dilation, FMD). Výhodou FMD je neinvazívnosť a jednoduchosť. Metóda už našla svoje uplatnenie v početných klinických i experimentálnych štúdiách a v budúcnosti by mohla predstavovať zlatý štandard v diagnostike ED v rizikových skupinách detskej i dospelej populácie [5].
Z ostatných zobrazovacích metód hodnotiacich funkciu cievneho endotelu sa v experimentálnej praxi využíva predovšetkým venózna pletyzmografia sledujúca odpoveď cievy na intraarteriálne podanú vazoaktívnu látku (acetylcholín, nitroprusid sodný), hodnotenie velocity pulzovej vlny (pulse wave velocity) a sledovanie cievnej poddajnosti (arterial stiffness).
V diagnostike ED možno okrem zobrazovacích metód využiť i stanovenie početných markerov funkcie cievneho endotelu v plazme. Jedinou nevýhodou pomerne senzitívnej a špecifickej laboratórnej diagnostiky ED je jej vysoká cena.
Flow-mediated dilation (FMD)
Princípom FMD je meranie od endotelu závislej vazodilatácie (EDD) brachiálnej artérie, ktorá vzniká ako odpoveď na hyperémiu po uvoľnení manžety tonometra okludujúcej prietok krvi ramenom alebo predlaktím.
V podmienkach pôsobenia hlavných rizikových faktorov aterosklerózy dochádza k zníženiu biologickej dostupnosti NO, a tým i k poklesu EDD, ktorá sa považuje za integrovanú veličinu informujúcu o celkovom efekte pôsobenia genetických, proaterogénnych a antiaterogénnych faktorov na úrovni cievnej steny [1, 3, 9, 10].
Ultrazvukové hodnotenie EDD metódou FMD sa preto v súčasnosti považuje za skríning ED a včasnej aterosklerózy v rizikových skupinách populácie.
1. Princíp FMD
Reaktívna hyperémia nasledujúca po uvoľnení manžety tonometra vyvolá nadmerné trenie (shear stress) na povrchu endotelu. Zvýšený shear stress vedie k otvoreniu endotelových Ca2+ aktivovaných K-kanálov, hyperpolarizácii vaskulárnych hladkosvalových buniek a k následnému influxu Ca iónov do vnútra endotelovej bunky [11, 12]. Stúpajúca intracelulárna koncentrácia Ca stimuluje endotelovú NO-syntázu (eNOS) k zvýšenej syntéze NO. Výsledkom kaskády týchto dejov je EDD brachiálnej artérie sprostredkovaná relaxáciou buniek vaskulárnej hladkej svaloviny vplyvom vznikajúceho NO [11].
V podmienkach zníženej biologickej dostupnosti NO sa uplatňuje iný mechanizmus EDD v snahe zachovať adekvátnu vazodilatačnú odpoveď cievnej steny. Zvýšený shear stress indukuje otvorenie endotelových Ca2+ aktivovaných K-kanálov, vlastná vazodilatácia však prebieha na podklade hyperpolarizácie vaskulárnych hladkosvalových buniek cestou EDHF (metabolity kyseliny arachidonovej, peroxid vodíka) a nie prostredníctvom NO [12].
2. Metodika FMD
Meranie FMD sa vykonáva po predchádzajúcej identifikácii lumenu brachiálnej artérie s využitím Dopplerovského princípu a lineárnej ultrazvukovej sondy s vysokým rozlíšením (7,0–13 MHz) v zobrazení B (B-mode). Sonda sa umiestňuje do distálnej časti ramena, nad lakťový kĺb. Bazálny priemer brachiálnej artérie predstavuje end-diastolickú vzdialenosť medzi protiľahlými luminálnymi plochami intimy alebo médie cievnej steny (obr. 1). Nasleduje oklúzia prietoku krvi artériou pomocou manžety tonometra naloženej na rameno alebo predlaktie a insuflovanej na suprasystolický tlak krvi (200–250 mm Hg) po dobu 5 minút.
Image 1. Meranie priemeru brachiálnej artérie pomocou lineárnej sondy v B-mode. Bazálny a posthyperemický priemer brachiálnej artérie stanovený meraním end-diastolickej vzdialenosti medzi protiľahlými luminálnymi plochami médie cievnej steny (šípka) po predchádzajúcej identifikácii lumenu artérie pomocou Dopplerovského princípu. Foto: RNDr. V. Cucak Fig. 1. Measurement of the brachial artery diameter by means of the linea probe in B-mode. Basal and post-hyperemic diameter of brachial artery determined by measuring end-diastolic distance between opposite luminal surfaces of vascular wall tunica media (arrow) after previous identification of lumen by means of the Doppler principle. Photo Dr. V. Cucak 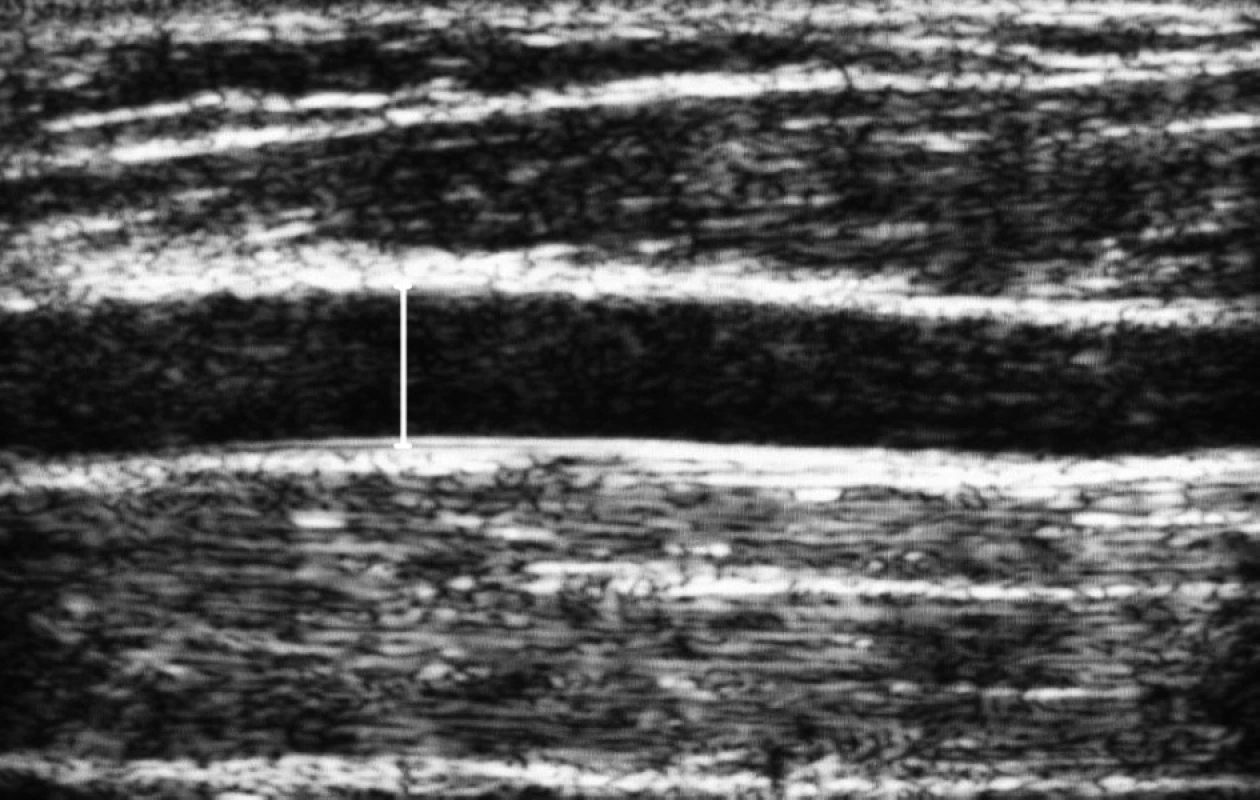
Po vypustení vzduchu z manžety tonometra sa rovnakým princípom ako pri meraní bazálneho priemeru artérie stanovuje jej maximálny posthyperemický priemer v 60. sekunde po oklúzii ramena, pretože približne dve tretiny pacientov (early responders) dosahujú maximálnu hodnotu EDD okolo 1 minúty od uvoľnenia manžety tonometra [13]. Časť pacientov (minimálne jedna tretina) odpovedá maximálnou posthyperemickou vazodilatáciou až okolo 2. minúty od uvoľnenia oklúzie ramena (late responders). V praxi sa preto uprednostňuje stanovenie maximálneho posthyperemického priemeru, ktorý artéria dosiahne medzi 40.–180. sekundou po hyperémii (graf 1) [13]. Výsledkom merania je výpočtom určená hodnota relatívneho rozšírenia priemeru artérie (%) oproti jej bazálnemu priemeru v 60. sekunde (FMD 60) a medzi 40.–180. sekundou (peak FMD) po vypustení vzduchu z manžety tonometra. Hodnota peak FMD zahŕňa pacientov odpovedajúcich včas i neskôr, považuje sa preto za najpresnejší parameter informujúci o EDD a funkcii endotelu u konkrétneho jednotlivca.
Graph 1. Vazodilatačná odpoveď brachiálnej artérie na hyperémiu u zdravých detí a adolescentov [13]. Krivky hodnôt FMD pre early (vľavo hore) a late responderov (vľavo dole). ![Vazodilatačná odpoveď brachiálnej artérie na hyperémiu u zdravých detí a adolescentov [13].
Krivky hodnôt FMD pre early (vľavo hore) a late responderov (vľavo dole).](https://pl-master.mdcdn.cz/media/image/7f31d021cdbfe98f85f4ac08f5730eed.png?version=1537794855)
FMD 60 v zdravej populácii dosahuje 7–10 %, hodnoty peak FMD sú signifikantne vyššie. Obe veličiny nepriamo korelujú s vekom jedinca a bazálnym priemerom brachiálnej artérie [14, 15, 16]. Endotelovú dysfunkciu sprevádza insuficientná EDD. Relatívne rozšírenie cievy v 60. sekunde po hyperémii nepresahuje 5 % [17]. Fyziologické ani patologické hodnoty peak FMD doposiaľ neboli publikované.
Hodnoty FMD brachiálnej artérie priamo korelujú s odpoveďou koronárnych artérií na vazodilatačný stimul (acetylcholín, bradykinín) a tiež s rozsahom angiograficky potvrdenej koronárnej aterosklerózy. FMD sa preto považuje za systémový marker funkcie cievneho endotelu [18, 19].
Sublingválnou aplikáciou glyceryltrinitrátu (0,2–0,4 mg) s odstupom minimálne 10 minút po FMD je možné sledovať funkciu vaskulárneho hladkého svalstva. Vo fyziologických podmienkach odpovedá brachiálna artéria adekvátnou vazodilatáciou nezávislou od funkčného stavu endotelu s maximom po 3–5 minútach od podania nitrátov, ktoré v tejto indikácii účinkujú ako exogénny donor NO (vazodilatácia nezávislá od endotelu) [11, 13]. Porucha vazodilatácie nezávislej od endotelu sprevádza rozvinutú aterosklerózu, jej vyšetrenie preto nemá v pediatrii väčší význam [17].
3. Indikácie vyšetrenia FMD
Vo vzťahu k ateroskleróze sa endotelová dysfunkcia jednoznačne potvrdila v skupine dospelých i detských pacientov s esenciálnou hypertenziou, diabetom, nadváhou a obezitou, ďalej u fajčiarov, pacientov s (familiárnou) hypercholesterolémiou a hyperhomocysteinémiou [20, 21, 22, 23]. Endotelová dysfunkcia sprevádza i rozvinuté klinické prejavy a komplikácie aterosklerózy (ischemická choroba srdca, akútne koronárne syndrómy, náhla cievna mozgová príhoda, stenózy periférnych tepien) [24, 25].
Hlavnou indikáciou vyšetrenia FMD v pediatrii je hodnotenie funkcie cievneho endotelu v skupinách detí a adolescentov nesúcich bremeno rizikových faktorov aterosklerózy a tiež hodnotenie efektivity liečby zameranej na elimináciu ED. K indikáciám vyšetrenia FMD u dospelých patrí: posúdenie rizika kardiovaskulárnych príhod u pacientov s rozvinutou aterosklerózou, stratifikácia rizika akútnych koronárnych príhod v bezprostrednom pooperačnom období u pacientov po vaskulárnom chirurgickom výkone, hodnotenie efektivity liečby zameranej na elimináciu endotelovej dysfunkcie v rizikových skupinách populácie a vyšetrenie pacientov s anamnézou vazo-vagálnej synkopy, u ktorých je hodnota FMD zvýšená kvôli paradoxnej periférnej vazodilatácii mediovanej acetylcholínom [11].
4. Fyziologická variabilita FMD
Zmeny EDD sú opísané nielen v prípadoch pôsobenia hlavných rizikových faktorov aterosklerózy, ale aj pod vplyvom niektorých endogénnych, exogénnych, familiárnych a environmentálnych faktorov (fyziologická variabilita FMD). K najdôležitejším premenným patria: vek, pohlavie, hormonálny status, stres, vzťah k dennej dobe a príjmu potravy, bazálny priemer brachiálnej artérie, metodika vyšetrenia a osoba vyšetrujúceho [11, 17].
EDD klesá so zvyšujúcim sa vekom jedinca, pravdepodobne v súvislosti so zvýšeným oxidačným stresom sprevádzajúcim starnutie, a to skôr u mužov, ako u žien, u ktorých sa kvôli protektívnemu účinku estrogénov pokles FMD zjavuje až v období menopauzy [26, 27].
Hormonálna substitučná liečba na báze estrogénov redukuje s vekom nastupujúci pokles EDD, a to i v prítomnosti rizikových faktorov aterosklerózy [28, 29, 30]. Kombinovaná estrogénovo-progesterónová hormonálna substitučná liečba môže mať na EDD menej priaznivý vplyv kvôli potenciálne negatívnemu účinku progesterónu ma funkciu endotelu [31].
V premenopauzálnom období sa pozorujú zmeny FMD u zdravých žien v súvislosti s kolísaním koncentrácie estrogénov a progesterónu v jednotlivých fázach menštruačného cyklu (graf 2) [32].
Graph 2. Zmeny FMD v jednotlivých fázach menštruačného cyklu v skupine zdravých premenopauzálnych žien [32]. Pokles FMD je najvýraznejší medzi neskorou folikulárnou (LF) a včasnou luteálnou (EL) fázou cyklu (p <0,05), čo svedčí o negatívnom vplyve progesterónu na cievnu reaktivitu. ![Zmeny FMD v jednotlivých fázach menštruačného cyklu v skupine zdravých premenopauzálnych žien [32].
Pokles FMD je najvýraznejší medzi neskorou folikulárnou (LF) a včasnou luteálnou (EL) fázou cyklu (p <0,05), čo svedčí o negatívnom vplyve progesterónu na cievnu reaktivitu.](https://pl-master.mdcdn.cz/media/image/82ca145fcb717d0f572e9557bfab4fe7.png?version=1537794948)
Užívanie moderných kombinovaných perorálnych kontraceptív 3. generácie v tejto vekovej skupine žien endotelovú funkciu nijako neovplyvňuje [33].
Ďalším z faktorov negatívne ovplyvňujúcich funkciu cievneho endotelu a rozvoj aterosklerózy je stres. Mentálny stres indukuje krátko trvajúcu endotelovú dysfunkciu cestou aktivácie sympatického nervového systému, možný je však i priamy patogenetický vplyv niektorých endotelových vazokonstriktorov (ET-1) a zvýšeného oxidačného stresu [34, 35]. Opakovaný stres môže viesť k akcelerácii aterogenézy [34].
Vo vzťahu k meraniu FMD má význam i diurnálna variácia EDD. Ranné oslabenie EDD pravdepodobne súvisí s vyšším výskytom akútnych ischemických kardiovaskulárnych príhod medzi 6. a 11. hodinou ráno (infarkt myokardu, iktus) [35, 36]. Poludňajšie a večerné hodnoty FMD sú v porovnaní s rannými signifikantne vyššie (graf 3). Vazodilatácia nezávislá od endotelu sa s dennou dobou nemení [35].
Graph 3. Ranný pokles FMD pozorovaný v kohorte zdravých dospelých mužov [35]. ![Ranný pokles FMD pozorovaný v kohorte zdravých dospelých mužov [35].](https://pl-master.mdcdn.cz/media/image/0c0b504c93a440bf47578a5913adb6c2.png?version=1537792250)
Diurnálna variácia FMD bola okrem zdravých dospelých dokázaná i v skupine aktívnych fajčiarov a pacientov s diabetes mellitus [37, 38]. Jej patogenetickým podkladom je pravdepodobne zvýšená aktivácia sympatického nervového systému a zvýšená senzitivita vazokonstrikčných α-adrenergných receptorov v ranných hodinách [39].
Hodnoty EDD v zdravej populácii ďalej nepriamo korelujú s príjmom jedla s vysokým obsahom sacharidov a triacylglycerolov. Postprandiálna hyperglykémia a hyperlipidémia zvyšujú oxidačný stres a pravdepodobne i produkciu neenzymaticky glykovaných proteínov a plazmatickú koncentráciu aterogénnych lipoproteínov, čo rezultuje do prechodnej poruchy EDD (rádovo v hodinách, v závislosti od typu jedla) [40, 41, 42, 43]. Endotel-independentná vazodilatácia u zdravých jedincov nie je ovplyvnená príjmom potravy [41].
Postprandiálny pokles EDD je v porovnaní so zdravou populáciou prognosticky významnejší v skupine pacientov s porušenou glukózovou toleranciou alebo s diabetes mellitus a u jedincov s obezitou a metabolickým syndrómom, kde sa vo významnej miere podieľa na iniciácii a progresii ED do rozvinutej aterosklerózy [41 ,43, 44].
Ďalšími faktormi ovplyvňujúcimi výsledok FMD sú technické askpekty vyšetrenia, predovšetkým umiestnenie manžety tonometra, tlak použitý na jej insufláciu, čas trvania oklúzie a spôsob a miesto merania [45].
Po adjustovaní na ostatné technické aspekty merania a rizikové faktory (ischemická choroba srdca, diabetes mellitus) sa vo vzťahu k variabilite priemerných hodnôt FMD ako najdôležitejšie premenné javia: umiestnenie manžety tonometra (rameno verzus predlaktie) a trvanie oklúzie (<4 minúty verzus >4,5 minúty).
Nižšie priemerné hodnoty FMD brachiálnej artérie sa pozorujú pri umiestnení manžety tonometra na predlaktí a pri oklúzii trvajúcej < ako 4 minúty [45]. Spôsob merania (wall track verzus B-mode), miesto merania (kubitálna fossa verzus distálna časť ramena) ani oklúzny tlak hodnoty FMD brachiálnej artérie výraznejšie neovplyvňujú [45].
Vo vzťahu k vyšetrovanému a vyšetrujúcemu sa najvyššia variabilita bazálneho a maximálneho priemeru brachiálnej artérie v skupine zdravých dospelých pozoruje v rámci opakovaných meraní u toho istého jednotlivca (within-subject variability) [46]. Odchýlky nameraných priemerov artérií vo vzťahu k vyšetrujúcemu alebo viacerým vyšetrujúcim v rámci jednotlivých alebo opakovaných meraní (intra/inter-observer variability a intra/intersession variability) sú menej výrazné.
Napriek fyziologickej a technickej variabilite však vyšetrenie FMD zostáva najvhodnejším skríningovým nástrojom na posúdenie funkcie cievneho endotelu v podmienkach každodennej klinickej praxe [11].
Záver
Pre svoju jednoduchosť, presnosť, dobrú reprodukovateľnosť a možnosť opakovania sa vyšetrenie FMD javí ako vhodný skríningový nástroj na detekciu včasných aterosklerotických cievnych zmien u rizikových, doposiaľ asymptomatických mladých pacientov nesúcich bremeno hlavných rizikových faktorov aterosklerózy [5, 6, 7, 11, 17].
Rozšírenie FMD v pediatrii by tak v budúcnosti mohlo viesť k efektívnejšej primárnej prevencii kardiovaskulárnych chorôb už v detskom a mladom dospelom veku a tým k zníženiu celkovej kardiovaskulárnej morbidity a mortality dospelej populácie [5, 6, 7].
Práca bola podporená grantom MZ SR č. 2005/1-DFNKE-0.
Došlo: 10. 2. 2008
Přijato: 6. 6. 2008
MUDr. Martin Mráz, Ph.D.
I. Klinika detí a dorastu LF UPJŠ a DFN
Tr. SNP 1
040 11 Košice
Slovenská republika
e-mail: maciak23@hotmail.com
Sources
1. Endemann DH, Schiffrin EL. Endothelial dysfunction. J. Am. Soc. Nephrol. 2004;15 : 1983–1992.
2. Verma S, Anderson TJ. Fundamentals of endothelial function for the clinical cardiologist. Circulation 2002;105 : 546–552.
3. Bultas J, Karetová D. Hypertenze – význam endoteliálních faktorů. In Hypertension Prague 2002. Praha: Praha Publishing, 2002 : 1–95.
4. Taddei S, Ghiadoni L, Virdis A, Versari D, Salvetti A. Clinical significance of the assessment of endothelial function. Review. Ital. Heart J. Suppl. 2004;5(5): 357–365.
5. Celermajer DS, Sorensen KE, Gooch VM, et al. Non-invasive detection of endothelial dysfunction in children and adults at risk of atherosclerosis. Lancet 1992;340 : 1111–1115.
6. Mráz M. Ultrasound detection of endothelial dysfunction: the significance of flow mediated dilatation. Slov. Pediatr. 2004;4 : 201–204.
7. Mráz M, Spurný P, Podracká Ľ. Neinvazívna diagnostika včasných štádií aterosklerózy. Ateroskleróza 2004;8(2): 42–44.
8. Mráz M, Spurný P, Pytliak M, Podracká Ľ. Endotelová dysfunkcia. Čes.-slov. Pediat. 2004;59(6): 311–315.
9. Halcox JP, Deanfield JE. Endothelial cell function testing: how does the method help us in evaluating vascular status? Review. Acta Paediatr. Suppl. 2004;93(446): 48–54.
10. Halcox JP, Schenke WH, Zalos G, et al. Prognostic value of coronary vascular endothelial dysfunction. Circulation 2002;106 : 653–658.
11. Moens AL, Goovaerts I, Claeys MJ, Vrints CJ. Flow-mediated vasodilation: a diagnostic instrument, or an experimental tool? Review. Chest 2005;127(6): 2254–2263.
12. Miura H, Wachtel RE, Liu Y, et al. Flow-induced dilation of human coronary arterioles: important role of Ca(2+)-activated K(+) channels. Circulation 2001;103(15): 1992–1998.
13. Jarvisalo MJ, Ronnemaa T, Volanen I, et al. Brachial artery dilatation responses in healthy children and adolescents. Am. J. Physiol. Heart Circ. Physiol. 2002;282(1): H87–92.
14. Sorensen KE, Celermajer DS, Spiegelhalter DJ, et al. Non-invasive measurement of human endothelium dependent arterial responses: accuracy and reproducibility. Br. Heart J. 1995;74(3): 247–253.
15. Ferrari AU, Radaelli A, Centola M. Invited review: aging and the cardiovascular system. Review. J. Appl. Physiol. 2003;95(6): 2591–2597.
16. Silber HA, Ouyang P, Bluemke DA, et al. Why is flow-mediated dilation dependent on arterial size? Assessment of the shear stimulus using phase-contrast magnetic resonance imaging. Am. J. Physiol. Heart Circ. Physiol. 2005;288(2): H822–828.
17. Kelm M. Flow-mediated dilatation in human circulation: diagnostic and therapeutic aspects. Review. Am. J. Physiol. Heart Circ. Physiol. 2002;282(1): H1–5.
18. Tandon S, Bhargava K, Gusta H, et al. Non-invasive assessment of endothelial function by brachial artery flow mediated vasodilatation and its association with coronary artery disease: an Indian perspective. J. Indian Med. Assoc. 2004;102(5): 243–246, 251–252.
19. Kaku B, Mizuno S, Ohsato K, et al. The correlation between coronary stenosis index and flow-mediated dilation of the brachial artery. Jpn. Circ. J. 1998;62(6): 425–430.
20. Woo KS, Chook P, Chan WB, et al. Type 1 diabetes and arterial dysfunction in asymptomatic Chinese adults. Diabetes Care 2001;24(1): 173.
21. Woo KS, Chook P, Yu CW, et al. Overweight in children is associated with arterial endothelial dysfunction and intima-media thickening. Int. J. Obes. Relat. Metab. Disord. 2004;28(7): 852–857.
22. Woo KS, Sanderson JE, Sun YY, et al. Hyperhomocyst(e)inemia is a risk factor for arterial endothelial dysfunction in humans. Circulation 2000;101(12): E116.
23. Puranik R, Celermajer DS. Smoking and endothelial function. Review. Prog. Cardiovasc. Dis. 2003;45(6): 443–458.
24. Cosentino F, Volpe M. Hypertension, stroke, and endothelium. Review. Curr. Hypertens. Rep. 2005;7(1): 68–71.
25. Thanyasiri P, Celermajer DS, Adams MR. Endothelial dysfunction occurs in peripheral circulation patients with acute and stable coronary artery disease. Am. J. Physiol. Heart Circ. Physiol. 2005;289(2): H513–517.
26. Vanhoutte PM. Ageing and endothelial dysfunction. Eur. Heart J. 2002;4(Suppl A): A8–A17.
27. Herrington DM, Fan L, Drum M, et al. Brachial flow-mediated vasodilator responses in population-based research: methods, reproducibility and effects of age, gender and baseline diameter. J. Cardiovasc. Risk. 2001;8(5): 319–328.
28. Sanada M, Higashi Y, Nakagawa K, et al. Hormone replacement effects on endothelial function measured in the forearm resistance artery in normocholesterolemic and hypercholesterolemic postmenopausal women. J. Clin. Endocrinol. Metab. 2002;87(10): 4634–4641.
29. Sitges M, Heras M, Roig E, et al. Acute and mid-term combined hormone replacement therapy improves endothelial function in post-menopausal women with angina and angiographically normal coronary arteries. Eur. Heart J. 2001;22(22): 2116–2124.
30. Jokela H, Dastidar P, Rontu R, et al. Effects of long-term estrogen replacement therapy versus combined hormone replacement therapy on nitric oxide-dependent vasomotor function. J. Clin. Endocrinol. Metab. 2003;88(9): 4348–4354.
31. Sorensen KE, Dorup I, Hermann AP, Mosekilde L. Combined hormone replacement therapy does not protect women against the age-related decline in endothelium-dependent vasomotor function. Circulation 1998;97 : 1234–1238.
32. Williams MR, Westerman RA, Kingwell BA, et al. Variations in endothelial function and arterial compliance during the menstrual cycle. J. Clin. Endocrinol. Metab. 2001;86(11): 5389–5395.
33. VirdisA, Pinto S, Versari D, et al. Effect of oral contraceptives on endothelial function in the peripheral microcirculation of healthy women. J. Hypertens. 2003;21(12): 2275–2280.
34. Ghiadoni L, Donald A., E., Cropley, M., et al. Mental stress induced transient endothelial dysfunction in humans. Circulation 2000;102 : 2473–2478.
35. Hijmering ML, Stroes ES, Olijhoek J, et al. Sympathetic activation markedly reduces endothelium-dependent, flow-mediated vasodilation. J. Am. Coll. Cardiol. 2002;39(4): 683–688.
36. Otto ME, Svatikova A, Barretto RB, et al. Early morning attenuation of endothelial function in healthy humans. Circulation 2004;109(21): 2507–2510.
37. Motoyama T, Kawano H, Kugiyama K, et al. Endothelium-dependent vasodilation in the brachial artery is impaired in smokers: effect of vitamin C. Am. J. Physiol. 1997;273: H1644–H1650.
38. Kawano H, Motoyama T, Hirashima O, et al. Hyperglycemia rapidly suppresses flow-mediated endothelium-dependent vasodilation of brachial artery. J. Am. Coll. Cardiol. 1999;34 : 146–154.
39. Panza JA, Epstein SE, Quyyumi A. Circadian variation in vascular tone and its relation to alpha-sympathetic vasoconstrictor activity. N. Engl. J. Med. 1991;325 : 986–990.
40. Tsai WC, Li YH, Lin CC, et al. Effects of oxidative stress on endothelial function after a high-fat meal. Clin. Sci. (Lond) 2004;106(3): 315–319.
41. Lee IK, Kim HS, Bae JH. Endothelial dysfunction: its relationship with acute hyperglycaemia and hyperlipidemia. Int. J. Clin. Pract. 2002;Suppl(129): 59–64.
42. Sies H, Stahl W, Sevanian A. Nutritional, dietary and postprandial oxidative stress. Review. J. Nutr. 2005;135(5):969–972.
43. Rebolledo OR, Actis Dato SM. Postprandial hyperglycemia and hyperlipidemia-generated glycoxidative stress: its contribution to the pathogenesis of diabetes complications. Review. Eur. Rev. Med. Pharmacol. Sci. 2005;9(4): 191–208.
44. Dickinson S, Brand-Miller J. Glycemic index, postprandial glycemia and cardiovascular disease. Review. Curr. Opin. Lipidol. 2005;16(1): 69–75.
45. Bots ML, Westerink J, Rabelink TJ, de Koning EJ. Assessment of flow-mediated vasodilatation (FMD) of the brachial artery: effects of technical aspects of the FMD measurement on the FMD response. Review. Eur. Heart J. 2005;26(4): 363–368. Epub 2004 Dec 1.
46. De Roos NM, Bots ML, Schouten EG, Katan MB. Within-subject variability of flow-mediated vasodilation of the brachial artery in healthy men and women: implications for experimental studies. Ultrasound Med. Biol. 2003;29(3): 401–406.
Labels
Neonatology Paediatrics General practitioner for children and adolescents
Article was published inCzech-Slovak Pediatrics

2009 Issue 2-
All articles in this issue
- Refluxní striktury jícnu u dětí – léčba a výsledky
- Mentální anorexie nebo nádor mozku?
- Očkování proti tuberkulóze
- Geneticky podmíněné formy nefrotického syndromu u dětí
- Flow-mediated dilation (FMD) – ultrazvukové hodnotenie funkcie cievneho endotelu v rizikových skupinách populácie
- Monogenní hypertenze
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Očkování proti tuberkulóze
- Geneticky podmíněné formy nefrotického syndromu u dětí
- Refluxní striktury jícnu u dětí – léčba a výsledky
- Monogenní hypertenze
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

