-
Medical journals
- Career
Collodion baby a jeho další vývoj
Authors: B. Pinková 1; L. Fajkusová 2; R. Borská 2; H. Bučková 1
Authors‘ workplace: Dětské kožní oddělení Pediatrické kliniky, LF MU a FN Brno, vedoucí pracoviště MUDr. Blanka Pinková 1; Centrum molekulární biologie a genové terapie IHOK FN Brno a LF MU v Brně, vedoucí pracoviště prof. RNDr. Šárka Pospíšilová, Ph. D. 2
Published in: Čes-slov Derm, 95, 2020, No. 5, p. 159-165
Category: Reviews (Continuing Medical Education)
Overview
Collodion baby je specifickým fenotypem genodermatózy, při níž se novorozenec rodí s pergamenovou membránou na kůži. Klinické projevy jednotlivých typů ichtyóz, které se z collodion baby vyvíjejí, se v průběhu věku pacienta mění. V současné době je diagnostika této genodermatózy postavena na molekulární analýze, která umožňuje i komplexní genetické poradenství a genetickou prevenci. Pacienti by měli být dispenzarizováni ve specializovaných centrech, kde je dostupné laboratorní zázemí, možná spolupráce neonatologa, dětského dermatologa a dalších specialistů.
Klíčová slova:
collodion baby – ektropia – eklabia – diagnostika – DNA molekulární analýza – terapie
ÚVOD
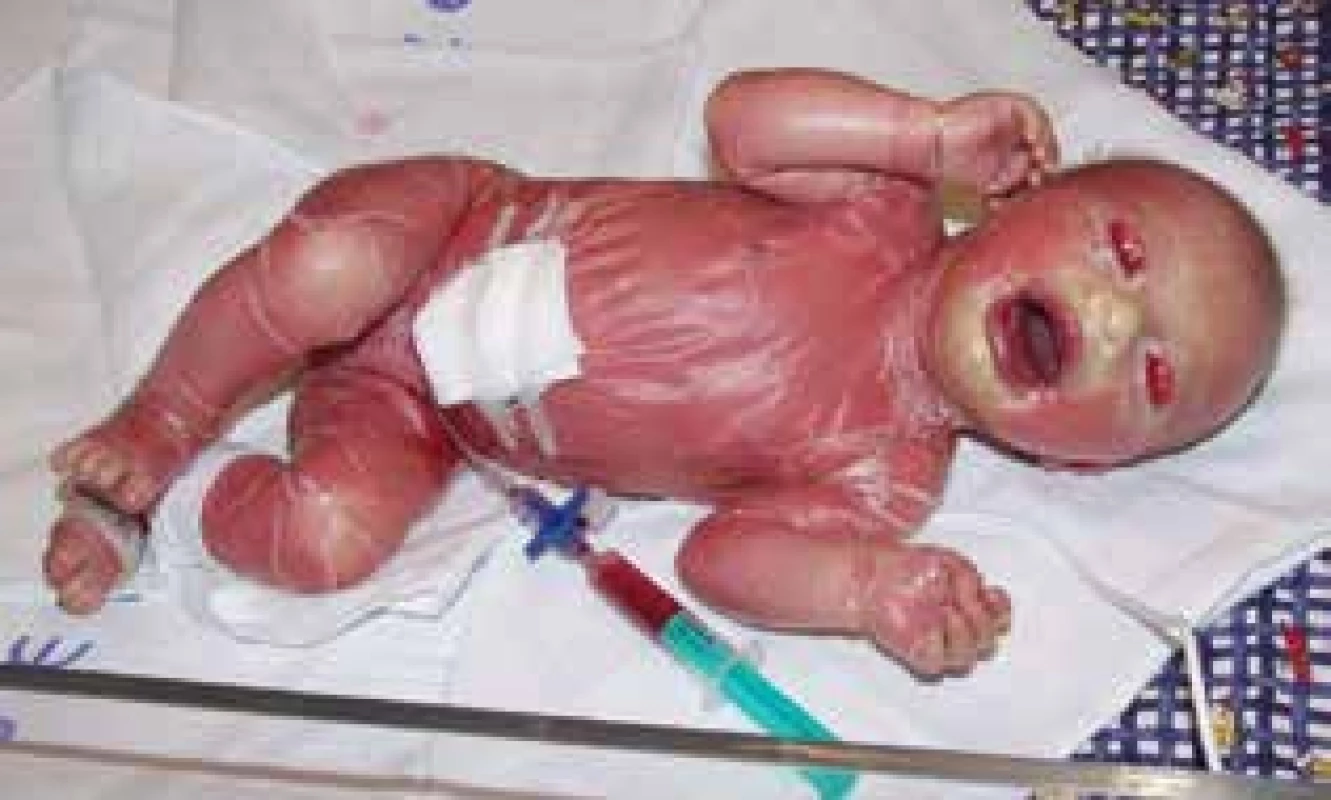
Termín collodion baby (CB) byl poprvé popsán v roce 1841 Seligmanem jako fenotyp novorozence s pergamenovou membránou, která pokrývá celý kožní povrch. Incidence CB je asi 1 dítě na 50 000–100 000 porodů.
Fenotyp CB je velmi pestrý. Dříve bylo CB spojováno pouze s autozomálně recesivní kongenitální ichtyózou (ARCI – autosomal recessive congenital ichthyosis). Novorozenci i s jinými typy kongenitálních ichtyóz (tab. 1), mají sytě červenou, lesklou, tuhou kůži připomínající pergamen, tzv. koloidní membránu. Vzácně se může objevit lokalizovaná membrána jen na určité části těla [6, 12].
Table 1. Základní typy ichtyóz s jejich hlavními znaky 
(upraveno podle Pinková et al., 2016) Tuhá, lesklá kůže může zdeformovat obličej i končetiny. CB se projeví ektropii, eklabii, pseudokontrakturami, absencí obočí, řídkými vlásky nebo hypoplazií nosní a ušní chrupavky.
Vzácně bývá popisována i ischémie končetin jako následek mechanického stlačení končetin tuhou membránou [8, 16] (obr. 1). Membrána zcela vynechává oblast pupku a sliznic, končí přesně na hranici kůže a sliznic. Vlasy obvykle penetrují přes koloidní membránu a jen výjimečně jsou touto membránou kryty. Nehty jsou bez postižení, nejsou membránou kryty. Membrána se obvykle během prvních čtyř týdnů odloučí, ale v některých případech může přetrvávat až do tří měsíců věku dítěte.
Děti s CB se většinou rodí předčasně nebo s nízkou porodní hmotností (2 500–3 000 g).
KLINICKÉ TYPY CB
Fenotyp CB je spojen s různými mutacemi na molekulární úrovni, které se váží převážně ke kongenitálním ichtyózám. Klinické projevy u novorozence jsou pestré, závažnost projevů je klasifikovaná stupnicí 1–8 (tab. 2).
Table 2. Skóre závažnosti collodion baby 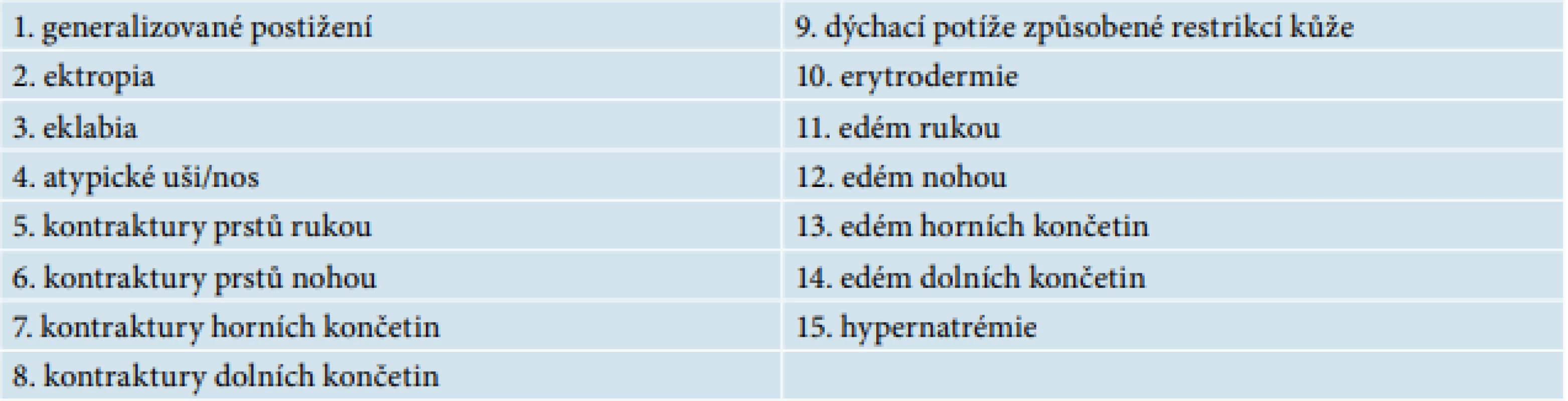
(upraveno podle Gustavo, et al., 2014) CB nejčastěji přechází do obrazu ARCI, ale vyskytuje se i u jiných typů ichtyóz (viz tabulka 1). Vzácněji mohou být projevy CB spojeny s obrazem syndromových ichtyóz (Nethertonův syndrom, Sjögrenův-Larssonův syndrom) – tabulka 3.
Table 3. Diferenciální diagnostika CB 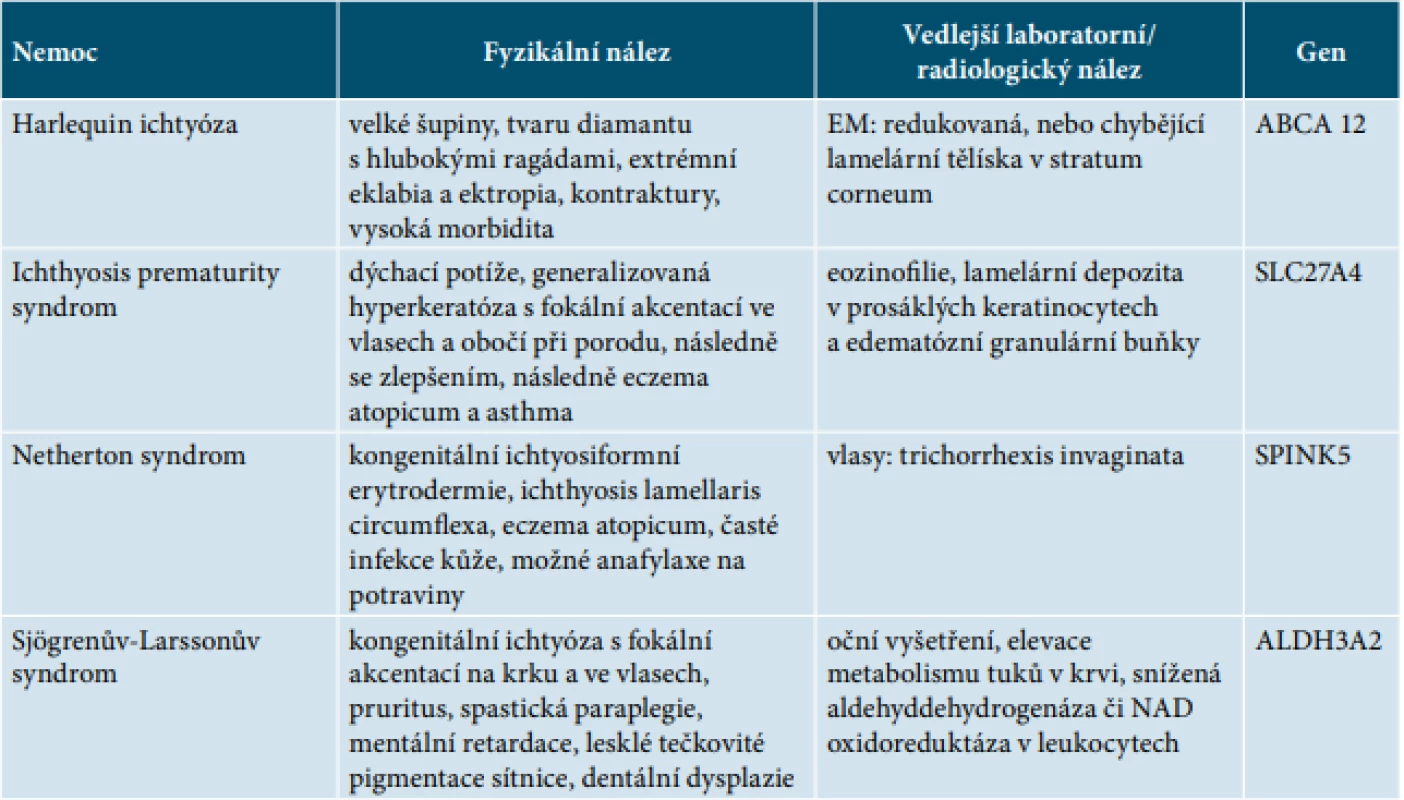
(upraveno podle Prado et al., 2012) Ačkoliv fenotyp CB je velmi dobře rozpoznán, není přímý vztah mezi závažností klinických příznaků a jeho následným vývojem [1, 12, 13, 17].
Mutace v genu TGM 1 (transglutamináza 1), ALOXE 3 (arachidonát lipoxygenáza 3) a ALOX 12B (arachidonát lipoxygenáza 12B) jsou asociovány s generalizovanými projevy kongenitální ichtyózy. Avšak jsou známy i případy, kdy se následně vyvinuly u těchto mutací pouze limitované formy, jako je např. bathing suit ichtyosis (BSI). Jedná se o relativně vzácný typ ichtyózy, kódovaný missense mutací pro TGM 1. Bylo zjištěno, že aktivita tohoto enzymu, důležitého v tvorbě kornifikované obálky, výrazně klesá při teplotách vyšších než 33 °C. Kožní projevy jsou proto nejvíce v plavkové oblasti, kde je teplota těla vyšší. Kožní projevy progredují v horkém letním počasí [4].
Asi u 10 % případů se fenotyp CB spontánně zlepší, nebo zcela vymizí. Tento typ CB byl popsán jako self healing collodion baby (SHCB) nebo jako lamelární exfoliace novorozence.
U SHCB se jedná ve 40 % o mutaci v genu TGM 1 [9], která spočívá v záměně aminokyselin argininu a valinu. Tyto záměny prenatálně vedou ke snížení aktivity TGM 1 na 33 % [8]. Po narození se tato aktivita normalizuje, a tím dochází k odhojení kožních projevů.
SHCB má dvě formy, generalizovanou a akrální. Projevy u generalizovaného SHCB bývají velmi mírné, převážně na trupu a jsou podobné projevům u ichthyosis vulgaris.
U akrálního SHCB koloidní membrána pokrývá kůži rukou k zápěstí a na nohou ke kotníkům, vynechány jsou dlaně a plosky [2].
Termín self improving collodion ichthyosis (SICI) se používá pro typ ichtyózy, u které koloidní membrána přechází ve velmi mírný typ onemocnění. SICI se váže k mutaci v genu ALOX 12B a ALOXE 3 [13].
DIFERENCIÁLNÍ DIAGNOSTIKA CB
CB je nutno odlišit od ichthyosis prematurity syndromu, Nethertonova syndromu či Harlequin ichthyosis (tab. 3).
Ichthyosis prematurity syndrom (IPS) je charakterizován zarudlou, prosáklou kůží pokrytou mastnými, tlustými šupinami připomínajícími vernix caseosa. IPS je častý u nedonošených novorozenců, je asociován s poporodní asfyxií. Nález na kůži přechází do mírné formy ichtyózy, provázen výrazným pruritem a eozinofilií. IPS je způsoben mutací pro gen SLC27A4 (solute carrier family 27 member 4), který vede ke sníženému vstřebávání mastných kyselin s dlouhým řetězcem s následnou poruchou kožní bariéry [14].
Netherton syndrom (NS) je popisován jako vzácná forma fenotypu CB (viz tab. 3).
Harlequin ichtyóza je nejzávažnější typ collodion baby. Harlequin ichtyóza (HI) je způsobena mutací genu ABCA12 (ATP binding cassette transporter). Příznaky jsou odlišné od klasického fenotypu CB (viz tab. 2, obr. 2) [11]. Novorozenec má extrémně silné stratum corneum, tuhý obal na končetinách, hrudníku a břichu, který praská. Časté jsou kontraktury končetin. Kontraktury lze v některých případech rozpoznat intrauterinně na sonografu.
Image 2. Novorozenec s harlequin ichtyózou 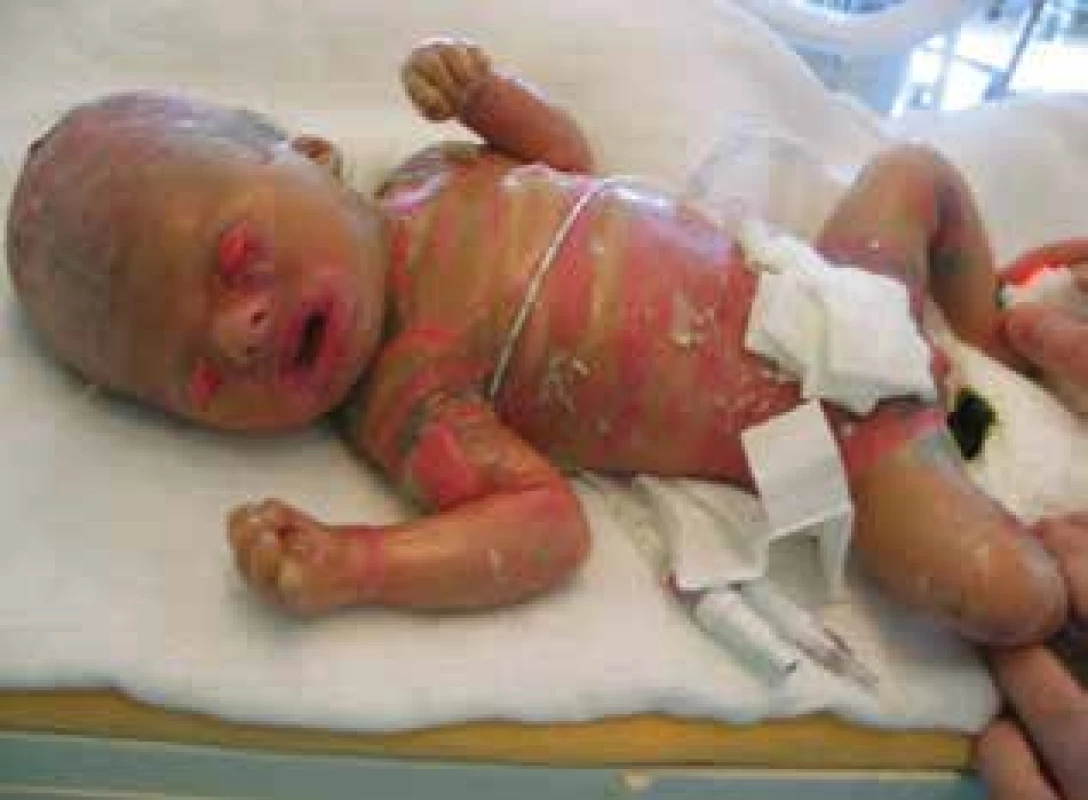
PÉČE O NOVOROZENCE S PROJEVY COLLODION BABY
Novorozenec s CB je ihned přeložen na nejbližší novorozeneckou jednotku intenzivní péče, kde je umístěn v inkubátoru. Ideální vlhkost v inkubátoru by v prvních dnech měla být okolo 70–80 %, poté podle stavu kůže stupeň vlhkosti snižujeme každé 3–4 dny na cca 40–60 % až do normálních hodnot [6] (tab. 4).
Table 4. Potenciální komplikace u collodion baby 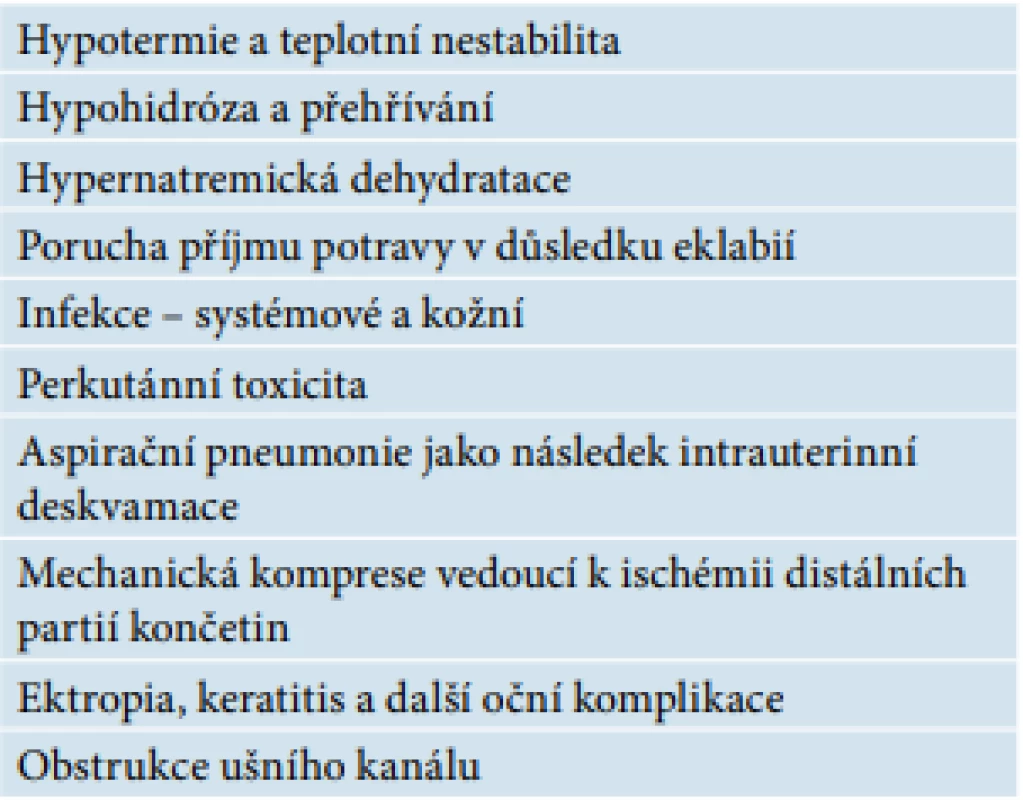
Délku pobytu v inkubátoru nelze přesně určit, je dána klinickým stavem novorozence, jeho hmotnostními přírůstky. Vhodné je stav konzultovat s centrem pro vzácná kožní onemocnění.
Při stupni CB 4 a více doporučujeme přeložit novorozence na specializované pracoviště, kde s péčí o kůži u CB mají zkušenost.
Vysoké riziko představuje narušená epidermální bariéra, kterou lze srovnat s kožní bariérou u velmi předčasně narozeného dítěte. Typický je zvýšený TEWL (transepidermal water loss), v některých případech až 7krát vyšší než u donošeného novorozence [3, 7]. Byuse et al. zjistili, že iniciálně velmi vysoký TEWL u CB se postupně s odlučováním membrány zlepšuje.
Umístění novorozence do inkubátoru brzy po porodu zabraňuje nebo snižuje hypernatremickou dehydrataci a hyponatrémii jako důsledek nadměrného TEWL. Výrazná ztráta vody kůží je asociována se ztrátou tepla, poruchou termoregulace a hypernatremickou dehydratací. CB je často asociováno s hypohidrózou [16].
Narušená kožní bariéra zvyšuje pravděpodobnost bakteriální i kvasinkové infekce. Častým patogenem je Candida albicans, které prospívá vlhké prostředí v inkubátoru. Pobyt novorozence v inkubátoru se proto limituje na co nejkratší dobu tak, aby se zabránilo infekčním komplikacím. Jedná se zejména o kvasinkové infekce, které léčíme lokálními preparáty, výjimečně systémově. Závažnější infekční komplikací může být pneumonie způsobená aspirací šupin z plodové vody. [16].
Mortalita dětí s CB má snižující se tendenci vzhledem ke stále se zlepšující novorozenecké péči. Mortalita se postupně snižuje od roku 1966 – 50%, na 11% v roce 1986 až na současných 5 % [17].
Možné komplikace shrnuje tabulka 5.
Table 5. Praktická doporučení v péči o novorozence s CB 
Monitorování laboratorních hodnot se provádí à 2–3 dny, v případě potřeby denně. Nutné je také pravidelné mikrobiologické vyšetření kůže. V případě pozitivního bakteriologického nálezu novorozence přeléčíme antibiotiky. Dezinfekční koupele v hypermanganu (KMnO4), či obklady (Actimaris Sensitive, Cyteal, ředění 1 : 10) se volí vždy s ohledem na porušenou epidermální bariéru. Profylakticky antibiotika nedáváme.
Výživa u novorozenců s CB pro narušenou bariéru a výše uvedené ztráty vody, tepla a iontů kladou zvýšené metabolické nároky na příjem potravin. V případě CB – stupeň 10 a více s eklabií, které brání sání (viz tab. 2), se doporučuje, zvláště v prvních dnech po porodu, výživa nazogastrickou sondou [6].
Praktická doporučení shrnuje tabulka 6.
Table 6. Nejčastěji užívaná externa 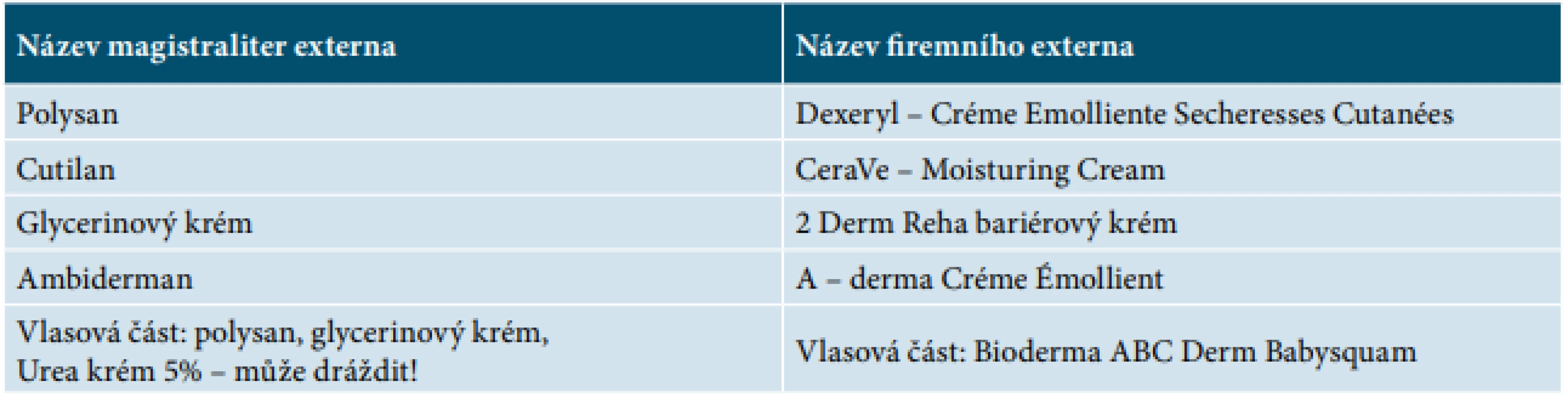
Lokální terapie
Podle našich zkušeností považujeme za vhodné hydrofilní základy, typu olej ve vodě.
Přehled nejčastějších používaných extern uvádí tabulka 7.
Nám se osvědčila aplikace emoliencií 3–4krát denně. Do ošetření kůže je vhodné co nejdříve zapojit rodiče, respektive maminku dítěte. Ta ošetřuje dítě již v inkubátoru. Novorozence ošetřujeme zásadně v rukavicích, za podmínek asepse.
Vzhledem k porušené bariéře je nutná velká opatrnost při volbě extern. V literatuře jsou popsány případy intoxikace 10% ureou a 5% kyselinou mléčnou, s elevací těchto metabolitů v krevních odběrech. 10% urea se smí používat až od 1 roku, a to pouze na omezené plochy dlaní a plosek [5]. Na našem pracovišti používáme 5% urea krém, pouze však na omezené plochy – vlásky, avšak ne v novorozeneckém věku, ve věku 1 měsíc a více.
Pacienta je možno koupat každé 2–3 dny, a to již při pobytu v inkubátoru. Rychlá koupel nevede k hypotermii a naopak zlepší deskvamaci koloidní membrány. Vhodné jsou olejové preparáty, eventuálně při nutnosti dezinfekce hypermangan draselný, či odvar z dubové kůry při výrazném erytému.
Oftalmologická a otorinolaryngologická péče
Pro další vývoj novorozence je velmi důležitá péče o zrak a zevní zvukovod. U novorozenců s výraznými ektropii je zásadní lubrikační terapie ať už mastmi, či umělými slzami jako prevence keratitid či konjunktivitid.
Zevní zvukovod je vhodný prokapávat parafinovým olejem, či Vaxol sprejem, lehce vytírat štětičkou namočenou v hydrofilním krému, vhodné je pravidelné čištění od šupin specialistou [6].
Management bolesti
K pravidelnému monitorování patří sledování známek bolesti u novorozence. Dítě může být neklidné, těžko utišitelné nebo se mění intenzita a tón jeho pláče. Literatura doporučuje ukládání novorozence do speciální postýlky, jedná se o vodní lůžko [16]. Užívají se pelíšky, kuličkové podložky ke zmírnění tvorby ragád. Podle stavu a závažnosti kožního postižení mohou být podána analgetika před koupelí, eventuálně před převazem kůže.
Systémová terapie
Obecně se systémová terapie retinoidy užívá minimálně, protože je naděje na spontánní zlepšení, nebo vyhojení.
Systémová terapie je indikována jen u závažnějších stavů, nebo v případech, kdy odlučování CB trvá více než tři týdny. Je indikována u ichthyosis hystrix či harlequin ichtyózy, zabrání rozvoji rozsáhlých ektropií, eklabií a kontraktur prstů končetin [18].
Dávka acitretinu je 0,5–0,75 mg/kg/den, isotretinoinu 2 mg/kg/den. Terapie by měla být co nejkratší, po dobu trvání závažného CB [19]. Podává se proto již krátce po porodu, s navyšováním dávky. Obvyklá délka trvání terapie je tak několik týdnů ve vyšší dávce, následující měsíce dávku postupně snižujeme. Podáváme acitretin ve formě HVLP vyráběných tablet, které rozdrtíme.
Dlouhodobé užívání retinoidů je také spojeno s předčasným uzávěrem epifyzárních štěrbin a předčasným ukončením růstu. Podle posledních literárních údajů jsou tyto známky pouze u pacientů, kteří celkovou terapii užívají více než 10 let. U novorozenců je délka terapie retinoidy omezena pouze na vymizení příznaků CB a dlouhodobá terapie zůstává vymezena pouze pro dospělé či adolescentní pacienty [18].
Samozřejmostí při celkové terapii je pravidelné monitorování jaterních a ledvinných funkcí, metabolismu tuků.
DNA molekulární analýza
Na našem pracovišti se DNA molekulární analýza provádí od roku 2012. Spolupracujeme s Centrem molekulární biologie a genové terapie Interní hematoonkologické kliniky FN Brno (CMBGT IHOK FN Brno).
Pro diagnostiku ichtyóz, respektive collodion baby je její role klíčová. Odběr provádíme již několik dní po porodu a odesíláme na toto pracoviště. Jedná se o odběr nesrážlivé krve do zkumavky s EDTA. Odběr lze provést na kterémkoliv pracovišti po celé České republice a CMBGT kontaktovat. Krev se na pracoviště zasílá formou poštovní zásilky. Žádanku na vyšetření indikuje lékař Oddělení lékařské genetiky.
Pokud to lze, je vhodné současně provést odběry u obou rodičů současně. Otec dítěte může být odebrán eventuálně později. Výsledky podle daných typů mutací mohou být známy již do několika týdnů.
Vyšetření nám na základě uvedené mutace umožňuje predikovat možný vývoj CB. Bohužel terapii tato predikce zatím neovlivňuje, základem, jak již bylo uvedeno výše, zůstává intenzivní lokální terapie.
ZÁVĚR
Collodion baby je klinickým stavem novorozence s pergamenovou membránou na kůži, který se může vyvinout v celou šíři fenotypů, primárně v nemoci s poruchou keratinizace.
Porušená epidermální bariéra představuje velké nároky na novorozeneckou péči, ale díky pokrokům v neonatologii se přežití novorozenců s CB výrazně zlepšilo.
DNA molekulární diagnostika dětí s projevy collodion baby umožnila predikovat vývoj onemocnění, komplexní genetické poradenství i genetickou prevenci, která zajistí rodičům narození dalšího zdravého dítěte.
Specializované centrum pro vzácná kožní onemocnění, člen ERN – Skin (European Reference Network for rare skin diseases) má mezioborový tým specialistů, který zajistí novorozenci komplexní péči a včasnou přesnou diagnostiku na molekulární úrovni.
Do redakce došlo dne 28. 5. 2020.
Adresa pro korespondenci:
MUDr. Blanka Pinková
Dětské kožní oddělení Pediatrické kliniky FN a LF MU Brno
Jihlavská 20
625 00 Brno
e-mail: pinkova.blanka@fnbrno.cz
Sources
1. AKCAKUS, M., GUNES, T., KURTOGLU, S., OZTURK, A. Collodion baby associated with asymmetric crying faces: a case report. Pediatric Dermotology, 2003, 20, p. 134–136.
2. BOURRAT, E., BLANCHET, C., DERBOI, C. Specific TGM1 mutation profiles in bathing suit and self-improving collodion ichthyoses: phenotypic and genotypic data from 9 patients with dynamic phenotypes of autosomal recessive congenital ichthyosis. Archives of Dermatology, 2012, 148, p. 1191–1195.
3. BUYSE, L., GRAVES, C., MARKS, R. Collodion baby dehydratation, the Langer of high transepidermal water loss. British Journal of Dermatology, 1993, 129, p. 86–88.
4. FERRARI, B., MARTINEY, P., LUNA, C., LARRALDE, M. Acral-self healing collodion baby: A case series. International Journal of Women´s Dermatology, 2016, 2, p. 140–142.
5. FLECKMAN, P., NEWELLM, B., BRANDON, D., ALBERT, C. Topical treatment of ichthyoses. Dermatologic Therapy, 2013, 26, p. 16–25.
6. GUSTAVO, A., GOMEZ, R., WEINSTEIN, M. Development of disease severity score for newborns with collodion membrane. Journal of American Academy of Dermatology, 2014, 70, p. 506–511.
7. LARRÉGUE, M., OTTAVY, N., BRESSIEUX, J. M. Bebe collodion: trente – deux novelles observation. Ann. Dermatology et Venereology, 1986, 113, p. 773–785.
8. MAZEREEUW-HAUTIER, J., AUFENVENNE, K., DERAISON, C., OJI, V. Acral-self healing collodion baby: report of a new clinical phenotype caused by a novel TGM1 mutation. British Journal of Dermatology, 2009, 161, p. 456–463.
9. NAIR, S., Rochit, G., GANDHI, S. A Sporadic Case of Ichthyosis Hystrix: Curth and Macklin Type. Indian Dermatology Online Journal, 2017, 8(2), p. 139–141.
10. PINKOVÁ, B., BUČKOVÁ, H., BORSKÁ, R, FAJKUSOVÁ, L. Hereditární ichtyózy, Čes-slov Derm, 2016, 91(1), p. 3–12.
11. PINKOVÁ, B., BORSKÁ, R, FAJKUSOVÁ, L., DOSTÁLKOVÁ, D. Gastroenteritida u pacientky s Harlequin ichtyózou. Pediatr. Praxi, 2019, 20(4), p. 248–250.
12. PRADO, R., ELLIS, L., GAMBLE, R. Collodion baby: an update, with focus on practical management. Journal of American Academy of Dermatology, 2012, 67, p. 1362–1374.
13. RAGUNATH, M., HENNIES, H., VOGE, M., TRAUPE, M. Collodion baby. Journal of Investigative Dermatology, 2003, 120, p. 224–228.
14. RENU, G., SIDHAR, S. Ichthyosis prematurity syndrome caused by a novel missense mutation in FATP4 gene-a case report from India. Clinical Case Reports, 2016, 4, p. 87–89.
15. SHAREEF, M. J., LAWLOR-KLEAN, P., LAMEAR, N. S. Collodion baby a case report. Perinatology, 2000, 20, p. 267–269.
16. TAIEB, A., LABREZE, C. Collodion baby: what´s new. Journal European Academy Dermatology Venereology, 2002, 16, p. 436–437.
17. VAN GYSEL, D., LIJNEN, R. L., MOEKTI, S. S., ORANJE, A. P. Collodion baby: a follow–up study of 17 cases. Journal European Academy Dermatology Venereology, 2002, 16, p. 472–475.
18. ZHANG, X., HE, Y., LOU, Q. Severe ichthyosis-related disorders in children: response to acitretin. Journal of Dermatology Treatment, 2007, 18, p. 118–122.
19. ZHANG, X., HE, Y., LOU, Q. Clinical investigation of acitretin in children with severe inherited keratinisation disorder in China. Journal of Dermatology Treatment, 2008, 19, p. 221–228.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2020 Issue 5-
All articles in this issue
- Collodion Baby and its Further Development
- The Use of Multiplex ImmunoCAP ISAC System for the Assesment of Sensibilization to Molecular Components Related to the Severity of Atopic Dermatitis
- Acrodermatitis Chronica Atrophicans with Fibrous Nodules. Case Report
- Solitary Scrotal Plaque. Minireview
- Ohlédnuti za workshopem ONYGENALES 2020: Pokroky v základním a klinickém výzkumu dermatofytů a dimorfních hub
- Czech-Slovak Dermatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Acrodermatitis Chronica Atrophicans with Fibrous Nodules. Case Report
- The Use of Multiplex ImmunoCAP ISAC System for the Assesment of Sensibilization to Molecular Components Related to the Severity of Atopic Dermatitis
- Collodion Baby and its Further Development
- Solitary Scrotal Plaque. Minireview
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career