-
Medical journals
- Career
Screening asymptomatické aterosklerózy karotid u diabetických pacientů a její vztah k indexu kotník-paže
Authors: Homza M. 1; Machaczka O. 2; Porzer M. 1,3; Kozák M. 4; Plášek J. 1,2; Šipula D. 1,2
Authors‘ workplace: Katedra interních oborů, LF OU, Ostrava 1; Ústav epidemiologie a veřejného zdraví, LF OU, Ostrava 2; Kardiovaskulární oddělení, FN Ostrava 3; Interní kardiologická klinika LF MU a FN Brno 4
Published in: Kardiol Rev Int Med 2019, 21(1): 24-28
Overview
Aterosklerotické postižení karotid je stále poměrně kontroverzní téma, především pokud se týká intervenční léčby, ale i doporučení k provedení diagnostického ultrazvukového vyšetření. V naší studii jsme u rizikové skupiny diabetických pacientů navštěvujících kardiologickou ambulanci prováděli vyšetření karotid duplexním ultrazvukem a výskyt jsme porovnávali s výskytem ischemické choroby dolních končetin (ICHDK) a indexem kotník-paže (ankle-brachial index – ABI) získaným s použitím nižší hodnoty systolického krevního tlaku na úrovni kotníku. Celkem 87,1 % pacientů mělo aterosklerotické postižení karotid, z toho 27,4 % stenózu karotid vyšší než 50 % a u 9,7 % pacientů byla detekována dokonce významná stenóza (přes 70 % lumen). U věkové skupiny pacientů nad 60 let byly tyto počty ještě vyšší. Detekovali jsme také vztah mezi ICHDK a významnou stenózou karotid, stejně jako mezi hodnotou ABI vypočtenou z nižšího z kotníkových tlaků a významnou stenózou karotid, kdy žádný z pacientů bez ICHDK a žádný pacient s normální hodnotou ABI neměl významnou stenózu karotid. Domníváme se tedy, že u diabetických pacientů navštěvujících kardiologické ambulance je vhodné vždy provést měření ABI dopplerometrickou metodou, které může sloužit jako screeningový nástroj nejen pro určování ICHDK, ale zároveň v případě abnormální hodnoty ABI k indikaci pro provedení duplexního vyšetření karotid.
Klíčová slova:
ateroskleróza – karotidy – index kotník-paže – ABI – ischemická choroba dolních končetin – duplexní sonografie
Úvod
Přítomnost aterosklerotického postižení v karotidách je spojena nejen s rizikem mozkové mrtvice, ale je i indikátorem kardiovaskulárních (KV) příhod [1,2]. U mozkové mrtvice souvisí s aterosklerotickým (AS) postižením karotid i přímé mechanizmy vzniku mozkové mrtvice – kromě ischemie vlivem kritické stenózy může ateroskleróza karotid způsobit mozkovou mrtvici i uvolněním části plátu a jeho embolizací do tepen mozku. Rizikovým faktorem tedy nemusí být zdaleka jen významná stenóza, ale i relativně malý aterosklerotický plát [3]. Současná doporučení na intervenční léčbu uvedená v guidelines pro management aterosklerotického onemocnění karotid a vertebrálních tepen [4], vycházející především z výsledků studií jako NASCET [5], ECST [6], ACAS [7], ACST [8], CREST [9] a dalších, jsou nicméně stále založeny v první řadě na hodnotách stenózy karotid.
Diabetes je vedle věku, hypertenze, BMI, dyslipidemie, kouření a jiných jedním z významných rizikových faktorů aterosklerózy [10]. I proto je diabetickým pacientům věnována zvýšená pozornost při screeningu ischemické choroby dolních končetin (ICHDK) [11– 13]. Pokud se však týká výše uvedených guidelines pro management pacientů s aterosklerotickým postižením karotid a vertebrálních tepen, zde takovéto doporučení neexistuje. V těchto guidelines [4] je navrhováno zvážit vyšetření karotid u pacientů s diagnostikovanou ICHDK nebo u pacientů, kteří mají alespoň dva z uvedených rizikových faktorů (hypertenze, hyperlipidemie, kouření, přímá rodinná anamnéza AS onemocnění manifestujícího se před 60. rokem věku či infarkt myokardu). Diabetes mezi těmito faktory nicméně uveden není, přestože byla souvislost mezi AS a diabetem mnohokrát prokázána.
Zásadním screeningovým nástrojem pro ICHDK je index kotník-paže (ankle-brachial index – ABI). Některé studie již prokázaly korelaci mezi ABI a postižením karotid [14– 16]. Žádná z nich se však nezaměřovala výhradně na diabetické pacienty a síla vztahu mezi ABI a postižením karotid u diabetiků tedy není známa.
V naší studii jsme se proto zaměřili na skupinu diabetických pacientů navštěvujících běžnou kardiologickou praxi s cílem:
- zhodnotit výskyt AS plátů, případně stenóz, v karotidách u této skupiny diabetických pacientů,
- zhodnotit vztah mezi ICHDK a přítomností aterosklerózy v karotidách,
- zhodnotit využitelnost ABI jako rizikového markeru, případně i jeho využitelnost pro screening významné stenózy karotid u diabetických pacientů.
Metodika
Studie se zúčastnilo 62 diabetických pacientů, kteří postupně navštívili naši kardiologickou kliniku. Všichni pacienti byli seznámeni se studií, zúčastnili se jí dobrovolně a podepsali informovaný souhlas. Všechna měření proběhla během jedné návštěvy.
Duplexní ultrazvukové vyšetření karotid i DK bylo provedeno pomocí přístroje Vivid S6 Ultrasound System (GE Healthcare, USA) s lineárním transduktorem 8L-RS (5– 13 MHz) a kurvilineárním transduktorem 4C-RS (1,8– 6 MHz). U karotid byla zaznamenávána přítomnost jakýchkoli plátů, stejně jako úrovně stenózy. Získaná data byla kategorizována do kategorií:
- 0 – žádná stenóza,
- 1 – přítomnost plátů s nevýznamnou stenózou (< 50 %),
- 2 – stenóza (50– 69 %),
- 3 – významná stenóza nebo okluze karotidy (≥ 70 %).
Diagnostická kritéria pro klasifikaci byla převzata z knihy Neurosonologie [17]. Jak je z naší klasifikace patrné, pro zjednodušení jsme všechny pacienty se stenózou nad 70 % nebo okluzí klasifikovali do společné skupiny. Důvodem pro toto opatření je jednak malý počet pacientů v jednotlivých podskupinách a jednak fakt, že guidelines pro management pacientů s extrakraniálním postižením karotid či vertebrálních tepen používají hranici pro zvažování intervence u asymptomatických pacientů stenózu ≥ 70 % [4]. Je zde však nutno zmínit, že jednotlivé výše uvedené studie se v tomto kritériu rozcházejí (kromě hodnoty 70 % se často objevuje jako hraniční hodnota pro zvažování intervence i hodnota 80 %). Dolní končetiny byly vyšetřeny v proximálně-distálním směru. Jakákoli stenóza byla zaznamenána, stenózy > 50 % pak byly považovány za indikátor ICHDK.
Dopplerovské měření tlaků na dolních i horních končetinách bylo prováděno v souladu s guidelines American Heart Association [18] s využitím digitálního doppleru HUNTLEIGH Dopplex DMX (Huntleigh Healthcare, United Kingdom) s 8MHz sondou. Tyto hodnoty byly dále využity k výpočtu ABI využívajícímu nižšího z obou tepen na úrovni kotníku. Za abnormální hodnoty ABI byly považovány hodnoty ABI < 0,9; ABI > 1,4 a ABI, které z jakéhokoli důvodu nemohlo být změřeno.
Pro další analýzu pak byla u každého pacienta u všech měřených parametrů použita vždy data s horším, tedy více abnormálním, výsledkem z obou stran. Na základě předběžné analýzy výsledků jsme provedli dodatečné rozdělení pacientů dle věku na skupiny < 60 let a ≥ 60 let.
Výsledky
Charakteristiky skupiny pacientů a rizikové faktory pacientů v naší skupině uvádí tab. 1. V tab. 2 jsou pak uvedena základní data o AS postižení karotid. Z tab. 2 je patrné, že AS pláty se v určité míře vyskytovaly u převážné většiny pacientů naší skupiny, u pacientů starších 60 let pak byly nalezeny dokonce u 96,2 % pacientů, z toho 17,3 % pacientů mělo stenózu > 50 % a 11,5 % dokonce významnou stenózu > 70 % nebo okluzi. Naopak u pacientů mladších 60 let byl výskyt plátů výrazně nižší (40 %) a žádný z těchto pacientů neměl stenózu karotid vyšší než 70 %.
Table 1. Obecné charakteristiky pacientů ve zkoumané skupině. 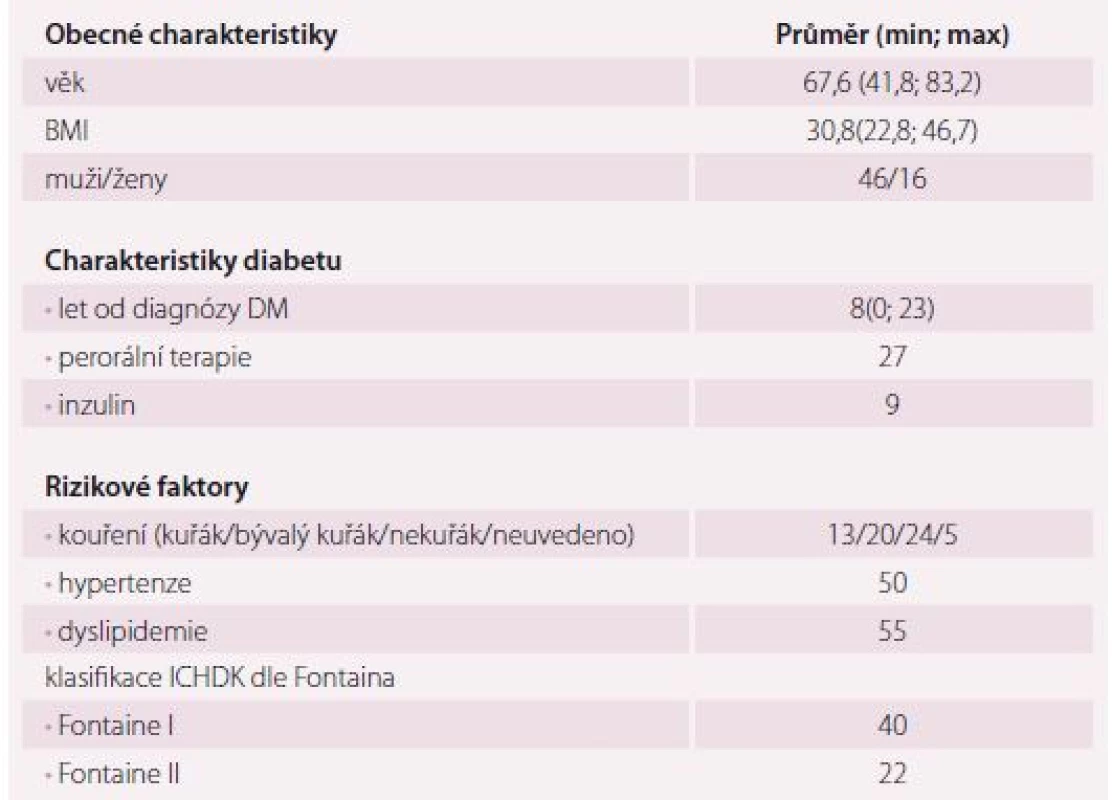
DM – diabetes mellitus; ICHDK – ischemická choroba dolních končetin Table 2. Výskyt aterosklerózy v karotidách (%). 
0 – bez výskytu AS plátů; 1 – výskyt plátů bez významné stenózy; 2 – stenóza ≥ 50 %
3 – významná stenóza ≥ 70 % nebo uzávěra
AS – aterosklerotickýÚroveň AS postižení karotid diabetických pacientů v závislosti na nálezu v periferních tepnách ukazuje graf 1. Jak je z grafu patrné, žádný z pacientů v naší skupině, u nichž byla diagnostikována stenóza některé z tepen dolních končetin > 50 %, neměl karotidy zcela bez AS postižení. Naopak žádný z pacientů, u nichž nebyla diagnostikována ICHDK, neměl významnou stenózu karotid (> 70 %). Mírné postižení karotid (přítomnost plátů se stenózou do 50 %) bylo přibližně stejné u obou skupin (59 % u pacientů bez ICHDK, 60 % u pacientů s ICHDK), stenóza mezi 50 a 69 % pak byla více než 2× častější u pacientů s ICHDK (23 vs. 11 %). Pokud budeme uvažovat přítomnost ICHDK jako rizikový faktor AS postižení karotid přes 50 % (tedy skupiny 2 a 3), nalezneme přítomnost takovéhoto postižení karotid u 40 % pacientů s ICHDK, zatímco pouze u 11 % pacientů bez ICHDK, relativní riziko tohoto faktoru tedy je 3,6.
Graph 1. Výskyt a úroveň stenóz u pacientů s/bez ICHDK (defi nována jako stenóza některé z tepen DK > 50 %). 
ICHDK – ischemická choroba dolních končetin Podobné výsledky jsme pozorovali i pro ABI využívající nižšího z obou tlaků na úrovni kotníku (graf 2). Žádný pacient, u něhož byla hodnota ABI normální, neměl významnou stenózu přes 70 % a naopak jen jediný z pacientů s abnormální hodnotou ABI byl bez jakéhokoli postižení karotid. Zastoupení pacientů s mírným postižením karotid bylo u pacientů s normální i abnormální hodnotou ABI přibližně stejné (58 % u pacientů s normálním ABI vs. 61 % u pacientů s abnormálním ABI), zatímco 50– 69% stenóza byla častější u pacientů s abnormálním ABI (21 %) než u pacientů s normálním ABI (13 %). Podobně jako v případě ICHDK tedy platí, že abnormální hodnota ABI je rizikovým faktorem pro přítomnost ≥ 50% stenózy s relativním rizikem 2,9 (u 37 % pacientů s abnormálním ABI byla detekována stenóza 50 % a více, zatímco u pacientů s normálním ABI se jednalo pouze o 13 %). Při výpočtu parametrů screeningového testu ABI pro detekci hemodynamicky významné stenózy (≥ 70 %) karotid jsme získali tyto hodnoty: senzitivita 100 %, specificita 42,9 %, pozitivní prediktivní hodnota 15,8 % a negativní prediktivní hodnota 100 %.
Graph 2. Výskyt a úroveň stenóz u pacientů s/bez abnormální hodnoty ABI. 
ABI – index kotník-paže Diskuze
Pro interpretaci těchto i následujících výsledků je zásadní si uvědomit, že naše studie nebyla prováděna na běžné populaci diabetiků, ale pouze u diabetiků, kteří byli referováni do kardiologické ambulance a u kterých již bylo ošetřujícím lékařem shledáno zvýšené riziko vaskulárních onemocnění. Hlavním cílem této studie tedy nemůže být a není objektivní zhodnocení výskytu AS postižení v obecné diabetické populaci, ale v populaci diabetických pacientů tvořících běžnou klientelu provozu kardiologické ambulance. Procentuální zastoupení postižených pacientů je tak s velkou pravděpodobností výrazně vyšší než u průměrné diabetické populace.
V naší skupině byla určitá míra AS postižení detekována u 87,1 % pacientů, u pacientů starších 60 let dokonce až neuvěřitelných 96,2 %. Toto zjištění je zajímavé vzhledem k tomu, že již přítomnost plátů je sama o sobě rizikovým faktorem; mnohé guidelines i studie se nicméně shodují na tom, že samotná informace o přítomnosti plátů v karotidách může být zajímavá, ale prakticky u velké většiny pacientů nezmění medikaci ani terapeutický přístup [4], neboť u nekritického postižení karotid je zásadní konzervativní terapeutickou metodou cílení na rizikové faktory (hypertenze, hyperlipidemie, glykemie, renální funkce, kouření apod.) a taková terapie je u těchto pacientů již obvykle stejně nasazena na základě jiných vyšetření.
Zásadnější situace může být u významných a hemodynamicky významných stenóz (tedy > 50 % a zvláště pak > 70 % lumen), kde již je možné uvažovat o karotické endarterektomii nebo o intervenční léčbě se zavedením stentu [4]. Zde vidíme, že u více než 10 % pacientů starších 60 let v naší skupině byla stenóza karotid ≥ 70 %, což již je podle guidelines možnou indikací k intervenčnímu řešení i u asymptomatických pacientů [4]. Karotická endarterektomie a obecně pak intervenční léčba u asymptomatických pacientů však zůstává stále kontroverzním tématem, především kvůli relativně vysokému riziku peri - a postprocedurálních komplikací. Je nicméně nutné si uvědomit, že mnohé ze zásadních studií, ze kterých současná doporučení vychází (NASCET, ESCT, ACAS, ACST, CREST aj.), jsou studie z 90. let minulého století a že se množství takovýchto komplikací s časem snižuje; na druhou stranu se však snižuje i počet mozkových mrtvic u pacientů s AS postižením karotid užívajících pouze konzervativní terapii, a pro objektivní zhodnocení by tak bylo potřeba provést nové studie s využitím aktuálních metod [19].
Dalším zkoumaným jevem byla souvislost mezi přítomností ICHDK a AS postižením karotid. Významným zjištěním bylo, že byť naše skupina byla, jak již bylo zmíněno, celkově rizikovější než běžná diabetická populace, žádný z pacientů, který neměl ICHDK (tedy > 50 % postižení některé z tepen DK), neměl hemodynamicky významnou stenózu ≥ 70 % a pouze 11 % těchto pacientů mělo stenózu karotid ≥ 50 %. Naopak celkem u 40 % pacientů, u nichž byla duplexním ultrazvukem diagnostikována stenóza ≥ 50 %, byla takováto významná stenóza diagnostikována i v karotidách a u 17 % z nich se pak jednalo dokonce o závažnou hemodynamicky významnou stenózu > 70 %.
Spojení mezi ICHDK a AS postižením karotid bylo na běžné populaci mnohokrát ukázáno [14,16,20,21], a proto není překvapením, že existuje i u diabetických pacientů. Míra tohoto postižení v naší skupině je nicméně podle očekávání výrazně vyšší než u studií na obecné diabetické populaci, které uvádějí incidenci významných stenóz karotid u pacientů s ICHDK okolo 4– 5 % [16,20,22]. Na druhé straně se vzhledem k tomu, že naše skupina reprezentuje typickou skupinu diabetických pacientů odeslaných v podmínkách ČR do kardiologické ambulance (tj. diabetických pacientů s vysokým rizikem vaskulárního postižení v různých vaskulárních řečištích), domníváme, že naše výsledky jsou pro potřeby zdravotnictví v ČR naprosto relevantní.
Posledním bodem, který jsme v rámci této studie zkoumali, byla možnost využití ABI k selekci pacientů, u nichž je vysoké riziko postižení karotid, a u nichž tedy má význam provádět vyšetření duplexním ultrazvukem, přestože jsou asymptomatičtí. Vztah mezi nízkým ABI a významnou stenózou karotid již byl u obecné populace také popsán. Cina et al [16] nalezli u pacientů s ABI pod 0,8 významnou stenózu karotid (> 50 %) u 43 % pacientů, zatímco v populaci s ABI nad 0,8 to bylo pouze 25 % pacientů. Newman et al [14] také nalezli jednoznačnou korelaci mezi hodnotou ABI a přítomností závažné (> 75 %) stenózy karotid. Hodnoty parametrů testu v jejich studii však byly významně odlišné od našich hodnot, především pokud se týká senzitivity a specificity – senzitivita 51 % (v našem případě 100 %), specificita 91 % (42,9 %), pozitivní prediktivní hodnota 5,4 % (15,8 %) a negativní prediktivní hodnota 99,4 % (100 %). Je zde však nutné podotknout, že ve své studii použili ABI získané tak, že do čitatele uváděli průměr tlaku z obou arterií na úrovni kotníku, ne nižší z obou hodnot jako v našem případě. Naše zkušenosti s ABI totiž ukazují, že umělé zvýšení čitatele použitím vyššího z kotníkových tlaků významně snižuje citlivost a zkresluje výsledky testu ABI.
Zásadní důležitost pro náš účel, tedy omezit množství pacientů, u nichž je nutné provádět duplexní vyšetření karotid, však má negativní prediktivní hodnota. Vzhledem k tomu, že žádný pacient, u něhož bylo ABI normální, neměl hemodynamicky významnou stenózu > 70 %, můžeme se na základě ABI poměrně bezpečně rozhodnout, že u těchto pacientů duplexní vyšetření karotid nebudeme provádět. V našem souboru bychom takto mohli za použití jednoduchého screeningového nástroje neprovádět duplexní ultrazvukové vyšetření u 39 % pacientů. Je nutné poznamenat, že pro detekci významné stenózy 50– 69 % hodnoty parametrů testu nejsou takto přesvědčivé (senzitivita 82,4 %, specificita 46,7 %, pozitivní prediktivní hodnota 36,8 % a negativní prediktivní hodnota 87,5 %), nicméně vzhledem k tomu, že u asymptomatických pacientů v doporučeních takováto stenóza nemá význam pro změnu terapie, nejedná se o nikterak zásadní problém.
Na základě našich výsledků bychom mohli doporučit pro diabetiky navštěvující kardiologické ambulance v ČR následující:
U všech diabetických pacientů navštěvujících kardiologické ambulance by mělo být provedeno měření ABI dopplerometrickou metodou vypočtené s použitím nižšího z kotníkových tlaků jako hodnoty v čitateli. (V guidelines je doporučení provádět ABI s využitím vyššího z kotníkových tlaků u diabetiků s alespoň jedním rizikovým faktorem bez ohledu na věk. V kardiologické ambulanci lze předpokládat nejméně jeden rizikový faktor.)
U diabetických pacientů, u nichž bude zaznamenána abnormální hodnota ABI (< 0,9; > 1,4 nebo neměřitelné ABI), by mělo být kromě duplexního vyšetření DK provedeno i duplexní vyšetření karotid, a to zvláště u pacientů starších 60 let.
Uvědomujeme si, že naše skupina není dostatečně velká a neobsahuje dostatečný počet pacientů s hemodynamicky významnými stenózami pro to, aby tato doporučení mohla být vnímána jako jednoznačná, na druhou stranu počet pacientů je podle našeho názoru již postačující pro to, aby bylo možné naše výsledky považovat za indikativní k vyslovení výše uvedeného názoru.
Naše doporučení se poměrně dobře shodují s doporučeními uvedenými v review Duvala a Altmana [23] a Bosevského [2], podle nichž by screeningové vyšetření ultrazvukem mělo být prováděno u všech diabetických pacientů, kteří jsou starší 60 let, mají hypertenzi, hyperlipidemii, renální selhávání, kouří nebo mají dlouhotrvající či nekontrolovaný diabetes. Stejně tak jsou v souladu s guidelines pro management AS onemocnění karotid [4], které udávají, že duplexní vyšetření karotid může být u pacientů s ICHDK zváženo. Na základě našich výsledků se však domníváme, že pro diabetické pacienty by tato formulace měla být zesílena z „je možné zvážit“ na „mělo by být provedeno“ u diabetických pacientů s ABI < 0,9 nebo s ABI >1,4.
Závěr
Ve skupině diabetických pacientů navštěvujících kardiologickou ambulanci byl pozorován 96,2% výskyt AS postižení karotid u pacientů nad 60 let věku, z toho 17,3 % pacientů mělo stenózu > 50 % a 11,5 % dokonce významnou stenózu > 70 % nebo okluzi. Detekovali jsme také významný vztah mezi ICHDK a hemodynamicky významnou stenózou karotid, stejně jako mezi hodnotou ABI kalkulovanou z nižšího z kotníkových tlaků a hemodynamicky významnou stenózou karotid, kdy žádný z pacientů s normální hodnotou ABI neměl stenózu karotid > 70 %. Domníváme se tedy, že u diabetických pacientů navštěvujících kardiologické ambulance je vhodné vždy provést měření ABI dopplerometrickou metodou, které může sloužit jako screeningový nástroj nejen pro určování ICHDK, ale zároveň v případě abnormální hodnoty ABI k indikaci pro provedení duplexního vyšetření karotid.
Doručeno do redakce: 10. 8. 2018
Přijato po recenzi: 28. 8. 2018
MU Dr. Miroslav Homza, MBA
Sources
1. Ryden L, Grant PJ, Anker SD et al. ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: the Task Force on diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and developed in collaboration with the European Association for the Study of Diabetes (EASD). Eur Heart J 2013; 34(39): 3035– 3087. doi: 10.1093/ eurheartj/ eht108.
2. Bosevski M. Carotid artery disease in diabetic patients. Pril (Makedon Akad Nauk Umet Odd Med Nauki) 2014; 35(3): 149– 161.
3. Spacek M, Zemanek D, Hutyra M et al. Vulnerable atherosclerotic plaque – a review of current concepts and advanced imaging. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub 2018; 162(1): 10– 17. doi: 10.5507/ bp.2018.004.
4. Brott TG, Halperin JL, Abbara S et al. 2011 ASA/ ACCF/ AHA/ AANN/ AANS/ ACR/ ASNR/ CNS/ SAIP/ SCAI/ SIR/ SNIS/ SVM/ SVS guideline on the management of patients with extracranial carotid and vertebral artery disease: executive summary: a report of the American College of Cardiology Foundation/ American Heart Association Task Force on Practice Guidelines, and the American Stroke Association, American Association of Neuroscience Nurses, American Association of Neurological Surgeons, American College of Radiology, American Society of Neuroradiology, Congress of Neurological Surgeons, Society of Atherosclerosis Imaging and Prevention, Society for Cardiovascular Angiography and Interventions, Society of Interventional Radiology, Society of NeuroInterventional Surgery, Society for Vascular Medicine, and Society for Vascular Surgery. Vasc Med 2011; 16(1): 35– 77. doi: 10.1177/ 1358863X11399328.
5. Barnett HJ, Taylor DW, Haynes RB et al. Beneficial effect of carotid endarterectomy in symptomatic patients with high-grade carotid stenosis. N Engl J Med 1991; 325(7): 445– 453. doi: 10.1056/ NEJM199108153250701.
6. Randomised trial of endarterectomy for recently symptomatic carotid stenosis: final results of the MRC European Carotid Surgery Trial (ECST). Lancet 1998; 351(9113): 1379– 1387.
7. Endarterectomy for asymptomatic carotid artery stenosis. Executive Committee for the Asymptomatic Carotid Atherosclerosis Study. JAMA 1995; 273(18): 1421– 1428.
8. Halliday A, Mansfield A, Marro J et al. Prevention of disabling and fatal strokes by successful carotid endarterectomy in patients without recent neurological symptoms: randomised controlled trial. Lancet 2004; 363(9420): 1491– 1502. doi: 10.1016/ S0140-6736(04)16146-1.
9. Brott TG, Hobson RW 2nd, Howard G et al. Stenting versus endarterectomy for treatment of carotid-artery stenosis. N Engl J Med 2010; 363(1): 11– 23. doi: 10.1056/ NEJMoa0912321.
10. Cheng SF, Brown MM. Contemporary medical therapies of atherosclerotic carotid artery disease. Semin Vasc Surg 2017; 30(1): 8– 16. doi: 10.1053/ j.semvascsurg.2017.04.005.
11. Rooke TW et al. 2011 ACCF/ AHA focused update of the guideline for the management of patients with peripheral artery disease (updating the 2005 guideline): a report of the American College of Cardiology Foundation/ American Heart Association Task Force on practice guidelines. Circulation 2011; 124(18): 2020– 2045. doi: 10.1161/ CIR.0b013e31822e80c3.
12. American Diabetes Association. Peripheral arterial disease in people with diabetes. Diabetes Care 2003; 26(12): 3333– 3341.
13. Gerhard-Herman MD, Gornik HL, Barrett C et al. 2016 AHA/ ACC Guideline on the management of patients with lower extremity peripheral artery disease: executive summary: a report of the American College of Cardiology/ American Heart Association Task Force on Clinical Practice Guidelines. J Am Coll Cardiol 2017; 69(11): 1465– 1508. doi: 10.1016/ j.jacc.2016.11.008.
14. Newman AB, Siscovick DS, Manolio TA et al. Ankle-arm index as a marker of atherosclerosis in the Cardiovascular Health Study. Cardiovascular Heart Study (CHS) Collaborative Research Group. Circulation 1993; 88(3): 837– 845.
15. McDermott MM, Liu K, Criqui MH et al. Ankle-brachial index and subclinical cardiac and carotid disease: the multi-ethnic study of atherosclerosis. Am J Epidemiol 2005; 162(1): 33– 41. doi: 10.1093/ aje/ kwi167.
16. Cina CS, Safar HA, Maggisano R et al. Prevalence and progression of internal carotid artery stenosis in patients with peripheral arterial occlusive disease. J Vasc Surg 2002; 36(1): 75– 82.
17. Školoudík D, Škoda O, Bar M et al. Neurosonologie. 1. vyd. Praha: Galén 2003.
18. Aboyans V, Criqui MH, Abraham P et al. Measurement and interpretation of the ankle-brachial index: a scientific statement from the American Heart Association. Circulation 2012; 126(24): 2890– 2909. doi: 10.1161/ CIR.0b013e318276fbcb.
19. Raman G, Moorthy D, Hadar N et al. Management strategies for asymptomatic carotid stenosis: a systematic review and meta-analysis. Ann Intern Med 2013; 158(9): 676– 685. doi: 10.7326/ 0003-4819-158-9-201305070-00007.
20. Araki Y, Kumakura H, Kanai H et al. Prevalence and risk factors for cerebral infarction and carotid artery stenosis in peripheral arterial disease. Atherosclerosis 2012; 223(2): 473– 477. doi: 10.1016/ j.atherosclerosis.2012.05.019.
21. Bez LG, Navarro TP. Study of carotid disease in patients with peripheral artery disease. Rev Col Bras Cir 2014; 41(5): 311– 318.
22. Bavil AS, Ghabili K, Daneshmand SE et al. Prevalence of significant carotid artery stenosis in Iranian patients with peripheral arterial disease. Vasc Health Risk Manag 2011; 7 : 629– 632. doi: 10.2147/ VHRM.S23979.
23. Duval M, Altman JJ. When should ultrasonography be used to detect asymptomatic carotid atheroma in diabetic patients? Diabetes Metab 2006; 32(6): 638– 642.
Labels
Paediatric cardiology Internal medicine Cardiac surgery Cardiology
Article was published inCardiology Review

2019 Issue 1-
All articles in this issue
- Nejčastější příčiny hospitalizace a úmrtí u pacientů s diabetem – výsledky českého diabetologického registru
- Studie DECLARE potvrdila příznivý efekt dapagliflozinu
- CANVAS – canagliflozin a kardiovaskulární a renální vliv u diabetes mellitus 2. typu
- Diabetes a nádory – UPDATE
- Screening asymptomatické aterosklerózy karotid u diabetických pacientů a její vztah k indexu kotník-paže
- Porovnání přínosu FGM a CGM pro jednotlivé klinické situace u pacientů s diabetes mellitus 1. typu
- Budeme již brzy mít finální důkaz kardiovaskulární bezpečnosti léčby DPP-4 inhibitory?
- Komplexná starostlivosť o diabetikov s membrovaskulárnou artériovou chorobou a multiorgano-multivaskulárnou chorobou
- Adherence k léčbě arteriální hypertenze
- Postavení nebivololu v terapii kardiovaskulárních onemocnění
- Cardiology Review
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Porovnání přínosu FGM a CGM pro jednotlivé klinické situace u pacientů s diabetes mellitus 1. typu
- Postavení nebivololu v terapii kardiovaskulárních onemocnění
- Nejčastější příčiny hospitalizace a úmrtí u pacientů s diabetem – výsledky českého diabetologického registru
- Screening asymptomatické aterosklerózy karotid u diabetických pacientů a její vztah k indexu kotník-paže
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

