-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Dapagliflozin v léčbě srdečního selhání se zachovalou ejekční frakcí
Dapagliflozin in the treatment of heart failure with preserved ejection fraction
We present obese patient with numerous comorbidities in this case report, who’s treatment of heart failure with preserved ejection fraction (HF PEF) has been managed in our office for several years. The treatment was limited by the patient’s comorbidities (renal failure, obesity, atrial fibrillation, anemia) and by the patient’s preferences. The patient‘s trust and cooperation is essential, as this case report confirms. The patient paid for empagliflozin which he did not tolerate. The patient however was willing to try dapagliflozin at his own expense. Dapaglifllozin was well tolerated by the patient and improved his quality of life significantly. Intolerance of one drug does not necessarily mean intolerance of the whole class. Another member of the same drug class could be beneficial as shown by this case report.
Keywords:
gliflozins – polymorbid patient – heart failure with preserved ejection fraction – patient reimbursement drug
Autoři: Terézia Švarcová
Působiště autorů: Edumed, s. r. o., I. interní kardioangiologická klinika FN Hradec Králové
Vyšlo v časopise: Vnitř Lék 2023; 69(4): 261-264
Kategorie: Kazuistiky
doi: https://doi.org/10.36290/vnl.2023.049Souhrn
V kazuistice je prezentován obézní pacient s četnými komorbiditami, kterému již několik let řídíme léčbu srdečního selhání se zachovalou ejekční frakcí (heart failure with preserved ejection fraction, HF PEF). Léčba byla limitována jak výskytem komorbidit u pacienta (renální insuficience, obezita, fibrilace síní, anémie), tak jeho preferencemi v osobním životě. Důvěra pacienta v lékaře patří i v této problematice ke klíčovým faktorům, jak potvrdila situace, kdy pacient netoleroval empagliflozin na vlastní úhradu a na naše doporučení byl ochoten zkusit ještě dapagliflozin na vlastní úhradu, po kterém došlo k výraznému zlepšení kvality života. Netolerance jedné molekuly z nějaké lékové skupiny nemusí tedy znamenat intoleranci jiného léku ze stejné lékové skupiny a může být pro pacienty prospěšná, jak dokládá naše kazuistika.
Klíčová slova:
glifloziny – srdeční selhání se zachovalou ejekční frakcí – polymorbidní pacient – lék na úhradu pacienta
Úvod
V posledních letech narůstá incidence srdečního selhání se zachovalou ejekční frakcí (HF pEF – heart failure with preserved ejection fraction) a taktéž hospitalizace pro HF PEF (1, 2).
Mezi typické rizikové faktory pro vznik HF PEF patří hypertenze, diabetes mellitus, renální insuficience, fibrilace síní a obezita (1, 2).
HF PEF je klinický syndrom spojený s nedostatečnou schopností srdce pumpovat krev adekvátně bez potřeby zvýšených plnicích tlaků. Je spojen se značnou mortalitou i morbiditou.
Diagnostika je náročná a vyžaduje prokázání objektivních známek srdečního selhání s průkazem strukturální a/nebo funkční srdeční abnormality a/nebo zvýšení hodnoty natriuretických peptidů (NP) při hodnotě ejekční frakce levé komory (EF LK) ≥ 50 %.
Tento proces vyžaduje posouzení klinické anamnézy, fyzikální vyšetření, testování natriuretických peptidů, echokardiografické údaje a invazivní zátěžové testování (2, 3).
HF PEF poměrně často řešíme v naší každodenní praxi, a tak to bylo i v kazuistice, kterou prezentujeme:
72letý muž byl u nás poprvé vyšetřen v březnu 2018 na doporučení praktického lékaře pro městnavé srdeční selhání. Otec mu zemřel v 65 letech na infarkt myokardu, matka se léčila se srdcem, žije dodnes, při vstupní kontrole měla 88 let. Při našem prvním kontaktu byl pacient již ve starobním důchodu, dříve pracoval jako obkladač, žije s matkou, o kterou pečuje. Udával abúzus alkoholu 5 piv týdně, již 15 let nekouří. Od praktického lékaře odeslán se zavedenou léčbou 6 léky: Furon 40 mg 1-1/2-0, Warfarin dle rozpisu, Lusopress 20 mg 1-0-0, Bisoprolol 10 mg 1-0-0, Allopurinol 100 mg 1-0-0, Controloc 20 mg 1-0-0.
V prosinci 2017 byl vyšetřen v akutní interní ambulanci pro náhle vzniklou dušnost, nově zjištěna fibrilace síní, objektivně městnavé srdeční selhání. Od té doby užíval diuretika a antikoagulační léčbu. K vyloučení plicní embolie provedeno v akutní ambulanci i CT angio plic, plicní embolie se nepotvrdila, dle CT i rtg byly přítomny městnavé změny s dilatací srdce a pleurálními výpotky bilaterálně.
Vstupně subjektivně dušnost NYHA II, v objektivním nálezu dekompenzovaná hypertenze (TK 177/90 opakovaně), výrazná obezita (BMI 45), chronicky oteklé dolní končetiny se známkami venózní insuficience, bilaterálně bércové vředy. Dýchání bez patologického nálezu, akce srdeční nepravidelná, na EKG fibrilace síní s komorovou odpovědí 73/min.
Laboratorně byla již tehdy přítomna renální insuficience (CrCl 59 ml/ min CKD EPI, kreat 110 μmol/l), hyperurikemie, smíšená hyperlipidemie, NT pro BNP 5 200 ng/l.
Byla zahájena léčba kombinovaným preparátem ACE inhibitoru a indapamidu (Prestarium Neo combi 5/1,25 mg 1-0-0), dále nasazen statin (atorvastatin 20 mg).
Vstupní UZ vyšetření srdce prokázalo dilataci pravostranných oddílů a levé síně (z PLAX 515 mm, LAVI 51 ml/m2), hypertrofii komorového septa (14 mm), UZ známky lehké plicní hypertenze. Ejekční frakce levé komory (LK) 60% odhadem z 2D, kinetika LK v normě.
Při 24hodinové monitoraci EKG zjištěna fibrilace síní během celého záznamu. Pacientovi byla navržena elektrická kardioverze a antiarytmika – tuto léčbu odmítal z rodinných důvodů (péče o matku a domácí zvířata, chtěl minimalizovat i počet ambulantních návštěv). Pro sklon k bradykardii byla nutná mírná redukce betablokátoru a bradykardie nás limitovala i v nasazení antiarytmik. 24hodinovým monitorováním krevního tlaku byla odhalena noční hypertenze, v té době pro zhoršení dušnosti navýšeno kličkové diuretikum. Při dalších návštěvách došlo k postupné progresi elevace N‑katabolitů (kreatinin 250 μmol/l, kalium 4,6 mmol/l), následně vysazen ACE inhibitor a indapamid. Doplněn byl ultrazvuk ledvin s nálezem redukce parenchymu P ledviny, cysta L ledviny. Po úpravě léčby pokles kreatininu na 150 μmol/l, při další návštěvě pro známky kongesce a progresi elevace NT pro BNP při stacionárních hodnotách kreatininu byl ještě pokus o nasazení antagonisty aldosteronu v kombinaci s navýšením kličkového diuretika. I přes navýšení diuretické léčby a využití kombinace diuretik přichází pacient akutně s dušností NYHA III‑IV, objektivně známky dekompenzace srdečního selhání (poslechově chrůpky, progrese otoků DK, nárůst hmotnosti o 3 kg, zhoršení městnavých známek dle rtg plic), v té době normotenze a fibrilace síní s vyrovnanou odpovědí komor. Laboratorně kreatinin 175 μmol/l, CrCl 34 ml/min. Pacientovi byla navržena hospitalizace k i. v. diuretické léčbě, tu opět odmítl z rodinných důvodů. Zahájena byla ambulantní intravenózní léčba furosemidem. Kontrolní UZ srdce i ledvin v té době se stacionárním nálezem. Po diuretické léčbě a zahájení kombinace 3 skupin diuretik (furon + hydrochlorthiazid + verospiron) dochází ke stabilizaci stavu a pacienta se daří delší dobu držet ve stadiu NYHA II při stabilizovaných hodnotách kreatininu 170–180 μmol/l. Vzhledem k dekompenzaci srdečního selhání při normotenzi a vyrovnané komorové odpovědi byla doplněna v září 2019 koronarografie s nálezem nevýznamné koronární aterosklerózy.
V září 2019 se pacient rozhodl absolvovat i elektrickou kardioverzi (v době, kdy matka ležela na lůžku následné péče a sousedi byli ochotni obstarat statek), došlo k nastolení sinusového rytmu, avšak do 2 měsíců recidivovala fibrilace síní.
Tab. 1. Přehled důležitých biochemických ukazatelů 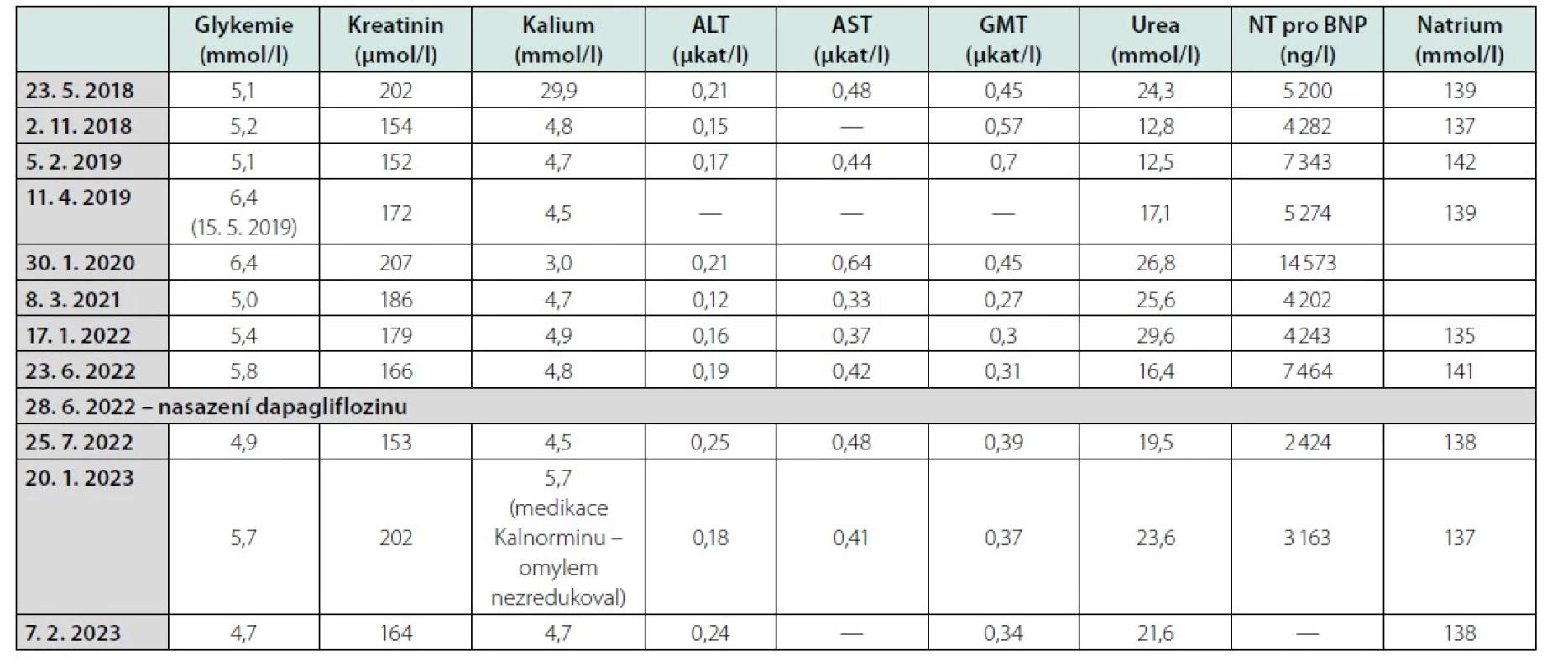
Tab. 2. Hodnoty hemoglobinu a hematokritu 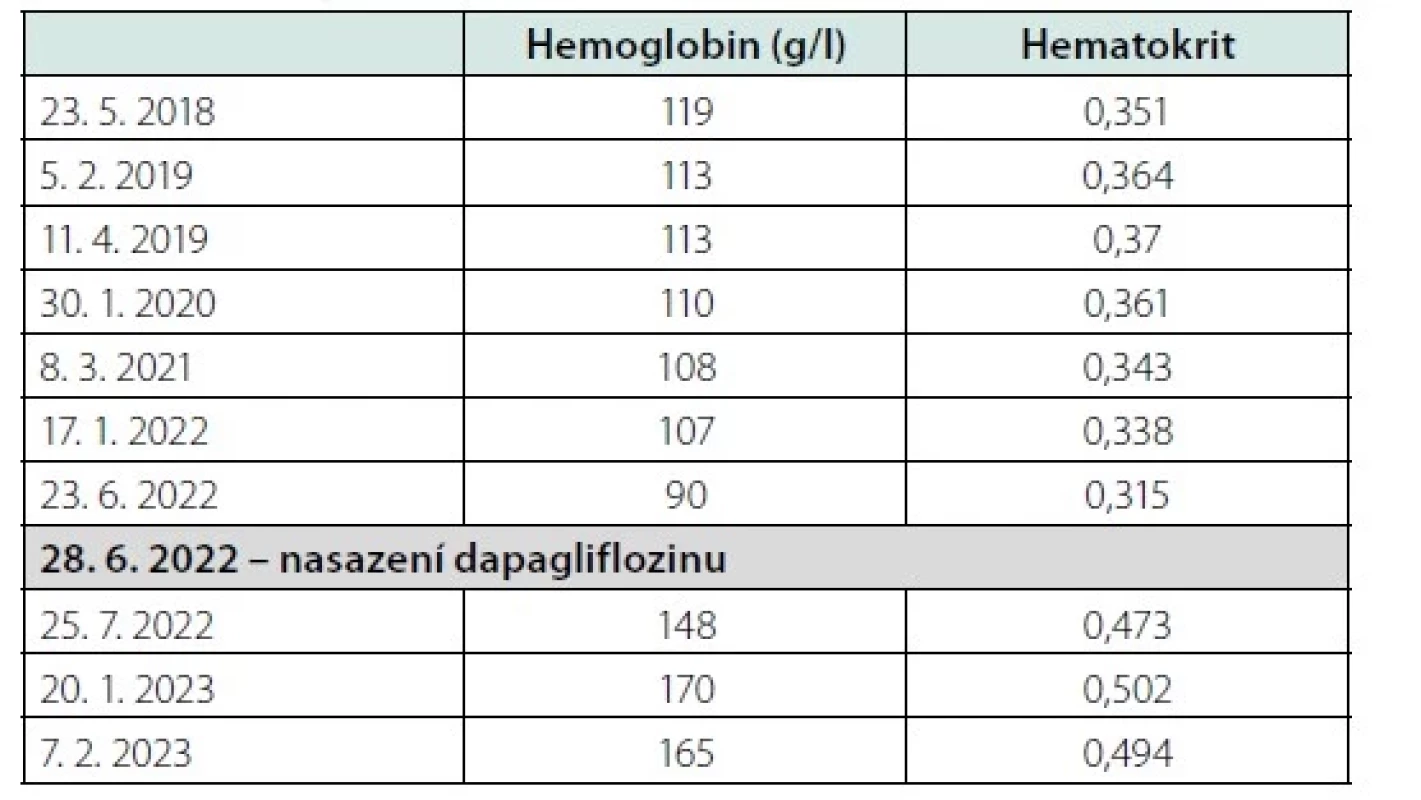
V době, kdy už byla dostupná léčba NOAC, byl pacient převeden z warfarinu na NOAC. Již první rok léčby u nás byl odeslán i do nefrologické poradny, kde byla vedena léčba odchylek kalciofosfátového metabolismu a příprava k eventuální dialýze.
V lednu 2020 při plánované kontrole byl zjištěn na EKG nový nález RBBB, subjektivně progrese dušnosti bez bolesti na hrudi, objektivně opět dekompenzace srdečního selhání, laboratorně pozitivní troponin. Pacient byl odeslán akutně na interní oddělení, stav uzavřen jako nonSTEMI spodní stěny, léčen konzervativně. Následně nově triple terapie (Godasal + Trombex + NOAC), po které došlo k anémii s nutností krevních převodů. Krvácení v horní části GIT neprokázáno, nově byl nalezen polyp v colon descendens, ten byl odstraněn. Antitrombotická léčba byla vysazena.
Současně v mezidobí došlo k dalším dvěma hospitalizacím pro dekompenzaci srdečního selhání.
Byla snaha i o znovunasazení malé dávky ACE inhibitoru – pacient jej neužíval z nejasných důvodů. Nelze vyloučit intoleranci, protože netoleroval více léků – například atorvastatin a rosuvastatin (ze statinů toleroval pouze simvastatin).
Dále při kontrolách dušnost NYHA II–III, nedařilo se mírnit dechové potíže.
24. 5. 2022 byl pacientovi předepsán empagliflozin na vlastní úhradu – pacient jej po několika dnech vysadil pro výraznou bolest v krku, po vysazení přišla okamžitá úleva.
Pacientovi jsme nabídli ještě dapagliflozin. Tento postup se mu nejevil jako optimální, protože už jednou zaplatil minimálně 1000 Kč za lék, který mu nedělal dobře. My jsme mu nabídli jinou molekulu, ale stejnou lékovou skupinu a znovu jsme ho informovali, že lék si musí zaplatit. Pacient mi sdělil, že to zkusí jenom z toho důvodu, že jsme mu opakovaně pomohli, když mu bylo velmi špatně, ale rozhodnutí bylo těžké – finančně neměl dobré zázemí a bál se komplikací léčby.
28. 6. 2022 mu byl předepsán dapagliflozin na vlastní úhradu.
Po měsíci přichází na kontrolu spokojený, s redukcí dušnosti na NYHA II, zvládá domácí činnosti, zhubnul 5 kg, došlo k regresi otoků, je optimisticky laděný. Tento stav přetrvává doposud. Laboratorně došlo k nejvýraznějšímu poklesu NT pro BNP za poslední 3 roky.
Příběh tohoto pacienta je dlouhý, a i když navštěvuje naši ambulanci pouze 5 let, v této době zažil hodně zdravotních komplikací, často s nutností hospitalizace. Je to obézní pacient s hypertenzí, fibrilaci síní, renální insuficiencí a prediabetem, který má typické symptomy i objektivní známky srdečního selhání se zachovalou ejekční frakcí.
Vývoj klinického stavu našeho pacienta byl ovlivněn kombinací vlivu jak medicínských, tak osobních faktorů (sklon k bradykardii s omezenou možností nasadit antiarytmika, nemožnost časnější EKV z rodinných důvodů, delší léčba warfarinem pro nedostupnost NOAC, netolerance některých léků, například účinnějších statinů…), a i když jsme se snažili využít všechny dostupné metody léčby srdečního selhání pacienta s četnými komorbiditami, konečným výsledkem byla dušnost NYHA II–III a subjektivně neuspokojivý stav pacienta. Tento ne zcela vyhovující stav se nám povedlo zvrátit až s příchodem gliflozinů do léčby srdečního selhání.
Naše kazuistika dokládá pozitivní účinek a velký klinický přínos gliflozinů v léčbě srdečního selhání u polymorbidních obtížně léčitelných pacientů (4, 5). Dále dokumentuje skutečnost, že pokud naši pacienti netolerují jeden lék z nějaké lékové skupiny, může jim být prospěšný další lék ze stejné lékové skupiny (v tomto případě intolerance empagliflozinu neznamená i intoleranci dapagliflozinu, u dalších pacientů intolerance dapagliflozinu nemusí znamenat intoleranci empagliflozinu).
Článek přijat redakcí: 2. 5. 2023
Článek přijat po recenzích: 9. 5. 2023
MUDr. Terézia Švarcová
Edumed, s. r. o., I. interní kardioangiologická klinika FN Hradec Králové
Zdroje
1. Heidenreich P, Bozkurt B, Aguilar D, et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. 2022:e263-e421.
2. Borlaug B. Evaluation and management of heart failure with preserved ejection fraction. Nat Rev Cardiol. 2020 : 559-573.
3. Málek F, Veselý J, Pudil R, et al. Souhrn Doporučených postupů Evropské kardiologické společnosti pro diagnostiku a léčbu srdečního selhání z roku 2021. Cor Vasa 2022;64 : 121-162.
4. Solomon SD, de Boer RA, DeMets D, et al. Dapagliflozin in heart failure with preserved and mildly reduced ejection fraction: rationale and design of the DELIVER trial. Eur J Heart Fail. 2021 Jul;23(7):1217-1225.
5. Anker SD, Butler J, Filippatos G, et al. EMPEROR‑Preserved Trial Investigators. Empagliflozin in Heart Failure with a Preserved Ejection Fraction. N Engl J Med. 2021 Oct 14;385(16):1451-1461.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek OsteomalacieČlánek Novinky v diabetologii 2022
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2023 Číslo 4- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- Ultrazvuk ve vnitřním lékařství – zaostřeno na Point‑of‑Care ultrasonografii
- Point-of-Care ultrasonografie ve vnitřním lékařství
- Point‑of‑Care ultrasonografie – spolehlivost, vzdělávání
- Kolik POCUS pro všechny české internisty?
- Zkušenost s výcvikem Point‑of‑Care ultrazvukového vyšetření srdce ve Fakultní nemocnici v Hradci Králové
- Implementace Point‑of‑Care ultrazvukového vyšetření ve všeobecném praktickém lékařství
- Stanovisko expertního diskusního panelu I. odborné konference Point-of‑Care ultrasonografie
- Hluboká žilní trombóza – postavení ultrazvuku v diagnostice a dalším sledování pacientů
- V prevenci demence je třeba se zaměřit na časnou a důslednou léčbu hypertenze
- Osteomalacie
- Dapagliflozin v léčbě srdečního selhání se zachovalou ejekční frakcí
- Prvé použitie podkožného C1 inhibítora v profylaxii atakov hereditárneho angioedému u tehotných pacientok na Slovensku
- Novinky v diabetologii 2022
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Point-of-Care ultrasonografie ve vnitřním lékařství
- Osteomalacie
- Hluboká žilní trombóza – postavení ultrazvuku v diagnostice a dalším sledování pacientů
- Point‑of‑Care ultrasonografie – spolehlivost, vzdělávání
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



