-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Možnosti léčby bolesti u osteoartrózy
Pain treatment options for osteoarthritis
Osteoarthritis is one of the most common diseases of the joints and spine and is characterized by degenerative changes starting in the cartilage. Joint changes cause pain, stiffness, swelling, and a loss of normal joint function. Several international recommendations address the choice of treatment methods for osteoarthritis. However, because there is still no effective causal treatment leading to a remission of the disease, this is a complex issue. Even the possibilities of effective but safe treatment of pain, which is the most common problem accompanying osteoarthritis, are very limited.
All current international recommendations for the treatment of osteoarthritis agree on the crucial role of non-pharmacological treatment and the choice of a comprehensive approach to the treatment of osteoarthritis. Pharmacological treatment includes non-opioid analgesics, opioids, symptomatic slow-acting osteoarthritis drugs, or intra-articular corticosteroids. A new trend is to maximize the potential of existing analgesics by combining them. Using drugs from different classes with complementary mechanisms of action provides a better opportunity for effective analgesia at reduced doses of individual agents. The use of fixed combinations is also advantageous.
Keywords:
osteoarthritis – Analgesics – intra‑articular corticosteroids – non‑steroidal antirheumatic drugs – symptomatic slow‑acting drugs for osteoarthritis
Autoři: Olga Šléglová
Působiště autorů: Revmatologický ústav, Praha
Vyšlo v časopise: Vnitř Lék 2023; 69(2): 119-127
Kategorie: Přehledové články
doi: https://doi.org/10.36290/vnl.2023.019Souhrn
Osteoartróza se řadí mezi nejčastější onemocnění kloubů a páteře a je charakterizována degenerativními změnami začínajícími v chrupavce. Kloubní změny způsobují bolest, ztuhlost, otok a ztrátu normální kloubní funkce. K problematice výběru metod léčby osteoartrózy se vyjadřuje řada mezinárodních doporučení. Protože však dosud chybí jednoznačně účinná kauzální léčba vedoucí k remisi onemocnění, jedná se o složitou problematiku. I možnosti účinného, ale zároveň bezpečného ovlivnění bolesti, která je nejčastější obtíží doprovázející osteoartrózu, jsou značně omezené.
Všechna aktuální mezinárodní doporučení pro léčbu osteoartrózy se shodují v důležité úloze nefarmakologické léčby a zvolení komplexního přístupu k léčbě osteoartrózy. K farmakologické léčbě se používají neopioidní analgetika, opioidy, symptomaticky pomalu působící léky na osteoartrózu či intraartikulární kortikoidy. Novým trendem je snaha o maximální využití potenciálu stávajících analgetik pomocí jejich kombinací. Využití léčiv z různých tříd se vzájemně se doplňujícími mechanismy účinku poskytuje lepší možnost účinné analgezie při snížených dávkách jednotlivých látek. Výhodné je i použití jejich fixních kombinací.
Klíčová slova:
osteoartróza – nesteroidní antirevmatika – analgetika – intraartikulární kortikoidy – symptomaticky pomalu působící léky na osteoartrózu
Úvod
Oteoartróza (OA) je nejčastější příčinou kloubního postižení ve středním, a především vyšším věku. Ve vyspělých zemích se její prevalence s prodlužující se střední délkou života a nárůstem obezity mezi dospělou populací zvyšuje. Výskyt OA stoupá v populaci v závislosti na věku a pohlaví. Je častější u žen, ve věku na 64 let postihuje 60–70 % populace, a to je odhadem 302 milionů lidí na celém světě (1). OA je degenerativní proces, charakterizovaný patologickými změnami postihujícími celý kloub, včetně degradace chrupavky, remodelace kosti, tvorby osteofytů a synoviálního zánětu, které vedou k bolesti, ztuhlosti, otoku a ztrátě normální kloubní funkce (2).
Doporučení pro léčbu OA
Jelikož OA v klinické praxi představuje velmi častý problém nejen pro revmatology, ale i pro lékaře jiných specializací, byla navržena různá oficiální doporučení pro její léčbu. V roce 2019 vydala doporučení pro léčbu osteoartrózy Americká revmatologická společnost (ACR – American College of Rheumatology) (3), Mezinárodní společnost pro výzkum osteoartrózy (OARSI – Osteoarthritis Research Society International; OARSI) (4), Evropská společnost pro klinické a ekonomické aspekty osteoporózy a artrózy (ESCEO – European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis) (5) i Evropská liga proti revmatismu (EULAR – European Alliance of Associations for Rheumatology dříve European League Against RheumatismEuropean League Against Rheumatism) (6). Už skutečnost, že všechny tyto pracovní skupiny měly potřebu se znovu vyjádřit k léčbě OA, dokresluje složitost problematiky, kde dosud chybí jednoznačně účinná léčba vedoucí k remisi onemocnění. Z mezinárodních doporučení vycházejí i Doporučení České revmatologické společnosti (2, 7).
Všechna uvedená mezinárodní doporučení (3, 4, 5, 6) se shodují v zásadní úloze nefarmakologické léčby. Odlišný pohled mají jednotlivá doporučení na farmakologickou léčbu OA, včetně používání některých léků z jiných lékových skupin jako duloxetinu či užívání symptomatických pomalu působících léků na artrózu (SYSADOA – SYmptomatic Slow‑Acting Drugs for OsteoArthritis). Důležitým principem (3, 4, 5, 6, 8) je komplexní přístup přizpůsobený požadavkům a možnostem pacienta. V pozdějších stadiích onemocnění je někdy zapotřebí i léčba chirurgická.
Přehled terapie OA:
I. Nefarmakologická léčba
II. Farmakologická léčba
1. Neopioidní analgetika
a) Analgetika‑antipyretika
b) Celková nesteroidní antirevmatika
c) Lokální nesteroidní antirevmatika
2. Opioidy
a) Slabé opiody
b) Fixní kombinace slabých opioidů s jinými analgetiky
c) Silné opiody
3. Adjuvantní analgetika
a) Antidepresiva
b) Symptomaticky pomalu působící léky na osteoartrózu
c) Intraartikulární kortikosteroidy
III. Chirurgická léčba
I. Nefarmakologická léčba
Mezi nefarmakologickou léčbu OA (3, 4, 5, 6, 8) řadíme odpovídající edukaci, přiměřený pohybový režim a redukci váhy u obézních pacientů. Přiměřený pohybový režim zahrnuje odstranění nefyziologické zátěže kloubu, pravidelné cvičení se zaměřením na posilování svalstva a udržení dostatečného rozsahu hybnosti postiženého kloubu. Cvičení je vhodné doplnit fyzikální léčbou a používáním opěrných a jiných ortopedických pomůcek.
II. Farmakologická léčba
ACR doporučení
Dle ACR jsou důrazně pro léčbu OA doporučeny lokální nesteroidní antirevmatika (NSA), celková NSA a intraartikulární aplikace (i. a.) kortikoidů (3) (Tab. 1). Lokální NSA jsou důrazně doporučena pacientům s bolestivou gonartrózou a podmíněně doporučena pacientům s bolestivou OA rukou. Aplikaci do kyčle je vhodné provést pod ultrazvukovou kontrolou. Zpochybňována je bezpečnost a účinnost dlouhodobé léčby silnými opioidy.
Tab. 1. Farmakologické možnosti léčby osteoartrózy podle ACR a OARSI 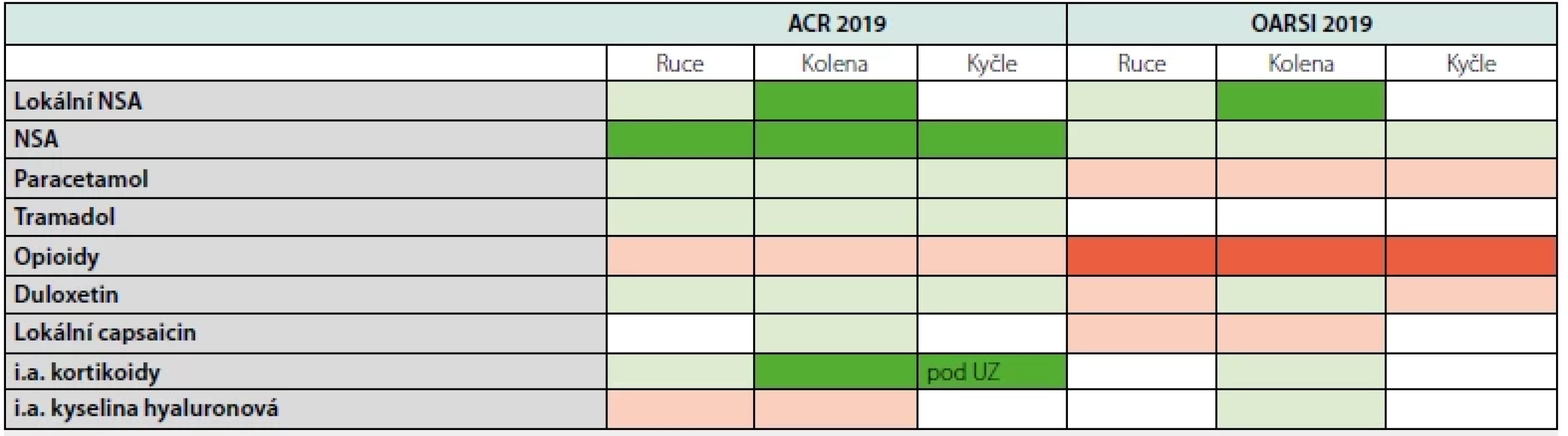
ACR – Americká revmatologická společnost (American College of Rheumatology) OARSI – Mezinárodní společnost pro výzkum osteoartrózy (Osteoarthritis Research Society International) NSA – nesteroidní antirevmatika i.a. – intraartikulární aplikace UZ – ultrazvuk Upraveno podle: Kolasinski SL, Neogi T, Hochberg MC et al. 2019 American College of Rheumatology/Arthritis Foundation Guideline for the Management of Osteoarthritis of the Hand, Hip, and Knee. Arthritis Rheumatol. 2020;72(2):220-233. (3) Bannura RR, Osani MC, Vaysbrot EE, et al. OARSI guidelines for the non-surgical management of knee, hip, and polyarticular osteoarthritis. Osteoarthritis and Cartilage 2019;27:1578-1589. (4) OARSI doporučení
Obdobně jako ACR doporučení vyznívají i doporučení OARSI (4) (Tab. 1). Zde jsou důrazně doporučena pro léčbu pouze lokální NSA u pacientů s gonartrózou. Celkově používaná NSA jsou podmíněně doporučena stejně jako duloxetin, i. a. aplikace kortikoidů a i. a. aplikace kyseliny hyaluronové do kolenních kloubů. Důrazně nedoporučena je léčbu OA silnými opiody.
ESCEO doporučení
Strategie léčby artrózy je z praktického hlediska asi nejlépe rozpracovaná v doporučeních ESCEO (5), kde je léčba členěna do 4 terapeutických kroků.
4 kroky v léčbě OA podle doporučení ESCEO:
1. krok – základní léčba
Fyzioterapie – ortézy, vložky, hole, mechanoterapie, vodoléčba
Farmakoterapie – perorální SYSADOA, lokální NSA, paracetamol
2. krok – pokročilá farmakoterapie
NSA, i. a. injekce kyseliny hyaluronové, glukokortikoidy
3. krok – poslední farmakologický pokus
Slabé opioidy (tramadol, dihydrokodein) nebo duloxetin
4. krok – terminální stadium
Chirurgická léčba, při kontraindikaci opioidy
Farmakoterapie sleduje dva hlavní cíle – prvním je úleva od bolesti a dalších obtíží, jako je ztuhlost nebo omezení funkce (symptomatický efekt), druhým je případné zpomalení strukturální progrese. Tento účinek zatím nebyl u žádného z léků schválených pro léčbu OA ani u experimentálních postupů jednoznačně potvrzen.
1. Neopiodní analgetika
Jsou indikována k léčbě mírné a středně silné bolesti, která se velmi často vyskytuje u OA. Neopiodní analgetika mají definovanou maximální denní dávku a zvyšování dávky nad tuto mez nevede k posílení analgetického účinku, ale naopak ke zvýšení rizika nežádoucích účinků. Do této skupiny zahrnujeme analgetika‑antipyretika a NSA.
a) Analgetika‑antipyretika
Paracetamol (acetaminofen) je analgetikum bez protizánětlivé účinku. Výraznějšího analgetického efektu je dosaženo od 625 mg v jednotlivé dávce, nižší dávkování má především antipyretický účinek. Doporučuje se nepřekračovat denní dávku 3000 mg. Paracetamol je využíván především v léčbě akutní bolesti OA. Při nekontrolovaném dávkování narůstá riziko hepatotoxicity, především u pacientů s preexistujícím jaterním onemocněním a vyšší spotřebou alkoholu.
Metamizol působí velmi dobře analgeticky a antipyreticky, protizánětlivý efekt je však slabý. Je ceněn pro spazmolytické působení a rychlý nástup účinku. Podává se obvykle 500 mg 4× denně. Maximální denní dávka je 6000 mg. Vzhledem k riziku agranulocytózy není vhodný k dlouhodobému podávání.
b) Celková nesteroidní antirevmatika
Systémově podávaná nesteroidní antirevmatika jsou součástí léčby osteoartrózy s prokázanou účinností. Mají výrazný analgetický i protizánětlivý efekt a jsou doporučována pro léčbu OA ve většině mezinárodních doporučení (3, 4, 5, 6) (Tab. 1).
Mechanismus účinku NSA byl popsán v roce 1971, přičemž hlavním mechanismem účinku je inhibice syntézy prostaglandinů, která vzniká jako následek inhibice enzymu cyklooxygenázy (COX). Existují 2 izoformy COX. Všechna dostupná NSA tlumí obě izoformy COX, tj. COX-1 i COX-2, jednotlivá NSA se však liší poměrem inhibice COX-1/COX-2. Podle tohoto poměru dělíme NSA na nespecifické inhibitory COX-1/COX-2, což je většina používaných NSA, a na specifické inhibitory COX-2 neboli koxiby (9).
Při systémové terapii NSA se však mohou vyskytnout četné nežádoucí účinky (Tab. 2).
Tab. 2. Nežádoucí účinky neselektivních i COX-2 selektivních nesteroidních antirevmatik 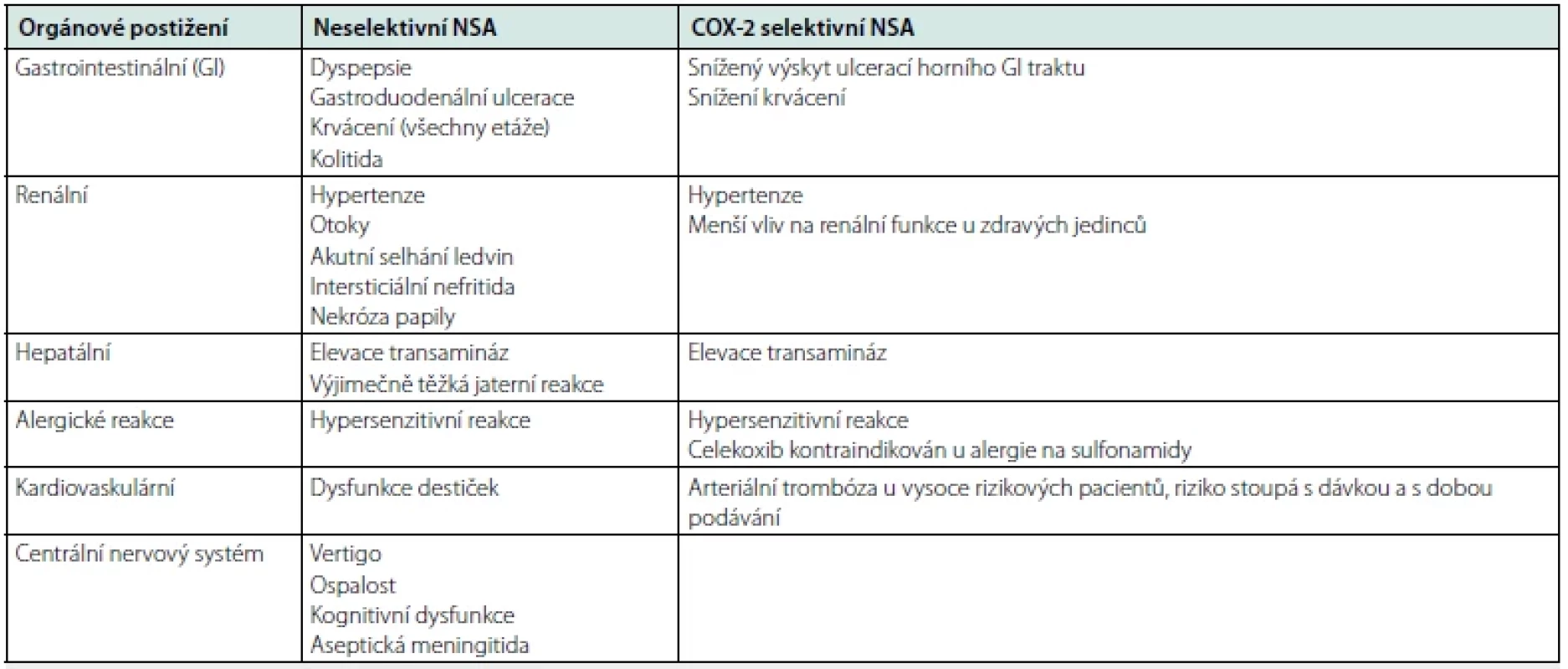
NSA – nesteroidní antirevmatika COX – cyklooxygenáza Upraveno podle: Pavelka K, Olejárová M. Osteoatróza. In: Pavelka K, Vencovský J, Horák P, et al. Revmatologie. Maxdorf, Praha 2018:556-594. ISBN 978-80-7345-583-5 (2) https://www.sukl.cz/ Mezi nejčastějšími a nejzávažnějšími je uváděn negativní vliv na gastrointestinální trakt (tvorba erozí, ulcerací a gastrointestinálních vředů), zhoršení renálních funkcí či zvýšené riziko kardiovaskulárních komplikací (9).
Dělení NSA:
- Neselektivní NSA: ibuprofen, diklofenak, naproxen, ketoprofen, indomethacin. Zařazuje se sem i nimesulid a meloxicam, které byly dříve nazývány „preferenční“ NSA.
- Selektivní NSA (koxiby): celecoxib, etoricoxib.
Ibuprofen je jedním z nejčastěji předepisovaných antirevmatik, je možné jej koupit i jako volně prodejný lék. Řadíme ho do skupiny derivátů kyseliny propionové spolu s ketoprofenem a naproxenem, jež mají mezi NSA nejlepší kardiovaskulární bezpečnostní profil. Vstřebává se dobře a je jedním z gastrointestinálně nejšetrnějších léků ze skupiny neselektivní NSA (do dávky 1200 mg/denně).
Meloxikam spolu s piroxikamem a lornoxikamem zařazujeme mezi oxikamy. Všechny léky této skupiny mají pomalejší nástup účinku, nehodí se proto pro terapii akutní bolesti. Naopak díky dlouhému poločasu (s výjimkou lornoxikamu) jsou výborné při léčbě bolesti chronické.
Diklofenak je velmi často využíván při léčbě akutní i chronické bolesti. Řadíme ho spolu s indomethacinem mezi deriváty kyseliny octanové. Diklofenak má silný analgetický efekt (dávka 50 mg má srovnatelný účinek s 200 mg ibuprofenu) i silný efekt antiflogistický, výraznější než ibuprofen. K dispozici jsou formy s rychlým nástupem i varianty retardované – s postupným uvolňováním.
Celekoxib se spolu s etorikoxibem a parekoxibem řadí mezi koxiby. Koxiby selektivně inhibují COX-2, mají proto méně gastrointestinálních nežádoucích účinků a indikujeme je zejména u jedinců s preexistující gastro - nebo enteropatií. Přehled nejčastěji používaných orálních NSA je uveden v tabulce 3.
Tab. 3. Příklady v ČR dostupných orálních nesteroidních antirevmatik 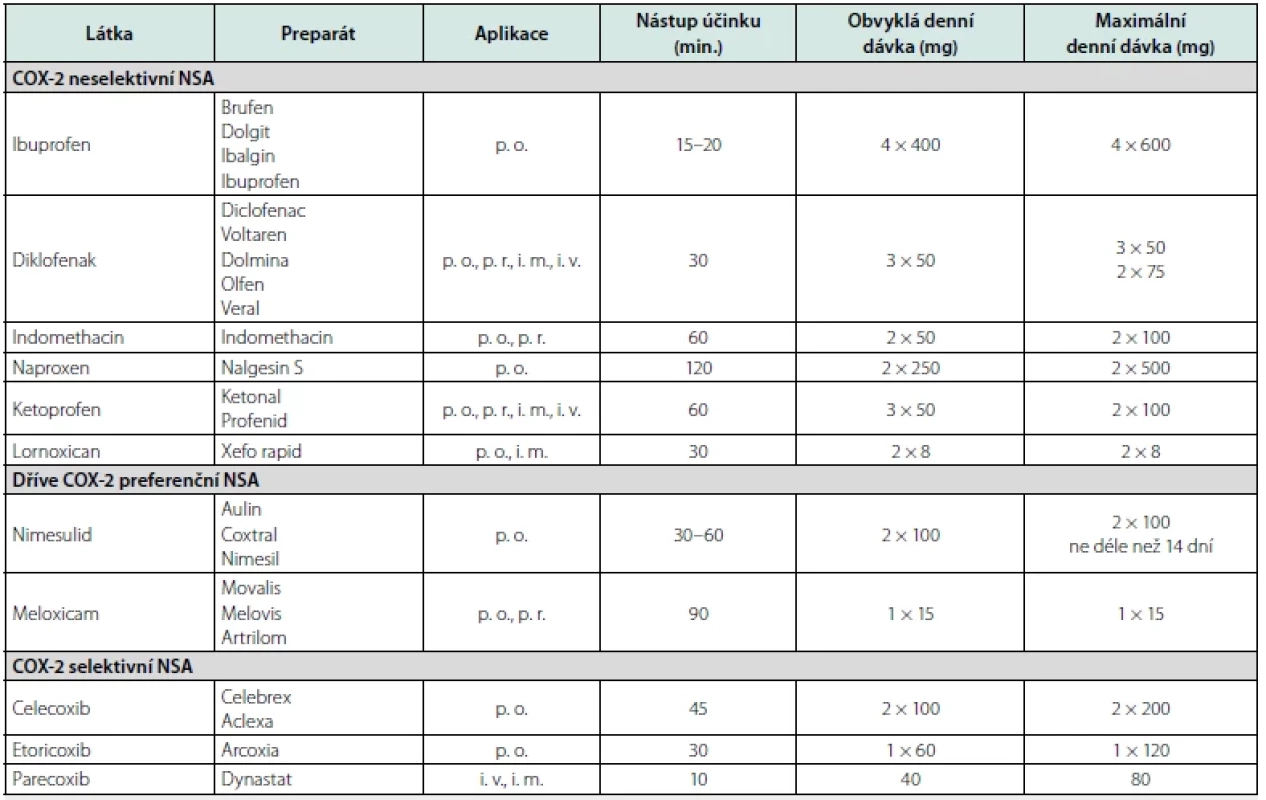
Upraveno podle: https://www.sukl.cz/ c) Lokální nesteroidní antirevmatika
Lokální NSA jsou důrazně doporučena pro léčbu OA jak ACR, tak i OARSI doporučeními. Rovněž ESCEO doporučení řadí jejich použití do základního (1. kroku) v léčbě OA (3, 4, 5, 6) (Tab. 1). Dosahují statisticky významné úlevy od bolesti při artróze kolen a rukou. Studie porovnávající lokální a celkově podávaná NSA vykazovaly podobnou účinnost (10, 11, 12, 13).
Dostatečné údaje pro analýzu jednotlivých lokálních NSA oproti placebu byly k dispozici pouze u diklofenaku a ketoprofenu. Pacientů s klinickým zlepšením po diklofenaku bylo 60 % (NNT 6,4–9,8) a pacientů s klinickým zlepšením po ketoprofenu bylo 63 % (NNT 6,9) (10, 11, 12, 13).
Nežádoucí účinky lokálních NSA jsou minimální (7). Nejčastější byly mírné lokální kožní reakce. Sérové koncentrace léků zůstávají nízké (nepřekračují 5–10 %), a tudíž nevyvolávají nežádoucí účinky jako při celkové aplikaci. Přehled nejčastěji používaných lokálních NSA, uveden v tabulce 4.
Tab. 4. Příklady v ČR dostupných forem lokálních nesteroidních antirevmatik 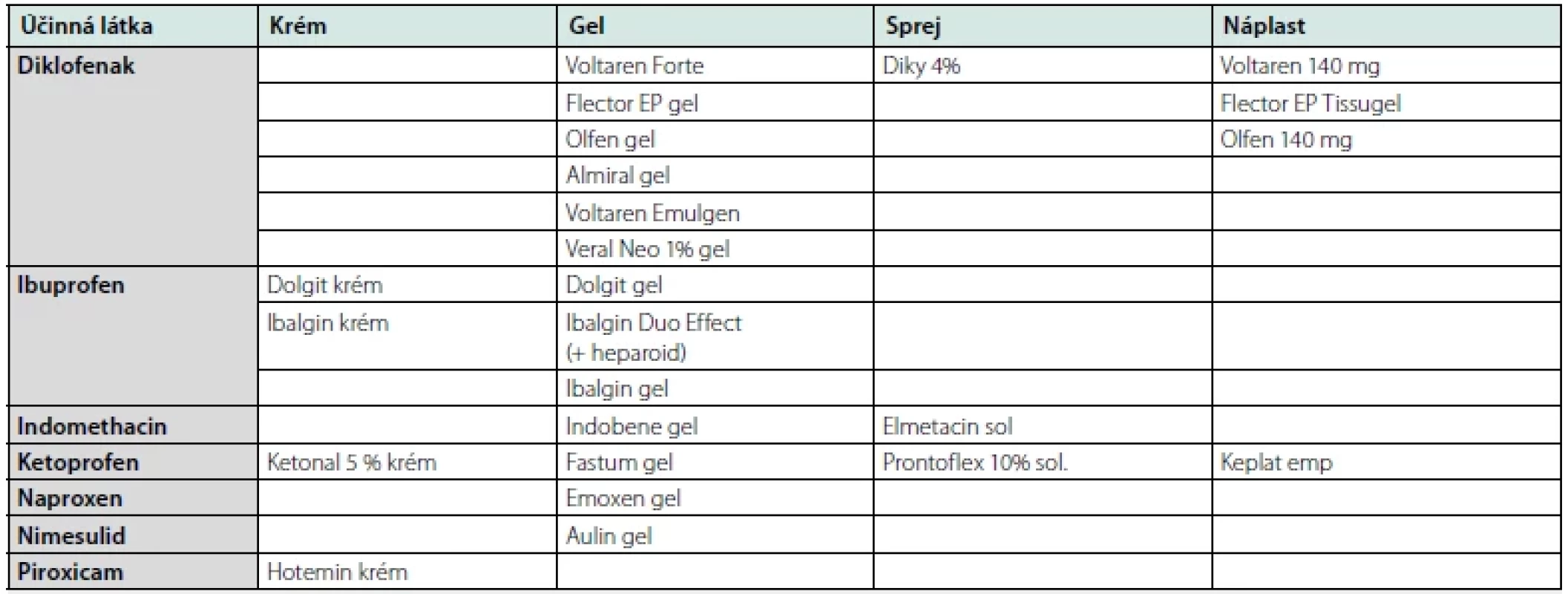
Upraveno podle: https://www.sukl.cz/ 2. Opioidy
Farmakologický účinek opioidních analgetik je dán vazbou na opioidní receptory. Analgezie je zprostředkována především stimulací μ‑receptorů spinálně a supraspinálně. Podle síly analgetického účinku dělíme opioidy na slabé a silné.
a) Slabé opioidy
Ve srovnání se silnými opioidy mají sice slabší analgetický efekt, ale s jejich vedlejšími účinky (nevolnost, obstipace, ovlivnění kognitivních funkcí atd.) je nutno rovněž počítat. Farmakologicky jde o slabé μ‑agonisty (tramadol, kodein, dihydrokodein). Léčbu slabými opioidy u OA zahajujeme, jestliže selhala léčba neopioidními analgetiky nebo je léčba těmito léky kontraindikovaná (14). Zástupci slabých opioidů jsou tramadol, kodein, dihydrokodein.
Tramadol
V Evropě nejrozšířenější slabý opiod je tramadol (1977). Je řazený k slabým opioidům pro svůj účinek na μ‑opioidní receptory. Pro jeho analgetický efekt je stejně důležitá blokáda zpětného vychytávání serotoninu a noradrenalinu (15). Účinnost tramadolu je doplněna dlouhou dobou účinku a příznivým bezpečnostním profilem.
Velkou výhodou je existence řady aplikačních forem, od injekční, přes čípkovou až po tablety s dvoufázovým uvolňováním účinné látky. Obvyklá jednotlivá perorální dávka tramadolu s rychlým účinkem je 50–100 mg (1–2 cps., 20–40 gtt.), efekt přetrvává 4–6 hodin. Maximální denní dávka je 400 mg.
Dihydrokodein a kodein
Dihydrokodein je semisyntetický analog kodeinu. K dispozici je retardovaný kodein, který lze podávat v dávkách 60–120 mg po 12 hodinách, případně i po 8 hodinách. Maximální racionální denní dávka se udává 240 mg/denně. Kodein je slabý μ-agonista. Vzhledem ke slabému účinku se používá prakticky jen v kombinacích, převážně s paracetamolem.
b) Kombinované preparáty slabých opioidů
U pacientů se obecně doporučuje kombinace opioidních/neopioidních analgetik. Kombinují se dostupné léky obsahující různá analgetika, ale jsou využívány i fixní kombinace v jedné tabletě, které přinášejí další výhody. V současné době je používána řada fixních kombinací analgetik: paracetamol se slabými (např. kodeinem nebo tramadolem) (Tab. 5). V roce 2016 byla v Evropě schválena nová fixní kombinace slabého opioidu a NSA (tramadol/dexketoprofen), která je dostupná i u nás. Fixní kombinace účinného NSA s opioidem představuje novou alternativu pro léčbu bolesti.
Tab. 5. Kombinované preparáty slabých opioidů a paracetamolu 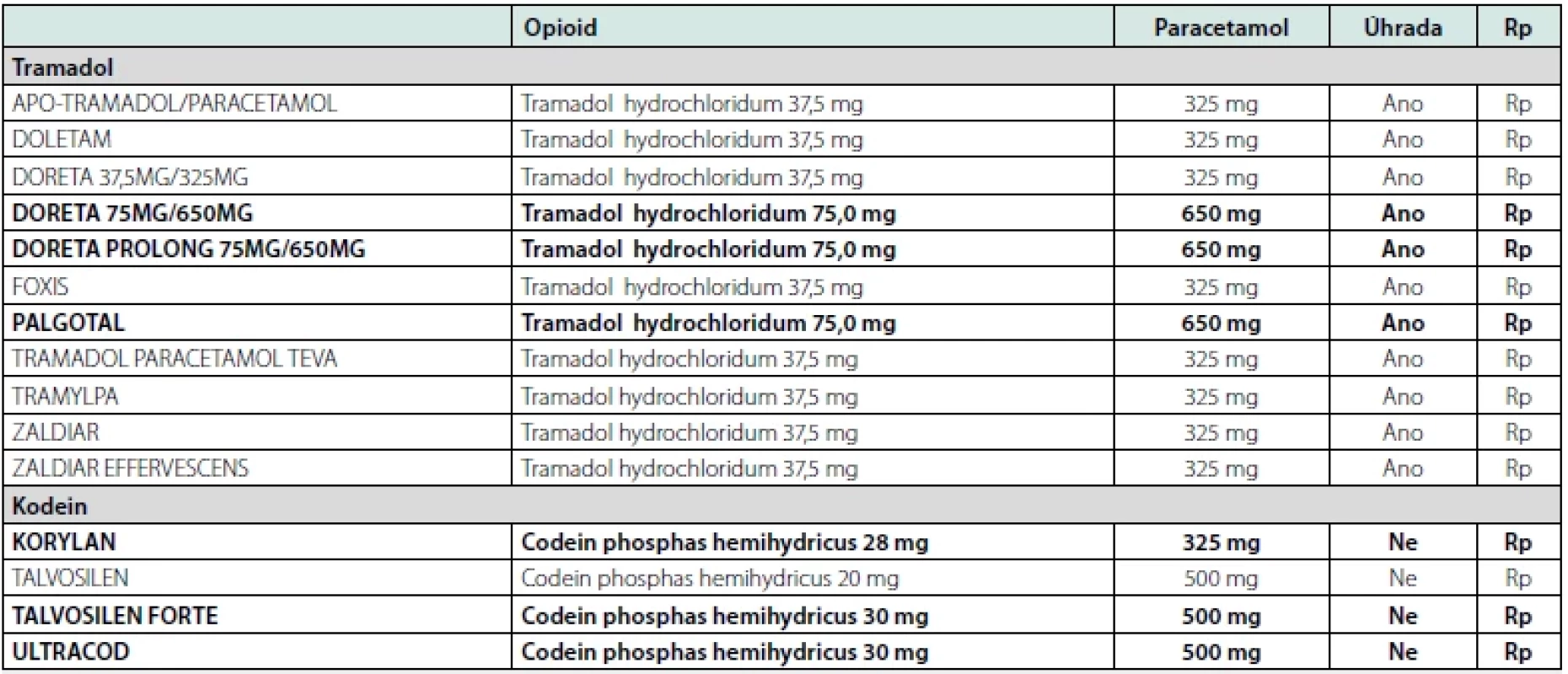
Zvýrazněny jsou preparáty s vyšším dávkováním slabého opioidu: tramadol 75 mg nebo codein 30 mg Upraveno podle: https://www.sukl.cz/ Fixní kombinace tramadolu a paracetamolu
Aditivní efekt můžeme pozorovat u fixní kombinace tramadolu s paracetamolem, kde se vzájemně doplňuje efekt na syntézu prostaglandinů a na opioidní, serotoninergní a noradrenergní dráhy bolesti. Může tedy pokrýt jak nociceptivní bolest vycházející z poškozených tkání, tak inhibovat místa přenosu bolesti na synapsích neuronů na nervových drahách (16). Dávkování u OA se většinou pohybuje v intervalech denní dávky tramadolu 130–150 mg společně s paracetamolem v dávkách 1000 – 1500 mg/den. V distribuci je kombinovaná tableta obsahující 37,5 mg tramadolu a 325 mg paracetamolu či její silnější varianta s dvojnásobným množstvím obou látek (Tab. 5).
Fixní kombinace kodeinu a paracetamolu
Na českém trhu je kodein ve fixní kombinované formě s paracetamolem nebo v kombinaci s paracetamolem a kofeinem. Používá se kombinovaná tableta 500 mg paracetamolu s 30 mg kodeinu (Tab. 5).
Fixní kombinace tramadolu a dexketoprofenu
Nedávno byla vyvinuta fixní dávková kombinace rychle působícího NSA, dexketoprofen trometamolu, a dlouhodobě působícího opioidu tramadolu hydrochloridu. Kombinace dosahuje účinné analgezii při nižších a lépe snášených dávkách, než jsou dávky jednotlivých látek používaných samostatně (17).
Fixní kombinace dexketoprofen/tramadol byla k použití v Evropě schválena v lednu 2016. Je indikována ke krátkodobé symptomatické léčbě středně silné až silné akutní bolesti při bolestech zad a osteoartróze. Kombinace dexketoprofenu (25 mg) a tramadolu (75 mg) je v České republice dostupná pod firemním názvem Skudexa.
Spolu s analgetickou účinností vykazuje tato kombinace dobrý profil snášenlivosti. Přehled Cochranovy databáze dospěl k závěru, že jednorázová perorální dávka dexketoprofenu 25 mg plus tramadolu 75 mg (NNT 1,65) poskytla lepší úroveň úlevy od bolesti s delším trváním účinku než stejná dávka samotného dexketoprofenu nebo tramadolu.
c) Silné opioidy
Bezpečnost a účinnost dlouhodobé léčby (míněno delší než rok) silnými opioidy je zpochybňována u chronické nemaligní bolesti včetně OA. Bylo prokázáno zvýšené riziko abúzu opioidů při používání vyšších dávek silných opioidů a zároveň chybí kvalitní klinické studie delší než rok potvrzující efektivnost této léčby (18, 19). Většinou jsou podmíněně (3) či důrazně (4) nedoporučovaná (Tab. 1) či doporučená jen u pacientů, kteří nemohou podstoupit operační řešení (5). Strategie léčba silnými opioidy u OA je uvedena v Metodických pokynech pro farmakoterapii bolesti (14).
3. Adjuvantní analgetika
a) Antidepresiva
Duloxetin je antidepresivum čtvrté generace – inhibitor zpětného vychytávání noradrenalinu a serotoninu (SNRI – Serotonin and Noradrenaline Reuptake Inhibitors). Vyrovnaná inhibice serotoninu a noradrenalinu přináší analgetický efekt, který postrádala skupina selektivních inhibitorů serotoninu (SSRI – Selective Serotonin Reuptake Inhibitors). Kromě ovlivnění periferní neuropatické bolesti je duloxetin efektní u dalších druhů bolesti, u kterých se předpokládá centrální senzitizace, včetně OA (20). V léčbě bolesti u OA se používá v dávce 60–120 mg 1× denně. Nabízí se otázka, proč je z celé skupiny SNRI doporučen pouze duloxetin. Doporučení vychází pouze z kvalitních klinických studií či metaanalýz (20), které u ostatních preparátů této skupiny pro OA chybí.
b) Symptomaticky pomalu působící léky na osteoartrózu (SYSADOA)
Takzvaně symptomaticky pomalu působící léky na osteoartrózu mají analgetický a protizánětlivý účinek, který spočívá ve specifickém zásahu do metabolismu chrupavky. Jejich účinek nastupuje pozvolna, ale přetrvává 2 až 3 měsíce po ukončení léčby. Mají i potenciálně chondroprotektivní efekt, který zatím nebyl u žádného z registrovaných preparátů jednoznačně potvrzen.
Názory na užívání těchto preparátů nejsou v mezinárodním měřítku jednotné. ACR (3) a OARSI (4) jejich plošné užívání nedoporučují z důvodu nedostatečně doložené účinnosti. Naopak podle ESCEO (5) jsou základem farmakoterapie OA a jsou doporučena jako základní léčba.
Používáme jak celkově působící léky obsahující glukosamin sulfát, chondroitin sulfát, diacerhein nebo výtažek z avokáda a sójových bobů, tak i. a., kde aplikujeme kyselinu hyaluronovou (KH) nebo její vysokomolekulární deriváty přímo do postižených kloubů (Tab. 6). Jednoznačný důkaz o zpomalení degenerace chrupavky nebyl získán ani u i. a. KH.
Tab. 6. Přehled pomalu působících léků (SYSADOA) pro léčbu osteoartrózy 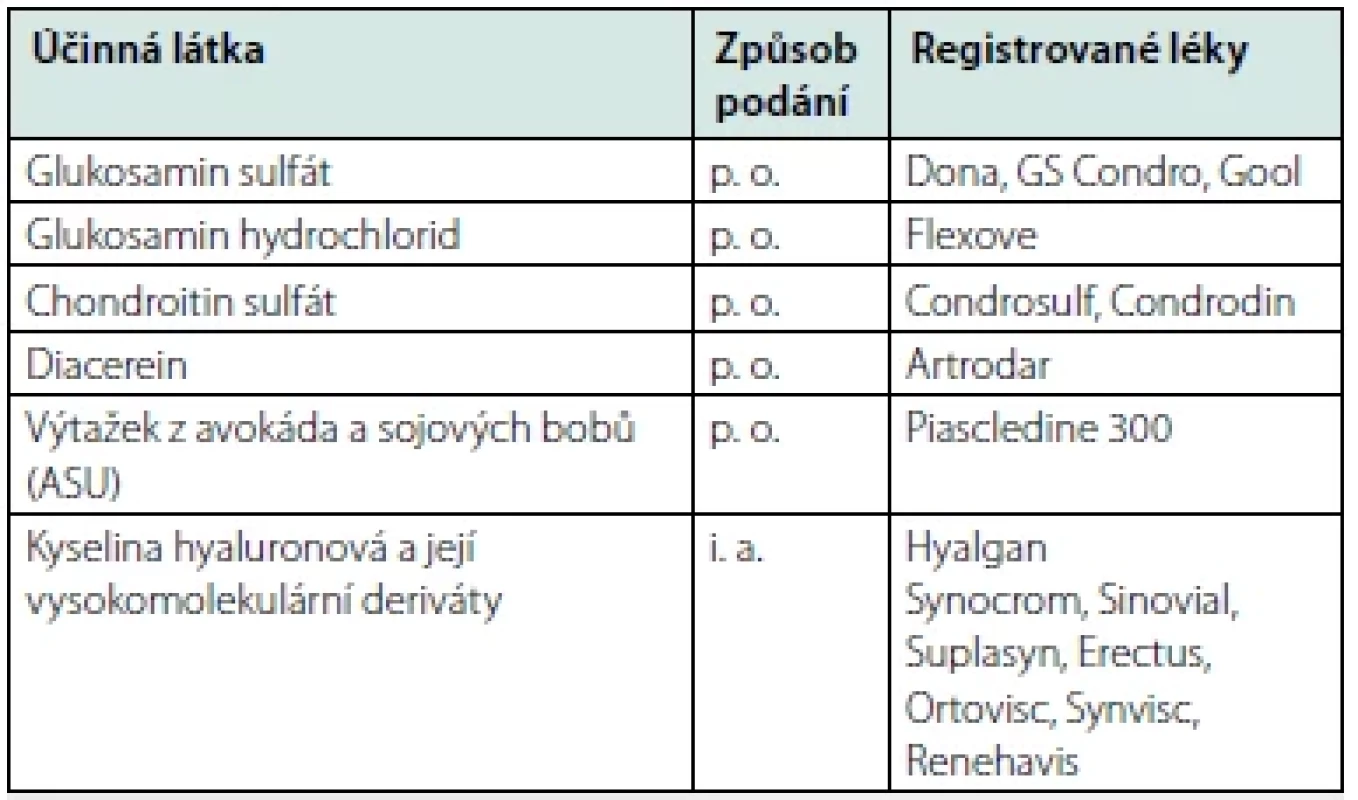
Upraveno podle: Bruyere O, Honvoa G, Veronese N, et al. An updated algorithm recommendation for the management of knee osteoarthritis from the European Society for Clinical and Economic Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO). Semin Arthritis Rheum. 2019;49:337-350. (5) https://www.sukl.cz/ Tyto přípravky mají příznivý a relativně rychlý účinek na úpravu relogických parametrů synoviální tekutiny, který přetrvává dlouhodobě. Zároveň zlepšují hybnost kloubu a poskytují úlevu od bolesti. Aplikace probíhá dvakrát ročně a analgetický efekt i zlepšení hybnosti kloubů přetrvává po dobu až 6 měsíců.
Látky ze skupiny SYSADOA jsou i součástí různých doplňků stravy. Je však třeba upozornit, že tyto doplňky mají odlišnou kvalitu než registrované léčivé přípravky a nejsou tedy určeny k léčbě ani prevenci vzniku OA.
Vývoj nového léku na OA je samozřejmě velkou výzvou. Nově zkoušených terapeutických postupů je tedy mnoho. Zařazujeme mezi ně i léčbu krevní plazmou obohacenou destičkami či léčbu kmenovými buňkami. Zatím však žádnou z těchto možností nelze považovat za prokazatelně účinnou.
c) Intraartikulární kortikosteroidy
I. a. aplikace kortikoidů má v kloubu silný protizánětlivý a analgetický efekt. Její indikací je bolestivá nebo zánětlivá iritace kloubu a je doporučena ve většině mezinárodních doporučení (3, 4, 5, 6) (Tab. 1). Nejčastěji se při OA provádí opich kolen. Můžeme však opichovat kterýkoliv iritovaný kloub. Aplikace do kyčelního kloubu by měla být provedena pod zobrazovací technikou, nejlépe pod ultrazvukem (3). Aplikaci do jednoho kloubu se doporučuje provést maximálně 4× ročně a minimální interval mezi aplikacemi by měl být alespoň 6 týdnů. V Tab. 7 je uvedeno porovnání kortikoidů používaných k i. a. aplikaci.
Tab. 7. Porovnání kortikosteroidů k intraartikulární aplikaci 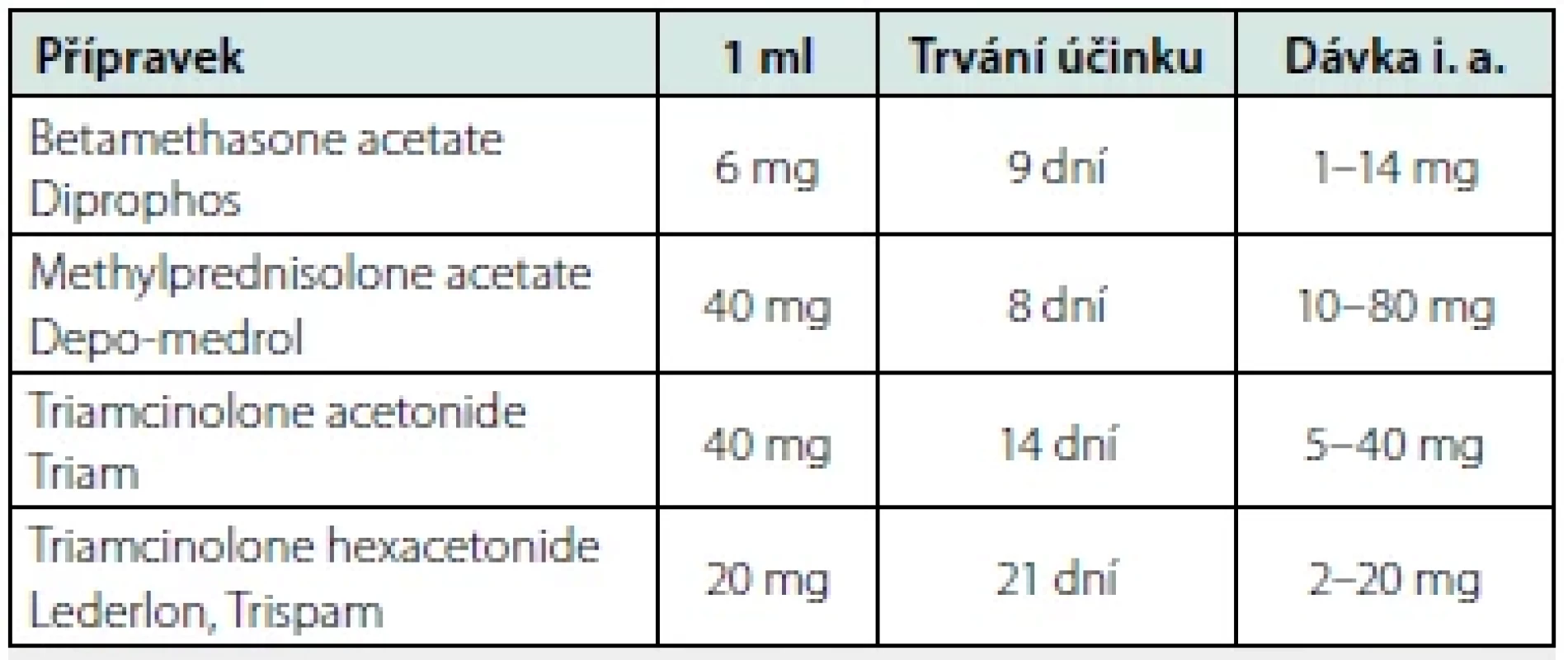
i. a. – intraartikulární aplikace
Upraveno podle: https://www.sukl.cz/III. Chirurgická léčba
U části pacientů s komplikovanou gonartrózou je možné provést artroskopii, která přináší výhodu diagnostické i terapeutické procedury. Artroskopie dovoluje ošetření postižených struktur pomocí kloubní laváže, sutury poškozeného menisku. U pokročilé osteoartrózy je nejefektivnějším výkonem kloubní náhrada. Nejčastěji jsou indikovány totální endoprotézy kolenních a kyčelních kloubů.
Závěr
V léčbě osteoartrózy je důležitá komplexní péče, která kombinuje celé spektrum nefarmakologické i farmakologické léčby, doplněné v případě potřeby ortopedickým výkonem. Není pochyby o důležité úloze nefarmakologické léčby. K farmakologické léčbě máme možnost použít neopioidní analgetika, NSA, slabé opioidy či jejich kombinované preparáty, SYSADOA či i. a. kortikoidy. Léčba všemi jmenovanými lékovými skupiny má jak některá pozitiva, tak i možné vedlejší účinky. Navíc u některých léků trvají pochyby o velikosti jejich skutečného efektu u OA. Proto na jejich použití nepanuje mezi revmatology jednoznačná shoda. Doufejme, že další výzkum nalezne účinné a bezpečné možnosti ovlivnění nejen bolesti a dalších projevů OA, ale i její kauzální léčby.
Tato publikace byla podpořena projektem MHCR 023728 a AZV No. 18-00542.
MUDr. Olga Šléglová
Revmatologický ústav, Praha
olga.sleglova@seznam.cz
Cit. zkr: Vnitř Lék. 2023;69(2):119-127Článek přijat redakcí: 6. 2. 2023
Článek přijat po recenzích: 28. 2. 2023
Zdroje
1. Cisternas MG, Murphy L, Sacks JJ, Solomon DH, et al. Alternative Methods for Defining Osteoarthritis and the Impact on Estimating Prevalence in a US Population‑Based Survey. Arthritis Care Res (Hoboken). 2016;68(5):574-580.
2. Pavelka K, Olejárová M. Osteoatróza. In: Pavelka K, Vencovský J, Horák P, et al. Revmatologie. Maxdorf, Praha 2018 : 556-594. ISBN 978-80-7345-583-5.
3. Kolasinski SL, Neogi T, Hochberg MC, et al. 2019 American College of Rheumatology/Arthritis Foundation Guideline for the Management of Osteoarthritis of the Hand, Hip, and Knee. Arthritis Rheumatol. 2020;72(2):220-233.
4. Bannura RR, Osani MC, Vaysbrot EE, et al. OARSI guidelines for the non‑surgical management of knee, hip, and polyarticular osteoarthritis. Osteoarthritis and Cartilage. 2019;27 : 1578-1589.
5. Bruyere O, Honvoa G, Veronese N, et al. An updated algorithm recommendation for the management of knee osteoarthritis from the European Society for Clinical and Economic Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO). Semin Arthritis Rheum. 2019;49 : 337-350.
6. Kloppenburg M, Kroon FPB, Blanco FJ, et al. 2018 update of the EULAR recommendations for the management of hand osteoarthritis. Ann Rheum, DiS. 2019;78 : 16-24.
7. Pavelka K. Doporučení České revmatologické společnosti pro léčbu osteoartrózy kolenních, kyčelních a ručních kloubů. Čes Revmatol. 2012;3 : 138-156.
8. Fernandes L, Hagen KB, Bijlsma JWJ, et al. EULAR recommendations for the non‑pharmacological core management of hip and knee osteoarthritis. Ann Rheum, DiS. 2013;72 : 1125-1135.
9. Forejtová S. Systémová nesteroidní antirevmatika. In: Pavelka K, Vencovský J, Šenolt L, et al. Farmakoterapie revmatických onemocnění. Maxdorf, Praha 2017 : 33-41. ISBN 978-80-7345-537-8.
10. Derry S, Moore RA, Gaskell H, McIntyre M, Wiffen PJ. Topical NSAIDs for acute musculoskeletal pain in adults. Cochrane Database Syst Rev. 2015; CD007402.
11. Derry S, Moore RA, Rabbie R. Topical NSAIDs for chronic musculoskeletal pain in adults. Cochrane Database Syst Rev. 2012;9:CD007400.
12. Derry S, Moore RA, Rabbie R. Topical NSAIDs for chronic musculoskeletal pain in adults. Cochrane Database Syst Rev. 2016; CD007400.
13. Rannou F, Pelletier JP, Martel‑Pelletier J. Efficacy and safety of topical NSAIDs in the management of osteoarthritis: evidence from real‑life setting trials and surveys. Semin Arthritis Rheum. 2016;45(4Suppl):S18-21.
14. Lejčko J, Kozák J, Fricová J, et al. Metodické pokyny pro farmakoterapii bolesti. Bolest. 2016;19 suppl.1 : 1-27.
15. Toupin AK, Bisaillon J, Welch V, et al. Tramadol for osteoarthritis. Cochrane Database Syst Rev. 2019;27:CD005522.
16. Pergolizzi JV jr., van de Laar M, Langford R, et al. Tramadol/paracetamol fixed‑dose combination in the treatment of moderate to severe pain. J Pain Res. 2012;5 : 327-346.
17. Moore RA, Gay‑Escoda C, Figueiredo R, et al. Dexketoprofen/tramadol: randomised double‑blind trial and confirmation of empirical theory of combination analgesics in acute pain. J Headache Pain. 2015;16 : 541-8.
18. Chou R, Turner JA, Devine EB, et al. The effectiveness and risks of long‑term opioid therapy for chronic pain: a systematic review for a National Institutes of Health Pathways to Prevention Workshop. Ann Intern Med. 2015;162 : 276-86.
19. Dowell D, Haegerich TM, Choi R. CDC Gudelines for prescribing opioids for chronic pain. United States, 2016. Recommendations and reports. 2016;65(1):1-49.
20. Wang ZY, Shi SY, Li SJ, et al. Efficacy and safety of duloxetine on osteoarthritis knee pain: a meta‑analysis of randomized controlled trials. Pain Med. 2015;16(7):1373-1385.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek Hlavní téma – kardiologieČlánek Novinky v imunologii
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2023 Číslo 2- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- Dopady nekontrolované hypertenze na CNS
- Dávkování základní farmakoterapie a jeho vliv na prognózu pacientů hospitalizovaných pro srdeční selhání
- Možnosti léčby bolesti u osteoartrózy
- Supresní terapie levothyroxinem v léčbě karcinomu štítné žlázy
- Novinky v imunologii
- Hlavní téma – kardiologie
- Kam kráčí preventivní kardiologie?
- Co je nového v léčbě chronického srdečního selhání?
- Novinky v diagnostice a léčbě kardiomyopatií
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Novinky v diagnostice a léčbě kardiomyopatií
- Co je nového v léčbě chronického srdečního selhání?
- Novinky v imunologii
- Supresní terapie levothyroxinem v léčbě karcinomu štítné žlázy
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




