-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Kombinovaný trénink u mužů s metabolickým syndromem po akutní koronární příhodě
Combined exercise training in men with metabolic syndrome after acute coronary event
Introduction:
Favourable effect of exercise training on cardiovascular prognosis in patients with metabolic syndrome have been documented in lot of studies. Less information exist about results of cardiovascular rehabilitation in patients with different forms of coronary heart disease and associated diseases and abnormalities within metabolic syndrome. Methods: The present article evaluates a benefit of combined, aerobic-resistance training in two groups of patients after percutaneous coronary intervention for acute coronary syndrome: with [group MS(+), n = 42] and without [group MS(–), n = 53] metabolic syndrome. The changes in aerobic capacity (VO2peak, VO2peak . kg–1), physical performance (Wpeak, Wpeak . kg–1), blood pressure, BMI and waist circumference after 12 weeks of cardiovascular rehabilitation are evaluated. Results: Significant improvement in aerobic capacity and physical performance were found out both in group MS(+) and MS(–) (p < 0.01, resp. p < 0.001). Decrease of systolic blood pressure was significant in MS(+), whereas in MS(–) together with decrease of diastolic BP in both groups were not significant. The increase in aerobic capacity and physical performance in patients of MS(+) is comparable with those in MS(–); the decrease in systolic BP was more intensive in MS(+) compared to MS(–). The changes in waist circumference and BMI were not significant in both groups. Conclusion: The results show, that in patients with high number of risk factors associated with metabolic syndrome was demonstrated at least comparable benefit from cardiovascular rehabilitation compared with those without metabolic syndrome.Key words:
metabolic syndrome – acute coronary event – cardiovascular rehabilitation – aerobic capacity
Autoři: H. Svačinová 1; V. Mrkvicová 1; J. Pochmonová 1; B. Rosenbergová 1; J. Siegelová 1; P. Dobšák 1; J. Vítovec 2
Působiště autorů: Klinika tělovýchovného lékařství a rehabilitace Lékařské fakulty MU a FN u sv. Anny v Brně, přednosta prof. MUDr. Petr. Dobšák, CSc. 1; I. interní kardio-angiologická klinika Lékařské fakulty MU a FN u sv. Anny v Brně, přednosta prof. MUDr. Jiří Vítovec, CSc., FESC 2
Vyšlo v časopise: Vnitř Lék 2011; 57(9): 764-771
Kategorie: 65. narozeniny MUDr. Jany Lacinové a 60. narozeniny prim. MUDr. Milana Tržila
Souhrn
Úvod:
Příznivý vliv tělesného tréninku na kardiovaskulární prognózu u pacientů s metabolickým syndromem je dokumentován v řadě studií. Méně informací existuje o výsledcích kardiovaskulární rehabilitace u pacientů s různými formami ischemické choroby srdeční a přidruženými chorobami a odchylkami v rámci metabolického syndromu. Metodika: Předložená práce hodnotí prospěch z kombinovaného, aerobně-posilovacího tréninku u 2 souborů mužů po perkutánní koronární intervenci pro akutní koronární syndrom: s metabolickým syndromem [soubor MS(+), n = 42] a bez metabolického syndromu [soubor MS(–), n = 53]. Jsou hodnoceny změny aerobní kapacity (VO2peak, VO2peak . kg–1), výkonnosti (Wpeak, Wpeak . kg–1), krevního tlaku, BMI a obvodu pasu po 12týdenní kardiovaskulární rehabilitaci. Výsledky: Signifikantní zlepšení aerobní kapacity a výkonnosti bylo zaznamenáno jak v souboru MS(+), tak v souboru MS(–) (p < 0,01, resp. p < 0,001). Pokles systolického TK byl signifikantní u souboru MS(+), pokles sTK v souboru MS(–) a diastolického TK v obou souborech nedosáhl statistické významnosti. Zvýšení aerobní kapacity a výkonnosti u pacientů souboru MS(+) je srovnatelné s výsledky kontrolního souboru MS(–); pokles sTK byl v souboru s MS výraznější než v souboru bez MS. U obou souborů nedošlo k významným změnám obvodu pasu a BMI. Závěr: Výsledky ukázaly, že pacienti s vyšším počtem rizikových faktorů v rámci metabolického syndromu mají minimálně srovnatelný prospěch z kardiovaskulární rehabilitace po akutním koronárním syndromu jako pacienti bez metabolického syndromu.Klíčová slova:
metabolický syndrom – akutní koronární syndrom – kardiovaskulární rehabilitace – aerobní kapacitaÚvod
Hromadění tukové tkáně, zvláště ve formě viscerálního tuku v dutině břišní a sedavý způsob života vedou ke vzniku abdominální obezity jako předchůdce inzulinové rezistence a sekundární hyperinzulinemie. Inzulinová rezistence je klíčovou metabolickou poruchou, která spolu s genetickou predispozicí vede u jedince ke kumulaci metabolických a oběhových abnormalit (hypertenze, aterogenní dyslipidemie, hyperglykemie či diabetes mellitus 2. typu, abdominální obezita, prokoagulační aktivita a další), které představují komplex rizikových faktorů aterosklerózy označovaný jako metabolický syndrom (MS) [1].
Přítomnost komplexu aterogenních rizikových faktorů v rámci MS (zvláště pak diabetu 2. typu a hypertenze) spolu s nízkou aerobní kapacitou [vyjádřenou vrcholovou spotřebou kyslíku (VO2peak)] nepříznivě ovlivňuje průběh i další prognózu pacientů po akutní koronární příhodě [2–6]. Tělesný trénink je spolu s redukcí energetického příjmu hlavním nefarmakologickým léčebným prostředkem, který přispívá k prolomení inzulinové rezistence a příznivě ovlivňuje ostatní součásti MS. Obecně důležitým efektem kardiovaskulární rehabilitace u pacientů s ICHS je zvýšení aerobní kapacity [7–10]. Doposud nečetné studie zaměřené na hodnocení vlivu standardních rehabilitačních programů s aerobním tréninkem u pacientů s diabetem, obezitou či MS po akutní koronární příhodě (AKP) prezentují odlišné výsledky [11–15]. Cílem předložené práce je:
- a) hodnocení vlivu kombinovaného tréninku v rámci časné fáze kardiovaskulární rehabilitace na aerobní kapacitu, výkonnost, krevní tlak a antropometrické parametry u mužů s metabolickým syndromem po akutní koronární příhodě,
- b) srovnání profitu z této rehabilitace pro pacienty s MS a bez MS pro snížení rizika v sekundární prevenci.
Soubory pacientů
Celkem bylo hodnoceno 95 mužů po perkutánní koronární intervenci (PCI) pro akutní koronární syndrom (infarkt myokardu nebo nestabilní anginu pectoris), z toho 42 mužů s metabolickým syndromem [soubor MS(+)] a 53 mužů bez metabolického syndromu [soubor MS(–)].
Pacienti podstoupili PCI na I. interní kardio-angiologické klinice LF MU a FN u sv. Anny v Brně. Po ukončení hospitalizace absolvovali 12týdenní řízený ambulantní rehabilitační program v rámci časné fáze kardiovaskulární rehabilitace [16] na Klinice tělovýchovného lékařství a rehabilitace téže nemocnice. Kritéria pro zařazení do tréninkového programu a jeho hodnocení zahrnovala zahájení rehabilitačního programu do 4 týdnů po propuštění z nemocnice, vyloučení obecných kontraindikací tréninku včetně tréninku posilovacího a absolvování celého 12týdenního programu. Nebyli hodnoceni pacienti s těžkou poruchou systolické funkce levé komory (snížení ejekční frakce LK pod 30 %), s nekontrolovanou hypertenzí a nedostatečně kompenzovaným diabetem (HbA1c > 8 %). Všichni nemocní byli léčeni beta-blokátory v kombinaci s ostatní farmakoterapií v rámci sekundární prevence a během rehabilitačního programu nebyla tato terapie měněna. Pacienti byli o průběhu rehabilitace podrobně informováni a s účastí v programu poskytli informovaný souhlas. Protokol studie byl schválen etickou komisí FN u sv. Anny v Brně.
Klasifikace MS pro zařazení do hodnocených skupin pacientů byla provedena podle kritérií AHA/NHLBI z roku 2005 [17], kdy pro metabolický syndrom svědčí přítomnost nejméně 3 z uvedených abnormalit v tab. 1.
Tab. 1. Kritéria pro metabolický syndrom (klasifikace AHA/NHLBI). 
Z charakteristiky obou souborů (tab. 2) vyplývá, že mezi nimi nebyl statisticky významný rozdíl v průměrném věku a velikosti ejekční frakce levé komory. Signifikantní rozdíly mezi soubory jsou v četnosti diagnózy infarktu myokardu a nestabilní AP, hypertenze, diabetu 2. typu a opakované koronární příhody.
Tab. 2. Charakteristika souborů. 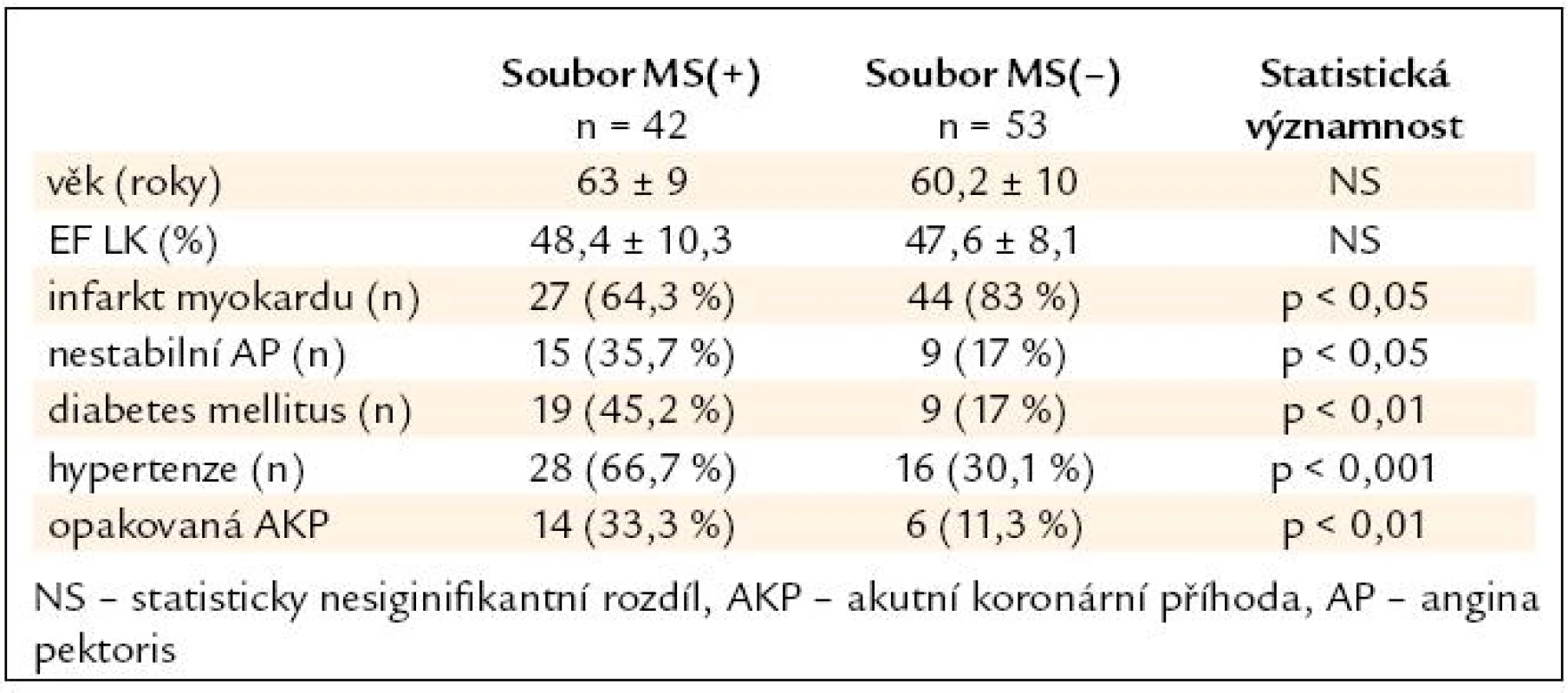
Metody
Aerobní kapacita
Parametry aerobní kapacity (vrcholová spotřeba kyslíku VO2peak, VO2peak . kg–1) a výkonnosti (vrcholový výkon Wpeak, Wpeak . kg–1) byly stanoveny při spiroergometrii před 12 týdny kardiovaskulární rehabilitace a po nich u všech pacientů. Spiroergometrie byla provedena na bicyklovém ergometru, protokol vyšetření zahrnoval stupňovanou zátěž (po 2 min o 20 W) bez přestávek do symptomy limitovaného maxima. Analýzou vydechovaného vzduchu (Pumonary Function System 1070 – MedGraphics, USA) byly stanoveny ventilačně-respirační parametry (spotřeba VO2 a výdej vCO2). Z dynamiky změn vCO2/VO2 byl stanoven ventilační (anaerobní) práh, jehož vyjádření v hodnotě výkonu (watt) a srdeční frekvence poskytlo určení intenzity aerobního tréninku.
Antropometrické parametry, krevní tlak
Hmotnost, body mass index (BMI), obvod pasu před 12 týdny rehabilitace a po nich byly stanoveny obvyklými metodami. Hodnoty krevního tlaku byly získány měřením rtuťovým manometrem před spiroergometrií, po 10 min adaptace v klidu před vyšetřením.
Kombinovaný trénink
Všichni pacienti absolvovali 3krát týdně trénink s kombinovanou zátěží po dobu 12 týdnů. Trénink byl zahájen 3–4 týdny po propuštění z nemocnice. Tréninková jednotka obsahovala zahřívací fázi (10 min), aerobní fázi (20 min), fázi posilovací (20 min) a fázi relaxační (10 min). Fáze posilovací byla do tréninkové jednotky zařazena od 3. týdne programu. Během tréninkové jednotky byla u pacientů monitorována srdeční frekvence, krevní tlak, stupeň subjektivního vnímání intenzity zátěže a během aerobní fáze jednotky i EKG. Aerobní fáze spočívala v tréninku na bicyklovém ergometru (Ergoline REHA E900) a trénink byl řízen počítačovým programem ErgoSoft+ pro Windows. Intenzita zátěže byla nastavena individuálně na úrovni anaerobního prahu stanoveného při spiroergometrii. Posilovací trénink probíhal na multifunkčním stroji TK-HC COMPACT a zahrnoval 3 cviky: tlak vleže (benchpress), stahování kladky a předkopávání. Intenzita posilování byla stanovena metodou 1-RM (one repetition maximum). Je to maximální zátěž, se kterou je pacient schopen provést 1krát daný cvik v plném rozsahu pohybu. Počáteční intenzita na úrovni 30 % 1-RM byla zvyšována každý týden o 10 % až na 60 % 1-RM. Jednotlivé cviky se prováděly po 10 opakováních a počet sérií narůstal od 3 do 5 sérií.
Statistické hodnocení
Hodnoty jsou uvedeny jako průměr (x) a směrodatná odchylka (SD). Po zjištění normality rozložení dat (test Kolmogorov-Smirnov & Liliefors) byl ke srovnání výsledků použit párový t-test (v rámci obou souborů), resp. t-test pro nezávislé proměnné pro srovnání dat mezi soubory. Po srovnání četností byl použit χ2 test. Rozdíl mezi soubory je považován za statisticky významný při p < 0,05. Statistické hodnocení bylo provedeno v programu STATISTICA Cz 7 (StatSoft, Inc.).
Výsledky
Vstupní hodnoty kritérií metabolického syndromu, BMI, aerobní kapacity a výkonnosti jsou uvedeny v tab. 3. Očekávané, již vzhledem k primárnímu rozdělení pacientů podle kritérií MS, jsou signifikantní rozdíly mezi souborem MS(+) a MS(–) v hodnotách BMI, obvodu pasu, triacylgylcerolů, HDL-cholesterolu, glykemie nalačno, krevního tlaku a počtu abnormalit MS. Signifikantně jsou vyšší hodnoty VO2peak . kg–1, Wpeak a Wpeak . kg–1 v souboru MS(–) proti MS(+).
Tab. 3. Vstupní hodnoty parametrů metabolického syndromu, aerobní kapacity a výkonnosti. 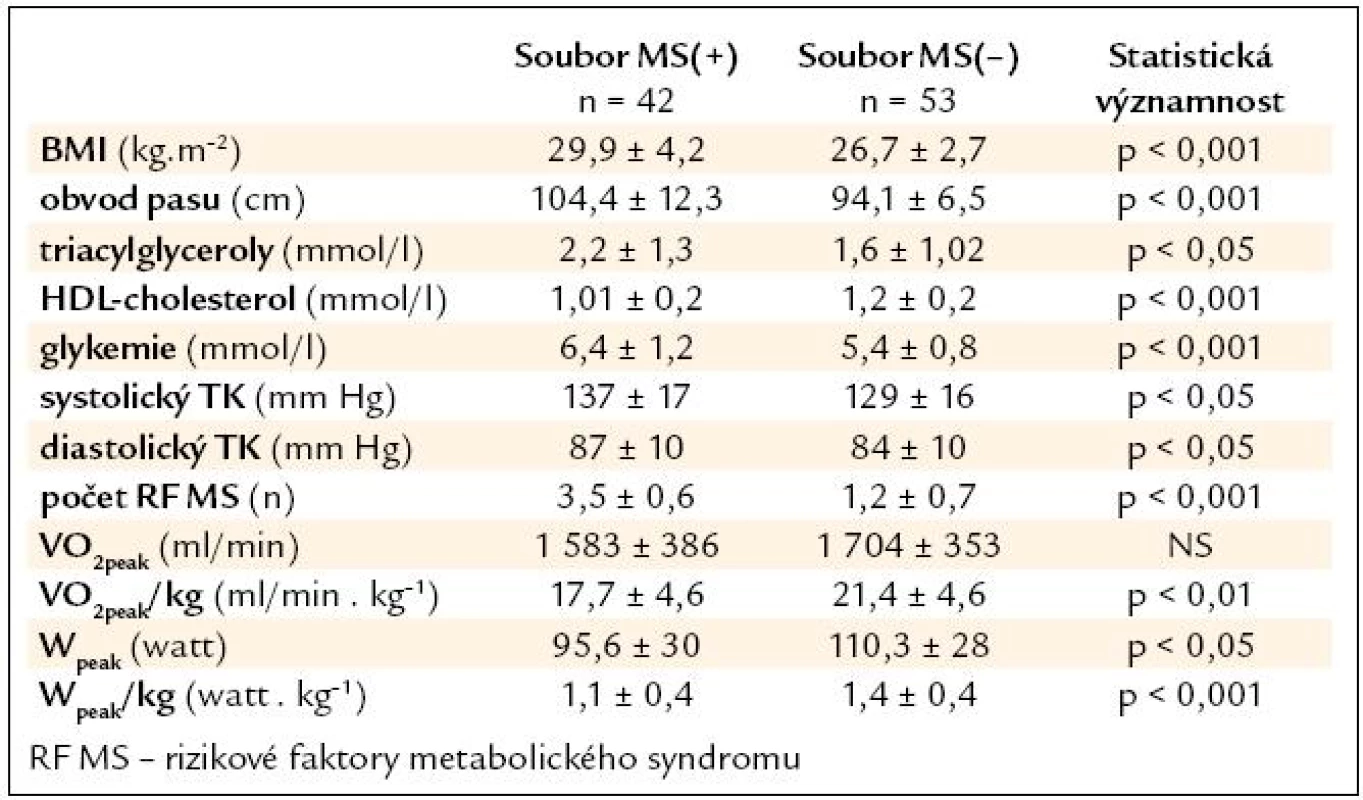
Obr. 1 a 2 ukazují, že v obou souborech došlo po ukončení kardiovaskulární rehabilitace k signifikantnímu zvýšení hodnot VO2peak i VO2peak . kg–1 (p < 0,001; p < 0,01). Procentuální zvýšení u VO2peak . kg–1 je v obou souborech srovnatelné [MS(+) 16 %, MS(–) 18 %]. Z obr. 3 a 4 vyplývá, že signifikantní zvýšení vrcholového výkonu Wpeak i Wpeak . kg–1 bylo zjištěno jak v souboru MS(+), tak MS(–) (p < 0,001). Procentuální vzrůst hodnoty Wpeak . kg–1 je podobně jako u VO2peak . kg–1 u obou souborů prakticky stejný [MS(+) o 24 %, MS(–) o 25 %].
Obr. 1. Vrcholová spotřeba kyslíku celková před rehabilitací a po ní – srovnání souborů MS(+) a MS(–). *** p < 0,001 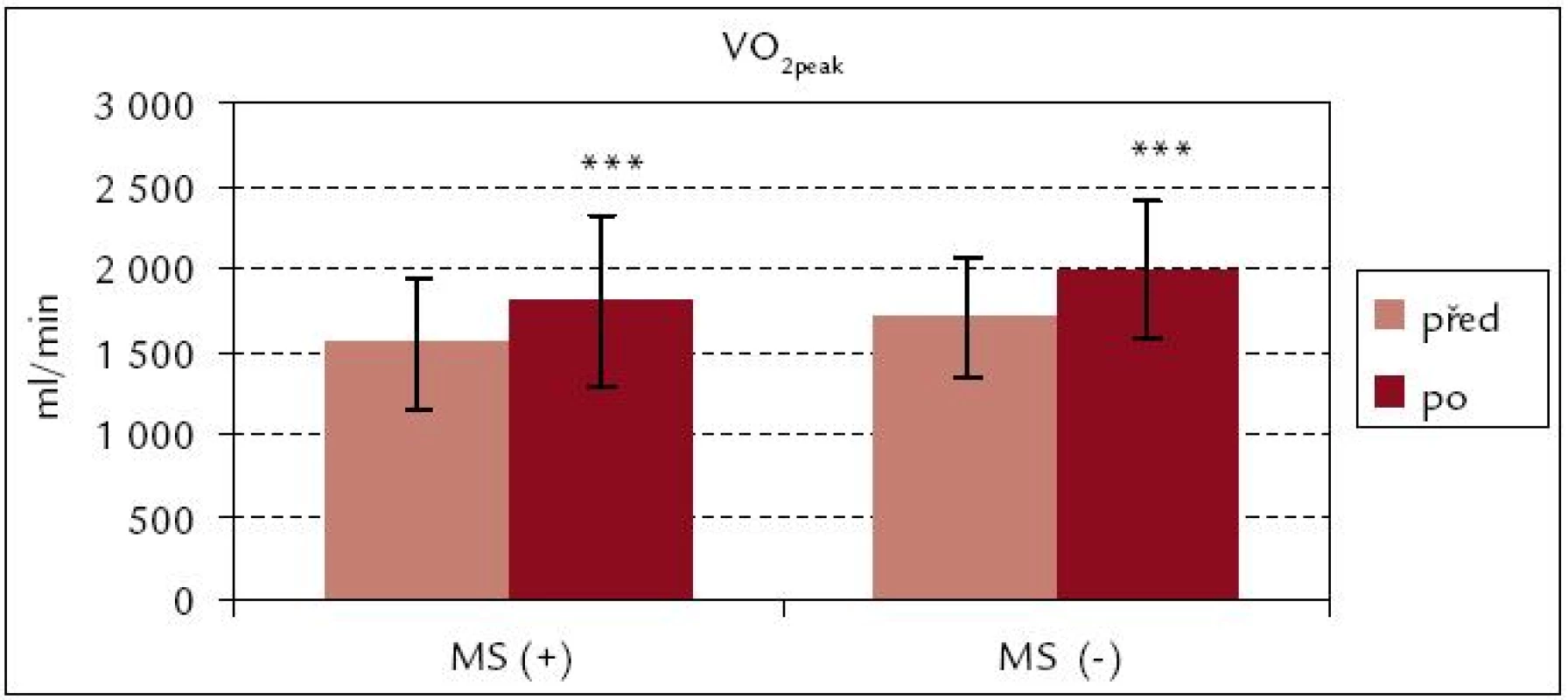
Obr. 2. Vrcholová spotřeba kyslíku na 1 kg hmotnosti před rehabilitací a po ní – srovnání souborů MS(+) a MS(–). *** p < 0,001, ** p < 0,01 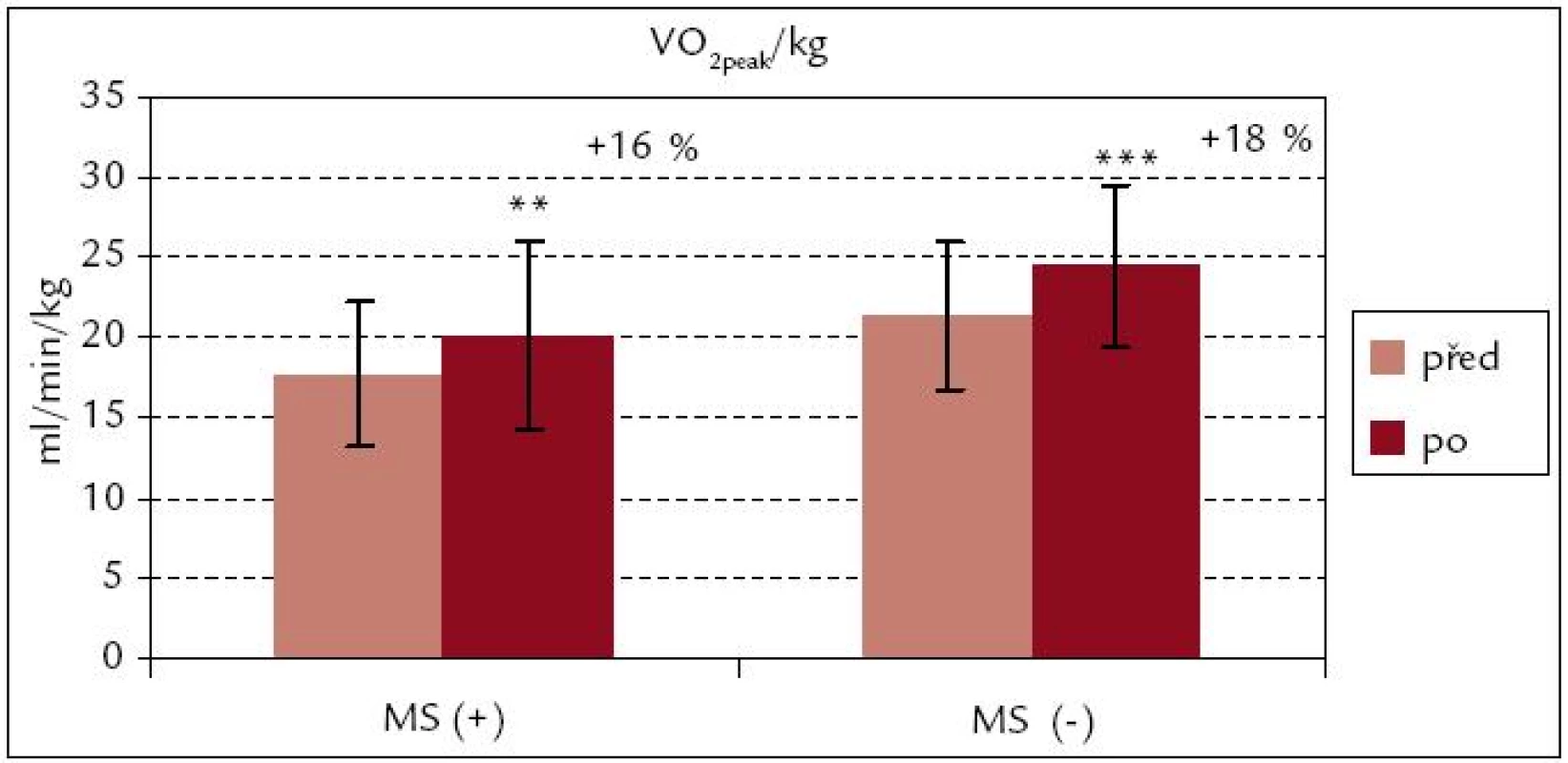
Obr. 3. Vrcholový výkon celkový před rehabilitací a po ní – srovnání souborů MS(+) a MS(–). *** p < 0,001 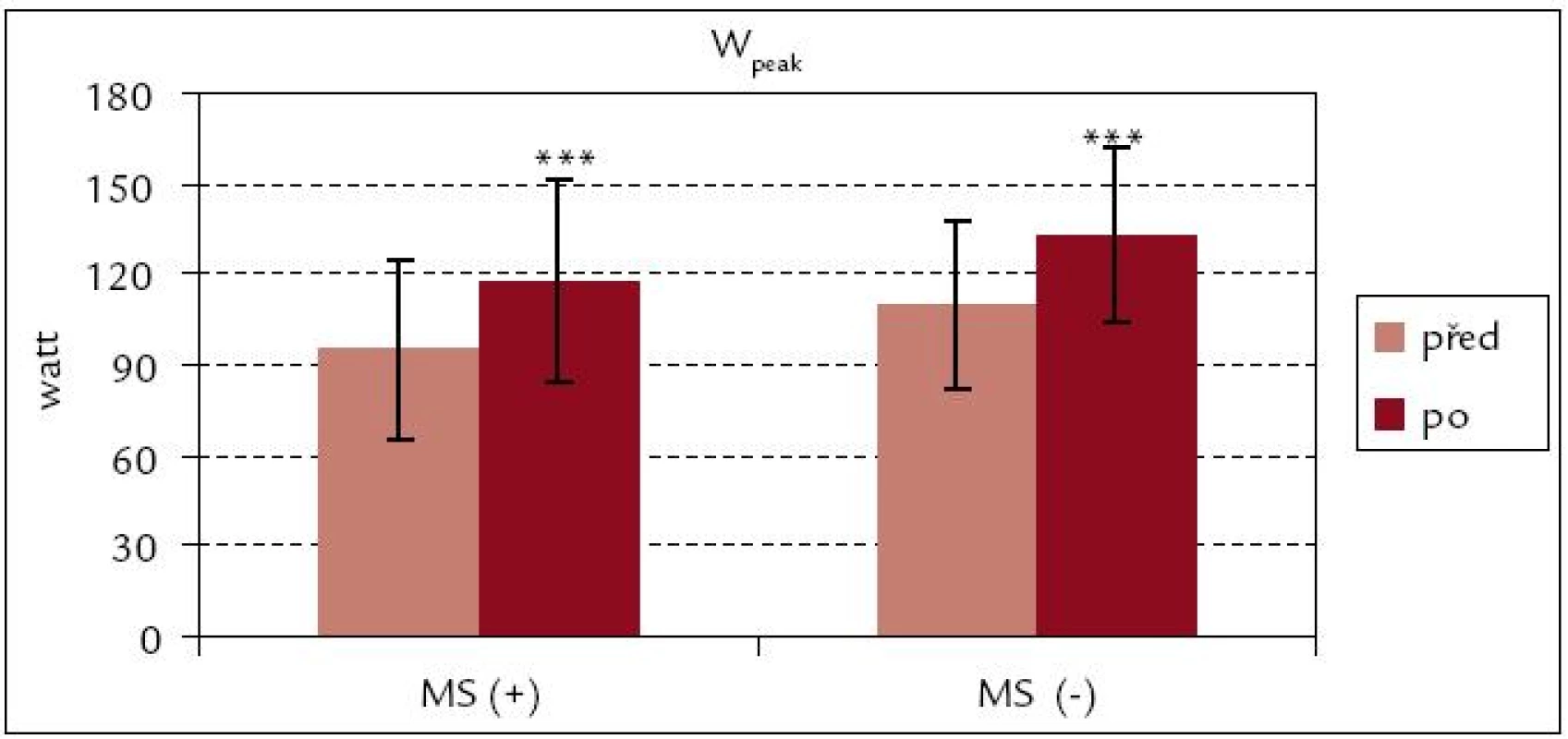
Obr. 4. Vrcholový výkon na 1 kg hmotnosti před rehabilitací a po ní – srovnání souborů MS(+) a MS(–). *** p < 0,001 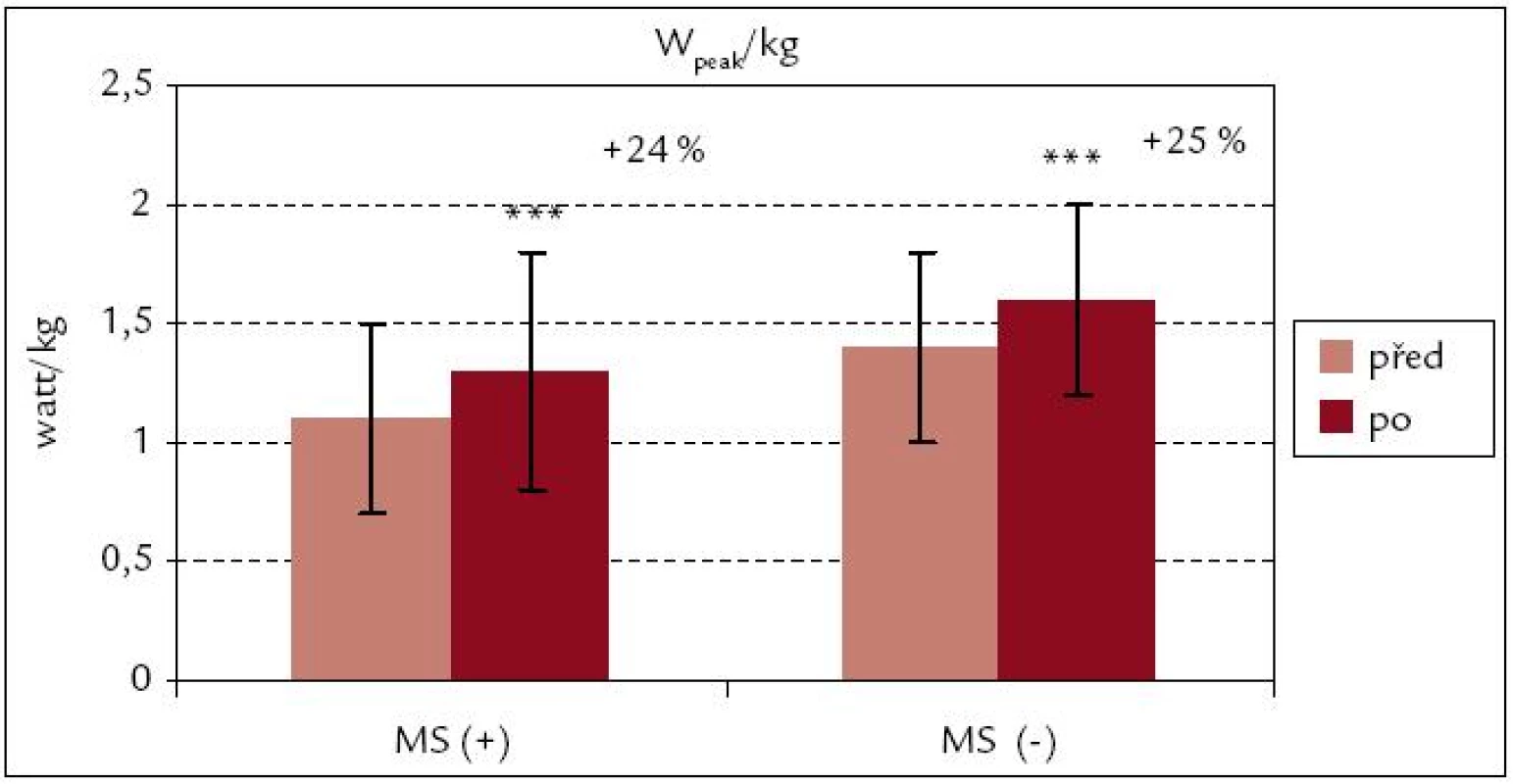
Snížení systolického TK bylo po rehabilitaci v souboru s metabolickým syndromem – MS(+) signifikantní (p < 0,05), zatímco pokles systolického TK v souboru MS(–) a diastolického TK u obou souborů byl bez statistické významnosti (obr. 5 a 6).
Obr. 5. Systolický krevní tlak před rehabilitací a po ní – srovnání souborů MS(+) a MS(–). * p < 0,05 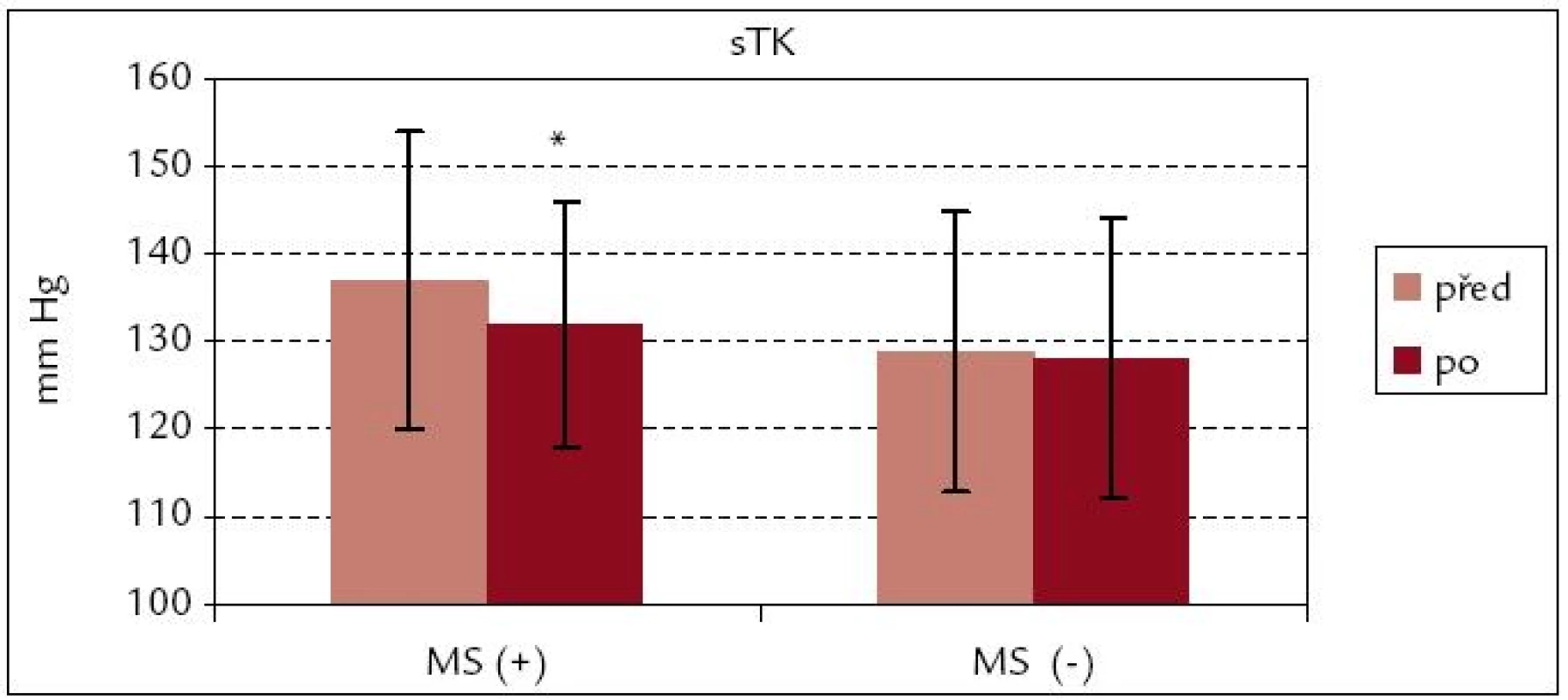
Obr. 6. Diastolický krevní tlak před rehabilitací a po ní – srovnání souborů MS(+) a MS(–). 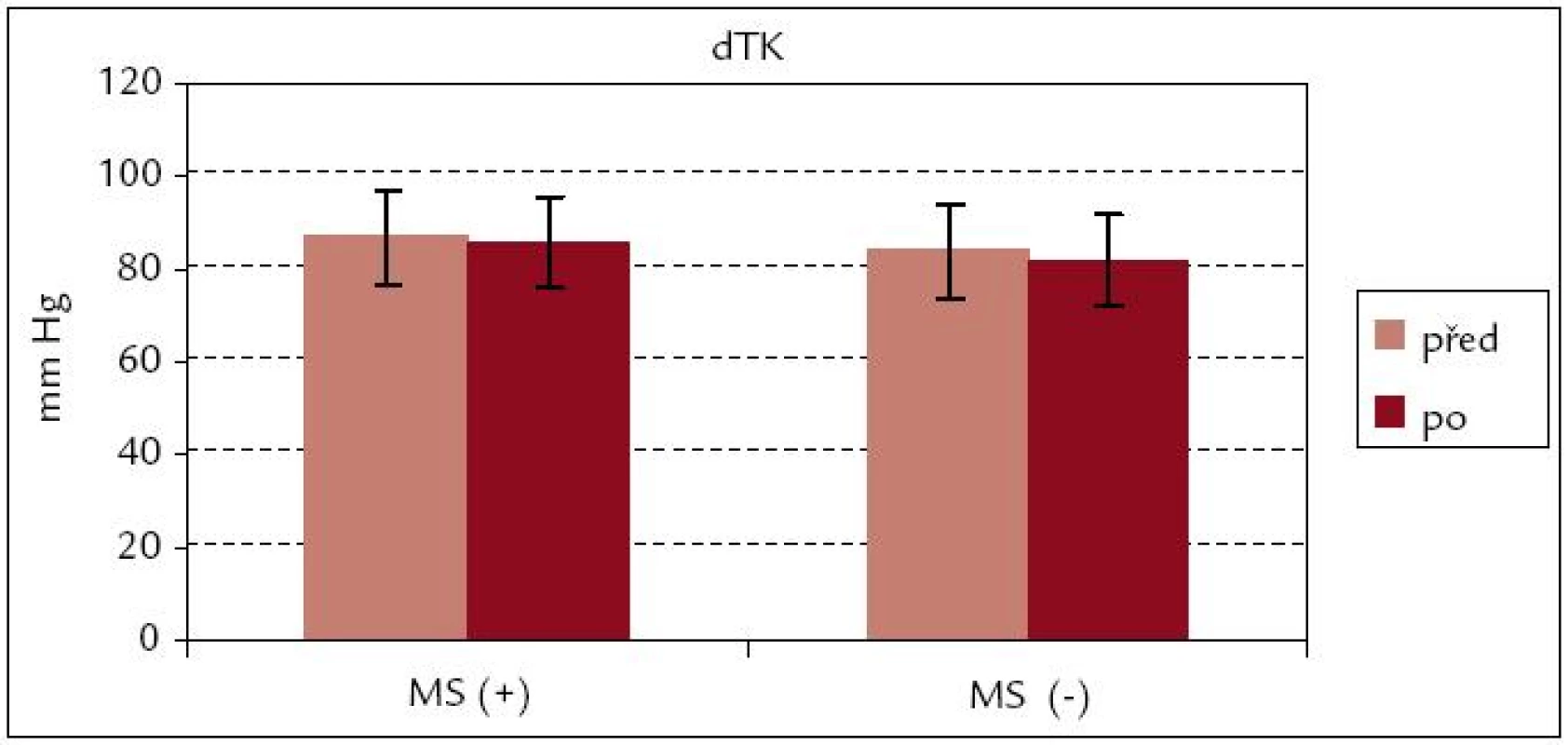
Obvod pasu se nesignifikantně snížil u obou souborů, v souboru MS(+) je snížení s trendem ke statistické významnosti (p = 0,06), z hlediska praktického je však toto snížení v průměru o 0,5 cm zanedbatelné (obr. 7). BMI se po rehabilitaci u obou souborů prakticky nezměnil (obr. 8).
Obr. 7. Obvod pasu před rehabilitací a po ní – srovnání souborů MS(+) a MS(–). 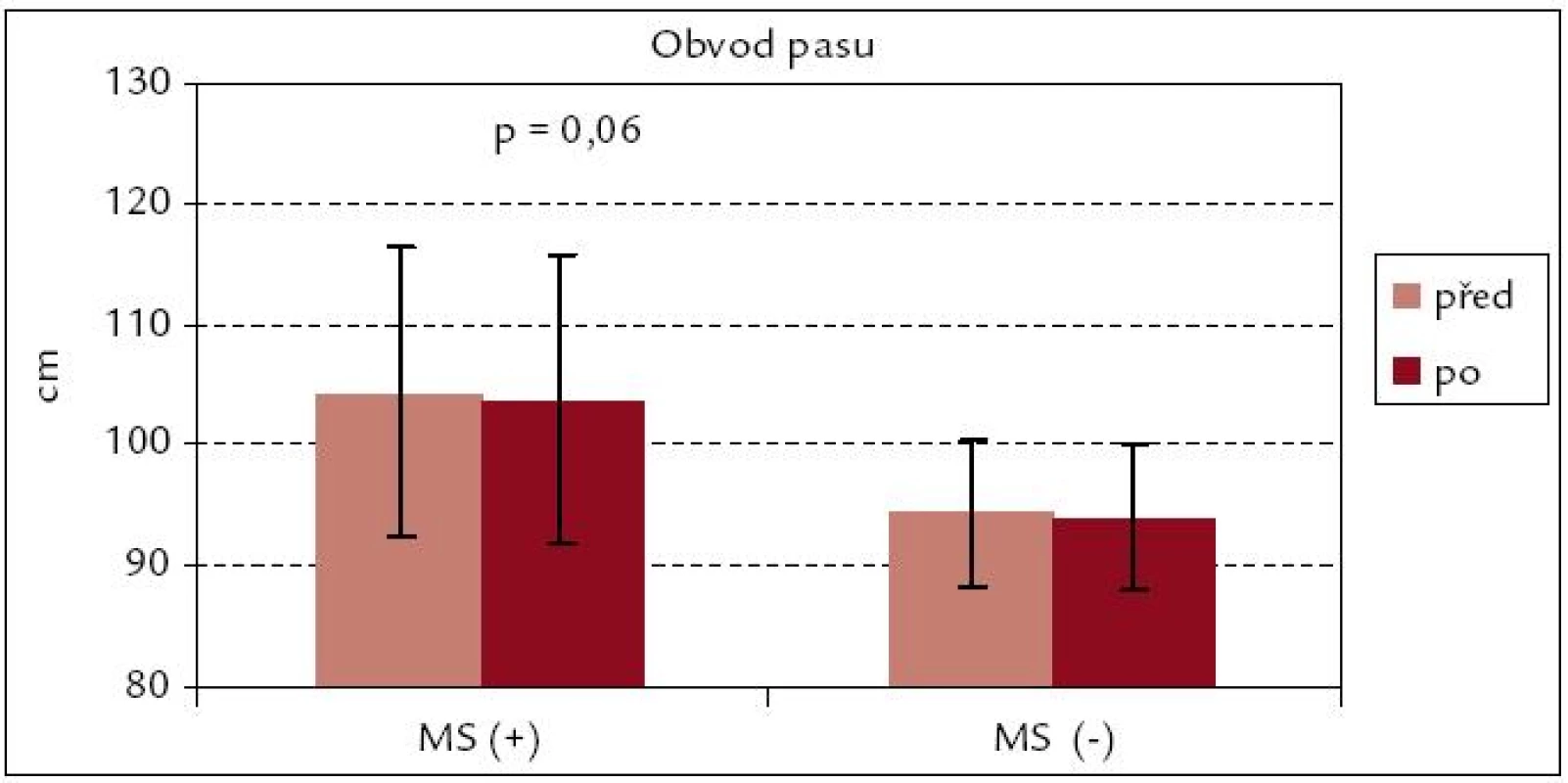
Obr. 8. BMI před rehabilitací a po ní – srovnání souborů MS(+) a MS(–). 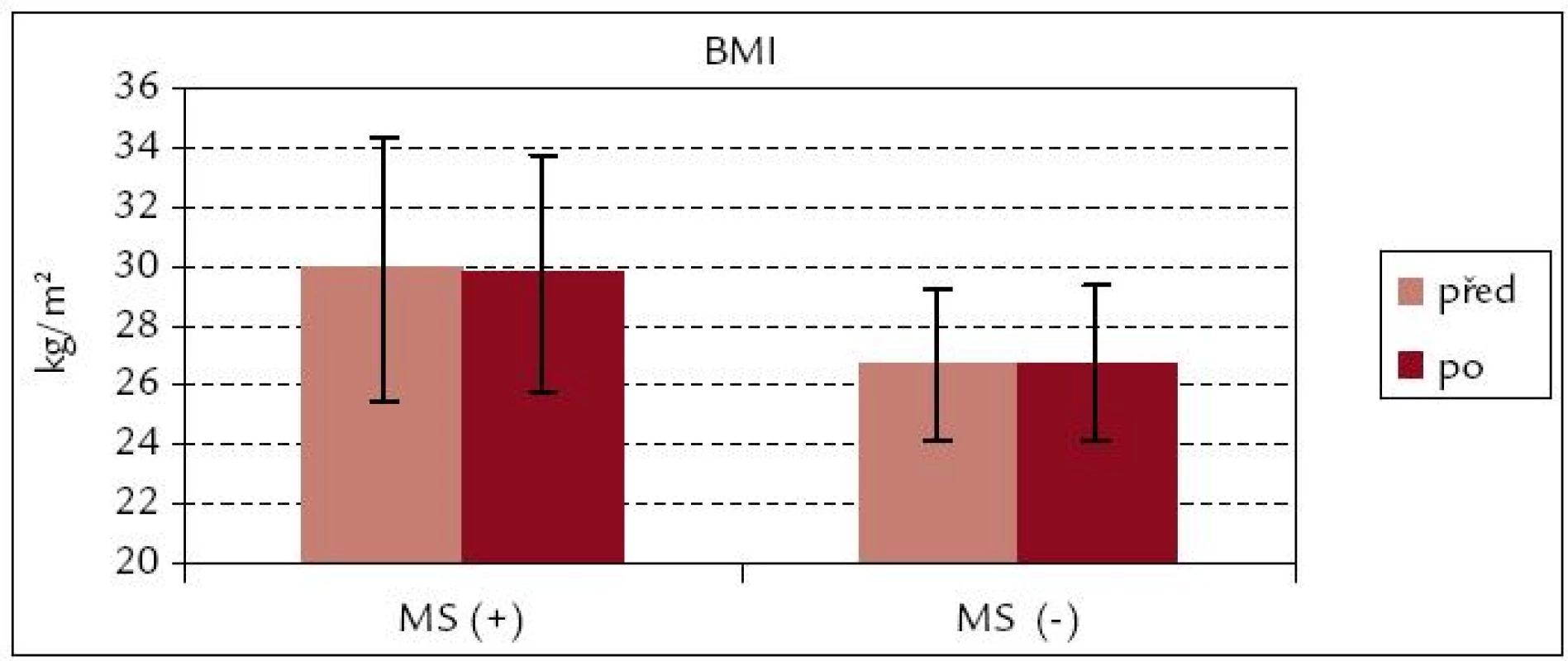
Diskuze
V předložené práci jsou uvedeny výsledky 12týdenního kombinovaného tréninku v rámci časné fáze kardiovaskulární rehabilitace u pacientů po akutní koronární příhodě. Je srovnáván vliv tohoto tréninku na aerobní kapacitu, výkonnost, antropometrické parametry a krevní tlak u skupiny pacientů s metabolickým syndromem [MS(+)] a pacientů bez metabolického syndromu [MS(–)]. Retrospektivní hodnocení zahrnuje homogenní soubor mužů podle vstupní diagnózy (stav po akutní koronární příhodě řešené PCI). Podle stratifikace rizika před zařazením do kardiovaskulární rehabilitace [16] šlo o pacienty s nízkým rizikem, navíc vzhledem k charakteru léčby akutní koronární příhody (PCI) absence déle trvající imobilizace nepředpokládala výraznější pokles funkční zdatnosti s ní spojený. I přesto, zejména v případě souboru MS(+), byli pacienti zatíženi přídatnými riziky v rámci metabolického syndromu, hlavně přítomností hypertenze a diabetu 2. typu.
Prevalence MS v obecné populaci se pohybuje v hodnotách kolem 25–30 % (muži 24,8 %, ženy 22,8 %) u bělošské populace v závislosti na diagnostických kritériích a stoupá s věkem; např. u osob starších 60 let činí 40 % [18]. V české populaci byla v letech 2000–2001 u více než 3 000 osob ve věku 25–64 let (studie MONICA) zjištěna prevalence MS u mužů 32 % a u žen 24,4 % při použití kritérií dle NCEP-ATP III [19]. U pacientů s ischemickou chorobou srdeční, resp. s akutní koronární příhodou je prevalence MS vyšší než v obecné populaci. Např. Milani, Lavie [11] uvádějí podle kritérií NCEP ATP III 58% prevalenci MS v souboru pacientů po akutní koronární příhodě absolvujících kardiovaskulární rehabilitaci (průměrný věk 66 let). Data z USA udávají podle kritérií NCEP ATP III až 50% prevalenci MS [20], v japonské populaci zjistil Takeno [21] prevalenci MS 37 % u těchto pacientů obdobného věku.
Srovnání vstupních hodnot parametrů MS (obvod pasu, glykemie nalačno, HDL-cholesterol, triacylglyceroly a krevní tlak) i průměrný počet rizikových faktorů MS ukazuje očekávané signifikantní rozdíly mezi oběma soubory, i když metabolický syndrom zahrnuje různé kombinace rizikových faktorů u jednotlivých pacientů. Poměrně příznivé průměrné hodnoty biochemických parametrů i krevního tlaku v souboru MS(+) do jisté míry reflektují alternativní podmínky klasifikace MS (specifická léčba hyperlipoproteinemie, léčba diabetes mellitus 2. typu a léčba hypertenze). Příznivé hodnoty TK v souboru MS(+) mohou odrážet i dobrou kontrolu TK farmakoterapií (data v předložené práci jsou z let 2002–2010). Tuto skutečnost částečně potvrzují průřezové populační studie rizikových kardiovaskulárních faktorů Czech MONICA a studie Czech post-MONICA [22], obsahující data z let 1985 až 2007/8. V těchto studiích byl spolu s poklesem kardiovaskulární mortality zaznamenán signifikantně klesající trend průměrných hodnot krevního tlaku (sTK z 133 ± 20,2 na 129,5 ± 18,5 mm Hg, dTK z 84,1 ± 11,3 na 82,5 ± 10 mm Hg). Pokles prevalence hypertenze byl sice signifikantní pouze u žen, ale signifikantně se zvýšila informovanost, resp. povědomí o hypertenzi i počet mužů i žen s antihypertenzní farmakoterapií. Obdobné trendy byly zaznamenány i u hladin lipidů kromě HDL-cholesterolu u mužů. Nepříznivý trend byl zaznamenán ve výskytu obezity: u mužů byl zaznamenán signifikantní nárůst jedinců s BMI ≥ 30 z 19,7 % v roce 1985 na 33,6 % v letech 2007/8. V naší studii průměrné hodnoty BMI obou souborů odpovídají ještě stupni nadváhy, ale průměrná hodnota obvodu pasu v souboru MS(+) odpovídá vysokému riziku metabolických a kardiovaskulárních komplikací.
Srovnání aerobní kapacity a výkonnosti mezi soubory MS(+) a MS(–) ukazuje signifikantně nižší hodnoty těchto parametrů u souboru MS(+). Vliv věku a velikosti EF LK na tyto rozdíly není pravděpodobný – nebyl zjištěn signifikantní rozdíl mezi oběma soubory v těchto parametrech. Lze naopak předpokládat i vliv signifikantně vyššího počtu opakovaných akutních koronárních příhod, vyšší četnost hypertenze a přítomnost diabetes mellitus 2. typu u téměř poloviny pacientů souboru s metabolickým syndromem MS(+). Toto zjištění je v souladu s výsledky autorů Milani a Lavie [11] a Savage et al [20], kteří rovněž zjistili nižší hodnotu VO2peak . kg–1 u pacientů s MS než u pacientů bez MS před zahájením kardiovaskulární rehabilitace.
Výsledky řady epidemiologických studií ukazují, že osoby s aktivním způsobem života, s pravidelnou fyzickou aktivitou, mají nižší mortalitu a morbiditu na kardiovaskulární choroby, diabetes mellitus (DM) i některé typy nádorů [23,24]. Z řady studií je zřejmé, že nízká úroveň fyzické aktivity a kardiorespirační zdatnosti jsou sdruženy s častějším výskytem jednotlivých komponent MS i s MS jako celku. Řada průřezových studií [25–27] potvrdila silnou inverzní závislost mezi VO2max a pravděpodobností výskytu MS i počtem jeho součástí. Jak zjistili Lee et al [28], může být tělesná inaktivita a nízká tělesná zdatnost pro vznik MS dokonce větším rizikem než obezita a přejídání (je lepší být fyzicky zdatným obézním „fit-fat“ než štíhlým s nízkou fyzickou zdatností „unfit-unfat“ nebo také „lazy-lean“).
Po 12týdenním kombinovaném tréninku došlo jak u souboru MS(+), tak MS(–) k signifikantnímu zvýšení hodnot aerobní kapacity (VO2peak, VO2peak . kg–1) i tělesné výkonnosti (Wpeak, Wpeak . kg–1). Srovnání dosažených změn těchto parametrů v procentech ukazuje, že nárůst VO2peak . kg–1 je u obou souborů srovnatelný [(MS(+) o 16 %, MS(–) o 18 %)], stejně jako zvýšení výkonnosti Wpeak . kg–1 [(MS(+) o 24 %, MS(–) o 25 %)]. K podobným výsledkům dospěli i Lavie a Milani [14], kteří zaznamenali nárůst hodnoty VO2peak . kg–1 u pacientů s MS a ICHS kolem 10 %. Přítomnost diabetes mellitus 2. typu jako součásti MS u pacientů s akutními koronárními syndromy představuje významné přídatné riziko, které se týká období jak bezprostředně po akutní koronární příhodě, tak průběhu dalšího období a významně ovlivňuje dlouhodobou prognózu. Řada studií dokumentuje i přesto srovnatelné zvýšení zátěžové tolerance, resp. aerobní kapacity po kardiovaskulární rehabilitaci u pacientů s ICHS a diabetem 2. typu ve srovnání s nediabetiky [15,29,30]. Naproti tomu Vergès et al [13] a Suresh et al [31] poukazují na nižší efekt kardiovaskulární rehabilitace u pacientů s diabetem ve srovnání s pacienty bez diabetu. Rozdíly mezi výsledky uvedených studií lze spatřovat v různé délce hodnoceného období rehabilitace, úrovni kompenzace diabetu, nižším stupni obezity či její nepřítomnosti u souborů bez diabetu, metodě stanovení aerobní kapacity či farmakoterapie, průměrném věku souborů atd. Nicméně u pacientů s diabetes mellitus, resp. MS bylo vždy zjištěno signifikantní zvýšení hodnot zátěžové kapacity.
Bylo opakovaně prokázáno, že aerobní kapacita reprezentovaná hodnotou VO2peak, resp. VO2peak . kg–1 je významným nezávislým prediktorem kardiovaskulární a celkové mortality, přičemž tento vztah je inverzní [32,33]. Důležitost stanovení aerobní kapacity VO2peak . kg–1 u pacientů s ICHS nejnověji potvrzuje práce Keteyinana et al [34]. Autoři zjistili u 2 018 mužů zařazených do kardiovaskulární rehabilitace po akutní koronární příhodě, že zvýšení VO2peak . kg–1 o 1 ml/min/kg je spojeno v průměru s 15% poklesem celkové i kardiovaskulární mortality. Je to více než dříve u mužů zjistili Kavanagh et al [32] (pokles 9 %) nebo Meyers et al [33] (3,4% pokles). Průměrná hodnota VO2peak . kg–1 nad 19 ml.min.kg–1 byla spojena s průměrnou roční mortalitou 1 % a méně, zatímco VO2peak . kg–1 pod 15 ml.min.kg–1 znamenala průměrnou roční mortalitu 5 %. K podobným výsledkům dospěl i Kavanagh [32]: roční mortalita ≥ 3 % spojená s VO2peak . kg–1 pod 15 ml.min.kg–1.
Efekt kardiovaskulární rehabilitace se projevil v signifikantním snížení systolického TK v průměru o 5 mm Hg (z 137 ± 17 na 132 ± 14 mm Hg) u pacientů souboru MS(+), u diastolického TK nebyl pokles signifikantní. V souboru MS(–) byl zaznamenán nesignifikantní pokles sTK i dTK, je tak méně výrazný než v souboru MS(+). Podobný výsledek zaznamenali Lavie a Milani [14], u jejichž pacientů byl signifikantní pokles u pacientů s metabolickým syndromem i u diastolického TK.
Nevýznamné změny BMI po rehabilitaci u obou souborů lze částečně přičíst výši jeho vstupních hodnot, které jsou v obou souborech v pásmu nadváhy v této věkové kategorii přijatelné a z fyziologického hlediska nelze očekávat jejich významnější pokles. Navíc lze počítat s nárůstem svalové hmoty po rehabilitaci, který pokles BMI překryje. Převážná většina studií hodnotících klinické a metabolické výstupy po kardiovaskulární rehabilitaci u pacientů s ICHS neprokázala výrazné, signifikantní zlepšení antropometrických parametrů, zvláště BMI [29,30,35], pokles hmotnosti byl maximálně do 5 %. Výrazné snížení hmotnosti a BMI u pacientů s ICHS a MS zaznamenali Gayda et al [36], ale až po 12 měsících kardiovaskulárního tréninku. Minimální pokles hodnoty obvodu pasu, zvláště u souboru MS(+) je nepříznivým výsledkem a je spojen s nedostatečnou motivací pacientů dodržet pokyny k redukci energetického příjmu. Zde je na místě cílená a koordinovanější nutriční intervence, která je v posledním období již v kardiovaskulární rehabilitaci na našem pracovišti aplikována a lze očekávat příznivější výsledky v oblasti antropometrických parametrů. Jejich zlepšení lze rovněž očekávat po delší době než 12 týdnech tréninku. Pokles hodnoty obvodu pasu je projevem poklesu množství viscerálního tuku a prokazatelně snižuje kardiovaskulární i metabolické riziko. V hodnocení vztahu BMI a mortality přinesly v poslední době výsledky některých studií tzv. paradox obezity. U pacientů s ischemickou chorobou srdeční trpících nadváhou či obezitou (dle BMI) byla prokázána delší doba přežití a nižší výskyt dalších kardiovaskulárních příhod než u pacientů s normálním BMI [37]. V souvislosti s tím se nabízí otázka, zda pokles hmotnosti u pacientů s ICHS v kardiovaskulární rehabilitaci může příznivě ovlivnit jejich prognózu z hlediska dalšího kardiovaskulárního rizika a nakolik je tato prognóza ovlivněna stupněm BMI při vstupu do rehabilitace. Sierra-Johnson et al [38] posuzovali vliv poklesu hmotnosti (BMI) během kardiovaskulární rehabilitace u pacientů s ICHS na jejich další prognózu (celková mortalita, akutní koronární příhody, cévní mozkové příhody v následujících 8 letech) a současně zkoumali závislost této prognózy na vstupní hodnotě BMI. Zjistili významně vyšší mortalitu i počet akutních kardiovaskulárních příhod u skupiny bez poklesu BMI než u skupiny pacientů s poklesem BMI během rehabilitace. Příznivá prognóza byla srovnatelná mezi skupinou s normálním BMI 18–25 a skupinou s BMI ≥ 25. Autoři doplňují tzv. paradox obezity tím, že právě pokles hmotnosti (v souvislosti se zásadami sekundární prevence včetně pohybové aktivity) vede ke zlepšení prognózy pacientů s ICHS bez ohledu na počáteční hodnotu BMI. Je nutné vzít v úvahu, že stupeň obezity, resp. hodnota BMI neodráží množství tuku v organizmu a s tím spojené kardiovaskulární a metabolické riziko.
Další poznatky ke vztahu stupně obezity a prognózy pacientů s ischemickou chorobou srdeční přinesli autoři Abdulla et al [39], kteří charakterizují tento paradoxní vztah pomocí U-křivky. Analýzou 21 570 pacientů po infarktu myokardu zjistili, že nejvyšší mortalita byla u pacientů s průměrným BMI = 19 (podváha) a BMI = 37 (obezita 2. stupně). Nejnižší mortalita byla u pacientů s průměrným BMI = 23, BMI = 27 a BMI = 32, tzn. u pacientů s normální hmotností, s nadváhou a obezitou 1. stupně. Obdobně Keteyian et al [34] udávají nejvyšší riziko celkové a kardiovaskulární mortality u mužů s ICHS v rozmezí 25 > BMI > 35.
Důležitým výsledkem naší studie je to, že významné zvýšení aerobní kapacity i výkonnosti u obou souborů bylo dosaženo i přes nevýznamné změny antropometrických parametrů. Toto zjištění podporují i výsledky dalších studií [29,30,35].
Závěr
Kombinovaný trénink vedl u pacientů s metabolickým syndromem po akutní koronární příhodě k signifikantnímu zvýšení aerobní kapacity, tělesné výkonnosti a snížení systolického krevního tlaku. Naše výsledky ukázaly, že pacienti s vyšším počtem rizikových faktorů v rámci MS mají minimálně srovnatelný prospěch z kardiovaskulární rehabilitace jako pacienti bez metabolického syndromu. Zvýšení aerobní kapacity a tělesné výkonnosti přispívá spolu s trvalým dodržováním dalších součástí sekundární prevence (farmakoterapie, nutriční opatření, tělesný trénink) ke zlepšení prognózy těchto pacientů.
Práce byla podpořena VVZ MŠMT 0021622402.
as. MUDr. Hana Svačinová, Ph.D.
www.fnusa.cz
e-mail: hana.svacinova@fnusa.czDoručeno do redakce: 1. 8. 2011
Zdroje
1. Reaven GM. Banting lecture 1988. Role of insulin resistance in human disease. Diabetes 1988; 37 : 1595–1607
2. Zuanetti G, Latini R, Maggioni AP et al. Influence of diabetes on mortality in acute myocardial infarction: data from the GISSI-2 study. J Am Coll Cardiol 1993; 22 : 1788–1794.
3. Behar S, Boyko V, Reicher-Reiss H et al. Ten-year survival after acute myocardial infarction: comparison of patients with and without diabetes. SPRINT Study Group. Secondary Prevention Reinfarction Izraeli Nifedipine Trial. Am Heart J 1997; 133 : 290–296.
4. Vaccaro O, Berly LE, Neaton JD et al. Multiple Risk Factor Intervention Trial Research Group. Impact of diabetes and previous myocardial infarction on long-term survival: 25-year mortality follow-up of primary screenees of the Multiple Risk Factor Intervention Trial. Arch Intern Med 2004; 164 : 1438–1443.
5. Otter W, Kleybrink S, Doering W et al. Hospital outcome of acute myocardial infarction in patients with and without diabetes mellitus. Diabet Med 2004; 21 : 183–187.
6. Howard BV, Best LG, Galloway JM et al. Coronary heart disease risk equivalence in diabetes depends on concomitant risk factors. Diabetes Care 2006; 29 : 391–397.
7. Oldridge NB, Guyatt GH, Fischer ME et al. Cardiac rehabilitation after myocardial infarction. Combined experience of randomized clinical trials. JAMA 1998; 260 : 945–995.
8. O’Connor GT, Buring JE, Yusuf S et al. An Overview of Randomized Trials of Rehabilitation With Exercise After Myocardial Infarction. Circulation 1989; 80 : 234–244.
9. Yoshida T, Yoshida K, Yamamoto C et al. Effects of Two-Week, Hospitalized Phase II Cardiac Rehabilitation Program on Physical Capacity, Lipid Profiles and Psychological Variables in Patients With Acute Myocardial Infarction. Jpn Circ J 2001; 65 : 87–93.
10. Taylor RS, Brown A, Ebrahim S et al. Exercise-based rehabilitation for patients with coronary heart disease: systematic review and meta-analysis of randomized controlled trials. Am J Med 2004; 116 : 682–692.
11. Milani RV, Lavie CJ. Prevalence and profile of metabolic syndrome in patients following acute coronary events and effects of therapeutic lifestyle change with cardiac rehabilitation. Am J Cardiol 2003; 92 : 50–54.
12. Banzer JA, Maguire TE, Kennedy CM et al. Results of cardiac rehabilitation in patients with diabetes mellitus. Am J Cardiol 2004; 93 : 81–84.
13. Vèrges B, Cohen M, Lucas B et al. Effects of cardiac rehabilitation on exercise capacity in Type 2 diabetic patients with coronary artery disease. Diabet Med 2004; 21 : 889–895.
14. Lavie CJ, Milani RV. Cardiac rehabilitation and exercise training programs in metabolic syndrome and diabetes. J Cardiopulm Rehabil 2005; 25 : 59–66.
15. Hindman L, Falko JM, Laponde M et al. Clinical profile and outcomes of diabetic and nondiabetic patients in cardiac rehabilitation. Am Heart J 2005; 150 : 1046–1051.
16. Chaloupka V, Siegelová J, Špinarová L et al. Rehabilitace u nemocných s kardiovaskulárním onemocněním. Cor Vasa 2006; 48: K127–K145.
17. Grundy SM, Cleeman JI, Daniels SR et al. American Heart Association; National Heart, Lung, and Blood Institute. Diagnosis and management of the metabolic syndrome: an American Heart Association/National Heart, Lung and Blood Institute Scientific Statement. Circulation 2005; 112 : 2735–2752.
18. Ford ES, Giles WH, Dietz WH. Prevalence of the metabolic syndrome among US adults: findings from the Third National Health and Nutrition Examination Survey. JAMA 2002; 287 : 356–359.
19. Cífková R. Epidemiologie metabolického syndromu ve světě a v České republice. Předneseno na Sympoziu o syndromu inzulinové rezistence. Praha 26.–27. února 2003
20. Savage PD, Banzer JA, Balady GJ et al. Prevalence of metabolic syndrome in cardiac rehabilitation/secondary prevention programs. Am Heart J 2005; 149 : 627–631.
21. Takeno M, Yasuda S, Otsuka Y et al. Impact of metabolic syndrome on the long-term survival of patients with acute myocardial infarction: potential association with C-reactive protein. Circ J 2008; 72 : 415–419.
22. Cífková R, Skodová Z, Bruthans J et al. Longitudinal trends in cardiovascular mortality and blood pressure levels, prevalence, awareness, treatment, and control of hypertension in the Czech population from 1985 to 2007/2008. J Hypertens 2010; 28 : 2196–2203.
23. Wannamethee SG, Shaper AG, Walker M. Changes in physical activity, mortality and incidence of coronary heart disease in older men. Lancet 1998; 30 : 1603–1608.
24. Haapanen N, Miilunpalo S, Vuori OPet al. Association of leisure time physical activity with the risk of coronary heart disease, hypertension and diabetes in middle-aged men and women. Int J Epidemiol 1998; 27 : 335–336.
25. Laaksonen DE, Lakka HM, Salonen JT et al. Low Levels of Leisure-Time Physical Activity and Cardiorespiratory Fitness predict development of the Metabolic Syndrome. Diabetes Care 2002; 25 : 1612–1618.
26. Lakka TA, Laaksonen DE, Lakk HM et al. Sedentary Life Style, Poor Cardiorespiratory Fitness, and the Metabolic Syndrome. Med Sci Sports Exerc 2003; 35 : 1279–1286.
27. Whaley MH, Kampert JB, Kohl HV 3rd et al. Physical fitness and clustering of risk factors associated with the metabolic syndrome. Med Sci Sports Exerc 1999; 31 : 287–293.
28. Lee CD, Blair SN, Jackson AS. Cardiorespiratory fitness, body composition, and all cause and cardiovascular disease mortality in men. Am J Clin Nutr 1999; 69 : 373–380.
29. Shubair MM, Kodis J, McKelvie RS et al. Metabolic profile and exercise capacity outcomes: their relationship to overweight and obesity in a Canadian cardiac rehabilitation setting. J Cardiopulm Rehabil 2004; 24: 405–413.
30. Svačinová H, Nováková M, Placheta Z et al. Benefit of Combined Cardiac Rehabilitation on Exercise Capacity and Cardiovascular Parameters in Patients with Type 2 Diabetes. Tohoku J Exp Med 2008; 215 : 103–111.
31. Suresh V, Harrison RA, Houghton P et al. Standard cardiac rehabilitation is less effective for diabetics. Int J Clin Pract 2001; 55 : 445–448.
32. Kavanagh T, Mertens DJ, Hamm LF et al. Prediction of long-term prognosis in 12 169 men referred for cardiac rehabilitation. Circulation 2002; 106 : 666–671.
33. Myers J, Prakash M, Froelicher V et al. Exercise capacity and mortality among men referred for exercise testing. N Engl J Med 2002; 346 : 793–801.
34. Keteyian SJ, Brawner CA, Savage PD et al. Peak aerobic capacity predicts prognosis in patients with coronary heart disease. Am Heart J 2008; 156 : 292–300.
35. Bader DS, Maguire TE, Spahn CM et al. Clinical profile and outcomes of obese patients in cardiac rehabilitation stratified according to National Heart, Lung, and Blood Institute criteria. J Cardiopulm Rehabil 2001; 21 : 210–217.
36. Gayda M, Brun C, Juneau M et al. Long-term cardiac rehabilitation and exercise training programs improve metabolic parameters in metabolic syndrome patients with and without coronary heart disease. Nutr Metab Cardiovasc Dis 2008; 18 : 142–151.
37. Romero-Corral A, Montori VM, Somers VK et al. Association of bodyweight with total mortality and with cardiovascular events in coronary artery disease: a systematic review of cohort studies. Lancet 2006; 368 : 666–678.
38. Sierrra-Johnson J, Romero-Corral A, Somers VK et al. Prognostic importance of weight loss in patients with coronary heart disease regardless of initial body mass index. Eur J Cardiovasc Prev Rehabil 2008; 15 : 336–340.
39. Abdulla J, Køber L, Abildstrøm SZ et al. Impact of obesity as a mortality predictor in high-risk patients with myocardial infarction or chronic heart failure: a pooled analysis of five registries. Eur Heart J 2008; 29 : 594–601.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek MUDr. Jana Lacinová – 65 letČlánek Dráždivý tračník
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2011 Číslo 9- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- MUDr. Jana Lacinová – 65 let
- Prim. MUDr. Milanu Tržilovi k 60. narozeninám
- Česká angiologie a její proměny
- Dráždivý tračník
- Biologická léčba v dermatologii – psoriáza
- Prokinetika – jejich přínos v klinické praxi gastroenterologické
- Nemoci jater v interní ambulanci
- Arytmologie dnes: rizika antiarytmické terapie v interní ambulanci
- Terapie stabilní chronické obstrukční plicní nemoci (CHOPN) a její případná kardiovaskulární rizika (základní přehled)
- Předoperační vyšetření u nemocných před nekardiálním chirurgickým výkonem
- Současný pohled na léčbu hypertenze v těhotenství
- Nová antitrombotika v prevenci žilní tromboembolie a nové protidestičkové léky
- Cílená biologická léčba solidních nádorů
- Proteinurie v ambulantní praxi
- Význam antihypertenzní léčby u subklinického poškození mozku
- Polypragmazie a lékové interakce
- Existuje vztah mezi léčbou diabetu a vznikem nádorů?
- Kombinovaný trénink u mužů s metabolickým syndromem po akutní koronární příhodě
- Diagnostika sekundární hypertenze v ambulantní praxi
- FARIM – FARmakoterapie po Infarktu Myokardu
- Tyreopatie v ambulantní praxi
- Zemřel prof. MUDr. Vladimír Pacovský, DrSc., emeritní předseda Československé internistické společnosti
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Proteinurie v ambulantní praxi
- Prokinetika – jejich přínos v klinické praxi gastroenterologické
- Polypragmazie a lékové interakce
- Tyreopatie v ambulantní praxi
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



