-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Léčba symptomatické benigní prostatické hyperplazie pomocí holmium laseru
Holmium Laser Approaches to Symptomatic Benign Prostatic Hyperplasia
The holmium laser is a well-established instrument in the treatment of a variety of urologic conditions. Treatment of benign prostatic hyperplasia (BPH) with the holmium laser has grown steadily over the last decade, with multiple studies demonstrating its role as an effective alternative to other transurethral and open surgicaltreatments for BPH. This review describes current surgical techniques that employ the holmium laser and surveys recent literature comparing holmium-based treatments to traditional transurethral techniques, with particular attention to holmium laser enucleation of the prostate (HoLEP). Recent studies continue to support the short and long-term efficacy of HoLEP and other holmium-based treatments, providing evidence for the laser’s growing use in the treatment of benign obstruction. Transurethral surgery with the holmium laser endures as an effectual treatment for BPH that offers excellent, lasting functional outcomes with favorable short and long-term morbidity when compared with conventional transurethral techniques.
Key words:
holmium, laser, prostate, surgery, benign prostatic hypertrophy
Autoři: A. C. Boylan; L. B. Lerner
Vyšlo v časopise: Urol List 2013; 11(3): 26-29
Souhrn
Holmium laser zaujímá stabilní místo v rámci léčby celé řady urologických onemocnění. V uplynulých deseti letech byla tato modalita hojně užívána při léčbě benigní hyperplazie prostaty (BPH) a řada studií potvrzuje, že holmium laser představuje účinnou alternativu k dalším transuretrálním metodám léčby BPH i otevřené operaci. Autoři tohoto přehledu popisují současné chirurgické techniky využívající holmium laser a hodnotí nejnovější publikace srovnávající modality na bázi holmium laseru s tradičními transuretrálními technikami, se zaměřením zejména na enukleaci prostaty pomocí holmium laseru (HoLEP). Nejnovější studie prokazují krátko - i dlouhodobou účinnost HoLEP i dalších modalit na bázi holmium laseru, a poskytují tak důkazy pro jejich častější využití v rámci léčby benigní obstrukce. Transuretrální operace s využitím holmium laseru je účinnou metodou léčby BPH, jež poskytuje vynikající a trvalé funkční výsledky a ve srovnání s běžnými transuretrálními technikami je spojena s minimální krátko - i dlouhodobou morbiditou.
Klíčová slova:
holmium, laser, prostata, operace, benigní hyperplazie prostatyÚvod
Holmium:YAG (Ho:YAG) laser se užívá pro operační léčbu benigní hyperplazie prostaty (BPH) od roku 1995 [1]. Díky tomu, že holmium laser penetruje pouhých 0,5 mm a je absorbován vodou, se výborně hodí pro léčbu urologických onemocnění. Pro léčbu BPH je k dispozici několik operačních technik na bázi holmium laseru, z nichž každá disponuje jedinečnými parametry. Navzdory těmto rozdílům však všechny techniky vykazují společné znaky, vycházející z vlastností holmium laseru. Minimální krvácení a minimální vznik otoku tkáně, skutečnost, že nedochází prakticky k žádnému pozdějšímu odlučování tkáně, a bezpečná aplikace u pacientů užívajících antikoagulancia demonstrují benefit léčby pomocí holmium laseru z chirurgického hlediska.
Léčba nabízí lepší časné funkční výsledky v podobě propuštění pacienta v den výkonu, brzkého návratu k normálním činnostem a absence nežádoucího dopadu na původní erektilní funkci (před operací) [2]. Autoři představují nejnovější poznatky a výsledky všech popisovaných technik s využitím holmium laseru při léčbě prostaty, a to včetně výskytu komplikací.
Incize prostaty pomocí holmium laseru
Bylo prokázáno, že transuretrální incize prostaty (TUIP) představuje účinnou metodu léčby symptomatické obstrukce způsobené prostatou u mužů s prostatou o velikosti < 30 ml [4]. Laserovou energii lze aplikovat prostřednictvím vlákna s vyzařováním na konci nebo vlákna s bočním vyzařováním, podobným způsobem jako při klasické TUIP; pomocí vlákna je vytvořena incize od hrdla močového měchýře k semennému hrbolku. Povrchová penetrace laseru poskytuje benefit oproti tradiční incizi s použitím elektrické energie. Jak již bylo uvedeno, minimální penetrace má za následek minimální vznik otoku, minimální pozdější odlučování tkáně i minimální krvácení, což jsou významné aspekty, pokud uvažujeme o rychlé a účinné metodě pro léčbu malých prostat. Aho et al ve své studii z roku 2005 prokázali, že TUIP s pomocí holmium laseru dosahuje nejlepšího účinku u prostat o velikosti < 30 ml. Všichni pacienti v této studii byli propuštěni v den výkonu; katetr byl odstraněn následujícího rána. U pacientů s prostatou větší než 30 ml bylo opakované zavedení katetru nutné v 10 % případů. U dobře zvolené populace pacientů může být léčba rychlá, účinná a pacienti mohou být v den výkonu propuštěni a bezprostředně po operaci se vrátit k běžným aktivitám [4].
Ablace prostaty pomocí holmium laseru (HoLAP)
HoLAP je ablační technika, při níž se pomocí vlákna s bočním vyzařováním provádí ablace tkáně prostaty od povrchové vrstvy po celé tloušťce kapsuly [2]. U dobře vybraných pacientů dosahuje tato technika vynikajících výsledků (téměř jako laserová TUIP) při minimální morbiditě [4,5]. HoLAP se nejlépe provádí u pacientů s prostatou < 60 ml [2,6]. Elzayat ve studii srovnávající HoLAP a fotoselektivní vaporizaci (PVP) – nejčastěji užívanou srovnávací laserovou techniku – zjistil, že technika HoLAP trvá delší dobu (přibližně o 14 minut delší než PVP); pravděpodobně díky svému termo-mechanickému účinku je holmium laser vhodnější pro incizi tkáně spíše než pro ablaci [6]. Vzhledem k tomu, že je holmium laser významně pohlcován vodou, podléhá větší prostata s větším obsahem vody ablaci rychleji, např. prostata s otokem v důsledku zavedeného katetru a/nebo BPH, která nebyla léčená finasteridem. Navzdory delšímu trvání ablace jsou všechny ostatní operační a pooperační parametry srovnatelné, včetně významného zlepšení rychlosti průtoku moči, zmenšení objemu postmikčního rezidua a zlepšení IPSS (Mezinárodního skóre prostatických symptomů) a skóre obtíží.
Tyto výsledky navíc přetrvají i po třech letech sledování [7]. HoLAP se užívá při léčbě větších prostat [8], ale obecně se řada praktických lékařů domnívá, že laserové ablační techniky by měly být vyhrazeny pro léčbu malých a středně velkých prostat [5]. Autor tohoto článku je přesvědčen, že HoLAP je nejlepší technikou a holmium laser nejbezpečnějším zdrojem energie pro léčbu obstrukce u pacientů, kteří podstoupili radioterapii (radioterapii zevním paprskem i brachyterapii).
Povrchová penetrace a vynikající hemostáza v kombinaci s minimálním vnikem nekrózy a krvácení činí z holmium laseru ideální nástroj. Ačkoli pacienti mají mnohem vyšší riziko vzniku pooperačních komplikací, jako např. inkontinence [9], špatného hojení a vzniku striktury/kontraktury hrdla močového měchýře, autoři zaznamenali při ablaci pomocí holmium laseru pouze minimální nárůst rizika a domnívají se, že holmium laser představuje nejbezpečnější v současné době dostupný zdroj energie.
Hybridní techniky, včetně techniky „Bridge“
Při hybridním přístupu se pomocí 100W holmium laseru (s vláknem s bočním vyzařováním) provádí enukleace středního laloku prostaty na úrovni mezi pátou a sedmou hodinou na ciferníku s následnou ablací laterálních laloků. Všechna tkáň je odstraněna podél chirurgické kapsuly až ke kapsule. Tkáň je vyjmuta pomocí grasperu zavedeného do resektoskopu, košíčku a kleštěmi („entrapment“) a odstraněna en bloc pomocí resektoskopu. Případně je adenom ponechán připojený k hrdlu močového měchýře a je následně resekován pomocí TUR kličky [10]. Díky této technice je provedení operace rychlejší než při HoLAP, neboť enukleace tkáně zkracuje délku ablace a rovněž nevyžaduje použití morcelátoru. Učební křivka je kratší než u HoLEP, přesto však tato technika nabízí všechny výhody operace na bázi holmium laseru [9].
Enukleace prostaty pomocí holmium laseru (HoLEP)
Ačkoli existuje celá řada studií o HoLEP, v posledních několika letech bylo publikováno pouze minimum nových poznatků na toto téma. Největší důraz se v poslední době klade na dlouhodobé výsledky, výskyt komplikací (zejména stresové močové inkontinence) a cenu léčby. Od prvního pokusu v roce 1995 bylo prokázáno, že HoLEP dosahuje stejné účinnosti jako otevřená prostatektomie nebo TURP, je však bezpečnější. Tato technika má však velmi dlouhou učební křivku a její osvojení je nejtěžší ze všech aplikací využívajících holmium laser. Technika HoLEP vyžaduje značné zkušenosti a nemusí vyhovovat všem urologům [6], tato skutečnost se jasně prokázala v posledních deseti letech a může být zčásti příčinou, proč tato technika nebyla stoprocentně přijata urologickou komunitou. HoLEP je respektována jako vynikající modalita pro léčbu BPH, ale většina urologů si z nejrůznějších důvodů zvolí raději jinou techniku.
Podobně jako tomu je u většiny technik, spolu s narůstajícími zkušenostmi si operatér techniku HoLEP modifikuje, a zlepšuje tak efektivitu enukleace. Lingeman prokázal, že jeho modifikace spočívající ve zjednodušení techniky vedly ke zkrácení délky enukleace a zlepšení účinnosti, a to při zajištění vynikajících výsledků [11]. Jeho výsledky zahrnující více než 1 000 pacientů po téměř deseti letech sledování prokazují konzistentní a trvalé zlepšení rychlosti průtoku moči, indexu BPH i IPSS [12]. Gilling, Kuntz a Elihali rovněž potvrzují trvalý výsledek u pacientů, u nichž jsou k dispozici výsledky dlouhodobého sledování (viz tabulku) [13–15].
Tab. 1. Dlouhodobé výsledky HoLEP. 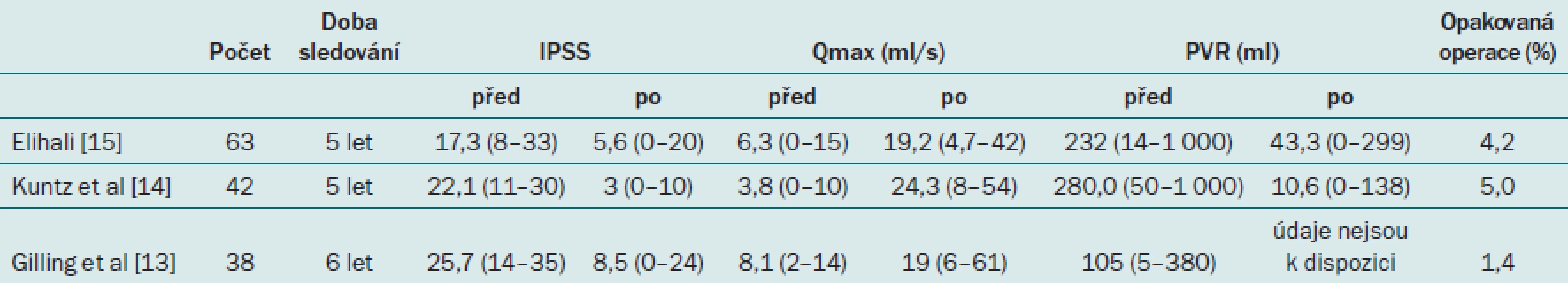
Mezinárodní společnost odborníků na BPH v nedávné době provedla metaanalýzu údajů úrovně 1b, která zahrnovala studie srovnávající transuretrální resekci prostaty (TURP) s bipolárními technikami, HoLEP, a PVP. HoLEP je jedinou technikou, která dosahuje větší redukce IPSS než TURP. PVP a bipolární techniky dosahují srovnatelného výsledku jako TURP [16]. Totéž platí i pro rychlost průtoku moči, kdy opět pouze HoLEP dosahuje lepšího výsledku než TURP, zatímco ostatní techniky vykazují účinek srovnatelný s TURP. Objem postmikčního rezidua byl při všech technikách srovnatelný. Na základě hodnocení literatury se zdá, že HoLEP je v současné době jedinou transuretrální technikou, která dosahuje lepšího výsledku a větší úlevy symptomů než TURP.
Co se týče ceny, autoři zjistili, že náklady na HoLEP jsou vzhledem k delšímu trvání operace vyšší než u TURP. Vyšší cena je však v tomto případě vyvážena nižšími náklady na hospitalizaci, neboť většinu výkonů lze provádět ambulantně. Pouze v ojedinělých případech je pacient hospitalizován přes noc z důvodu pozorování. HoLEP lze indikovat i u pacientů s větším počtem komorbidit, na základě indexu Americké anesteziologické asociace (ASA) [16]. Vyšší ASA skóre u pacientů podstupujících HoLEP není překvapující, neboť tato modalita je nabízena pacientům, kteří nemohou podstoupit TURP nebo nejsou vhodnými kandidáty pro tuto techniku (např. pacienti užívající antikoagulancia nebo pacienti, u nichž by byl TUR syndrom nepřijatelný). Autoři neprokázali žádný rozdíl v nákladech na HoLEP u pacientů s nižším vs vyšším skóre ASA, což potvrzuje bezpečnost této techniky i u pacientů s komplikovanějším zdravotním stavem [17]. Pakliže by pacienti se srovnatelným ASA skóre podstoupili TURP, je možné, že by náklady na hospitalizaci a/nebo ambulantní léčbu během šesti pooperačních měsíců byly vzhledem k vyššímu riziku operačních komplikací vyšší .
HoLEP – výskyt komplikací
V uplynulých několika letech byla publikována další data mapující výskyt komplikací u pacientů podstupujících HoLEP a výskyt těchto komplikací ve srovnání s dalšími technikami, jež podporují status HoLEP jako vynikající chirurgické modality. Většina publikací se v minulosti zaměřovala na učební křivku HoLEP a srovnání HoLEP s TURP a otevřenou operací, s důrazem na výsledky, v nichž vyniká technika HoLEP. Stejně jako při jakékoli jiné chirurgické technice však dochází k výskytu komplikací a otevřený popis výsledků (ať už pozitivních nebo negativních) je nezbytný pro pečlivé hodnocení účinnosti této techniky a posouzení jejího nejvhodnějšího využití v klinickém kontextu.
Známější komplikace, které se mohou vyskytnut při HoLEP, zahrnují poranění sliznice močového měchýře tkáňovým morcelátorem, perforaci kapsuly a konverzi na běžnou transuretrální operaci [16]. Perforaci kapsuly však autoři nepovažují za významnou komplikaci. Ve skutečnosti je tato komplikace běžná i při TURP, autoři starších studií ji však nepovažovali za skutečnou komplikaci, pakliže nedošlo ke krvácení. Obvykle studie uvádějí, dojde-li ke krvácení, ale nepopisuje se vznik perforace. Větší smysl má uvádět spíše důsledek významné perforace (krvácení, extravazace tekutin, erektilní dysfunkce – všechny tyto komplikace se vyskytují při HoLEP pouze výjimečně). Řada studií však perforaci zmiňuje a pro úplnost ji tedy uvádíme i v našem přehledu. Bae et al uvádějí u skupiny 161 pacientů, které léčili operatéři zkušení s běžnými transuretrálními technikami, kteří jsou však na počátku učební křivky HoLEP, následující míru výskytu komplikací: poranění sliznice močového měchýře morcelátorem u 13 % pacientů, perforaci kapsuly u 7 % pacientů a konverzi na TURP u 15 % pacientů. Není překvapivé, že po osvojení techniky urologem se míra konverze na TURP významně snižuje. Navzdory tomu byl i u operatérů, kteří již mají za sebou více než 60 případů, zaznamenán statisticky významný nárůst případů poranění sliznice močového měchýře a perforace kapsuly, což může být zapříčiněno delší učební křivkou, než se původně předpokládalo. Tyto výsledky prokazují nezbytnost neustálého přehodnocování operační techniky i s přibývajícími zkušenostmi [18].
Při hodnocení výskytu stresové močové inkontinence po HoLEP autoři zjistili, že spolu se zvyšující se kvalifikací operatéra a větším počtem odoperovaných případů dochází k významnému poklesu incidence přechodné inkontinence a akutní močové retence. Výskyt mikčních komplikací se snižuje nejenom při větším objemu případů, ale rovněž při pravidelném provádění HoLEP již na počátku učební křivky [19]. Při nácviku HoLEP by si měl tedy operatér plánovat mezi jednotlivými případy pouze minimální intervaly (ideálně ne déle než dva týdny mezi dvěma operacemi), díky čemuž může zdokonalovat svou techniku a maximalizovat benefit z opakovaného provádění techniky.
Lingeman uvádí krátkodobé, střednědobé a dlouhodobé výsledky a výsledky po pěti letech sledování u velké skupiny pacientů, kteří podstoupili HoLEP. Uretrální striktura vyžadující ambulantní dilataci se vyskytla u 9 z 971 pacientů (0,9 %), 11 z 837 pacientů (1,3 %), 4 ze 314 pacientů (1,3 %) a 0 z 83 pacientů (pořadí viz výše uvedené intervaly sledování), a kontraktura hrdla močového měchýře u 0 z 971 pacientů, 7 z 837 pacientů (0,8 %), 4 z 314 (1,3 %) a 5 z 83 pacientů (6,0 %). Závažná močová inkontinence (hodnoceno na základě dotazníku) byla zaznamenána u 12,5 % pacientů (60 z 477) v krátkodobém horizontu, u 3,4 % pacientů (13 ze 378) ve střednědobém horizontu, u 1,8 % pacientů (5 z 267) v dlouhodobém horizontu a u 4,8 % pacientů (4 z 83) po více než pěti letech sledování. Závažná urgentní inkontinence se vyskytla u 11,5 % pacientů (56 z 477), 3,1 % pacientů (13 z 378), 1,5 % pacientů (4 z 267) a 2,2 % (2 z 83) (opět ve stejném pořadí) [12].
Tato metaanalýza se rovněž zaměřila na srovnání komplikací mezi TURP, HoLEP, PVP a bipolárními technikami. Celkově se peroperační komplikace při HoLEP vyskytly u 3,5 % pacientů, což je více než u všech ostatních technik (0,5–3,2 %), tyto komplikace byly téměř výhradně způsobeny poraněním sliznice močového měchýře morcelátorem (3,3 %), což je instrument, který se neužívá u žádné další techniky než u HoLEP. Při užití moderních morcelátorů a při pečlivém provádění techniky by se tato komplikace měla vyskytovat pouze výjimečně. Výskyt pooperačních komplikací souvisejících s léčbou však byl naopak nejnižší při HoLEP (8,8 %; ostatní techniky 12,0–24,7 %). Hlavní pooperační komplikací HoLEP je akutní močová retence vyžadující opakované zavedení katetru v 5,9 % případů. Dlouhodobé komplikace po HoLEP se vyskytují u 13,3 % pacientů, na druhém místě za PVP, kdy je míra výskytu téměř dvojnásobná než po HoLEP – 25,4 %. Míra výskytu dlouhodobých komplikací po bipolární operaci a TURP se pohybuje v rozmezí 3,5–10,5 %. Hlavní dlouhodobé komplikace HoLEP zahrnují symptomy urgence (4,4 %) a uretrální strikturu (5,6 %). Incidence stresové inkontinence v dlouhodobém horizontu činí pouze 0,9 %, což podporuje teorii, že stresová inkontinence vyskytující se bezprostředně po výkonu je ve většině případů pouze přechodná [16].
Souhrn
Holmium laserová energie vykazuje řadu příznivých vlastností, které z ní činí ideální zdroj energie pro léčbu prostaty. Povrchová absorpce ve vodním prostředí činí z holmium laseru jeden z nejbezpečnějších zdrojů energie vůbec. Díky možnosti volby mezi vláknem s nočním vyzařováním a vláknem s vyzařováním na konci mohou holmium laser užívat operatéři s různou úrovní zkušeností k léčbě většiny prostat. Ačkoli je holmium laser o něco pomalejší než ostatní zdroje energie dostupné v současné době pro ablaci, je tento rozdíl minimální. Enukleace prostaty vyžaduje značné zkušenosti a učební křivka je delší než v případě incize nebo ablace, spolu s většími zkušenostmi se však zvyšuje účinnost techniky. Výsledky všech technik využívajících holmium laser jsou vynikající, s trvalým účinkem a minimálním výskytem komplikací. Holmium laser prošel zkouškou času (déle než deset let) a nadále představuje cennou pomůcku pro léčbu pacientů vyžadujících transuretrální léčbu prostaty.
Lori B. Lerner, M.D.
Boston University School of Medicine, Boston, Massachusetts, USA
Associate Professor of Urology, Section of Urology, VA Boston Healthcare System, Boston, Massachusetts, USA
12 Water St
Hingham, MA 02043
603.252.5847
lerner_lori@hotmail.com
Zdroje
1. Gilling PJ, Cass CB, Malcolm AR et al. Combination holmium and Nd:YAG laser ablation of the prostate: initial clinical experience. J Endourol 1995; 9(2): 151–153.
2. Lerner LB, Tyson MD. Holmium laser applications of the prostate. Urol Clin North Am 2009; 36 : 485–495.
3. Lourenco T, Shaw M, Fraser C et al. The clinical effectiveness of transurethral incision of the prostate: a systematic review of randomised controlled trials. World J Urol 2010; 28 : 23–32.
4. Aho TF, Gilling PJ, Kennett KM et al. Holmium laser bladder neck incision versus holmium enucleation of the prostate as outpatient procedures for prostates less than 40 grams. J Urol 2005; 174 : 210–214.
5. Elzayat EA, Majid AS, Khalaf A et al. Holmium laser ablation versus photoselective vaporization of prostate less than 60cc: short-term results of a randomized trial. J Urol 2009; 182 : 133–138.
6. Te AE, Lee R. Holmium laser enucleation of the prostate: an evolving prostatectomy technique. J Urol 2010; 184(2): 641–642.
7. Elmansy HM, Elzayat E, Elhilali MM. Holmium laser ablation versus photoselective vaporization of prostate less than 60cc: long term results of a randomized trial. J Urol 2010; 184(5): 2023–2028.
8. Kumar SM. Rapid communication: holmium laser ablation of large prostate glands: an endourologic alternative to open prostatectomy. J Endourol 2007; 21 : 659–662.
9. Kollmeier MA, Stock RG, Cesaretti J et al. Urinary morbidity and incontinence following transurethral resection of the prostate after brachytherapy. J Urol 2005; 173 : 808–812.
10. Helfand BT, Manvar AM, Auffenberg GB et al. Holmium laser ablation and enucleation of the prostate: a pilot study of the hybrid technique. Can J Urol 2010; 17(3): 4933–4937.
11. Dusing MW, Krambeck AE, Terry C et al. Holmium laser enucleation of the prostate: efficiency gained by experience and operative technique. J Urol 2010; 184(2): 635–640.
12. Krambeck AE, Handa SE, Lingeman JE. Experience with more than 1000 holmium laser prostate enucleations for benign prostatic hyperplasia. J Urol 2010; 183 : 1105–1109.
13. Gilling PJ, Aho TF, Frampton CM et al. Holmium laser enucleation of the prostate: results at 6 years. Eur Urol 2008; 53(4): 744–749.
14. Kuntz RM, Lehrich K, Ahyai SA. Holmium laser enucleation of the prostate versus open prostatectomy for prostates greater than 100 grams: 5 year follow-up results of a randomized clinical trial. Eur Urol 2008; 53 : 160–168.
15. Elzayat EA, Elihali MF. Holmium laser enucleation of the prostate (HoLEP): Long-term results, reoperation rate, and possible impact of the learning curve. Eur Urol 2007; 52 : 1465–1472.
16. Ahyai SA, Gilling P, Kaplan SA et al. Meta-analysis of Functional Outcomes and Complications Following Transurethral Procedures for Lower Urinary Tract Symptoms Resulting from Benign Prostatic Enlargement. Eur Urol 2010; 58: 384–397.
17. Eaton SH, Lerner LB. Cost Analysis of Surgical Approaches for Bladder Outlet Obstruction: Laser versus Loop. Presented at the Annual Meeting of the American Urological Association, San Francisco, May 2010.
18. Bae J, Oh SJ, Paick JS. The Learning Curve for Holmium Laser Enucleation of the Prostate: A Single-Center Experience. Kor J Urol 2010; 51 : 688–693.
19. Lerner LB, Tyson MD, Mendoza PJ. Stress Incontinence during the Learning Curve of Holmium Laser Enucleation of the Prostate. J Endourol 2010; 24(10): 1655–1658.
Štítky
Dětská urologie Urologie
Článek vyšel v časopiseUrologické listy
Nejčtenější tento týden
2013 Číslo 3- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Nostiriazyn – spolehlivá 1. volba u nekomplikovaných infekcí močových cest
- Nitrofurantoin s řízeným uvolňováním: osvědčená účinnost, lepší snášenlivost a méně tablet při akutní cystitidě
- Prevence opakovaných infekcí močových cest s využitím přípravku Uro-Vaxom
- Infekce močových cest u dospělých – mezery v současných guidelines a doporučení pro klinickou praxi
-
Všechny články tohoto čísla
- Inkontinence u pacientů po prostatektomii: přehled současných možností vyšetřování a léčby
- XTANDI (enzalutamid): nová léčba metastazujícího karcinomu prostaty, rezistentního na kastrační léčbu
- Jaký prospěch přináší denosumab (XGEVA®) pacientům s kostními metastázami solidních nádorů?
- Léčba symptomatické benigní prostatické hyperplazie pomocí holmium laseru
- Úvodní slovo
- Prognostické faktory, molekulární markery a prediktivní instrumenty pro hodnocení uroteliálního karcinomu horních cest močových
- Endometrióza urogenitálního traktu
-
Guidelines AUA pro řešení benigní hyperplazie prostaty (BPH)
1. část - Definice vhodného kandidáta s karcinomem prostaty pro pozorování a pro cílenou fokální terapii
- Urologické listy
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Endometrióza urogenitálního traktu
- Jaký prospěch přináší denosumab (XGEVA®) pacientům s kostními metastázami solidních nádorů?
- XTANDI (enzalutamid): nová léčba metastazujícího karcinomu prostaty, rezistentního na kastrační léčbu
- Inkontinence u pacientů po prostatektomii: přehled současných možností vyšetřování a léčby
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



