-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Richterova transformace chronické lymfocytární leukemie v éře léčby inhibitory buněčných drah
Richter transformation of chronic lymphocytic leukaemia in the era of treatment with B-cell signalling pathway inhibitors
Richter transformation (RT) is a severe complication of chronic lymphocytic leukaemia (CLL) affecting up to approximately 10% of patients with CLL. Most patients develop transformation to diffuse large B-cell lymphoma (DLBCL), which carries a dismal prognosis with a median survival of less than one year. Clinical and laboratory features suggestive of RT include elevated lactate dehydrogenase, bulky or rapidly enlarging lymph nodes and B-symptoms. PET/CT scan can identify optimal site for excisional biopsy, which is a prerequisite for final RT diagnosis. Chemoimmunotherapy remains the standard-of-care for RT, followed by stem cell transplantation in eligible patients. However, patients with RT are frequently elderly with comorbidities and poor performance status limiting intense chemotherapy or transplantation. This review focuses on diagnosis, clinicopathological features, development and treatment of RT in the era of novel targeted agents.
Keywords:
chronic lymphocytic leukaemia – Richter transformation – ibrutinib – idelalisib – venetoclax
Autoři: M. Špaček
Působiště autorů: I. interní klinika – klinika hematologie, 1. lékařská fakulta, Univerzita Karlova a Všeobecná fakultní nemocnice v Praze
Vyšlo v časopise: Transfuze Hematol. dnes,26, 2020, No. 1, p. 9-17.
Kategorie: Souhrnné/edukační práce
Souhrn
Richterova transformace (RT) je závažnou komplikací chronické lymfocytární leukemie (CLL), která postihuje přibližně až 10 % pacientů s CLL. U většiny pacientů se jedná o transformaci do difuzního velkobuněčného B-lymfomu (DLBCL), což představuje špatnou prognózu s mediánem přežití méně než jeden rok. Klinické a laboratorní příznaky svědčící pro RT zahrnují zvýšenou laktátdehydrogenázu, masivní či rychle progredující lymfadenomegalie a B-symptomy. PET/CT vyšetření může identifikovat optimální místo k provedení biopsie, která je nezbytná pro finální diagnózu RT. Standardem léčby RT dosud zůstává chemoimunoterapie, následovaná u vhodných pacientů transplantací krvetvorných buněk. Nicméně nemocní s RT jsou často starší, s komorbiditami a omezeným výkonnostním stavem, což limituje použití intenzivní chemoterapie či transplantace. Tento souhrnný článek se zaměřuje na diagnostiku, klinickopatologické projevy, vznik a léčbu RT v éře nových cílených léků.
Klíčová slova:
chronická lymfocytární leukemie – Richterova transformace – ibrutinib – idelalisib – venetoklax
ÚVOD
Richterova transformace (RT), také nazývaná Richterův syndrom, je označením pro transformaci chronické lymfocytární leukemie (CLL) do agresivního lymfomu, převážně difuzního velkobuněčného B-lymfomu (DLBCL), vzácněji do klasického Hodgkinova lymfomu (pokud není specifikováno, považujeme RT dále v textu jako transformaci do DLBCL). Výskyt RT se popisuje přibližně u 2–10 % pacientů s CLL a medián vzniku transformace se pohybuje mezi 2 a 5 lety od diagnózy CLL [1].
Mezi rizikové faktory vzniku RT patří vysoké klinické stadium při diagnóze (Rai III–IV), velikost lymfatických uzlin > 3 cm podle fyzikálního vyšetření a vyšší hladina sérové thymidinkinázy [2]. Další parametry asociované s progresí CLL, jako je vyšší laktát dehydrogenáza (LDH), β-2-mikroglobulin či krátký zdvojovací čas lymfocytů, nejsou specificky spojeny s vyšším rizikem transformace. Mezi genetické faktory disponující pro RT patří nemutovaný stav IgHV, aberace TP53 (delece či mutace), mutace NOTCH1, ztráta CDKN2A/B či aktivace MYC [3].
Prognóza RT je obecně nepříznivá s mediánem celkového přežití (overall survival – OS) do 1 roku. V recentně publikované práci z Mayo Clinic byl u souboru 204 pacientů s RT při mediánu sledování 67 měsíců medián OS 12 měsíců; signifikantně lepší přežití pak měli zejména pacienti s dříve neléčenou CLL (medián 46 vs. 8 měsíců) [4].
Otázkou zůstává, zda zavedení nových cílených léků do běžné praxe (zejména ibrutinib, idelalisib a venetoklax) povede s lepší dlouhodobou kontrolou CLL ke snížení incidence RT, nebo naopak při delším přežití pacientů bude výskyt transformací narůstat. Jisté však je, že zatím žádný z nových léků nevedl k výraznému zlepšení terapeutických výsledků u RT, a tak prognóza těchto nemocných zůstává nadále velmi nedobrá [3].
DIAGNOSTIKA RICHTEROVY TRANSFORMACE
Klinické projevy
Mezi hlavní klinické projevy, které by měly vzbudit podezření na RT, patří nově vzniklé B-symptomy (teploty, hubnutí, noční pocení), rychle progredující lymfadenopatie (zvláště asymetrická), případně extranodální postižení (infiltrace CNS, plic, kůže atd.). V laboratorních vyšetřeních bývá zejména výrazně zvýšená laktátdehydrogenáza (LDH). Všechny tyto projevy jsou ale nespecifické a k definitivnímu potvrzení diagnózy je vždy nutné provedení biopsie.
PET/CT
Při klinickém podezření na RT je vhodné doplnit 18-FDG PET/CT vyšetření (obr. 1). Maximální SUV (standardized uptake volume) < 5 má vysokou negativní prediktivní hodnotu (92–97 %), a znamená tak velmi nízkou pravděpodobnost RT [5–7]. Při SUV 5–10 se jedná o střední pravděpodobnost RT a SUV ≥ 10 znamená vysokou pravděpodobnost transformace. Navíc SUV ≥ 10 bylo asociováno se signifikantně kratším přežitím s mediánem OS 6,9 měsíce oproti 56,7 měsíce při SUV < 10 [7]. Nicméně specificita, a tudíž pozitivní prediktivní hodnota PET/CT jsou napříč publikovanými studiemi poměrně nízké, proto je při pozitivním nálezu vždy nezbytné konfirmační histologické vyšetření, přičemž k výběru optimálního místa pro odběr biopsie lze využít výsledek vyšetření PET/CT.
Obr. 1. a, b Výsledek vyšetření PET/CT u pacienta s podezřením na Richterovu transformaci. Generalizovaná lymfadenopatie, postižení sleziny a skeletu. Masivní lymfadenopatie zejména v retroperitoneu 11 × 6 ×13 cm s SUVmax 27. Provedená biopsie pod UZ kontrolou z levého nadklíčku prokázala transformaci CLL do DLBCL. (Snímky poskytnuty laskavostí prim. MUDr. D. Zogaly, Ústav nukleární medicíny 1. LF UK a VFN v Praze.) 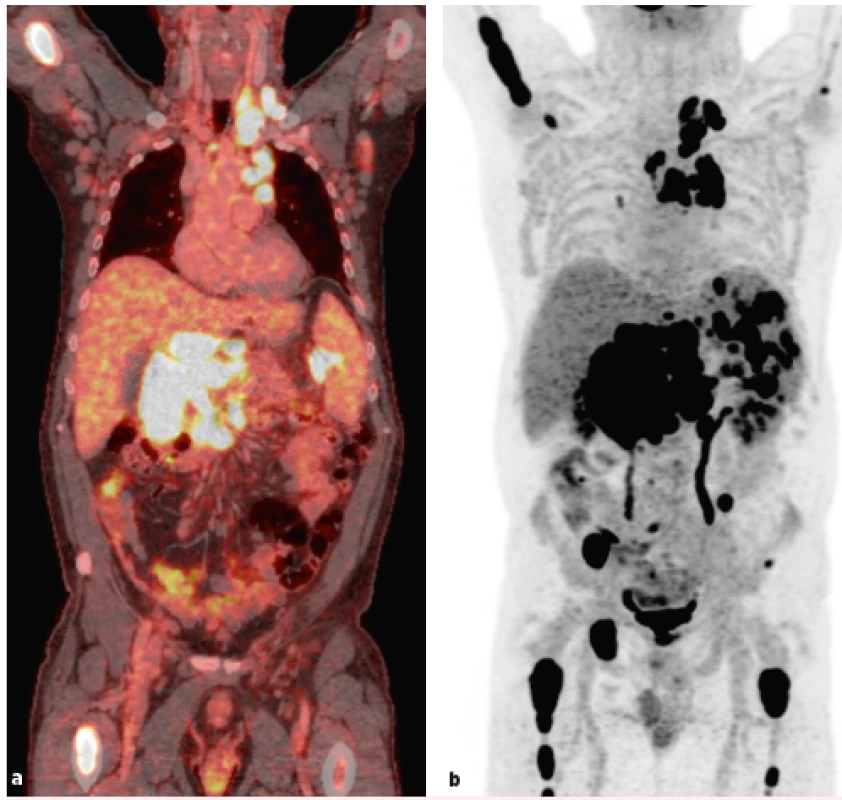
Oproti pacientům po chemoimunoterapii ukázala post hoc analýza screeningových PET/CT vyšetření před léčbou venetoklaxem u pacientů s progresí po ibrutinibu či idelalisibu nižší senzitivitu a specificitu [8]. Z celkem 167 pacientů splnilo 57 kritéria k provedení biopsie k vyloučení transformace. Biopsii podstoupilo 35 pacientů, z toho u 8 byla prokázána RT, u 2 se jednalo o jinou malignitu a 25 mělo CLL. Hodnota SUVmax ≥ 10 měla senzitivitu pouze 71 % a specificitu 50 % v detekci RT, zřejmě v důsledku účinku cílených léků na buněčné metabolické funkce [9].
Biopsie
Histologické vyšetření zůstává zlatým standardem diagnostiky RT. Nejvhodnější je provedení exstirpace lymfatické uzliny, případně lze v některých případech využít CT či UZ navigované jehlové punkční biopsie (core needle biopsy). Naopak k průkazu transformace je zcela nevhodná aspirace tenkou jehlou (fine needle). Ke kompletnímu stážování patří vyšetření kostní dřeně, nicméně infiltrace je prokázána vzácně, stejně jako lze velmi zřídka pozorovat známky RT v periferní krvi.
Přibližně 90 % případů RT představuje DLBCL, zbývající pak méně častý klasický Hodgkinův lymfom. Velmi vzácně dochází k transformaci do jiných typů malignit, např. plazmablastického lymfomu, histiocytárního sarkomu apod. [10]. Většina případů (80–90 %) DLBCL je klonálně příbuzná s původní CLL, zatímco u Hodgkinova lymfomu je to pouze kolem 50 % případů [11]. Na rozdíl od Hodgkinova lymfomu, kde klonální příbuznost s CLL pravděpodobně nemá vliv na prognózu (k dispozici jsou ale pouze omezená data), má u DLBCL klonální příbuznost významný prognostický dopad. Medián celkového přežití u pacientů s klonálně příbuzným DLBCL s původní CLL se pohybuje jen kolem 12 měsíců, zatímco u klonálně nepříbuzných DLBCL se prognóza blíží de novo DLBCL [12].
Určení klonální nepříbuznosti CLL s DLBCL je relativně jednoduché, pokud původní buňky CLL a nové lymfomové buňky vykazují rozdílnou restrikci lehkých řetězců imunoglobulinů κ nebo λ. Většina případů ale exprimuje stejné lehké řetězce, a proto je potřeba detailnější analýza genů pro těžký řetězec imunoglobulinů (IGHV). Toto vyšetření ale není vždy technicky dostupné, navíc může být omezeno absencí výsledku vyšetření původní CLL (nebo nedostupností archivního vzorku) nebo smíšenou populací CLL a DLBCL buněk ve vyšetřovaném vzorku. Nicméně alespoň u mladších pacientů, kteří by potenciálně směřovali k alogenní transplantaci, by měla být klonální příbuznost zhodnocena [13].
Je potřeba uvést, že histologická diagnóza RT by měla být vždy stanovena zkušeným patologem, protože se leckdy nejedná o jednoduché vyšetření a výsledek má zásadní dopad na další terapeutický přístup k pacientovi. V největším souboru centrálně revidovaných případů RT bylo v prospektivní multicentrické klinické studii hodnoceno nezávisle dvěma hemato-patology 40 pacientů s RT, přičemž pouze v 33 (82,5 %) případech byla skutečně potvrzena Richterova transformace [14].
Diferenciální diagnostika
Infekční komplikace jsou u pacientů s CLL velmi časté a některé mohou mít podobné projevy jako RT. Mohou být přítomny „B symptomy“ (teploty, noční pocení) i nárůst lymfadenopatie provázané vysokým SUV při PET/CT vyšetření. V úvahu přichází zejména EBV a CMV infekce, ale popsány jsou také případy herpetické lymfadenitidy, systémové nokardiózy či granulomatózní reakce při mykobakteriálních infekcích, které se podobaly transformaci CLL [15].
Nutné je také vyloučit „akcelerovanou“ CLL, ve WHO klasifikaci označenou jako „histologicky agresivní“ CLL, která je histologicky definovaná expanzí proliferačních center a vysokou proliferací (> 2,4 mitóz/proliferační centrum nebo Ki-67 > 40 % /proliferační centrum) [16, 17]. Tito pacienti mívají také vyšší hladiny LDH i pozitivní nález PET/CT. Prognóza nemocných s „akcelerovanou“ CLL je ale signifikantně lepší než v případě transformace do DLBCL (medián přežití od biopsie byl 34 měsíců proti 4,3 měsíce u RT) [16].
Jako prolymfocytární progrese (transformace) CLL je označován nález > 55 % prolymfocytů v periferní krvi. Optimální terapie těchto pacientů je nejasná, zpravidla jsou léčeni jako pacienti s RT a prognóza je podobně nepříznivá [15].
VÝSKYT RICHTEROVY TRANSFORMACE V ÉŘE CÍLENÉ LÉČBY
Dlouhodobě diskutovanou a kontroverzní otázkou je role podané terapie u CLL ve vývoji transformace. V kohortě 1641 nově diagnostikovaných a prospektivně sledovaných případů CLL na Mayo Clinic se zvýšil výskyt RT z 0,5 % ročně před léčbou na 1 % ročně po léčbě CLL [18]. Třikrát vyšší riziko vzniku RT bylo v tomto souboru pozorováno u pacientů léčených kombinací purinového analoga a alkylačních látek, ale riziko nebylo zvýšeno při použití léků pouze z jedné této skupiny. Je nejasné, jestli zvýšení incidence RT po terapii CLL bylo způsobeno vlastním selekčním tlakem terapie (selekce rezistentních klonů) či zda se jednalo o již předcházející nepříznivou biologickou charakteristiku CLL (pacienti s rizikovou CLL mají větší pravděpodobnost podání terapie i vzniku RT). Podstatný je také údaj, že 46 % případů RT bylo v uvedené analýze diagnostikováno před podáním jakékoli terapie CLL.
Další studie neprokázaly rozdílnou incidenci RT při použití různých léků samostatně (chlorambucil, fludarabin) či v kombinacích (chlorambucil + fludarabin, cyklofosfamid + fludarabin) [19]. V metaanalýze čtyř klinických studií fáze II/III Německé CLL skupiny (GCLLSG), zahrnující 1458 pacientů, byly nezávisle asociovány s vyšším rizikem transformace: vyšší hladina sérové thymidinkinázy, nedosažení odpovědi na první linii léčby a více než 1 následná terapie [21]. To naznačuje, že větší vliv na riziko vzniku RT může mít účinnost podaného terapeutického režimu než daná léčba sama o sobě.
S příchodem nové cílené terapie, jako je ibrutinib (inhibitor Brutnovy tyrozinkinázy – BTK), idelalisib (inhibitor fosfatidylinositol-3-kinázy-δ) či venetoklax (Bcl-2 inhibitor), pochopitelně vyvstala otázka, jakým způsobem ovlivní tyto léky incidenci RT. Dosud publikovaná data neukázala, že by cílené léky zvyšovaly riziko transformace [15]. Při použití u vysoce rizikových pacientů s relabující/refrakterní CLL se výskyt RT pohyboval v rozmezí 5–16 % [3]. Nejvyšší incidence byla popsána u venetoklaxu ve studii fáze I, kde při mediánu sledování 17 měsíců došlo k transformaci u 18 ze 116 pacientů (16 %) s relapsem/refrakterní CLL/SLL (medián 3 předchozí linie terapie) [22]. V dalších studiích, ve kterých byl použit venetoklax v monoterapii nebo v kombinaci s rituximabem, se incidence pohybovala od 5 do 10 % [23–25]. Ve studii fáze III Murano byli pacienti randomizováni do ramene venetoklax + rituximab (venetoklax podáván 2 roky) nebo k léčbě šesti cykly bendamustin + rituximab (BR) [26]. Pacienti nebyli výrazně předléčeni (medián 1 předchozí linie terapie) a při mediánu sledování 24 měsíců se transformace vyskytla u 3,1 % pacientů v rameni s venetoklaxem a u 2,7 % v rameni BR.
V případě ibrutinibu byla incidence RT ve studii fáze III RESONATE (randomizace ibrutinib vs. ofatumumab) při mediánu sledování 19 měsíců v rameni s ibrutinibem 4 % a u ofatumumabu 2,5 % [27]. Výskyt RT podle dalších publikovaných studií s ibrutinibem u předléčených pacientů se pohybuje v podobném rozpětí jako u venetoklaxu (přehled viz [3]). Incidence RT u idelalisibu s rituximabem nebyla v registrační studii fáze III specifikována [28], podle finální analýzy byl diagnostikován 1 případ RT (0,9 %) v primární studii v rameni rituximab + idelalisib a následně 1 případ v prodloužení studie u pacienta na idelalisibu po předchozí léčbě v rameni placebo + rituximab [29].
U novějšího BTK inhibitoru acalabrutinibu nebyla transformace u 61 pacientů během 14 měsíců sledování pozorována [30].
Vzhledem k velmi odlišným charakteristikám pacientů (počet předchozích linií terapie, zastoupení aberací TP53 apod.) v jednotlivých studiích s novými léky je obtížné hodnotit, zda některý z nich může statisticky zvyšovat riziko RT, nicméně nejsou žádné indicie, že by některý lék významně indukoval vznik transformace. To je v souladu s tím, že většina transformací nastává poměrně časně na cílené léčbě, zpravidla během 12–18 měsíců, a později nastává ve výskytu RT plateau [15]. Zdá se proto, že se spíše jedná o progresi/transformaci agresivních subklonů přítomných již před léčbou než o indukci transformace použitou terapií. To podporuje také fakt, že při použití cílených léků v první linii je popisováno významně nižší riziko transformace. Ve studii fáze III RESONATE-2 u 269 pacientů léčených v první linii ibrutinibem nebo chlorambucilem byl při mediánu sledování 18 měsíců popsán pouze jeden případ RT v každém rameni (< 1 %) [31]. Podobně v případě idelalisibu s rituximabem nebyl ve studii u 64 pacientů v první linii popsán žádný případ transformace [32].
TERAPIE RICHTEROVY TRANSFORMACE
Chemoimunoterapie
Zatím žádný ze zkoušených chemoimunoterapeutických režimů nepřinesl zásadní zlepšení v prognóze RT. Zpravidla používané antracyklinové či platinové režimy dosahují přibližně stejných celkových odpovědí (ORR) kolem 40–60 % s mediánem OS ve většině studií do 1 roku [15]. V běžné praxi nejčastěji používaný režim R-CHOP (rituximab, cyklofosfamid, doxorubicin, vinkristin, prednison) v malé sérii 15 prospektivně hodnocených pacientů dosáhl ORR 67 %, ale pouze 7 % kompletních remisí [33]. Medián přežití bez progrese (PFS) byl 10 měsíců a medián OS 21 měsíců.
Ani nahrazení rituximabu humanizovanou anti-CD20 protilátkou ofatumumabem v režimu CHOP nepřineslo výraznější klinický benefit. Ve studii fáze II bylo léčeno 37 pacientů režimem ofatumumab + CHOP s následnou 12měsíční udržovací terapií ofatumumabem [34]. Po 6 cyklech bylo dosaženo ORR 46 % (CR 19 %), medián PFS byl 6,2 měsíce a OS 11,4 měsíce.
Recentně byla publikována i retrospektivní analýza 46 pacientů s RT léčených intenzivnějším režimem R-EPOCH (rituximab, etoposid, cyklofosfamid, doxorubicin, vinkristin, prednison) [35]. Medián PFS byl pouze 3,5 měsíce a medián OS 5,9 měsíce, navíc byla pozorována vysoká toxicita s 13 úmrtími (30 %) bez prokázané progrese.
Transplantace
Vzhledem k neuspokojivým výsledkům chemoimunoterapie představuje konsolidace transplantací při odpovědi na indukční terapii možnost zlepšit přežití pacientů s RT. Alogenní transplantace je v současné době jedinou potenciálně kurativní léčbou, žel většina pacientů je pro ni nevhodná z důvodu vyššího věku, komorbidit či špatné odpovědi na indukční léčbu. Cwynarski et al. publikovali retrospektivní data EBMT (European Society for Blood and Marrow Transplantation) s odhadovaným tříletým OS 36 % u alogenní transplantace a 59 % u autologní transplantace [36]. Lepší výsledek autologní transplantace byl zřejmě dán zejména vyšším podílem chemosenzitivních případů RT s celkovým výrazně vyšším počtem kompletních remisí oproti skupině pacientů s alogenní transplantací (34 % vs. 4 %), navíc 92 % pacientů směřujících k alogenní transplantaci bylo jen v parciální remisi či s refrakterní chorobou. Je potřeba zmínit, že všechna retrospektivní data transplantovaných pacientů jsou nutně významně zatížena selekčním bias, protože jsou vybíráni k transplantaci pacienti s dobrým výkonnostním stavem a zpravidla s odpovědí na indukční chemoimunoterapii. Přesto převládá konsenzus, že mladší pacienti s klonálně příbuzným DLBCL v celkově dobrém stavu, kteří odpovědí na iniciální terapii, by při dostupnosti vhodného dárce měli být konsolidováni alogenní transplantací [1, 3, 15, 37]. U nemocných s klonálně nepříbuzným DLBCL se postupuje jako u de novo DLBCL, tj. alogenní transplantaci je možné zvážit až v rámci záchranné terapie [13].
Cílená terapie
Role nových cílených léků v terapii RT je zatím nejistá, nicméně dosavadní výsledky u vesměs malých souborů pacientů neukazují významný terapeutický efekt při podávání v monoterapii.
Tsang et al. publikovali výsledky ibrutinibu u čtyř pacientů s RT, z nich tři byli refrakterní na dvě předchozí linie chemoimunoterapie [38]. Jeden pacient dosáhl CR, dva pacienti PR a u jednoho byl pozorován klinický benefit, nicméně zemřel na infekční komplikace. Ze dvou pacientů v PR u jednoho došlo k progresi CLL za 11 měsíců, u druhého nastal relaps DLBCL za 8 měsíců od zahájení terapie.
Recentně byly publikovány výsledky monoterapie RT ibrutinibem nebo idelalisibem [39]. Ze čtyř pacientů léčených ibrutinibem dva dosáhli PR a jeden měl stabilní chorobu. U čtyř nemocných na idelalisibu dva dosáhli PR a jeden CR. Při mediánu sledování 6 měsíců byl medián času do relapsu při léčbě ibrutinibem nebo idelalisibem 13,7 měsíce. Za zmínku stojí, že dva pacienti s RT refrakterní na ibrutinib zareagovali na terapii idelalisibem.
Větší soubor pacientů s RT byl publikován v případě BTK inhibitoru druhé generace, acalabrutinibu. U celkem 21 nemocných bylo dosaženo ORR 38 % (CR 14 %, PR 24 %), medián délky odpovědi byl 5,7 měsíce [40]. Tyto výsledky nejsou příliš povzbuzující, nicméně je nutné poznamenat, že se jednalo o těžce předléčené pacienty s mediánem čtyř předchozích linií terapie pro RT.
Venetoklax byl použit ve studii fáze I u relabujících/refrakterních nehodgkinských lymfomů, včetně 34 pacientů s de novo DLBCL a 7 pacientů s RT-DLBCL [41]. V případě RT dosáhli 3 pacienti PR (ORR 43 %).
Mezi další léky zkoušené v terapii RT patří pembrolizumab, monoklonální protilátka proti PD-1 receptoru. První práce z Mayo Clinic ukázala klinickou účinnost pembrolizumabu u RT s dosažením ORR 44 % u 9 pacientů [42]. Nicméně další publikovaná zkušenost jednoho centra s PD-1 inhibitory (pembrolizumab, nivolumab) ukázala velmi nízkou účinnost a krátký čas do selhání léčby (medián 1,2 měsíce), tudíž budoucí role PD-1 inhibitorů v terapii RT je nejistá [43].
Selinexor je selektivní inhibitor jaderného proteinu exportin-1, který je zvýšeně exprimován u CLL i dalších typů lymfomů. Ve studii fáze I u výrazně předléčených pacientů vedl selinexor v monoterapii k dosažení PR u dvou z pěti pacientů s RT, u dalších dvou byla popsána stabilní choroba [44].
Podobně jako u jiných B-lymfocytárních malignit jsou i v případě RT zkoušeny CD19 specifické T-lymfocyty upravené pomocí chimérického antigenního receptoru (CAR). Dosud publikovaná kazuistická sdělení ukazují spíš krátkodobý efekt jen u části pacientů, tudíž CAR-T lymfocyty pravděpodobně nebudou mít významné postavení v léčbě RT, nicméně k definitivnímu zhodnocení je potřeba vyčkat zralejších dat [45, 46].
Kombinovaná terapie
Vzhledem k neuspokojivým výsledkům chemoimunoterapie i monoterapie novějšími cílenými léky je plánována či již probíhá řada klinických studií, které kombinují cílené léky navzájem nebo s chemoimunoterapií.
Ve studii fáze II kombinující nivolumab s ibrutinibem bylo u 10 z 23 pacientů s RT (43 %) dosaženo odpovědi, přičemž 8 bylo v kompletní metabolické remisi [47]. Medián délky odpovědi u pacientů, kteří odpověděli na terapii, byl 9,3 měsíce.
Další práce zkombinovala u relabujících/refrakterních CLL nebo RT umbralisib (PI3K inhibitor), ublituximab (anti-CD20 protilátka) a pembrolizumab (PD-1 inhibitor). U čtyř z pěti dosud hodnocených pacientů s RT bylo dosaženo ORR 50 %, přičemž dva pacienti dosáhli kompletní remise bez relapsu při délce sledování 7 a 15 měsíců [48]. Navíc byli oba pacienti refrakterní na ibrutinib s předchozími 7 a 8 liniemi léčby (včetně u jednoho selhání CAR-T).
Recentně byly také prezentovány předběžné výsledky R-EPOCH + venetoklax [49]. Z celkem 18 hodnotitelných pacientů dosáhlo 67 % kompletní remise a ORR bylo 78 %, medián očekávaného OS byl 16,3 měsíců při zatím krátkém mediánu sledování 3 měsíce.
Zajímavé výsledky lze zřejmě očekávat od protokolu STELLAR [50]. Pacienti s nově diagnostikovaným RT budou randomizováni do ramene R-CHOP nebo R-CHOP s acalabrutinibem s následnou udržovací terapií acalabrutinibem.
ZÁVĚR
Richterova transformace typu DLBCL znamená pro pacienty s CLL v naprosté většině případů velmi nedobrou prognózu s celkovým přežitím kolem jednoho roku. Výrazně lepší výsledky se dosahují u pacientů, kteří dosud nebyli léčeni pro předchozí CLL. Nové cílené léky zatím vesměs neukazují lepší terapeutické výsledky než zpravidla standardně používaná chemoimunoterapie R-CHOP (aktuální postup u pacientů s RT je uveden na obrázku 2). Otázkou zůstává, zda posun cílené terapie do první linie léčby (zvláště u rizikových pacientů) nepovede ke snížení incidence RT, nicméně k tomu je třeba dlouhodobějšího sledování. V současné době probíhá řada klinických studií, které testují nové inhibitory signálních drah B-buněčného receptoru, Bcl-2 inhibitory, checkpoint inhibitory a další látky, a to ve vzájemných kombinacích, nebo s chemoimunoterapií. Je proto naděje, že se v příštích letech dočkáme lepších terapeutických výsledků u této závažné diagnózy.
Obr. 2. Schéma postupu u pacienta s podezřením na Richterovu transformaci (upraveno podle [15])
Poznámky: (1) Optimální místo biopsie zvolit podle výsledku PET/CT. Při vysokém klinickém podezření ale není nutné s provedením biopsie čekat na výsledek PET/CT. (2) U mladších pacientů by měla být stanovena klonální příbuznost DLBCL s CLL a v případě prokázané klonální příbuznosti by se měla zvážit konsolidace alogenní transplantací.
CR – kompletní remise, DLBCL – difuzní velkobuněčný B-lymfom, HL – Hodgkinův lymfom, PR – parciální remise, SUV – standardized uptake volume![Schéma postupu u pacienta s podezřením na Richterovu transformaci (upraveno
podle [15])<br>
Poznámky: (1) Optimální místo biopsie zvolit podle výsledku PET/CT. Při vysokém klinickém
podezření ale není nutné s provedením biopsie čekat na výsledek PET/CT. (2) U mladších
pacientů by měla být stanovena klonální příbuznost DLBCL s CLL a v případě prokázané
klonální příbuznosti by se měla zvážit konsolidace alogenní transplantací.<br>
CR – kompletní remise, DLBCL – difuzní velkobuněčný B-lymfom, HL – Hodgkinův lymfom,
PR – parciální remise, SUV – <i>standardized uptake volume</i>](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/42a524367bd3475a04f48a96d3be9ca1.png)
Poděkování
Tato práce byla podpořena programem PROGRES Q28 a grantem RVO MZ ČR (VFN64165).
Čestné prohlášení
Autor prohlašuje, že v uplynulých 24 měsících podpořily účast na odborných akcích nebo obdržel finanční podporu za přednáškovou a publikační činnost, nebo byl členem poradního sboru následujících společností: AbbVie, Gilead, Janssen-Cilag, Roche.
Autor dále prohlašuje, že vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou.
Do redakce doručeno dne 22. 10. 2019.
Přijato po recenzi dne 22. 11. 2019.
Richterova transformace v éře inhibitorů
MUDr. Martin Špaček, Ph.D.
I. interní klinika – klinika hematologie
1. lékařská fakulta Univerzita Karlova a Všeobecná fakultní nemocnice v Praze
U Nemocnice 499/2
128 08 Praha 2
e-mail: martin.spacek@vfn.cz
Zdroje
1. Parikh SA, Kay NE, Shanafelt TD. How we treat Richter syndrome. Blood. 2014;123(11):1647–1657.
2. Rossi D, Cerri M, Capello D, et al. Biological and clinical risk factors of chronic lymphocytic leukaemia transformation to Richter syndrome. Br J Haematol. 2008;142(2):202–215.
3. Allan JN, Furman RR. Current trends in the management of Richter’s syndrome. Int J Hematol Oncol. 2018;7(4):IJH09.
4. Wang Y, Tschautscher MA, Rabe KG, et al. Clinical characteristics and outcomes of Richter transformation: Experience of 204 patients from a single center. Haematologica; [on-line] 2019. DOI 10.3324/haematol.2019.224121.
5. Bruzzi JF, Macapinlac H, Tsimberidou AM, et al. Detection of Richter’s transformation of chronic lymphocytic leukemia by PET/CT. J Nucl Med. 2006;47(8):1267–1273.
6. Mauro FR, Chauvie S, Paoloni F, et al. Diagnostic and prognostic role of PET/CT in patients with chronic lymphocytic leukemia and progressive disease. Leukemia. 2015;29(6):1360–1365.
7. Falchi L, Keating MJ, Marom EM, et al. Correlation between FDG/PET, histology, characteristics, and survival in 332 patients with chronic lymphoid leukemia. Blood. 2014;123(18):2783–2790.
8. Mato AR, Wierda WG, Davids MS, et al. Utility of PET-CT in patients with chronic lymphocytic leukemia following B-cell receptor pathway inhibitor therapy. Haematologica. 2019;104(11):2258–2264.
9. Rhodes JM, Mato AR. PET/Computed tomography in chronic lymphocytic leukemia and Richter transformation. PET Clin. 2019;14(3):405–410.
10. Ronchi A, Marra L, Frigeri F, et al. Richter syndrome with plasmablastic lymphoma at primary diagnosis: a case report with a review of the literature. Appl Immunohistochem Mol Morphol. 2017;25(6):e40–e45.
11. Mao Z, Quintanilla-Martinez L, Raffeld M, et al. IgVH mutational status and clonality analysis of Richter’s transformation. Am J Surg Pathol. 2007;31(10):1605–1614.
12. Rossi D, Spina V, Deambrogi C, et al. The genetics of Richter syndrome reveals disease heterogeneity and predicts survival after transformation. Blood. 2011;117(12):3391–3401.
13. Rossi D, Spina V, Gaidano G. Biology and treatment of Richter syndrome. Blood 2018;131(25):2761–2772.
14. Soilleux EJ, Wotherspoon A, Eyre TA, et al. Diagnostic dilemmas of high-grade transformation (Richter’s syndrome) of chronic lymphocytic leukaemia: results of the phase II National Cancer Research Institute CHOP-OR clinical trial specialist haemato-pathology central review. Histopathology. 2016;69(6):1066–1076.
15. Khan M, Siddiqi R, Thompson PA. Approach to Richter transformation of chronic lymphocytic leukemia in the era of novel therapies. Ann Hematol. 2018;97(1):1–15.
16. Gine E, Martinez A, Villamor N, et al. Expanded and highly active proliferation centers identify a histological subtype of chronic lymphocytic leukemia (“accelerated” chronic lymphocytic leukemia) with aggressive clinical behavior. Haematologica. 2010;95(9):1526–1533.
17. Swerdlow SH. WHO classification of tumours of haematopoietic and lymphoid tissues. 4th ed. Lyon: IARC; 2017.
18. Parikh SA, Rabe KG, Call TG, et al. Diffuse large B-cell lymphoma (Richter syndrome) in patients with chronic lymphocytic leukaemia (CLL): a cohort study of newly diagnosed patients. Br J Haematol. 2013;162(6):774–782.
19. Solh M, Rai KR, Peterson BL, et al. The impact of initial fludarabine therapy on transformation to Richter syndrome or prolymphocytic leukemia in patients with chronic lymphocytic leukemia: analysis of an intergroup trial (CALGB 9011). Leuk Lymphoma. 2013;54(2):252–254.
20. Catovsky D, Richards S, Matutes E, et al. Assessment of fludarabine plus cyclophosphamide for patients with chronic lymphocytic leukaemia (the LRF CLL4 Trial): a randomised controlled trial. Lancet. 2007;370(9583):230–239.
21. Maurer C, Langerbeins P, Bahlo J, et al. Effect of first-line treatment on second primary malignancies and Richter’s transformation in patients with CLL. Leukemia. 2016;30(10):2019–2025.
22. Roberts AW, Davids MS, Pagel JM, et al. Targeting BCL2 with venetoclax in relapsed chronic lymphocytic leukemia. N Engl J Med. 2016;374(4):311–322.
23. Stilgenbauer S, Eichhorst B, Schetelig J, et al. Venetoclax in relapsed or refractory chronic lymphocytic leukaemia with 17p deletion: a multicentre, open-label, phase 2 study. Lancet Oncol 2016;17(6):768–778.
24. Seymour JF, Ma S, Brander DM, et al. Venetoclax plus rituximab in relapsed or refractory chronic lymphocytic leukaemia: a phase 1b study. Lancet Oncol. 2017;18(2):230–240.
25. Jones JA, Mato AR, Wierda WG, et al. Venetoclax for chronic lymphocytic leukaemia progressing after ibrutinib: an interim analysis of a multicentre, open-label, phase 2 trial. Lancet Oncol. 2018;19(1):65–75.
26. Seymour JF, Kipps TJ, Eichhorst B, et al. Venetoclax–rituximab in relapsed or refractory chronic lymphocytic leukemia. N Engl J Med. 2018;378(12):1107–1120.
27. Byrd JC, Brown JR, O’Brien S, et al. Ibrutinib versus ofatumumab in previously treated chronic lymphoid leukemia. N Engl J Med. 2014;371(3):213–223.
28. Furman RR, Sharman JP, Coutre SE, et al. Idelalisib and rituximab in relapsed chronic lymphocytic leukemia. N Engl J Med. 2014;370(11):997–1007.
29. Sharman JP, Coutre SE, Furman RR, et al. Final results of a randomized, phase III study of rituximab with or without idelalisib followed by open-label idelalisib in patients with relapsed chronic lymphocytic leukemia. J Clin Oncol. 2019;37(16):1391–1402.
30. Byrd JC, Harrington B, O’Brien S, et al. Acalabrutinib (ACP-196) in relapsed chronic lymphocytic leukemia. N Engl J Med. 2016;374(4):323–332.
31. Burger JA, Tedeschi A, Barr PM, et al. Ibrutinib as initial therapy for patients with chronic lymphocytic leukemia. N Engl J Med. 2015;373(25):2425–2437.
32. O’Brien SM, Lamanna N, Kipps TJ, et al. A phase 2 study of idelalisib plus rituximab in treatment-naive older patients with chronic lymphocytic leukemia. Blood. 2015;126(25):2686–2694.
33. Langerbeins P, Busch R, Anheier N, et al. Poor efficacy and tolerability of R-CHOP in relapsed/refractory chronic lymphocytic leukemia and Richter transformation. Am J Hematol. 2014;89(12):E239–E243.
34. Eyre TA, Clifford R, Bloor A, et al. NCRI phase II study of CHOP in combination with ofatumumab in induction and maintenance in newly diagnosed Richter syndrome. Br J Haematol. 2016;175(1):43–54.
35. Rogers KA, Huang Y, Ruppert AS, et al. A single-institution retrospective cohort study of first-line R-EPOCH chemoimmunotherapy for Richter syndrome demonstrating complex chronic lymphocytic leukaemia karyotype as an adverse prognostic factor. Br J Haematol. 2018;180(2):259–266.
36. Cwynarski K, van Biezen A, de Wreede L, et al. Autologous and allogeneic stem-cell transplantation for transformed chronic lymphocytic leukemia (Richter’s syndrome): a retrospective analysis from the Chronic Lymphocytic Leukemia Subcommittee of the Chronic Leukemia Working Party and Lymphoma Working Party of the European Group for Blood and Marrow Transplantation. J Clin Oncol. 2012;30(18):2211–2217.
37. Doubek M, Špaček M, Pospíšilová Š, et al. Doporučení pro diagnostiku a léčbu chronické lymfocytární leukemie (CLL) – 2018. Transfuze Hematol Dnes. 2018;24(3):208–220.
38. Tsang M, Shanafelt TD, Call TG, et al. The efficacy of ibrutinib in the treatment of Richter syndrome. Blood. 2015;125(10):1676–1678.
39. Visentin A, Imbergamo S, Scomazzon E, et al. BCR kinase inhibitors, idelalisib and ibrutinib, are active and effective in Richter syndrome. Br J Haematol. 2019;185(1):193–197.
40. Hillmen P, Schuh A, Eyre TA, et al. Acalabrutinib monotherapy in patients with Richter transformation from the phase 1/2 ACE-CL-001 clinical study. Blood. 2016;128(22):60.
41. Davids MS, Roberts AW, Seymour JF, et al. Phase i first-in-human study of venetoclax in patients with relapsed or refractory non-hodgkin lymphoma. J Clin Oncol. 2017;35 : 826–833.
42. Ding W, LaPlant BR, Call TG, et al. Pembrolizumab in patients with CLL and Richter transformation or with relapsed CLL. Blood. 2017;129(26):3419–3427.
43. Rogers KA, Huang Y, Dotson E, et al. Use of PD-1 (PDCD1) inhibitors for the treatment of Richter syndrome: experience at a single academic centre. Br J Haematol. 2019;185(2):363–366.
44. Kuruvilla J, Byrd JC, Flynn JM, et al. The oral selective inhibitor of nuclear export (SINE) selinexor (KPT-330) demonstrates broad and durable clinical activity in relapsed / refractory non Hodgkin’s lymphoma (NHL). Blood. 2014;124(21):396.
45. Xia L, Wang Y, Li T, et al. The clinical study on treatment of CD19-directed chimeric antigen receptor-modified T cells in a case of refractory Richter syndrome. Cancer Med. 2019;8(6):2930–2941.
46. Palomba ML, Batlevi C, Riviere I, et al. A phase I first-in-human clinical trial of CD19-targeted 19-28Z/4-1BBL “armored” CAR T cells in patients with relapsed or refractory NHL and CLL including Richter transformation. HemaSphere. 2019;3 : 755.
47. Jain N, Ferrajoli A, Basu S, et al. A phase II trial of nivolumab combined with ibruti ib for patients with Richter transformation. Blood. 2018;132(Suppl 1):296.
48. Mato AR, Svoboda J, Luning Prak ET, et al. Phase I/II study of umbralisib (TGR-1202) in combination with ublituximab (TG-1101) and pembrolizumab in patients with relapsed/refractory CLL and Richter’s transformation. Blood. 2018;132(Suppl 1):297.
49. Davids MS, Thompson PA, Rogers KA, et al. Initial results of a multicenter phase 2 study of venetoclax in combination with dose-adjusted R-EPOCH for patients with Richter’s syndrome (CRC-043). Hematol Oncol. 2019;37 : 134–135.
50. Appleby N, Eyre TA, Cabes M, et al. The STELLAR trial protocol: A prospective multicentre trial for Richter’s syndrome consisting of a randomised trial investigation CHOP-R with or without acalabrutinib for newly diagnosed RS and a single-arm platform study for evaluation of novel agents in relapsed disease. BMC Cancer. 2019;19(1):471.
Štítky
Hematologie a transfuzní lékařství Interní lékařství Onkologie
Článek vyšel v časopiseTransfuze a hematologie dnes
Nejčtenější tento týden
2020 Číslo 1- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Magnosolv a jeho využití v neurologii
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- Chromozomové změny u chronické lymfocytární leukemie, jejich prognostický a prediktivní význam
- Chromozomové aberace a jejich role v transformaci chronické lymfocytární leukemie v éře léčby inhibitory BCR signalizace
- Molekulárně genetické změny u Richterovy transformace chronické lymfocytární leukemie
- Mutace asociované s rezistencí u pacientů s chronickou lymfocytární leukemií léčených ibrutinibem, idelalisibem a venetoklaxem
- Rozvoj Richterovy transformace u nemocného s refrakterní chronickou lymfocytární leukemií na léčbě ibrutinibem
- Transformace chronické lymfocytární leukemie do Hodgkinovy varianty Richterova syndromu
- Vzdělávací workshop – uplatnění nových technologií v precizní medicíně CML a ALL
- Novinky z redakce
- Prof. MUDr. Ladislav Jebavý, CSc., slaví 70 let
- Životní jubileum MUDr. Věry Vozobulové
- Editorial
- Richterova transformace chronické lymfocytární leukemie v éře léčby inhibitory buněčných drah
- Transfuze a hematologie dnes
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Chromozomové změny u chronické lymfocytární leukemie, jejich prognostický a prediktivní význam
- Molekulárně genetické změny u Richterovy transformace chronické lymfocytární leukemie
- Richterova transformace chronické lymfocytární leukemie v éře léčby inhibitory buněčných drah
- Transformace chronické lymfocytární leukemie do Hodgkinovy varianty Richterova syndromu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



