-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaJak postupovat u průtočné výdutě podkolenní tepny pod chronickým uzávěrem povrchní stehenní tepny?
How to proceed with a patent popliteal artery aneurysm below the chronic superficial femoral artery occlusion?
Introduction: The indications for popliteal artery aneurysm treatment are clear. In aneurysms with patent inflow and outflow arteries, the risk of peripheral embolisation from a mural thrombus is high and the treatment, mostly a vascular intervention, is focused on preventing this extremity-threatening complication. It is unclear, however, how high the risk of peripheral embolisation is and how to proceed with a patent popliteal artery aneurysm fed by the deep femoral artery when the superficial femoral artery is chronically occluded.
Methods: All patients diagnosed with popliteal artery aneurysm between 2015 and 2019 were searched in the database of the Department of Surgery II of University Hospital Olomouc. Patients with a patent popliteal artery aneurysm and chronic superficial femoral artery occlusion in the ipsilateral extremity were selected.
Results: We diagnosed 66 patients with 85 popliteal artery aneurysms. Four patients had a patent popliteal artery aneurysm and chronic superficial femoral artery occlusion in the ipsilateral extremity. In these patients, conservative treatment was indicated after the diagnosis was determined. In three patients, no clinically obvious complication of the popliteal artery aneurysm occurred. In one patient, popliteal artery aneurysm thrombosis occurred after a follow-up of 21 months, leading to a shortening of his calf claudication distance and limiting the patient.
Conclusion: Our experience with this small group of patients shows the possibility of primary conservative treatment in patients with a patent popliteal artery aneurysm below the chronic superficial femoral artery occlusion site.
Aneurysm thrombosis can be expected during follow-up. Patients in whom the thrombosis leads to limitations are indicated for surgical intervention. The risk of peripheral embolisation from the mural thrombus cannot be excluded with certainty. Further studies involving large groups of patients are needed to provide a more precise recommendation.
Keywords:
popliteal artery aneurysm – chronic superficial femoral artery occlusion
Autoři: P. Dráč 1; P. Utíkal 1; M. Černá 2; P. Bachleda 1
Působiště autorů: II. chirurgická klinika Fakultní nemocnice Olomouc, cévní a transplantační chirurgie 1; Radiologická klinika Fakultní nemocnice Olomouc 2
Vyšlo v časopise: Rozhl. Chir., 2020, roč. 99, č. 8, s. 356-360.
Kategorie: Původní práce
doi: https://doi.org/10.33699/PIS.2020.99.8.356–360Souhrn
Úvod: Indikace k léčbě výdutě podkolenní tepny jsou jasně dány. U výdutě s průchodnými přívodnými a odvodnými tepnami je riziko periferní embolizace z nástěnného trombu výdutě vysoké a léčba, většinou cévní intervence, je zaměřena především na prevenci této končetinu ohrožující komplikace. Není ale jasné, jak velké je riziko periferní embolizace, a jak tedy postupovat v případě průtočné výdutě podkolenní tepny plněné hlubokou stehenní tepnou při chronickém uzávěru povrchní stehenní tepny.
Metody: V databázi II. chirurgické kliniky FN Olomouc byli vyhledáni nemocní, u kterých byla v letech 2015 až 2019 diagnostikována výduť podkolenní tepny. Z nich byli vybráni nemocní s průtočnou výdutí podkolenní tepny a současně chronickým uzávěrem povrchní stehenní tepny na stejnostranné končetině.
Výsledky: Diagnostikovali jsme 66 nemocných s 85 výdutěmi podkolenních tepen. Čtyři nemocní měli průtočnou výduť podkolenní tepny a chronický uzávěr povrchní stehenní tepny na stejnostranné končetině. U těchto nemocných jsme po zjištění diagnózy postupovali konzervativně. U tří nemocných nedošlo ke klinicky zjevné komplikaci výdutě. U jednoho nemocného došlo po 21 měsících dispenzarizace k uzávěru výdutě trombózou s následným zkrácením klaudikačního intervalu, který nemocného limituje.
Závěr: Naše zkušenosti z malého souboru nemocných ukazují na možnost postupovat u nemocných s průtočnou výdutí podkolenní tepny, nad kterou je povrchní stehenní tepna chronicky uzavřená, primárně konzervativně. Trombózu výdutě v dalším průběhu je možné předpokládat. K chirurgické intervenci jsou indikováni nemocní, u kterých trombóza výdutě vedla k limitujícím obtížím. Riziko periferní embolizace z nástěnného trombu výdutě nelze jednoznačně vyloučit. K přesnějšímu doporučení léčebného postupu jsou zapotřebí další studie na velkých souborech nemocných.
Klíčová slova:
výduť podkolenní tepny – chronický uzávěr povrchní stehenní tepny
ÚVOD
Indikace k léčbě výdutě podkolenní tepny jsou jasně dány. Není ale stanoveno, jak postupovat v případě průtočné výdutě podkolenní tepny plněné hlubokou stehenní tepnou při chronickém uzávěru povrchní stehenní tepny. V naší klinické praxi jsme diagnostikovali celkem čtyři nemocné s tímto nálezem. S ohledem na to, že výduť není pod přímým tokem, ale pouze pod kolaterálním tokem, domníváme se, že riziko embolizace z nástěnného trombu průtočné výdutě do bércových tepen je nízké. Proto jsme u těchto nemocných postupovali konzervativně.
METODY
V databázi cévně chirurgických nemocných II. chirurgické kliniky FN Olomouc byli vyhledáni všichni nemocní, u kterých byla v letech 2015 až 2019 diagnostikována výduť podkolenní tepny. Z nich byli vybráni nemocní s průtočnou výdutí podkolenní tepny a současně chronickým uzávěrem povrchní stehenní tepny na stejnostranné končetině. Nemocní byli pravidelně sledováni klinicky a pomocí duplexní ultrasonografie do konce března 2020 s cílem zjistit, jaký byl jejich osud i osud výdutě.
VÝSLEDKY
V uvedeném časovém období jsme diagnostikovali u 66 nemocných 85 výdutí podkolenní tepny. 74 výdutí bylo řešeno invazivně, z toho 36 chirurgicky (22× exkluze výdutě a krátký femoropopliteální nebo popliteopopliteální distální bypass, 4× exkluze výdutě a femoropopliteální distální bypass s proximální anastomózou na společné stehenní tepně a 10× exstirpace výdutě a interpozice) a 38 endovaskulárně implantací stentgraftu Viabahn. U 10 nemocných s výdutí podkolenní tepny jsme po zjištění diagnózy postupovali konzervativně. U čtyř z nich byla diagnostikována průtočná výduť podkolenní tepny a současně chronický uzávěr povrchní stehenní tepny na stejnostranné končetině. U tří nemocných nedošlo ke klinicky zjevné komplikaci výdutě podkolenní tepny ve smyslu periferní embolizace, trombózy výdutě, útlaku peroneálního nervu, trombózy podkolenní žíly nebo ruptury výdutě. U jednoho nemocného došlo po 21 měsících dispenzarizace k uzávěru výdutě kompletní trombózou s následným zkrácením klaudikačního intervalu, který nemocného limituje. Duplexní ultrasonografie byla u nemocných prováděna v ročních intervalech. Vždy prokázala stacionární nález průtočné výdutě podkolenní tepny bez progrese jejího průměru a bez progrese šíře nástěnného trombu. Tok ve výduti byl svým charakterem vždy pouzávěrový. Nemocný 4 je nyní sledován 5 měsíců, takže kontrolní duplexní ultrasonografie u něj provedena nebyla.
KAZUISTIKA 1
U 68letého muže byla náhodně zjištěna výduť břišní aorty. CT angiografie (Obr. 1) prokázala výduť břišní aorty typu IIc/2 svou velikostí indikovanou k léčbě, významné stenózy zevní iliacké tepny vlevo a povrchní stehenní tepny oboustranně, vpravo navíc uzávěr proximální části povrchní stehenní tepny. Dále byla zjištěna oboustranná výduť podkolenní tepny o průměru 2 cm, s nástěnným trombem, na bérci oboustranně průchodné všechny tři tepny do periferie (Obr. 2). Na cílený dotaz uvedl několik let trvající oboustranné lýtkové klaudikace s nelimitujícím intervalem 300−600 m s mírnou převahou vpravo. U nemocného byla provedena resekce výdutě břišní aorty, exkluze společných iliackých tepen, byl našit aortobifemorální bypass a současně byla vlevo provedena implantace stentgraftu Viabahn do výdutě podkolenní tepny. Výduť podkolenní tepny vpravo byla ponechána bez intervence. Pooperační průběh byl bez komplikací. CT angiografie provedená o rok později pro přechodné teploty vyloučila infekci aortobifemorálního bypassu a prokázala stacionární nález průtočné výdutě podkolenní tepny vpravo bez progrese jejího průměru, vlevo asymptomatický uzávěr stentgraftu Viabahn. Nemocný je nyní sledován již 47 měsíců. Trvale medikuje acetylsalicylovou kyselinu a naftidrofuryl. Aortobifemorální bypass je funkční, nemocný při chůzi není nadále limitován. Dolní končetiny jsou dobře prokrveny až do periferie.
Obr. 1. CT angiografie – rekonstrukce obrazu
Fig. 1: CT angiography – image reconstruction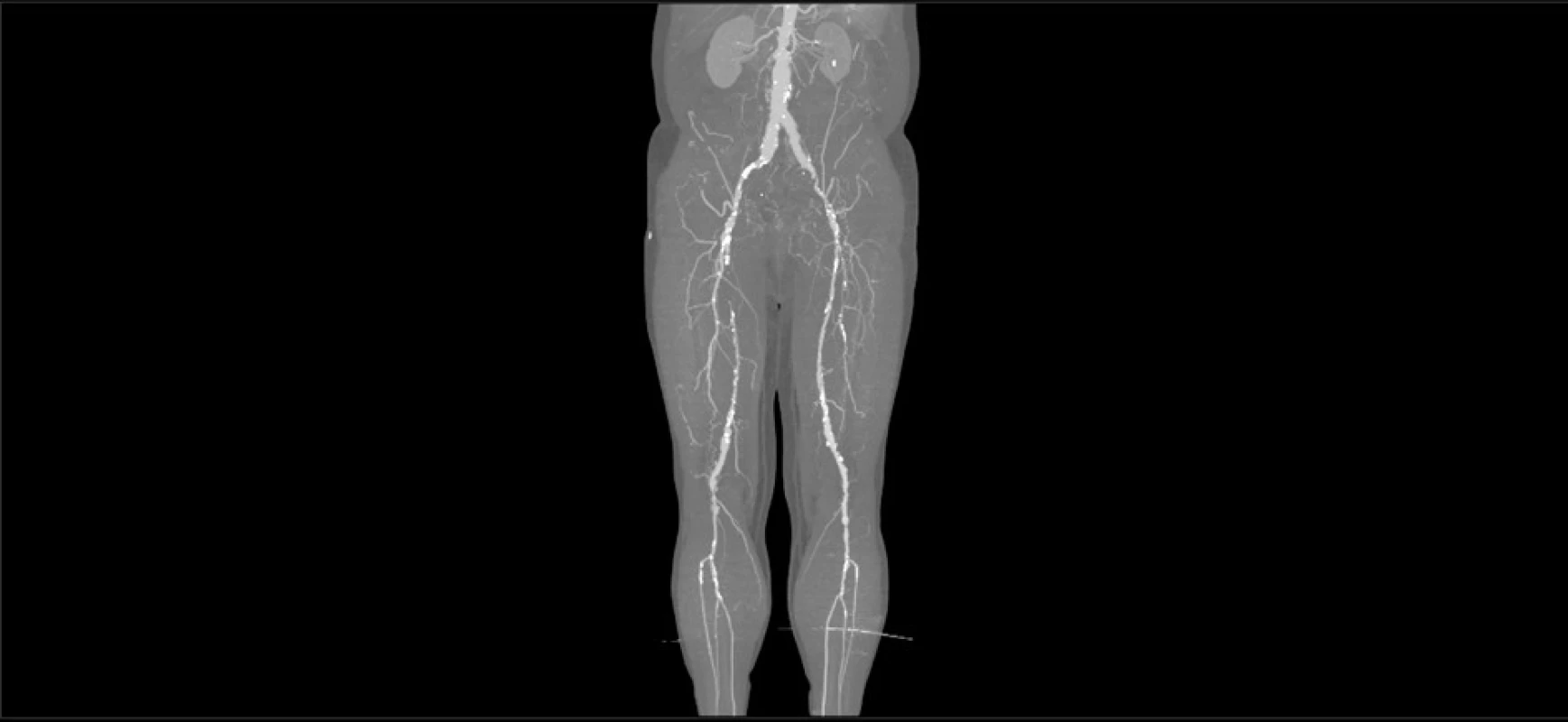
Obr. 2. CT angiografie – výdutě podkolenních tepen – příčný řez
Fig. 2: CT angiography – popliteal artery aneurysms – cross-section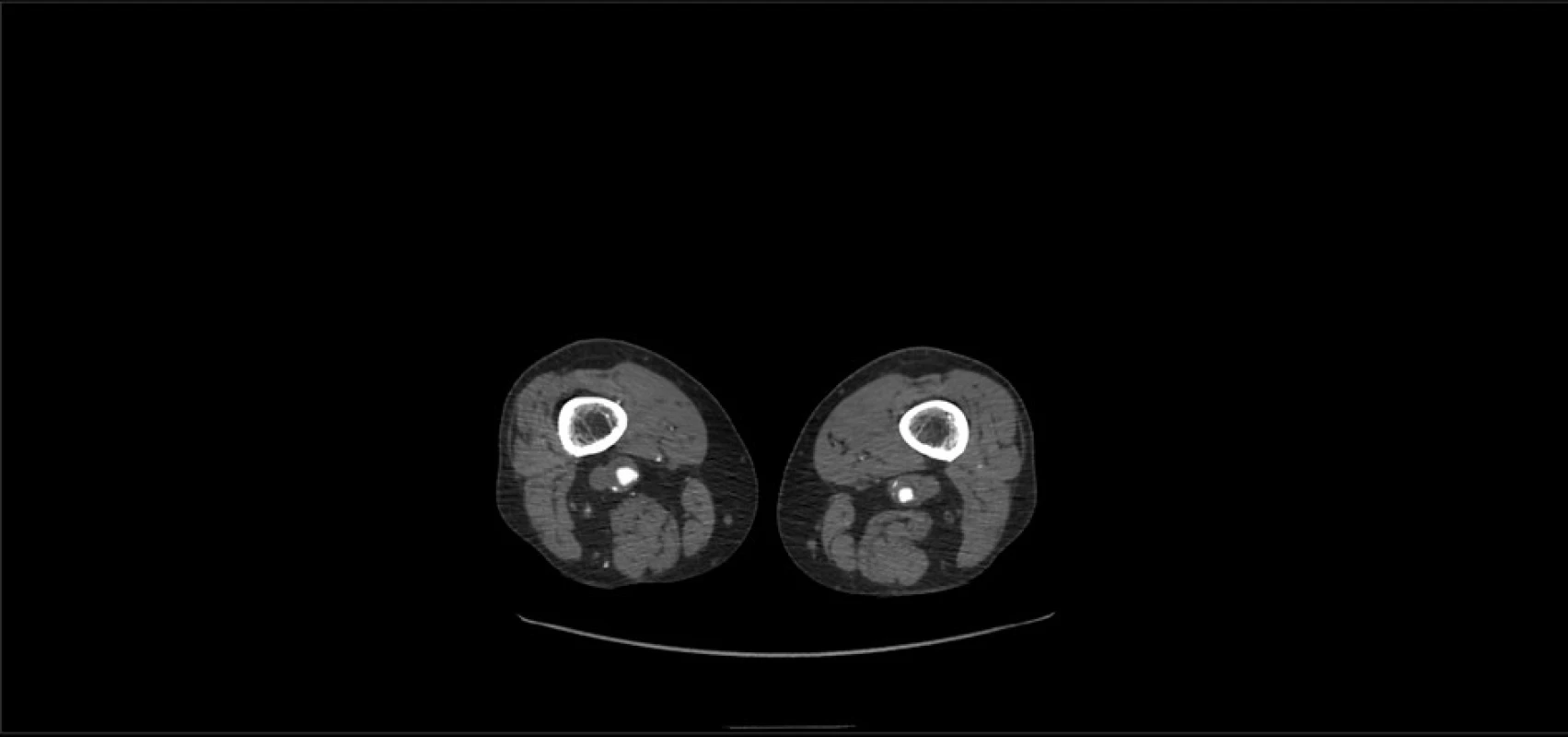
KAZUISTIKA 2
62letý muž byl vyšetřován pro bolesti kloubů. Přitom byla provedena ultrasonografie a následně CT angiografie, na které byla zjištěna výduť společné stehenní tepny vpravo a oboustranná výduť podkolenní tepny s nástěnnými tromby. Vpravo byla výduť podkolenní tepny větší, o průměru 3 cm, vlevo byly výdutě dvě. Jedna v úrovni femoropopliteálního přechodu a druhá na druhém úseku podkolenní tepny, obě průměru 2 cm. Vpravo byly zjištěny významné stenózy povrchní stehenní tepny, vlevo uzávěr povrchní stehenní tepny délky cca 4 cm nad průtočnými výdutěmi, na bérci oboustranně průchodné všechny tři tepny do periferie. Nemocný dodatečně přiznal déle trvající oboustranné lýtkové klaudikace s intervalem 100 metrů a s převahou vlevo, nelimitující, dále také bolesti obou kyčlí při koxartróze. U nemocného byla provedena resekce výdutě společné femorální tepny a náhrada ePTFE ilikoprofundální interpozicí, exkluze výdutě podkolenní tepny a femoropopliteální kompozitní bypass pod koleno vpravo. Výdutě podkolenní tepny vlevo byly ponechány bez intervence. Pooperační průběh byl bez komplikací. Nemocný trvale léčen acetylsalicylovou kyselinou, půl roku po operaci léčen také clopidogrelem. Nyní, po 21 měsících sledování, byl vyšetřen pro tříměsíční anamnézu oboustranných lýtkových klaudikací s převahou vpravo, interval 20 metrů bez klidových bolestí, obě dolní končetiny slušně prokrveny do periferie. MR angiografie prokázala vpravo funkční ilikoprofundální interpozici, uzávěr femoropopliteálního bypassu, vlevo kompletní uzávěr obou výdutí, kolaterální oběh oboustranně bohatý, oboustranně průchodný třetí úsek podkolenní tepny a všechny tři bércové tepny. Nemocný je aktuálně sice limitován, zatím si ale přeje postupovat konzervativně. Do medikace přidán sulodexid. Po souhlasu nemocného je v plánu nejprve revize femoropopliteálního bypassu vpravo a následně femoropopliteální bypass pod koleno vlevo.
KAZUISTIKA 3
70letá žena byla vyšetřena pro půl roku trvající levostranné lýtkové klaudikace po 50−100 metrech. MR angiografie prokázala vlevo ektázii společné stehenní tepny o průměru cca 1,3 cm, uzávěr proximálních 2/3 povrchní stehenní tepny, její distální 1/3 se stenózami, poměrně silný kolaterální oběh cestou hluboké stehenní tepny, výduť podkolenní tepny o průměru 1 cm s nástěnným trombem, vpravo povrchní stehenní tepnu s významnou stenózou, výduť podkolenní tepny o průměru cca 1 cm, bez nástěnné trombózy, bércové tepny oboustranně bez významných změn. S ohledem na to, že nemocná měla pouze výkonnostní obtíže, nebyla u ní indikace k femoropopliteálnímu bypassu pod koleno, který by byl navíc problematický pro ektázii společné stehenní tepny a výduť podkolenní tepny. Alternativou byla subintimální rekanalizace povrchní stehenní tepny a implantace stentgraftu Viabahn do výdutě podkolenní tepny. Nemocná ale preferovala konzervativní postup, takže výduť podkolenní tepny byla i u této nemocné ponechána bez intervence. Nemocná absolvovala reologickou infuzní kúru se sulodexidem. Nyní je sledována již 47 měsíců. Trvale užívá acetylsalicylovou kyselinu a naftidrofuryl. Klaudikační interval je dlouhodobě stabilizován na cca 200 metrech, který nemocnou nelimituje. Levá dolní končetina je uspokojivě prokrvena až do periferie.
KAZUISTIKA 4
80letý muž, který byl vyšetřován pro dvouletou anamnézu pravostranných lýtkových klaudikací s intervalem 200 metrů. Provedena CT angiografie. Vpravo byl zjištěn uzávěr povrchní stehenní tepny a výduť podkolenní tepny o průměru 2 cm s nástěnným trombem, uzávěr třetího úseku podkolenní tepny, na bérci průchodné všechny tři tepny do periferie. Vlevo byla zjištěna vřetenovitá výduť AIC o průměru 2,7 cm. U nemocného byl u výdutě podkolenní tepny stanoven konzervativní postup, stejně tak i u výdutě levé AIC, která nyní svou velikostí a tvarem nesplňuje indikační kritéria k léčbě a pro kterou je nemocný dispenzarizován. Nemocný je nyní sledován již 5 měsíců, trvale užívá clopidogrel a cilostazol, klaudikační interval se při této léčbě prodloužil na 500 metrů a nemocného nelimituje. Pravá dolní končetina je dobře prokrvena až do periferie.
DISKUZE
Aktivní přístup k řešení výdutě podkolenní tepny vyplývá z jejího osudu a je prevencí jejich končetinu ohrožujících komplikací. U neléčených výdutí dochází během pěti let po stanovení diagnózy až v 70 % ke komplikacím, kterými jsou především embolizace do bércových tepen nebo kompletní trombóza výdutě (ruptura výdutě podkolenní tepny je vzácná). V 30−40 % pak dochází u neléčených výdutí ke ztrátě končetiny [1,2].
Symptomatické výdutě jsou indikovány k invazivní léčbě (chirurgické nebo endovaskulární), a to bez ohledu na jejich průměr [3]. Konzervativní postup je možný jen u kompletní trombózy výdutě, která končetinu neohrozí, a nemocný není zásadně výkonnostně limitován. U asymptomatické výdutě je invazivní léčba indikována, pokud je její průměr větší než 2 cm. U výdutě menšího průměru než 2 cm je indikace k invazivní léčbě, pokud obsahuje nástěnný trombus [3,4]. Alternativou invazivního řešení je u asymptomatické výdutě menšího průměru než 2 cm antikoagulační léčba, ale včetně dispenzarizace zahrnující pravidelné kontroly duplexní ultrasonografií a invazivní řešení v případě růstu výdutě [3,5]. Uvedené doporučení vychází ze zkušenosti, že u výdutí menšího průměru než 2 cm je výskyt trombembolických komplikací vzácný. Naopak o větších výdutí jsou tyto komplikace častější, protože obsahují více nástěnného trombu [2]. Existují ale také práce, které doporučují konzervativní postup u asymptomatických výdutí menších než 3 cm [6].
Tato doporučená indikační kritéria se ale vztahují na typické případy výdutí podkolenní tepny s průchodnými přívodnými a odvodnými tepnami nad a pod výdutí. Zásadní hrozbou pro končetinu je v tomto případě přítomnost nástěnného trombu. Výduť je pod přímým, aktivním tokem, a proto je u ní riziko embolizace do bércových tepen vysoké.
V literatuře jsme dosud nenašli doporučení, jak postupovat v případě nálezu průtočné výdutě podkolenní tepny, která je plněna kolaterálním oběhem z hluboké stehenní tepny, protože nad výdutí je povrchní stehenní tepna chronicky uzavřená. V tomto případě je průtok výdutí logicky zajištěn pouze kolaterálním oběhem, který je v porovnání s přímým tokem slabší. Lze se proto domnívat, že riziko embolizace z nástěnného trombu průtočné výdutě do bércových tepen je nízké. Naopak při nižším průtoku výdutí lze spíše předpokládat její kompletní trombózu. K té také došlo u nemocného 2. Trombóza výdutě ale vede zpravidla k méně závažné akutní ischemii končetiny než embolizace do bércových tepen. Proto jsme u našich nemocných invazivní řešení výdutě podkolenní tepny neindikovali. Nemocní měli pouze léčbu antiagregační a reologickou. Nebyla u nich indikována ani antikoagulační léčba k zabránění progrese nástěnného trombu.
Embolizaci do bércových tepen považujeme za komplikaci, která končetinu ohrožuje výraznější ischemií než kompletní trombóza výdutě. Souvisí to s menší možností vytvoření kolaterálního oběhu v úrovni bérce nebo nohy v porovnání s úrovní kolene. Tento fakt vychází z naší zkušenosti. Nenašli jsme práci, která by to dokladovala.
Specifickým případem byl nemocný 4. Na rozdíl od případů 1, 2 a 3 měl kromě chronického uzávěru povrchní stehenní tepny navíc také chronický uzávěr podkolenní tepny pod výdutí. Periferní embolizace z výdutě je při uzávěru podkolenní tepny pod výdutí vyloučena. U nemocného byl kolaterálním oběhem zajištěn nejen vtok do výdutě, ale i výtok z výdutě do bércových tepen. Je však otázkou, zda tento uzávěr podkolenní tepny pod výdutí není následkem dřívější embolizace z nástěnného trombu výdutě, ke které mohlo dojít např. při chůzi. To lze předpokládat především u výdutí lokalizovaných na I. úseku podkolenní tepny, který se při chůzi ohýbá nejvíce [7]. Nemocní 1 a 2 měli výduť lokalizovanou na I. a II. úseku podkolenní tepny, nemocná 3 na hranici I. a II. úseku a nemocný 4 na jejím I. úseku, takže riziko periferní embolizace z nástěnného trombu u nich může být vyšší než při izolovaném postižení II. nebo III. úseku podkolenní tepny. U nemocného 4 ale také mohlo dojít nejprve k periferní embolizaci z nástěnného trombu výdutě a k uzávěru povrchní stehenní tepny až později. Rozdělení podkolenní tepny na její úseky je znázorněno na Schématu 1.
Schéma 1: Rozdělení podkolenní tepny na úseky
Scheme 1: Diagram of popliteal artery segments
Vysvětivky: Podkolenní tepna se dělí na tři úseky. Proximální úsek (PI) je ohraničen místem výstupu tepny z Hunterova kanálu a horním okrajem pately, střední úsek (PII) horním okrajem pately a kloubní štěrbinou a distální úsek (PIII) kloubní štěrbinou a odstupem přední tibiální tepny.
Legend: The popliteal artery is divided in three segments. The proximal segment (PI) is found between the artery exit point from the Hunter’s canal and the upper patellar edge; the middle segment (PII) is found between the patellar edge and the joint space; and the distal segment (PIII) is found between the joint space and the exit point of the anterior tibial artery.U nemocného 2 došlo k trombóze výdutě s následkem zkrácení klaudikačního intervalu, který nemocného limituje. V plánu je u něj exkluze výdutě a femoropopliteální podkolenní bypass (z proximální části povrchní stehenní tepny nebo ze společné stehenní tepny na distální podkolenní tepnu). Tento delší podkolenní bypass ale nemá v porovnání s krátkým femoropopliteálním nebo popliteopopliteálním bypassem, který se běžně u výdutě podkolení tepny používá, tak dobrou dlouhodobou průchodnost. Proto se domníváme, že primárně stanovený konzervativní postup byl také v případě tohoto nemocného správný a že bypass je indikován až nyní, když trombóza výdutě způsobila nemocnému výrazné obtíže.
U tří nemocných nedošlo v průběhu sledovaného období k akutní ischemii končetiny, která by svědčila pro embolizaci do bércových tepen nebo pro kompletní trombózu výdutě a vyžádala by si invazivní řešení. U dvou z nich byla v ročním intervalu prováděna duplexní ultrasonografie. Prokázala vždy stacionární nález průchodné výdutě podkolenní tepny bez progrese jejího průměru a bez progrese šíře nástěnného trombu. Třetí nemocný je zatím sledován méně než rok.
S ohledem na to, že duplexní ultrasonografie prokázala na výduti vždy stacionární nález, a také na to, že nemocný, u kterého došlo k trombóze výdutě, bude řešen až při vzniku této komplikace, lze považovat pravidelné kontroly duplexní ultrasonografií u těchto nemocných za zbytečné.
Je třeba zmínit, že u tří nemocných v našem souboru byl průměr výdutě podkolenní tepny 2 cm, tedy hraniční ve vztahu k indikaci invazivní léčby, a u jedné nemocné menší (1 cm). Jak již bylo uvedeno, výdutě menšího průměru než 2 cm mají obecně riziko trombembolických komplikací menší, s ohledem k menšímu obsahu nástěnného trombu. Nicméně naopak v případě výdutě, která není pod přímým tokem, právě trombózu výdutě lze předpokládat.
Za výduť podkolenní tepny je obecně považován průměr 15 mm a více, podle jiné definice rozšíření tepny na minimálně 1,5násobek jejího průměru, který se u podkolenní tepny pohybuje mezi 5−11 mm [8]. U nemocné 3 byl průměr podkolenní tepny 10 mm. Tento nález můžeme nazvat jen ektázií, ale také výdutí podkolenní tepny. Není to však zásadní. Nemocná měla nad tímto nálezem na podkolenní tepně chronický uzávěr povrchní stehenní tepny, a proto byla do našeho souboru zařazena. Navíc výduť či ektázie podkolenní tepny obsahovala nástěnný trombus.
ZÁVĚR
Naše zkušenosti z malého souboru nemocných ukazují na možnost postupovat u nemocných s průtočnou výdutí podkolenní tepny, nad kterou je povrchní stehenní tepna chronicky uzavřená, primárně konzervativně. Trombózu výdutě v dalším průběhu je možné předpokládat. K chirurgické intervenci jsou indikováni nemocní, u kterých trombóza výdutě vedla k limitujícím obtížím. Riziko periferní embolizace z nástěnného trombu výdutě nelze jednoznačně vyloučit. Sledování výdutě zobrazovacími metodami v čase není nutné. K přesnějšímu doporučení léčebného postupu jsou zapotřebí další studie na velkých souborech nemocných.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Petr Dráč, Ph.D.
II. chirurgická klinika FN Olomouc
cévní a transplantační chirurgie
I. P. Pavlova 6
775 20 Olomouc
e-mail: petr.drac@fnol.cz
Zdroje
- Michaels JA, Galland RB. Management of asymptomatic popliteal aneurysms: the use of a Markov decision tree to determine the criteria for a conservative approach. Eur J Vasc Surg. 1993;7(2):136−143. doi: 10.1016/s0950-821x(05)80753-4.
- Dawson I, Sie R, van Baalen JM, et al. Asymptomatic popliteal aneurysm: elective operation versus conservative follow-up. Br J Surg. 1994; 81(10):1504−1507. doi:10.1002/bjs.1800811035.
- Hirsch AT, Haskal ZJ, Hertzer NR, et al. ACC/AHA 2005 Practice guidelines for the management of patients with peripheral arterial disease (lower extremity, renal, mesenteric, and abdominal aortic): a collaborative report. Circulation 2006;113(11):463−654. doi:10.1161/CIRCULATIONAHA.106.174526.
- Tanner I, Bauer E. Management of asymptomatic popliteal artery aneurysms. Int J Angiol. 1019;28(1):5−10.
- Stiegler H, Mendler G, Baumann G. Prospective study of 36 patients with 46 popliteal artery aneurysms with non-surgical treatment. Vasa 2002;31(1):43-6. doi:10.1024/0301-1526.31.1.43.
- Galland RB, Magee TR. Management of popliteal aneurysms. Br J Surg. 2002;89(11):1382−1385.
- Desyatova A, Poulson W, Deegan P, et al. Limb flexion-induced twist and associated intramural stresses in the human femoropopliteal artery. J R Soc Interface 2017;14(128):20170025. doi:10.1098/rsif.2017.0025.
- Rutherford RB. Popliteal artery aneurysms. In: Rutherford: Vascular surgery, 6th ed., Copyright © 2005 Saunders, An Imprint of Elsevier. Chapter 105 – Lower Extremity aneurysms.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Covid-19: fakta a mýty
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2020 Číslo 8- Význam intraartikulární viskosuplementace kyselinou hyaluronovou u obézních pacientů s osteoartrózou kolene
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Vliv regulace pH na snížení výskytu peristomálních komplikací a bolesti
- Sinogel: Nová synergie v léčbě osteoartikulárních onemocnění
-
Všechny články tohoto čísla
- Covid-19: fakta a mýty
- Hraničně operabilní nádory štítné žlázy
- Chirurgická léčba zlomenin distálního radia – ORIF vs. zevní fixace s ligamentotaxí
- Sinus pilonidalis: léčba metodou Karydakis plastiky
- Jak postupovat u průtočné výdutě podkolenní tepny pod chronickým uzávěrem povrchní stehenní tepny?
- Sekundární apendicitida u dospělého pacienta se sekundárně retinovaným varletem
- EUS navigovaná jejunoduodenostomie: další možnost při řešení stenóz hepatikojejunoanastomóz
- Zlomeniny chirurgického krčku lopatky spojené s odlomením baze korakoideu
- K editorialu J. Párala: Technický rozvoj robotické chirurgie
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Sinus pilonidalis: léčba metodou Karydakis plastiky
- Chirurgická léčba zlomenin distálního radia – ORIF vs. zevní fixace s ligamentotaxí
- Hraničně operabilní nádory štítné žlázy
- Jak postupovat u průtočné výdutě podkolenní tepny pod chronickým uzávěrem povrchní stehenní tepny?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



