-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Výsledky chirurgickej liečby nádorových trombov dolnej dutej žily pri karcinóme obličky
Results of surgical treatment of inferior vena cava tumor thrombi in renal cell carcinoma
Introduction: Thrombosis of inferior vena cava (IVC) is an important complication amongst oncological patients. Tumor thrombus of IVC is characteristic for patients with renal cell carcinoma, occurring in 10−18%. The aim of the work is to analyze of surgical treatment in patients with cancer thrombosis of inferior vena cava in kidney cancer.
Methods: Between 2010 and 2019 we treated 32 patients with kidney cancer complicated by thrombotic infiltration of the inferior vena cava. According to Nesbitt classification the levels of thrombotic infiltration of the inferior vena cava were: I–8 (25%), II–14 (43.8%), III–6 (18.8%), and IV–4 (12.5%). Nephrectomy with thrombectomy of the cancer thrombus in the inferior vena cava was performed in all patients. In addition to laparotomy, sternotomy was approached in 4 patients with Nesbitt IV and in 2 patients with Nesbitt III.
Results: Primary suture of IVC was performed in 26 patients; angioplasty of IVC was performed in 4 patients; and resection of IVC with replacement using a polytetrafluoroethylene interposition graft was done in 2 patients. Radical surgical treatment was performed in 27 (84.3%) patients, and palliative in 5 (15.6%) patients. In the postoperative period, 1 (3.1%) patient (Nesbitt IV) died of cardiac failure during hospitalisation. Two-year survival was observed in 75% of the cases.
Conclusion: Tumorous infiltration of IVC is associated with a high potential for tumour embolisation to the lungs, leading to the formation of multiple metastases and spreading of the underlying disease. Postoperative comfort is improved considerably after nephrectomy of the affected kidney and removal of the tumour thrombus, including IVC resection as appropriate, and when combined with oncological treatment, the survival rate is increased significantly, as well.
Keywords:
inferior vena cava − renal cell carcinoma − tumour thrombus
Autoři: P. Berek 1; I. Kopolovets 1; V. Sihotský 1; M. Virág 1; C. Dzsinich 2; M. Frankovičová 1
Působiště autorů: Klinika cievnej chirurgie VÚSCH a. s. a Lekárska fakulta Univerzita P. J. Šafárika, Košice 1; Oddelenie kardiovaskulárnej a hrudnej chirurgie, Ústredná vojenská nemocnica – Štátne zdravotné centrum, Budapešt 2
Vyšlo v časopise: Rozhl. Chir., 2020, roč. 99, č. 4, s. 167-171.
Kategorie: Původní práce
doi: https://doi.org/10.33699/PIS.2020.99.4.167–171Souhrn
Úvod: Trombóza dolnej dutej žily patrí k významným komplikáciam onkologických pacientov. Invázia metastatického trombu do dolnej dutej žily je jedným z charakteristických príznakov karcinómu obličky, pozorovaným v 10–18% prípadov. Cieľom prace je analýza výsledkov chirurgickej liečby pacientov s nádorovým trombom dolnej dutej žily pri karcinóme obličky.
Metódy: Za obdobie rokov 2010 až 2019 sme operovali 32 pacientov s karcinómom obličky komplikovaným inváziou nádorového trombu do dolnej dutej žily. Podľa klasifikacie Nesbitta úroveň šírenia nádorového trombu v dolnej dutej žile bol: I–8 (25 %), II–14 (43,8 %), III–6 (18,8 %), IV–4 (12,5 %). U všetkých pacientov bola vykonaná nefrektómia s trombektómiou nádorového trombu dolnej dutej žily. U 4 pacientov s Nesbitt IV a u 2 pacientov s Nesbitt III bola okrem laparotómie vykonaná ešte sternotómia.
Výsledky: U 26 pacientov bola vykonaná primárna sutúra DDŽ, u 4 pacientov plastika DDŽ, u 2 pacientov resekcia dolnej dutej žily s náhradou polytetrafluóretylenovým interpozitom. Radikálna chirurgická liečba bola vykonaná u 27 pacientov (84,3 %), paliatívna u 5 pacientov (15,6 %). V pooperačnom období za čas hospitalizácie zomrel 1 (3,1 %) pacient (Nesbitt IV) – kardiálne zlyhanie. Dvojročné prežívanie sme sledovali v 75% prípadov.
Záver: Pri tumoróznom postihnutí dolnej dutej žily je vysoké riziko embolizácie tumoróznych más do pľúc, čo vedie k vytvoreniu mnohopočetných metastáz a disemináciu základného ochorenia. Po nefrektómii tumorom postihnutej obličky a odstránení nádorového trombu, eventuálne resekcii dolnej dutej žily, sa výrazne zvýši pooperačný komfort pacienta a v kombinácii s onkologickou liečbou signifikantne aj prežívanie.
Klíčová slova:
dolná dutá žila − karcinóm obličky − nádorový trombus
Úvod
Rakovina obličiek je 14. najčastejším onkologickým ochorením na svete a predstavuje 90 až 95 % zhubných novotvarov vznikajúcich z obličiek [1]. Približne v 50 % pripadov sa diagnóza karcinómu obličky stanoví v III−IV štádiu a smrtnosť do 1 roka od momentu definitívnej diagnózy dosahuje až 25 %. Celosvetovo sa výskyt rakoviny obličiek výrazne odlišuje, najvyššiu prevalenciu má v Českej republike a Severnej Amerike [1]. Na Slovensku počty operácií pre nádory obličiek kontinuálne rastú. V roku 2018 bolo vykonaných 1244 týchto operácií. [2]. Karcinóm obličky je po stránke symptomatológie značne polymorfné ochorenie [3,4]. Jedným z klinických príznakov karcinómu obličkových buniek je tendencia k invázii metastatického trombu do dolnej dutej žily (DDŽ), vyskytujúca sa v 10−18 % prípadov [5,6]. Práve invázia trombu do DDŽ sa považuje za nepriaznivý prognostický parameter, ktorý znižuje päťročné prežívanie o 17–36 % [7]. S vývojom nových diagnostických technológií sa posúvajú ďalej aj možnosti liečby tohto ochorenia. Zlatým štandardom stále zostáva chirurgická liečba karcinómu obličky s nádorovým trombom dolnej dutej žily, ktorá pozostáva z nefrektómie a extrakcie trombu z dolnej dutej žily a podľa potreby aj jej resekcie a nahradenia [8]. Infiltrácia steny dolnej dutej žily metastatickým trombom, jeho presahovanie na úroveň suprahepatálnych žíl, alebo do pravej predsiene vyžaduje multidisciplinárnu simultánnu operáciu [9]. V tomto prípade je veľmi dôležitá intraoperačná spolupráca medzi urológom, cievnym chirurgom a kardiochirurgom s následnou pooperačnou onkologickou liečbou. Cieľom práce je analýza výsledkov chirurgickej liečby pacientov s nádorovým trombom dolnej dutej žily pri karcinóme obličky
Metódy
Za obdobie rokov 2010 až 2019 sme operovali 32 pacientov s karcinómom obličky komplikovaným inváziou nádorového trombu do dolnej dutej žily. Priemerný vek pacienta bol 62 rokov, ±4,5 roka v rozmedzí od 39 do 72, z toho 17 žien (53,1%) a 15 mužov (46,9%). Chirurgickú liečbu sme indikovali u pacientov s lokalizovaným tumorom bez vzdialených metastáz. Diagnostický algoritmus zahŕňal kompletné klinicko-laboratórne vyšetrenie, USG brucha, farbou kódované ultrazvukové vyšetrenie obličkových ciev a dolnej dutej žily, CT brucha s angiografiou (Obr. 1), onko-urologické vyšetrenie. Podľa Nesbittovej klasifikácie sú 4 úrovne šírenia nádorového trombu pri karcinóme obličky. I – nádorový trombus v renálnej véne, II – nádorový trombus prítomný v infrahepatalnej časti DDŽ, III – nádorový trombus siahajúci po hepatokaválny konfluens, IV – nádorový trombus propagujúci sa do pravej predsiene [10]. Podiel pacientov na základe klasifikácie podľa Nesbitta v našom súbore je priložený v Tab. 1. V prezentovaných skupinách neboli štatistické významne rozdiely vo veku a pohlaví.
Tab. 1. Úrovne šírenia nádorového trombu v dolnej dutej žile pri karcinóme obličky
Tab. 1: Levels of tumour thrombus spreading in the inferior vena cava in renal cell carcinoma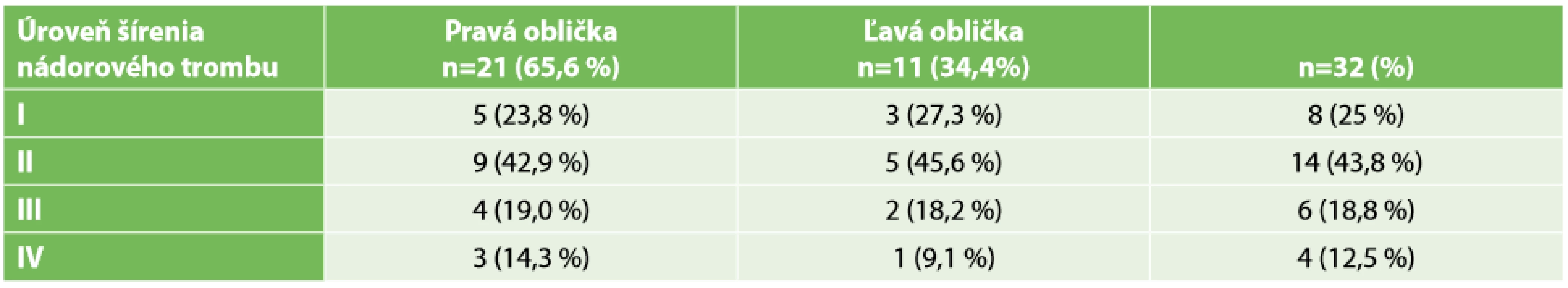
Obr. 1. CT angiografický obraz nádorového trombu dolnej dutej žily pri karcinóme obličky
Fig. 1: CT angiography image of the tumour thrombus in the inferior vena cava in renal cell carcinoma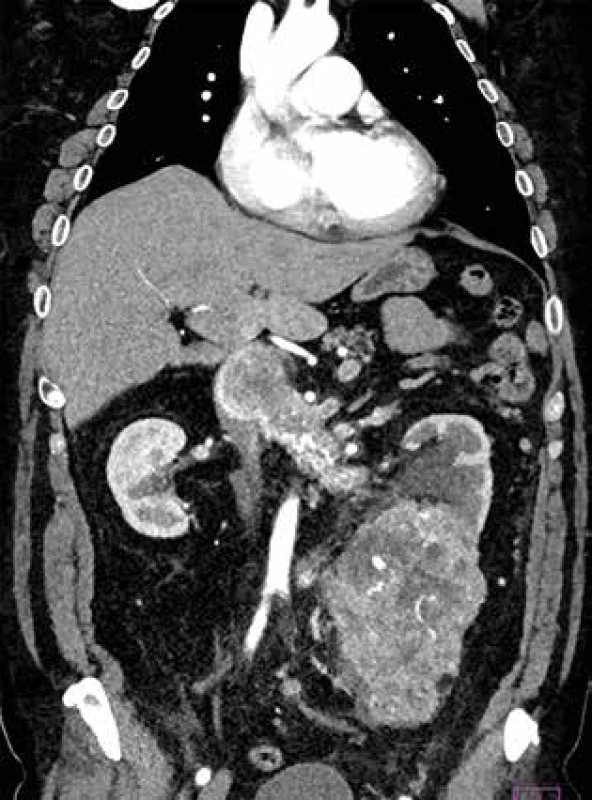
Chirurgický prístup k infrarenálnej dolnej dutej žile sme vykonávali cez strednú laparotómiu. U 4 pacientov s Nesbitt IV a u 2 pacientov s Nesbitt III bola vykonaná naviac aj sternotómia.
U všetkých pacientov bola vykonaná nefrektómia s perirenálnou tukovou kapsulou a Gerotovou fasciou. U pacientov (Nesbitt I) sme odstránili renálnu žilu s nádorovým trombom. U pacientov s progresiou nádorového trombu do úrovne infrahepatálnej dolnej dutej žily (Nesbitt II) sme cez kavotómiu odstránili nádorové trombotické masy. Samotnú kavotómiu sme uzavreli primárnou sutúrou (Obr. 2). U 7 pacientov s fixáciou trombu sme vykonali resekciu postihnutej steny dolnej dutej žily za účelom prevencie regionálnej recidívy nádoru. Z týchto pacientov sme v 4 prípadoch vykonali plastiku dolnej dutej žily a u 3 stačila primárna sutúra DDŽ. U pacientov s inváziou nádorového trombu siahajúceho do úrovne hepatálnych vén (Nesbitt III) sme za účelom vizualizacie retrohepatálneho úseku DDŽ vykonavali mobilizáciu pečene s prerušením závesného aparátu a jej mediálnou rotáciou. U 2 pacientov, vzhľadom na rozsiahlu nádorovú inváziu do steny DDŽ sme vykonali kompletnú resekciu dolnej dutej žily s náhradou polytetrafluóretylenovým (PTFE) interpozitom (Obr. 3). U pacientov s nádorovým trombom na úrovni pravej predsiene (Nesbitt IV) sme používali mimotelový obeh. Pooperačne sme obličku a nádorový trombus odoslali na histologické vyšetrenie (Obr. 4).
Obr. 2. Primárna sutúra dolnej dutej žily
Fig. 2: Primary suture of the inferior vena cava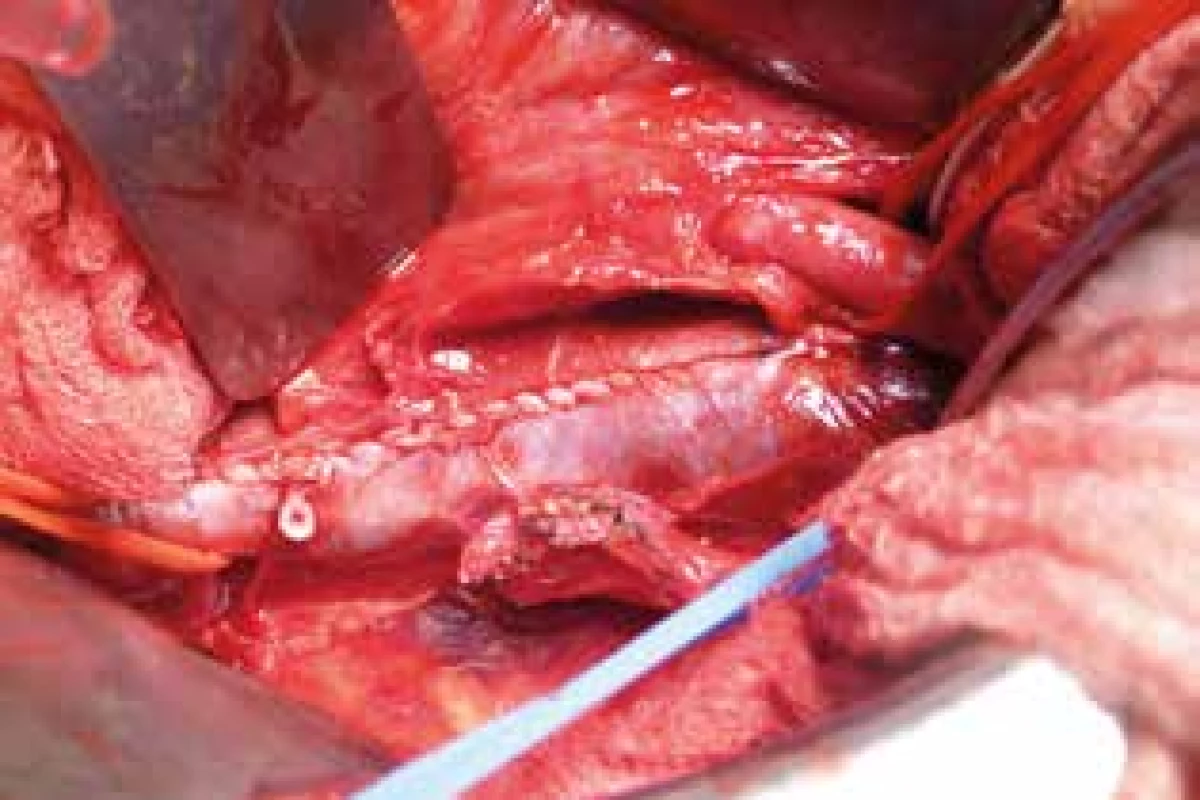
Obr. 3. Stav po kompletnej resekcii dolnej dutej žily s náhradou polytetrafluóretylenovým interpozitom
Fig. 3: State after complete resection of the inferior vena cava with replacement using a polytetrafluoroethylene interposition graft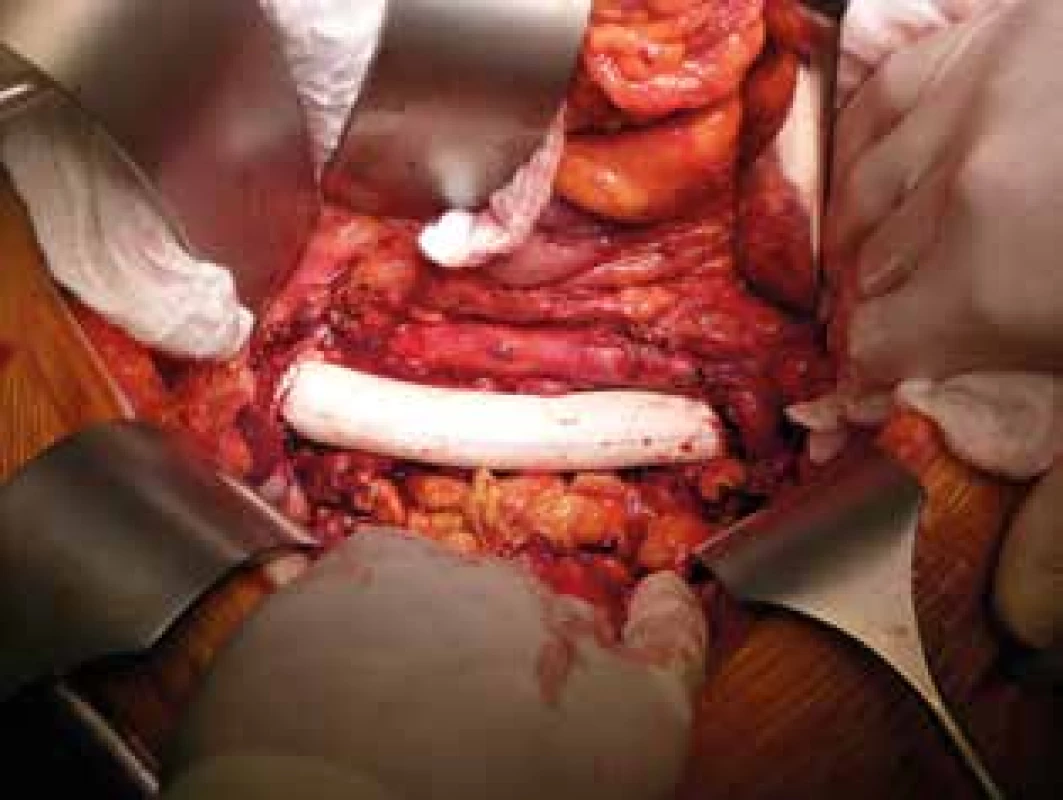
Obr. 4. Oblička a nádorový trombus z dolnej dutej žily
Fig. 4: The kidney and the tumour thrombus of the inferior vena cava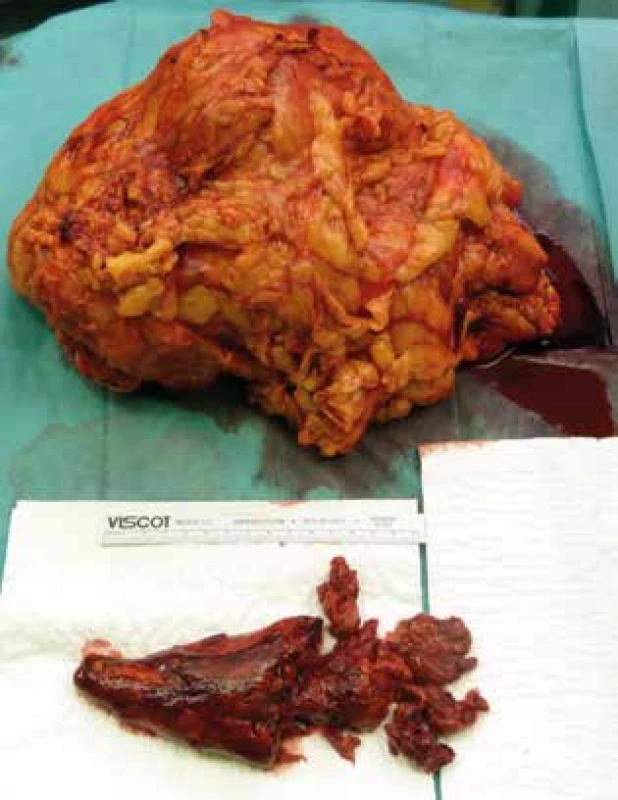
Výsledky
Radikálna chirurgická liečba (histologicky renálny parenchymálny okraj, renálny kapsulárny okraj, okraj Gerotovej fascie, okraj renálnej a dolnej dutej žily, lymfatické uzliny bez nádorových zmien) bola vykonaná u 27 pacientov (84,3 %), paliatívna u 5 pacientov (15,6 %) . V pooperačnom období za čas hospitalizácie zomrel 1 pacient (3,1 %) (Nesbitt IV) na kardiálne zlyhanie. Dvojročné prežívanie sme sledovali v 75 % prípadov (Tab. 2).
Tab. 2. Pooperačné výsledky u sledovaných pacientov
Tab. 2: Postoperative results in the followed patients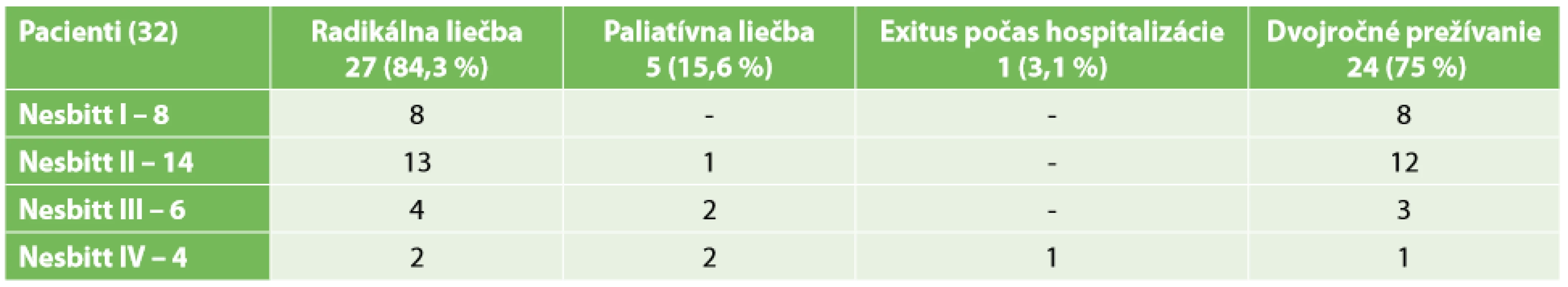
Diskusia
Klinické prejavy nádoru obličky nie sú výrazné a často je nález náhodný v rámci preventívnej diagnostiky, alebo pri vyšetrení z dôvodu iného ochorenia [11]. Pri šírení trombu do dolnej dutej žily môže vzniknúť renálna insuficiencia, hematúria, hepatomegália, ascites, alebo postupné zlyhávanie pečene. V 1 % prípadov sa nádorový trombus šíri do pravej predsiene [7]. Pri invázii trombu do pravej predsiene sa môžu vyskytnúť poruchy rytmu alebo známky pľúcnej embolizácie [12]. Preto predoperačná diagnostika u pacientov s nádorovým trombom DDŽ pri karcinóme obličky musí byť komplexná a zahŕňa farbou kódované ultrazvukové vyšetrenie DDŽ, CT angiografiu a transezofageálnu echokardiografiu (TEE) [7]. Objektívna diagnostika pomôže nielen upresniť lokalizáciu trombu, ale aj ohodnotiť embolizačný potenciál, ktorý je veľmi vysoký pri fluktuujúcom trombe v DDŽ. Avšak, s pomocou metód diagnostiky ťažko ohodnotiť stupeň a plochu invázie trombu do steny DDŽ. Preto je chirurgická revízia jedinou maximálne informatívnou metódou diagnostiky tumoróznej invázie DDŽ. Na základe intraoperačného nálezu volíme optimálnu metódu rekonštrukcie DDŽ. Odporúča sa resekovať obličkovú žilu aj s časťou DDŽ ako prevencia lokoregionálnej recidívy karcinómu obličky [12]. Samotná kavotómia sa väčšinou uzatvára primárnou sutúrou. Ak je prítomná invázia nádorového trombu do steny DDŽ, vykonávame jej resekciu. Pri vzniku defektu steny DDŽ, ktorý nie je vhodný na primárnu sutúru, vykonávame plastiku alebo resekciu DDŽ s jej následným náhradením [11]. Ako náhrada DDŽ sa používa polytetrafluóretylénová protéza (PTFE) [13]. Pre angioplastiku DDŽ môže byť využitý ako syntetický materiál, tak aj venózy patch. Sú práce, ktoré popisujú použitie býčieho perikardu na rekonštrukciu DDŽ. Výhodou tohto materiálu je lepšia priechodnosť bez rutinnej dlhodobej antikoagulácie v pooperačnom období [14]. V literatúre sú opísane prípady ligatúry DDŽ po jej resekcii. Táto možnosť je pri chronických uzáveroch DDŽ, kedy sa vytvára kolaterálny obeh cestou vena azygos a hemiazygos [6]. V našom súbore sme nevykonávali ligatúru DDŽ, stále preferujeme zachrániť celistvosť a priechodnosť DDŽ.
Prítomnosť nádorového trombu v pravej predsieni (Nesbitt IV) si vyžaduje náročnejší chirurgický výkon a spoluprácu s kardiochirurgom za použitia mimotelového obehu [8]. Stále sa hľadajú možnosti vykonať najmenší možný operačný zákrok. Niektorí autori tvrdia, že nie je nutný mimotelový obeh aj pri pacientoch s klasifikácou Nesbitt IV. Novotný a kol. v svojej práci predstavujú sériu pacientov, kde využili len laparotómiu a z transdiafragmálneho prístupu vykonali trombektómiu z pravej predsiene [1]. Zaujímavou možnosťou je použitie Foleyovho katétra pre trombektómiu u pacientov s klasifikáciou Nesbit III, ktorú vykonávajú pod intraoperačnou TEE kontrolou [15]. My vykonávame sternotómiu len v prípade dokázaného trombu v pravej predsieni.
Podľa štatistiky sa udáva 5ročné prežívanie u pacientov s postihnutím renálnej vény pri karcinóme obličky v 59–70 % [11]. Pooperačná prognóza pacientov s nádorovým trombom dolnej dutej žily pri karcinóme obličky je ovplyvnená typom pooperačnej biologickej terapie a nie lokalizáciou trombu v DDŽ (Nesbitt I-IV) [2]. Alternatívne terapie, ako rádioterapia a chemoterapia, sa ukázali nedostatočne efektívne [16]. Z pohľadu prognózy je nefrektómia s trombektómiou DDŽ veľmi dôležitá. Avšak, niektorí autori sa prikláňajú k tomu, že pacienti s trombom v predsieni majú horšiu prognózu, ako pacienti so subdiafragmatickou lokalizáciou nádorového trombu [7]. Podľa klinických štúdií cytoredukčná nefrektómia pri metastatickom ochorení pred podaním cytokínov zlepšuje celkové prežívanie pacientov. Z hľadiska prognózy pacienta má význam aj resekcia metastáz [17].
Záver
Pri tumoróznom postihnutí dolnej dutej žily je vysoké riziko embolizácie tumoróznych más do pľúc, čo vedie k vytvoreniu mnohopočetných metastáz a diseminácii základného ochorenia. Po nefrektómii tumorom postihnutej obličky a odstránení nádorového trombu s eventuálnou resekciou dolnej dutej žily sa výrazne zvýši pooperačná kvalita života pacienta a v kombinácii s onkologickou liečbou signifikantne aj preživanie.
Konflikt záujmov
Autori článku vyhlasujú, že nie sú v súvislosti so vznikom tohto článku v konflikte záujmov a že tento článok nebol publikovaný v žiadnom inom časopise, s výnimkou kongresových abstraktov a klinických odporúčaných postupov.
MUDr. Ivan Kopolovets, CSc
Tatranská 3
040 01 Košice
e-mail: ikopolovets@vusch.sk
Zdroje
1. Novotny R, Chlupac J, Marada T, et al. Transabdominal two-cavity approach for radical nephrectomy combined with inferior vena cava thrombectomy for malignant thrombus caused by renal cell carcinoma: a case series. J Med Case Rep. 2018;12(1):313. doi: 10.1186/s13256-018-1845-2.
2. Baláž V. Správa hlavného odborníka MZSR pre urológiu o operačnej činnosti lôžkových oddelení za rok 2018. Klin urol. 2019;15(3):145−149.
3. Breza J. Chirurgická liečba nádorov obličiek. Onkológia 2010;5(5):266−269.
4. Lachvac L, Svajdler M, Valansky L, et al. Juxtaglomerular cell tumor, causing fetal demise. Int Urol Nephrol. 2011;43(2):365−70. doi: 10.1007/s11255-010-9782-z.
5. Ge L, Tian X, Ma J, et al. Surgical treatment for Xp11.2 translocation renal cell carcinoma with venous thrombus: A STROBE-compliant study. Medicine (Baltimore). 2019;98(37):e17172. doi: 10.1097/MD.0000000000017172.
6. Rusin VI, Korsak VV, Rusin AV, et al. Radical nephrectomy and thrombectomy in patients, suffering renocellular cancer, complicated by tumoral thrombosis of renal vein and vena cava inferior. Klin Khir.2013;1 : 21–26.
7. Topaktaş R, Ürkmez A, Tokuç E, et al. Surgical management of renal cell carcinoma with associated tumor thrombus extending into the inferior vena cava: A 10-year single-center experience. Turk J Urol. 2019;45(5):345−350. doi: 10.5152/tud.2019.95826.
8. Ciancio G, Gonzalez J, Shirodkar SP, et al. Transplantation techniques for the surgical management of renal cell carcinoma with tumor thrombus in the inferior vena cava: step-by-step description. EurUrol. 2011;59(3):401−406. doi.org/10.1016/j.eururo.2010.07.028.
9. Serena G, Gonzalez J, Gaynor JJ, et al. Pulmonary tumor embolization as early manifestation in patients with renal cell carcinoma and tumor thrombus: Perioperative management and outcomes. J Card Surg. 2019;34(10):1018−1024.doi.org/10.1111/jocs.14182.
10. Nesbitt JC, Soltero ER, Dinney CPN. Surgical management of renall cell carcinoma with inferior vena cava tumor trombus. Ann Thorac Surg. 1997;63 : 1592–1600.
11. Rusin VI, Korsak VV, Boiko SO, et al. Surgical treatment of renal cell carcinoma with internally venous dissemination and implantation of thrombus intra vena cava inferior tissue. Hospital Surgery Journal named by L. Ya Kovalchuk 2015;2 : 5–8.
12. Janek J, Kminiak R, Necpal R, et al. Chirurgická liečba nádorov dolnej dutej žily. Vask med. 2016;8(1):28–30.
13. Rutherford’s Vascular Surgery. 8th ed. Venous tumours 2014 : 989–1002.
14. Morris PD, Furtado R, Pulitano C, et al. Inferior vena cava resection and reconstruction with bovine pericardium for renal cell carcinoma: complications and outcomes.Urology 2019;134 : 143−147. doi: 10.1016/j.urology.2019.09.006.
15. Liu Z, Tang S, Tian X, et al. Foley catheter-assisted six-step thrombectomy technique in the surgical management of renal cell carcinoma with Mayo level II to IV tumor thrombus. J Int Med Res. 2019;47(5):2104−2115. doi: 10.1177/0300060519836912.
16. Mastoraki A, Mastoraki S, Tsikala-Vafea M, et al. Prognostic benefit of surgical management of renal cell carcinoma invading the inferior vena cava. Indian J Surg Oncol. 2017;8(1):14–18. doi: 10.1007/s13193-016-0528-y.
17. Syčová-Milá Z. Súčasný pohľad na liečbu karcinómu obličky. Onkológia 2010;5(5):262–265.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2020 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
-
Všechny články tohoto čísla
- HIPEC
- Aktuální možnosti minimálně invazivní terapie divertiklů jícnu
- Pseudomyxom peritonea (PMP) a jeho léčba − dvacetileté zkušenosti jednoho pracoviště
- Výsledky chirurgickej liečby nádorových trombov dolnej dutej žily pri karcinóme obličky
- Chirurgická léčba karcinomu prsu po neoadjuvantní terapii
- Cirkulující nádorová DNA jako biomarker metastazujícího kolorektálního karcinomu − kazuistika
- Podtlaková terapie − účinky a jejich využití, soubor kazuistik
- Komplikovaný priebeh u pacientky s cervikálnou krčnou fascitídou a descendentnou nekrotizujúcou mediastinitídou – kazuistika
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Pseudomyxom peritonea (PMP) a jeho léčba − dvacetileté zkušenosti jednoho pracoviště
- Podtlaková terapie − účinky a jejich využití, soubor kazuistik
- Aktuální možnosti minimálně invazivní terapie divertiklů jícnu
- Chirurgická léčba karcinomu prsu po neoadjuvantní terapii
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



