-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Načasování cholecystektomie v terapii akutní kalkulózní cholecystitidy
Timing of cholecystectomy as the therapy for acute calculous cholecystitis
Introduction: Acute calculous cholecystitis is a common disease treated mostly by surgical therapy – laparoscopic cholecystectomy (CHE), particularly upon the common failure of conservative therapy. Timing of the surgery is essential for the development of perioperative complications.
Methods: We carried out a retrospective study with patients hospitalised at our Department of Surgery, University Hospital Královské Vinohrady between January 2013 and December 2015 for the treatment of acute calculous cholecystitis. We had a set of 209 patients. We looked for the presence of perioperative complications in relation to the time of surgery – cholecystectomy.
Results: Having compared patients with primary surgical treatment of acute calculous cholecystitis we found that twice as many patients after acute cholecystectomy done within 24 hours from admission developed 26% perioperative complications compared to those who had the surgery later than within 24 hours from their admission to the hospital (43.9%). We also found that there was a higher number of conversions from laparoscopic to open cholecystectomy in the group of patient undergoing cholecystectomy within 24 hours from admission.
Conclusion: Timing of the surgical treatment of acute calculous cholecystitis is essential for the development of postoperative complications. Acute laparoscopic cholecystectomy done by an experienced surgeon within 24 hours from admission of the patient to the hospital should be the golden standard, irrespective of the duration of the symptoms or severity of the acute cholecystitis. The sooner, the better.
Keywords:
cholecystitis – cholecystectomy timing
Autoři: P. Sládeček; J. Štefka; R. Gürlich
Působiště autorů: Chirurgická klinika Fakultní nemocnice Královské Vinohrady, Praha
Vyšlo v časopise: Rozhl. Chir., 2019, roč. 98, č. 12, s. 492-496.
Kategorie: Původní práce
doi: https://doi.org/10.33699/PIS.2019.98.12.492–496Souhrn
Úvod: Akutní kalkulózní cholecystitida je častým onemocněním indikovaným většinou k chirurgické terapii – laparoskopické cholecystektomii (CHE), a to zejména při častém selhání konzervativní terapie. Načasování operace je zásadní pro možný výskyt perioperačních komplikací.
Metody: V retrospektivní studii jsme analyzovali pacienty hospitalizované pro akutní kalkulózní cholecystitidu na Chirurgické klinice FNKV od ledna 2013 do prosince 2015. Do souboru bylo zařazeno 209 pacientů, u kterých jsme sledovali výskyt perioperačních komplikací podle načasování cholecystektomie.
Výsledky: Srovnáním pacientů primárně chirurgicky léčených s akutní kalkulózní cholecystitidou jsme zjistili 26% výskyt perioperačních komplikací u dvojnásobného počtu pacientů operovaných do 24 hodin od přijetí oproti pacientům operovaným později (43,9 %). Počet konverzí z laparoskopické na otevřenou cholecystektomii byl vyšší u pacientů akutně operovaných do 24 hodin od přijetí.
Závěr: Načasování chirurgické léčby akutní kalkulózní cholecystitidy je zásadní pro výskyt pooperačních komplikací. Zlatým standardem by měla být akutní laparoskopická cholecystektomie provedená erudovaným chirurgem do 24 hodin od přijetí bez ohledu na délku obtíží a stupně akutní cholecystitidy. Čím dříve, tím lépe.
Klíčová slova:
akutní cholecystitida – načasování cholecystektomie
Úvod
Akutní kalkulózní cholecystitida je onemocnění vyskytující se často v rozvinutých zemích světa. V České republice je to nejčastější diagnóza příjmu na chirurgické oddělení.
Z obecných statistik se Česká republika řadí ke skandinávským státům s prevalencí cholecystolithiázy cca 20 %. Dle statistických informací z ÚZIS ČR z roku 2017 [1] bylo hospitalizováno pro cholelithiázu cca 32 tisíc pacientů, z toho na chirurgickém oddělení 25 tisíc. Operovaných pro cholelithiázu bylo 19 tisíc, z nichž u 314 pacientů (1,62 % z operovaných) se vyvinula perioperační komplikace. Pro akutní cholecystitidu bylo hospitalizováno 18 564 pacientů.
Cholecystolithiáza může být dlouhodobě asymptomatická. Častěji se projevuje biliárními kolikami. Vlivem chronického dráždění žlučníku cholecystolithiázou nezřídka dochází k rozvoji kalkulózní cholecystitidy. Konzervativní postup léčby akutní kalkulózní cholecystitidy je volen u starších pacientů s přidruženými komorbiditami a vyšším rizikem perioperačních komplikaci, dále pro těžký stav při selhávání orgánů vyžadující stabilizaci zdravotního stavu. Při rozhodování o volbě konzervativní terapie zvažujeme dobu obtíží pacienta z obavy z perioperačních komplikací vzniklých na podkladě lokálních a systémových zánětlivých změn u déletrvající cholecystitidy. V současné době může být na řadě pracovišť důvodem personální a technický stav zdravotnického zařízení. Výsledkem konzervativního postupu může dojít ke zlepšení klinického stavu s regresí zánětu a doporučením elektivní cholecystektomie (CHE) za 6–12 týdnů. Bohužel 25 % nemocných po konzervativní léčbě má rekurentní symptomatologii ještě před plánovanou CHE a 8,4 % vyžaduje akutní přijetí a akutní cholecystektomii [2]. Ve studii dr. H. Laua [3] je dokonce popisováno až 23% selhání konzervativní léčby provedením akutní cholecystektomie.
Dle dlouhodobých doporučení terapie akutní kalkulózní cholecystitidy je určena chirurgická terapie do 48 hodin od začátku pacientových obtíží. Indikace k operaci je ovlivněna klinickým stavem pacienta, jeho věkem, komorbiditami a právě obtížně zjistitelnou dobou obtíží. Velké studie [4,5,6] popisují při trvání obtíží 2.–10. den zvyšující se riziko výskytu perioperačních komplikací (poranění žl. cest, poop. infekce, pneumonie, uroinfekce) z 6,4 % až na 8,1 %.
Metody
Na Chirurgické klinice FNKV jsme vyhodnotili retrospektivní soubor zde hospitalizovaných pacientů od 1. 1. 2013 do 31. 12. 2015 pro akutní kalkulózní cholecystitidu. Vstupními kritérii pro zařazení byly klinicky vyjádřené příznaky akutní cholecystitidy (pozitivní Murphyho příznak, bolest v pravém podžebří často v návaznosti na dietní exces, dyspeptické obtíže, nevolnost, febrilie, třesavky, zimnice), laboratorní známky zánětu (zvýšené CRP nad 20 mg/l a leukocytóza nad 10x10
9/l) a zobrazovací metodou (ultrazvuk či CT břicha) potvrzené známky akutní kalkulózní cholecystitidy. Do souboru bylo zařazeno celkem 209 pacientů – 99 žen (medián věku 70 let, nejmladší 23 let – nejstarší 96 let) a 110 mužů (medián věku 65 let, nejmladší 24 let – nejstarší 87 let). Při příjmu k hospitalizaci byla zjišťována délka obtíží od jejich objevení z plného zdraví, kdy medián u všech byly 3 dny (nejméně 0,5 dne – nejvíce 21 dní). Medián leukocytózy byl 14x109/l (min. 1x109/l – max. 45x109/l) a medián CRP 122 mg/l (min. 1,3 mg/l – max. 604 mg/l).
Zaměřili jsme se na vyhodnocení primárně operovaných 135 pacientů podle času, kdy byla provedena primární operace. Skupinu jsme rozdělili na podskupinu s operací do 24 h od příjmu a druhou podskupinu, kdy byla primární operace provedena po 24 h od přijetí. V těchto skupinách byl sledován počet perioperačních komplikací a počet konverzí z laparoskopické na laparotomickou CHE.
Použité statistické metody: počet, medián, minimum, maximum, Fisher test, o ratio.
Studie byla před zahájením schválena etickou komisí.
Výsledky
Všech 209 pacientů bylo rozděleno do dvou skupin podle typu zahájení terapie, Tab. 1.
Tab. 1. Celý soubor pacientů s rozdělením konzervativní a chirurgické terapie
Tab. 1. Complete set of the patients diveded according to conservative or surgical therapy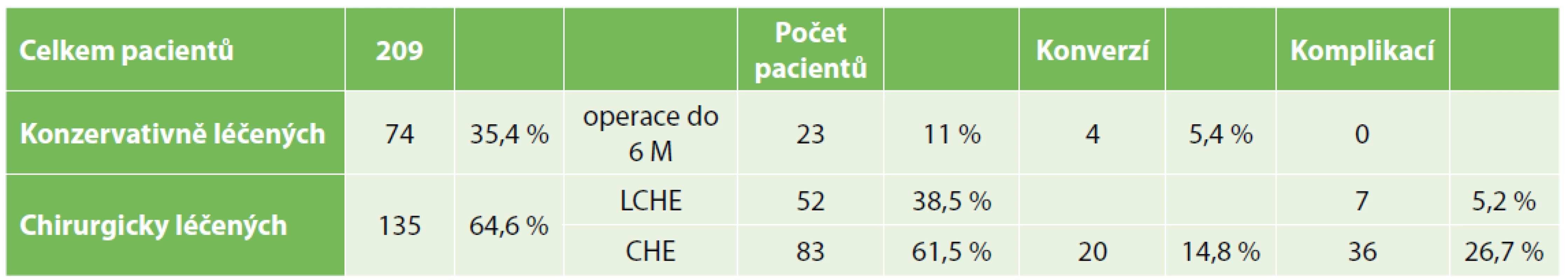
U první skupiny – konzervativně léčených, 74 pacientů (35,4 %) – bylo postupováno od začátku konzervativně systémovou terapií (parenterální podání antibiotik, spazmoanalgetika, parenterální výživa). Z nich na naší klinice pouze 23 podstoupilo odloženou elektivní laparoskopickou cholecystektomii za 8–12 týdnů po prvotním přeléčení akutní cholecystitidy (u 4 pacientů byla nutná konverze na laparotomickou CHE). Zbylých 51 pacientů se v naší nemocnici již neléčilo. Zbylých 51 konzervativně léčených pacientů se na plánovanou operaci nedostavilo ani nebylo po propuštění z hospitalizace ošetřeno na naší chirurgické klinice.
Ve druhé skupině – chirurgicky léčených – bylo všech 135 pacientů (64,6 %) indikováno primárně k operaci. Z této skupiny byla u 52 pacientů (38,5 %) provedena a dokončena laparoskopická CHE a u 83 pacientů (61,5 %) laparotomická CHE. Skupina laparotomických CHE v sobě zahrnovala 20 pacientů, u nichž byla nutná konverze z laparoskopické na laparotomickou CHE.
Ve skupině operovaných do 24 hodin od přijetí (viz Tab. 2) bylo celkem 94 pacientů (69,6 %), u 40 pacientů (42,6 %) byla provedena laparoskopická CHE. Celkem u 5 pacientů (5,3 %) byly zaznamenány perioperační komplikace. U 54 pacientů (57,4 %) byla provedena otevřená CHE, z nichž u 16 pacientů (17 %) bylo konvertováno z laparoskopické na laparotomickou CHE. V této skupině pacientů otevřené CHE byly zaznamenány perioperační komplikace u 20 pacientů (21,3 %).
Tab. 2. Skupina pacientů operovaných do 24 hodin po přijetí
Tab. 2. Group of patients surgically treated within 24 hours after admission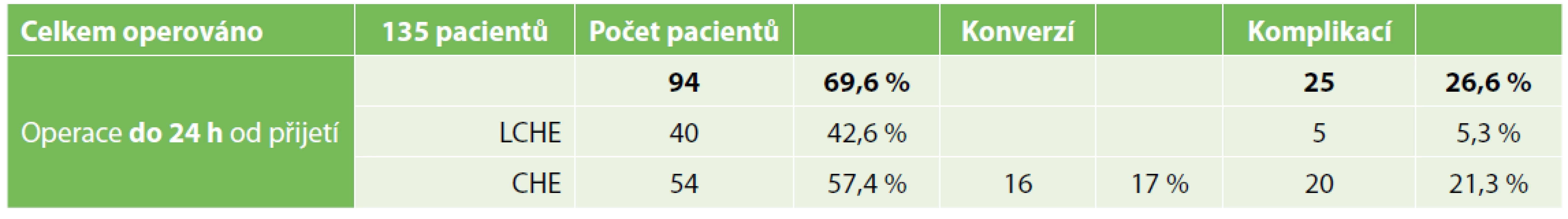
Celkem tedy ve skupině pacientů akutně operovaných do 24 hodin od přijetí byly zaznamenány perioperační komplikace u 25 pacientů (viz Tab. 4), což představuje 26,6 % (z celkem 94 operovaných).
Skupina pacientů primárně chirurgicky léčených a operovaných po 24 hodinách od přijetí (viz Tab. 3) čítala 41 pacientů (30,4 %). U 12 pacientů (29,3 %) byla provedena laparoskopická CHE. Celkem u 2 pacientů (4,9 %) byly zaznamenány perioperační komplikace. U 29 pacientů (70,7 %) byla provedena laparotomická CHE, z nichž u 4 pacientů (9,8 %) bylo konvertováno z laparoskopické na laparotomickou CHE. V této skupině laparotomické CHE byly zaznamenány perioperační komplikace u 18 pacientů (39 %). Celkem tedy ve skupině pacientů akutně operovaných 2. a další den od přijetí byly zaznamenány pooperační komplikace u 18 pacientů, což představuje 43,9 % (z celkem 41 operovaných).
Tab. 3. Skupina pacientů operovaných po 24 hodin od přijetí
Tab. 3. Group of patients surgically treated later than within 24 hours after admission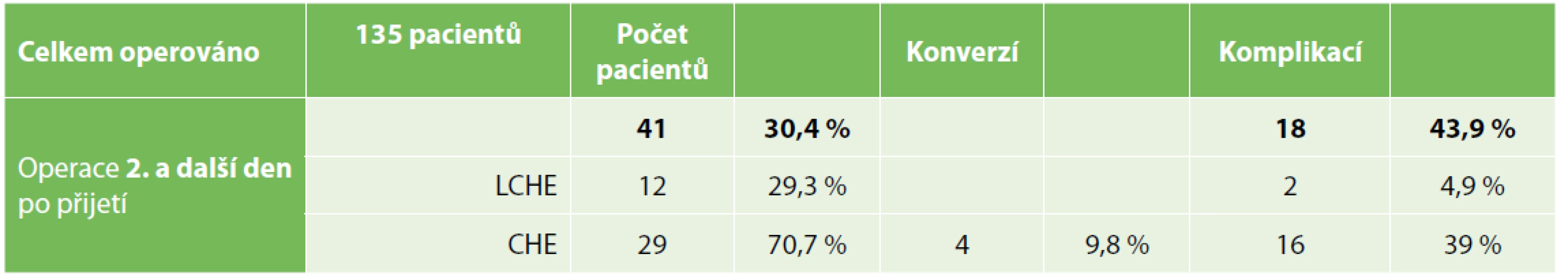
V Tab. 4 uvádíme přesný výčet pooperačních komplikací v obou chirurgicky léčených skupinách.
Tab. 4. Počet jednotlivých komplikací ve skupinách dle načasování operace
Tab. 4. Number of complications in each group according to the timing of the surgery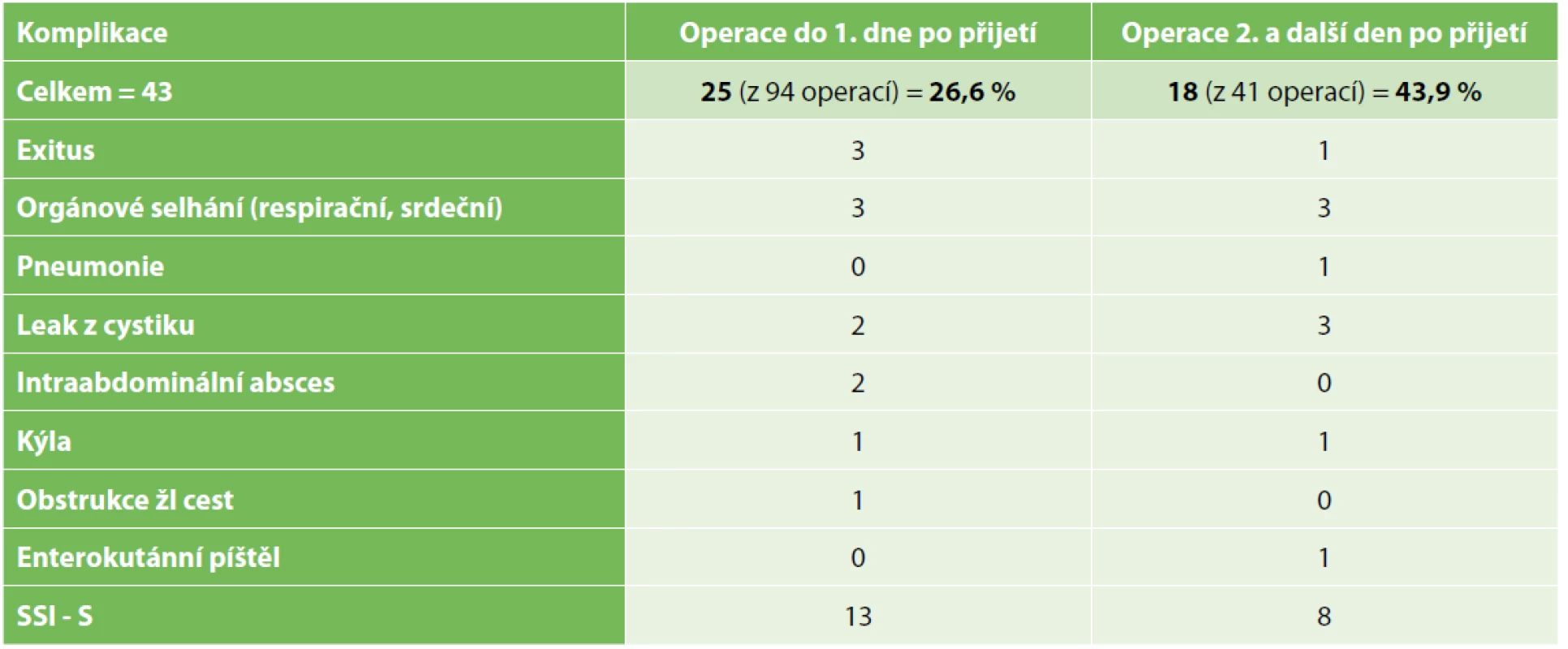
Srovnáním obou skupin pacientů primárně chirurgicky léčených s akutní kalkulózní cholecystitidou (viz Tab. 5) jsme zjistili výskyt polovičního počtu perioperačních komplikací u dvojnásobného počtu pacientů operovaných do 24 hodin od přijetí oproti pacientům operovaným později.
Tab. 5. Souhrnné srovnání operovaných pacientů a výskyt perioperačních komplikací
Tab. 5. Summary comparison of both patient groups and the respective numbers of perioperative complications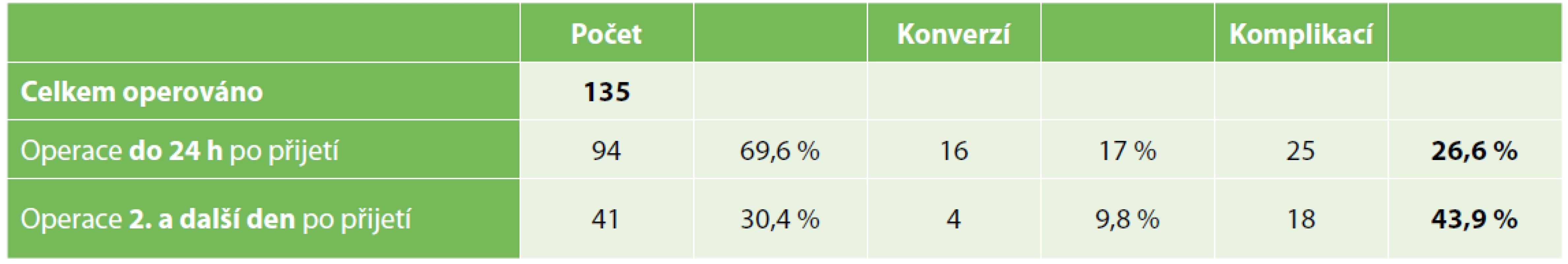
Počet konverzí z laparoskopické na laparotomickou CHE byl ale vyšší u pacientů akutně operovaných do 24 hodin od přijetí.
Testem statistické významnosti (Fisher test) zjištěných pooperačních komplikací v obou srovnávaných skupinách primárně chirurgicky léčených pacientů jsme vypočítali p=0,06971. Tento test sice nevyšel na hladině statistické významnosti p=0,05 pro nízký počet pacientů, ale vypočítané odds ratio 2,14 potvrdilo naše závěry.
Diskuze
V současné době existují různá doporučení v terapii akutní kalkulózní cholecystitidy, kdy zlatým standardem u lehké a středně těžké cholecystitidy je časná laparoskopická cholecystektomie. Nejnovější doporučení v léčbě akutní cholecystitidy přinášejí Tokyo Guideliness 2018 [7]. Ta dle rozdělení akutní cholecystitidy na lehkou, středně těžkou a těžkou formu doporučují následující terapeutický postup – 1) Grade I – lehká forma – brzká laparoskopická CHE do 7 dnů (lépe do 3 dnů) od objevení symptomů; 2) Grade II – středně těžká forma – urgentní/ časná laparoskopická CHE, avšak dojde-li ke zhoršení klinického stavu pacienta, je doporučena buď časná drenáž žlučníku, nebo dokonce odložená plánovaná CHE; 3) Grade III – těžká forma, kdy kromě lokálního a systémového zánětu dochází k selhávání orgánů a zhoršující se klinický stav vyžaduje péči na JIP – jsou to pacienti s vysokým chirurgický rizikem – s vysokým Charleson Comorbidity Indexem (CCI), s vyšším ASA score, se špatným performance status – zde je doporučována urgentní či časná drenáž žlučníku. Pouze v případě, že pacient má nízký CCI, nízké ASA a dobrý performance status, je doporučována časná laparoskopická CHE. Tato preference žlučových drenáží u akutní cholecystitidy, tedy terapeutického výkonu nahrazujícího chirurgickou léčbu, cholecystektomii, je ale v rozporu se studií CHOCOLATE [8] – která naopak potvrdila, že laparoskopická CHE snižuje riziko zdravotních komplikací při léčbě ak. cholecystitidy u vysoce rizikových pacientů oproti perkutánní žlučové drenáži. Obezřetnost z preference akutní časné cholecystektomie vychází ze strachu z vyššího rizika poranění žlučových cest a z rizika konverze v otevřenou CHE pro nepřehlednost anatomických struktur vlivem působení zánětu. Studie EBR dr. Lillian Kao [9] naopak tyto obavy z vyššího rizika komplikací vylučují a jejich doporučení preferují časnou CHE nejlépe do 3 dnů, studie dr. Roulina [10] dokonce prokázala benefit z časné CHE u AK cholecystitidy, i pokud symptomy přetrvávají více než 72 hodin.
Vyhodnocením naší studie docházíme k závěru, že časná laparoskopická cholecystektomie je indikována v případě lehké a středně těžké akutní cholecystitidy, ale zejména u pacientů s těžkou formou akutní cholecystitidy. V tomto případě by měl být pacient co nejrychleji stabilizován a indikován co nejdříve k CHE, protože odložení operace či žlučová drenáž s následnou plánovanou CHE přináší riziko většího množství komplikací. Tento závěr je v rozporu se současnými Tokyo Guideliness 2018, ale naopak ve shodě s doporučením WSES Guideliness z roku 2016 [11–13].
Závěr
V retrospektivní studii jsme vyhodnotili množství perioperačních komplikací primárně operovaných pacientů pro akutní kalkulózní cholecystitidu dle načasování operace. Konzervativní terapie dle literatury často selhává. Výskyt pooperačních komplikací u pacientů operovaných do 24 hodin od přijetí byl poloviční než u pacientů operovaných později. Proto doporučujeme co nejčasnější provedení akutní cholecystektomie erudovaným chirurgem u stabilizovaných pacientů i v případě těžké akutní cholecystitidy. „Operovat čím dříve, tím lépe.“
Seznam zkratek
CHE – cholecystektomie
FNKV – Fakultní nemocnice Královské Vinohrady
ÚZIS – Ústav zdravotnických informací a statistiky
CRP – C reaktivní protein
CT – počítačová tomografie
SSI-S – povrchní infekce chirurgické rány
CCI – Charleson Comorbitidy Index
ASA – American Society of Anesthesiologists
JIP – jednotka intenzivní péče
Poděkování
Práce vznikla za podpory grantu ze strukturálních fondů EU OPP Konkurenceschopnost „Centrum integrované intenzivní péče“ CZ2.16/3.1.00/21533.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Petr Sládeček
Chirurgická klinika FNKV
Šrobárova 50
Praha 10
e-mail: petr.sladecek@fnkv.cz
Zdroje
- ÚZIS ČR – Available from: http://uzis.cz.
- Minutolo V. European review for medical and pharmacological sciences. 2014;18(Suppl 2):40–6.
- Lau H, Lo CY, Patil NG, et al. Early versus delayed-interval laparoscopic cholecystectomy for acute cholecystitis: a metaanalysis. Surg Endosc. 2006;20 : 82–7. doi: 10.1007/s00464-005-0100-2.
- Zafar SN, Obirieze A, Adesibikan B, et al. Optimal time for early laparoscopic cholecystectomy for acute cholecystitis. JAMA Surg. 2015;150 : 129–36. doi: 10.1001/jamasurg.2014.2339.
- Gutt CN1, Encke J, Köninger J, et al. Acute cholecystitis: early versus delayed cholecystectomy, a multicenter randomized trial (ACDC study, NCT00447304). Ann Surg. 2013;258 : 385–93. doi: 10.1097/SLA.0b013e3182a1599b.
- Banz V. Population-based analysis of 4113 patients with acute cholecystitis: defining the optimal time-point for laparoscopic cholecystectomy. Ann Surg. 2011;254 : 964–70. doi: 10.1097/SLA.0b013e318228d31c.
- Mayumi T, Okamoto K, Takada T, et al. Schlossberg Tokyo Guidelines 2018: management bundles for acute cholangitis and cholecystitis. J Hepatobiliary Pancreat Sci. 2018;25 : 96–100. doi: 10.1002/jhbp.519.
- Loozen CHS, van Santvoort HC, van Duijvendijk P, et al. Laparoscopic cholecystectomy versus percutaneous catheter drainage for acute cholecystitis in high risk patients (CHOCOLATE): multicentre randomised clinical trial. BMJ 2018;363. doi: org/10.1136/bmj.k3965.
- Kao LS. Evidence-based reviews in surgery: Early cholecystectomy for cholecystitis. Ann Surg. 2018;268 : 940–2. doi: 10.1097/SLA.0000000000002867.
- Roulin D. Early versus delayed cholecystectomy for acute cholecystitis. Are the 72 hours still the rule? A randomized trial. Ann Surg. 2016;264 : 717–22. doi:10.1097/SLA.0000000000001886.
- Ansaloni L, Pisano M, et al. 2016 WSES guidelines on acute calculous cholecystitis. World J Emerg Surg. 2016;11 : 25. doi: 10.1186/s13017-016-0082-5.
- Mou D. Tesfasilassie T, Hirji S, et al. Advances in the management of acute cholecystitis. Ann Gastroenterol Surg. 2019;3 : 247–53. Online 2019. doi: 10.1002/ags3.12240.
- Gurusamy KS, Davidson C, Gluud C, et al. Early versus delayed laparoscopic cholecystectomy for people with acute cholecystitis. Cochrane Database Syst Rev. 2013;30:CD005440. doi: 10.1002/14651858.CD005440.pub3.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2019 Číslo 12- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
-
Všechny články tohoto čísla
- Odběr tukové tkáně při dárcovské nefrektomii; chirurgický model pro výzkum aterosklerózy
- Přednemocniční aplikace transfuzních přípravků a krevních derivátů
- Léčba poranění jater v traumacentru Fakultní nemocnice Plzeň
- Načasování cholecystektomie v terapii akutní kalkulózní cholecystitidy
- Dva typy autologních buněk v prevenci vytvoření striktury po kompletní cirkulární endoskopické disekci u miniprasete
- Extraperitoneální fixace sleziny je vhodné řešení pro bloudivou slezinu u dětí a adolescentů – kazuistika
- Cholangioskopie a intraduktální sonografie v diagnostice karcinomu žlučových cest
- United European Gastroenterology Week – UEGW 2019
- Zápis z jednání schůze Redakční rady časopisu Rozhledy v chirurgii, konané dne 6. 11. 2019
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Načasování cholecystektomie v terapii akutní kalkulózní cholecystitidy
- Přednemocniční aplikace transfuzních přípravků a krevních derivátů
- Léčba poranění jater v traumacentru Fakultní nemocnice Plzeň
- Cholangioskopie a intraduktální sonografie v diagnostice karcinomu žlučových cest
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



