-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Naše zkušenosti s radiofrekvenčně asistovanou resekcí jater pro jaterní tumory
Our Experience with Radiofrequency – Assissted Liver Resections for Hepatic Tumors
Introduction:
A technique for liver resection, utilising radiofrequency - induced coagulation necrosis is considered the latest trend in liver surgery. The authors present their clinical experience with this promising liver resection technique.Material and Methodology:
From January 2006 to September 2007, a total of 24 patients underwent radiofrequency - assisted liver resections in the Ostrava FN (Faculty Hospital) Surgical clinic. Liver malignancies (primary or secondary) were resected using open surgery or laparoscopy. The data were analyzed to assess the new technique’s outcomes, including intraoperative blood loss, transfusion requirement, morbidity and mortality rates. All the patients were followed up prospectively in regular intervals to assess treatment effectivity, complication rate and the disease relaps rate.Results:
Radiofrequency - assissted liver resection was utilised to resect a total of 38 tumors in 24 patients. The mean tumor size was 38 cm. The authors performed 5 major liver resections (> 2 segments) and 19 minor liver resections (nonanatomical resections, segmentectomies). The mean total operation time was 190 minutes, the mean liver resection time was 65 minut. The mean intraoperative blood loss was 384 ml, however, in the last 10 subjects it was only 70 ml. Four subjects (16.7%) received blood transfusions during the perioperative period, in particlar those, who underwent major resections. In four patients (16. 7%), postoperative complications were recorded, however, without lethal outcomes. The mean duration of hospitalization was 11.7 days. Based on the histological examination of the resecates, R0 resections were performed in 91.7% of patients.Conclusion:
Radiofrequency - assisted liver resection is a safe, well - tolerated and effective liver resection technique. It is associated with minor blood loss, it results in reduced morbidity and mortality rates and may be used in both minor or major liver resections.Key words:
liver resection – radiofrequency – primary and secondary liver tumors
Autoři: P. Ihnát 1; P. Vávra 1; J. Dostalík 1; P. Guňková 1; M. Vávrová 2; J. Horáček 3
Působiště autorů: Chirurgická klinika, FN Ostrava 1; Ústav zobrazovacích metod, FN Ostrava 2; Ústav patologické anatomie, Zdravotně-sociální fakulta, Ostravská Univerzita, Ostrava 3
Vyšlo v časopise: Rozhl. Chir., 2008, roč. 87, č. 2, s. 96-100.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Moderním trendem v chirurgii jater je technika resekce jaterní tkáně využívající tepelnou koagulační nekrózu indukovanou pomocí radiofrekvenční energie. Autoři v této práci předkládají své klinické zkušenosti s touto slibnou technikou resekce jaterní tkáně.
Materiál a metodika:
Na Chirurgické klinice FN Ostrava podstoupilo v období od ledna 2006 do září 2007 radiofrekvenčně asistovanou resekci jaterní tkáně celkem 24 pacientů. Jaterní malignity (primární nebo sekundární) byly resekovány otevřenou cestou nebo laparoskopicky. Data byla analyzována ke zhodnocení výsledků nové techniky, včetně peroperační krevní ztráty, nutnosti krevních převodů, morbidity a mortality. Všichni pacienti byli sledováni prospektivně v pravidelných intervalech vzhledem k očekávanému zhodnocení efektivity léčby, komplikací či recidivy nemoci.Výsledky:
Radiofrekvenčně asistovaná resekce jater byla využita k resekci 38 tumorů u 24 pacientů. Průměrná velikost nádorového ložiska představovala 3,8 cm. Vykonali jsme 5 velkých resekcí jater (> 2 segmenty) a 19 menších jaterních resekci (neanatomická resekce ložisek, segmentektomie). Celkový operační čas byl průměrně 190 minut, čas vlastní resekce jaterní tkáně představoval 65 minut. Peroperační krevní ztráta činila průměrně 384 ml, přičemž u posledních 10 pacientů již činila pouze 70 ml. Čtyři pacienti (16,7 %) dostali v perioperačním období krevní převody, zejména ti, u kterých byl proveden velký resekční výkon. U čtyř pacientů (16,7 %) jsme zaznamenali pooperační komplikace, mortalita se nevyskytla. Průměrná délka hospitalizace byla 11,7 dne. Podle histologického vyšetření resekovaných preparátů jsme provedli R0 resekci u 91,7 % pacientů.Závěr:
Radiofrekvenčně asistovaná resekce jater je bezpečná, dobře tolerovaná a efektivní technika resekce jaterní tkáně. Je spojená s nevelkými ztrátami krve, redukuje morbiditu a mortalitu a může být použita u menších či velkých resekcí jater.CÍL
Chirurgická resekce je dnes jednoznačně metodou volby u nemocných s primárními a sekundárními nádory jater. Peroperační krvácení a perioperační krevní převody výrazně ovlivňují pooperační rekonvalescenci i dlouhodobé přežívání nemocných [1, 2, 3, 4]. Zlepšením technik jaterních resekcí a lepší znalostí jaterní anatomie, fyziologie a biologie došlo v průběhu posledních dekád k výrazné redukci morbidity i mortality [1, 5].
Vývoj a aplikace nových technik jaterní resekce má za cíl redukovat peroperační krevní ztráty. Významné zjednodušení techniky jaterní resekce představuje využití radiofrekvenční energie – tzv. Habibova resekce jater. Role radiofrekvenční (RF) energie v jaterní chirurgii se rozšířila z jednoduché ablace tumoru na resekci jater, kdy se pomocí radiofrekvenční sondy vytvoří rovina koagulační nekrózy podél které jsou játra jednoduše resekována [6, 7, 8]. Tato technika umožňuje minimalizovat peroperační krevní ztráty a tím i snižovat morbiditu a mortalitu pacientů [4, 9, 10].
Cílem této práce je předložit naše zkušenosti a výsledky s využíváním radiofrekvenčně asistované resekce jater na našem pracovišti.
MATERIÁL A METODIKA
Analýza byla provedena na souboru 24 nemocných, kteří podstoupili RF asistovanou resekci jater na Chirurgické klinice FN Ostrava od ledna 2006 do září 2007. Všichni pacienti absolvovali důsledné předoperační zhodnocení nemoci a byli indikováni na mezioborovém onkologickém semináři (onkolog, chirurg, radiolog) k chirurgické resekci tumoru jater (Obr. 1). Pacienti byli předoperačně plně informováni o rizicích, výhodách a alternativách radiofrekvenčně asistované jaterní resekce a podepsali informovaný souhlas.
Obr. 1. Předoperační CT metastázy kolorektálního karcinomu o průměru 2 cm v V. jaterním segmentu Fig. 1. Preoperative CT – colorectal carcinoma metastases of 2 cm in a diameter, in segment V of the liver 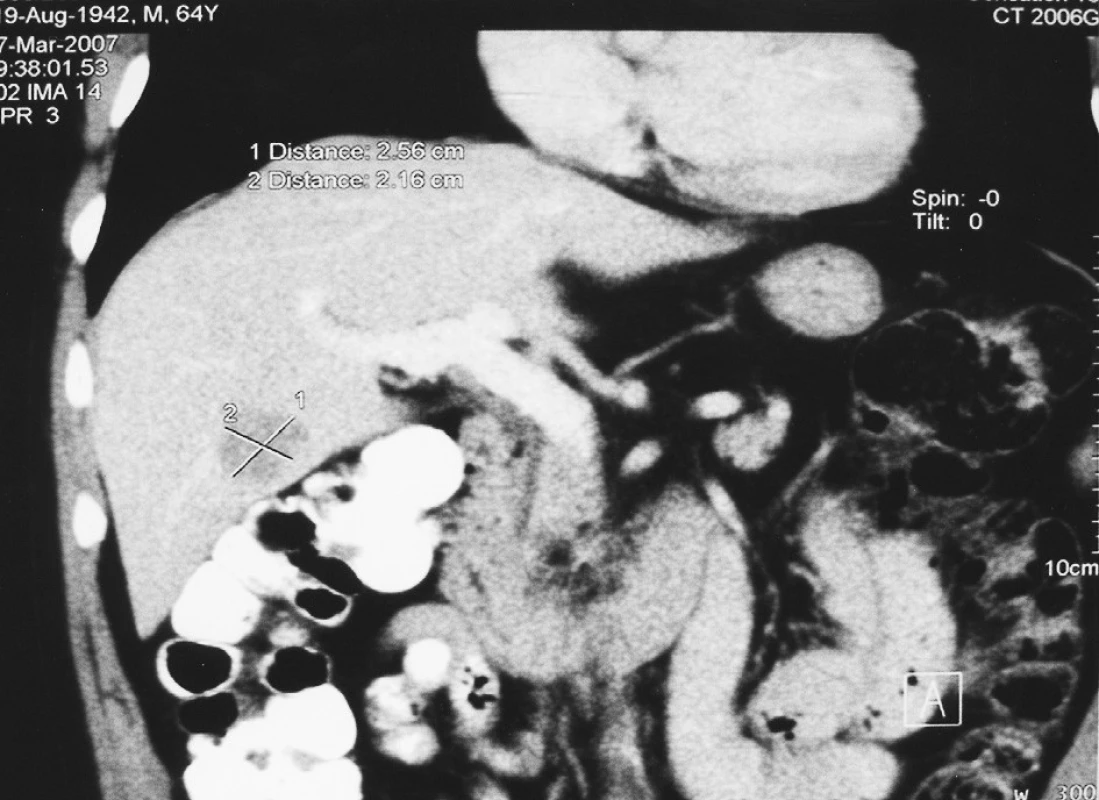
Data byla sbírána prospektivně (demografické údaje, histologický původ nádoru, lokalizace a počet lézí v játrech, typ operačního výkonu, operační čas, peroperační krevní ztráty, perioperační morbidita, mortalita a délka hospitalizace). Operační čas byl definován jako celkový čas operačního výkonu (od kožní incize po naložení posledního stehu) a resekční čas jako čas od startu využívání RF energie až po ukončení ostré transekce jatemího parenchymu. Všichni pacienti byli po propuštění pravidelně kontrolováni, a to 2 týdny po výkonu a poté každé 3 měsíce. Každá kontrola kromě klinického vyšetření obnášela rovněž CT jater (Obr. 2), odběr onkomarkerů, jaterních a hemokoaguačních testů.
Obr. 2. CT obraz 2 týdny po klínovité resekci metastázy v V. segmentu Fig. 2. CT view, 2 weeks after the segment V metastasis wedge resection 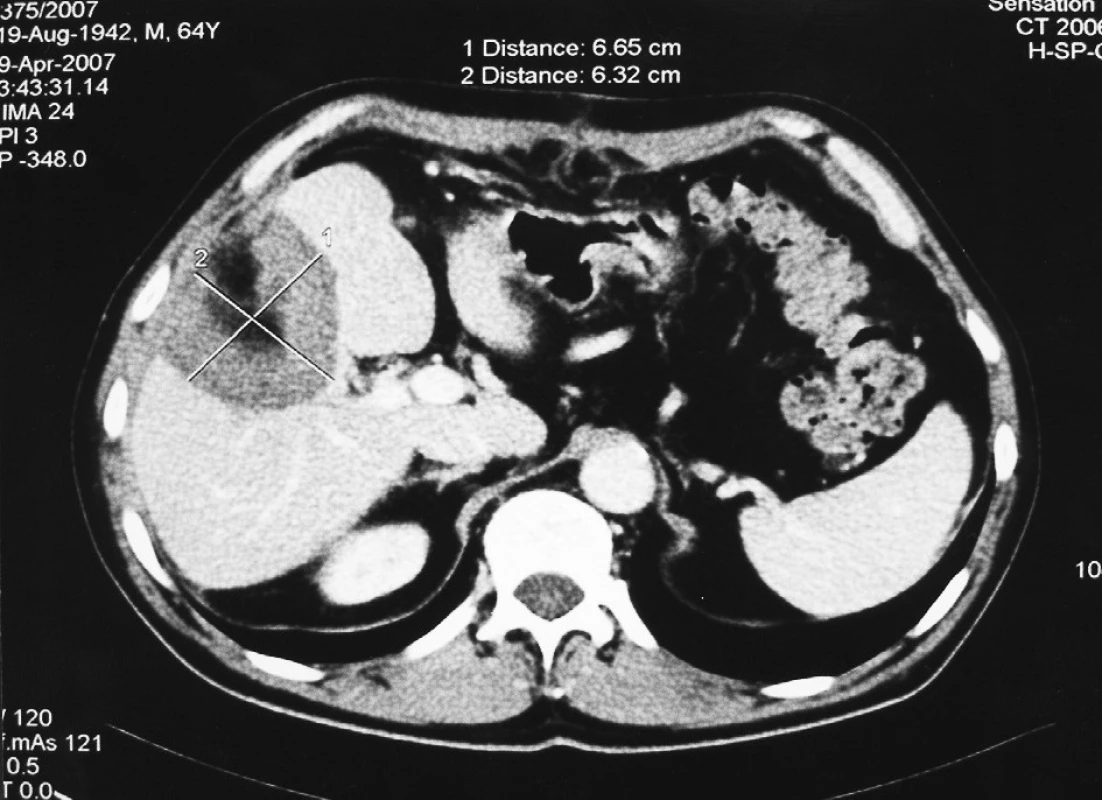
CHIRURGICKÝ POSTUP
Operační postup RF asistované resekce jater byl standardní co se týče operačního přístupu (subkostální řez vpravo nebo J-incize) s mobilizací jater a následným palpačním vyšetřením jater. U všech pacientů byla provedena peroperační ultrasonografie k potvrzení počtu, velikosti a lokalizace ložisek. Pomocí elektrokoagulace byla naznačena resekční linie na povrchu jater minimálně 1 cm od okraje tumoru. Následně je radiofrekvenční sonda Habib 4x (Obr. 3) opakovaně aplikována do jaterního parenchymu v průběhu naznačené resekční linie (Obr. 4). Vzniká tak zóna koagulační nekrózy o šíři cca 2 cm. Pomocí skalpelu je poté provedena transekce parenchymu (Obr. 5) zanechávající 1cm lem koagulované tkáně podél resekčního okraje (Obr. 6). Výkon je ukončen zavedením silikonového drénu do subhepatální oblasti a uzávěrem dutiny břišní.
Obr. 3. Habib Sealer 4X firmy RITA Fig. 3. Habib Sealer 4X, RITA company 
Obr. 4. Zavádění radiofrekvenční sondy podél předpokládané resekční linie a vytváření tepelné koagulační nekrózy Fig. 4. Introduction of the radiofrequency probe along the expected resection line and coagulation necrosis formation 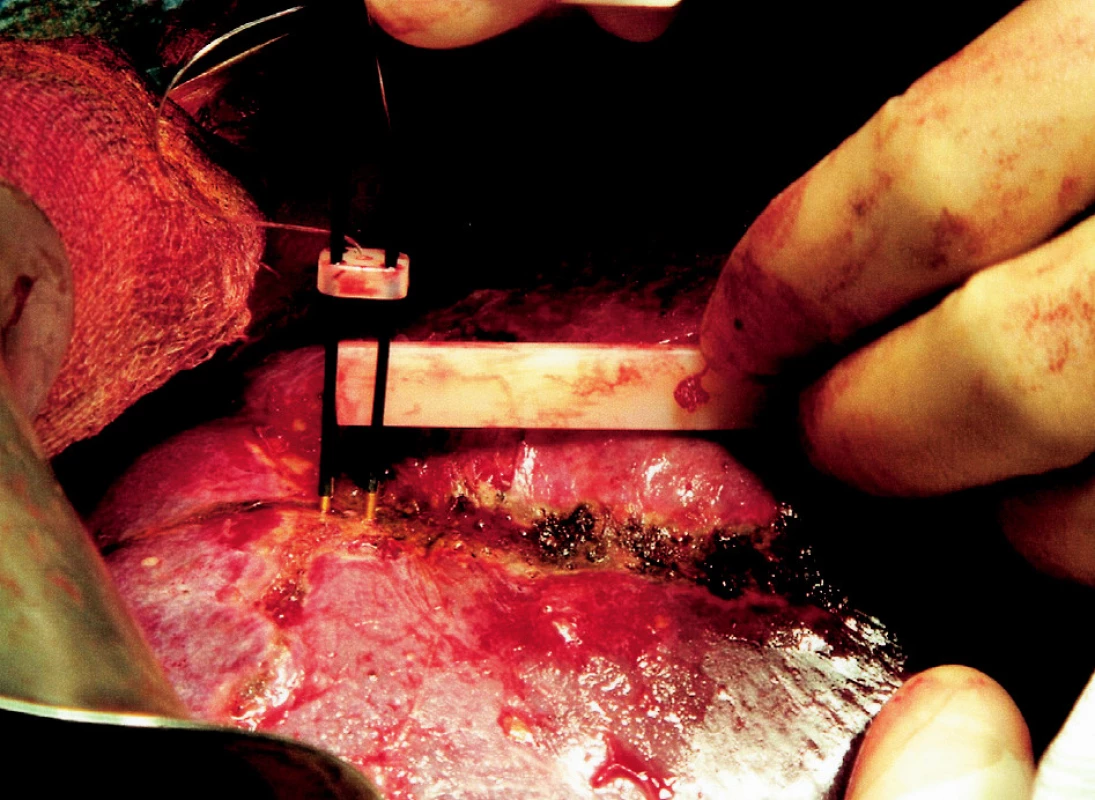
Obr. 5. Ostrá transekce jater v místě zkoagulované resekční linie Fig. 5. Sharp liver transsection at the coagulated resection line site 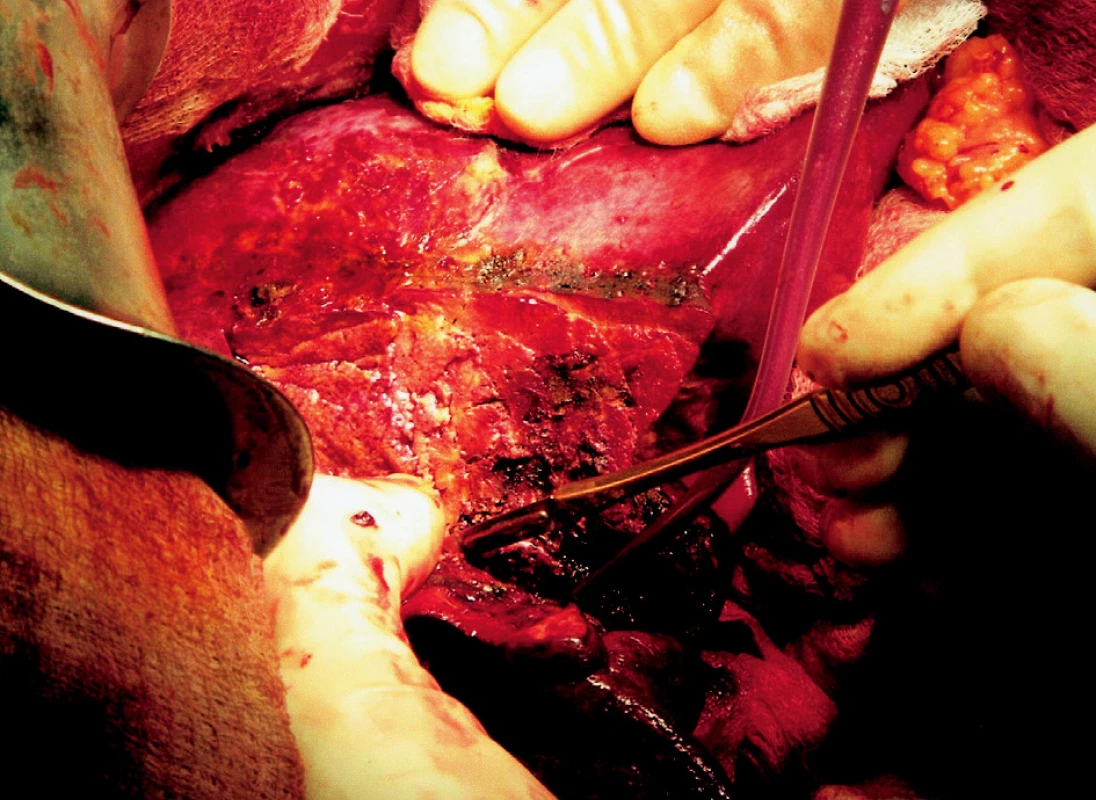
Obr. 6. Vzhled resekčního okraje po ukončení jaterní resekce Fig. 6. The resection edge after completion of the liver resection procedure 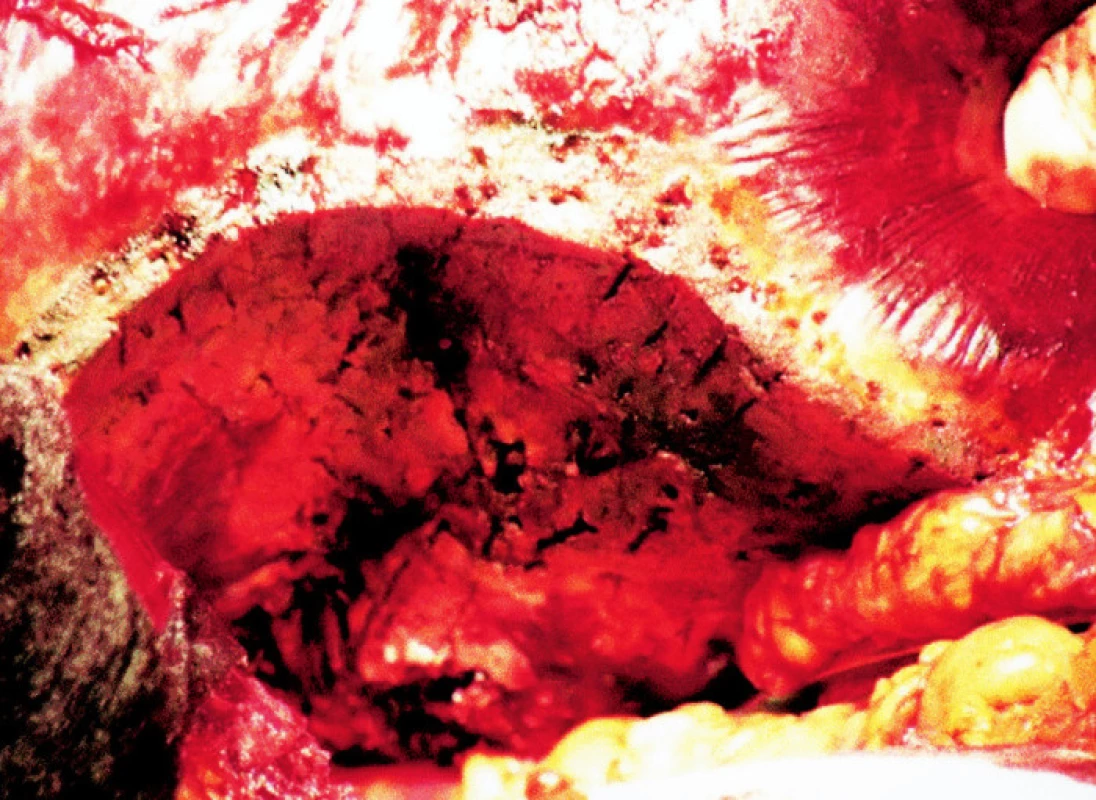
VÝSLEDKY
V období od ledna 2006 do června 2007 jsme na Chirurgické klinice FN Ostrava provedli RF asistovanou resekci jater u 24 nemocných. Z toho bylo 16 mužů (66,6 %) a 8 žen (33,4 %), průměrný věk činil 60,1 roku (45–76 let).
Radiofrekvenčně asistovaná resekce byla použita k léčbě celkem 38 nádorových ložisek. 15 pacientů mělo solitámí jaterní lézi (62,5 %) a 9 nemocných mělo více než jedno nádorové ložisko v játrech (37,5 %). Průměrný počet ložisek na jednoho pacienta byl 1,58 (v rozmezí 1–4), s průměrnou velikostí tumoru 3,8 cm (8–9 cm). Z celkového počtu 24 pacientů se jednalo o primární malignitu jater u 3 nemocných (12,5 %), sekundární jaterní metastázy byly léčeny u 21 pacientů (87,5 %). V našem souboru převažovaly metachronní metastázy kolorektálního karcinomu, které se vyskytovaly až u 17 nemocných (80,9 %).
Operační výkon jsme prováděli otevřenou cestou v 21 případech (87,5 %) a pomocí manuálně asistované laparoskopické chirurgie ve 3 případech (12,5 %). Chirurgické výkony se pohybovaly v rozmezí od jednoduché metastasektomie až po rozšířenou pravostrannou hemihepatektomii. Upřednostňovali jsme tzv. jaterní tkáň šetřící techniky, kam patří neanatomické resekce jaterních ložisek (klínovité resekce, metastasektomie) a segmentektomie. Tyto malé jaterní resekce jsme provedli u 19 nemocných (79,2 %), velké jaterní resekční výkony (více než 2 segmenty) u 5 pacientů (20,8 %). V našem souboru podstoupilo pět pacientů (20,8 %) jaterní resekci v kombinaci s radiofrekvenční ablací nejméně jednoho přídatného ložiska, které svou lokalizací či velikostí nebylo považováno za vhodné k resekci.
Průměrná peroperační krevní ztráta v našem souboru pacientů činila 384 ml (od 30 do 1600 ml), přičemž u posledních 10 pacientů byla průměrná ztráta jen 70 ml. Ztráty byly podle předpokladu větší při velkých jaterních resekcích než při malých resekčních výkonech (760 ml versus 259 ml). Jeden pacient vyžadoval již peroperačně transfuzi krevních derivátů, čtyři pacienty (16,7 %) bylo nutné pooperačně saturovat krevními transfuzemi (s průměrem 2,9 erymasy na pacienta). Krevní převody byly častější mezi pacienty po velkých resekčních výkonech.
Celkový operační čas byl průměrně 190 minut (110–360 min.), čas vlastní resekce jaterní tkáně představoval 65 minut (35–98 min.). Oba časy byly výrazně delší u velkých jaterních resekcí.
Pooperační průběh byl nekomplikován u 20 pacientů (83,3 %). Zaznamenali jsme empyém hrudníku u jednoho pacienta (řešeno hrudní drenáží), subhepatální absces u jednoho pacienta (řešeno punkcí a drenáží pig-tailem pod CT kontrolou) a sekundární hojení rány u dvou pacientů. V peroperačním ani pooperačním sledovaném období nedošlo u žádného pacienta s RF asistovanou resekcí jater k úmrtí.
Všichni pacienti byli pooperačně hospitalizováni na jednotce intenzivní péče (JIP) ke stabilizaci vitálních funkcí, odkud byli obvykle přeloženi druhý nebo třetí pooperační den na standardní chirurgické oddělení k doléčení. Pooperační délka hospitalizace činila průměrně 11,7 dne (5–27 dnů), přičemž hospitalizace byla výrazně delší u pacientů, u kterých došlo k vývoji pooperačních komplikací (7,5 versus 19, 7 dne).
Patologické vyšetření resekované tkáně prokázalo, že okraj tumoru byl ve vzdálenosti > 1 cm od resekční linie u 22 pacientů (91,7 %), zatímco ve dvou případech (8,3 %) byly prokázány maligní buňky v blízkosti resekční linie. Velkou výhodou používané techniky je však skutečnost, že resekční plocha ponechaného jaterního parenchymu je do hloubky 1cm ošetřena koagulací, čímž dochází k minimalizaci rizika lokoregionální recidivy. Lze konstatovat, že u 91,7 % pacientů jsme provedli RO resekci ložisek (s bezpečnostním lemem větším 1 cm).
DISKUSE
Pro nemocné s primárními a sekundárními nádory jater je resekce jater metodou volby. V chirurgii jater představuje velká perioperační krevní ztráta zvýšené riziko morbidity a mortality stejně jako zhoršené dlouhodobé přežívání nemocných [1, 2, 3, 4]. Ve snaze redukovat krevní ztráty v průběhu transekce jaterního parenchymu bylo vyvinuto několik nových technik (harmonický skalpel, water-jet dissektor, radiofrekvenčně asistovaná resekce jater, argonová koagulace, tissue link technika).
Průkopníkem ve využití RF energie při jaterní resekci je prof. Nagy Habib se svým týmem [6]. Techniku RF resekce jater lze obvykle provést (zejména v rozsahu metastasektomií, wedge resekci nebo segmentektomií) s minimálními krevními ztrátami bez nutnosti použití Pringlova manévru, disekce či clampování jaterního pediklu [8, 9, 10, 11, 12]. Hemostáza je dosažena pouhou aplikací RF termální energie, bez nutnosti dalších přídatných zařízení.
Významným benefitem použití RF energie je rovněž skutečnost, že samotná resekční linie je ošetřena termicky. To snižuje riziko lokální rekurence nemoci a umožňuje v indikovaných případech posun resekční linie blíže k ložisku.
Analýza našeho souboru pacientů s RF asistovanou resekcí jater potvrzuje bezpečnost a jednoduchost této techniky, bez mortality a s morbiditou jen 16,7 %. Námi pozorované krátkodobé výsledky (průměrná peroperační krevní ztráta 384 ml, operační čas 259 minut, délka hospitalizace 11,7 dne) korelují s domácími či světovými publikovanými studiemi [4, 7, 12].
Výskyt komplikací po resekcích jater se ve světové literatuře pohybuje v rozmezí od 16 % do 45 %. Při použití RF asistované resekce jater na souboru 156 pacientů udává Ayav a spol. výskyt komplikací u 23 % pacientů [4]. V našem písemnictví Ferko a spol. [12] zaznamenal u 15 % pacientů pleurální výpotek vyžadující evakuaci a u jednoho pacienta (2,5 %) katétrovou sepsi. Zjištěné množství a charakter komplikací v našem souboru (16,7 %) tedy odpovídá publikovaným studiím.
V této studii jsme se zaměřili především na hodnocení krátkodobých výsledků RF asistované resekce jater. U každé terapeutické modality onkologicky nemocných je však nezbytně nutné sledovat dlouhodobé přežívání nemocných. V našem souboru jsme doposud zaznamenali 4 recidivy onemocnění (16,7 %). Z toho šlo ve třech případech o vznik nového ložiska v játrech a u jednoho pacienta vznikla recidiva v místě resekční linie. Vzhledem k relativně krátké době pooperačního monitorování se nelze zatím adekvátně vyjádřit k 5letému intervalu přežívání nemocných, které ve většině velkých studií (sledujících přežívání po resekci kolorektálních jaterních metastáz) představuje 25–40 % nemocných [5, 13, 14].
ZÁVĚR
Ve srovnání s předešlými chirurgickými metodami používanými při resekcích jaterního parenchymu se jeví technika radiofrekvenčně asistované resekce jater bezpečná a přínosná. Jsme povzbuzeni našimi prvními zkušenostmi s touto technikou, protože je dobře tolerovaná, efektivní a sdružená s málo komplikacemi. Ve shodě s již publikovanými studiemi spatřujeme výhodu především v menších krevních ztrátách a s tím souvisejícím snížením pooperační morbidity a mortality. Hepatobiliárním chirurgům tak metoda RF asistované resekce jater nabízí možnost efektivní resekce jaterního parenchymu.
MUDr. P. Vávra, Ph.D.
Chirurgická klinika FN Ostrava
17. listopadu 1790
708 52 Ostrava
e-mail: petrvavra@yahoo.co.uk
Zdroje
1. Poon, R. T., Fan, S. T., Lo, C. M., et al. Improving perioperative outcome expands the role of hepatectomy in management of benign and malignant hepatobiliary diseases Analysis of 1222 consecutive patients from a prospective database. Ann. Surg., 2004, č. 240, s. 698–710.
2. Kooby, D. A., Stockman, J., Ben-Porat, L. Influence of transfusion on perioperarive and long term outcome in patients following hepatic resection for colorectal metastases. Ann. Surg., 2004, č. 237, s. 860–869.
3. Gozzetti, G., Mazziotti, A., Grazi, G. Liver resection without blood transfusion. Br. J. Surg., 1995, č.82, s.1105–1110.
4. Ayav, A. B. P., Habib, N. A., Pellicci, R., Tierris, J., Milicevic, M., Jiao, L. R. Impact of radiofrequency assisted hepatectomy for reduction of transfusion requirements. AM. J. Surg., 2007, č. 193, s. 143–148.
5. Třeška, V. Technika jaterních resekcí – současné možnosti. Rozhl. Chir., 2007, č. 7, s. 333–335.
6. Weber, J. C, Navarra, G., Jiao, L. R., et al. New technique for liver resection using heat coagulative necrosis. Ann. Surg., 2002, č. 236, s. 560–563.
7. Ayav, A., Navara, G., Habib, N. A., et al. New technique for liver resection using heat coagulative necrosis. Ann. Surg., 2005, č. 242, s. 751.
8. Stella, M., Percivale, A., Pasqualini, M., Profeti, A., Gandolfo, N., Serafini, G., Pellici, R. Radiofrequency assisted liver resection. J. Gastrointest. Surg., 2003, č. 7, s. 797–801.
9. Haghighi, K. S., Wang, F., King, J., Daniel, S., Morris, D. L. In-line radiofrequency ablation to minimize blood loss in hepatic parenchymal transection. Am. J. Surg., 2005, č. 190, s. 43–47.
10. Navarra, G., Spalding, D., Zacharoulis, D., Nicholls, J. P., Kirby, S., Costa, I., Habib, N. A. Bloodless hepatectomy technique. HPB Surg., 2002, č. 4, s. 95–97
11. Ferko, A., Leško, M., Šubrt, Z., Hoffmann, P., Melichar, B., Dvořák, P., Vacek, Z., Motyčka, P., Kočí, J. Radiofrekvenčně asistovaná resekce v necirhotických játrech. První klinické zkušenosti. Rozhl. Chir., 2006, č. 6, s. 280–285.
12. Ferko, A., Šubrt, Z., Melichar, B., Jon, B. Radiofrekvenčně asistovaná resekce jater. Analýza skupiny pacientů operovaných v jednom centru. Rozhl. Chir., 2007, č. 5, s. 228–232.
13. Jamison, R. L, Donohue, J. H., Nagorney, D. M., Rosen, C. B., Harmsen, W. S., llstrup, D. M. Hepatic resection for metastatic colorectal cancer results in cure for some patients. Arch. Surg., 1997, č. 132, s. 505–510.
14. Nordlinger, B., Guiguet, M., Vaillant, J. C, Balladur, P., Boudjema, K., Bachellie, P., Jaeck, D. Surgical resection of colorectal carcinoma metastases to the liver: a prognostic scoring systém to improve čase selection, based on 1568 patients. Association Francaise de Chirurgie. Cancer, 1996, č. 177, s. 1254–1562.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2008 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Hojení análních fisur urychlí čípky a gel
- Stillova choroba: vzácné a závažné systémové onemocnění
-
Všechny články tohoto čísla
- Operační léčba zlomenin proximálního humeru metodou podle Hackethala (Zifka) – case serie
- Recenze
- Vývoj v chirurgii plicní rakoviny
- Oboustranný pleurální výpotek jako komplikace zavedení centrálního žilního katétru – kazuistika
- Intraaortálna balóniková kontrapulzácia u kardiochirurgických pacientov – skúsenosti na Kardiochirurgickej klinike Lékařské fakulty Univerzity Karlovy v Hradci Králové a Fakultní nemocnice Hradec Králové
- Poinfarktový defekt komorového septa. Kazuistika
- Traumatická ruptura mezikomorového septa jako následek tupého poranění hrudníku – kazuistika
- Přínos peroperačního neuromonitoringu n. laryngeus recurrens v tyreoidální chirurgii
- Plastika tříselné kýly „tension free“ metodou s využitím síťky CHS 100 – naše zkušenosti
- Hemobilie, vzácná příčina krvácení do GIT
- Spontánna perforácia ductus choledochus pri akútnej pankreatitíde – kazuistika
- Naše zkušenosti s radiofrekvenčně asistovanou resekcí jater pro jaterní tumory
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Plastika tříselné kýly „tension free“ metodou s využitím síťky CHS 100 – naše zkušenosti
- Přínos peroperačního neuromonitoringu n. laryngeus recurrens v tyreoidální chirurgii
- Spontánna perforácia ductus choledochus pri akútnej pankreatitíde – kazuistika
- Operační léčba zlomenin proximálního humeru metodou podle Hackethala (Zifka) – case serie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



