-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Lymfedém – jeho diagnostika, současná komplexní terapie a posudková hlediska
Lymphedema – diagnostics, present complex therapy and independent advisory standpoints
The article briefly outlines anatomy and physiology of the lymphatic system. It pays more attention to the causes of origin of lymphatic edema and its clinical pictures, diagnostics and the mode of therapy. The advisory evaluation compares evaluation according to Regulation No. 284/1995 and No. 359/2009.
Key words:
lymphatic system – primary and secondary lymphedema – manual lymphatic drainage – instrumental pressure therapy – implementary regulation
Autoři: J. Skálová
Působiště autorů: OSSZ Chrudim
Vyšlo v časopise: Reviz. posud. Lék., 13, 2010, č. 1, s. 3-8
Souhrn
Článek stručně pojednává o anatomii a fyziologii mízního systému. Blíže se soustředí na příčiny vzniku lymfatického otoku a jeho klinické podoby, diagnostiku a způsob léčby. Posudkové hodnocení uvádí srovnání posouzení podle vyhlášek č. 284/1995 a č. 359/2009 Sb.
Klíčová slova:
mízní systém – primární a sekundární lymfedém – manuální lymfodrenáž – přístrojová presoterapie – prováděcí vyhláškaAnatomie a fyziologie mízního systému
Systém mízních cév odvádí z tkání vysokomolekulární látky, které nemohou být vstřebány do krevních kapilár. Mízní cévy jsou tvořeny mízními kapilárami, mízními kolektory a mízními kmeny. Lymfatické kapiláry začínají slepě ve tkáňových prostorech a jejich stěna se skládá z jedné vrstvy endotelových buněk a z nedokonale vytvořené lamina basalis, která je na rozdíl od bazální membrány krevních kapilár perforována a místy může i chybět. Tato síťovitá struktura bazální membrány dovolí, aby tkáňový mok s vysokomolekulárními látkami a buňkami – makrofágy, lymfocyty a také nádorovými buňkami proudil z intersticia do iniciálních lymfatik [1]. Síť navzájem anastomózujících mízních kapilár se sbíhá do sběrných mízních cév – lymfatických kolektorů s trojvrstevnou stěnou složenou z endotelu, svaloviny a zevní vazivové vrstvy. Pro mízní kolektory je typická přítomnost chlopní. Do průběhu kolektorů jsou vloženy mízní uzlinyuspořádané v řetězcích a skupinách. Uzliny sbírající mízu z určité krajiny se nazývají regionální uzliny [2]. Uzliny mají funkci imunobiologickou a filtrační. Imunobiologickou funkci obstarávají T a B lymfocyty obsažené v uzlinách. Dále jsou mízní uzliny účinným filtrem pro bakterie a viry, které se dostaly do mízních cest. Také nádorové buňky se šíří mízními cestami. V uzlinách jsou zčásti zničeny díky T lymfocytům, po určité době se však pomnoží a prostupují do dalších mízních cév a uzlin. V onkologické praxi je důležitým pojmem sentinelová uzlina. Je první uzlinou, v níž se objeví metastáza, lokalizuje se pomocí injekce barviva nebo radiokoloidu, nejlépe oběma metodami kombinovaně – přímo do místa nádoru. Používá se u kožního melanomu, karcinomu prsu a začíná se zavádět u vybraných gynekologických nádorů. Při operaci je pak uzlina obarvená a detekuje se gama sondou [3].
Odvodné cévy z velkých skupin lymfatických uzlin na krku, v hrudníku a břiše se spojují do lymfatických kmenů, které dále konstituují ductus thoracicus a truncus lymfaticus dexter. Těmito cévami lymfatický systém ústí v angulus venosus (soutok vena jugularis interna a vena subclavia) do žilního systému.
Fyziologie a patofyziologie mízního systému
Transportní kapacita mízního systému za normálních okolností mnohonásobně převyšuje tzv. břemeno mízního oběhu,tedy množství vysokomolekulárních látek vytvořených v časové jednotce. Chlopně v mízních kolektorech jsou domykavé a míza se pohybuje pomocí negativního intrathorakálního tlaku,dýchacími pohyby, pulzací okolních tepen a kontrakcemi okolních svalů. Jsou-li však lymfatické cévy a uzliny obturovány, odstraněny nebo vrozeně nedokonale vyvinuté, dochází k lymfostáze, městnání proteinů a jimi osmoticky vázané vody v tkáních, dilataci mízních cév a tím k insuficienci chlopní a retrográdnímu toku lymfy, vzniká vysokoproteinový otok, lymfedém [4].
Klinický obraz lymfedému
Lymfedém je nebolestivý, bledý, chladný otok, v počátečních stadiích měkký,tlakem palce vytvoříme perzistující důlek (= pitting test pozitivní), později tuhý, fibrózní(důlek již nelze vytvořit). Rozlišujeme čtyři klinická stadia:
0. stadium – latentní – lymfatická drenáž je narušená a pacient pociťuje subjektivní potíže (napětí, tíhu postižené oblasti, únavu nebo bolest);
1. stadium – reverzibilní lymfedém – transportní kapacita mízního oběhu je v rovnováze s kapilární filtrací, ale při přechodném zvýšení filtrace, většinou po zátěži, se objevuje otok, který do rána mizí;
2. stadium – ireverzibilní lymfedém – trvalý otok;
3. stadium – elefantiáza – výrazný otok s vazivovou přestavbou tkáně a těžkou deformitou končetiny, s kožními převisy a těžkým omezením hybnosti příslušných kloubů [5].
Typy lymfedému
Z patofyziologického hlediska se lymfedém dělí na primární a sekundární.
- Primární lymfedém vzniká při vývojové poruše mízního systému. Vzácně se projeví již při narození, ale spíše později, nejčastěji v důsledku hormonálních změn u žen, které jsou jím převážně postiženy. Otok manifestující se do 35 let věku nazýváme lymphoedema praecox, pozdější objevení označujeme lymphoedema tardum. Primární lymfedém se často vyskytuje familiárně, některé typy jsou geneticky podmíněné. Obvyklou příčinou je dysplazie mízních cév, hypoplazie, popř. lymfektazie, někdy geneticky podmíněná – distální typ primárního lymfedému. Vzácnější je proximální typ při hyperplazii mízních uzlin [6].
- Sekundární lymfedém je častější. Je způsoben blokádou původně funkčního mízního systému různými příčinami: traumatem, zánětem, malignitou, radioterapií, chirurgickým výkonem. Vzácně se setkáme i s lymfedémem arteficiálním při zaškrcení končetiny. V tropických a subtropických oblastech Asie, Afriky a Jižní Ameriky se vyskytuje sekundární lymfedém způsobený parazitárním onemocněním – filariózou. Jeho původce (Wuchereria bancrofti, Brugia malayi nebo Brugia timori) vyvolává často značný otok skrota nebo elefantiázu končetiny [7]. U nás je nejčastější příčinou vzniku sekundárního lymfedému na horních končetinách mastektomie, při níž výskyt kolísá podle různých studií mezi 5–35 %, v závislosti na provedení exenterace axily a ozáření. Většinou se objevuje kolem 18. měsíce po výkonu (v rozmezí 2 měsíců až 10 i více let) [8]. Právě u karcinomu prsu má velký význam vyšetření sentinelové uzliny. Uzlina obarvená patentní modří nebo detekovaná gama kamerou je vyjmuta a histologicky vyšetřena, při pozitivitě následuje exenterace axily. Nevýhodou je falešná negativita ve 3–7 % případů, tzn. označená uzlina je histologicky negativní, ale pacientka má metastázy v jiných uzlinách. Na dolních končetinách vzniká sekundární lymfedém nejčastěji v souvislosti s erysipelem. Jednostranný, ale i oboustranný lymfedém dolních končetin se může vyskytnout po pánevní lymfadenektomii nebo ozáření při nádorech gynekologických, nádorech prostaty a konečníku. Odstranění uzlin nebo ozáření tumorů v oblasti hlavy a krku může způsobit sekundární lymfedém v této lokalitě. Lymfologové varují i před diagnostickou exstirpací jednotlivých uzlin – i ta může způsobit lymfedém [8].
Rozvinutý lymfedém je asymetrický, bledý, tuhý otok. Primární začíná většinou na akrech končetin (distální typ je mnohem častější než proximální) a postupuje centrálně. Oteklé prsty nabývají kvadratického tvaru a je pozitivní tzv. Stemmerovo znamení, tzn. nemožnost vytvořit kožní řasu na druhém prstu nohy pro ztluštění kůže a podkoží. Primární lymfedém horní končetiny je velmi vzácný. Sekundární lymfedém začíná pod překážkou a šíří se periferním směrem.
Komplikace
Není-li lymfedém dlouhodobě léčen, ztlušťuje se kůže a na prstech končetin se mohou objevit bradavičnaté výrůstky – tzv. verrucosis lymfostatica. Je velkou chybou, jsou–li zaměněny za virové bradavice a odstraňovány kryoterapií z důvodu rizika vniknutí infekce. U pokročilého lymfedému mohou na kůži vznikat drobné puchýřky – chyloderma, které praskají a dochází k výronu lymfy na povrch – lymforrhoe. Velmi častou komplikací při otoku prstů dolních končetin je interdigitální mykóza. Porušená kožní bariéra ohrožuje pacienta průnikem infekce a vznikem obávané komplikace lymfedému – erysipelu, dochází k dalšímu postižení mízního systému a zvětšení otoku [9]. Důvodem je šíření jeho původce – pyogenního streptokoka – lymfatickými cestami. Erysipel může být příčinou sekundárního lymfedému, ale tento vztah platí i naopak. Jinou nepříjemnou, naštěstí poměrně vzácnou komplikací je vznik vředu – ulcus cruris lymfaticum. Nejtěžší komplikací je pak maligní zvrat v lymfangiosarkom, který se klinicky projevuje tmavě fialovými uzlíky uloženými v kůži a podkoží.
Lymfedém nepřináší potíže pouze somatické, ale i psychické. Podle dotazníku kvality života zpracovaného na dermatovenerologické klinice v Praze Na Bulovce pacienty výrazně omezuje při péči o domácnost a výběru oblečení a obuvi. Ve škále „velmi mnoho-hodně-málo-vůbec ne“ odpovídali respondenti „velmi mnoho“ také na otázku, zda je přítomnost otoku uvádí do rozpaků [10]. Pro posudkové lékaře je zajímavé, že dotazovaným naopak otok nevadil při práci nebo studiu. Studie však zahrnovala pouze 35 pacientů s primárním a 35 se sekundárním lymfedémem. Nebyl uveden jeho stupeň a rovněž nebylo uvedeno, zda někteří nepobírali invalidní důchod.
Diagnostika lymfedému
Ve většině případů není nutné žádné speciální vyšetření a ke stanovení diagnózy lymfedému stačí pečlivě odebraná anamnéza zaměřená na familiární výskyt – podezření na primární lymfedém a zjišťování vyvolávajících faktorů u sekundárního lymfedému (trauma, prodělaný erysipel, operační výkon, ozáření v anamnéze).
Při klinickém vyšetření inspekcí a palpací pak nacházíme jednostranný bledý otok a při pozitivitě Stemmerova znamení již může praktický lékař odeslat pacienta ke specializovanému lymfologovi. Ten pak v nejasných případech indikuje funkční radionuklidovou lymfografii (lymfangioscintigrafii), která stanoví jak morfologii, tak funkci mízního systému sledováním transportu nebo kumulace radionuklidu (99Tc) na makromolekulárním nosiči (Nanocoll, Lymfoscint). K dalším doplňujícím vyšetřením pak patří ultrasonografie a magnetická rezonance [11].
Diferenciální diagnostika
Otoky provázející orgánová onemocnění (kardiální, renální, hepatální, hypoproteinemické, otoky při myxedému) jsou symetrické a měkké a patří k nim další klinické příznaky těchto onemocnění, takže většinou nepůsobí diagnostické potíže.
Důležité je odlišení lymfedému od dvou klinických jednotek – flebedému a lipedému.
Existuje i smíšená forma – flebolymfedém v terénu pokročilé chronické žilní insuficience a lipolymfedém. Podíl mízní insuficience na edému prokáže lymfoscintigrafie.
Léčba
Základem terapie lymfedému je komplexní fyzikální terapie. Tuto léčbu doplňují režimová opatření, farmakoterapie a chirurgická léčba.
Komplexní fyzikální terapie
- manuální lymfodrenáž
- přístrojová presoterapie
- zevní komprese
- cvičení
Manuální lymfodrenáž je nejúčinnější metodou pro zlepšení odtoku lymfy. Způsobuje totiž nejen zrychlení proudu mízy, ale zároveň zvyšuje nasávání makromolekulárních látek z intersticia [12]. Je to soubor speciálních hmatů, propracovaný pro jednotlivé krajiny těla podle směru toku lymfy. Oproti klasické masáži jsou jednotlivé hmaty pomalejší, protože tok lymfy je vzhledem k nízkým intraluminálním tlakům velmi pomalý. Používá tlaku pouze 30–40 torrů, ovlivňuje totiž pouze povrchové lymfatické cévy v podkoží, nikoli svalstvo jako klasická masáž. Vyšší tlak by způsobil místní hyperémii se zvýšením kapilární filtrace a tím zvýšení břemene mízního systému, takže efekt zlepšeného odtoku by byl vynulován.
Manuální lymfodrenáž napodobuje intermitentní přístrojová presoterapie.Postupující tlaková vlna posunuje lymfu podobně jako pohyb ruky. Přístroj se skládá z vlastního ovládacího přístroje a návleku na horní nebo dolní končetiny tvořeného soustavou navzájem se překrývajících komor, které se postupně plní vzduchem a pak naráz vyprazdňují. Přístroj je možno po schválení revizním lékařem zdravotní pojišťovny předepsat pacientovi i domů. Je však třeba ho naučit před každým použitím manuálně vyprázdnit krční uzliny při vyústění mízních cév a dále regionální – axilární nebo inguinální uzliny, aby bylo kam lymfu posunovat. V opačném případě totiž hrozí přesunutí otoku na hrudník (při otoku na horní končetině) nebo do oblasti genitálu (u otoku na dolní končetině), kde se pak velmi špatně léčí.
Kontraindikace lymfodrenáže
- Absolutní:
- nedoléčené maligní onemocnění,
- akutní infekční onemocnění.
- Relativní:
- srdeční selhávání,
- hyperthyreóza,
- nekompenzovaná arteriální hypertenze (po kompenzaci interního onemocnění lze lymfodrenáž provádět).
Zevní komprese
Zevní komprese je velmi důležitou součástí terapie lymfedému (i když pacienty méně oblíbenou), protože zmenšení otoku manuální lymfodrenáží i přístrojovou presoterapií je časově omezené. Po skončení procedury je tedy třeba ihned přiložit zevní kompresi.
V průběhu léčby lymfedému rozlišujeme 2 fáze:
- fáze redukce otoku,
- fáze udržovací.
V první fázi aplikujeme kompresi krátkotažnými obinadly. U menších otoků stačí přiložit tato obinadla (ne jedno, ale 3–4 podle rozsahu otoku) od prstů až nad horní konec otoku. U dolní končetiny je třeba dbát na dobré zakrytí paty. Místa s rizikem zaškrcení obinadla (např. přechod nártu v bérec nebo zápěstí) vypodložíme vatovým obinadlem a naopak tam, kde by obinadlo nepřilnulo dobře k povrchu kůže (retromaleolárně), použijeme pryžovou podložku – inlay.
U výrazných otoků se používá vícevrstevná kompresní bandáž, která oproti jednoduché bandáži obsahuje pod pružným obinadlem ještě hadicový bavlněný obvaz a vatový nebo molitanový obvaz. Navíc jsou ošetřeny i prsty pevným gázovým obinadlem s ponecháním volného posledního článku. Kompresivní obinadla se na končetině ponechávají i přes noc. Po stabilizaci otoku (asi po 6 týdnech léčby) nastává fáze udržovací – aplikace kompresivních punčoch nebo rukávů na horní končetinu.
U kompresivních punčoch i rukávů posuzujeme několik kritérií:
- rozsah (punčochy lýtkové, stehenní, případně i s uchycením v pase, punčocháče se špicí nebo bez špice, rukávy s rukavicí nebo bez rukavice),
- kompresivní třída (u lymfedému většinou III. třída, u těžkých otoků s fibrotizací IV. třída, u flebedému II. třída),
- velikost (podle přeměření končetiny v přesně daných lokalizacích lékařem nebo lymfoterapeutem),
- materiál (běžné, s příměsí bavlny pro alergiky, vhodné také pro diabetiky, antiseptické pro silné alergiky a při mikrobiálních ekzémech).
Pacientům, u nichž pro charakter otoku nelze použít standardní výrobky, je možné předepsat punčochy nebo rukávy individuálně vyrobené na míru.
Kontraindikace kompresivních pomůcek
- Těžká postižení tepenného systému (index tlaku kotník-paže < 0,8 – stadium IIa podle Fontaina).
- Akutní bakteriální onemocnění kůže (erysipel). Kompresi lze aplikovat většinou 48 hod. po normalizaci tělesné teploty.
- Místa s akutními mokvajícími kožními projevy (např. při interdigitální mykóze nejsou vhodné punčochy s uzavřenou špicí).
- Alergie na akcelerátory pryže – relativní – volba jiného materiálu [13].
Cvičení
Cvičení na podporu odtoku lymfy provádějí pacienti po zaškolení rehabilitačním pracovníkem. Úvod tvoří dechová cvičení pro uvolnění cisterny chyli (rozšířený začátek ductus thoracicus) a hrudního mízovodu vůbec. Tyto struktury jsou součástí hlubokého mízního systému, leží v hloubce břišní a hrudní dutiny, a proto je nelze ovlivnit manuální lymfodrenáží. Po prohloubeném lokalizovaném dýchání pak následuje speciální cvičební jednotka pro horní nebo dolní končetinu prováděná vždy v kompresi. Doporučená je dále chůze v terénu, u edému horní končetiny se sportovními holemi (nordic walking), plavání a cvičení ve vodě teplé maximálně 28 °C. Při vyšší teplotě už dochází ke zvýšení kapilární filtrace. Pacienti by měli cvičit dvakrát denně 20 minut.
Režimová opatření
U většiny lymfedematiků jsou režimová opatření celoživotní. Patří sem:
- Péče o kůži – pleťové krémy nejlépe s kyselým pH.
- Udržování kůže v čistotě v rámci budování bariéry proti průniku bakteriální infekce – interdigitální prostory.
- Ochrana postižené končetiny před poraněním – v zaměstnání, v domácnosti, při cestách do přírody, výběr vhodných sportů. Nedoporučuje se ani odběr krve a aplikace injekcí do postižené končetiny.
- Ochrana končetiny před strangulací těsným oděvem, prsteny, manžetou tonometru.
Farmakoterapie
Používají se jednak venotonika s popisovaným účinkem na mízní systém, která zvyšují proteolýzu, zmenšují průsvit lymfatických cév a zvyšují počet funkčních mízních cév, jednak proteolytické enzymové preparáty. Jejich účinek spočívá v podpoře tkáňové proteolýzy, snížení permeability kapilár, účinku antiagregačním a těmito mechanismy zlepšují transportní funkci mízního i žilního systému.
Dříve byla u lymfedému často používána diuretika. Ta však nemají význam, protože pouze sníží kapilární filtraci, ale za cenu celkového odvodnění organismu.
Chirurgická léčba lymfedému
V současné době se používají dva typy chirurgických výkonů:
- Výkony mikrochirurgické prováděné ve světě – aplikace lymfo-venózních shuntů nebo transplantace lymfatické cévy ze zdravé končetiny.
- Výkony symptomatické, prováděné i u nás – liposukce. Používá se jen v přísně indikovaných případech u pacientek po mastektomii k odsátí zmnožené tukové tkáně. Nenahrazuje fyzikální léčbu, ale může ji dobře doplnit, pokud i přes opakovanou manuální lymfodrenáž a dodržovaná všechna režimová opatření po změkčení otoku přetrvává výrazný objemový rozdíl končetiny.
Posudková hlediska
Podle prováděcí vyhlášky č. 284/1995 Sb. byl lymfedém zařazen do kapitoly IX, oddílu B, položky 8 [14] – tabulka 2.
Z klinického hlediska rozdělují lymfologové lymfedém do stadií 0–3, kdy 0. stadium je lymfedém latentní a 3. stadium je elefantiáza. Podle této vyhlášky nebylo možné přiznat plnou invaliditu u lymfedému horní končetiny vůbec a u dolní končetiny pouze při oboustranném postižení. Prováděcí vyhláška č. 359/2009 zákona o důchodovém pojištění mění posouzení lymfedému, v nových tabulkách je lymfedém zařazen v kapitole IX, oddílu B, položce 9:
Tab. 3. Nové posouzení lymfedému 
Nové dělení je pro pacienty příznivější, zpřesňuje posouzení míry poklesu pracovní schopnosti u této choroby a umožňuje přiznat plnou invaliditu i při jednostranném lymfedému, a to i na horní končetině, jde-li o velmi těžké postižení.
Kazuistiky
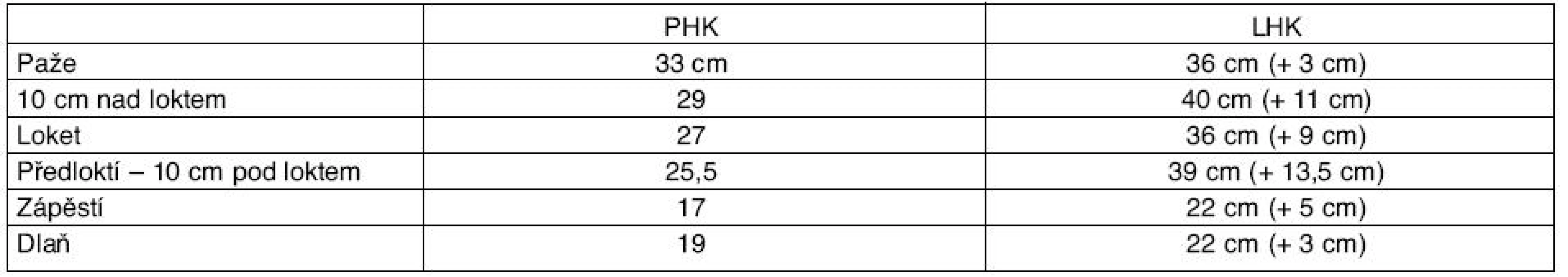
Jedná se o dvě ženy, obě již ve starobním důchodu. Paní E. R. (1934) má výrazný objemový rozdíl na horních končetinách (tab. 4). Pacientka je již několik let po ukončení onkologické léčby, bez známek recidivy tumoru. Má přístroj Lymfoven pro domácí použití. Bandáže neaplikuje.
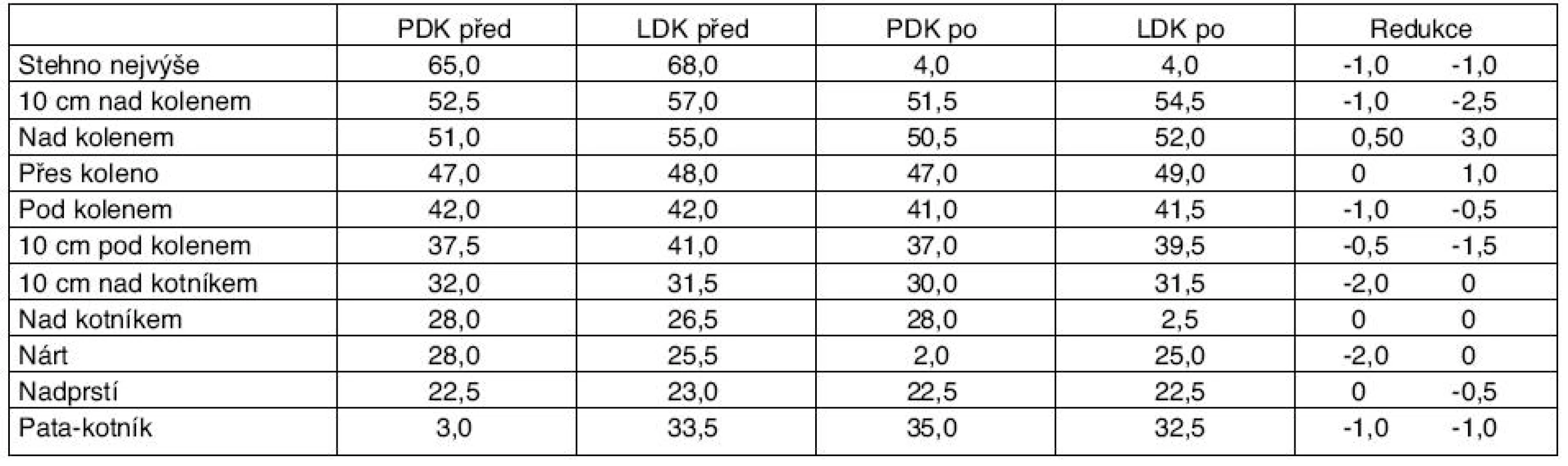
Paní J. T. (1941) trpí sekundárním lymfedémem po 3krát opakovaném erysipelu, navíc má v terénu lalokové plastiky bérce vpravo, provedené pro úraz; ulcus cruris lymfaticum se opakovaně otvírá. Vřed je velikosti 1 cm, čistý, hluboký 1 cm, pitting test pozitivní bilaterálně od prstů po kolena, Stemmerovo znamení +, bombáže v nadprstí. Při první návštěvě lymfologické ambulance ordinována vícevrstevná bandáž obinadlem Raucodur s podložením tubulárním obvazem a Celonou s inlayemi na nárty a perimaleolárně; ještě před zahájením lymfodrenáží došlo k redukci otoku – tabulka 5.
Závěr
Obě uvedené kazuistiky názorně dokumentují potřebu pravidelné, dlouhodobé, často celoživotní, kompresivní terapie. Lymfedém je totiž, pokud se rozvine, ve většině případů onemocnění doživotní. Při včasném zahájení léčby a dobré spolupráci pacienta lze dosáhnout výrazného zmenšení otoku. Při pozdně diagnostikovaných, již těžce fibrotizovaných otocích, je ovšem šance malá.
Adresa pro korespondenci:
MUDr. Jarmila Skálová
OSSZ Chrudim
V Hliníkách 1172
537 01 Chrudim
e-mail: Jarmila.Skalova@cssz.cz
Zdroje
1. Benda,K. et al. Lymfedém-komplexní fyzioterapie, lymfodrenáže a doplňující léčebná péče. NCO NZO Brno, 2008, s. 7–11.
2. Navrátilová, Z. Lymfedém a možnosti jeho terapeutického ovlivnění. Prakt. flebologie, Supplementum, IX, 2000, s. 6–9.
3. Benda, K. et al. Lymfedém – komplexní fyzioterapie, lymfodrenáže a doplňující léčebná péče. NCO NZO Brno, 2008, s.12.
4. Benda, K. et al. Lymfedém – komplexní fyzioterapie, lymfodrenáže a doplňující léčebná péče. NCO NZO Brno, 2008, s. 27.
5. Štrinclová, J. Lymfedém a jeho léčba. Medicína pro praxi, 2007,4, s. 316.
6. Diamantová, D. Lymfedém. Čs. dermatologie, 2009, 3, s.126–131.
7. Benda, K. Lymfedém končetin v ordinaci praktického lékaře. Medicína pro praxi, 2006, 6, s. 276–279.
8. Wald, M. Sekundární lymfedém po onkochirurgické terapii. Interní medicína pro praxi, 2002, 3, s. 210–214.
9. Navrátilová, Z. Lymfedém a možnosti jeho terapeutického ovlivnění. Prakt. flebologie, Supplementum, IX, 2000, s. 6–9.
10. Vojáčková, N. et al. Kvalita života pacientů s lymfedémem. První výsledky. Čs. dermatologie, 2009, 3, s. 134–137.
11. Benda, K. Lymfedém končetin v ordinaci praktického lékaře. Medicína pro praxi, 2006, 6, s. 276–279.
12. Benda, K. et al. Lymfedém – komplexní fyzioterapie, lymfodrenáže a doplňující léčebná péče. NCO NZO Brno, 2008, s. 39.
13. Benda, K. et al. Lymfedém – komplexní fyzioterapie, lymfodrenáže a doplňující léčebná péče. NCO NZO Brno, 2008, s. 85.
14. Sociální pojištění – ÚZ č. 701, Vyhláška č. 284/1995 Sb. Sagit: Ostrava-Hrabůvka, 2009, s. 214.
Štítky
Posudkové lékařství Pracovní lékařství
Článek vyšel v časopiseRevizní a posudkové lékařství
Nejčtenější tento týden
2010 Číslo 1- Úhrada léčivých přípravků podle § 16: Jak přesně postupovat?
- Vedolizumab v klinické praxi: pro koho, kdy a jak
- Vedolizumab v léčbě středně těžké až těžké aktivní Crohnovy nemoci
- Vedolizumab je vhodný i pro déletrvající léčbu pacientů s IBD
- Nové možnosti v terapii zánětlivých střevních onemocnění
Nejčtenější v tomto čísle- Posuzování epilepsie
- Lymfedém – jeho diagnostika, současná komplexní terapie a posudková hlediska
- Posudková problematika u dětí s celiakií
- Posudková problematika atopického ekzému v dětském věku do ukončení povinné školní docházky
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání